Основные причины привычного выкидыша
К сожалению, причины повторных выкидышей могут быть очень разными, начиная от генетических проблем и заканчивая неблагоприятной окружающей средой. Поэтому женщине, которая пережила повторный выкидыш, стоит обратиться к врачу, чтобы установить, почему эта проблема возникла именно у нее.
Что может спровоцировать повторные выкидыши на раннем сроке?
- Нежизнеспособный эмбрион. При повторных выкидышах дефекты развития плода на ранних стадиях, как правило, связаны с тем, что в оплодотворении участвуют дефектный сперматозоид или яйцеклетка.
- Дефекты строения женской репродуктивной системы. Есть некоторые патологии развития матки и труб, которые будут постоянно влиять на развитие беременности одинаковым образом, что будет приводить к выкидышу.
- Новообразования. Они могут влиять не только на растущий в матке плод, но и на желтое тело, питающее его. Не получая питания, плод прекратит развитие.
- Инфекции и воспаления, а также любые болезни, которые влияют на состояние эндометрия, слоя матки, от которого на ранних сроках зависит развитие плода. Эндометрий питает плод, соответственно, если что-то идет не так, это рано или поздно приведет к выкидышу. Точно так же болезни сердца могут влиять на кровеносную систему, а диабет, воспаления почек, хронические воспаления матки и другие подрывают иммунитет, забирают у организма силы, что, опять же, приводит к выкидышу. Многие хронические инфекции не имеют выраженных симптомов, но во время беременности приводят к самопроизвольному аборту.
- Гормональные изменения и изменения баланса обмена веществ. Во время беременности они меняются, и если на ранних сроках организм не может перестроить должным образом выработку нужных гормонов, или наладить новый обмен веществ, то он избавляется от беременности, чтобы сохранить жизнь женщины.
- Лекарственные средства, в том числе противозачаточные, противоопухолевые препараты. Они могут необратимо изменить работу репродуктивной системы.
- Перенесенные тяжелые заболевания, сильные стрессы, интоксикации ядами и психотропными веществами, алкоголем.
У женщины с привычными выкидышами при наступлении беременности организм будет, как на преграду, натыкаться на те же проблемы и вызывать самопроизвольный аборт. Как же сохранить беременность при таком диагнозе?
Виды выкидышей
Самопроизвольный аборт до 8 недели беременности протекает как менструация, только обильная, со сгустками, умеренными спазмами и болью внизу живота.
После 8 недели беременности, из-за большего развития плода и хориона, это процесс происходит в два этапа. Сначала изгнанию подвергается сам плод, и только потом элементы хориона. На чуть более поздних сроках (11-13 недель) сформировавшаяся плацента трудно покидает матку. Развиваются сильные схваткообразные боли, кровотечение, судороги. Практически во всех случаях части плаценты остаются в матке, это называется неполный аборт.
В зависимости от течения процесса и его патогенеза различают несколько видов самопроизвольного выкидыша:
- Рецидивирующий выкидыш – так называется три или более следующих друг за другом выкидышей;
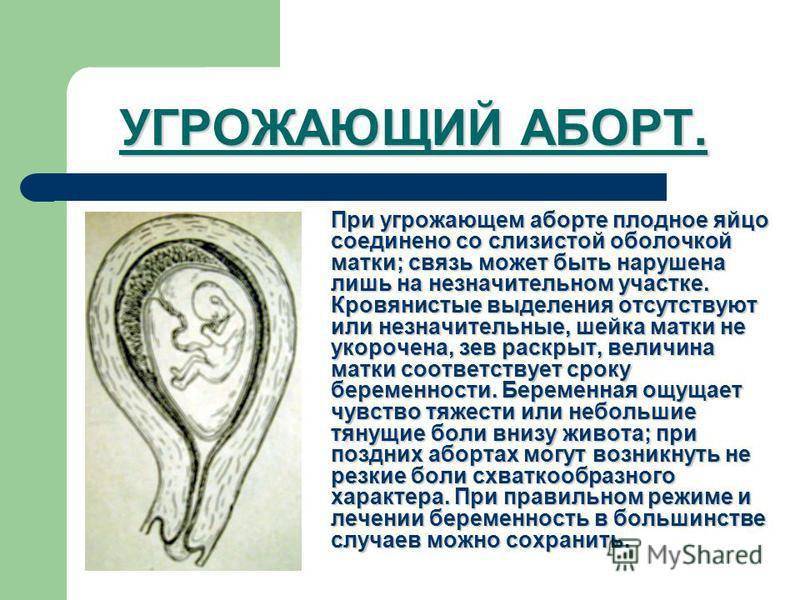
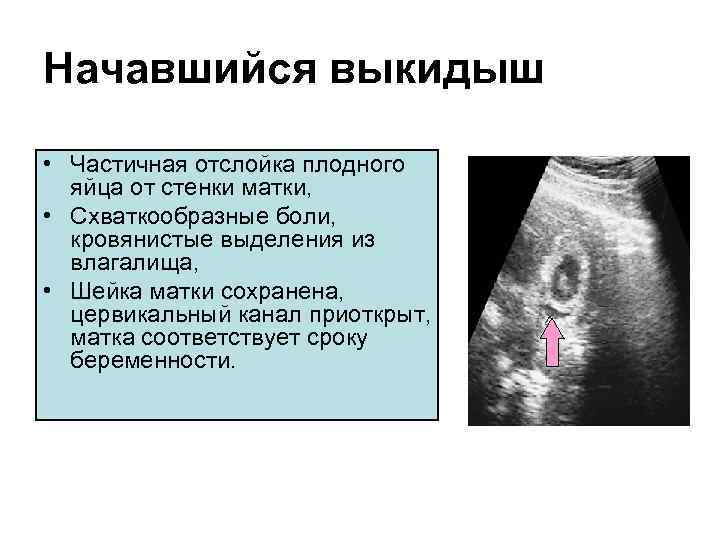
- Угрожающий выкидыш – это состояние повышенного риска потери беременности. Беременную беспокоят кровотечение или кровянистые выделения, боли и сокращения мышц матки. Шейка матки закрыта.
- Прогрессирующий выкидыш – это состояние, при котором в данный момент происходит выведение плодного яйца. Происходит раскрытие шейки матки, через которую можно заметить элементы фетального яйца. В этой ситуации необходим кюретаж полости матки.
- Задержавшийся выкидыш – это состояние, при котором в матке находится мертвое плодное яйцо, но шейка матки остается закрытой. Происходит остановка развития плода, но он не изгоняется из полости матки, женщину ничего не беспокоит. Диагностируется по результатам УЗИ. В зависимости от срока, при замершей беременности врач проводит фармакологическую стимуляцию сокращений матки с целью изгнания плода (на раннем этапе развития). В более поздних сроках необходимо применение инструментального опорожнения полости матки (например, кюретаж).
- Полный аборт – состояние, при котором отсутствуют какие-либо остатки плодного яйца в полости матки, а шейка матки уже закрыта.
- Неполный выкидыш – состояние, при котором части плода остаются в матке, при этом наблюдается открытие шейки.
 Виды выкидыша
Виды выкидыша
Исследования при выкидыше
При посещении доктора вам будут заданы такие вопросы:
- Каков ваш срок беременности?
- Когда у вас была последняя нормальная менструация?
- Сколько раз вы были беременны?
- Сколько беременностей с рождением живого ребенка было у вас в жизни?
- Были ли у вас выкидыши ранее?
- Имелись ли у вас внематочные беременности?
- Делали ли вы ранее аборты?
- Какими средствами для предохранения от беременности вы пользовались?
- Планировали ли вы эту беременность?
- Желаете ли вы сохранять беременность?
- Получали ли вы какое–либо лечение во время беременности?
- Есть ли у вас проблемы с мочеиспусканием?
- Делали ли вам узи для уточнения, что беременность протекает нормально?
- Знаете ли вы свою группу крови и резус-фактор?
- Имеете ли вы какие-либо хронические или острые заболевания?
- Какие лекарственные средства вы употребляете?
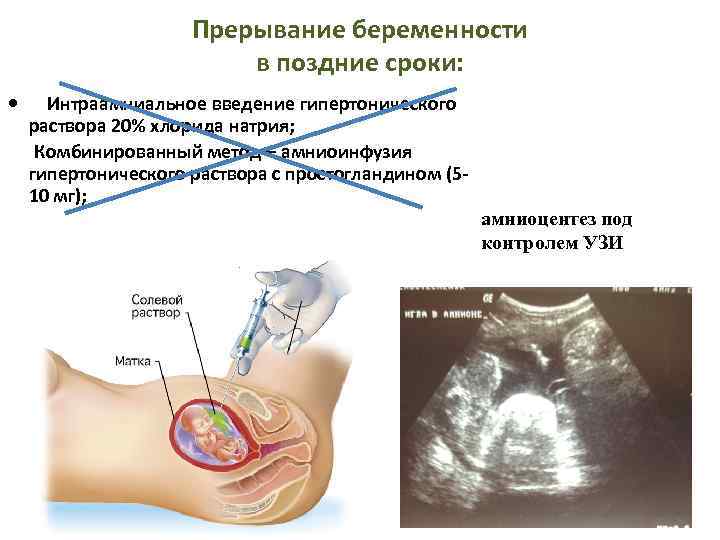
Причины прерывания беременности
Прерывание беременности может быть связанно и с несостоятельностью шейки матки. Т.е. верхняя ее часть может быть не плотно сомкнута, т.е. не способна играть роль «замка». Такое состояние может быть вызвано травмами во время предыдущих родов или во время абортов (даже если он был однократным). В таком случае лечение проводится в стационаре, а в дальнейшем беременность наблюдается врачом амбулаторной практики. Женщине может быть наложен шов на шейку матки, если такой диагноз поставлен на 16-20 неделях или поставлено специальное удерживающее кольцо, если жалобы появились позже этого срока. Шов или кольцо снимают в момент начавшейся родовой деятельности, т.е. при появлении регулярных схваток или излитии околоплодных вод. Однако эта процедура может быть произведена и за две недели до предполагаемой даты родов.
Прерывание беременности может быть связано с гормональным статусом женщины, поэтому в лечении этого осложнения ведущую роль отводят гормонам. С целью уточнения диагноза в женской консультации могут взять так называемый «мазок на угрозу» (это не 100% подтверждение диагноза). Безусловно, в регуляции беременности одну из главных ролей играют гормоны. Проблема лечения невынашивания беременности очень сложна и многогранна. Повторюсь, что в нашей стране беременность ранних сроков принято сохранять. С этой целью используют гормональную терапию, основанную на физиологических и патогенетических процессах возникновения и развития беременности. Женщину с диагнозом «угрожающий выкидыш» или «угроза прерывания беременности» госпитализируют для назначения соответствующей терапии при тяжелом состоянии или могут наблюдать амбулаторно и проводить гормональную терапию, так же как при стационарном лечении.
Причины выкидыша на позднем сроке
Поздний выкидыш – это утрата плода на сроке 12-22 недель беременности. Его возможные причины:
- неправильная анатомия матки (например, двурогая);
- истмико-цервикальная недостаточность (приводит к преждевременному раскрытию маточной шейки);
- непосильные физические нагрузки;
- генетические аномалии плода;
- гиперандрогения;
- артериальная гипертензия;
- травма шейки матки;
- миомы, операции на матке в анамнезе;
- гормональный дисбаланс;
- нарушение обмена веществ;
- фетоплацентарная недостаточность;
- инфекции, тяжелые заболевания мамы.

С 22 недели высока вероятность того, что плод будет спасен медиками. Вес его при рождении должен составлять более 0,5 кг.
Профилактика привычного выкидыша
Если у женщины диагностирована эта патология, большую роль в сохранении наступившей беременности играют тщательное наблюдение в женской консультации, своевременное проведение плановых обследований и щадящий режим труда и отдыха
Таким пациенткам стоит уделять большое внимание своему питанию, чаще бывать на свежем воздухе, иногда требуется курс психотерапии
Если установлено, что привычный выкидыш развился на почве эндокринологических проблем, обязательно проведение гормонотерапии. Когда пациентку мучают частые боли внизу живота или поясницы, обязательно соблюдение длительного постельного режима.
Профилактика повторяющегося выкидыша у женщин с воспалением половых органов, недостаточной работой яичников, инфантилизмом подразумевает проведение лечения еще до зачатия, так как в противном случае вероятность несохранения беременности очень высока.
Диагностированная истмико-цервикальная недостаточность в профилактических целях предполагает наложение циркулярного шва на шейку матки. Его главная цель – сузить область внутреннего зева. Большинство выявленных причин привычного выкидыша, присутствующих у забеременевшей пациентки, сразу же требуют проведения индивидуально подобранного лечения.
Факторы, связанные с приемом лекарств и заболеваниями
- Прием беременной противозачаточных, противоопухолевых или гормональных лекарств, не назначенных врачом.
- Прием нестероидных противовоспалительных средств до зачатия и вначале беременности, По статистике частота выкидышей у женщин, принимавших такие средства самопроизвольный аборт отмечался в 25%-30% случаев.
- Заболевания гормональной природы: гиперплазия надпочечников, синдром поликистозных яичников, преждевременное угасание их функций, сахарный диабет и др. Выявляются сдачей анализов на гормоны.
- Инфекционные заболевания: бактериальный вагиноз, токсоплазмоз, системный сифилис. Чтобы выявить заболевания, нужно сдать мазки из влагалища и кровь на инфекции.
- Хронические болезни легких, сердца или почек.
Кроме этого, стать причиной привычного выкидыша могут такие факторы, как курение, употребление алкоголя, системное воздействие облучения или токсинов, бензина, свинца и др.
Врачи утверждают, что наиболее часто выкидыш на ранних сроках связан с недостаточностью лютеиновой фазы – НЛФ (в этом случае желтое тело в яичнике производит недостаточно прогестерона – гормона, сохраняющего беременность) и повышенным содержанием второго гормона — гиперандрогения ( мужской половой гормон). Это состояние легко выявляется и лечится.
1.Что такое отслойка плаценты и ее причины?
Отслойка плаценты – это одна из проблем, которая может возникнуть во время беременности. При отслойке плацента слишком рано отделяется от стенки матки, и это может вызвать весьма серьезные последствия, а в редких случаях быть смертельно опасным. Основные угрозы при отслоении плаценты – это преждевременные роды и слишком большая кровопотеря у матери.
Плацента – это дискообразный плоский орган, который формируется в матке во время беременности. Плацента обеспечивает питание растущего плода и снабжение его кислородом от организма матери. При нормальном течении беременности плацента остается прочно прикрепленной к внутренней стенке матки до момента родов. При преждевременной отслойке плаценты ее отделение начинается слишком рано, еще до того, как ребенок родится.
По статистике, отслойка плаценты чаще всего случается в третьем триместре, но может начаться и раньше, после 20-й недели беременности.
Причины отслойки плаценты
Врачи не всегда могут с точностью назвать причины отслойки плаценты на ранних сроках, но есть несколько общих факторов риска, которые могут спровоцировать эту проблему:
- Высокое артериальное давление (140/90 и выше). Это самый существенный фактор риска и причина отслойки плаценты, но в ходе ведения беременности врачи всегда тщательно контролируют показатели давления;
- Случаи отслойки плаценты на ранних сроках в предыдущую беременность;
- Курение во время беременности.
Менее распространенными факторами риска являются:
- Употребление наркотиков (не потому, что это менее опасно, просто сам фактор встречается реже);
- Наличие рубца на матке от перенесенной операции или из-за миомы матки в том месте, где плацента прикрепляется к стенке матки;
- Травмы матки (например, из-за ДТП, падения или физического насилия) также могут стать причиной отслойки плаценты на ранних сроках;
- Преждевременный разрыв плодных оболочек, особенно когда в матке есть инфекция.
Почему женщины делают аборты
Каждый год миллионы семейных пар сталкиваются с незапланированными беременностями, каждые 4 семьи из 10 решают сделать аборт. Медицинские аборты также делаются пациенткам по показаниям из-за здоровья или соображений безопасности. По статистике более половины женщин имеют в анамнезе хотя бы один аборт к 45 годам.
 Иногда решение приходит просто, иногда — сложно. Но в любом случае решение о прерывании беременности принимает сама женщина .Опросы показывают, что у каждой пациентки свои веские причины для аборта:
Иногда решение приходит просто, иногда — сложно. Но в любом случае решение о прерывании беременности принимает сама женщина .Опросы показывают, что у каждой пациентки свои веские причины для аборта:
- Страх негативной реакции детей, которые уже есть;
- Неготовность быть родителями;
- Неподходящее время в жизни, чтобы родить ребенка.
- Необходимость закончить школу, сосредоточиться на работе или достичь других целей перед рождением детей.
- Партнер не хочет быть отцом.
- Зачатие — результат сексуального насилия.
- Беременность скажется на здоровье.
Решение, когда и когда иметь ребенка очень личное, и только вы знаете, что лучше для вас и вашей семьи.
Схема приема таблеток для медикаментозного аборта у нас и в Европе
Универсальной схемы медикаментозного аборта этими препаратами не существует. Каждый гинеколог выбирает опробованную им методику, которая дает лучший результат без осложнений. Обязательный момент — оценка состояния женщины (возраст, количество родов, масса тела, гормональный фон и т.д.). Поэтому информация о дозировках лекарств для прекращения беременности дается исключительно с целью ознакомления.
Так в инструкции к мифепристону, чтобы прервать беременность до 9 недель, рекомендуемая разовая дозировка 600 мг препарата — это 3 таблетки по 200 мг. Пища снижает эффективность любого лекарства, поэтому пить таблетки нужно до еды либо через 1,5 часа. Через двое суток нужно принять ещё 2 таблетки мизопростола (400 мкг). Как было сказано выше, принимать таблетки для аборта можно только в присутствии гинеколога.
В Европе действует иная схема. Для прерывания беременности сроком до 49 дней, женщине дают 200 мг мифепристона, через 48 часов еще 400 мкг мизопростола. При сроке до 63 дней увеличивают дозу мизопростола до 800 мкг, но препарат вводят во влагалище или предлагают рассосать под языком. Если в течении 4 часов выкидыш не произошел, гинеколог назначает вторую дозу мизопростола — 400 мкг. Естественно, что такие дозировки заметно бьют по гормональному статусу пациентки.
На ранних сроках 9—13 недель европейские врачи назначают разово 200 мкг мифепристона, с влагалищным введением через двое суток 800 мкг мизопростола. Если это не дает эффекта, продолжают воздействие мизопростолом по 400 мкг. Процедуру допускают повторять до 4-х раз, через каждые 3 часа.
Беременность со сроком более 13 недель прерывают по этой же схеме, но, если аборт не произошел, после 4-х попыток с мизопростолом выжидают 3 часа и повторяют дозу мифепристона, дополняя ее мизопристолом через 12 часов. Как вы понимаете, российские врачи на такие эксперименты не идут, беспокоясь о состоянии пациенток.
Схема медикаментозного аборта в США
В США схема, напротив, более щадящая. На ранних сроках беременности рекомендован прием 200 мг мифепристона, с дополнением через 48 часов 800 мкг мизопростола внутрь. При этом при сроке беременности до 60 дней эффективность абортирования составляет 98,3%.
Кроме этих методик возможно делать медикаментозный аборт комбинируя инъекцию метотрексата с приемом мизопростола внутрь или во влагалище. Эта схема требует больше времени и в случае сохранения беременности высок риск аномалий развития плода. При использовании мизопростола без метотрексата требуется огромная доза препарата, а выкидыш происходит в течение длительного времени. При этом вероятность полного аборта снижается. По этим причинам данные схемы во многих медцентрах не применяются.
Стадии и симптомы
Различают несколько стадий, угрожающих беременности:
- Угрожающий самопроизвольный аборт. Сопровождается схваткообразными болями и кровянистыми мажущими выделениями. При своевременном обращении к врачу беды можно избежать.
- Аборт на ходу. Плодный пузырь отслаивается от матки и выходит самостоятельно или с помощью врача. Женщина в это время испытывает схваткообразные боли, как при родах.
- Частичный аборт. Из матки выводится только часть плода или его оболочек. Ткани, которые остались в мышечном органе, врач извлекает хирургическим путем.
- Полный аборт. Плод изгоняется полностью, на поздних сроках чистки после этого обычно не требуется. Шейка матки перестает кровоточить, закрывается самостоятельно.
- Несостоявшийся аборт. Плод погиб в утробе, но матка не смола его изгнать. Это опасное состояние, о котором женщина может какое-то время не подозревать. Косвенно заподозрить, что с малышом не все в порядке, можно по отсутствию привычных с 18 недели шевелений и толчков. Подтвердить гибель плода позволят акушерский осмотр и УЗИ.

Симптомы угрожающего выкидыша на 12-22 неделе:
- происходят схваткообразные боли внизу живота;
- кровотечение;
- судороги;
- боль в пояснице;
- подтекание околоплодных вод;
- рвота, температура, тревожность;
- тошнота, предобморочное состояние;
- пролабирование плодного пузыря в маточную шейку (его легко прощупать во влагалище).
Принципы лечения
Если мы знаем причину или причины неудачи беременности, вовремя и правильно их скорректируем, то это значительно повысит шанс на успешное вынашивание и рождение здорового малыша.
Врачи экспертного центра женского здоровья Института репродуктивной медицины REMEDI используют индивидуальный подход в диагностике и лечении невынашивания беременности в Москве.
- В первую очередь проводится Консультация по невынашиванию беременности. В процессе сбора анамнеза доктор оценивает факторы риска и дает рекомендации по обследованию и подготовке к наступлению беременности. Назначается комплексная диагностика, которая включает лабораторные, цитологические, инструментальные и другие необходимые методы.
- Следующий этап – лечение перед отменой контрацепции:
- Улучшение показателей спермы партнера;
- Противовоспалительное лечение, в том числе антибиотикотерапия;
- Нормализация роста эндометрия (гормонотерапия, физиотерапия);
- Коррекция генетических и приобретенных факторов тромбофилии, иммуноглобулинотерапия.
При лечении врачи нашей клиники используют только принципы доказательной медицины. При разработке программы лечения учитываются особенности организма каждого пациента. План лечения составляется индивидуально в зависимости от результатов обследования пары.
Выкидыш – факторы риска в ходе беременности
Факторы прогноза, связанные с течением беременности, оказывающие существенное влияние на риск выкидыша:
- Расположение гестационного фолликула. Фолликулы, расположенные над внутренним устьем, более склонны к выкидышу, чем расположенные в нижней части. Расположение гестационного фолликула можно оценить с помощью УЗИ;
- Функция сердца плода. Снижение функции сердца плода – брадикардия — неблагоприятный прогностический симптом;
- Кровотечение. Неблагоприятный фактор прогноза кровотечение, длящееся 4 дня и более;
- Уровень хорионического гонадотропина (бета-ХГЧ). Отсутствие роста или снижение уровня этого гормона — неблагоприятный фактор прогноза, свидетельствующий о наличии мертвого плода. В нормальных условиях концентрация хорионического гонадотропина увеличивается каждые 48 часов примерно на 66%. Этот гормон вырабатывается эмбрионом, а наибольшая его секреция приходится на 10-ю неделю беременности. Более медленный рост указывает на аномалии плода.
Причины выкидышей
Установить, почему произошел самопроизвольный выкидыш, не простая задача. Факторов, которые приводят к потере беременности очень много и они достаточно разнообразны.
Можно выделить следующие основные причины выкидыша:
- генетические;
- гормональный дисбаланс;
- инфекционные заболевания;
- аномалии строения половых органов;
- иммунологическая несовместимость;
- наличие хронических заболеваний;
- возраст женщины;
- чрезмерная физическая нагрузка.
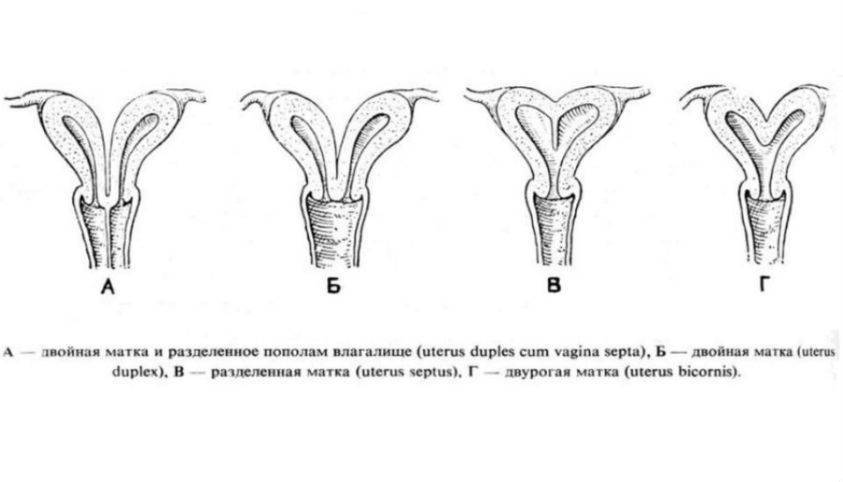
Неправильное анатомическое строение матки оказывает неблагоприятное влияние на процесс имплантации и поддержания беременности. Дефекты матки, такие как перегородка или однорогая матка, могут стать причиной выкидыша. Аналогичная ситуация касается наличия в матке миомы, особенно большого размера.
Аномалии строения женских половых органов встречаются нечасто, но бывают. Чаще всего они служат причиной выкидыша во втором триместре беременности. На этапе планирования при проведении УЗИ можно диагностировать как отклонения правильного строения матки, так и наличие в ней миомы. Значительно более серьезной и, к сожалению, частой в настоящее время причиной выкидышей являются генетические нарушения. К ним относятся изменение количества и структуры хромосом.
 Аномалии развития матки
Аномалии развития матки
Генетический материал передается от обоих родителей, нарушения развиваются сразу после оплодотворения или позже, в процессе развития эмбриона. Фетальное яйцо, генетический материал, которое недопустимо и несовместимо с жизнедеятельностью, чаще всего подвергается неконтролируемому выкидышу.
Еще одной причиной, которая довольно широко признана, являются гормональные нарушения. Примером может быть дефект функционирования желтого тела. Желтое тело продуцирует прогестерон, который отвечает за развитие раннего этапа беременности. Нет прогестерона — беременность прерывается. Аутоиммунная несовместимость, а также влияние ядовитых веществ в начальный период развития плода приводят к выкидышу.
Неоспоримым фактором повышенного риска выкидыша, является возраст матери. Около половины матерей старше 40 лет теряет ребенка на этапе его внутриутробного развития. Это может быть связано с более высокой частотой генетических нарушений в ооцитах у женщин в возрасте.
Виды выкидышей
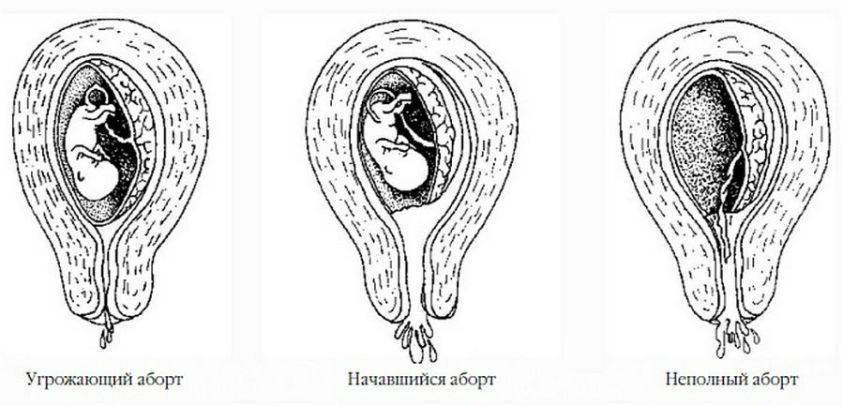
Симптомы выкидышей и изменения, происходящие внутри матки, позволяют разделить эту патологию на несколько видов:
- Угрожающий выкидыш. Его типичная особенность — наличие безболезненных выделений. Если все-таки происходят сокращения матки, то они обычно имеют низкую интенсивность. Этот вид выкидыша также связан с характерными особенностями, обнаруживаемыми при гинекологическом осмотре пациентки. Во время этого обследования можно ожидать: изменение шейки матки, маточное кровотечение, увеличенную, а иногда и напряженную матку.
- Выкидыш в процессе. В этот момент появляются боли и кровотечение из матки. При гинекологическом осмотре врач обнаруживает изменение шейки матки. В выходе уже могут быть видны элементы плодного яйца.
- Остановленный выкидыш. Это ситуация, когда в течение 8 недель после смерти плода не происходит его изгнания из матки. Симптом такого вида выкидыша — отсутствие увеличения матки в течение нескольких недель, что связано с отсутствием набора веса у погибшего плода. При выполнении ультразвукового исследования отсутствует функция сердца плода.
Три и более последовательных выкидыша называются привычными выкидышами.
Нельзя путать выкидыш с самопроизвольным абортом, означающим, что беременность заканчивается самопроизвольно без внешнего или медицинского вмешательства, травмы, приема лекарств или фармакологического аборта. Самопроизвольный аборт — это термин, часто встречающийся с определением, говорящим, что выкидыш — это самопроизвольное прерывание беременности.