Причины появления отклонений
Если не будет выявлено повышение эхогенности при дальнейших исследованиях, то можно успокоиться. Такая особенность кишечника может наблюдаться у абсолютно здоровых эмбрионов и со временем пропасть.
Однако такое отклонение может стать и ярким признаком серьезных генетических отклонений или недоразвитости плода, к примеру оно диагностируется при синдроме Дауна. Поэтому врачи начинают бить тревогу при малейших нарушениях в эхогенности кишечника. Необходимо создать полную клиническую картину и произвести ясную оценку всех анатомических особенностей плода. Рассматривают также следующие причины возникновения аномалии:
- внутриутробное инфицирование плода;
- задержка в развитии.
Последствия отклонений в кишечнике
Очень редкая на самом деле находка – гиперэхогенный кишечник у плода. Причины, последствия такой патологии, как правило, взаимосвязаны. Хотя аномалия эта является серьезным и важным маркером, указывающим на отклонения в развитии плода, в большинстве случаев дети рождаются здоровыми, без каких-либо нарушений в ДНК. При динамическом наблюдении такая патология в большинстве случаев пропадает, и через несколько недель кишечник становится нормальным.
Выявление патологии на более поздних сроках беременности (после второго триместра) может стать признаком развития мекониевого перитонита или мекониевого илеуса, а также свидетельствовать об инфицировании ветряной оспой. Выявление отклонений обусловливается недостаточной его оценкой
Также нужно брать во внимание, что разные технические приборы могут показывать существенные отличия в изображениях
Можно ли вылечить гидроцефалию
Современные методы позволяет нормализовать отток спинномозговой жидкости из переполненного головного или спинного мозга путем установки шунтов – трубочек, отводящим ликвор. Иногда при слабовыраженной форме заболевания этого бывает достаточно, чтобы сохранить интеллект ребенка. Однако такой малыш должен будет находиться на домашнем обучении, т.к. небольшая травма головы, которую он легко получить в школе, может стать фатальной. Дошкольные учреждения такие дети тоже не посещают.
Но при тяжелых формах болезни, проявляющихся значительным увеличением размера головы, особенно сочетающихся с другими пороками развития, физическое и умственное развитие ребенка неминуемо страдают.
Рост головы после рождения прогрессирует, и она становится очень большой с выпирающими наружными подкожными венами. Такие дети часто имеют глубокую инвалидность и даже не могут обслуживать себя.
Опаснее всего ситуация, когда уже внутриутробно ребенок получает сильные повреждения мозга, вызванные повышенным внутримозговым делением. Дети часто страдают нарушениями зрения, слуха, ДЦП, судорожными припадками, эпилепсией приступами неукротимой головной боли, сопровождающейся рвотой. Большинство малышей, кроме страдающих легкой формой гидроцефалии и вовремя получивших лечение, умирают в возрасте до 10 лет.
Безусловно, вопрос, оставлять или нет ребенка с гидроцефалией, зависит от степени проявления патологии, поэтому врач во время УЗИ плода расскажет, какие проблемы могут возникнуть и есть ли шанс на лечение и реабилитацию.
В дальнейшем все зависит от принципов и материальных возможностей семьи, ведь лечение и восстановлении такого ребенка — дорогостоящее и не всегда перспективное дело. Если врач настаивает на прерывании беременности, лучше с ним согласиться.
Нередки случаи, когда рождение такого ребенка разрушило семью. В результате к 6-10 годам больной ребенок все равно погибал, но при этом страдали другие дети, лишённые заботы и внимания родителей, всецело занятых уходом за малышом с высокой степенью инвалидности.
6 ответов
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.Также не забывайте благодарить врачей.
Молчанова Елена Викторовнагинеколог 2014-05-29 12:08
Здравствуйте! На счет лоханок. Возможно, просто малыш не пописал. Часто после родов такой диагноз снимается. Что касается повышенной гиперэхогенности кишечника. Гиперэхогенный кишечник – это термин, говорящий о повышенной эхогенности (яркости) кишечника на ультразвуковом изображении. Выявление гиперэхогенного кишечника не является пороком развития кишечника, а просто отражает характер его ультразвукового изображения. Иногда гиперэхогенный кишечник выявляется у абсолютно нормальных плодов, и при УЗИ в динамике этот признак может исчезать. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен. Вам следует обратиться специалисту генетику, который еще раз оценит результаты двойного и (или) тройного биохимического теста. Генетик даст необходимые рекомендации по дальнейшему ведению беременности. Рекомендуется пройти обследование на определение антител к краснухе, цитомегаловирусу, вирусу простого герпеса, парвовирусу В19, токсоплазме и контрольное УЗИ через 4 недели для оценки темпов роста плода и его функционального состояния. Здоровья Вам!
Татьяна 2015-04-07 17:58
Здравствуйте, Елена Викторовна! Помогите мне пожалуйста в одном вопросе. Вчера была на узи, где сказали что у плода гиперэхогенный кишечник, локально, невыраженный. В остальном все хорошо. До этого все узи были в порядке. Скрининги тоже, риски низкие.33 недели беременности. Мне 35 лет. Врач-узист сказала, что ничего страшного. На момент узи у меня было ОРВИ., в течении беременности постоянный ринит, несколько раз было ОРВИ. Может ли простуда повлиять на гиперэхогенность? И что мне делать? Бить тревогу? Очень переживаю, к врачам попаду не скоро. Спасибо за ранее. Буду благодарна за ответ.
Молчанова Елена Викторовнагинеколог 2015-04-07 18:09
Здравствуйте! Татьяна, а Вы прочитали выше ответ?:) там было написано о возможных причинах. Повышенная эхогенность кишечника может быть проявлением хромосомных болезней плода, в частности, синдрома Дауна. В связи с этим при обнаружении гиперэхогенного кишечника проводится тщательная оценка анатомии плода. Однако при выявлении гиперэхогенного кишечника можно говорить лишь о повышенном риске синдрома Дауна, так как подобные изменения могут встречаться и у совершенно здоровых плодов. Иногда гиперэхогенный кишечник может быть признаком внутриутробной инфекции плода. Гиперэхогенный кишечник часто обнаруживается у плодов с задержкой внутриутробного развития. Однако при этом будут обязательно выявляться отставание размеров плода от срока беременности, маловодие и нарушение кровотока в сосудах плода и матки. Если ничего из вышеперечисленного не выявлено, то диагноз задержки развития плода исключен. Я думаю, что в Вашем случае очевидно, что могла повлиять вирусная инфекция
Татьяна 2015-04-07 18:18
Спасибо большое за ответ! Дай Бог вам здоровья!
Юлия 2016-01-11 20:29
Добрый день! Подскажите если на 40 недели при диагностики УЗИ, ставят особености: ехогеность кишечника плода больше ехогоности печени, что ето может значить? Вес плода 4200 +/- 100г, БР-90мм, ОЖ-389мм, ОГ-321мм, “Довжина стегна”-74мм. Все УЗИ и скрининги которые делались рание были в норме.
Молчанова Елена Викторовнагинеколог 2016-01-12 11:16
Здравствуйте! Выше в данной теме я уже писала о повышенной эхогенности кишечника и ее значении, почитайте
Процедуры для выявления заболевания
День за днем время до встречи с ребенком сокращается, и на протяжении всей беременности мама относится бережно к своему малышу. По назначению врачей и для собственного успокоения проводится УЗИ и другие обследования, чтобы выявить на самых ранних сроках какие-либо отклонения в развитии плода и принять дальнейшие меры по разрешению ситуации. Уже на 6-8 неделе виден кишечник ребенка, но пока он находится за пределами брюшной полости. Активное развитие органа начинается после 12-й недели беременности.
Многие мамы в силу своей медицинской необразованности не знают, что такое гиперэхогенный кишечник у плода, и начинают сильно волноваться за развитие и жизнь будущего ребенка. Причин для переживаний на самом деле много, если подтвердится диагноз. Но для того чтобы его поставить, нужно пройти комплексное обследование, одного УЗИ недостаточно. Не исключено, что эта патология со временем уйдет сама собой.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
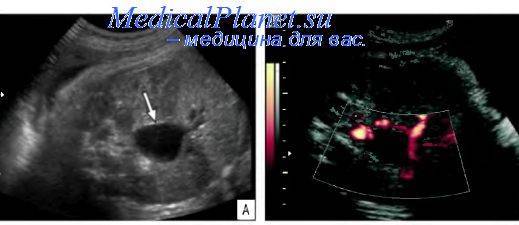
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах. Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Подробнее о синдроме Дауна
Это относительно частая врожденная патология, которая вызывается наличием дополнительной хромосомы в 21 паре. Из всех изученных аномалий, связанных с нарушением в хромосомах, эта является наиболее распространенной и изученной. Около половины детей с таким синдромом страдают:
Во время беременности для определения синдрома Дауна проводятся скрининговые обследования. Заподозрить риск развития болезни на раннем сроке помогает инвазивная диагностика:
- УЗИ-обследование;
- хордоцентез;
- амниоцентез;
- биопсия ворсин хориона.
Вероятность выявления порока во втором триместре составляет 60-90 %. Это зависит от выбора метода исследования.
Обсуждение
На сегодняшний день нет единого сонографического стандарта исследования легких плода. В нашем исследовании мы использовали 3-D индексы для определения маркеров зрелости легких плода у женщин с нормальной беременностью и сравнили уровень фосфоглицеридов в амниотической жидкости. Мы обнаружили, что FLLIR > 1.1, FLV > 50 мл и регулярные дыхательные движения после 34 недель беременности коррелирует со зрелостью легких плода.
Поскольку легкие и печень плода находятся в одинаковых средах и эхогенность печени является относительно стабильной, FLLIR может служить полезным показателем зрелости легких. Для того чтобы свести к минимуму ошибки в эксперименте, мы рассматривали эхограммы легких и печени плода на той же глубине три раза, и определили средние данные в качестве конечного результата.
- Просмотры:
- Комментарии:
Понравилась запись? Считаете ее полезной или интересной? Поддержите автора!
Что означает повышение эхоплотности: нормы и патология
Часто на УЗИ встречается понятие «повышенная эхоплотность». Объяснить это можно так. Гиперэхогенность разных органов на УЗИ выглядит по-разному и имеет изменчивое значение:
| Орган | Особенности изображения на УЗИ | На что может указывать |
| Диффузное повышение эхогенности, увеличенные размеры органа | Воспалительный процесс | |
| Виден гиперэхогенный круглый объект со звуковым усилением | Миома (фиброма) | |
| Опухоль (злокачественная или доброкачественная) | ||
| Размытые контуры и неоднородная эхо-структура, просматривается эхогенное круглое образование | Эндометриоз | |
| Равномерное утолщение слоя, однородная эхогенность, ровные контуры | Гиперплазия | |
| Неровные и нечёткие контуры, неоднородная эхо-структура | Рак эндометрия | |
| Просматривается участок повышенной эхоплотности | Отложение солей кальция | |
| Новообразования злокачественного или доброкачественного характера | ||
| Гиперплотность паренхимы | Воспалительный процесс | |
| Отёчность | ||
| Повышенное газообразование | ||
| Злокачественная опухоль | ||
| Повышенное давление в системе воротной вены | ||
| Камневые или кальциевые отложения в ткани и протоках | ||
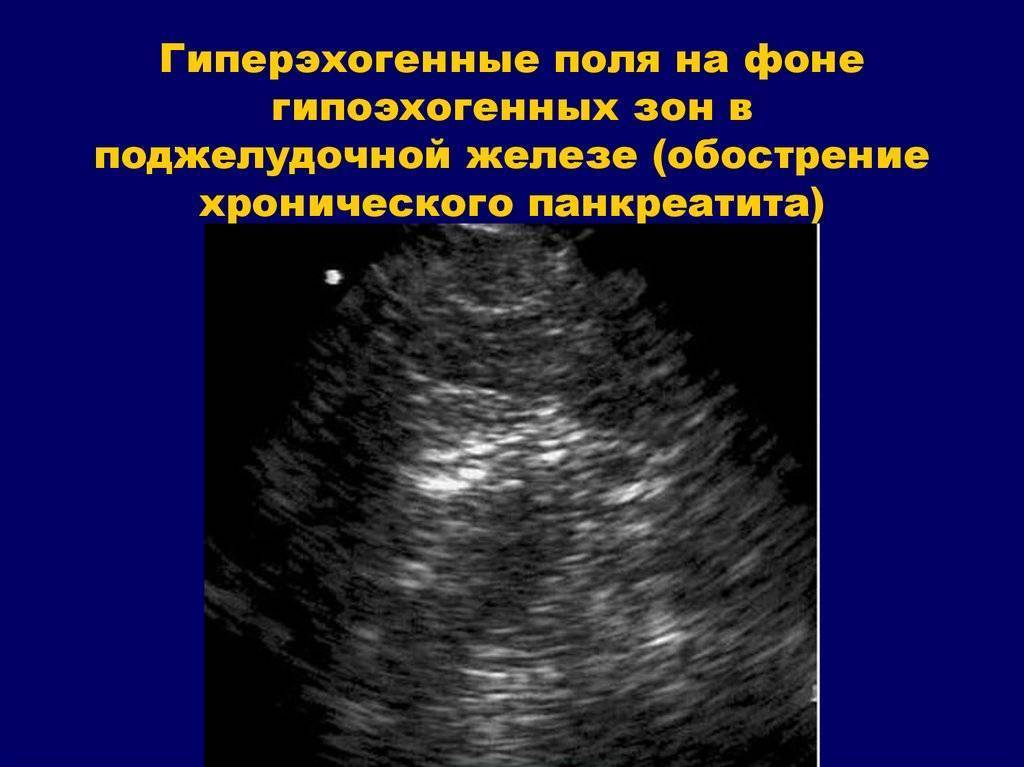
| Диффузное увеличение эхоплотности, уменьшение размера железы | Замена нормальной ткани на рубцовую. Происходит в результате обострения хронического панкреатита | |
| Диффузное увеличение эхоплотности, размер железы не изменён | Замена нормальной ткани на жировую. Явление часто встречается при сахарном диабете либо пожилом возрасте | |
| Высокая эхоплотность как преходящее явление | Неправильное питание (злоупотребление жирной пищей) | |
| Общая болезнь – реактивный панкреатит | ||
| Нерегулярный стул | ||
| Неправильный образ жизни | ||
| Обнаруживается гиперэхогенный объект | Отложение камней в органе | |
| Диффузное повышение проницаемости, утолщение стенок органа | Хронический воспалительный процесс | |
| Повышенная эхогенность органа | Эндемический зоб (недостаток йода в организме) | |
| Токсический зоб (поражение органа ядом) | ||
| Аутоиммунный тиреоидит | ||
| Тиреоидит подострого типа | ||
| Просматривается эхогенное образование | Онкология | |
| Участки склероза | ||
| Повышенная эхогенность железы (кроме пред-, пост- и климаксного периода) | Поствоспалительные изменения в тканях органа | |
| Обнаружены гиперэхогенные образования | Аномальная киста | |
| Кальцинат | ||
| Фиброзный участок | ||
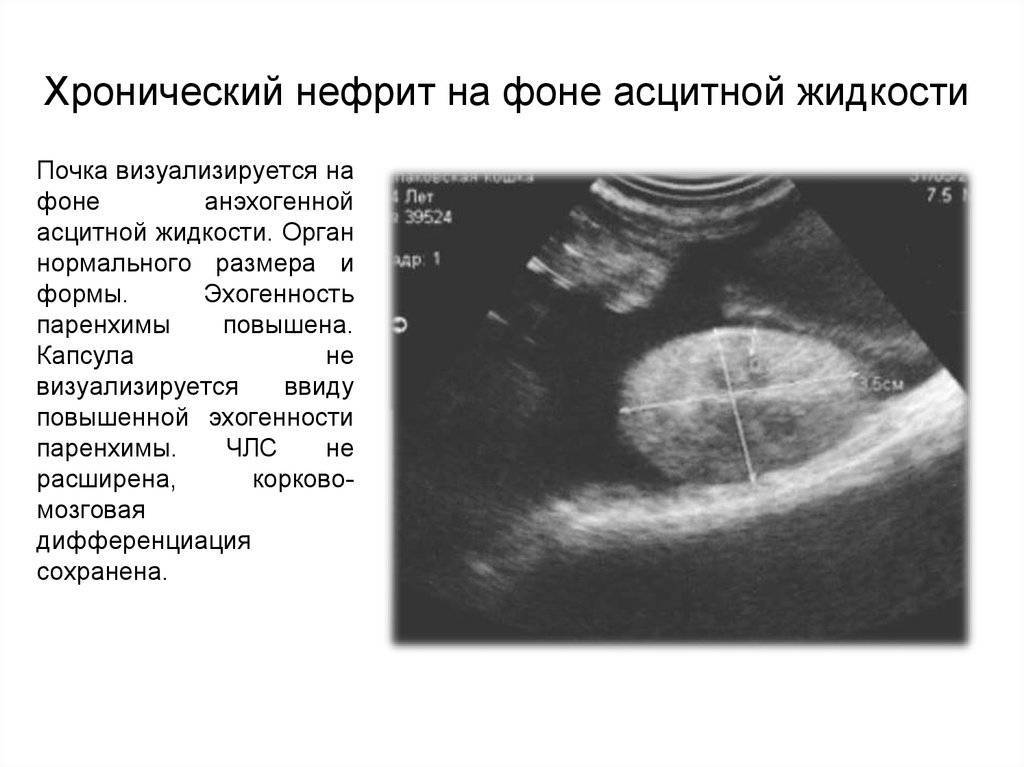
| Гиперэхогенная структура почек, их размер увеличен, пирамиды имеют сниженную эхогенность | Диабетическая нефропатия | |
| Диффузное усиление эхогенности паренхимы, слои органов не дифференцируются, пирамиды гипоэхогенные | Гломерулонефрит (с тяжёлым течением) | |
| Видна гиперплотная область | Злокачественное образование | |
| Миеломы | ||
| Инфаркт почки | ||
| Кальцинаты паренхимы | ||
| Усиленная эхогенность почечного синуса | Воспалительные, обменные или эндокринные нарушения | |
| Повышение эхоплотности органа (исключая возрастной фактор) | Повышение давления воротной зоны | |
| Синдром Коновалова-Вильсона | ||
| Гликогеноз | ||
| Амилоидоз | ||
| Увеличение содержания железа в крови | ||
| Гиперплотность кишечника плода (после 16 недели) | Внутриутробные TORCH-инфекции | |
| Ишемия кишечника | ||
| Муковисцидоз | ||
| Задержка развития плода | ||
| Перфорация кишечника | ||
| Гиперэхогенность плаценты | Инфаркт (кровоизлияние) плаценты | |
| Отслойка плаценты | ||
| Наличие кальцинатов |
Когда требуется операция?
В некоторых случаях опасности не несет гиперэхогенный кишечник у плода, последствия в других ситуациях могут быть опасными. При обнаружении мекониевого перитонита назначается операция, но не всегда. Хирургия требуется при симптомах острого живота и признаках обструкции. Если нет показаний к проведению операции, назначается динамическое наблюдение за новорожденным. Часто подобные операции сопровождаются большой потерей крови, что может привести к синдрому короткой кишки.
Внутриутробная гибель наступает при данной патологии в 8 % случаев, неонатальные потери – 0,8 %. Общая частота пренатальных неблагоприятных исходов достигает 48,4 %. При обнаружении феномена в пренатальном периоде новорожденному требуется динамическое наблюдение и систематическая терапия.
Как проводится лечение патологии?
Лечение этой патологии возможно лишь в малом количестве случаев – тогда, когда причиной эхогенности стали какие-либо заболевания, а не хромосомные аномалии.
Если врач считает, что повышенная эхогенность кишечника плода связана с его внутриутробным инфицированием, то он назначает женщине ряд дополнительных диагностик для подтверждения собственных предположений.
Подтвердить инфекционную причину появления гиперэхогенности кишечника плода можно, исследуя кровь матери на наличие уреаплазмоза, микоплазмоза или стрептококковых бактерий.
Если кишечные инфекции, поразившие еще нерожденного малыша, или другие проблемы, провоцирующие гиперэхогенность его кишечника, стали причиной мекониевого перитонита, то лечение этого заболевания проводят при помощи хирургического вмешательства.
Видео:
Внутренние кровотечения, которые могут быть спровоцированными перитонитом, могут привести к синдрому короткой кишки.
Статистика утверждает, что при наличии таких патологий внутриутробная гибель плода наблюдается в восьми процентах случаев.
Когда развитие плода, обладающего гиперэхогенным кишечником, не отмечено никакими генетическими аномалиями и патологиями, о которых рассказывалось выше, лечение этой патологии проводят уже после рождения ребенка.
Как упоминалось в этой статье, это лечение может и не понадобиться, так как в некоторых случаях организм ребенка самостоятельно справляется с этой проблемой.
Прочитав статью, вы смогли узнать о такой патологии, как гиперэхогенный кишечник у неродившегося ребенка. Паниковать, слыша такой диагноз впервые, не стоит.
Подтвердить его можно только после длительных и тщательных аппаратных и химических исследований состояния матери и ребенка.
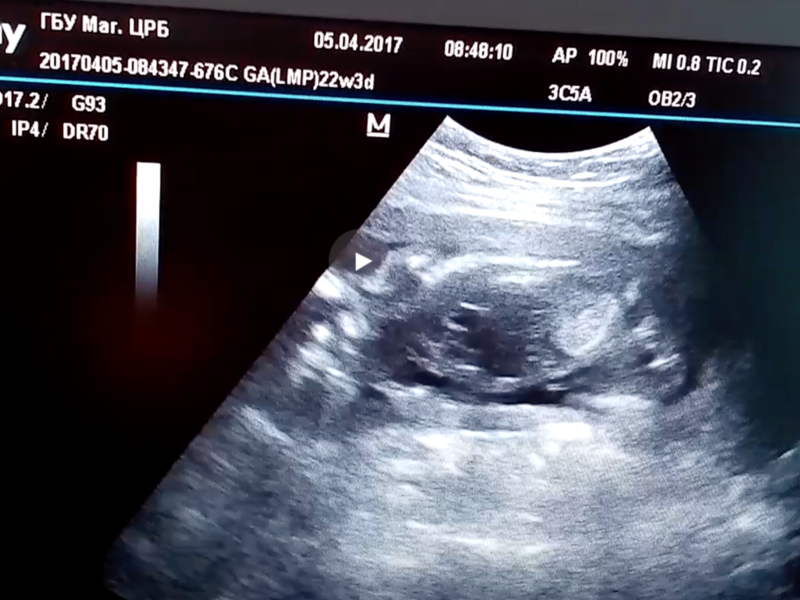
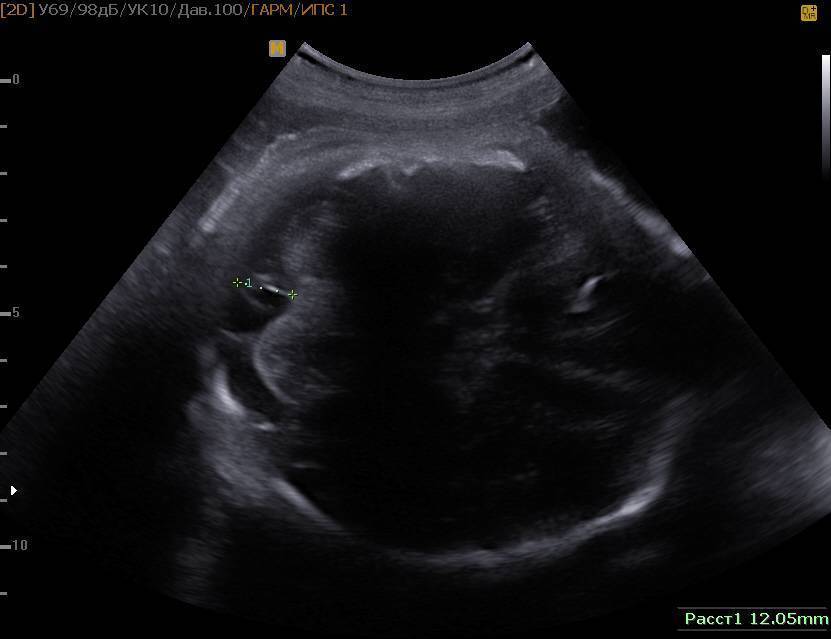
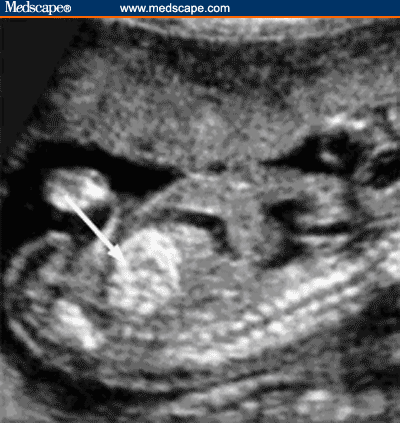
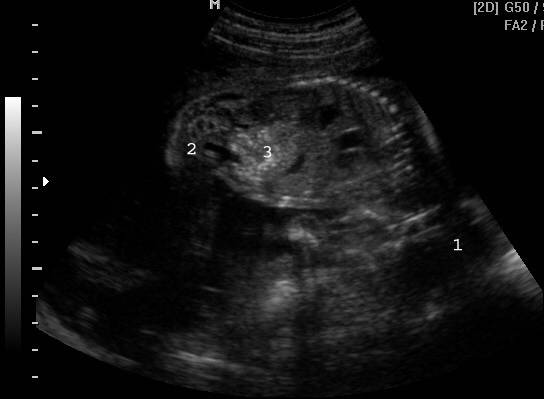
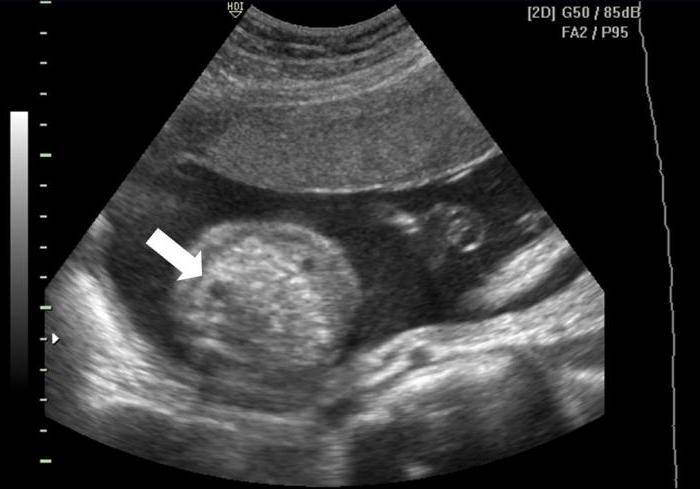
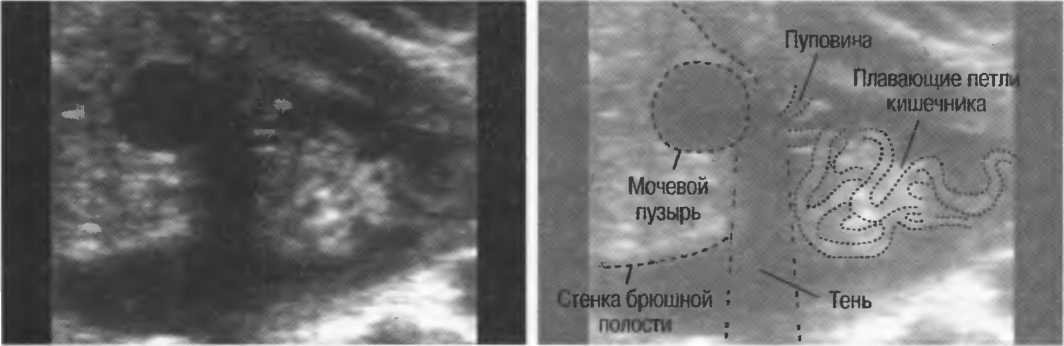
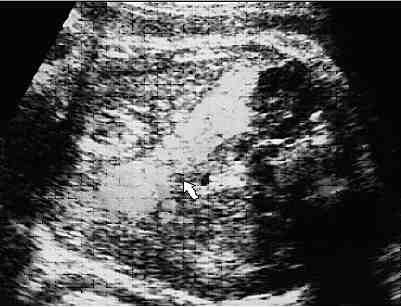
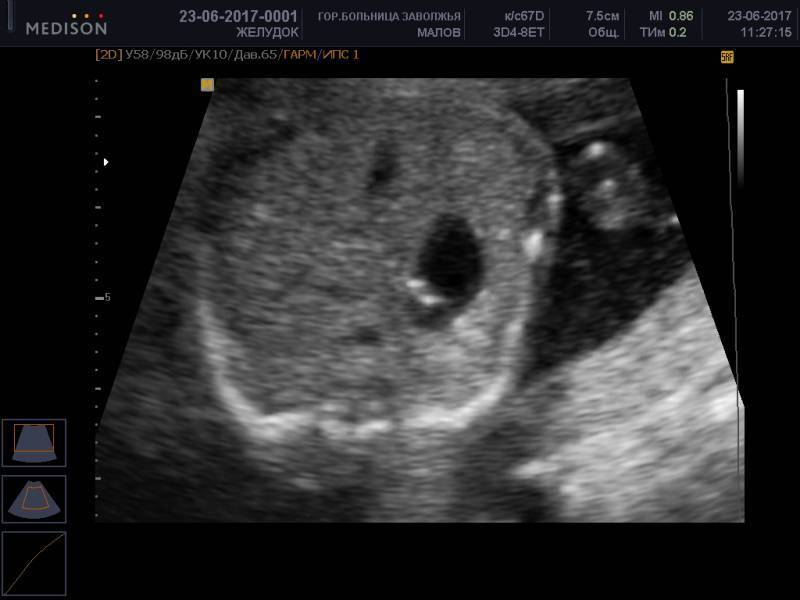
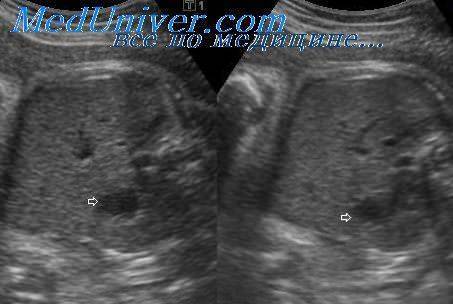
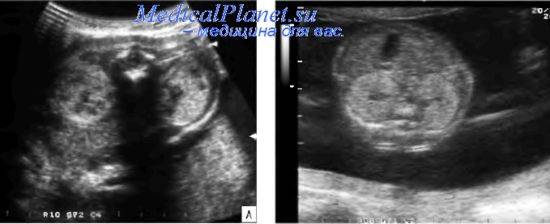
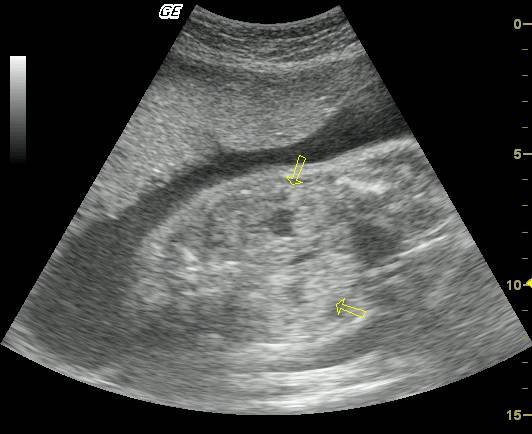
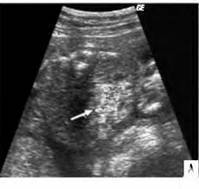
Гиперэхогенный кишечник у плода – что это такое?
Это повышенная, нежели у других интраабдоминальных структур, яркость кишечника на УЗИ, сравнимая с эхогенностью костных тканей. Наблюдается у большинства беременных, и является нормой на ранних сроках. До 16 недели повышенная яркость кишечника у плода проходит, и нельзя говорить о наличии патологии.
Если после 24 недели все еще выявлены гиперэхогенные включения на УЗИ, то необходимо провести тщательное обследование, так как они могут скрывать за собой весьма серьезные заболевания.
Причины гиперэхогенного кишечника у плода
Эхогенность кишечника у плода может повыситься из-за факторов:
- вероятность наследственного хромосомного заболевания, например, синдрома Дауна;
- внутриутробное инфицирование плода такими инфекциями, как герпес, цитомегаловирус, токсоплазмоз, краснуха в острых формах;
- отставание внутриутробного развития плода от срока беременности;
- уменьшение количества амниотических вод, т.е. маловодие;
- нарушение кровообращения в плаценте, также в сосудах матки и плода;
- муковисцидоз – нарушение работы эндокринных желез;
- врожденные аномалии ЖКТ плода: астезия тонкой кишки, нарушение перистальтики и обструктивное поражение кишечника.
Неоднородность структуры
У здорового человека ткани поджелудочной железы однородные, мелкозернистые, гомогенные. Эхоструктура подозрительно повышается при подостром и хроническом панкреатите, кистах и опухолях.
Острый интерстициальный панкреатит часто диагностируют людям, злоупотребляющим алкогольными напитками и жирной калорийной пищей. При пальпации они ощущают резкие боли. Неприятные симптомы связаны с отечностью железы. Обращением к врачу могут послужить жалобы человека на спазмы в верхней части живота.
Сильные боли в левом или правом подреберье возникают при хроническом панкреатите. В периоды обострения заболевания у пациента отмечается повышение температуры, нарушение кровяного давления, изменение цвета кожи и склер (желтушность). Больного беспокоит постоянная тошнота, рвота, отсутствие аппетита. Помимо неправильного питания, на развитие панкреатита могут повлиять следующие заболевания:
- Холецистолитиаз.
- Пенетрация язвы.
- Вирусный гепатит.
- Паразиты (глисты).
- Брюшной и сыпной тиф.
- Злоупотребление алкоголем.
Любителей спиртосодержащих напитков много среди мужчин, поэтому вероятность возникновения хронического панкреатита у сильной половины человечества значительно выше, чем у женщин.
Неоднородность структуры у детей
Изменения в однородности структуры поджелудочной железы нередко бывают и в детском возрасте. Проявляются они сбоями в работе желудочно-кишечного тракта. Нарушения происходят из-за спазмов протоков железы и повышения активности ферментов. Затрудненный отток последних вызывает отеки поджелудочной железы у ребенка.
Такая форма заболевания встречается даже у малышей 1 года жизни. Винить в этом можно родителей, не соблюдающих график введения прикорма (раннее включение в меню мясных и рыбных блюд).
Какие могут быть последствия?
Патологии желудочно-кишечного тракта, проявляющиеся в виде гиперэхогенности на УЗИ, приводят к тяжелым последствиям для плода:
- Мекониевый перитонит. Из-за повышенной вязкости, что нередко происходит при муковисцидозе, меконий закупоривает просвет кишечника, создавая кишечную непроходимость. Если не будет оперативного вмешательства, возможна перфорация кишки с выходом содержимого в брюшную полость — перитонит. Перитонит нередко становится причиной абсцесса и кист внутренних органов.
- Дивертикул Меккеля — выпячивание стенки подвздошной кишки из-за неполного заращения желчного протока, участвующего в питании зародыша. При дивертикуле нередко из пупочной области плода сочится кишечное содержимое.
- Болезнь Гиршпрунга — патология толстой кишки, при которой отсутствует иннервация определенного участка. В результате на аганглионарном участке отсутствует перистальтика, что приводит к тяжелым запорам. Смертность младенцев без лечения в первые недели после рождения составляет 80%.

Последствия инфекционных заболеваний разнятся в зависимости от возбудителя и степени тяжести недуга, а также от срока беременности, на котором они возникли. Например, при заражении краснухой в первом триместре у эмбриона не развиваются слуховой аппарат и глаза, возникают аномалии сердечно-сосудистой системы, а при заражении после 4 месяца последствий практически нет.
Симптомы дермоидной кисты
Пока дермоидная киста небольших размеров, никаких симптомов она не имеет. При ее увеличении могут наблюдаться такие симптомы, как тянущие боли в нижней части живота. Если регулярно посещать гинеколога, то такое эхогенное образование в яичнике обнаруживается на начальных стадиях развития. Образование также может давить на соседние органы, из-за чего могут возникать неполадки с мочевым пузырем (учащенное мочеиспускание) и кишечником (запоры или поносы). Если киста воспаляется, может повышаться температура тела.
Дело в том, что по мере своего роста образование начинает вытеснять здоровые ткани яичника. Вначале никаких изменений не наблюдается, но затем опухоль сдавливает сосуды, перекрывая яичнику питание. Здоровые ткани в результате замещаются рубцовыми (соединительными), которые более стойки к дефициту питательных веществ и кислорода. При этом в организме может и не быть никаких изменений, ведь второй, непораженный яичник вполне может справляться с возложенной на него нагрузкой. Потому часто дермоидная киста обнаруживается тогда, когда она практически полностью замещает здоровые ткани яичника.
Опасность дермоидной кисты яичника состоит также в том, что может перекручиваться, что сопровождается резкой и сильной болью внизу живота. Изредка такое образование может озлокачествляться.
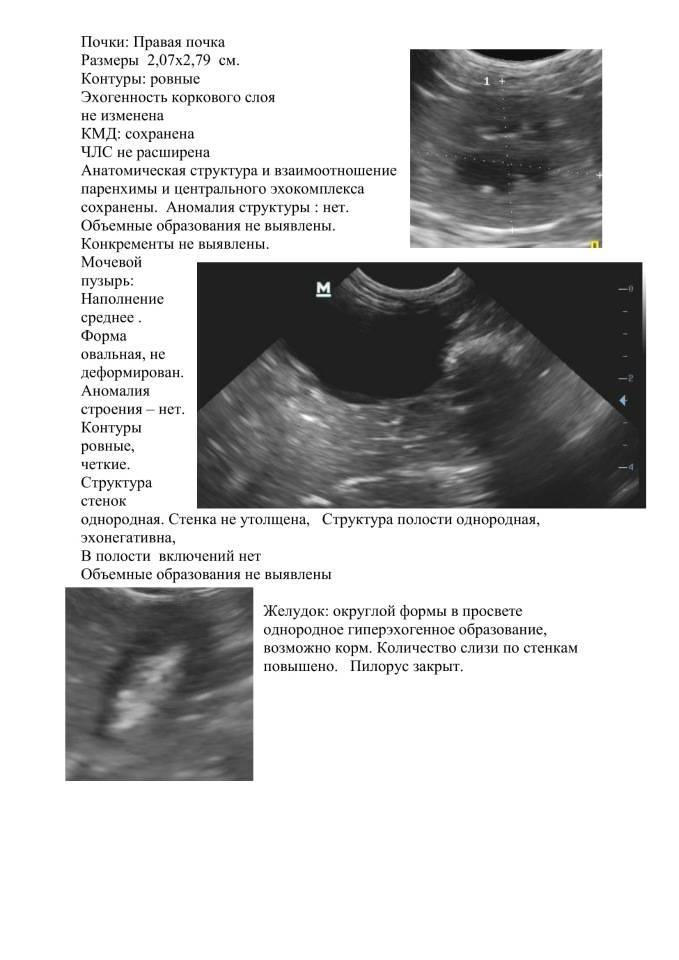
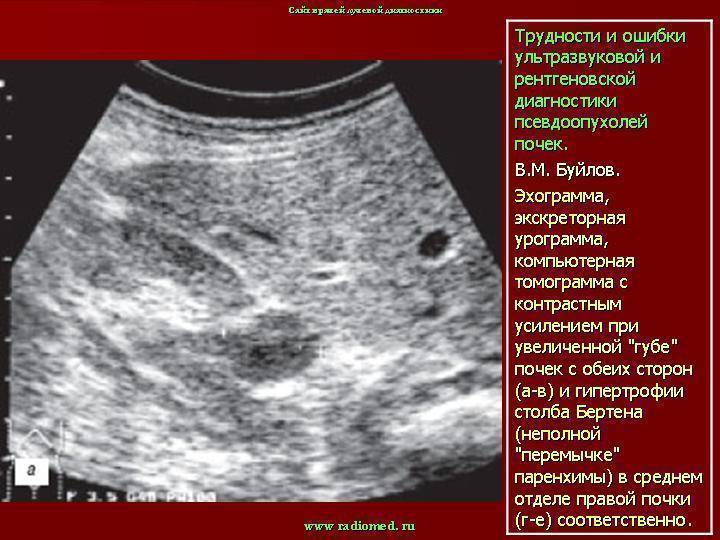
Какие патологии почек у плода можно выявить на 2 скрининге
2-й скрининг проводится на сроке 20-24 недели беременности. На нём выявляют различные пороки почки у плода:
- Агенезию (отсутствие одной или обеих почек). При односторонней агенезии на УЗИ с одной стороны почка не визуализируется вовсе, а с другой стороны она увеличена по сравнению с нормой. При двусторонней агенезии органа нет вообще, поэтому плод обычно погибает на определённом сроке беременности. Односторонняя агенезия не является показанием для аборта, потому что человек может жить и с одной почкой.
- Дистопию (нетипичное положение органа). Место расположения почки — это почечная ямка. Иногда почка не поднимается в ямку, а располагается в любой области таза. На УЗИ в этом случае дистопированная почка не будет видна, поэтому неопытный врач может принять дистопию за агенезию.
- Увеличенный или уменьшенный в размерах орган;
- Расширение почечной лоханки свыше 2 мм от нормы;
- Пиелоэктазия — расширение почечной лоханки без сопутствующих патологий органа;
- Пиелоуретероэктазия — расширение почечной лоханки с расширением мочеточника;
- Пиелокаликоэктазия — одновременное расширение и почечной лоханки, и чашки.
- Гидронефроз — скопление мочи в лоханке, приводящее к увеличение чашек и лоханок в размерах. Моча скапливается у основания мочеточника, за счёт чего он расширяется. Патология не является заболеванием, но свидетельствует о патологии лоханки и чашки почки. Диагностируется в 80% беременностей. Если к моменту рождения почечная лоханка будет увеличена более чем на 10 мм, малышу понадобится срочная операция.
- Кисты почек. Мультикистозная дисплазия является одним из самых опасных заболеваний почек. Выражается в перерождении нефронов в кисты, которые закупоривают протоки и затрудняют отток мочи. Они содержат жидкость внутри и достигают размера 3-4 см. При двустороннем мультикистозе почки врачи рекомендуют прервать беременность, а при односторонней патологии — удалить поражённую почку сразу после рождения малыша.
- Поликистоз почки в наличии на органе нескольких кист размером 1-2 мм. На УЗИ аппарате они не видны, но об их наличии свидетельствуют маловодие у беременной и двустороннее увеличение почек в размерах. Эхогенность почек будет повышена, а контур — иметь белый цвет. В этом случае женщину отправляют на аборт, потому что плод погибает ещё в утробе.
- Обструкция лоханочно-мочеточникового соустья. На УЗИ визуализируется расширение почечной лоханки при сохранении нормальной ширины мочеточника и почечной чашки. Количество околоплодных вод остаётся в норме, недоразвитости почки также не наблюдается. На фоне обструкции лоханочно-мочеточникового соустья возникает гидронефроз (застой мочи в почке).
Патология опасна тем, что на её фоне развивается почечная дисплазия — поражение почечной ткани кистами с нарушением функциональности органа. На УЗИ почка становится гиперэхогенной, в ней появляются кисты.
Диагностическое обследование
В первую очередь нужно незамедлительно обратиться к генетику, который специализируется на хромосомных феноменах. Он проведет обследование, посмотрит и оценит полученные данные в биохимическом тесте, изучит УЗИ-диагностику, которая подтвердила диагноз, гиперэхогенный кишечник у плода как лечить, подскажет и будет наблюдать за ведением беременности.
Если при УЗИ были обнаружены признаки отклонения, это не повод еще говорить, что присутствует хромосомная патология, и это еще не показание для прерывания беременности. В таком случае назначается инвазивная пренатальная диагностика. Берутся клетки плода на тонкий микроскопический анализ. Такая процедура называется аспирацией ворсин хориона.
Если диагноз «гиперэхогенный кишечник» у плода подтвердится, будет назначено последующее обследование. На УЗИ такой кишечник сильно выделяется, он выглядит ярким пятном.

Проводятся все мероприятия по обнаружению такой патологии не раньше наступления 16 недели. До этого периода кишечник даже вполне здорового плода может иметь высокую эхогенность. В тех случаях, когда затруднена визуализация органов плода на УЗИ из-за ожирения матери или маловодия, для выявления аномалии используется трансвагинальная эхография.
Выводы:
Гиперэхогенность кишечника — это УЗИ-маркер врожденной и генетической патологии плода. При его выявлении необходимо дообследование. По мнению ряда специалистов гиперэхогенный кишечник — неблагоприятный прогностический признак для плода.
Не смотря на это, для большинства детей этот признак был лишь эхографической находкой, а они рождались здоровыми
Этот факт подтверждают как исследования специалистов, так и обсуждения темы на форумах для мамочек.
На гиперэхогенный кишечник следует обращать внимание после шестнадцати недель беременности, поскольку до этого срока гиперэхогенность является вариантом нормы.
К беременности нужно готовиться, лечить инфекции и планировать рождение здорового ребёнка при участии генетика.