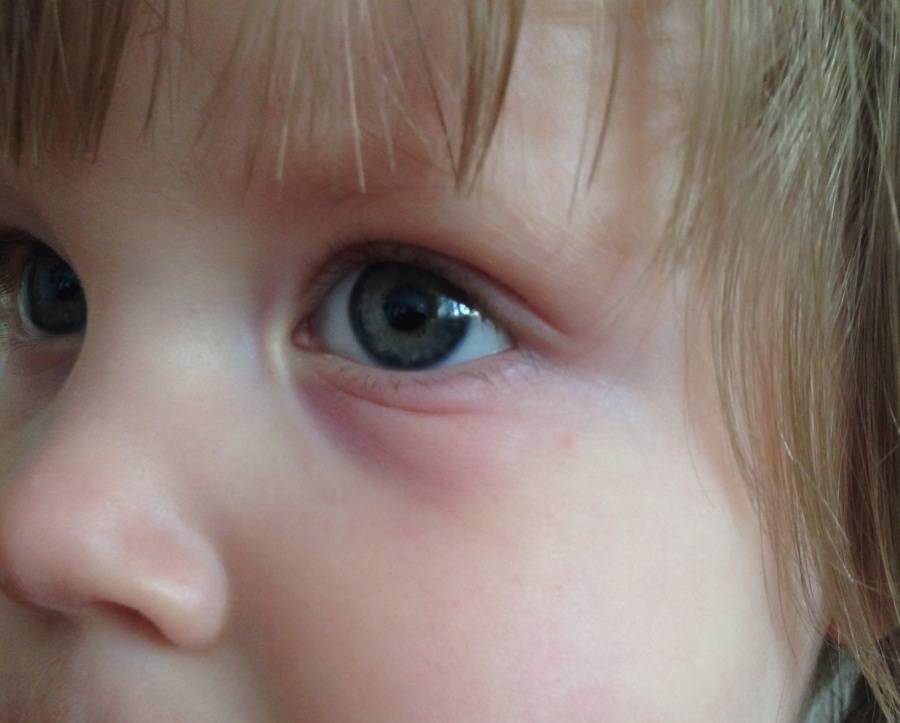
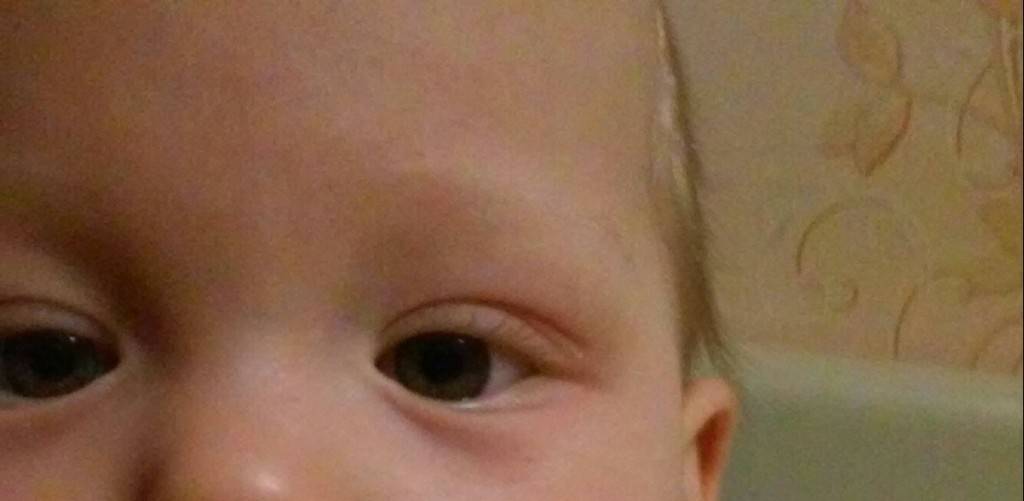
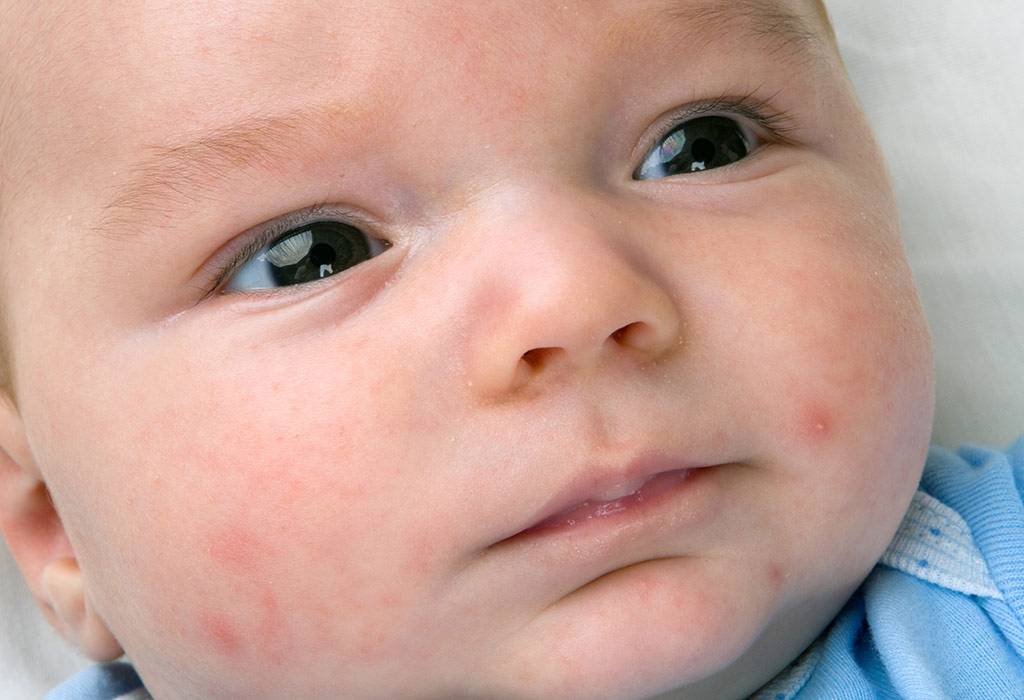
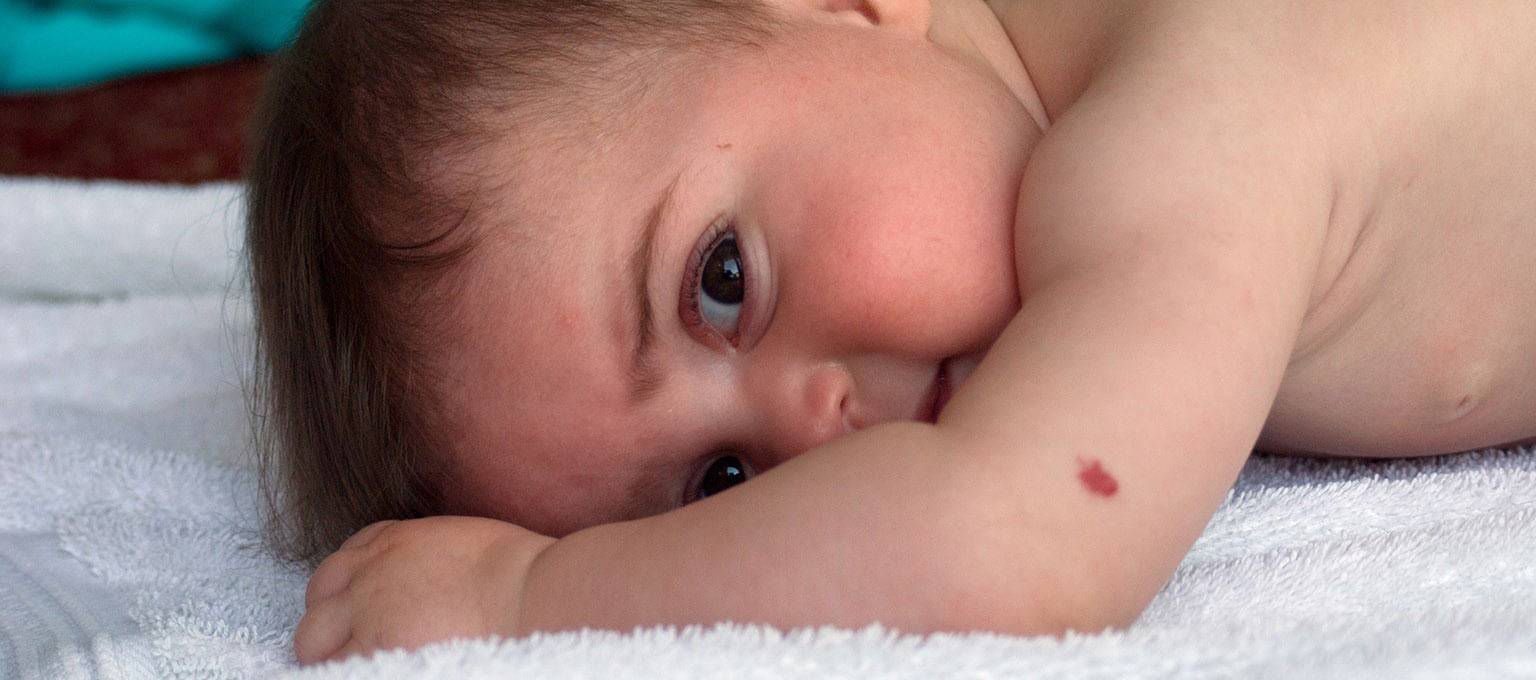
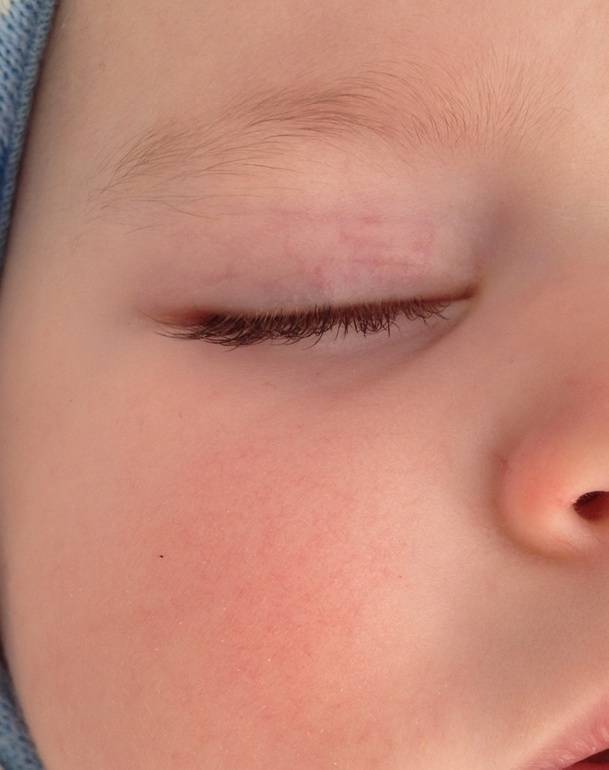
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Виды налета и причины его появления
Чтобы понять, почему язык становится пятнистым, необходимо приглядеться к покрывающему его налету. Обычно он предшествует пятнам, которые образуются вследствие нарушения его структуры или после того, как налет «облезет». Пленка на язычке грудничка или ребенка постарше может быть таких оттенков:
Молочница
Тонкий белый налет. Часто наблюдается у новорожденных и детей первого года жизни. Появляется по утрам, структурно представляет тонкую, прозрачную пленку белесого цвета. Достаточно убрать отложения влажным марлевым тампоном, чтобы они больше не появлялись в течение дня. Такой налет является аллергической реакцией грудничка на искусственную смесь или на продукты, которые составляют рацион матери (при грудном кормлении).
- Творожистый белый налет. Плотная пленка насыщенного белого цвета со скрытыми язвочками, дурнопахнущая и трудноудаляемая – симптом молочницы (кандидоза) или стоматита. У грудничков при таких заболеваниях вместо сплошного налета часто формируются белые пятна весьма внушительных размеров.
- Желтый налет. Образуется при нарушении в работе печени, почек или желчевыводящих путей ребенка.
Грибковое поражение языка
Серый налет. Начальный признак грозных детских заболеваний – скарлатины и дифтерии. Иногда такой внешний вид органа вкуса свидетельствует о сильном обезвоживании. В обоих случаях нужно как можно скорее начать лечить первопричину симптома, так как такие болезни опасны не только для здоровья, но и для жизни малыша.
- Налет в форме зеленых пятнышек. Проявление говорит о грибковом поражении ротовой полости маленького пациента. Обычно сыпь распространяется на небо, щеки, слизистую губ.
- Коричневые отложения. Результат сбоя в работе пищеварительной системы, сопровождающегося застоем желчи в желчных протоках. У грудничков симптом часто сигнализирует об обезвоживании организма, у старших детей – о дефиците или нарушении всасывания витаминов группы B. Помимо этого, при появлении коричневых пятнышек на языке младенца можно заподозрить аллергию на травы, даже если их принимает кормящая мама.
- Черные отложения. Являются следствием приема некоторых антибиотиков, передозировки или неприятия организмом лекарственного средства. Иногда причины появления черного налета кроются в кишечных расстройствах: колиты, энтериты и гастриты.
Диагностика
Обнаружив, что у ребёнка закисают глаза, родители обычно не сразу обращаются к врачу, а пытаются лечить малыша самостоятельно. Однако существуют ситуации, когда консультация специалиста необходима:
- возраст до года;
- отсутствие улучшений спустя 2 дня и более;
- светобоязнь, боль в глазах, ухудшение зрения;
- пузырьки на веках.
При конъюнктивите врачу чаще всего хватает внешнего осмотра, изредка, в тяжёлых случаях, назначаются анализы для установления возбудителя заболевания.
Диагностика дакриоцистита также относительно проста. Доктор осматривает орган зрения ребёнка на предмет отёков или покраснения.
Иногда проводится тест на исчезновение красителя. В здоровом глазу краситель исчезнет через несколько минут, если же есть закупорка, задерживается в органе намного дольше. Данный тест покажет частично или полностью заблокированы слёзные протоки.
При приступе повышения ВГД, для постановки диагноза, врач, в первую очередь, опирается на жалобы ребёнка и сведения о симптомах, отмеченных родителями. Затем измеряется внутриглазное давление и проводится дифференциация с заболеваниями, имеющими схожую симптоматику.
Желтуха у детей и ее причины
Желтуха – это физиологическое расстройство, которое возникает вследствие повышения в крои концентрации билирубина. К симптомам относится окрашивание белков глаз в желтый цвет, сонливость, небольшое повышение температуры, потеря аппетита и т.д.
Желтуха может возникать не только у взрослых, но и у новорожденных детей. При этом детская желтушка возникает по абсолютно естественным причинам вследствие распада старых красных кровяных телец, которые образовались на этапе внутриутробного развития плода.
Механизм повышения концентрации билирубина в крови такой: после появления организму требуются дополнительные кровяные клетки, вследствие этого происходит распад пренатального гемоглобина, в состав которого входит билирубин, что и провоцирует появление желтушки.
При этом организм достаточно хорошо самостоятельно утилизирует лишний билирубин, а со временем концентрация этого вещества приходит в норму. Медицинские исследования показывают, что обычно детская желтуха появляется в возрасте 3-4 дней, а пропадает она сама собой где-то на 2-3 неделю жизни.
На возникновение желтухи у детей влияют следующие факторы:
Физиологические факторы. Из-за особенностей развития детского организма происходит избыточное накопление билирубина, что в конечном счете и приводит к появлению желтухи. При этом в норме лишний билирубин связывается со специальными белками, которые постепенно расщепляют это соединение на более безопасные для организма компоненты. Однако в случае избыточной концентрации вредоносного билирубина белки не успевают выполнить утилизацию, что и приводит к желтушке. Исследования показывают, что эта причина является основной, а около 70% случаев желтушки у детей связано именно с физиологией.
Недостаток грудного вскармливания. В грудном молоке матери содержатся специальные иммунные клетки, которые могут бороться с лишним билирубином, поэтому при отсутствии грудного молока может развиться желтушка. Однако этот фактор не нужно переоценивать, поскольку медицинские исследования показывают, что только 10-15% случаев желтушки можно связать с недостатком грудного кормления.
Низкое качество грудного молока. В некоторых случаях желтуха возникает из-за плохого качества молока, когда в его состав включаются некоторые ядовитые компоненты, которые стимулируют выработку билирубина. При этом исследования показывают, что питание и образ жизни в данном случае имеют очень слабое значение, а вредные вещества выделяются в связи с физиологическими особенностями организма матери
При этом очень важно не переоценивать и этот фактор, поскольку низкое качество молока вызывает желтуху у детей только в 2-5% случаев.
Несовместимость резус-фактора у матери и ребенка. Если по своему составу кровь у матери и у ребенка сильно отличается, то существует небольшая вероятность (около 5%), что организм матери начнет синтезировать кровяные антитела, которые спровоцируют увеличение концентрации билирубина в организме малыша, что приведет к появлению желтухи прямо после родов
Однако сегодня существует большое количество эффективных лекарств, которые позволяют предотвратить подобное расстройство. Для этого матери делается специальный укол, который ослабляет выработку защитных антител, что приводит к замедлению негативных процессов в организме, поэтому желтуха у малыша не возникает.
Виды лишая у детей
То, как проявляется лишай на коже детей, зависит от вида этого заболевания.
Стригущий лишай
Самый распространенный вид, имеет грибковую природу. Воздействию патологии подвергаются ногти, кожа, волосы. Эта форма патологии имеет у детей инкубационный период от одной до шести недель. Клиническая картина: красноватые пятна – овальные и круглые, – покрытые чешуйками кожи и корочками. Болезнь характеризуется сильным шелушением, жжением и зудом. Если поражена голова, то формируются очаги облысения. В пределах кожных пятен волосы выглядят обломанными на уровне до восьми миллиметров от поверхности головы. Иногда повышается температура тела, опухают лимфоузлы, снижается аппетит.
Эта форма болезни осложняется тем, что внешние признаки и лечение откладываются, по сравнению с моментом заражения. Если причина – это заражение от животного, то проявления болезни могут отсутствовать до недели. Если заражение произошло от другого ребенка, то инкубационный период длится до полутора месяцев. Чем лечить стригущий лишай, определяет врач после того, как будет уточнен вид грибка у ребенка. Обычно лечение проходит в домашних условиях, но иногда необходимо пребывание в стационаре.
Розовый
Появляется на теле (на спине, животе, груди, боках, плечах). Сначала появляется ярко-розовое пятно диаметром до пяти сантиметров. Через одну-полторы недели от него распространяются мелкие высыпания. Форма – овальная. В центре пятен кожа шелушится, вокруг них – красный контур. Обычно сыпь локализуется в естественных кожных складках. Зуд обычно умеренный. Высыпания удерживаются до полутора месяцев, потом проходят без следа
Важно предотвратить их травмирование, вследствие чего может быть занесена инфекция
Разноцветный
Чаще всего разноцветный лишай поражает верхнюю часть тела, волосистую часть головы и лицо ребенка. Сначала около волосяных луковиц формируются точки желтого оттенка, потом они вырастают до пятен, цвет которых – от розоватого до коричневого с желтым оттенком. Сверху пятна покрыты чешуйками. Постепенно они разрастаются и могут сливаться в обширные элементы. Цвет может стать бурым.
Причины покраснения детских глазок
Покраснение белков может внешне проявляться как расширение сосудов или как кровоизлияние при разрыве сосудистой стенки. Красными глаза могут становиться после контакта с какими-то веществами, после повреждений, после сна, после прогулок, без видимой причины.
Условно все причины, почему у вашего ребенка краснеют глаза, можно разделить на следующие категории:
- неправильный образ жизни;
- раздражающие факторы окружающей среды;
- инфекции;
- неинфекционные глазные патологии;
- инородные тела, травмы;
- аллергические реакции;
- другие заболевания.

Неправильный образ жизни
К неправильному образу жизни можно отнести недосып, чрезмерное пребывание за телевизором или компьютером, избыточная зрительная нагрузка, несоблюдение гигиены. Иногда раздражение бывает банально от того, что малыш просто натер глаз. У подростков появляется взрослая причина красных глаз – вредные привычки (алкоголь, курение).
Раздражающие факторы
Воздействие высокой температуры (жаркий климат, баня, сауна), низкой температуры, ветра, дыма, а также попадание воды при купании в водоеме, попадание мыла, шампуня – все это вызывает раздражение детских глаз. Они становятся красными и слезятся.
Инфекционные причины
Белки могут стать красными при вирусных, бактериальных, грибковых болезнях. Среди детей популярны вирусные конъюнктивиты (особенно аденовирусный), блефарит, дакриоцистит, ячмень.
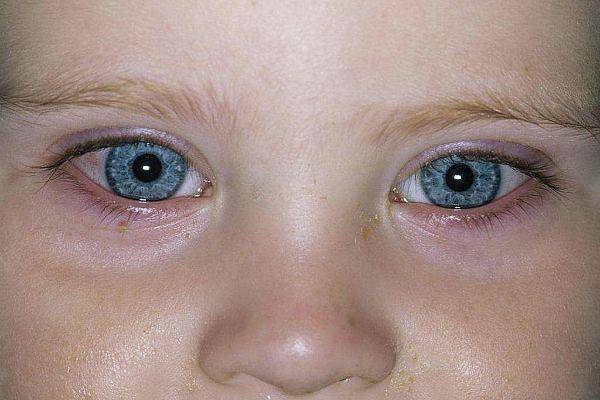
Неинфекционные глазные заболевания
Из неинфекционных причин чаще встречаются синдром сухого глаза, увеит, нарушения рефракции и глаукома (повышение ВГД).
- Синдром сухого глаза вызывается сниженной выработкой слезной жидкости или ее ускоренным высыханием.
- Увеит бывает неинфекционным и инфекционным, поражается сосудистая оболочка.
- Глаукома возникает из-за избыточного синтеза водянистой влаги или нарушения ее оттока.
- Нарушения рефракции приводят к появлению красных белков из-за того, что ребенок излишне напрягает зрительный аппарат.
Механическое повреждение
Часто детям в орган зрения попадают чужеродные предметы (песок, пыль, палец товарища), что приводит к механическому повреждению. Активное непоседливое поведение зачастую приводит к травмам и ожогам. Поврежденный орган становится красным, опухшим, болезненным.
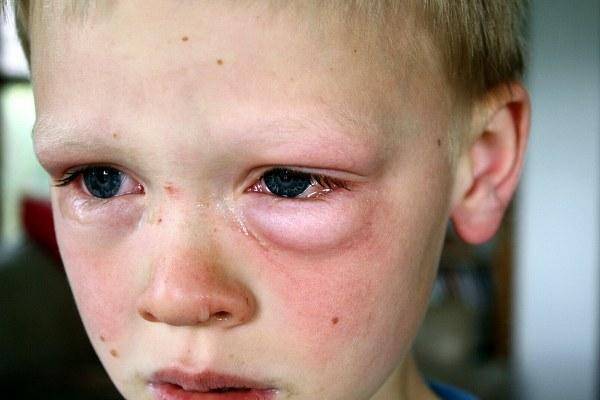
Аллергия
Красные белки у ребенка-аллергика бывают после контакта с аллергенами
Их очень много, поэтому важно выявить и исключить аллерген из повседневной жизни
Другие заболевания
Красные глаза у ребенка при простуде являются вторичным проявлением, дополняют основные клинические проявления ОРЗ или ОРВИ (высокая температура, кашель, насморк, головная боль, общее недомогание).
Глазной орган может стать красным при артериальной гипертензии, но в детском возрасте это заболевание встречается редко.
При появлении красных глаз у ребенка определить причины более точно можно по сочетанию симптомов.
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
Профилактика
Любое заболевание легче предотвратить, чем лечить. Поэтому, если вы желаете избежать любых аллергических проявлений у вашего крохи, придерживайтесь следующих правил:
не вводите прикорм ранее, чем это рекомендует ВОЗ (с 6 месяцев) и только после консультации со специалистом. Многие мамы стремятся «побаловать» малыша вкусненьким как можно раньше, не задумываясь о том, как на это отреагирует организм грудничка;
любой теоретически аллергенный продукт кормящая мама должна пробовать по чуть-чуть и внимательно следить за реакцией крохи. Исключить из рациона цельное молоко, орехи, мед, яйца, копчености, кофе и продукты с усилителями вкуса;
при выборе детской смеси четко придерживаться указаний педиатра;
поддерживать оптимальный климат в детской комнате (с температурой не выше 20–22 ˚С и влажностью 60–70%) и как можно чаще проводить в ней влажную уборку;
одевать ребенка по погоде. Давно доказано, что перегрев намного хуже, чем переохлаждение;
по возможности ограничить контакт ребенка с домашними животными;
стирать детскую одежду специальными порошками и тщательно выбирать уходовую косметику.
Эти несложные рекомендации позволят значительно снизить риск развития аллергии у грудничка и станут лучшим подспорьем в борьбе с уже существующим заболеванием.
Будьте здоровы!
Возможные причины покраснений глаз
- Заболевания конъюнктивы:
- конъюнктивит (инфекционный конъюнктивит, вызванный бактериями, вирусами, хламидиями; неинфекционный конъюнктивит – аллергический конъюнктивит, синдром сухого глаза, токсическое действие препаратов на конъюнктиву, конъюнктивит при системных заболеваниях);
- опухоли конъюнктивы;
- субконъюнктивальное кровоизлияние.
2. Заболевания роговицы:
- инфекционный кератит (вызванный бактериями, вирусами, хламидиями, грибами, простейшими);
- неинфекционный кератит (паралитический, связанный с несмыканием глазной щели, при системных заболеваниях, при аллергических заболеваниях);
- кератопатия;
- синдром рецидивирующих дефектов эпителия.
3. Увеальные болезни:
- передний увеит (воспаление радужки и / или цилиарного тела);
- бактериальный эндофтальмит.
4. Приступ закрытоугольной глаукомы.
5. Травмы глазного яблока (век, глазницы, конъюнктивы, роговицы, склеры).
6. Заболевания век:
- аномальный рост ресниц;
- выворот век;
- воспаление краев век — блефарит;
- ячмень.
7. Заболевания склеры:
- эписклерит;
- склерит.
8. Орбитальные заболевания:
- тиреоидная орбитопатия;
- воспалительные заболевания;
- орбитальные опухоли;
9. Кластерные головные боли.
Внезапное появление покраснения свидетельствует о начале болезненного процесса. Срочного вмешательства требуют следующие симптомы, сопровождающие покраснение глаза:
- чувствительность к свету — светобоязнь;
- появление радужных кругов вокруг ламп;
- внезапное появление двоения;
- сопутствующая сильная головная боль.
Виды покраснений глаз у детей грудного возраста
Заболевания, вызывающие покраснение глаз у детей младшего возраста, могут иметь различный характер, поэтому целесообразно ознакомиться с их видами.
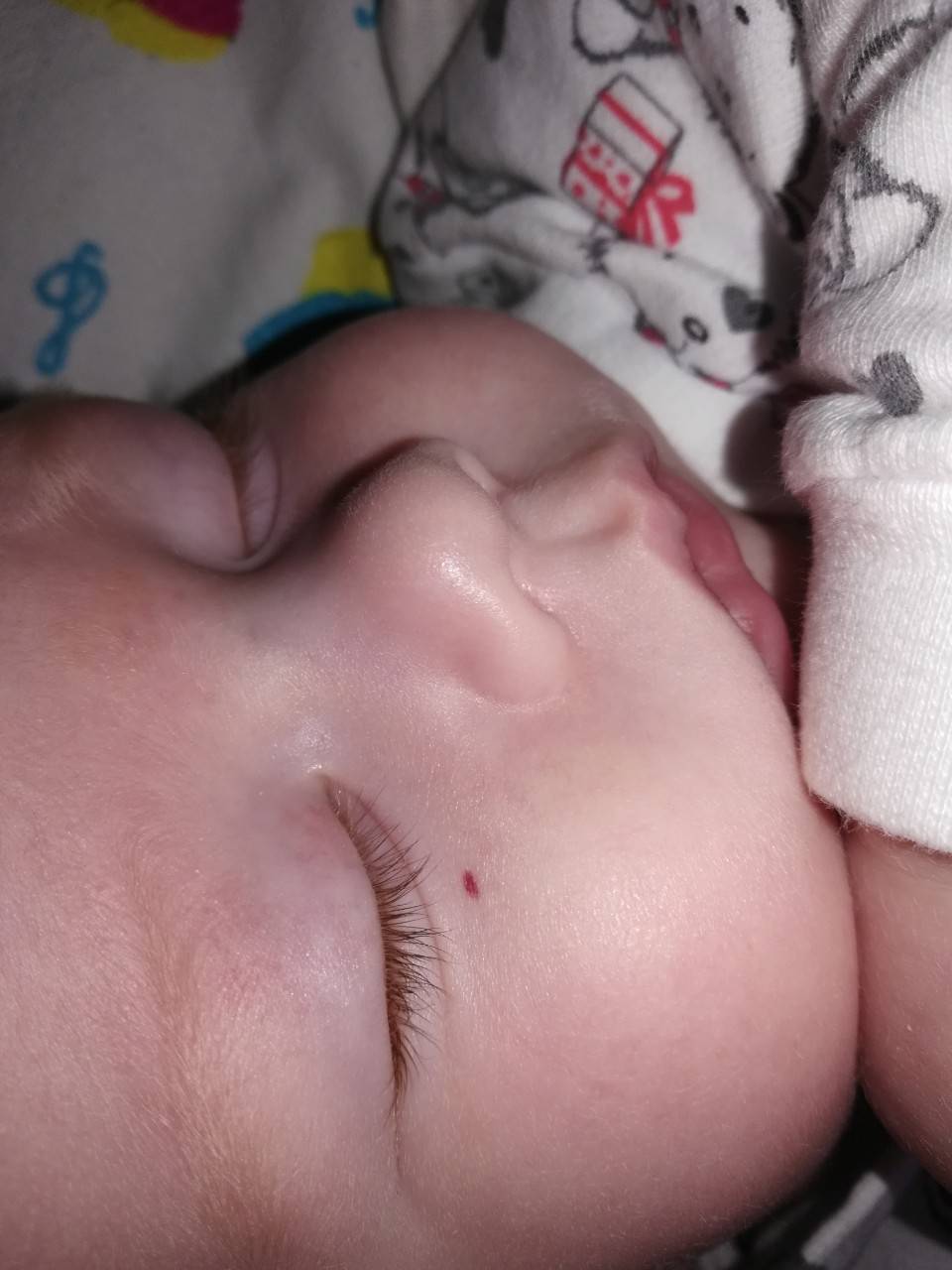
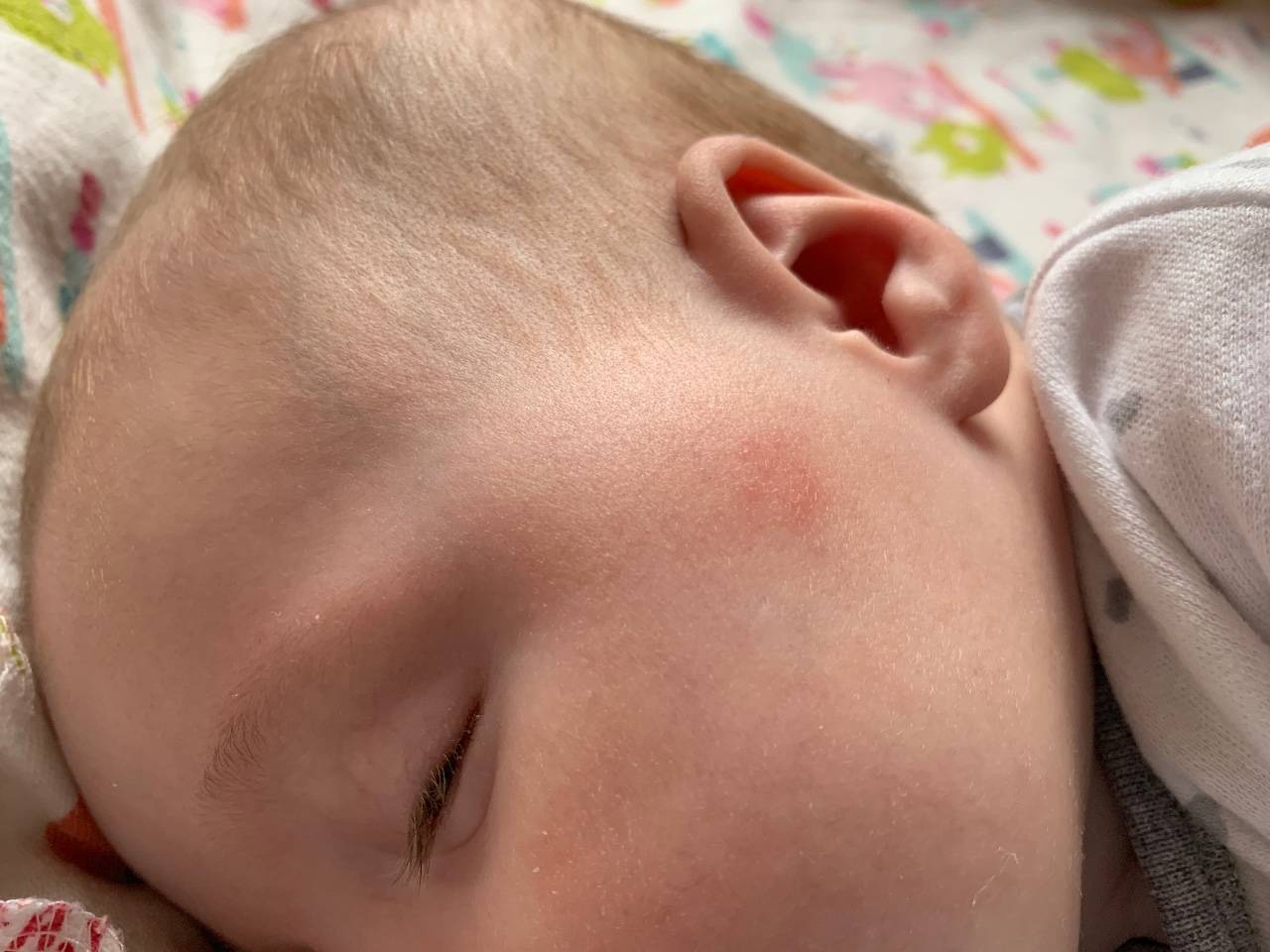
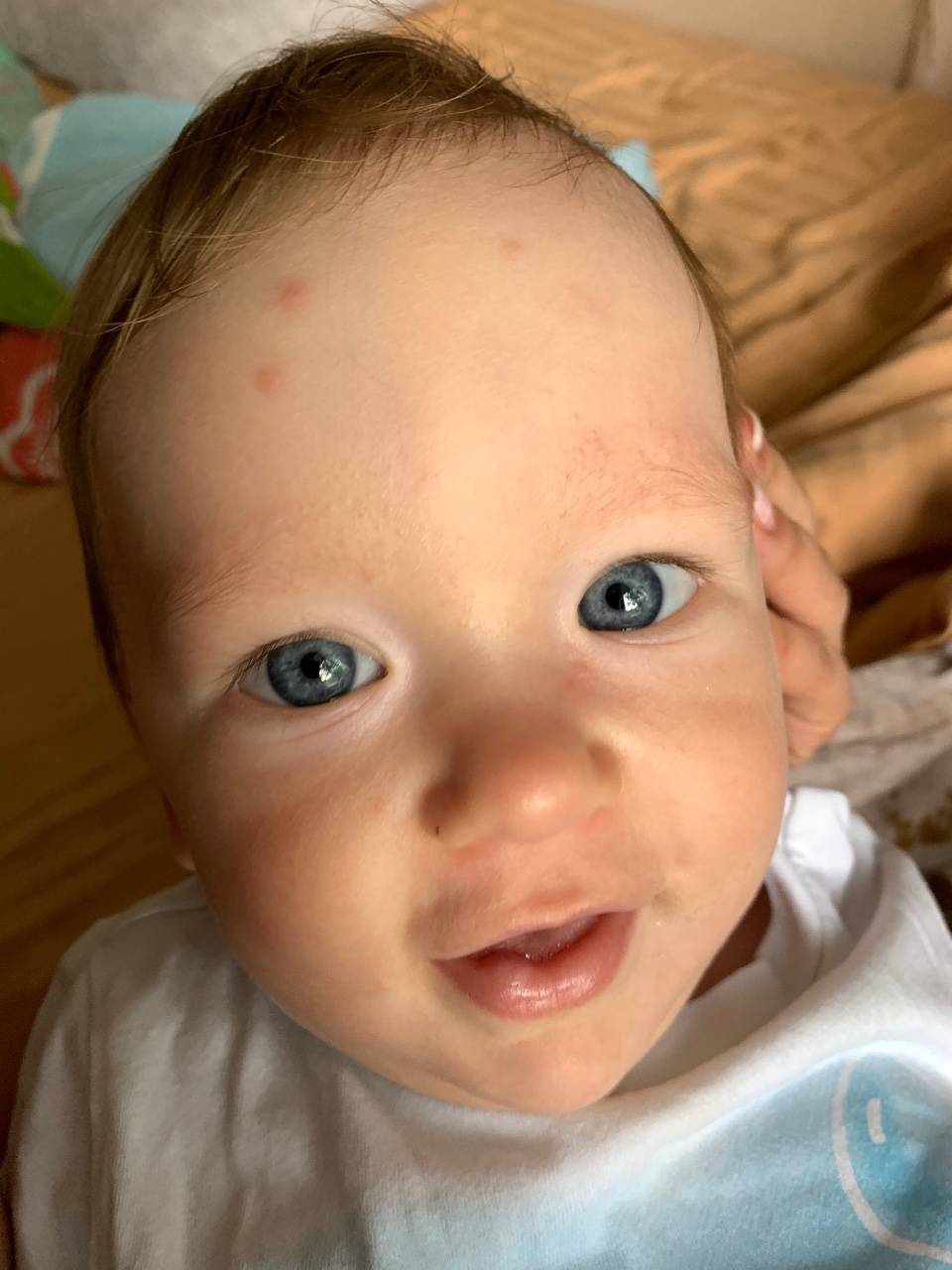
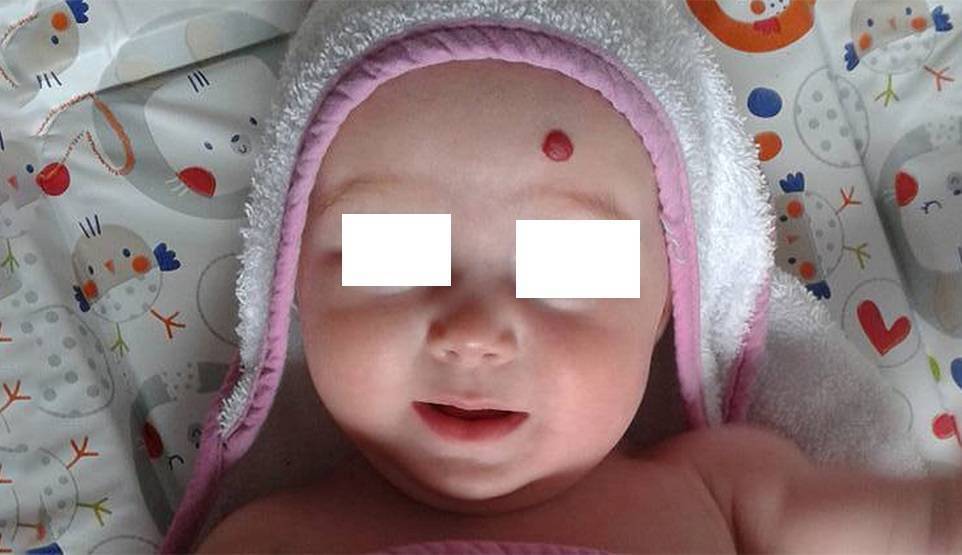
- Если появляются красные прыщики вокруг глаз у грудничка, это один из признаков аллергической реакции либо недостатка кальция в организме, что происходит при активном прорезывании зубов. Поэтому нужно определить, связаны эти явления или нет: для этого проконтролируйте питание малыша – достаточно ли в нем нужного элемента. Для восполнения дефицита кальция стоит давать глюконат кальция, расталкивая таблетку и высыпая на язычок малыша.
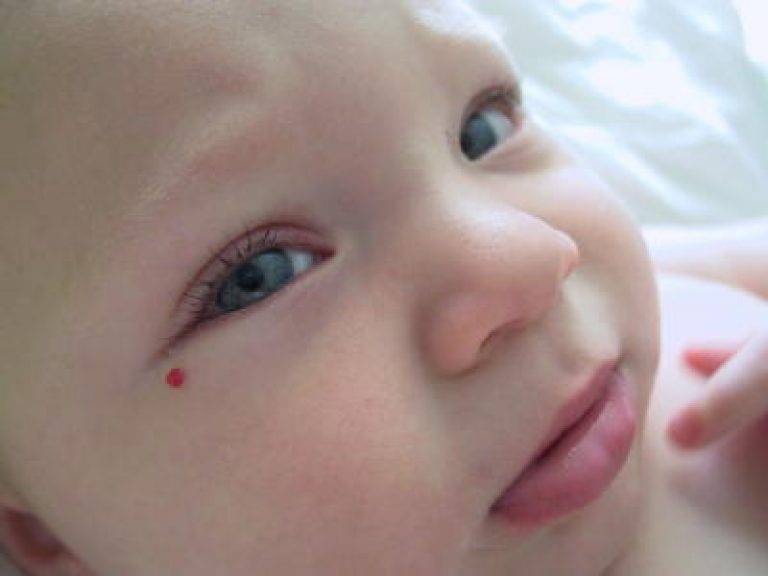
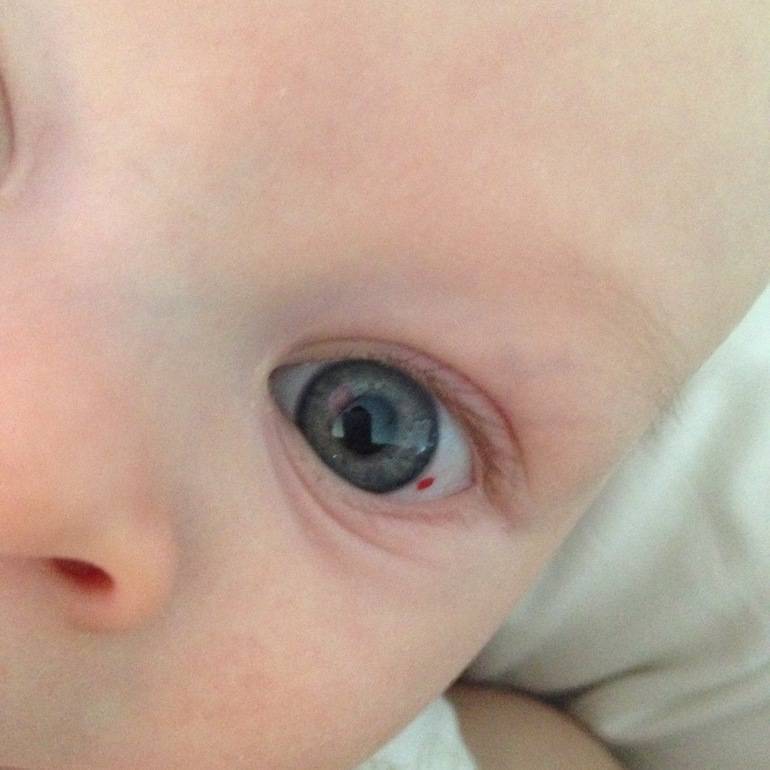
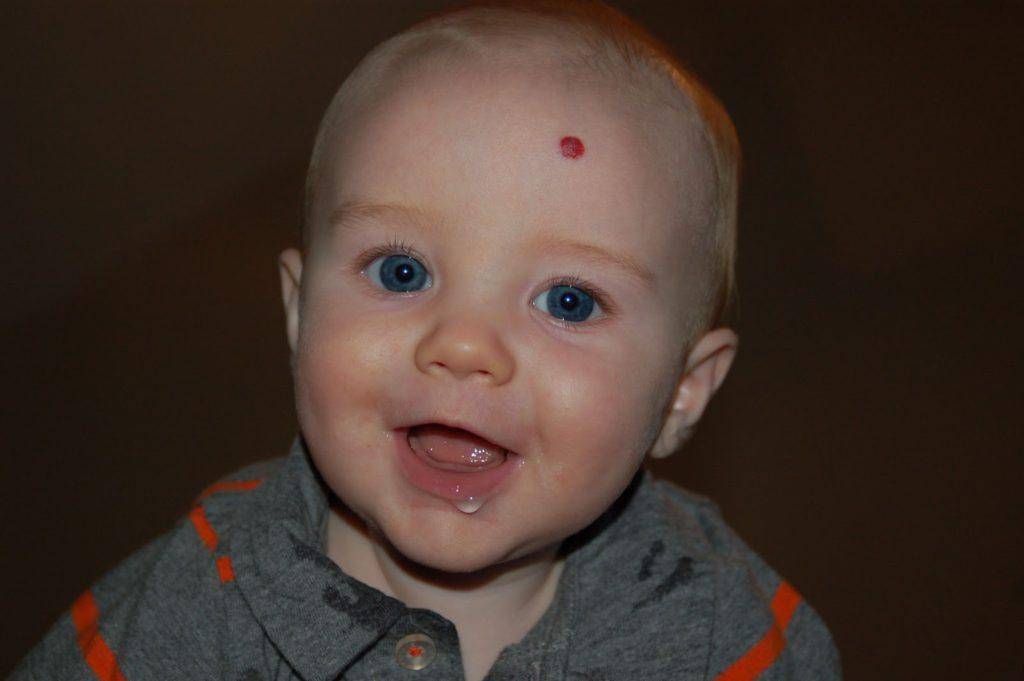
- Красное пятно на глазу у грудничка свидетельствует о лопнувших сосудах. Такое явление обычно встречается сразу после родов и означает родовую травму. Покраснение при правильном уходе рассосется в течение месяца или полутора, после чего белки приобретут естественный цвет. Ситуация зачастую не требует медикаментозного вмешательства, и глаза сами восстанавливают свой здоровый вид.
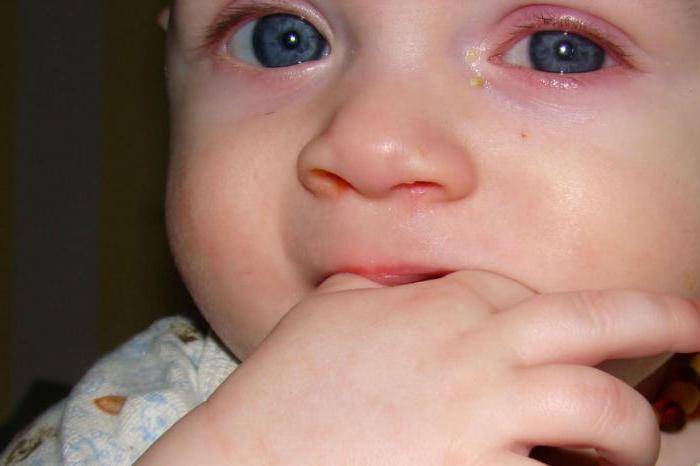
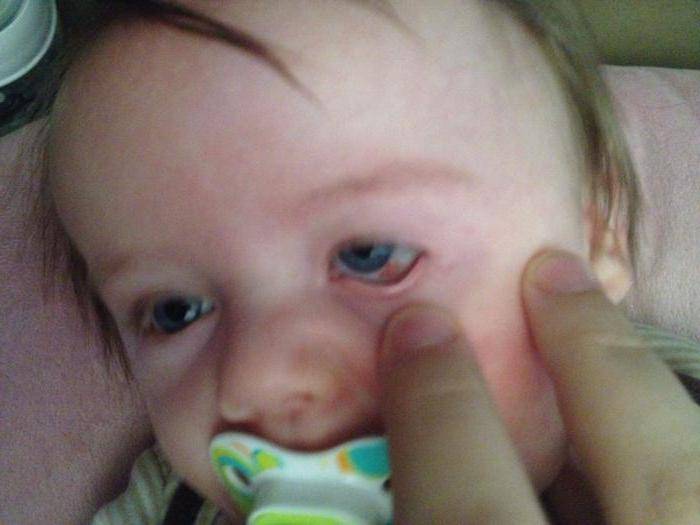
Смотрите на фото: такие красные глаза у грудничков говорят о проявлении конъюнктивита
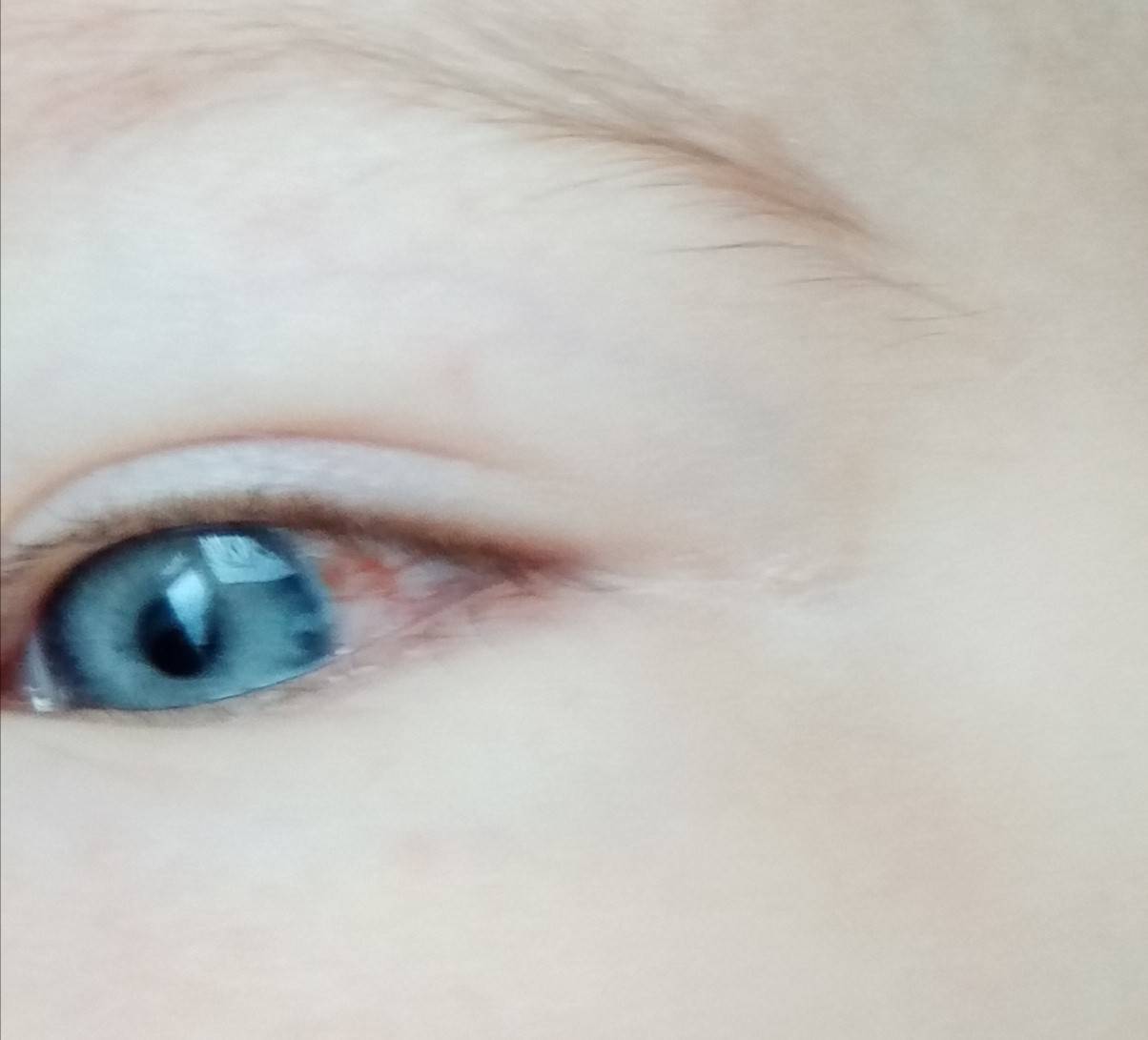
- Красный уголок глаза у грудничка в 3-4 месяца говорит о закупорке слезного канала. У 5% малышей эта патология возникает уже в роддоме или спустя неделю после рождения. Такое явление сопровождается припухлостью в верхних веках и зонах у переносицы. В случае нарушения функции слезоотделения назначается лечебный массаж ребенку.
- Если у грудничка красные глаза после сна, то это может быть вызвано бытовыми факторами: слишком яркий свет в комнате, раздражение слизистой из-за попадания пыли в глаза ребенка, усталость (особенно когда малыш долгое время плачет перед сном).
- Красные капилляры в глазах у грудничка часто связывают с последствием планового осмотра офтальмологом или использования лечебных капель. Зачастую нужно просто прекратить прием медикаментов, и все приходит в норму.
Каждое из вышеперечисленных явлений требует индивидуального подхода к лечению глаз грудничков. Не рекомендуется использовать аптечные средства без назначения врача, ведь большинство препаратов противопоказаны в раннем младенческом возрасте. Здесь обязательно стоит прислушиваться к мнению офтальмолога.
Что же нужно делать, чтобы все-таки избежать опрелостей на шее новорожденного?
Следить за режимом температуры и влажности воздуха в помещении, где живет ребенок;
Чаще устраивать воздушные ванны ребенку, чтобы кожа малыша могла дышать;
Выбирать качественные ткани при выборе одежды, а также обращать внимание на воротнички на одежде
Мало того, что ворот не должен давить, еще важно, чтобы вырезы были глубокие и не создавали окклюзию;
Чаще протирать естественные складочки кожи малыша, особенно при высокой температуре и влажности воздуха;
Выбирать качественные средства для стирки одежды, пеленок и постельного белья ребенка;
Отдавать предпочтение гипоаллергенным косметическим средствам для ухода за кожей новорожденного
Обращать внимание на наличие клинических испытаний и одобрение дерматологов.
Можно ли лечиться дома?
Важно! Лечение заболевания, связанного с покраснениями глаз и одновременным повышением температуры, в домашних условиях может проводиться только после предварительного согласования с педиатром.
Лечение подобной проблемы начинается с комплексного обследования организма и выявления первопричины болезни.
Далее врач выписывает антибиотики или противовирусные средства в зависимости от диагноза. Для облегчения состояния глаз назначаются специальные капли.
Существуют определенные правила, позволяющие сделать лечение конъюнктивита более эффективным. К таковым относятся:
- капли для глаз перед закапыванием нужно погреть в ладонях;
- для каждого глаза должна быть своя собственная пипетка;
- малышу не следует капать более 1 капли в каждый глаз;
- капля должна попасть на центральную часть глаза.
Для детей лучшим вариантом является Левомецитин. Капать капли можно даже спящему ребенку, и повторять процедуру следует не реже 6-8 раз в сутки.
В том случае, если покраснение не вызвано конъюнктивитом, то педиатр может назначить увлажняющие или сосудосужающие капли.
Людям требуется срочная помощь в тот же день:
- после механических травм (попадание инородного тела, удар, ссадина);
- при химических ожогах глаз;
- при значительном, внезапном ухудшении зрения (его следует проверять, прикрыв каждый глаз отдельно);
- с появлением радужных кругов вокруг ламп в сильно болезненном глазу, сопровождаемом головной болью и ухудшением остроты зрения (обычно это означает острый приступ закрытоугольной глаукомы); при сравнении плотности глазных яблок через веки, обнаруживается, что у больного глаз «твердый, как камень»);
- с внезапным появлением двоения в глазах;
- при внезапном появлении экзофтальма;
- с перикорнеальным или смешанным покраснением;
- при покраснении, инфекции глаза у пациентов, носящих контактные линзы.
Лечение
Лечение зависит от причины покраснения глаз. Поэтому, прежде чем его начать, нужно обратиться к детскому офтальмологу.
Вирусный конъюнктивит обычно исчезает самостоятельно в течение недели.

держать область глаз чистой
Если после двух недель состояние ребенка не улучшились, необходимо сообщить об этом врачу.
Теплый компресс поможет снять неприятные ощущения. Просто намочите чистую ткань в теплой воде и поместите ее на глаза ребенка на 5-10 минут.
Если бактерии вызвали покраснение глаз, врач назначит антибиотик (в виде мази или капель). Курс рассчитан примерно на 7 дней. Использование мазей при конъюнктивите у ребенка удобнее, чем капли.
Помните! Перед любыми манипуляциями нужно вымыть руки, затем осторожно оттянуть нижнее веко ребенка и заложить немного мази вдоль него. Затем попросите ребенка активно моргать и мазь попадет на оболочки глаза.. Если вы используете капли, попросите ребенка закрыть глаза и капните лекарство во внутренний угол глаза
Удобнее всего это делать лежа или сидя с запрокинутой головой. Когда ребенок откроет глаза, лекарство попадет на пораженную область
Если вы используете капли, попросите ребенка закрыть глаза и капните лекарство во внутренний угол глаза. Удобнее всего это делать лежа или сидя с запрокинутой головой. Когда ребенок откроет глаза, лекарство попадет на пораженную область.
Поскольку вирусный и бактериальный конъюнктивиты заразны, никогда не делитесь лекарствами с другими и не используйте старые капли или мазь.
Лекарства, которые долго хранились не будут стерильными и могут вызвать дополнительную инфекцию.
Важно пройти полный курс антибиотиков, даже после исчезновения симптомов. В противном случае, инфекция может вернуться
При аллергическом воспаленииизбегать с ним контакта
Также врач может предложить капли при аллергическом конъюнктивите. Если ребенок имеет другие симптомы аллергии, то доктор может выписать антигистаминные препараты.
Для самостоятельного облегчения симптомов можно использовать холодные компрессы.