Как предупредить перегрев грудничка
- Не гуляйте с малышом под прямыми солнечными лучами в жаркий летний день. Нормальным временем для прогулок считается отрезок времени с 8 до 10 часов утром и с 17 до 20 часов вечером.
- Одевайте грудничка по погоде.
- Регулируйте нормальный температурный режим в деткой комнате.
Причины проблемы и варианты решения
- Перегрев из-за слишком теплой одежды. Грудничка нужно переодеть.
- Прямые солнечные лучи или слишком теплое помещение. Перенести грудничка в тень или уменьшить интенсивность отопления.
- Высокая физическая активность: малыш быстро машет ручками и ножками. Если при этом грудничок легко одет, то ему не навредит легкая испарина, для него нормально. Если же на нем теплые вещи, которые способствуют перегреванию, то переоденьте его.
- Длительные крики и плач. Совершенно нормально, если при этом лобик грудничка покроется испариной и станет теплее, чем обычно. Успокойте грудничка, возьмите его на руки. Если он вспотел, переоденьте или разденьте его, но не стоит этого делать на сквозняке.
- Вирусные или бактериальные заболевания. Обратитесь к педиатру.
- Воспалительные процессы. Обратитесь к педиатру.
- Обезвоживание. Обратитесь к педиатру.
Опасности субфебрильной температуры
При субфебрильной температуре грудного младенца может ничего не беспокоить, но кажущееся благополучие бывает обманчивым. Длительное, пусть даже и незначительное повышение температуры может сигнализировать о скрытых проблемах в детском организме – анемии, глистной инвазии, инфекциях, болезни мозга. Обнаружить их можно только при тщательном медицинском обследовании
Когда патологий не выявлено, следует уделить внимание укреплению защитных сил организма малыша
Профилактические меры
Длительное повышение температуры тела приводит к хроническому стрессу организма. Когда врачи убеждают, что это вариант нормы, все равно следует постараться привести показатели к 36,6. Профилактикой повышения температуры становится закаливание, правильный режим дня, регулярные прогулки, выявление и лечение очагов инфекционных заболеваний. Эти меры укрепляют иммунитет, помогают наладить терморегуляцию и справиться с субфебрилитетом.
Причины патологического механизма
Начнем с того, что в области лица и шеи находится десять пар лимфоузлов, в которые «впадают» лимфатические сосуды. К лимфоузлам головы относят: околоушные и сосцевидные, затылочные и лицевые, подбородочные и нижнечелюстные. К шейным: передние и латеральные (поверхностные и глубокие). Поэтому возникновение болезненных ощущений рядом с ушами или под челюстью может говорить о воспалении лимфатических узлов.
Перечислим основные группы причин, которые приводят к реакции лимфатической системы, согласно частоте их распространения:
- все инфекции, которые существуют в организме: бактерии, вирусы, грибок и паразиты;
- онкологические заболевания, как доброкачественные, так и злокачественные;
- системные заболевания, сочетающиеся с нарушением аутоиммунных процессов.
Заметим, что при инфекционной природе воспаления узлы, как правило, мягкие и не вызывают болевых ощущений. После того, как инфекция побеждена, лимфоузлы возвращаются к нормальным размерам.
Как поступить, если температура 37 держится больше недели?
Повышение температуры время от времени обычно свидетельствует о перегреве или погрешностях измерения
В этом случае родителям важно наблюдать за состоянием крохи, фиксировать изменения в дневнике. Когда малыш активен и его ничего не беспокоит, лечение не требуется
Если субфебрильные показатели держатся более недели, не следует спешить с жаропонижающими
В любой ситуации, даже если кроха чувствует себя хорошо, важно принять такие меры:
- Выявить, что беспокоит малыша – боль, насморк, кашель и другое.
- Соблюдать питьевой режим – повышенная температура нарушает водно-солевой обмен, провоцирует обезвоживание. Следует чаще прикладывать кроху к груди или поить водой из бутылочки. Подросшим деткам можно предлагать клюквенный морс, компоты из сухофруктов.
- При резком ухудшении самочувствия (хрипы, рвота, судороги, затруднение дыхания, повышение температуры на фоне жаропонижающих) вызвать скорую помощь, в ином случае – записаться к врачу.
- Создать комфортный микроклимат в комнате грудничка – умеренная влажность, температура воздуха 21+22 °С. В сухом жарком помещении ОРВИ у грудничков нередко чреваты осложнениями в виде бронхита, отита, пневмонии.
- Одевать малыша в легкую одежду, если его не знобит. Идеальны тонкая трикотажная кофточка и ползунки. Во время сна кроху можно прикрыть тонким флисовым пледом.
ЧИТАЕМ ТАКЖЕ: как и чем лечить ОРВИ у новорожденного?
Часто у ребенка температура 37 и выше наблюдается после вакцинации
Маме важно наблюдать за состоянием крохи, и о любых изменениях со стороны его здоровья сообщать педиатру. Жаропонижающие в этом случае следует давать обдуманно, поскольку прививка может вызвать гипотермию
Действие парацетамола или ибупрофена только усугубит ситуацию.
ЧИТАЕМ ТАКЖЕ: какой должна быть нормальная температура у ребенка до года?
Когда и как сбивать температуру?
Если температура малыша не достигла 37,5 °С и проходит без симптомов, сбивать ее не рекомендуется (это может ослабить и без того несовершенный иммунитет ребенка).
При значениях 37,7-38,2 °С стоит использовать безопасные физические методы (компрессы, обтирание водой). Если показатели термометра перешагнули за 38,4 °С (жар), нужно подключать препараты с ибупрофеном или парацетамолом.
Помощник молодых мам в воспитании здоровых малышей, доктор Евгений Комаровский, считает, что временное повышение температуры не несет угрозы. Однако, чтобы не ругать себя впоследствии за медлительность и нерасторопность, родителям следует показать малыша грамотному врачу.
ЧИТАЕМ ТАКЖЕ: что говорит Комаровский о температуре у грудничка?
Норма
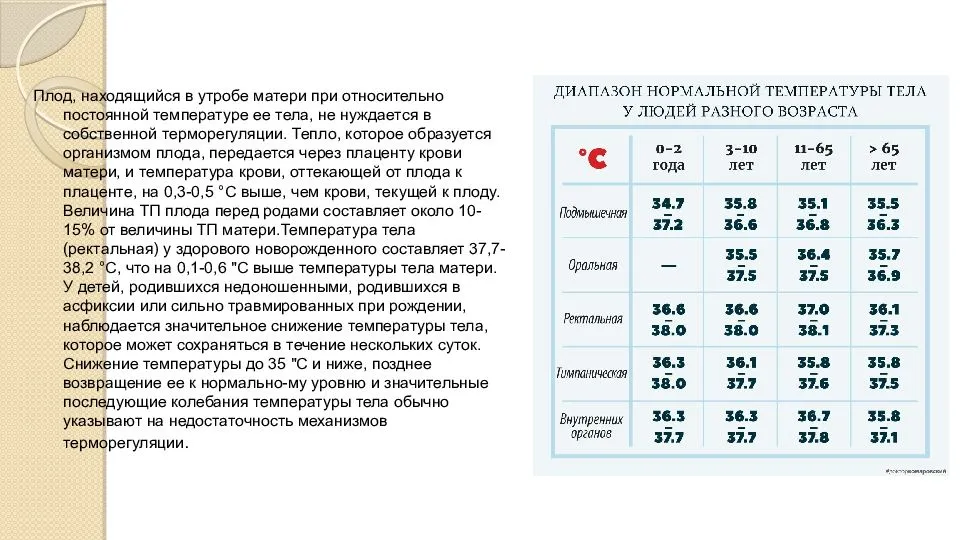
- Нормой температуры тела у новорожденных считаются показатели от 36,5°С до 37-37,5°С. Некоторые специалисты утверждают, что постоянную температуру тела у грудничка в пределах 37°С можно считать нормальной. Они считают, что детский организм приспосабливаясь к новым условиям, выделяет больше тепла, чем взрослый. Другие же педиатры настаивают на том, что температура от 37°С и выше, является нормальной только, если она проявляется периодически. Например, после плача, во время ношения теплой одежды или после кормления.
- Также следует учитывать индивидуальность каждого ребенка. У всех есть свои нормальные показатели пульса, давления и температуры тела. У разных деток они будут отличаться.
- Мамам стоит помнить, что жар, связанный с болезнью, обязательно проявится беспокойством и капризностью крохи. А если карапуз весел и спокоен, значит, у него ничего не болит.
В каких случаях звонить в районную «неотложку»:
- Если у ребенка в возрасте от 3 до 6 мес. температура поднялась выше 38,5°C.
- Если у ребенка в возрасте от 6 мес. до 1 года температура поднялась выше 39,5°C.
- Если температура выше 38,5°C у ребенка до года держится дольше трех дней.
- Если повышение температуры сопровождается такими симптомами, как рвота, сыпь, понос, постоянный плач, внезапная сонливость.
- Если ребенка не удается напоить, у него западают глаза или родничок и наблюдаются другие признаки обезвоживания.
- Если при высокой температуре у ребенка холодеют стопы и ладошки, появляется «мраморный» рисунок на коже.
В других случаях обычно достаточно записаться на прием и сходить с ребенком к педиатру в течение нескольких следующих дней, но совсем отказываться от консультации с врачом все-таки не стоит.
О чем говорит температура 37 и дополнительные симптомы?
Обычно до полугода малыши редко болеют вирусными и бактериальными инфекциями. Контакт с социумом ограничен, но даже в этом случае болезни можно подхватить в поликлинике на плановом приеме или заразиться от одного из членов семьи. После 6-го месяца жизни риск заболеть увеличивается. Начинаются прикормы, контакты с другими детьми, что повышает вероятность заболеть краснухой, ветрянкой, ОРВИ. Особого внимания требует состояние, когда повышение температуры у малыша сопровождается такими симптомами:
- вялость, слабость – начало инфекционного заболевания;
- насморк – аллергия, простуда;
- кашель – симптом аллергии, простуды, начинающегося бронхита, пневмонии;
- осиплый голос – тонзиллит, корь, ларингит, грипп, астма, воспаление легких, корь, дифтерия;
- рвота – пищевое отравление, заболевания ЖКТ, энцефалит, менингит;
- понос – кишечная инфекция;
- головная боль – ОРВИ, грипп, гайморит, термоневроз, интоксикация;
- боль в животе – ангина, корь, ОРЗ, коклюш, пищевое отравление, аппендицит, инородное тело в желудке.
Инфекционные заболевания малыша чреваты осложнениями – пневмонией, бронхитом, гайморитом, тонзиллитом
Маме важно не пропустить их начало, вовремя показать ребенка врачу и получить назначения. Субфебрильные показатели могут держаться долгое время после приема антибиотиков и тяжелой болезни
В этом случае лечение не требуется, но ситуацию нужно держать под контролем. Повторный насморк, кашель и другие симптомы свидетельствуют о рецидиве или присоединении новой инфекции
Важно обязательно проконсультироваться у педиатра, чтобы не допустить осложнений и узнать, почему повышается температура
Причины увеличения лимфоузлов на шее у ребенка
Лимфоузлы тесно связаны с иммунной системой человека. Если они увеличились, это говорит о развитии патологии в организме. Когда поступает сигнал о попадании инфекции, начинает вырабатываться большое количество лимфоцитов и фагоцитов. Они перемещаются в лимфоузел, что и вызывает его увеличение. Причины возникновения шейного лимфаденита:
- Прорезывание зубов у детей грудного возраста. Организму ребенка непросто в этот период, узелки совместно с иммунной системой усиленно работают. Поводов для паники нет, со временем они придут в норму.
- Предшествующее возникновение инфицированных ран, абсцессов или фурункулов. При расположении в районе шеи они могут серьезно повлиять на работу лимфатической системы. Если иммунитет крепкий, организм справится самостоятельно, иначе без проведения терапии в узлах начинает скапливаться гной, распространяющийся вместе с лимфой по всему организму. Такое осложнение требует срочной медицинской помощи.
- Болезнетворные микробы, обитающие в глотке. При этом воспаляются заглоточные узлы. Расположены они в районе стыка края ушной раковины и нижней челюсти.
- Инфекции лица и рта, атипичные микобактерии. Чаще всего они вызывают воспаление узлов под челюстью с одной стороны – левой или правой.
- Воспаление гортани, дыхательных путей, кожные инфекционные заболевания. Их признаком являются увеличенные узелки по бокам или в задней части шеи.
- Простудные заболевания (аденовирусная инфекция, грипп, ОРВИ) провоцируют увеличение затылочных узлов (рекомендуем прочитать: как лечить аденовирусную инфекцию у детей в домашних условиях?). Такой вид лимфаденита является признаком хорошей работы иммунитета. Как правило, он проходит в течение 3-х недель, поэтому в лечении не нуждается.
- Мононуклеоз, вторичный сифилис, токсоплазмоз, другие острые вирусные инфекционные заболевания вызывают двустороннее воспаление надключичных лимфоузлов (рекомендуем прочитать: что это за болезнь мононуклеоз у детей, ее симптомы и причины). Если вы обнаружили такое у своего ребенка – это тревожный сигнал, требующий скорейшего обращения к врачу.
- Фелиноз, или болезнь кошачьих царапин. Часто встречается у владельцев кошек и собак. Возбудитель – бактерия бартонелла. Она проникает в кровоток через царапины, оставленные когтями животного. Ранка долго не заживает, а вокруг нее образуется покраснение. Заболевание не представляет опасности и часто проходит самостоятельно, без лечения.
Если лимфоузел увеличен с рождения, и при этом отсутствуют какие-либо жалобы – беспокоиться не стоит. Такой симптом исчезает за 1-2 года.
Чем именно ребенок часто болеет летом?
Лето – удачное время для купания, загорания под солнышком, прогулок в парке, игр на детской площадке, загородных поездок или путешествия за границу. Все условия лета способствуют укреплению иммунитета ребенка, повышению его бодрости, здоровья. Однако родителям не стоит терять бдительность. Согревающее солнышко и высокая влажность становятся благоприятными факторами для увеличения количества инфекций, которыми малыш может заразиться в два счета, так же легко, как и подхватить грипп зимой.
Какие же заболевания чаще всего фиксируют у детей именно в теплое время года?
Кишечные инфекции
Купание в речной, озерной или морской воде может способствовать развитию кишечных инфекций, если ребенок нечаянно наберет грязную воду в рот. Вирусы и микробы из такой воды быстро размножаются, проникают в пищеварительный тракт, могут становиться причиной обострения гастрита, энтерита, интоксикации.
Чаще всего лидируют среди кишечных инфекций, которыми ребенок болеет летом, ротавирус, энтеровирус.
Особенную опасность представляет купание в водоемах со стоячей водой (пруды, озера). При нагревании до 25 градусов здесь активно начинают развиваться водоросли, разнообразные микроорганизмы. Чтобы обезопасить ребенка, следует его купать не у самого берега, где поверхность прогревается полностью, до дна, а чуть дальше – на 2-3 метра от береговой линии.
Характерными признаками кишечных инфекций являются:
- тошнота, рвота;
- общая слабость в теле;
- боли в области живота;
- повышение температуры тела;
- жидкий стул.
Важно при ухудшении самочувствия малыша не допустить обезвоживания организма. Поэтому наряду с назначенным лечением следует обеспечить обильное питье ребенку
ОРВИ
Насморк, першение в горле, повышение температуры тела, общая слабость в теле — такие признаки характерны для типичной картины развития острой респираторной вирусной инфекции. Игнорировать симптомы, рассчитывая, что насморк или першение в горле пройдут сами по себе, не стоит. Обратиться к педиатру и начать лечение следует как можно раньше, чтобы не допустить развития осложнений.
При лечении ОРВИ у детей врачи часто выписывают капли или спрей Деринат. Это средство обладает высокой активностью против вирусов, помогает укрепить иммунитет и избежать возможных осложнений простуды.
Деринат способствует:
- восстановлению и укреплению слизистой оболочки носоглотки, улучшению её барьерных свойств против бактерий и вирусов;
- поддержке иммунной системы в период высоких нагрузок;
- нейтрализации вирусных частиц, препятствуя их размножению.
Принимать препарат можно не только для лечения, но и для профилактики. Например, если вы планируете отправиться в отпуск, то для избегания проблем с акклиматизацией ребенка можно начать прием капель Деринат за месяц до планируемой даты отъезда. Средство можно давать детям с первого дня жизни. Подробнее о препарате и о том, как он работает, читайте на нашем сайте.
Ангина
К числу заболеваний, которыми ребенок часто болеет летом, относится и ангина. Врачи очень просто объясняют всплеск заболеваемости: дети, сильно разогревшись в летний зной, освежаются холодной водой, едят много мороженого, купаются в холодной воде и прячутся от уличной жары в помещениях с кондиционерами. В результате скачка температуры происходит активное размножение бактерий гнойного стрептококка на миндалинах. Так запускается механизм развития ангины, которая сопровождается классической чередой симптомов:
- высокой температурой тела (до 39-40 градусов);
- болями в горле при глотании, приеме пищи.
Самостоятельно лечить ангину ни в коем случае нельзя, нужно непременно обратиться к врачу. Исходя из состояния ребенка, врач назначит подходящие лекарства, а также решит, нужны ли малышу антибиотики, и какие именно.
Паразитарные инфекции
Наиболее вероятные среди них – лямблиоз, аскаридоз и гельминтоз. Яйца этих паразитов могут попасть в пищеварительный тракт с немытых овощей или фруктов, после контакта с шерстью животных, в результате проглатывания озерной или речной воды при купании.
Признаками наличия паразитов в организме ребенка являются:
- слабость, вялость малыша;
- несвойственный аппетит;
- боли в животе;
- нарушения стула;
- зуд кожи.
Для профилактики паразитарных инфекций нужно следить за гигиеной рук ребенка, выбирать безопасные места для купания, гулять на детских площадках, защищенных от проникновения животных, а также смотреть, чтобы кроха во время игр и прогулок не брал посторонние предметы в рот.
Лечение паразитарных инфекций достаточно серьезное, конкретные препараты подбирает только врач.
Нужно ли сбивать температуру 37,5 °С?
Ни для кого не секрет, что повышение температуры – это иммунный ответ организма на инфекционную агрессию, попавшую в организм. При повышенной температуре гибнут патогенные вирусы и микробы, поэтому до 38°С сбивать её не рекомендуется.
Данные показания термометра – не повод для приема жаропонижающих средств, лучше дать организму возможность максимально эффективно использовать собственные защитные механизмы.
Сбивать субфебрильную температуру можно только в том случае, если она плохо переносится ребенком, имеются признаки выраженной интоксикации или высок риск развития сердечных осложнений. В таких случаях необходимо как можно быстрее обратиться к врачу.
Однако, при температуре свыше 38,5°С уже стоит принимать меры по её снижению, так как ситуация может осложниться.
Сколько держится температура после прививки
Как правило, организм реагирует на ввод вакцины в тот же день, в том числе и повышением температуры, однако бывают и паузы до двух дней. Характер реакции зависит от очень многих факторов, и в первую очередь от особенностей самого организма, и от введенной вакцины, конечно. Врачи обычно выделяют три формы: легкую, среднюю и тяжелую с температурами соответственно до 37.5, 38.5 и выше 39 градусов. Еще раз подчеркнем: всё это очень индивидуально и давать какие-то общие оценки и рекомендации смысла не имеет. В идеальном случае ваш педиатр должен предупредить, если у ребенка есть риск гипертермии после каких-то вакцин. Кстати, бывает, хотя и редко, когда температура после вакцины вообще не повышается, и это тоже нормально – так реагирует конкретный организм.
В большинстве случаев температура приходит в норму довольно быстро: в первый день она еще высокая, на второй уже начинает заметно снижаться (обычно несколько повышается только к вечеру), а на третий – уже приходит в норму. Описанную клиническую картину можно назвать нормальной, и она наблюдается примерно у 70% пациентов. 40% детей повышенная температура держится 4 дня, 25% – до 5 дней, и только 5% вакцинированных рискуют осложнения от недели и дольше (есть разные статистические данные, мы привели здесь один из вариантов).
Какие симптомы должны насторожить родителей?
Если у детей в возрасте до года температура 37,2°C считается нормальной, то по мере взросления ребенка такие показатели перестают считаться нормой. Как правило, помимо повышения температуры тела до субфебрильных величин, ребенка могут беспокоить:
- вялость и апатия, малыш не такой активный, как обычно;
- плохой аппетит, отказ от еды и воды;
- беспокойный сон, нервозность и капризное поведение перед сном;
- повышенное потоотделение, одежда после сна становится мокрой;
- спутанность сознания и учащенное дыхание.
Обращаем внимание родителей на то, что величина температуры не указывает на степень тяжести заболевания. Лучше всего об этом говорят вышеперечисленные симптомы
Как сбить температуру у ребенка
Лучший выбор среди жаропонижающих средств у детей — парацетамол или ибупрофен. Формы суспензии или сиропа этих препаратов более приемлемы для малышей. Возможно также применение средств в ректальных свечах, особенно если у ребенка есть рвота.
Родителям следует внимательно прочитать инструкции к препаратам и следить за дозировкой лекарств. Так, разовая доза парацетамола составляет 10–15 мг на 1 кг веса ребенка. Максимально допустимая кратность — 4 раза в сутки. Ибупрофен можно давать не более трех раз в сутки. Разовая доза — 5–10 мг на 1 кг массы тела.
Антипиретики не нужно давать регулярно на протяжении всего периода лихорадки, тем более на фоне антибиотиков. Не рекомендуют использовать 2 препарата одновременно и снижать температуру до нормальных цифр. При возникновении «белой лихорадки», когда кожные покровы бледные, руки и ноги ребенка холодные на ощупь, можно растереть ладони и подошвы.
Что делать при высокой температуре у ребенка?
«Сбивать температуру у детей можно, если она выше 38,5°С. Это при условии, что в анамнезе нет судорог. Если при повышении температуры у ребенка появляются судороги, начинайте давать жаропонижающее уже с 37,1°С. Детям рекомендуется парацетамол или ибупрофен в виде сиропа. Дозировка рассчитывается согласно инструкции на килограммы. Если температура таким образом не сбивается, можно добавить спазмолитик, таблетки 20 мг. Также это помогает при белом типе лихорадки, когда температура у ребенка 39 °С, а руки и ноги холодные. В этом случае его нужно согреть. Дайте ему спазмолитик, он расширит периферические сосуды. Дозировка: детям до года 1/4 часть таблетки, от 1 года до 3 лет – 1/3 часть, от 3 до 6 лет – половина таблетки, после 6 лет – целая. Наденьте на ноги носочки, на руки тоже что-то теплое. Когда малыш согреется, дайте ему жаропонижающее, тогда оно подействует».
Ковальчук Мария Сергеевна
эксперт
УЗ “ГССМП г. Минск”
Препараты для снижения температуры
Детям можно давать два препарата: парацетамол и ибупрофен. Нимесулид, аспирин и анальгин нельзя, так как могут возникнуть осложнения на почки, печень и кровеносную систему.
Если температура поднялась выше 38.5 или ребенок чувствует себя плохо при цифрах на градуснике ниже этой отметки, то дайте парацетамол (панадол, тайленол, эффералган). Малышам до 4 месяцев этот препарат рекомендуют в виде свечей. Если температура от него снизилась, то это обычное ОРЗ. При серьезном заболевании снижение температуры будет или незначительно или она снизится ненадолго. Тогда можно вызвать педиатра или даже скорую помощь.
Ибупрофен обладает еще и противовоспалительным действием, снижая симптомы лихорадки. Но он снижает уровень тромбоцитов в крови и может вызвать бронхоспазм.
Считается, что ибупрофен эффективен при бактериальных инфекциях, а парацетамол при вирусных.
Дозировку препарата важно посмотреть в инструкции по применению. В сутки не более 3 раз приема
Перерыв – 4-6-8 часов в зависимости от состояния ребенка
В сутки не более 3 раз приема. Перерыв – 4-6-8 часов в зависимости от состояния ребенка.
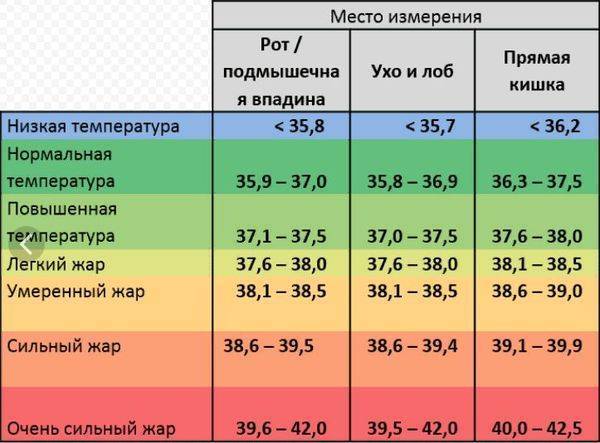
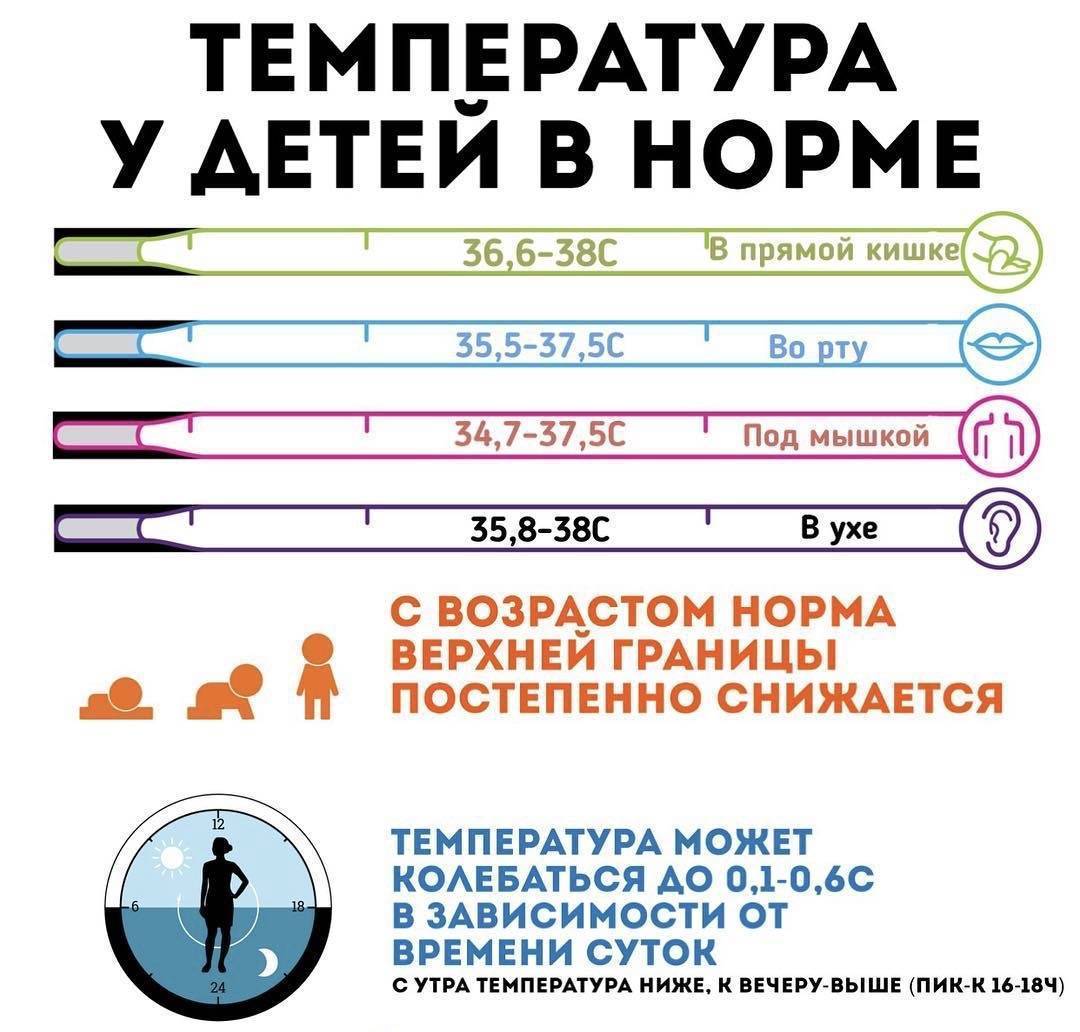
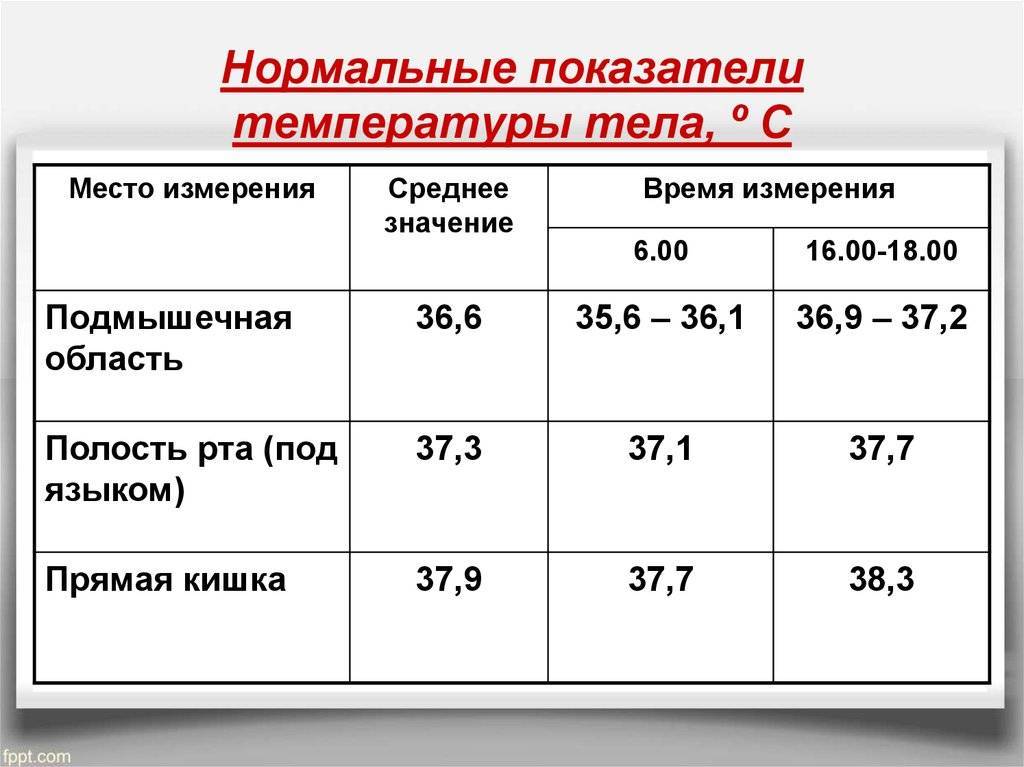
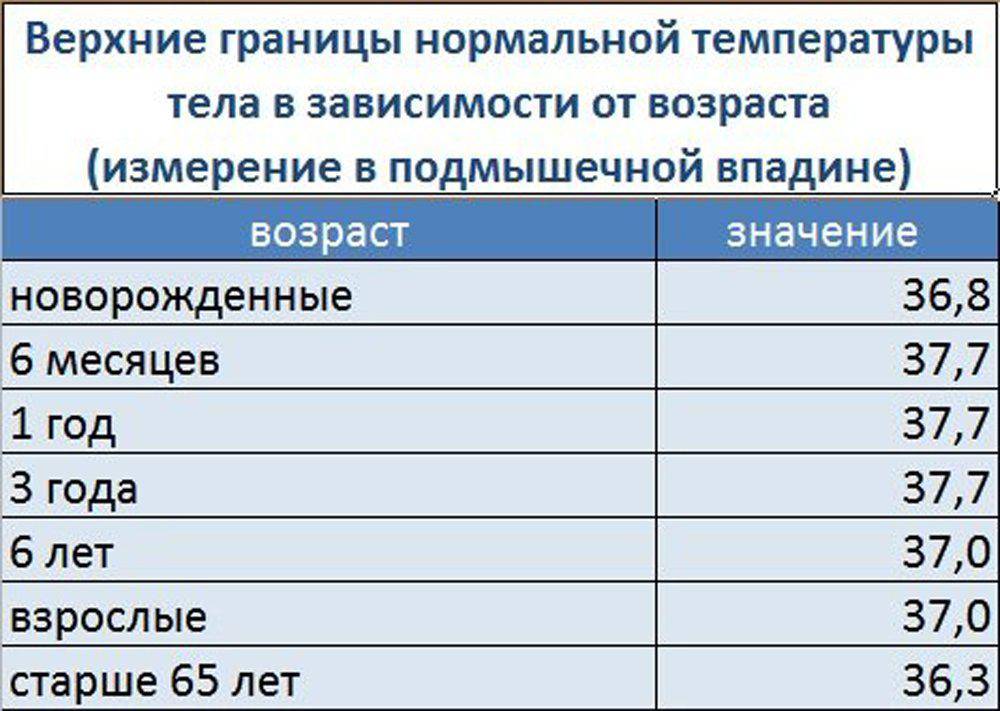
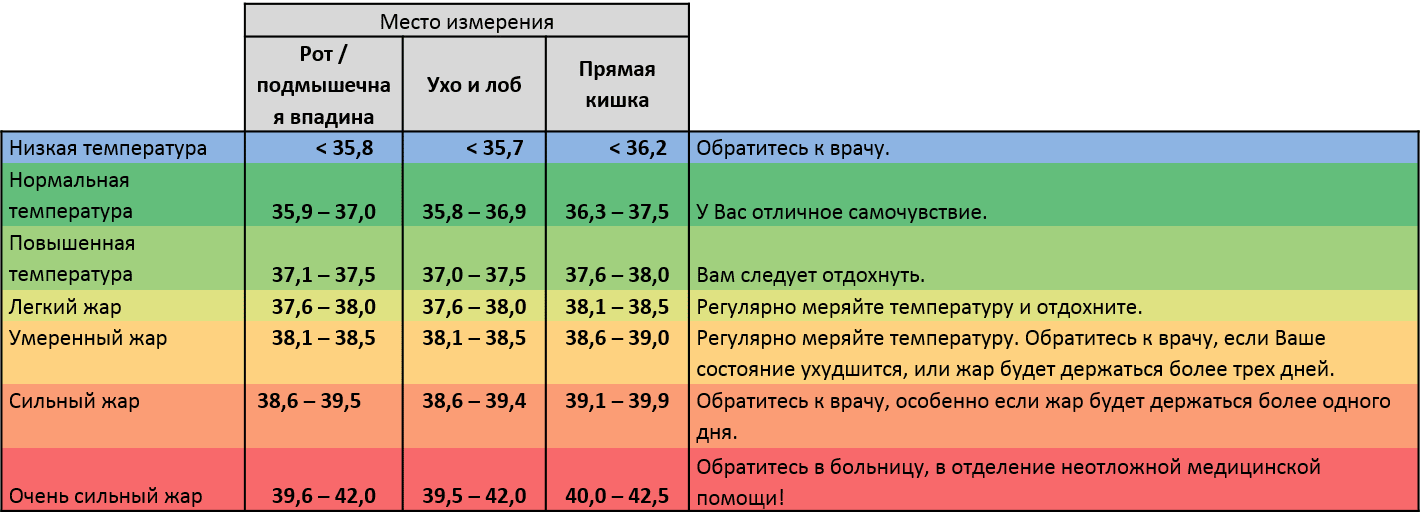
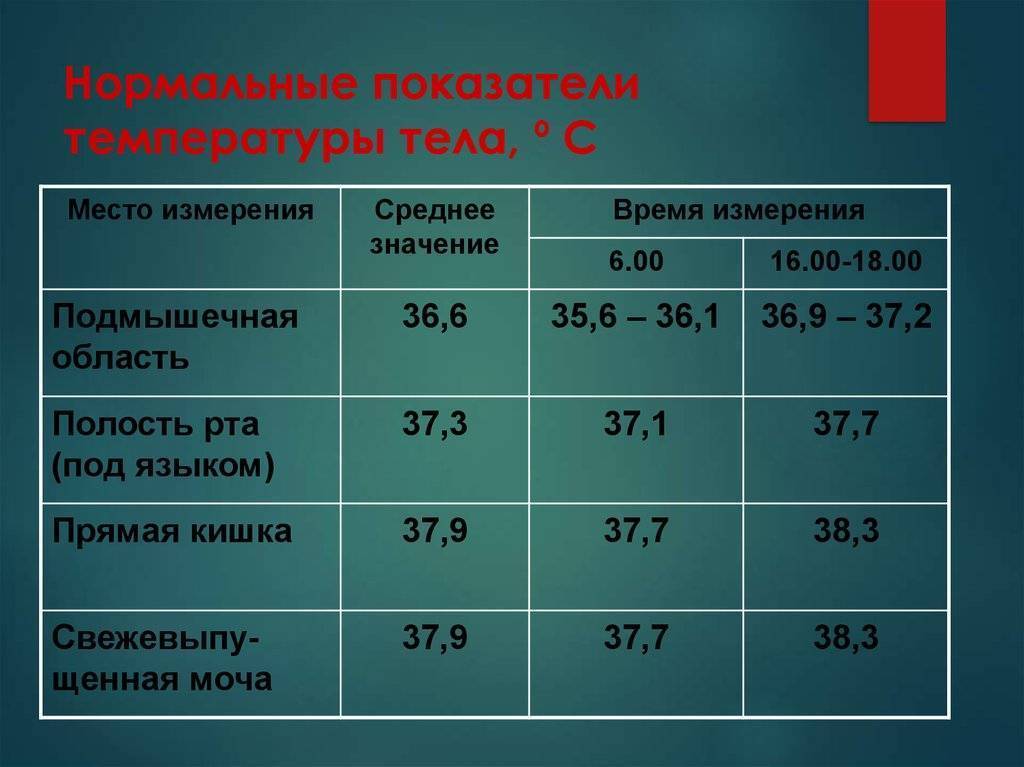
Нормы температуры у детей разного возраста
Измерить температуру тела у детей можно разными способами. Первый из них — в подмышечной впадине, но он не подходит грудничкам и детям младшего возраста. Для них можно воспользоваться ректальным либо оральным методами. Второй предпочтителен, но для него понадобится электронный термометр из пластика, безвредного для ребенка. Стоит также учитывать, что показатели в разных участках отличаются. Так, температура в подмышечной впадине, хоть и указана в большинстве таблиц, на 0,5—1 градус ниже ректальной либо оральной. Кроме того, измерения во рту необходимо проводить за час до приема пищи либо после него, поскольку температура еды может также повлиять на результат.
Показатели нормы изменяются с возрастом. Поскольку обменные процессы у грудничков и детей младшего возраста протекают быстрее, температура у них будет выше. По мере взросления она постепенно снижается и 7 годам уже не отличается от результатов измерения у взрослого человека. Также существуют индивидуальные особенности, которые зависят в том числе от роста, конституции и типа темперамента человека. Усредненные показатели нормы для детей разного возраста представлены в таблице. Они справедливы при измерении температуры в подмышечной впадине.
| Возраст | До 1 года | 1 год | 5 лет | 7—9 лет | 10 лет и старше |
Температура в норме, СО | 37,7 | 37,1 | 37,0 | 36,7—36,8 | 36,6 |
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Что делать, чтобы понизить температуру?
Если у ребенка повышенная температура, то не следует его сильно кутать, чтобы не допустить перегрева. Воздух в комнате должен быть около 22 градусов. Проветривайте комнату. Обязательно обильное питье: морс, чай, вода, отвары шиповника, компот. Главное, чтобы ребенок пил с удовольствием. Нормальное потребление жидкости – 0,1л на килограмм веса в сутки. Температура питья должна быть комфортной: не выше температуры тела ребенка.
При ознобе следует согреть ребенка, растереть ему ручки и ножки, надеть носочки. Укрыть одеялом и дать теплое питье. Если озноба нет, то не кутайте его.
Обтирать водой можно лишь, если он не мерзнет и не дрожит. При повышении температуры снимите подгузник.
Роль лимфатических узлов, расположенных на шее
Лимфоузлы – это часть лимфатической системы человека, которая выполняет наиважнейшую защитную функцию в организме. Все наше тело пронизано лимфатическими узлами: они есть в паху и подмышечных впадинах, имеются околочелюстные лимфоузлы и так далее. Только в области шеи их насчитывается несколько групп.
У детей на шее расположены такие группы лимфатических узлов, как:
- подбородочная группа узлов;
- околоушная группа узлов;
- заглоточная группа узлов;
- надключичная группа узлов;
- подключичная группа узлов.
Эти группы лимфоузлов защищают от инфекций горло, уши, нос, кости и другие ткани шеи и головы.
На первый взгляд можно не заметить увеличенный или воспаленный лимфоузел на шее ребенка. Его можно почувствовать при прикосновении как небольшой «шарик» под кожей. У ребенка до 3-х лет лимфоузлы в этой области могут быть увеличены. Это не должно вызывать опасений, так как считается нормой.
Если же лимфоузлы увеличены в более старшем возрасте то, значит, в организм проникла инфекция. Когда лимфоузел сразу не справляется с проходящей через него инфекцией, происходит его увеличение, воспаление.
Признаки особо опасных заболеваний, сопровождаемых повышением температуры
Лихорадка может быть признаком таких серьезных заболеваний как менингит, инфекция мочевыводящих путей и сепсис. Необходимо срочно вызвать скорую помощь или доставить ребенка в приемный покой больницы, если у него:
- Отмечается напряжение и жесткость мышц шеи,
- Появилась сыпь, которая не исчезает, когда на нее нажимают пальцем
- Ребенка сильно раздражает свет,
- Приступ лихорадки не проходит, ребенка «трясет» от озноба
- У ребенка необычно холодные руки и ноги
- У ребенка бледная, пятнистая, синяя или серая кожа
- Плач малыша стал слабым, стонущим, не похож на обычный
- Малыш сонлив, вял, и его трудно разбудить
- Ребенку тяжело дышать, живот втягивается при дыхании под ребра
- У новорожденного ребенка родничок на макушке стал выпуклым
Что делать, если у ребенка происходит припадок?Если у ребенка развивается припадок, нужно сделать следующее:
- Положите ребенка на бок.
- Ничего не кладите ребенку в рот, даже если «опытные» бабушки рекомендуют это сделать.
- Срочно вызовите скорую помощь, если приступ длится более пяти минут.
- Если приступ длится менее пяти минут, позвоните своему врачу или вызовите его на дом для неотложной консультации.
Почему детские показатели отличаются от нормы?
У новорожденных детей терморегуляция не является совершенной: ее становление – процесс длительный. Малолетние дети весьма подвижны, активно ползают и машут руками, а как только начинают ходить, удержать их на одном месте становится серьезной проблемой. Соответственно, организм в таком активном движении вырабатывает много тепла, но не успевает его в полном объеме отдавать.
Тепло отдается тремя путями:
- конвекция (испарение) с поверхности кожи;
- испарение при потоотделении;
- обмен более прохладного вдыхаемого и более теплого выдыхаемого воздуха.
Если эти процессы не справляются, температура тела у грудничка увеличивается.
Активные игры, бег и даже крик, плач — все это может повлиять на увеличение температуры на несколько градусов. Причиной может стать и недавний прием пищи, особенно, если в еде преобладали мясные ингредиенты. Также к подобному последствию может привести чрезмерный перегрев ребенка, укутывание, тепловой удар, запор и недостаточное количество жидкости в организме (именно поэтому с наступлением летнего тепла ребенка, даже если он пребывает исключительно на ГВ, следует допаивать водой).
Температура тела у ребенка гораздо сильнее подвержена изменениям, чем температура взрослого организма. Особенно стоит отметить суточные колебания: в 4 часа утра она наиболее низкая, а ровно через половину суток — в 16 часов — становится наиболее высокой.
Суточная температура у детей первого года жизни колеблется в рамках 1°С , у детей старше 5 лет это колебание составляет всего 0,3-0,5°С. Иными словами, нормальная температура у грудничка — понятие весьма относительное.
Каковы причины субфебрилитета?
Сбой в системе терморегуляции детского организма могут вызвать негативные разные факторы, такие как: изменения температуры воздуха, стресс, дисбаланс гормонов или прием лекарственных средств. Данные причины могут вызвать однократный сбой и не представляют серьезной опасности для здоровья.
Тревожным «звоночком» для родителей являются повторяющиеся температурные подъемы, или если повышенная температура держится длительное время. Причины можно разделить на две большие группы:
- Инфекционные. Инфекция в 80% случаев является причиной дисфункции центра терморегуляции. Общую симптоматику дополняют катаральные симптомы и признаки интоксикации.
- Неинфекционные. В эту группу входят системные заболевания, послеоперационный период и период после вакцинации, тепловой удар, травма.
Таким образом, субфебрильная температура – это результат перестройки терморегулирующих процессов, который возникает по причине внедрения в организм инфекции, аллергии или других воздействий.