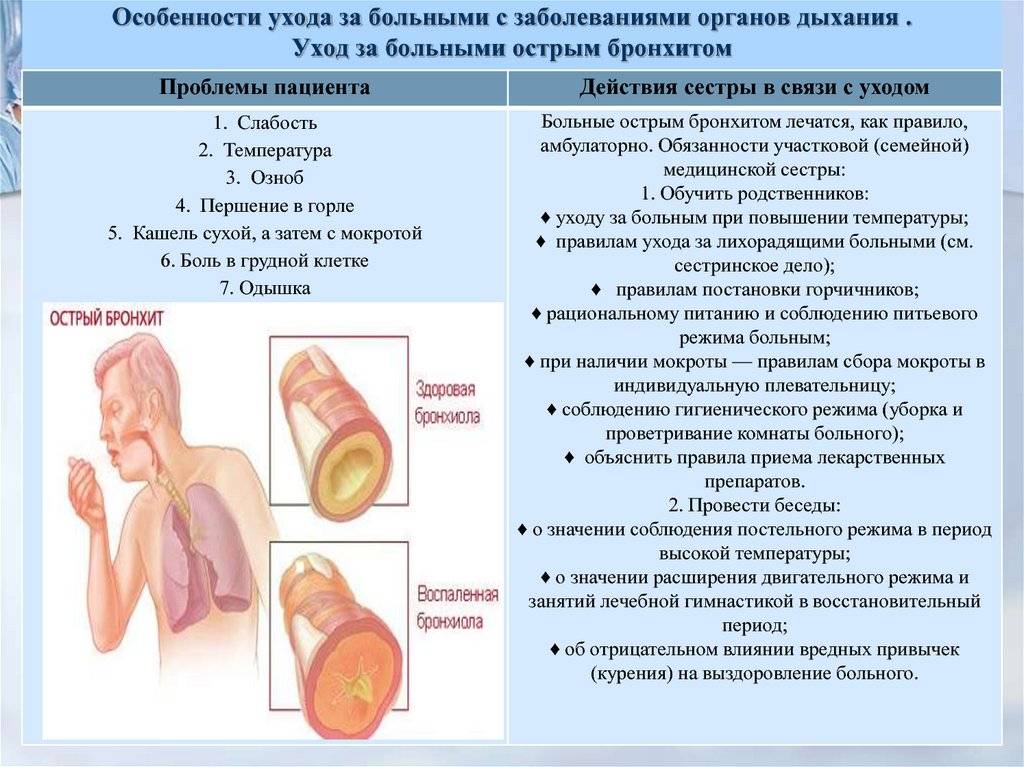
Классификация
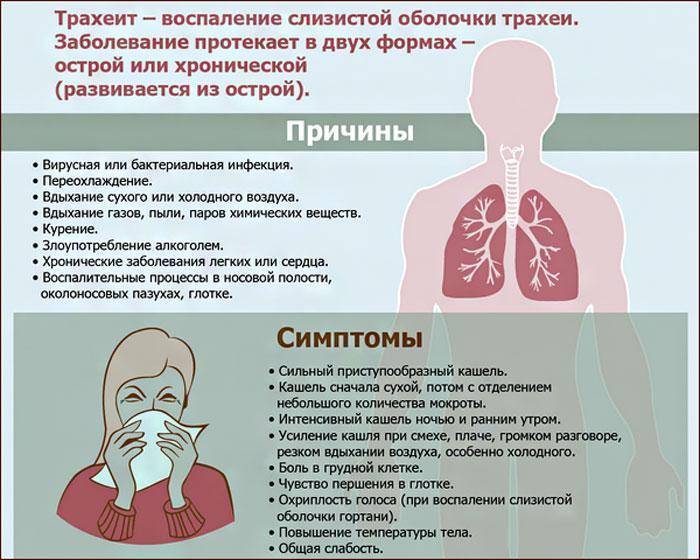
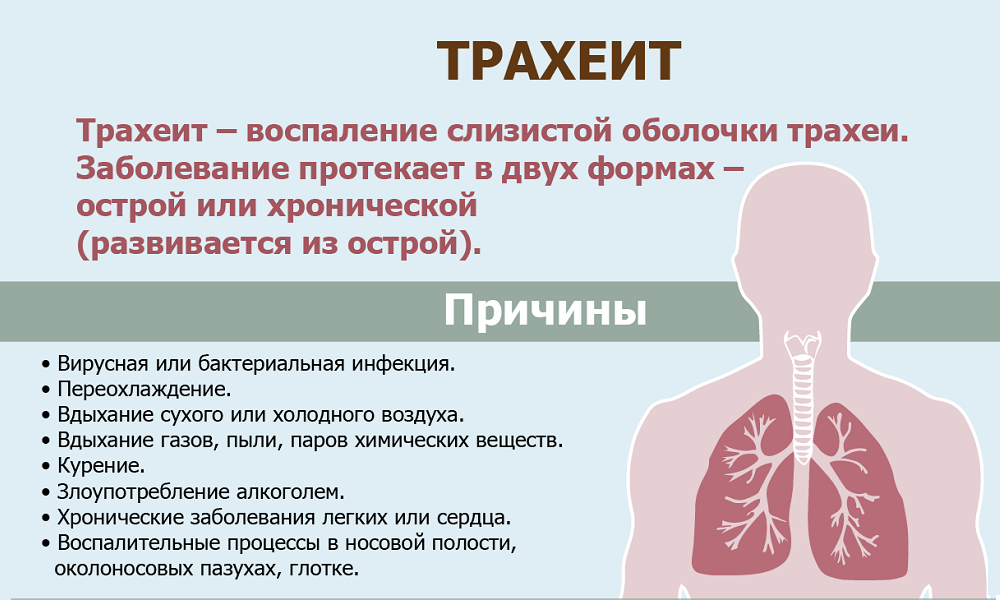
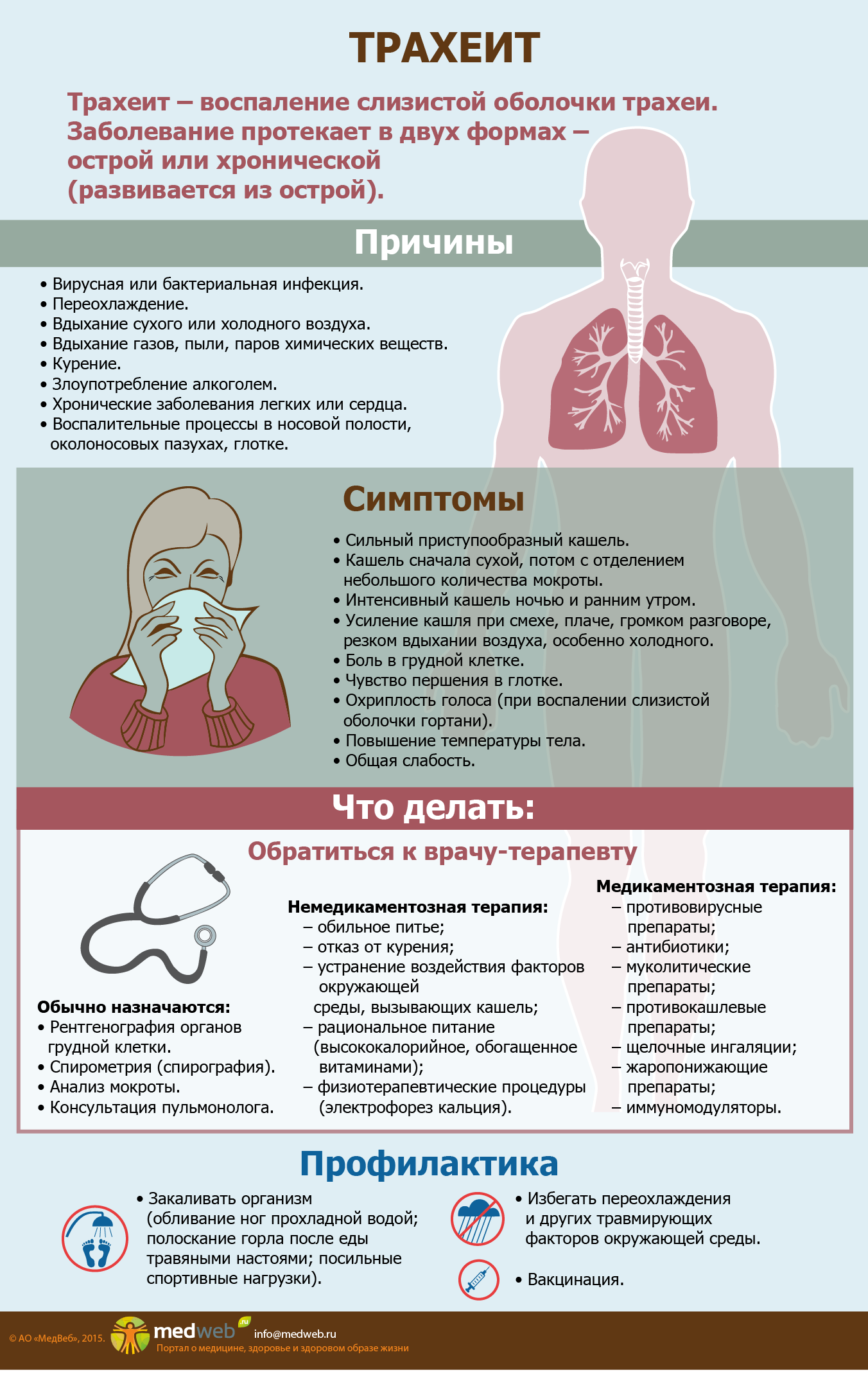
В современной медицине трахеит имеет достаточно сложную классификацию. В первую очередь болезнь делят на острую и хроническую, а также (по особенности возникновения) — на первичную и вторичную. Далее трахеит, относящийся к вторичной форме, то есть возникший на фоне других заболеваний, разделяют на следующие виды:
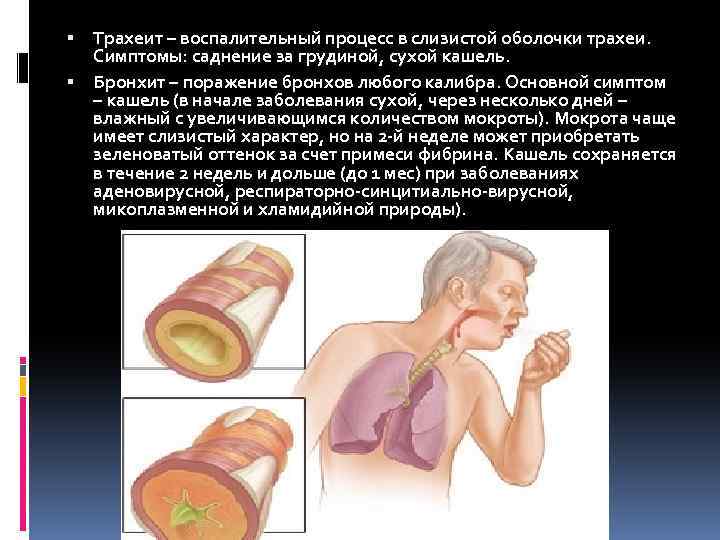
- Ларинготрахеит — в этом случае воспаление затрагивает только глотку и трахею. Как и при предыдущем виде, инфекция распространяется сверху вниз;
- Ринофаринготрахеит – при таком виде трахеита в воспалительный процесс вовлечены слизистые носа, глотки и трахеи. Как правило, процесс начинается от носа и постепенно опускается вниз;
- Трахеобронхит – при нём воспаление присутствует не только в трахее, но и в бронхах. Этот вид заболевания отличается более тяжёлым течением.
Вне зависимости от того к какой категории относится трахеит, лечить его нужно незамедлительно после обнаружения первых же симптомов.
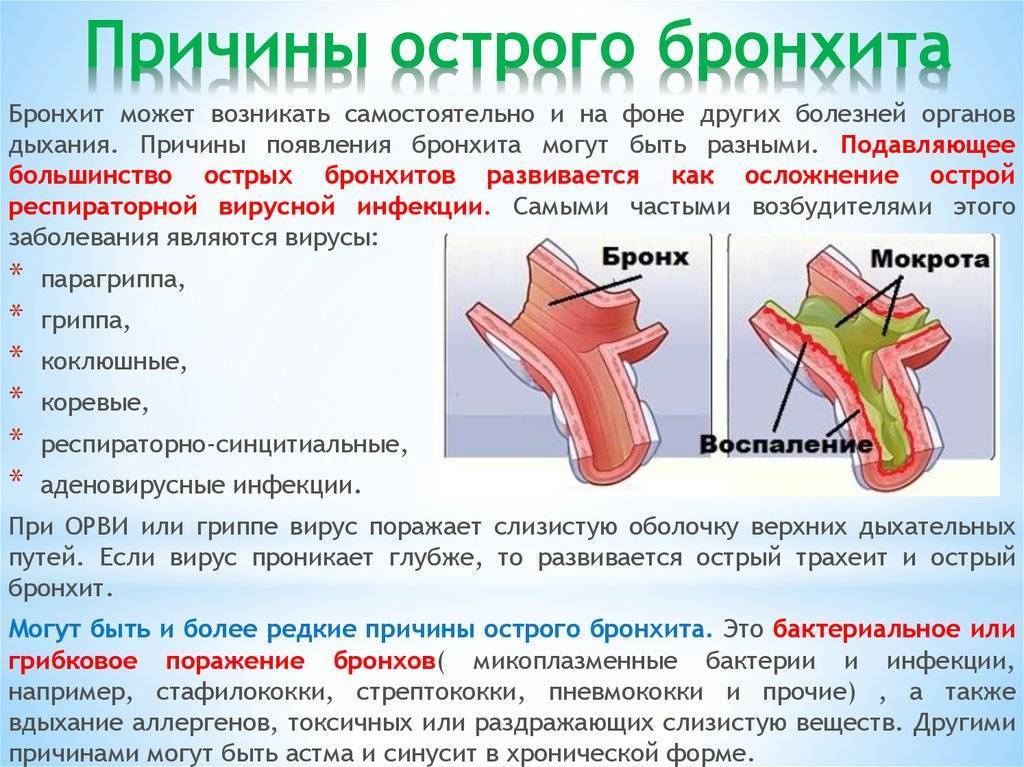
Что провоцирует / Причины Трахеита:
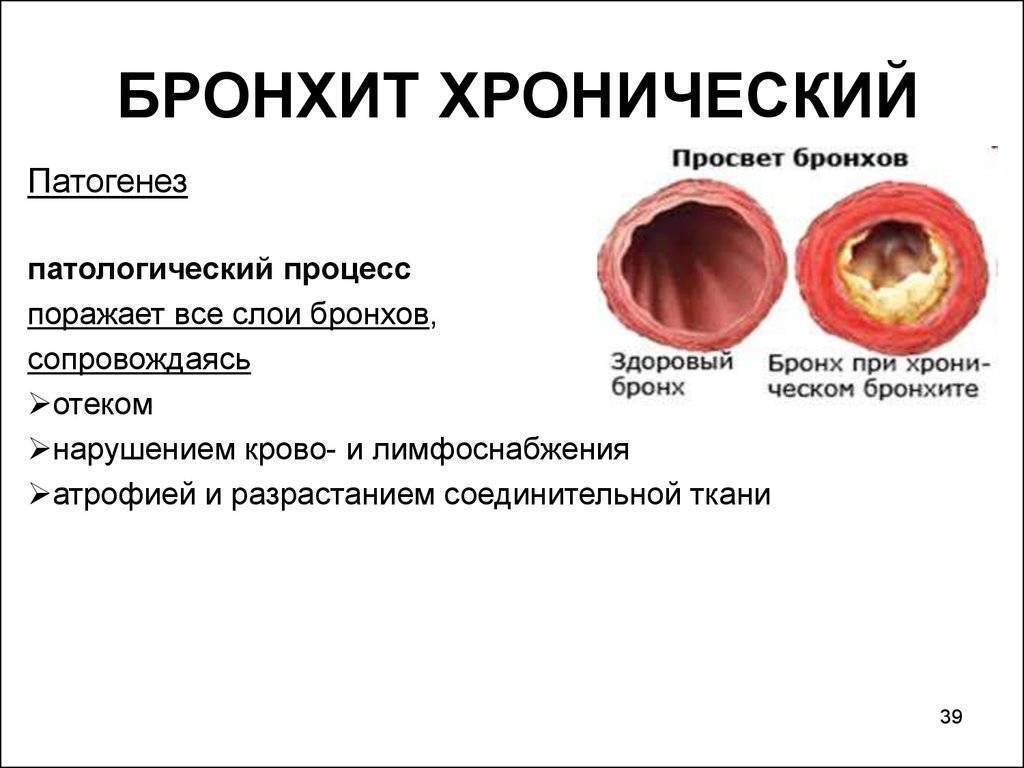
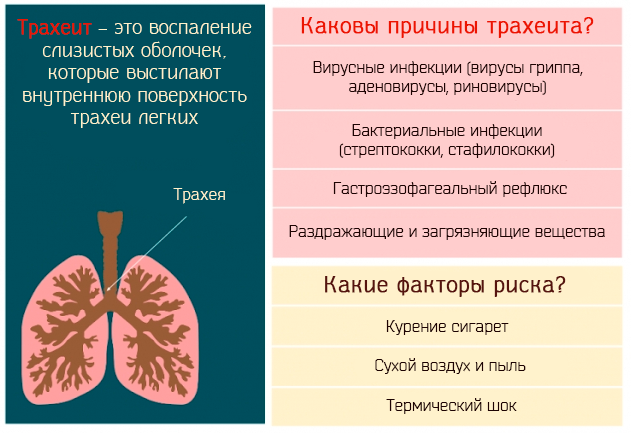
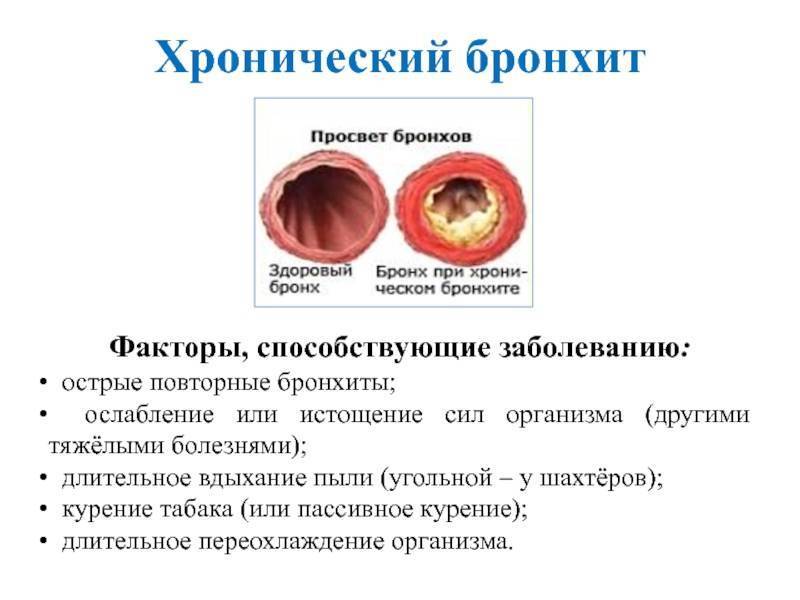
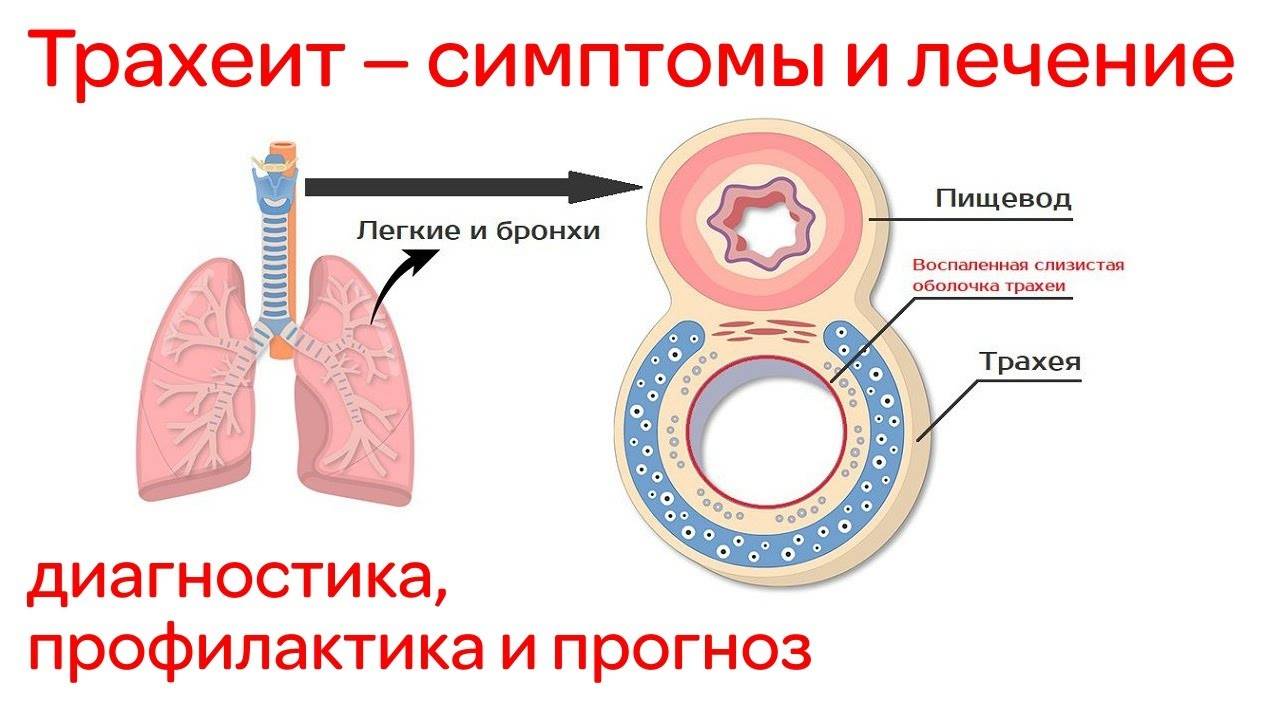
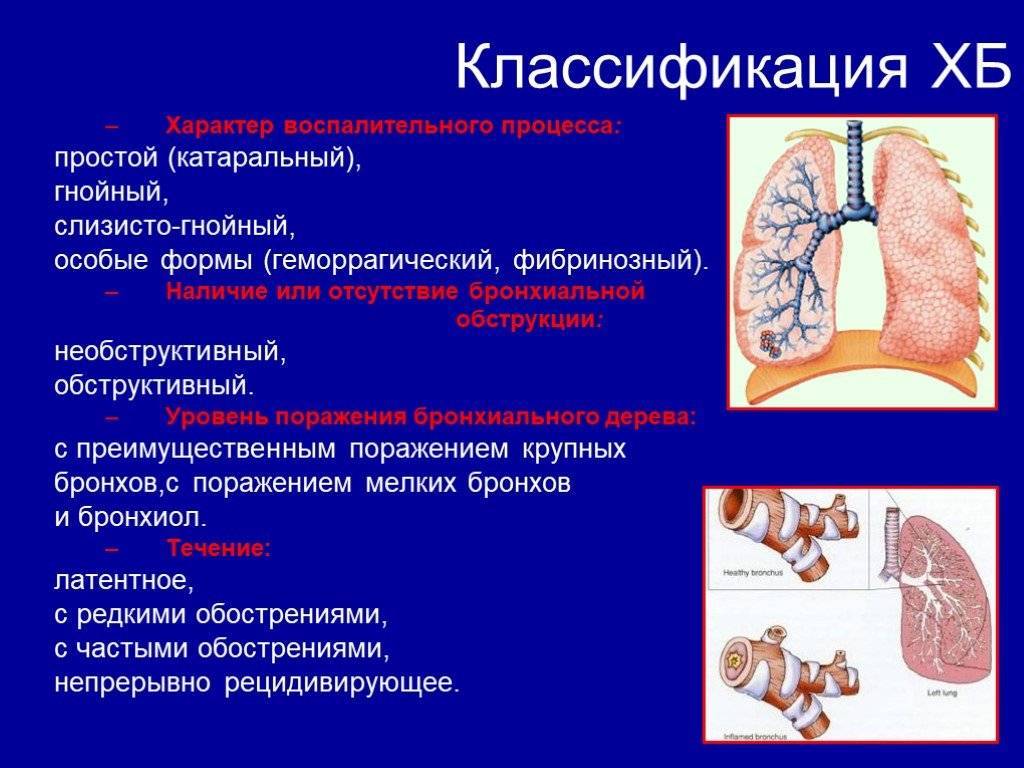
Острый трахеит редко бывает изолированным; обычно он протекает в сочетании с острым ринитом, фарингитом и ларингитом. Наиболее частой причиной острого трахеита является вирусная инфекция, реже стафилококк, стрептококк и др. Развитию трахеита способствуют вдыхание сухого, холодного или запыленного воздуха, раздражающих паров и газов. Морфологические изменения в трахее при остром трахеите характеризуются отеком, инфильтрацией и гиперемией слизистой оболочки, на поверхности которой можно обнаружить скопления слизи, в ряде случаев (например, при гриппе) – точечные кровоизлияния. Хронический трахеит может развиться из острого. Часто он возникает у лиц, злоупотребляющих курением и алкоголем, а также при застойных явлениях в дыхательных путях на почве эмфиземы легких, болезней сердца, почек; нередко причиной его бывают хронические воспалительные заболевания полости носа и околоносовых пазух. При хроническом трахеите могут наблюдаться как гипертрофические, так и атрофические изменения слизистой оболочки трахеи. Гипертрофический трахеит характеризуется расширением сосудов и набуханием слизистой оболочки, усиленным выделением слизи и гнойной мокроты. При атрофии слизистая оболочка истончается, приобретает сероватый цвет, становится гладкой, блестящей, иногда покрывается мелкими корками, вызывающими мучительный кашель. Атрофический хронический трахеит обычно сопутствует атрофии слизистой оболочки вышерасположенных дыхательных путей.
Диагностика
Диагноз трахеита обычно ставят на основании подробного анализа жалоб и осмотра пациента. Диагностический поиск направлен в основном на определение вида и причины воспалительного процесса. Вот некоторые исследования, которые назначаются пациенту с подозрением на воспаление трахеи:
- общий анализ крови — позволяет сразу определить вирусную или бактериальную природу заболевания;
- мазок из зева и носа — обнаруживает возбудителя и его чувствительность к антибактериальным препаратам;
- забор мокроты и исследование ее на микобактерии туберкулеза;
- ларинготрахеоскопия — позволяет вовремя обнаружить переход острого процесса в хронический по специфическому виду слизистой оболочки трахеи;
- консультация аллерголога и проведение аллергопроб (при подозрении на соответствующую причину трахеита);
При диагностике следует помнить о других заболеваниях, которые сопровождаются сухим изнуряющим кашлем: туберкулез легких, коклюш, дифтерия, стенозирующий ларингит, инородное тело, рак легкого.
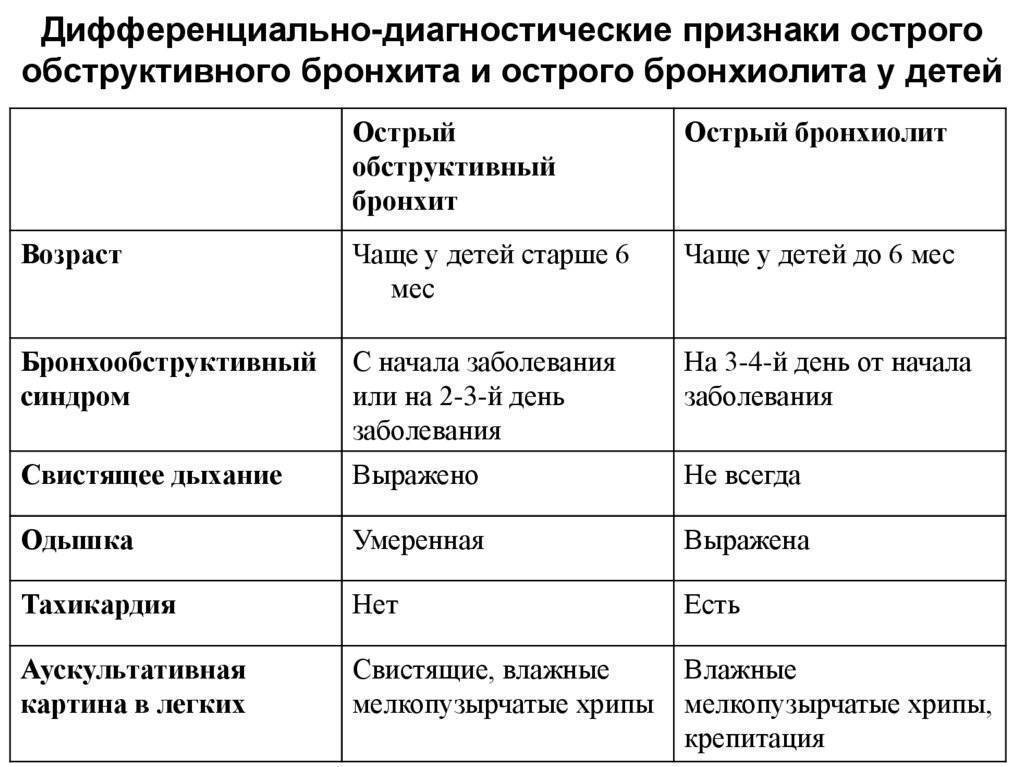
Диагностика у детей
При обследовании детей большое внимание уделяется данным объективного обследования. Ребенок часто не может описать свои жалобы, поэтому врач тщательнее проводит осмотр.. При аускультации грудной клетки выслушивается жесткое дыхание
Хрипы не характерны для трахеита (если они обнаруживаются у ребенка, то свидетельствуют о развитии бронхита или пневмонии).
При аускультации грудной клетки выслушивается жесткое дыхание. Хрипы не характерны для трахеита (если они обнаруживаются у ребенка, то свидетельствуют о развитии бронхита или пневмонии).
У детей чаще назначают рентгенограмму легких, так как больше вероятность «опускания» процесса в бронхи и легкие.
Осмотр гортани при помощи ларингоскопа позволяет вовремя диагностировать распространение отека на голосовые связки и избежать грозного осложнения для ребенка — ложного крупа.
Лечение
 Ингаляции при остром трахеите помогают уменьшить кашель. Фото: alexander_safonov / freepik.com
Ингаляции при остром трахеите помогают уменьшить кашель. Фото: alexander_safonov / freepik.com
В первую очередь необходимо воздействовать на причину заболевания. Например, при бактериальной форме трахеита пациенту назначаются антибиотики (азитромицин, амоксициллин, цефалексин, цефтриаксон). При вирусном заболевании применяют меглюмина акридонацетат, римантадин, протефлазид)1. Для лечения аллергического трахеита используют антигистаминные препараты (дезлоратадин, клемастин, хифенадин).
Можно ли одновременно принимать отхаркивающие и противокашлевые средства?
«После приступа кашля появляется трудноотделяемая мокрота, но это нельзя расценивать как влажный кашель. Для улучшения ее отхождения лучше всего принимать муколитические и отхаркивающие средства. Главная цель муколитических препаратов – разжижение густой мокроты, а основное назначение отхаркивающих лекарств – выведение слизи из дыхательных путей. Средства для отхождения мокроты выпускаются в нескольких формах: таблетки, порошки, сиропы, пастилки для рассасывания и растворы для ингаляций. Не рекомендуется одновременно принимать отхаркивающие и противокашлевые средства, так как противокашлевые средства блокируют кашлевой рефлекс, мешая отхождению мокроты. Для правильного подбора лекарственного средства и диагностирования кашля (мокрый или влажный) необходимо обратиться к специалисту».

Лашкина Ирина Александровна
эксперт
ФНКЦ ФМБА России
Симптоматическое лечение направлено на устранение спазма трахеи, разжижение мокроты и уменьшение отека гортани¹. Рекомендуется:
- обильное питье;
- отвлекающие процедуры: согревающий компресс для горла с димексидом или спиртом, горчичники на голень, горячие ванны для ног (только при отсутствии высокой температуры);
- ингаляции с отварами трав и эфирными маслами (при тяжелом течении допускаются ингаляции с антибиотиком¹;
- отхаркивающие сборы на основе корня алтея, душицы, почек сосны, мать-и-мачехи, подорожника.
Ингаляции с кипящей водой противопоказаны, поскольку слишком горячий пар усилит рефлекторное раздражение дыхательных путей и может вызвать ожог. Температура воды для ингаляций не должна превышать 60 градусов, для детей младше 7 лет – 35-40 градусов.
Ингаляции при остром трахеите
«Ингаляции могут помочь уменьшить частоту и тяжесть приступов кашля. Для устранения сухого и влажного кашля возможно использование солевых ингаляций, а также ингаляционных растворов на основе физраствора, вместе с бронхолитиками, отхаркивающими препаратами или средствами фитотерапии, антисептическими препаратами или антибиотиками. Ингаляции можно делать с помощью небулайзера (устройство для аэрозольной терапии) или паровым методом. Противопоказаниями для проведения ингаляций являются повышенная температура тела (выше 37,5 °С), гнойная мокрота, носовые кровотечения, тяжелые формы легочной и сердечной недостаточности, аритмия, гипертония, а также другие патологии сердечно-сосудистой системы. Не занимайтесь самолечением! Для правильного выбора лекарственных средств и эффективного подбора терапии обратитесь к специалисту».
Лашкина Ирина Александровна
эксперт
ФНКЦ ФМБА России
При сухом кашле необходимо разжижать мокроту, чтобы улучшить ее отхождение. С этой целью применяют препараты на основе гвайфенезина, амброксола и бромгексина. Если сухой кашель еще не перешел в продуктивную стадию (когда мокрота уже начинает отходить), вызывает сильный дискомфорт, тяжело переносится пациентом и мешает нормально спать, допускается прием противокашлевых средств. Эти препараты делятся на две группы:
- Противокашлевые средства центрального действия. Воздействуют на кашлевой центр, расположенный в продолговатом мозге, снижая его функцию. Для этой цели используются бутамират, кодеин, дионин, глауцин гидрохлорид, эфедрин.
- Противокашлевые средства периферического действия. Препараты этой группы за счет мягкого обезболивающего воздействия на слизистые оболочки органов дыхания снижают рефлекторную стимуляцию кашля. К этой группе относятся медикаменты на основе ацетиламинонитропропоксибензола и типепидина.
Важно!
Противокашлевые препараты противопоказаны при влажном кашле, поскольку мешают нормальному отхождению мокроты.
Бронхотрахеит у детей
У детей основной симптом бронхотрахеита — это сухой кашель. Обычно он усиливается утром и во время физических нагрузок. Так же он сопровождается выделением мокроты. Лечение бронхотрахеита у детей всегда комплексное. Оно направлено на разные причины возникновения болезни. Лечение бронхотрахеита у детей обязан назначать только высококвалифицированный врач.
Чаще всего больному ребенку назначают прогревающие процедуры, например, горчичники. Не надо забывать о профилактике бронхотрахеита. Ребенку необходимо повышать иммунитет. Питание должно быть сбалансированное и богатое витаминами.
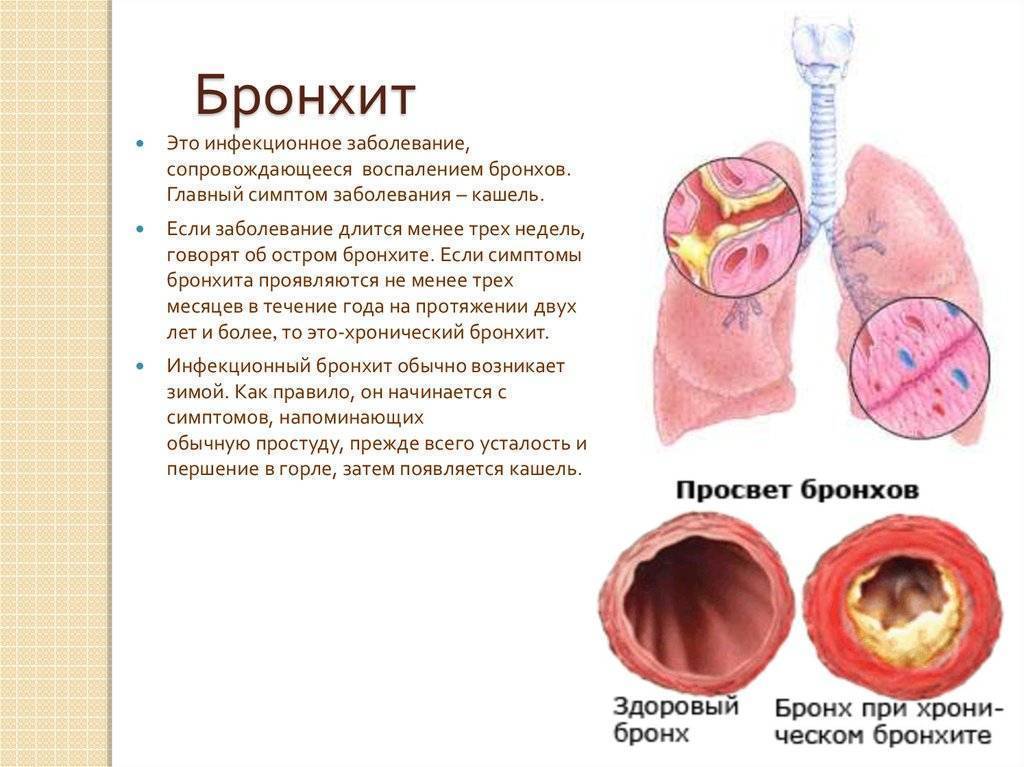
Острый трахеит
Это заболевание возникает в результате проникновения в организм вирусов или микробов (стафилококка, стрептококка).
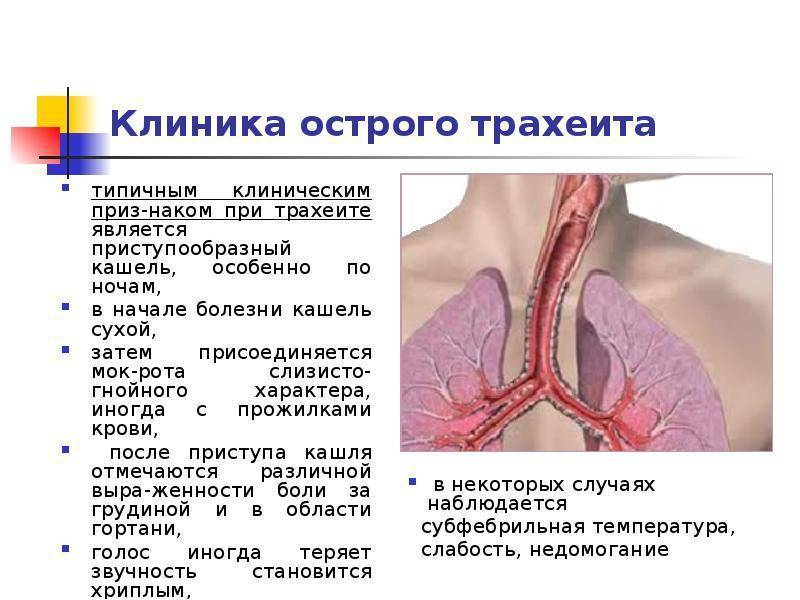
Симптомы острого трахеита у взрослых проявляются болью в горле, саднением, осиплостью голоса, сухим кашлем, жжением за грудиной. Иногда больные жалуются на повышение температуры и вялость. При распространении инфекции вниз по дыхательным путям возникает трахеобронхит, в этом случае могут прослушиваться сухие хрипы.
Инфекция передается воздушно-капельным путем. Отделение мокроты, сопровождающееся кашлем, происходит в основном ночью и утром.
Через четыре – пять дней после начала болезни начинается отхождение мокроты, сухой кашель сменяется влажным, и признаки трахеита постепенно стихают. С этого периода больной уже не заразен, а спустя неделю он уже полностью безопасен для окружающих.
Чаще всего острый трахеит лечится без необходимости госпитализации. Терапия направлена на устранение причин, вызвавших заболевание (вирусных или бактериальных инфекций), и на купирование симптомов, проявляющихся в виде болезненного кашля
Сопровождающий трахеит сухой кашель, поддается лечению за небольшой промежуток времени, однако важно пройти назначенный курс терапии до конца, чтобы избежать рецидива
Лечения острого трахеита с симптомами, несущими угрозу пациенту (приступы удушья, высокая температура и другие осложнения) предусматривает лечение в стационаре.
Признаки по этиологии
Аллергический тип
Если на слизистую трахеи активно будут воздействовать пыль, пары и прочие аллергены, то это может легко спровоцировать реакцию иммунитета в виде аллергической реакции. Аллергический трахеит чаще случается у тех людей, кто трудится на вредном химическом или фармакологическом производстве, в библиотеках, на стройках и часто вступает в контакт с гистаминами.
При первичных симптомах аллергического трахеита у пациентов наблюдаются признаки простуды – голос становится сиплым, слегка першит в горле, возникает нечастый и сухой небольшой кашель. Через несколько суток все симптомы усиливаются, боль в горле становится режущей и усиливается при глотании или разговоре. Кашель может стать удушающим и мучительным, приступы его могут длиться долго, возникает он в независимости от контакта с аллергеном. При несвоевременно начатой терапии или при полном отсутствии лечения на 4-5 сутки ухудшается дыхание за счет сильнейшего отека слизистых и возникновения густой белой слизи на них, резко растет температура тела до критических отметок. Иногда аллергическому трахеиту свойственен насморк и зуд в полости рта.
Бактериальный трахеит
Первичными симптомами бактериального трахеита вследствие вторичности инфекции по отношению к патологиям верхних дыхательных путей являются насморк, кашель и гипертермия различной выраженности (часто не ярко выраженная). Лишь после 2-5 суток течения болезни становится видна обструкция верхних дыхательных путей, которая выражается сильным и глубоким кашлем, затрудненностью дыхания, стойкой гипертермией, хрипами при дыхании, раздуванием крыльев носа, синюшностью кожи. Если при дыхании больного четко слышен пронзительный звук, это свидетельствует чаще всего о возникновении серьезной инфекции с частичной обструкцией дыхательных путей, что является смертельно опасной патологией.
Вирусный трахеит
Острый вирусный трахеит чаще всего протекает параллельно с иными болезнями в дыхательных путях – гайморитом, ринитом, синуситом, ларингитом, бронхитом, причиной которых могут стать вирусы стафилококковой либо стрептококковой инфекции.
При протекании вирусного трахеита морфологически меняется слизистая оболочка, она отекает, краснеет, могут иногда даже возникать точечные гематомы. В острой стадии вирусного типа заболевания обычно присутствуют сильные кашлевые приступы при глубоком дыхании и смехе по утрам и вечерам, хрипота в голосе, сдавливающая боль в грудине и в области горла, незначительная гипертермия, выделение изменяющегося количества мокроты, поверхностность и учащение дыхания, удушье, одышка. Могут развиваться тяжелые осложнения в виде пневмонии или бронхопневмонии.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Грибковый трахеит
Грибковый трахеит может иметь три различные разновидности в зависимости от возбудителя – аспергиллезный трахеобронхит, актиномикозный и кандидозный трахеиты. При аспергиллезном трахеобронхите одновременно поражаются слизистые бронхов и трахеи. При этом наблюдаются приступы сухого либо мокрого кашля, при котором в мокроте видны гнойные включения и комочки, невыраженная гипертермия, аллергический ринит, редко возникающие приступы бронхиальных спазмов, как при астме. Патология очень схожа по симптоматике с аспергиллезной пневмонией, поэтому требует комплексных диагностических методик.
При актиномикозном трахеите грибки проникают в область трахеи из пищевода. При этом присутствует затрудненность дыхания с приступами удушья из-за роста под влиянием грибков в просвете трахеи актиномикомы (патологической опухоли) и рубцевания слизистой. Также при данной разновидности грибковой инфекции возникают свищи – сначала на стенках трахеи, а затем и на поверхности кожи. Лечить их можно только путем хирургического вмешательства.
Грибы кандида проникают в область трахеи из пищевода, глотки, ротовой полости, гортани. Кандидоз может вызываться попаданием в просвет трахеи рвотной массы либо инородного тела. При данной разновидности грибковой инфекции у пациента присутствует типичный кашель, затрудненность дыхания, жжение за грудиной, между лопатками (из-за того, что кандида вызывает образование на слизистой оболочке трахеи пленки, раздражающей эту слизистую). Температура тела повышается незначительно, до 37 градусов, могут начаться симптомы аллергии, если кандидоз обострен.
Осложнения
Мы уже упоминали некоторые опасные осложнения трахеита. Остановимся на них подробнее:
- Развитие бронхиального трахеита и пневмонии. Частое осложнение при неправильной, несвоевременной терапии и у пациентов с ослабленной иммунной системой. Отличие трахеита и бронхита следующие: общее состояние больного ухудшается, нарастает интоксикация, отдышка и другие признаки дыхательной недостаточности, появляется скрип в легком после трахеита. Такое осложнение требует немедленной госпитализации больного в стационар.
- Ложный круп у детей. Вследствие анатомической узости голосовой щели у ребенка, распространение отека на слизистую оболочку гортани приводит к острым приступам удушья. Такое осложнение — повод немедленного вызова скорой медицинской помощи.
- Бронхиальная астма — тяжелое осложнение аллергического трахеита.
Трахеит при беременности
У беременных трахеит фиксируют довольно часто, в основном вирусной природы. Он бывает, когда женщина заболеванием ОРВИ, когда воспаляются миндалины или происходит воспаление в горле. Трахеит опасен для беременных, в том числе для нерожденного еще малыша, потому что через плаценту возбудитель может проникать в плод.
Если болезнь имеет бактериальную природу, то лечение может быть опасно для беременной. Широко известно, что антибиотики назначают беременным только в крайних случаях. У беременной при трахеите вероятны осложнения, в основном это бронхит, в тяжелых случаях может быть бронхопневмония. Они отражаются на развитии будущего ребенка.
Потому при беременности важна профилактика трахеита. Женщине нужно избегать скопления людей, особенно в холодное время года и при эпидемиях каких-либо заболеваний. Контакт с больными нужно ограничить и в поликлиниках, где беременные стоят на учете.
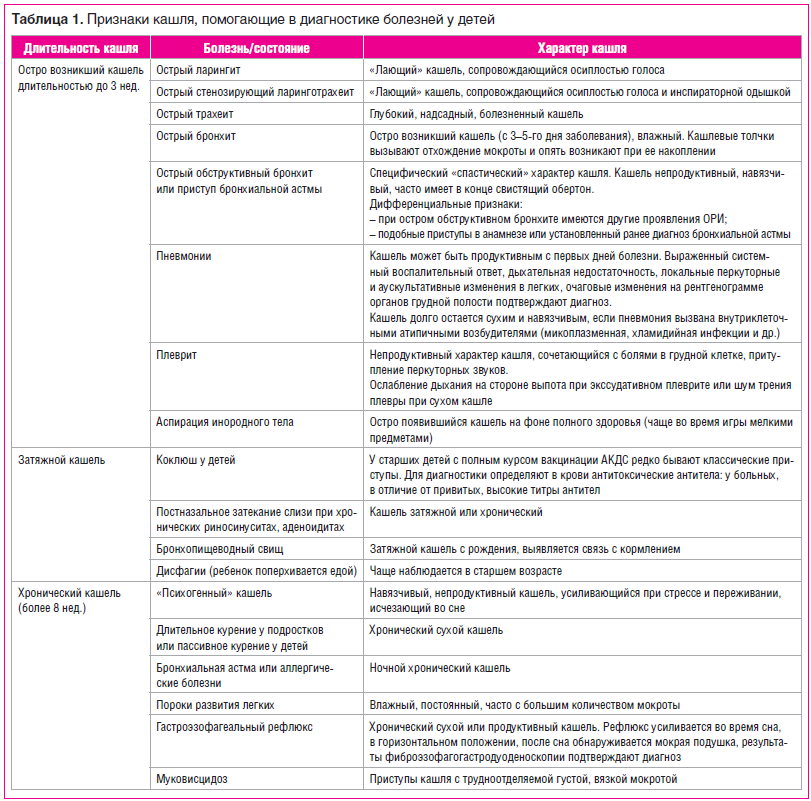
Особенности кашля при трахеите
Кашель является ключевым симптомом трахеита у ребенка. Он навязчивый, нередко надсадный, мучительный, с грубым глубоким звуковым оттенком. Кашель при трахеите у ребенка может быть непродуктивным (сухим) или сопровождаться отделением вязкой необильной мокроты. Ее цвет зависит от характера и причины воспалительного процесса. При бактериальном трахеите отходящая при кашле мокрота обычно зеленоватая, а при вирусном – бело-серая, скудная.Приступы кашля при трахеите нередко появляются в предутренние часы и сразу после пробуждения. Это объясняется физиологическим застоем крови у ребенка и ослаблением дренирования (освобождения от мокроты) дыхательных путей при продолжительном положении лежа. Отек и скапливающаяся мокрота провоцируют приступ кашля.
Лечение трахеита
Цель лечения – минимизировать приступы кашля, перевести его из непродуктивной фазы в продуктивную, а также не дать процессу перейти в хронический. Выбор методов лечения острого трахеита зависит от природы заболевания – противовирусные, антибиотики, противоаллергические препараты.
Медикаментозное лечение
При трахеите показана симптоматическая терапия – жаропонижающие, отхаркивающие, муколитические средства. До появления мокроты, чтобы уменьшить ночные приступы, назначают противокашлевые препараты.
Самостоятельное применение лекарственных препаратов, которые тем или иным способом воздействуют на кашель, без консультации с врачом, недопустимо!
Ингаляции и другие методы лечения
При данном заболевании хороший терапевтический эффект достигается с помощью ингаляций. Лучше всего проводить процедуру с помощью небулайзера, который доставит лекарства непосредственно к очагу воспаления. Ингаляции могут быть медикаментозные или щелочные.
Ускорить процесс выздоровления помогут физиопроцедуры:
- УВЧ;
- электрофорез;
- массаж;
- ультразвуковые ингаляции;
- рефлексотерапия.
Лечение острого трахеита у детей
Детям до двух лет категорически запрещены муколитические (разжижающие мокроту) препараты!
Обильное питье, постельный режим, диета, правильный микроклимат (чистый, прохладный, влажный воздух в помещении, где находится ребенок) – весь комплекс терапии трахеита до посещения врача.
Все лекарства, в том числе ингаляции, детям должен назначить педиатр.
Методы диагностики трахеита
Если Вы подозреваете, что у Вас трахеит (иными словами, если Вас мучает кашель, возникший на фоне респираторного заболевания), посетите врача. Врач направит Вас на диагностические процедуры и выпишет направления на анализы. Без качественной диагностики эффективного лечения не бывает.
Лечение трахеита направлено, прежде всего, на подавление активности вызвавшей заболевание инфекции. Поэтому важным моментом является диагностика возбудителя трахеита.
Общий анализ крови
Общий анализ крови при трахеите позволяет уточнить характер заболевания. Инфекционный трахеит, как правило, проявляется увеличением общего количества лейкоцитов, а также скорости оседания эритроцитов (СОЭ). Для трахеита аллергического происхождения характерно, прежде всего, увеличение количества эозинофилов.
Культуральное исследование
В случае инфекционного трахеита культуральные исследования позволят выявить возбудителя заболевания. В качестве биологического материала обычно используется мазок из зева. Также может производиться посев мокроты.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
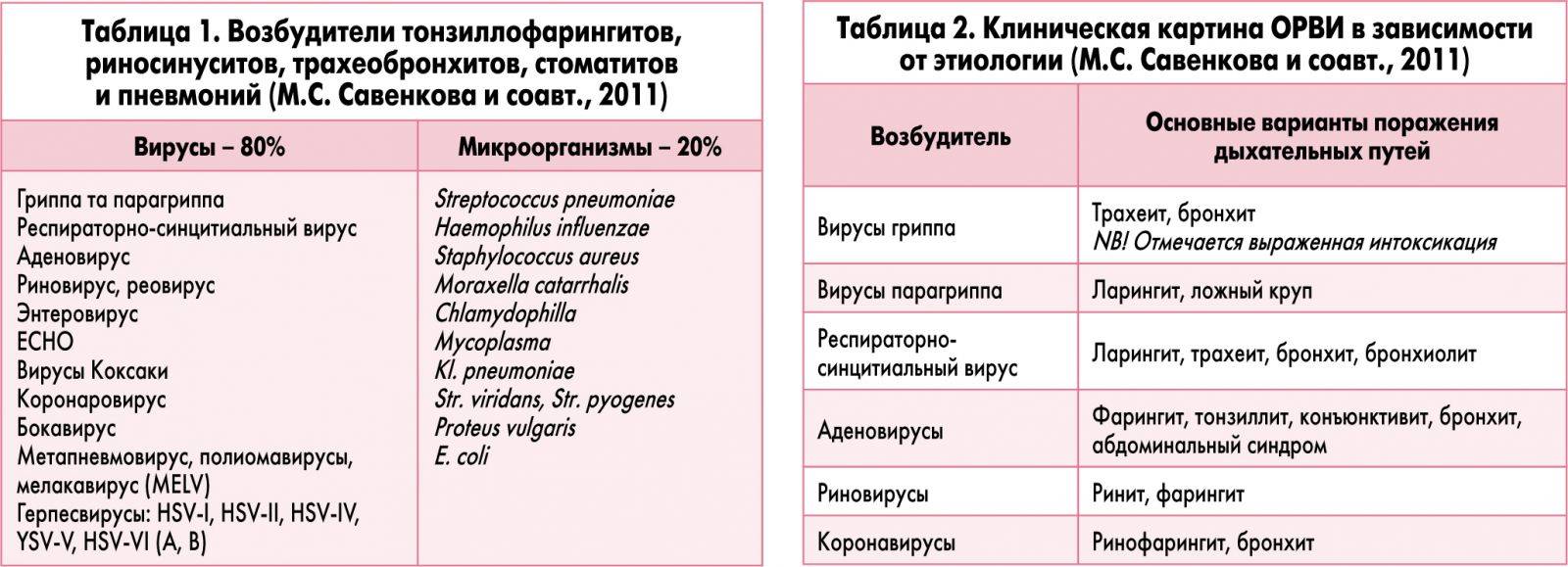
2.Причины
В этиологической структуре заболеваемости трахеитами существенно преобладают вирусные инфекции. Однако в клиническом, терапевтическом и прогностическом аспектах более серьезной проблемой выступают трахеиты бактериальные, – вызываемые стрептококками, синегнойной палочкой, условно-патогенной моракселлой, стафилококками и др. Встречаются также грибковые трахеиты, отличающиеся упорным, персистирующим характером. Нередко воспаление трахеи вызывается комбинированной инфекцией (напр., вирусное начало с последующим присоединением бактериальной инвазии) или полимикробными суперинфекциями.
Среди неинфекционных факторов, имеющих значение в этиопатогенезе трахеитов, следует отметить аллергические реакции, производственные и экологические вредности, курение, химические раздражения слизистой оболочки трахеи агрессивными парами или кислотным содержимым ЖКТ (например, при гастроэзофагеальном рефлюкс-синдроме).
Развитию трахеита способствуют частые переохлаждения, наличие хронических соматических заболеваний и очагов инфекции в организме, гиповитаминозы и другие состояния, ассоциированные с ослаблением иммунитета.
Диагностика трахеита
Помимо стандартного сбора анамнеза, внешнего осмотра, оценки функции дыхания, первичного осмотра горла и аускультации при помощи фонендоскопа существуют лабораторные и инструментальные методы диагностики, а также дополнительные исследования, которые могут вывести врача на трахеит4. Именно на основании диагностики определяются причины трахеита и методы его лечения.
- Общий и биохимический анализ крови. Самый простой анализ, позволяющий различить вирусную и бактериальную инфекцию (по С-реактивному белку и другим показателям)
- Рентген или рентгенография. Самый привычный и знакомый способ проверки грудной клетки. Снимок можно сделать в передней или боковой проекциях. На снимке четко просматриваются легкие и трахея. Благодаря рентгену выделить признаки появления трахеита и отличить его от бронхита или пневмонии становится гораздо легче.
- Взятие и исследование мазков. Стандартная процедура, при которой врач при помощи стерильного ватного тампона берет мазок из ротовой полости. Далее материал поступает в лабораторию, где проводят все необходимые исследования, выявляя возбудителя и его чувствительность к антибиотикам.
- Ларинготрахеоскопия. В дело вступает эндоскоп. Это исследование является наиболее информативным. Специальная трубка с камерой вводится в гортань и трахею, тем самым врач визуально может выявить характерные особенности, отек, покраснения и т.д. и возможные причины происхождения заболевания (при вирусном поражении есть специфические изменения органа). Если при исследовании затрагиваются бронхи, то процедура называется трахеобронхоскопия.
- Взятие мокроты на анализ. В данном случае собирается мокрота больного человека и направляется на бактериологическое исследование (микробиологическое исследование). Данная процедура используется для более комплексной диагностики при хроническом кашле, чтобы исключить другие бактериальных заболевания (туберкулез).
- Фарингоскопия. Стандартный метод – врач осматривает горло при помощи шпателя. В первую очередь диагностируется фарингит, что даёт понять о возможном развитии трахеита.
- Риноскопия. Процедура представляет собой осмотр носовой полости. Для этого используется оптический прибор – риноскоп. Выявляется ринит как следствие респираторной инфекции, а значит, возможно прогрессирование трахеита.
- Рентгенография пазух носа. Рентген, снимки которого определят наличие гайморита или синусита при подозрении на них. Прогрессирование заболевания может отразиться и на развитии воспаления в трахее.
- Аллергопробы. В редких случаях трахеит возникает по причине аллергической реакции. Аллергопробы позволяют определить, на какие аллергены отвечает организм. На кожу наносятся различные вещества, если последует реакция в виде красноты, зуда или отека, то аллерген установлен.
Помимо помощи терапевта и отоларинголога (ЛОР), для определения причин и постановки диагноза могут потребоваться консультации таких врачей, как аллерголог, пульмонолог и даже фтизиатр.