Диагностика тромбофилии у беременных
Диагностировать тромбофилию при беременности сложно, поэтому при малейших симптомах заболевания следует обратиться к специалисту. Признаков не так много, не всегда их трактуют в пользу заболевания.
Показательными являются сильный токсикоз, нарушения свертываемости крови (сеточка лопнувших сосудов или синяки под ногтями), повышенное артериальное давление, судороги.
Тромбы могут образовываться в любых сосудах и вызывать боль в различных частях тела, даже предынфарктное состояние. Диагноз «тромбофилия» могут заподозрить и по реакции плода: если к нему не поступает достаточное количество питательных веществ, он может проявлять излишнюю активность или, напротив, замереть.
Токсоплазмоз: пути передачи
Многие люди считают, что переносчиком заболевания являются только коты, но это не так, источником токсоплазмоза могут быть и другие домашние и дикие животные: собаки, морские свинки, кролики, коровы, овцы, свиньи, некоторые хищники и даже грызуны. Заражение здорового человека может произойти при употреблении в пищу плохо прожаренного и сырого мяса, еды, на которую попали испражнения животных, плохое соблюдение правил личной гигиены (редкая, некачественная уборка помещений, отсутствии мытья рук при уборке туалетов больных животных и т.д.). Возможна передача инфекции от больной матери плоду внутриутробно, а также при трансплантации внутренних органов или переливании крови.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Лечение
Лечение токсоплазмоза у беременных осуществляет акушер-гинеколог совместно с инфекционистом.
Этиртропная терапия (направленная на изгнание токсоплазмы из организма), проводится при выявлении острого, подострого и иннаппарантного (клиника отсутствует, на лабораторно токсоплазмоз подтвержден) токсоплазмоза.
Хронический токсоплазмоз лечится по строгим клиническим показаниям или до, или после беременности. Если у женщины нет жалоб и клинических показаний (в случае перенесенного токсоплазмоза до беременности), они не нуждаются в терапии и расцениваются как здоровые. Терапию проводят не раньше 12-16 недель гестации.
Этиотропное лечение включает назначение антипротозойных (антипаразитарных) препаратов группы пириметамина (фансидор и ровамицин). В состав фансидора входят сульфадоксин и пириметамин. Лечение проводится в 2-3 цикла (по 1 таблетке раз в 3 дня, всего 8 таблеток на цикл), перерыв между циклами 30 дней. На весь период беременности назначается прием фолиевой кислоты (из-за угнетения кроветворения). В случае непереносимости средств группы пириметаминов показан прием ровамицина, в состав которого входит спирамицин.
Цикл лечения продолжается 7 дней, прием ровамицина по 1 таблетке трижды в день, затем недельный перерыв, всего 2 цикла.
В зависимости от срока гестации целесообразно проводить не менее 2 полных (по 2-3 цикла) курсов этиотропной терапии с промежутками между ними в 1-1,5 месяца.
Антипротозойная терапия проводится под еженедельным контролем ОАК и ОАМ.
Лечение беременной снижает риск повреждения плода на 50-60%.
Токсоплазмоз при беременности — что это за болезнь?
Токсоплазмоз — это заболевание, вызванное инфекцией простейших Toxoplasma gondii. Считается, что это одна из самых распространенных паразитарных болезней в мире. В большинстве случаев инфекция безвредна и не имеет симптомов, однако может представлять серьезную угрозу для плода во время беременности.
Токсоплазмоз при беременности может развиться вследствие:
- контакта с пометом кошки;
- употребления немытых овощей или фруктов;
- употребления загрязненной воды;
- контакта с почвой, загрязненной кошачьими испражнениями;
- употребления сырого или недоваренного мяса.
Важно отметить, что передача токсоплазмы возможна через плаценту. При этом заражение токсоплазмозом перед беременностью означает, что беременная женщина приобретает иммунитет, и, таким образом, заболевание не представляет угрозы для плода
Однако, если иммунная система серьезно повреждена, может произойти реактивация инфекции.
Влияние вирусных инфекций TORCH на формирование плода: почему вам предлагают аборт
То, что все инфекции данного комплекса пагубно влияют на организм плода – это не секрет. Но знаете ли Вы, какие патологии вызывает каждое из вышеперечисленных заболеваний? Чем грозит каждая пропущенная инфекция будущему малышу и с чем придется столкнуться впоследствии всей семье? Скорее всего нет! Об этом говорят негативные высказывания беременных женщин, которым предлагают сделать комплексный анализ или повторить его, если результаты выглядят сомнительными.
Поверьте, анализ на TORCH — это не выкачивание денег и не просто мера предосторожности — это жесткая необходимость, от которой зависит судьба новорожденного. Чем раньше будут проведены тесты, тем больше шансов останется на принятие решения о вынашивании или прерывании беременности медикаментозным способом — без хирургического вмешательства и тяжелых осложнений, если инфицирование и опасность для плода подтвердится
Носитель (носительство) токсоплазмоза при беременности что это
Третья часть населения Земли переболели токсоплазмозом. В большинстве случаев, естественная восприимчивость людей невысокая, заражение вызывает бессимптомное носительство. Инкубационный период от 5 до 23 дня.
Только в 0,3% случаев приобретенный токсоплазмоз проходит в острой форме. Большая часть зараженных токсоплазмой — это носители токсоплазмоза в его хронической форме.
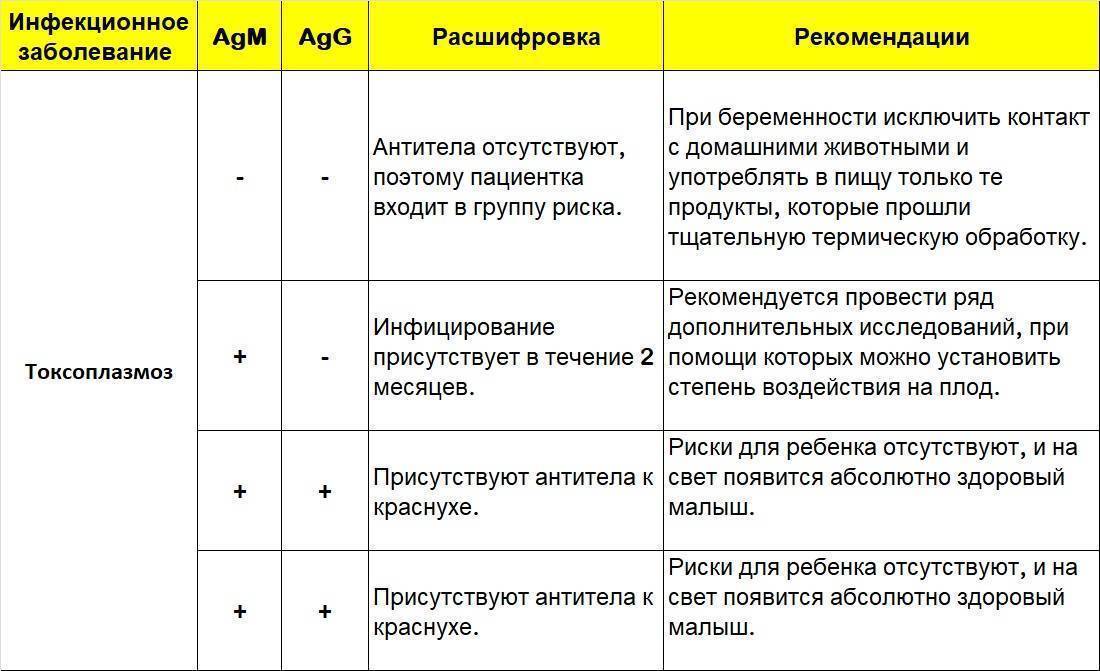
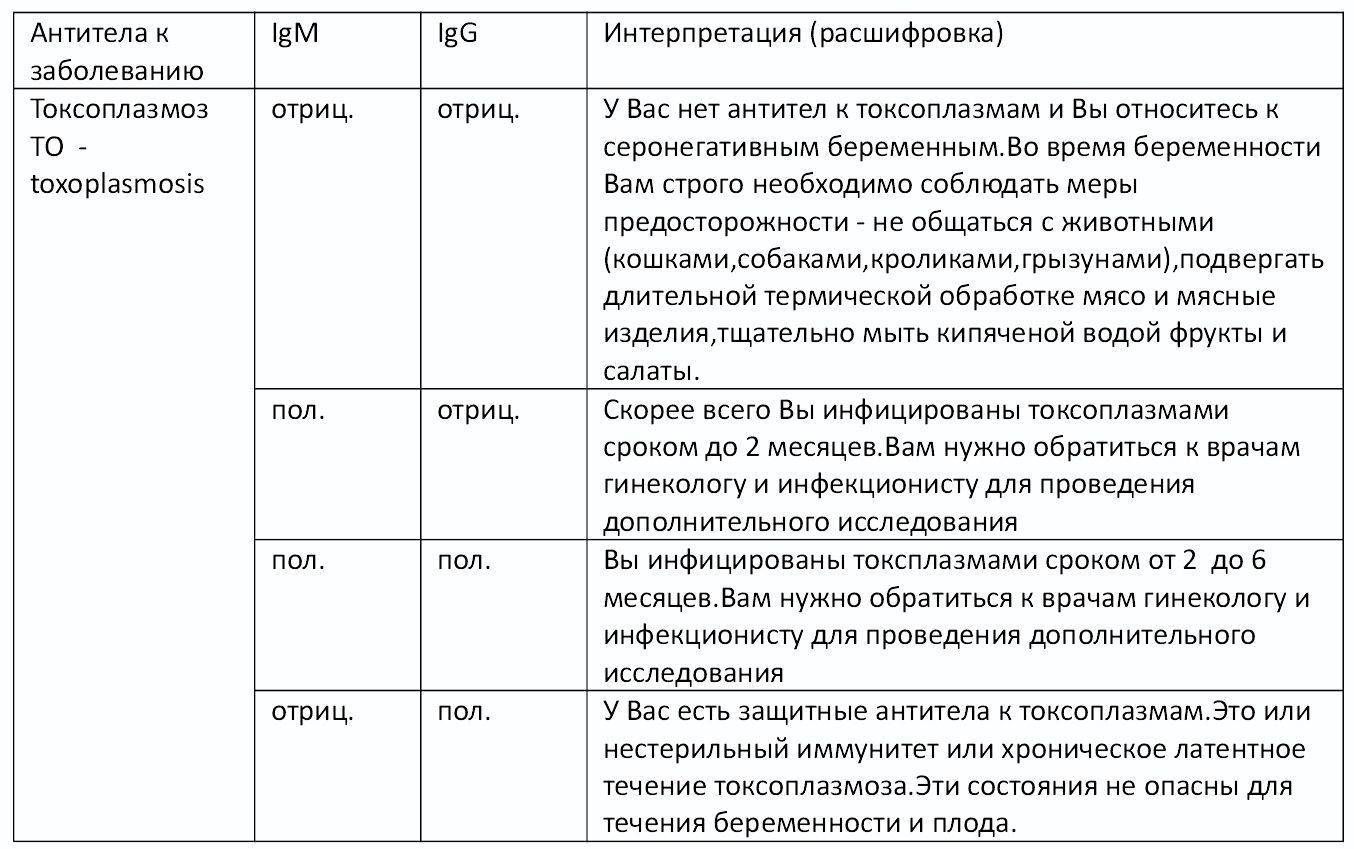
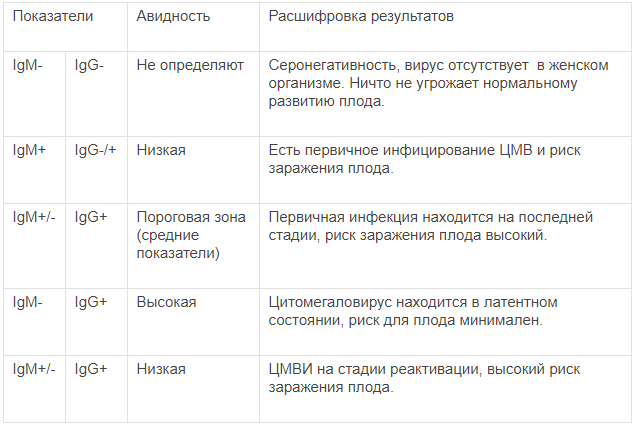
Посмотрите расшифровку носительства, первичного заражения, обострения хронической инфекции и отсутствие контакта с возбудителем:

Носительство может перейти в острую форму в следующих случаях:
- у больных с иммуносупрессией, вызванной ВИЧ-инфекцией
- при органной трансплантации
- химиотерапии
- онкологических заболеваниях
- на фоне стрессов и беременности
При иммунодефиците (включая СПИД), заболевание приобретает тяжелый, фатальный характер. Частое и грозное осложнение — энцефалит (90% всех летальных исходов).
Вот что пишет Елена Петровна Березовская — врач-исследователь, акушер-гинеколог, учредитель и руководитель Международной Академии Здоровой Жизни (International Academy of Healthy Life):
Диагностика Токсоплазмоза у детей:
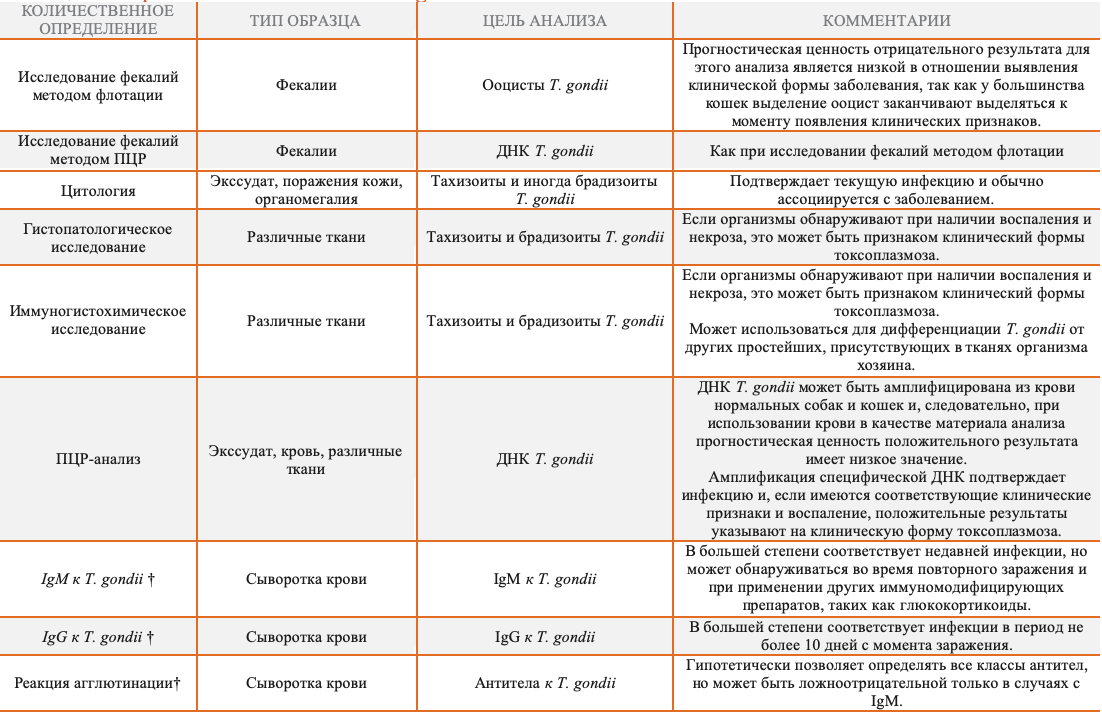
В случае подозрения у новорожденного токсоплазмоза необходимо провести комплексное исследование слуховой, зрительной и нервной систем. Для диагностирования заболевания проводится микроскопия возбудителя (проверяется кровь, спинномозговая жидкость, плодные оболочки, пунктат лимфоузлов). Электронная микроскопия позволяет выявить возбудителя в тканях мозга.
Для диагностики также применяются следующие способы:
- Иммунофлюоресценция. Выявление титров IgM. Наличие IgM у новорожденного свидетельствует об инфицировании. IgM определяют через 2 недели после рождения или инфицирования.
- Проба Сэбина-Фельдмана на окрашивание токсоплазм. Решающий тест при обследовании новорожденных. Для его проведения используются парные сыворотки, 4-кратное увеличение титров указывает на наличие острой инфекции.
- Кожная проба с токсоплазмином.
- МРТ головного мозга.
- Биопсия мозга и наличие паразитов в пероксидазно-антипероксидазном тесте.
- Если на ультрасонографии размер латеральных желудочков увеличен, это косвенно указывает на наличие инфекции.
Online-консультации врачей
| Консультация сурдолога (аудиолога) |
| Консультация психиатра |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация доктора-УЗИ |
| Консультация эндоскописта |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация дерматолога |
| Консультация психоневролога |
| Консультация онколога |
| Консультация специалиста по лечению за рубежом |
| Консультация анестезиолога |
| Консультация пульмонолога |
| Консультация гомеопата |
| Консультация пластического хирурга |
Новости медицины
Лазерная фотокоагуляция сетчатки — послеоперационный период,
22.12.2021
Назвали витамины вызывающие рак,
07.12.2021
Уникальная операция: хирурги впервые пересадили искусственное сердце,
07.12.2021
Пилинги в косметологии: что это и показания к процедуре,
15.09.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Наследственная тромбофилия и беременность
Заболевание, которое влияет на кровеносную систему, не может не влиять на организм в целом. Так, тромбофилия вносит свой вклад в способность женщины зачать ребенка. Из-за недостаточного кровоснабжения матки и органов малого таза эмбрион может не приживаться или вскоре отторгаться организмом.
Болезнь может быть наследственной. При беременности влиять на развитие генетической тромбофилии будут гены, отвечающие за свертываемость крови, и гены ферментов, которые контролируют обмен фолиевой кислоты.
В случае, если среди ближайших родственников есть страдающие этим заболеванием, при планировании беременности следует пройти молекулярно-генетическое исследование. И, если окажется, что болезнь передалась по наследству, желательно немедленно начать лечение, чтобы избежать проблем со здоровьем будущей матери и плода.
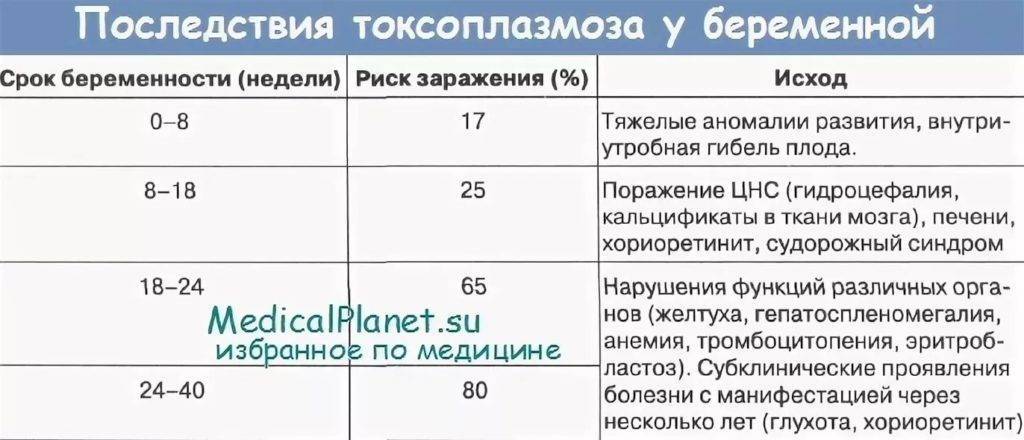
Последствия токсоплазмоза во время беременности для плода
К сожалению, даже новейшие антибактериальные препараты не дают гарантии, что перенесенное будущей матерью заболевание не отразится на ее еще не рожденном ребенке. Последствия первичного заражения токсоплазмозом во время беременности нередко становятся фатальными для малыша.
ЧИТАЕМ ТАКЖЕ: цитомегаловирусная инфекция при беременности: последствия для плода
На каких сроках вынашивания инфекция опаснее всего? Если вероятность заразиться токсоплазмозом внутриутробно повышается для ребенка с каждым триместром беременности, то с опасностью возникновения осложнений все наоборот. Чем меньше срок – тем больше риски.
Заражение токсоплазмозом в 1-м триместре беременности нередко приводит к развитию у эмбриона патологий, несовместимых с жизнью. Если врач заметит соответствующие нарушения в формировании плода во время процедуры УЗИ, он порекомендует женщине прервать беременность. Часто организм отторгает нежизнеспособный зародыш сам посредством выкидыша.
Во 2-м триместре беременности риск получения плодом критических повреждений заметно снижается. Однако именно в этот период происходит активное формирование центральной нервной системы малыша. Инфекционное поражение клеток зародыша на данном сроке чревато серьезными отклонениями, которые станут заметны лишь после рождения младенца. Велика вероятность развития у малыша эпилепсии. Чуть реже встречаются случаи врожденных нарушений зрения и умственной отсталости той или иной степени.
К началу третьего триместра беременности все жизненно важные органы ребенка уже полностью сформированы. Первичное заражение токсоплазмой в этот период не способно нанести ему какого-либо ущерба. Единственный вероятный риск заключается в том, что инфекции у беременных нередко провоцируют преждевременные роды. Будущей маме стоит быть готовой к подобному развитию событий.
Разновидности УЗИ исследований
Ультразвуковая диагностика представляет широкий спектр исследований. Существует несколько видов УЗИ, которые с предельной точностью определяют внутриутробные пороки развития малыша.
Стандартное УЗИ. Оно обычно совмещено с биохимическим анализом крови. Оно проводиться не раньше 10 недель беременности. В первую очередь у плода выявляют толщину воротниковой зоны, которая не должна превышать 3 мм, а также визуализацию носовой кости. У малыша с синдромом Дауна воротниковая зона толще нормы, а носовые кости не развиты. Также на увеличение толщины влияют следующие факторы:
- порок сердца
- застой крови в шейных венах
- нарушение лимфодренажа
- анемия
- внутриутробные инфекции
- 3D УЗИ позволяет увидеть цветное изображение малыша, разглядеть конечности, отсутствие сросшихся пальчиков, недоразвитых стоп и пр. Точность диагностики воротникового пространства увеличивается на 30%. Врач может точно сказать, имеются ли патологии развития нервной трубки.
- 4D УЗИ по принципу работы не отличается от более простых вариантов, но обладает массой преимуществ. Врач видит трёхмерное изображение сердца, вид плода с разных ракурсов. Именно 4D диагностика окончательно расставляет все точки над «i», есть ли хромосомные аномалии или их нет. Со 100% точностью можно утверждать, имеются ли пороки развития нервной системы, скелетная дисплазия, заячья губа или волчья пасть.
Что такое токсоплазмоз?
Это одна из TORCH-инфекций, наряду с краснухой, герпесом и другими, на которые проверяют женщину перед беременностью. При вынашивании ребенка защитные силы организма матери ослабляются естественным образом для профилактики отторжения плода (ведь по сути плод является для тела матери инородным телом, вот иммунитет и реагировал бы соответственно). Снижение иммунитета может грозить обострением ТОРЧ-инфекций при их наличии.
Существует ошибочное мнение, что токсоплазмоз передается сугубо котами. Но его могут переносить другие животные, причем не только домашние:
- свиньи
- овцы
- коровы
- кролики
- морские свинки
- собаки
- грызуны
- некоторые хищники
Человек заболевает токсоплазмозом, когда кушает мясо, не прошедшее достаточную термическую обработку для уничтожения возбудителя болезни. Заразиться можно через продукты, которые контактировали с испражнениями инфицированных животных. Нарушение правил гигиены также ведет к инфицированию, например, немытые руки после уборки туалета домашнего животного, недостаточная уборка жилища и пр.
Инфекция плоду передается от больной матери. Также актуален путь заражения через переливание крови или ее компонентов и при пересадке внутренних органов от донора реципиенту.
Анализы и диагностика
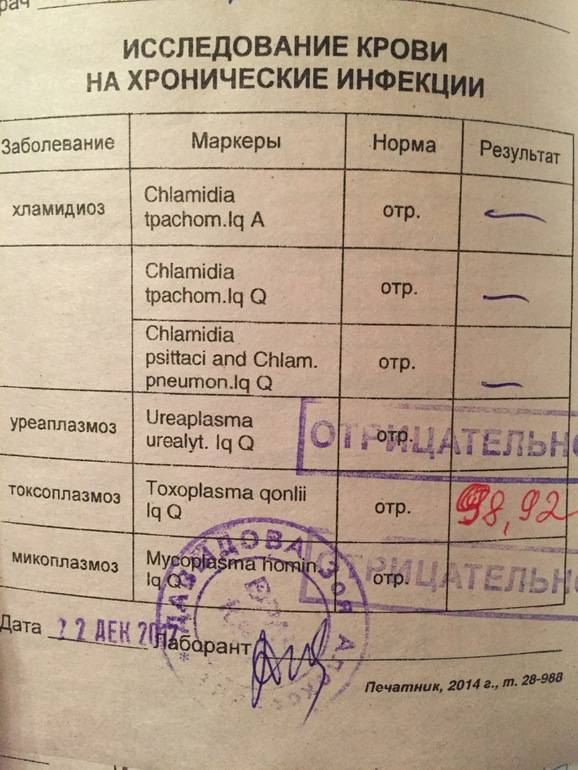
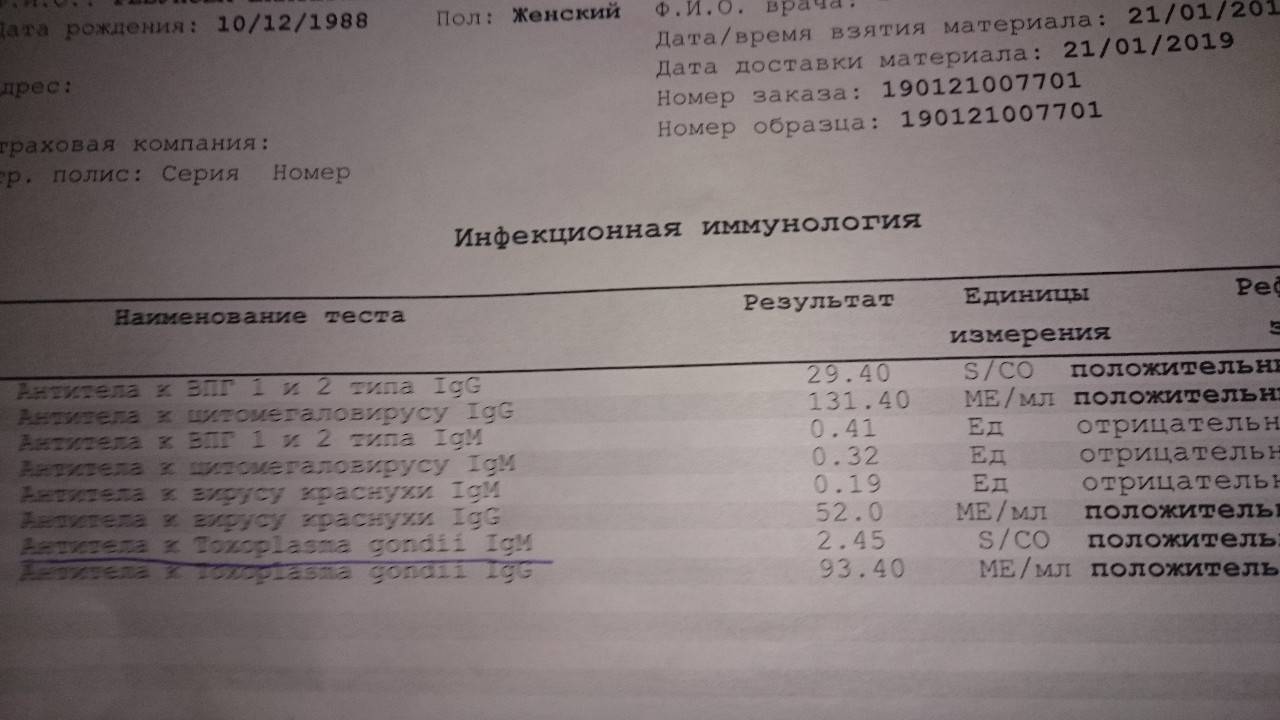
Установить диагноз во время беременности можно с учетом симптоматики, анамнестических данных, результатов инструментальных и лабораторных анализов. Врач проводит опрос, чтобы определить, при каких обстоятельствах произошло инфицирование. Проводится также анализ крови на токсоплазмоз.
Таким образом, основами методами исследования при подозрении на токсоплазмоз при беременности являются:
- серологическое тестирование;
- УЗИ;
- пункция амниотической оболочки плода.
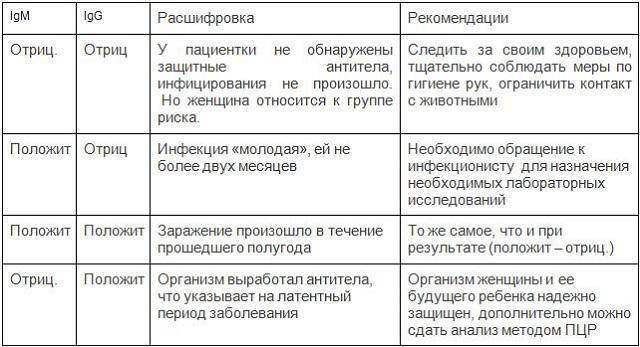
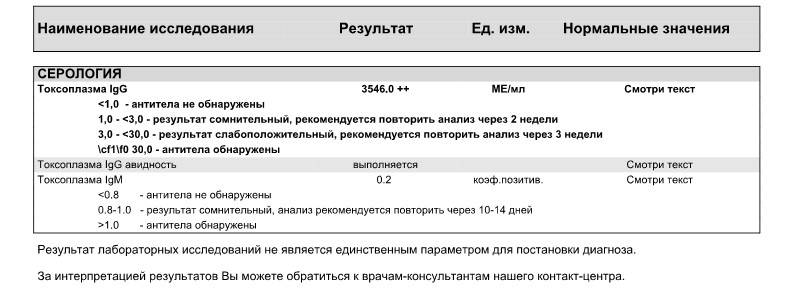
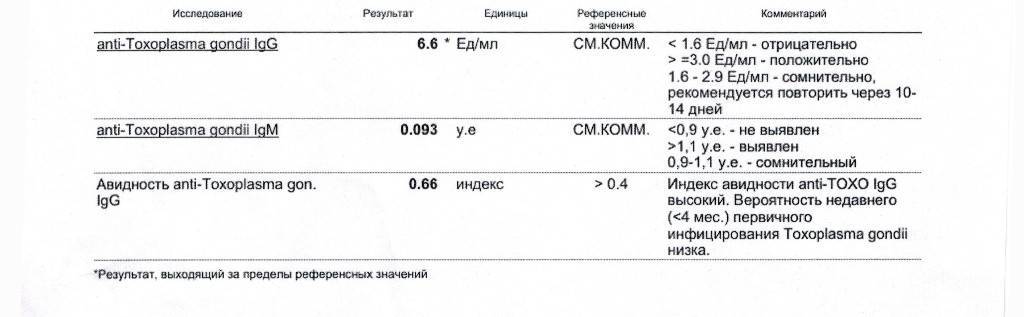
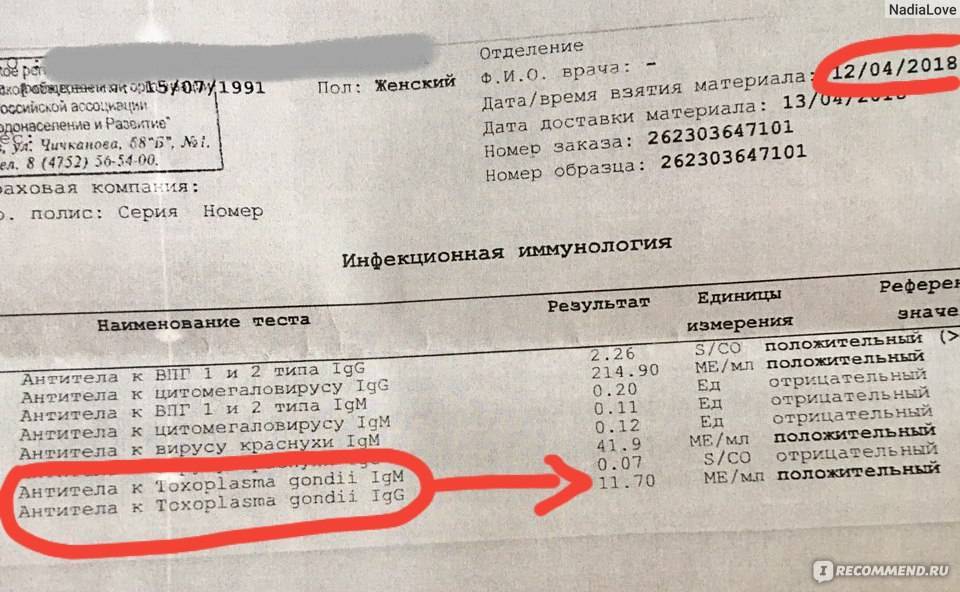
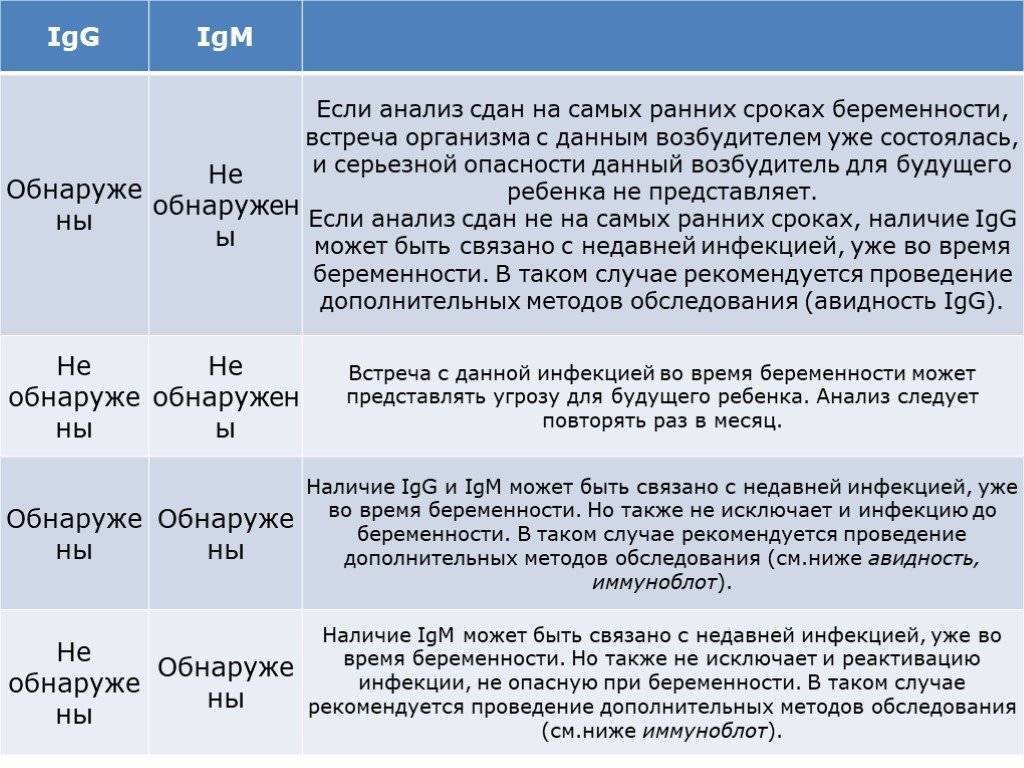
Изначально проводятся лабораторные исследования: иммуноферментный анализ (ИФА) позволяет определить наличие иммуноглобулинов класса М (IgM) и G (IgG). Если они отсутствуют, женщина не заражена заболеванием.
Ультразвуковое исследование беременным с подозрением на это заболевание проводят, чтобы оценить общее состояние плода. Прерывание беременности целесообразно только в том случае, если обнаруживаются тяжелые изменения.
Пункцию амниотической оболочки практикуют при первичном токсоплазмозе, если при других исследованиях не было получено достаточного количества информации. Для этого проводится забор околоплодной жидкости, после чего наличие в ней возбудителя определяют с помощью ПЦР. Амниоцентез проводят после 18 недели беременности и позже.
Лечение
Лечат только острую форму
Важно, начать лечение своевременно, потому что токсоплазмы способны покрываться специальной защитной оболочкой, что повышает их устойчивость к антибиотикам. А сильные препараты беременным назначать нельзя
 Если это первый триместр и уже найдены серьезные пороки развития ребенка, женщине рекомендуют беременность прервать, потому что малыш родится с отклонениями и долго не проживет.
Если это первый триместр и уже найдены серьезные пороки развития ребенка, женщине рекомендуют беременность прервать, потому что малыш родится с отклонениями и долго не проживет.
В случае, когда ситуация не запущена, плод не заражен, либо нет отклонений в развитии, могут быть назначены следующие препараты:
- Ровамицин
- Пиремитамин
- Сульфаминамид
- Фолиевая кислота
- Спирамицин
Причем, лечение токсоплазмоза у беременных проводится в промежутке от 12 до 16 недели. Никакого самолечения, народной медицины быть не должно. Это не простуда. Ситуация очень серьезная.
Видео: токсоплазмоз при беременности — симптомы, диагностика.
Виды анализов на токсоплазму
Лабораторно токсоплазма выявляется двумя методами: ИФА и ПЦР
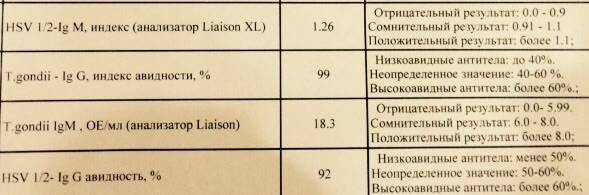
- ИФА на обнаружение IgG и IgM антител. Иммуноферментный анализ крови на токсоплазмоз подразумевает проведение специфических биохимических реакций для обнаружения белков иммуноглобулинов (IgG и IgM), производимых человеческим организмом против токсоплазмы. Их присутствие в крови доказывает, что заражение имело место в течение последнего года.
- ПЦР-диагностика — чувствительный способ лабораторной диагностики инфекционных заболеваний. Его назначение – выявление ДНК возбудителя в исследуемом материале (околоплодные воды, слюна, моча, кровь, мокрота и прочее). Как правило, при ПЦР-диагностике токсоплазмоза производится исследование мочи или анализ венозной крови. Метод хорош тем, что с его помощью обнаруживается даже небольшое количество возбудителя, но к нему чаще обращаются в целях опровержения или подтверждения первичного диагноза, так как этот анализ дорогой.
Как происходит заражение?
Заражение токсоплазмами происходит обычно при употреблении в пищу мясных продуктов, содержащих возбудителя, а также через предметы и почву, загрязненную кошачьим калом.
Механизм передачи заболевания преимущественно фекально-оральный. Человек является промежуточным хозяином, основными же носителями и переносчиками паразитов считаются больные кошки. Их экскременты становятся опасными уже на третий день после экстракорпорального дозревания возбудителей в окружающей среде. Жизнеспособность паразитов сохраняется еще в течение двух лет. Кошки становятся заразными, поедая инфицированных крыс, птиц и сырого мяса, содержащего ооцисты. Особенно опасными являются дворовые кошки, справляющие нужду в садах или детских песочницах.
Токсоплазмозом во время беременности можно заразиться и через собак. Приходя с прогулки, питомцы обычно с улицы приносят возбудителей на своих лапах и шерсти. Подобно человеку, собаки не являются основным хозяином токсоплазм и также болеют этим заболеванием.
Специалисты утверждают, что от собаки заражение может наступить гораздо реже, нежели чем от кошки. Оградиться от этой болезни крайне трудно. Большинство женщин только при постановке на учет по беременности узнают, что переболели токсоплазмозом в латентной форме и приобрели пожизненный иммунитет.
Профилактика Токсоплазмоза у детей:
Основной профилактикой токсоплазмоза у детей есть скрупулезное соблюдение правил гигиены: мытье рук по возвращению с прогулки, после игр с животными, особенно с кошками, перед приемом пищи. Беременные женщины не должны контактировать с объектами, представляющими потенциальную угрозу, чистка кошачьего туалета должна проводиться только в перчатках. Домашние животные должны проходить проверку на наличие у них антител к токсоплазмам. Для профилактики хронического врожденного токсоплазмоза назначают сульфадиазин 100 мг/кг ежедневно, пириметамин 1 мг/кг каждые 2 дня и лейковорин 5 мг/кг каждые 2 дня. Профилактическое лечение продолжают до 1 года. Для токсических эффектов назначают лейковорин (кальция фолинат) по 5 мг в сутки через день (женщинам по 10 мг в сутки). Поддерживающая терапия проводится сочетанием этих препаратов в течение 3-4 мес.
Что провоцирует / Причины Токсоплазмоза у беременных:
Актуальность проблемы токсоплазмоза определяется высокой инфицированностью населения паразитом Toxoplasma gondii. Распространенность токсоплазмоза широко варьирует в зависимости от особенностей питания в тех или иных странах. Так, во Франции более 70 % женщин заражаются токсоплазмой до беременности и приобретают иммунитет еще до зачатия. Несмотря на это, подсчитано, что во Франции 1 из 140 женщин заболевает токсоплазмозом во время беременности, тогда как в Великобритании эта величина значительно ниже и составляет 1:400 женщин.
Токсоплазма является внутриклеточным паразитом из класса Sporozoa, основным хозяином которого являются животные семейства кошачьих. В эпителии кишечника кошек происходит половое размножение паразита с образованием ооцист, которые в острую фазу инфекции выделяются с испражнениями и длительно сохраняются в почве. Алиментарным путем ооцисты попадают в кишечник промежуточных хозяев – травоядных и плотоядных животных, в том числе и человека. В результате неполового деления образуется тахизоит – паразит размером 4-7 мкм, способный мигрировать и размножаться в клетках различных органов (ЦНС, лимфоидных, мышечных и др.), где быстро формируются псевдоцисты и цисты. В цистах паразит в форме брадизоита может находиться пожизненно в состоянии vita minima, активизируясь в случае значительного снижения иммунитета.
Тест на токсоплазмоз во время беременности
Тестирование на токсоплазмоз при беременности рекомендуется выполнять до 10 недель. Хороший врач выдает направление на такой анализ уже при первом акушерском визите.
Тест основан на определении специфических антител IgG и IgM в сыворотке крови. Чаще всего это делается методом ИФА. Отрицательные результаты для токсоплазмоза во время беременности являются показаниями для повторных тестов, по крайней мере, один раз в каждом триместре.
Если первый результат токсоплазмоза во время беременности положительный, можно заподозрить, что у женщины было заболевание до зачатия. А это значит, что риск передачи плоду через плаценту минимален.
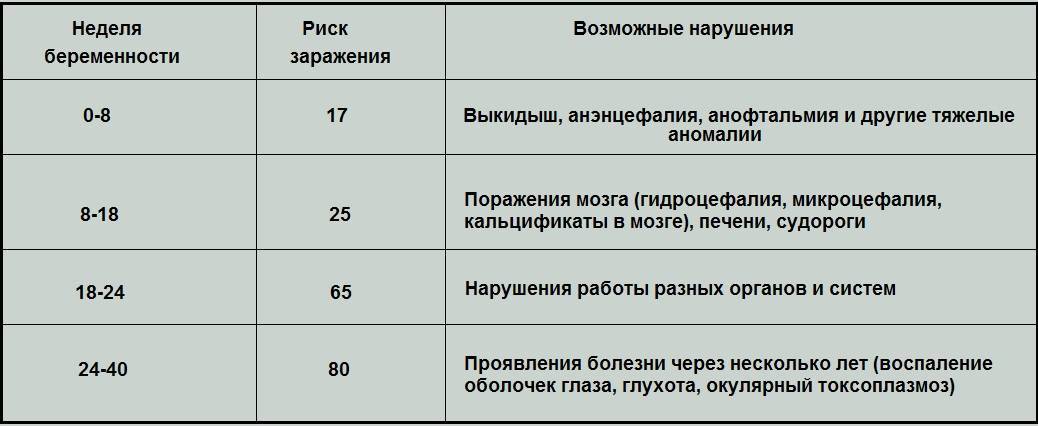
Риски и осложнения токсоплазмоза у новорожденных детей и последствия заражения, выявляемые в дальнейшем
| Триместр, когда произошло заражение | 1 | 2 | 3 |
| Риск осложнений у плода | 15-20% | 30% | 60 — 80% |
| Пороки у плода | Пороки развития плода, несовместимые с жизнью | Тяжелые пороки: задержка внутриутробного развития; недоразвитие черепа и мозга — микроцефалия; водянка головного мозга — гидроцефалия; хориоретинит — воспаление сосудов и сетчатки глаз;образование внутричерепных кальцификатов — скоплений кальция; гемолитическая желтушка — содержание в крови новорожденного гноя; тромбоцитопения; гепатоспленомегалия. Со временем ребенку грозят: задержка психического развития, эпилептические припадки и. т.д. | Легкие последствия или скрытое течение болезни, носительство. |
| Рекомендации | До 6 недель — медикаментозный аборт, 6-8 недель мини аборт (вакуумный аборт) | с 9 до 12 недель — хирургический аборт, далее — искусственные роды (прерывание на поздних сроках по показаниям. | На усмотрение гинеколога, который опирается на результаты УЗИ скрининга. Возможно лечение антибиотиками. |
| После первичного инфицирования токсоплазмозом, беременность нужно отложить на полгода! |
Общие сведения
Токсоплазмоз при беременности развивается как следствие заражения организма будущей матери возбудителем болезни T.gondii. Как правило, токсоплазмоз переносят кошки, которые, в свою очередь, заражаются от птиц, грызунов. Инфицируются токсоплазмозом очень многие. Но, поскольку у людей с нормальным иммунитетом болезнь протекает преимущественно бессимптомно, о заражении многие никогда так и не узнают. В более редких случаях его симптомы похожи на проявления гриппа. Преимущественно заболевание проходит само по себе.
Более серьезной является ситуация при заражении беременных женщин. Ведь эта инфекция угрожает вынашиванию беременности, а также может стать причиной врожденных пороков у малышей. Путь передачи болезни в этом случае – трансплацентарный, то есть возбудитель может передаваться от матери к плоду внутриутробно.
Статистика свидетельствует, что T.gondii заражены до 25% женщин детородного возраста. При этом частота врожденного токсоплазмоза у младенцев равна от 1 до 10 случаев на 10 тысяч детей. Из всех зараженных младенцев тяжелые пороки развития наблюдаются у 3-10%.
Как может проявляться токсоплазмоз, а также о методах лечения заболевания у беременных, которые сейчас практикуются, можно узнать из этой статьи.