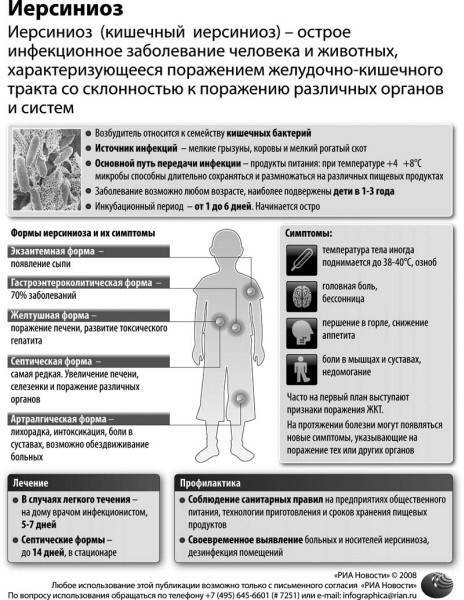
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
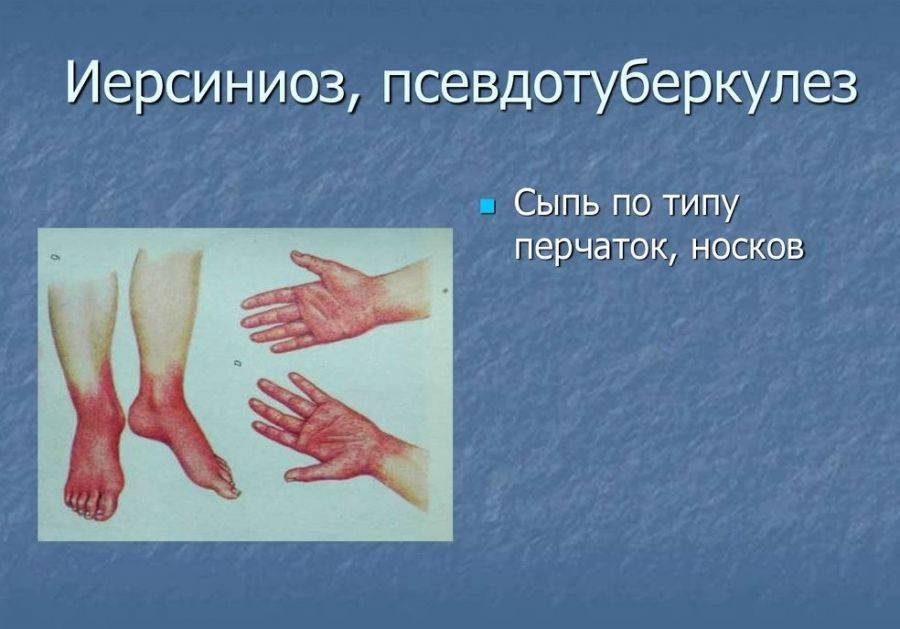
Наиболее часто больные жалуются на головную боль, слабость, мышечные и суставные боли. Ведущим признаком этого периода является лихорадка с субфебрильной температурой и ознобом. У ряда пациентов отмечается катаральный синдром, покашливание, насморк, гиперемия конъюнктивы, гиперемия слизистой ротоглотки. Почти у 50% больных в первые 3-4 дня появляется сыпь, симптом «капюшона»(гиперемия кожи шеи и лица), симптом «перчаток» и «носков» (гиперемия и отечность стоп и ладоней) – рис. ниже.
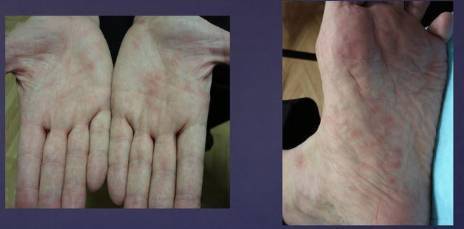
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
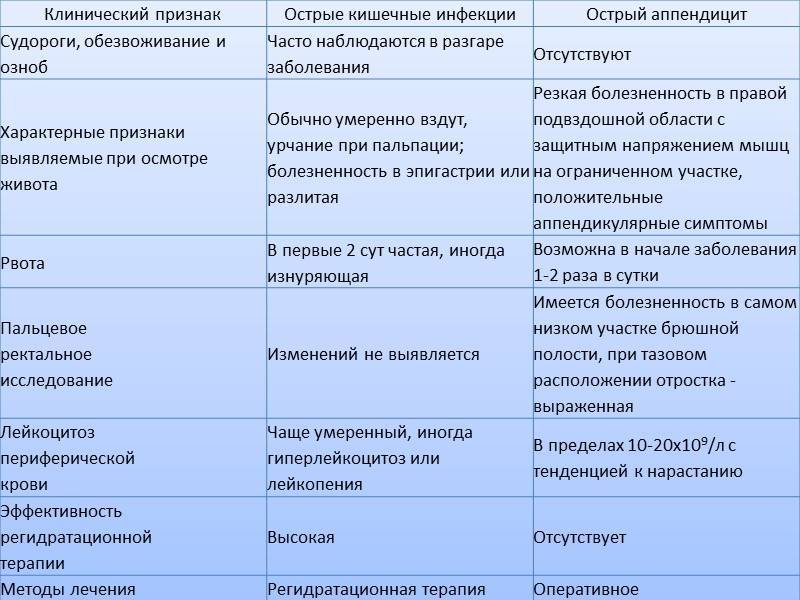
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Диагностика иерсиниоза
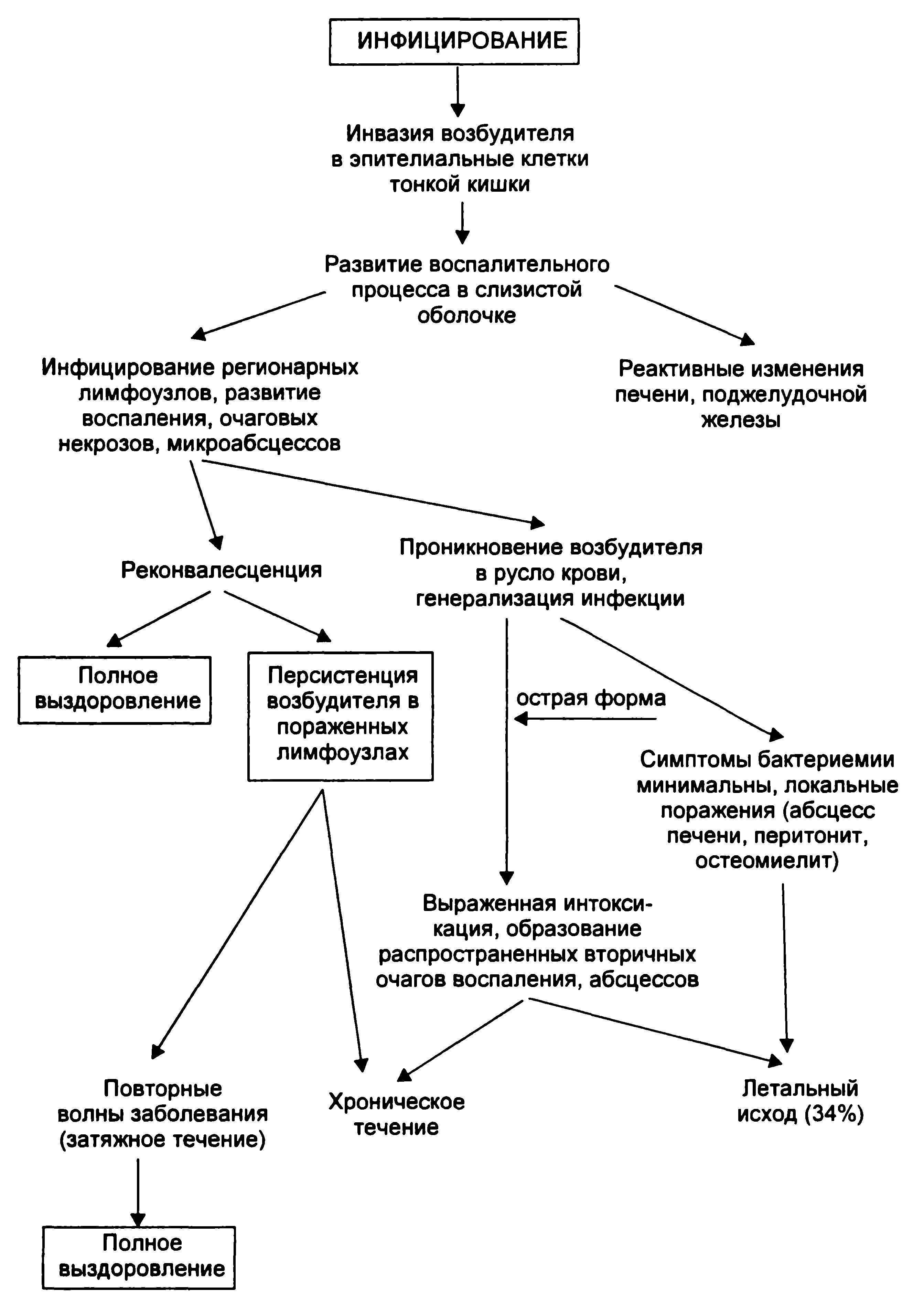
Диагностика иерсиниоза осуществляется на основании симптомов начала заболевания – лихорадки, интоксикации и признаков острой формы гастроэнтероколита в сочетании с желтухой, экзантемой и артралгиями. Наиболее часто встречаются энтерит, терминальный илеит, энтероколит и мезаденит. Менее распространенными формами являются сепсис, ангина и вторичные очаги инфекции.
Энтерит и энтероколит наиболее распространены, они проявляются в воспалении толстого и тонкого кишечника, сопровождаются жидким зловонным стулом до 10-15 раз в сутки, иногда – со слизью и кровью. Продолжительность поноса, в зависимости от тяжести заболевания – от 1 дня до нескольких месяцев. В большинстве случаев держится субфебрильная температура – около 37,5 градусов, иногда может повышаться до 39-40 градусов.
Почти все формы заболевания сопровождаются увеличением лимфоузлов. Возбудители способны концентрироваться в лимфоузлах с образованием микроабсцессов – гнойных воспалений. Для подтверждения диагноза проводятся анализы на иерсиниоз.
Анализы на иерсиниоз
Диагностика иерсиниоза основывается на бактериологических и серологических методах исследования. Методика посева применяется та же, что и при псевдотуберкулезе. В целях лабораторного подтверждения диагноза производятся посевы на питательные среды кала, ликвора и крови. Из серии серологических методик используются реакции агглютинации, латекс-агглютинации,непрямой гемагглютинации с эритроцитарными диагностикумами и иммуноферментный анализ.
При неосложненных формах заболевания лабораторные данные не специфичны. Уровень лейкоцитов в норме либо слегка увеличен. СОЭ при реактивном артрите может достигать 100 мм/ч, но антинуклеарные антитела и ревматоидный фактор при этом обычно отсутствуют. Кровь, ткань лимфоузлов, спинномозговая жидкость, перитонеальная жидкость и содержимое абсцесса подвергаются стандартным методикам клинической микробиологии.
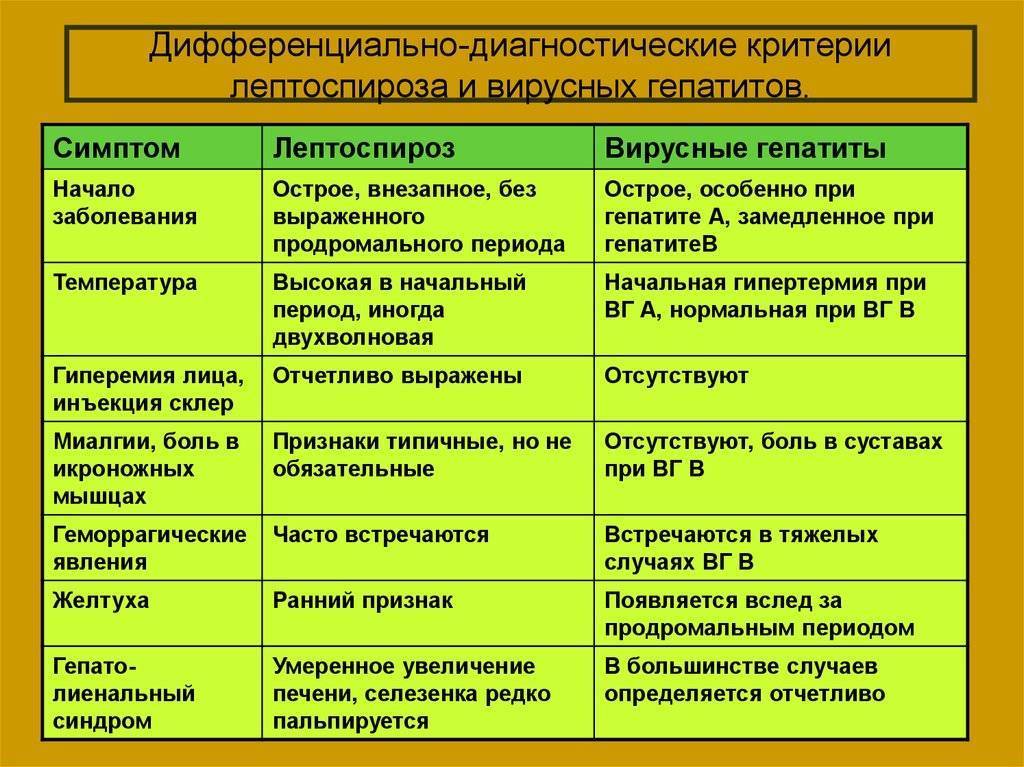
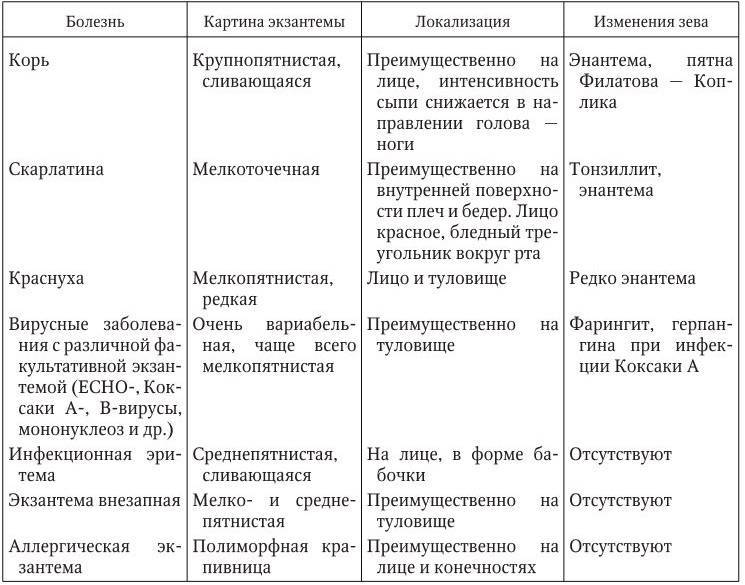
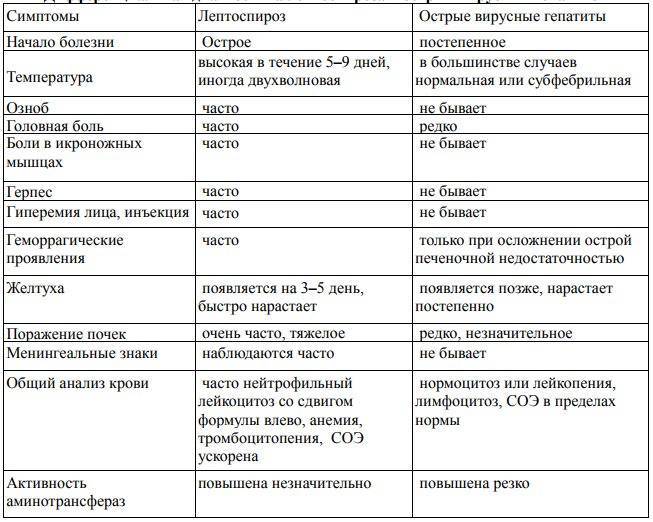
Дифференциальная диагностика проводится с учетом клинической картины заболевания. Ее первоочередной целью является исключение острых кишечных инфекций, различных заболеваний суставов, вирусного гепатита, острого аппендицита и сепсиса иной этиологии.
При рентгенологических исследованиях кишечной области наблюдается резкое сужение пораженной части подвздошной кишки, рельеф слизистой оболочки часто сглажен (так называемый «симптом «шнура»). На следующих стадиях возможно развитие гранулематозно-язвенного поражения в области подвздошной кишки, которое от болезни Крона морфологически неотличимо.
О наличии иерсиниоза сигнализирует ускоренная положительная динамика клинических признаков и морфологических изменений в терминальном отделе подвздошной кишки при лечении антибактериальными препаратами, в то время как при болезни Крона эффективны глюкокортикоиды и месалазин.
Могут возникнуть трудности при дифференциальной диагностике гепатитов вирусной этиологии и иерсиниозного гепатита. Иерсиниозный гепатит может проявляться как в качестве самостоятельного варианта, так и при генерализованной форме иерсиниоза. Наблюдается с первых этапов заболевания повышение содержания билирубина крови и выраженные признаки интоксикации, при этом незначительно повышается активность трансаминаз.
Лучшие врачи по лечению иерсиниоза
10
Гастроэнтеролог
Гепатолог
Инфекционист
Паразитолог
Терапевт
Врач высшей категории
Аракелова Светлана Сергеевна
Кандидат медицинских наук
Медицинский центр Трастмед на Таганке
г. Москва, А. Солженицына, д. 5, стр.1
Таганская
490 м
8 (495) 185-01-01
9.6
Гастроэнтеролог
Терапевт
Гепатолог
Инфекционист
Врач высшей категории
Симанкова Татьяна Владимировна
Стаж 13
лет
Добромед в Медведково
г. Москва, ул. Грекова, д. 5
Медведково
280 м
8 (495) 185-01-01
9.8
Гастроэнтеролог
Терапевт
Гепатолог
Инфекционист
Врач высшей категории
Сёмина Ирина Викторовна
Стаж 39
лет
Медицинский центр Трастмед на Таганке
г. Москва, А. Солженицына, д. 5, стр.1
Таганская
490 м
8 (495) 185-01-01
9.8
Инфекционист
Кузьмина Ирина Владимировна
Стаж 32
года
Major Clinic на Международной (Медросконтракт)
г. Москва, ул. Международная, д. 19
Римская
460 м
8 (495) 185-01-01
8.5
Гастроэнтеролог
Терапевт
Инфекционист
Полякова Дарья Михайловна
Стаж 2
года
Медицинский центр Трастмед на Таганке
г. Москва, А. Солженицына, д. 5, стр.1
Таганская
490 м
8 (495) 185-01-01
Методы лечения энтеровирусной инфекции
Медикаментозная терапия – это:
- лекарства для купирования симптомов (жаропонижающие, обезболивающие и т. д.).
- витамины и микроэлементы.
Для снятия симптоматики ребенку могут быть назначены препараты разных групп:
Обезболивающие и жаропонижающие, чтобы снять головную и мышечную боль, лихорадку. Это «Ибупрофен», «Парацетамол», «Ибуклин», «Нурофен детский» и др.
Иммуноглобулины стимулируют иммунитет ребенка. Их вводят инъекционно – внутримышечно или внутривенно. Второй вариант более эффективен и распространен.
Важно! Противовирусные препараты не показали высокой эффективности на поздних стадиях и не включены в официальный план лечения. Они помогают на очень ранней стадии, когда с момента заражения прошло 5-10 часов
Но выявить болезнь на этом этапе почти невозможно.
Хорошо поддерживают организм ребенка в этот непростой период – витамины (особенно витамин D) и добавки, содержащие незаменимые микроэлементы (магний, цинк, калий, селен, кальций), помогающие бороться с вирусом.
Важно! Антибиотики против энтеровирусной инфекции не работают, так как это антибактериальные, а не противовирусные препараты. Ребенку должен быть обеспечен постельный режим, обильное питьё с использованием растворов для восстановления водно-электролитного баланса, специальная щадящая диета
Основное назначение диеты – снизить интоксикацию и повысить иммунитет, при этом в щадящем для органов пищеварения режиме. В рационе должно быть достаточно витаминов, минералов, белка
Ребенку должен быть обеспечен постельный режим, обильное питьё с использованием растворов для восстановления водно-электролитного баланса, специальная щадящая диета. Основное назначение диеты – снизить интоксикацию и повысить иммунитет, при этом в щадящем для органов пищеварения режиме. В рационе должно быть достаточно витаминов, минералов, белка.
Общие сведения
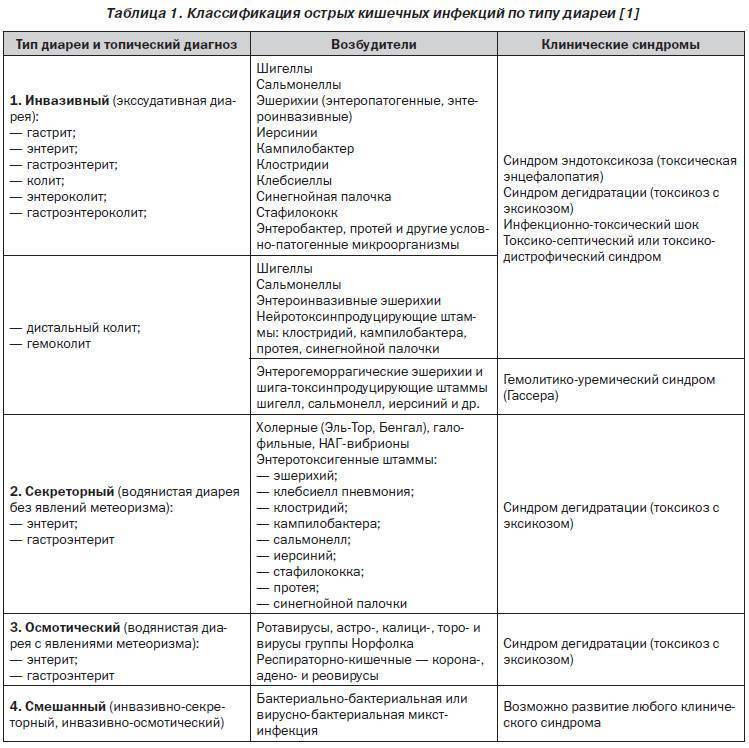
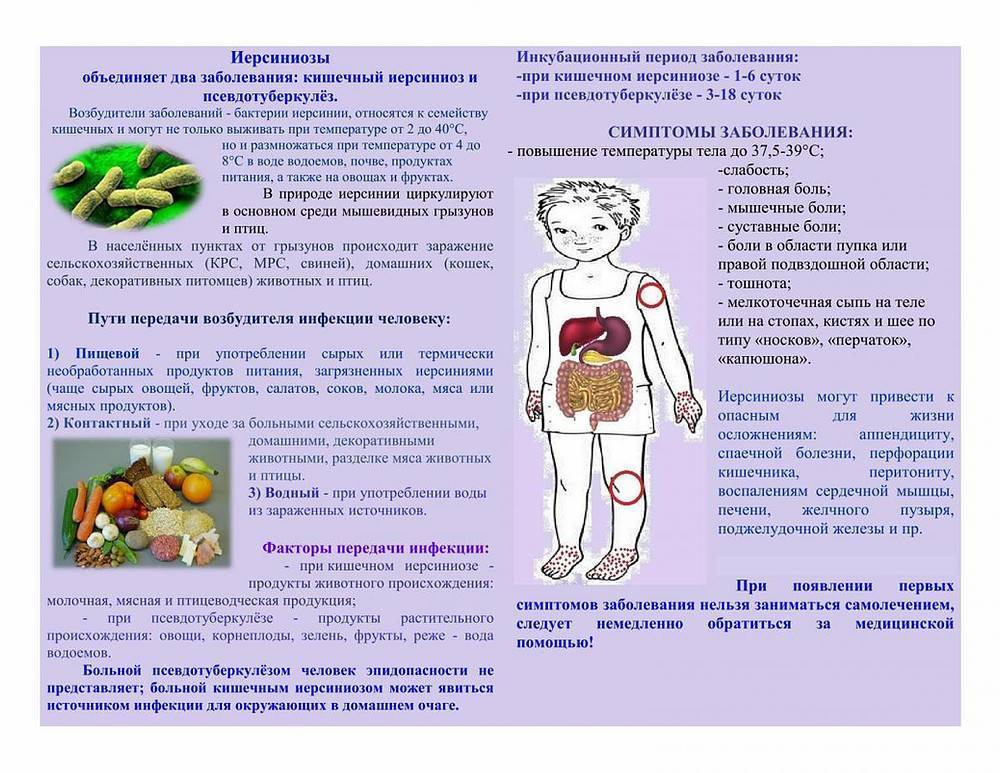
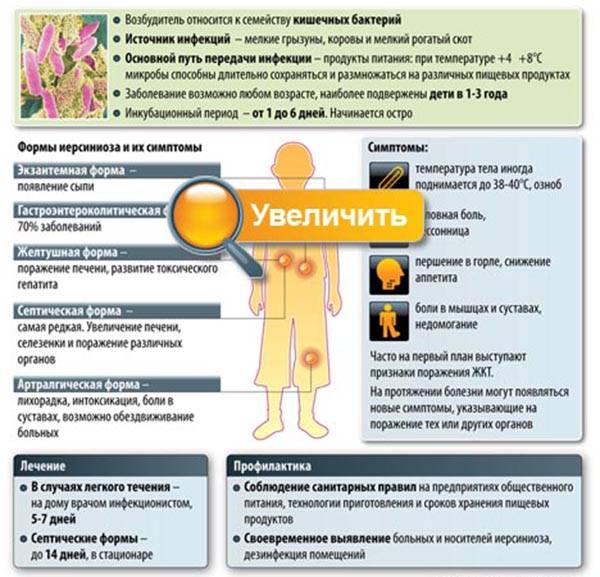
Термин «иерсиниозы/иерсиниозная инфекция» объединяет два инфекционных заболевания — псевдотуберкулез и иерсиниоз, которые вызываются бактериями Enterobacteriaceae рода Yersinia: иерсиниоз — патогенными Y. Еnterocolitica, а псевдотуберкулез — Y. Pseudotuberculosis. Проявляются интоксикационно-воспалительным синдромом, поражением желудочно-кишечного тракта, печени, суставов, а при генерализованных и смешанных формах – полиорганными поражениями.
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины
Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
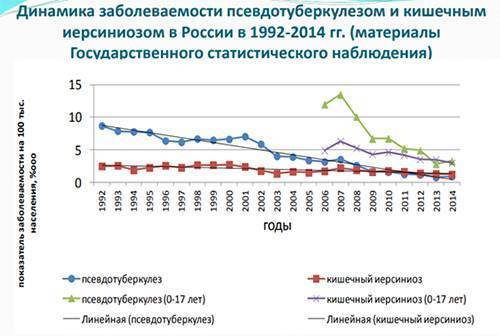
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Диагностика и лечение кишечной инфекции
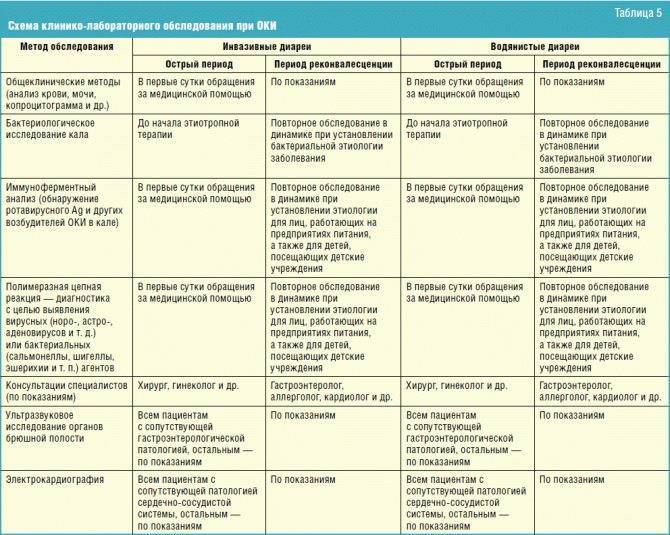
Существуют различные взаимодополняющие методы лабораторной диагностики кишечных инфекций:
- Выделение из крови возбудителя и его антигенов (токсинов)
- Бактериологическое исследование: выделение и типирование возбудителя в посевах кала, других биологических секретов и экскретов организма больного
- Вирусологическое исследование: выделение вируса из кала в посевах на культуре клеток или при электронной микроскопии
- Микроскопическое исследование: обнаружение паразитов в мазках нативного кала после обработки специальными красителями
- Выявление сывороточных антител к антигенам возбудителя и роста их титра: серологическое обследование с использованием специальных диагностикумов в реакциях (РПГА, РИГА, ИФА и т. п.); прирост титра в 4 раза.
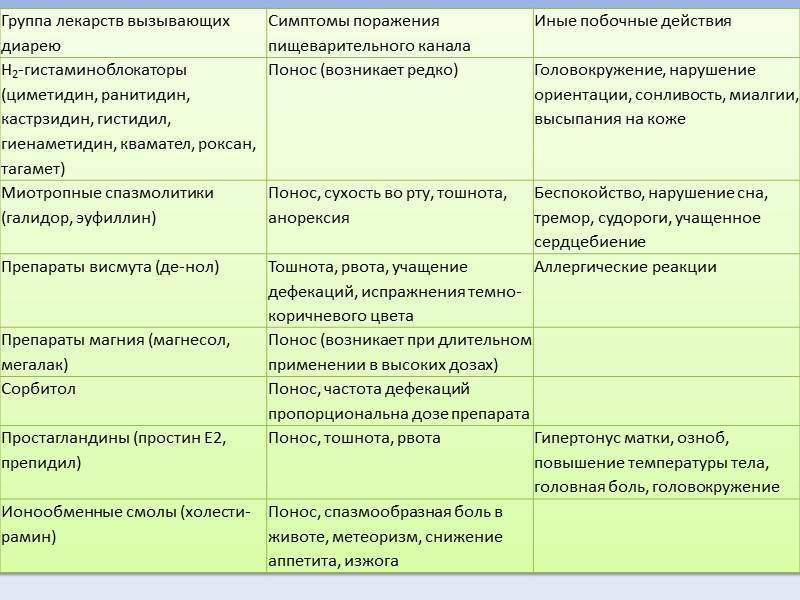
Основные принципы терапии кишечных инфекций:
- борьба с возбудителем (антибактериальная терапия);
- борьба с обезвоживанием (как правило, для устранения недостатка жидкости пациентам назначают солевые растворы);
- устранение диареи (энтеросорбенты);
- соблюдение щадящей диеты (исключение свежих овощей и фруктов, молочных продуктов, сладкого).
Во время болезни необходимо соблюдать диету, помогающую замедлить перистальтику кишечника. Рекомендуются продукты с высоким содержанием танина (черника, черемуха, крепкий чай); вещества вязкой консистенции (слизистые супы, протертые каши, кисели); сухари; индифферентные вещества — паровые блюда из нежирного мяса и рыбы. Важный этап в лечении кишечных инфекций — исключение из рациона жареных и жирных блюд, сырых овощей и фруктов.
Главное направление лечебной тактики — нейтрализация экзотоксинов в кишечнике (энтеросорбенты) и регидратация — компенсация патологических потерь жидкости и электролитов специально разработанными глюкозо-солевыми растворами. Объем вводимых растворов зависит от степени обезвоживания и массы тела больного, а скорость введения составляет 1–1,5 л/ч. Дезинтоксикационная и регидратационная терапия в 85–95 % случаев может осуществляться перорально.
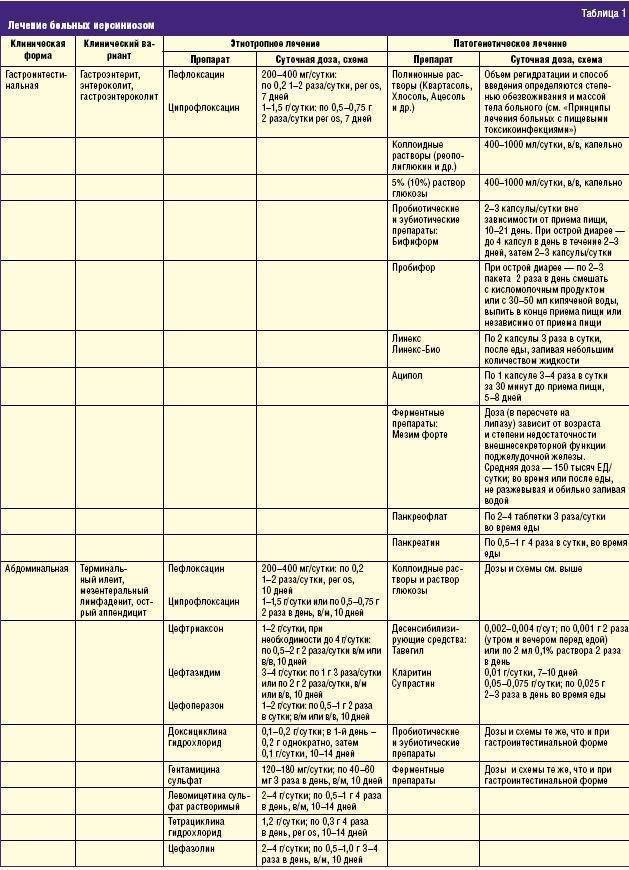
Антибиотики может назначить только инфекционист с учетом проведенных лабораторных тестов и выявленного возбудителя инфекции. Однако при выраженной диарее для ускоренной санации обоснованным является назначение антибактериальных ЛС, которые не всасываются или плохо всасываются из кишечника и обладают широким спектром действия (например, энтерофурил или ко-тримоксазол). Эффективными средствами альтернативной этиотропной терапии, в качестве препаратов от острой кишечной инфекции, являются энтеросорбенты и пробиотики. Этиотропное действие пробиотиков связано с выраженной антагонистической активностью в отношении всех возбудителей острых кишечных инфекций (ОКИ) бактериальной этиологии и опосредованным иммуномодулирующим действием на местное звено иммунитета.
Иерсиниозы у детей
Иерсиниоз у детей протекает аналогично взрослым, однако имеется ряд особенностей. Типичные симптомы иерсиниоза у детей включают выраженную диарею и абдоминальный синдром. Стул жидко-кашицеобразный до 10 раз в сутки, реже с прожилками крови. Характерно острое начало, температура, нарушение аппетита, у маленького ребенка – беспокойство/заторможенность, появление рвоты, обложенность языка, бледность кожных покровов.
У детей раннего возраста возможно развитие тяжелых форм гастроэнтероколита с эксикозом и токсикозом, развивающихся на фоне многократной диареи и рвоты (до 20 раз в сутки). У детей старшего возраста длительно сохраняется выраженный абдоминальный синдром с болями в животе в правой подвздошной области, метеоризмом и синдром общей интоксикации при относительно умеренных проявлениях энтерита.
У 5-12% детей появляется экзантема в виде пятнисто-папулезной сыпи (симптом «перчаток» и «носков»), в области суставов на фоне склерита и «летучих» артралгий. Характерны изменения на языке («малиновый» язык), незначительное увеличение печени, шелушение кожи после экзантемы, панкреатопатии.
Реконвалесценция у детей старшего возраста наступает после 3–7 дней болезни, а у грудных детей — на 2-й неделе.
Для подростков и детей школьного возраста характерна абдоминальная форма иерсиниоза, частое развитие желтушного/безжелтушного паренхиматозного гепатита и артритов, развивающихся на фоне лихорадки и интоксикационного синдрома.
У детей до года, имеющим отягощенный преморбидный фон (синдром мальабсорбции, иммунокомпрометация, дистрофия, болезни крови, микст-инфекции, диабет) может происходить генерализация заболевания, протекающая со стойкой длительной гипертермией с периодами ознобов/потливости, срыгивания на фоне умеренной диареи, потери массы тела, синдрома диссеминированного внутрисосудистого свертывания, гепатолиенального синдромома, повторными высыпаниями, лимфаденопатией. Вне очагов кишечного иерсиниоза наиболее трудны для диагностики клинические варианты иерсиниоза, протекающего в виде фарингита, высыпаниями, сходными с различными токсико-аллергическими/инфекционными экзантемами.
Наиболее патогномоничные симптомы псевдотуберкулеза у детей — диспептические проявления и боли в животе, а также экзантема, развивающаяся на фоне лихорадки и синдрома интоксикации. Клинические проявления псевдотуберкулеза у детей в начальном периоде манифестируют лихорадкой до 39–40°С, выраженной интоксикацией, рвотой, головокружением, снижением аппетита, головной болью.
Жалобы на першение в горле, миалгию, артралгию, при осмотре — «малиновый язык» с разлитой гиперемией зева, лимфаденопатия, гиперемия и одутловатость лица с пастозностью век, бледностью кожи в носогубного треугольнике. Отмечаются симптом «капюшона», выраженные боли в животе, запор, а у детей младшего возраста – диарея. Патогномоничен выраженный симптом «перчаток»/«носков», сыпь сохраняется на протяжении 3–7 дней с дальнейшей пигментацией и шелушением кожи в области ногтевых фаланг, ладоней и стоп, мочек ушей, брюшной стенки, поясницы.
Для детей старше 5 лет универсальным проявлением заболевания является абдоминальная («псевдоаппендикулярная») форма, обусловленная развитием катарального аппендицита, мезаденита, терминального илеита.
Часто встречаются осложнения в виде абсцессов, деструктивного аппендицита, разлитого перитонита и реактивного панкреатита. При неблагоприятном течении возможно присоединение суставного синдрома. У детей старшего возраста, особенно у девочек в пубертатном периоде частыми и тяжелыми проявлениями являются артриты средних/крупных суставов конечностей с дальнейшим анкилозированием и деформацией, выраженные миокардиальные нарушения. Относительно редко у детей заболевание протекает в форме фарингита и энтерита. Псевдотуберкулезный сепсис у детей наблюдается крайне редко. Тяжелые формы часто дополняют пневмония и пиелонефрит, реже — менингит, полинейропатия.
Симптомы
В зависимости от типа вируса, наблюдается различная симптоматика энтеровирусной инфекции у ребёнка. Некоторые из них протекают сравнительно легко, другие способны спровоцировать серьёзные осложнения. Для болезни характерен инкубационный период до 10 дней. Большая часть признаков энтеровирусной инфекции схожа с проявлением простудных заболеваний:
- высокая температура (резкое повышение до 38-39 градусов);
- воспаление лимфоузлов;
- общее недомогание;
- головные боли.
В зависимости от типа вируса возможны:
- диарея;
- тошнота и рвота;
- экзантема (специфическая сыпь в виде красных пятен, иногда с пузырьками, содержащими жидкость);
- покраснение и боль в горле, глазах;
- повышенный пульс и сердцебиение;
- боли в груди или конечностях;
- изменение давления;
- заложенность носа и пазух, насморк;
- онемение конечностей, спазмы, подергивания мышц;
- онемение и покалывание лица;
- быстрая потеря массы тела;
- желудочные расстройства, включая рефлюкс;
- вздутие живота;
- мышечные, костные, суставные боли, особенно в ногах;
- ощущение стесненности грудной клетки;
- свистящее дыхание, одышка, кашель;
- боли в области таза и яичек, нарушение репродуктивной функции;
- снижение остроты зрения, «затуманенность»;
- депрессия, тревожность;
- язвы или пузырьки во рту, глотке, в шейке матки, влагалище;
- краткосрочное ухудшение памяти;
- снижение концентрации внимания;
- нарушения сна;
- в редких случаях – судороги.
Можно выделить ряд симптомов, которые появляются при осложнении энтеровирусной инфекции:
- «Летний грипп», или энтеровирусная лихорадка – самая распространенная форма инфекции. Сначала внезапно повышается температура тела и держится в пределах 38,5-40,0℃. Проявляются признаки гриппа – боли в мышцах, горле, общая слабость, головная боль, конъюнктивит, диарея, тошнота и рвота. Может быть воспаление ткани яичка, его придатка. Длительность симптомов – 3-7 дней.
- Вирусная пузырчатка конечностей и полости рта – маленькие, заполненные жидкостью пузырьки на коже. Они появляются на ладонях, во рту, глотке, на подошвах, у дошкольников и школьников – между пальцами. В течение 1-2 дня может быть лихорадка, могут появляться мелкие красные пятна на ногах и руках.
- Герпетическая ангина – наполненные светлой жидкостью пузырьки с красной каймой на задней стенке глотки и миндалинах. Им сопутствует боль в горле, лихорадка, боль при глотании. Дети могут отказываться от еды из-за язв. Симптомы длятся 3-7 дней.
- Вирусные экзантемы – похожи на сыпь при розеоле или краснухе, появляются летом. Обычно возникают у детей до 5 лет. Проходят за 3-5 дней.
- Плевродиния – для нее характерны сильные мышечные боли в животе и груди. Боль обостряется при кашле и дыхании, ребенок обильно потеет. Длительность судорожных мышечных болей – 15-30 минут. Возможно затруднение дыхания. Состояние сопровождается головной болью, лихорадкой, тошнотой, рвотой, потерей веса. Симптомы проходят за 2 дня.
- Геморрагический конъюнктивит в острой форме. При нем затуманивается зрение, возникает боль, снижается острота зрения, из глаз идут выделения, развивается светобоязнь. Длительность заболевания – 10 дней.
- Перикардит и/или миокардит – покрытия вокруг перикарда и инфекции миокарда. Больше всего чувствительны к болезни младенцы и дошкольники. 2/3 случаев – это мальчики. Сначала возникает одышка, кашель, лихорадка. Потом может появиться боль в груди, нарушение ритма сердца, усиленная одышка, сердечная недостаточность.
- Асептический менингоэнцефалит – поражает детей и подростков, при нем болят глаза и голова, возникает боязнь света, лихорадка. Может появиться боль в горле, сонливость, мышечная боль, сыпь. Все проходит примерно через 7 дней.
Признаки заболевания у ребенка
При заболевании у пациента отмечается:
- высокая температура до 38-40 °С;
- общая слабость, вялость, плохое самочувствие;
- головные, суставные, мышечные боли;
- снижение аппетита;
- при кишечной форме – рвота, тошнота, понос, болезненность живота;
- экзантема – мелкие или крупные высыпания на руках и ногах, кожа шелушится (рекомендуем прочитать: почему слезает кожа на ногах у ребенка и что делать?);
- нарушения со стороны нервной системы;
- печень и селезенка увеличиваются.

У детей в основном проявляются симптомы со стороны пищеварительного тракта, отмечается общая интоксикация организма. Реже возникают кожные высыпания.
При переходе в генерализованную форму признаки кишечного расстройства уходят на второй план. Болезнь может длиться от 2-3 дней до нескольких недель. Все зависит от тяжести поражения и состояния иммунитета малыша.
Что такое иерсиниоз?
Иерсиниоз – это острое кишечное заболевание, которое провоцируется особыми бактериями. Распространяется оно в основном животными – грызунами, свиньями, собаками. От человека им заразиться практически невозможно. В условиях города основным переносчиком становятся крысы, бездомные кошки и собаки.
Люди заражаются достаточно редко, обычно этому подвергаются маленькие дети и лица с ослабленным иммунитетом. Чем ребенок младше, тем сильнее у него выражены симптомы иерсиниоза, протекает оно тяжелее.
Инкубационный период бактерии-возбудителя заболевания составляет 1-6 дней. Чаще заражение детей происходит в холодное время года.
Диагностика и лечение
Поставить точный диагноз может квалифицированный специалист на основании результатов анализов. В целях диагностики проводится бактериологический посев биологического материала. Ввиду того, что ждать результатов приходится долго, это исследование назначают в комплексе с другими. Высокой точностью обладает анализ крови на антитела к иерсиниям.
В настоящее время проводится исследование, в ходе которого можно выявить ДНК-возбудителя. Также потребуется проведение общего и биохимического исследования крови. Лечебная терапия проводится в условиях стационара. Основу лечения составляют антибиотики.
Заболевание лечится также с помощью других препаратов:
- нестероидных противовоспалительных;
- антигистаминных;
- пробиотиков;
- глюкокортикостероидов;
- ферментов;
- иммуностимуляторов;
- витаминов.
Народное лечение иерсиниоза у детей направлено исключительно на нормализацию работы пищеварительного тракта и предотвращение развития осложнений. Снять воспалительную реакцию в ротовой полости и кишечнике поможет ромашковый отвар. Справиться с сильной диареей поможет настой коры дуба, обладающей скрепляющими свойствами.
Несколько горошин душистого перца помогут при сильных болях в животе. Их даже не нужно разжевывать
Даже после излечения важно соблюдать недельный карантин. Такая мера позволит исключить распространение заболевания и убедиться в окончательной нормализации состояния ребенка
Не забывайте о простых правилах профилактики. Правильно обрабатывайте и храните продукты, особенно это касается овощей. Кипятите воду, а также молоко перед употреблением. Иерсиниоз не пройдет сам собой, ребенку нужна медицинская помощь. Своевременно назначенная антибактериальная терапия позволит избежать развития опасных осложнений.
Иерсиниоз и псевдотуберкулез
Оба заболевания схожи по причинам возникновения, механизму развития, а также клиническим проявлениям. Все это позволяет рассматривать патологии как близкие друг другу инфекционные процессы. Возбудитель псевдотуберкулеза может проникнуть в детский организм различными путями:
- с зараженной пищей;
- при близком контакте с животными, являющимися носителями инфекционного агента;
- при вдыхании инфицированной влаги и пыли;
- при купании в водоемах с заражёнными фекалиями и заглатывании такой воды.
 Иерсиниоз и псевдотуберкулез имеют общие клинические проявления
Иерсиниоз и псевдотуберкулез имеют общие клинические проявления
Практически исключено заражение детей до полугода. Объясняется это надежной защитой колострального иммунитета. Клинические симптомы напрямую зависят от стадии процесса. Инкубационный период длится до восемнадцати дней и обычно протекает без ярко выраженных клинических проявлений. Начальный период характеризуется ухудшением общего состояния ребенка и длится три–четыре дня.
На этом этапе резко повышается температура, появляется слабость, сонливость, боли в животе, диарея, мышечные боли. В стадии разгара заболевания появляется кожная сыпь в виде одиночных точек или обширных пятен. На этом этапе появляется болезненность и отечность суставов. Температура обычно приходит в норму, пропадает налет с языка. Наблюдается вздутие живота, в районе аппендикса периодически могут возникать резкие боли.