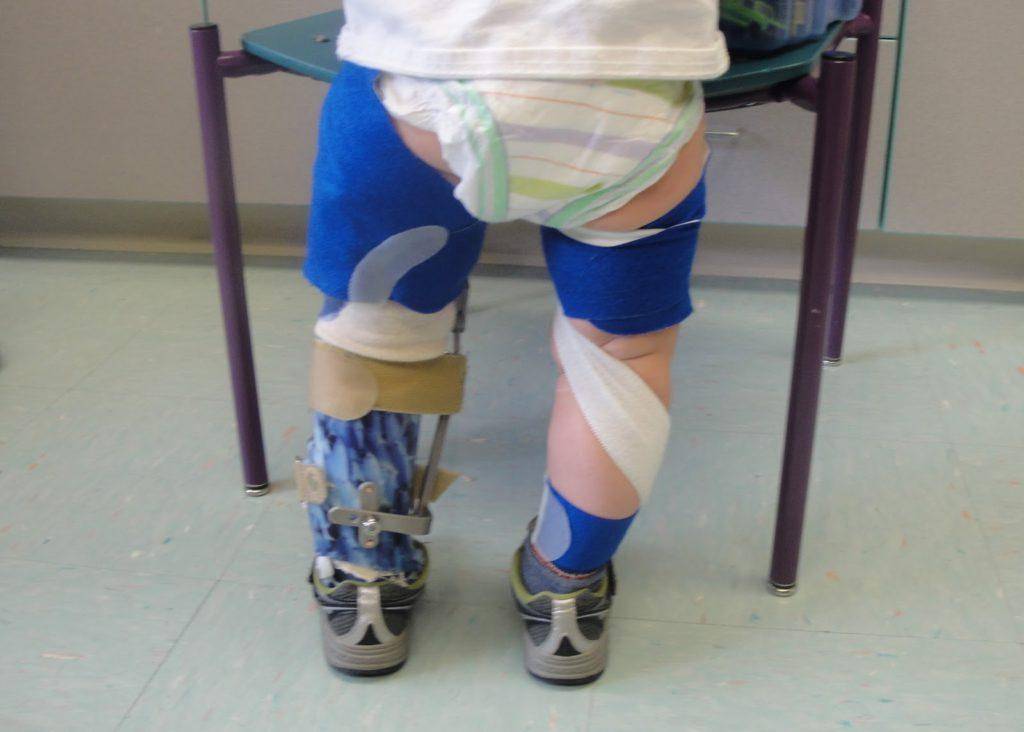
Причины развития недуга
В настоящее время причины болезни Блаунта окончательно не сформулированы. Считается, что эпифизарный хрящ деформируется в результате остеохондропатии или хондродисплазии. Поскольку болезнь Блаунта часто сопровождается другими врожденными патологиями развития, наследственность играет немаловажную роль. Также зафиксирован ряд факторов, способствующих возникновению данной болезни: имеются заболевания эндокринной системы, избыточный вес, ребенок сразу начал ходить без стадии ползания. Однажды наступает момент, когда деформированная большеберцовая кость не выдерживает увеличивающийся вес ребенка – именно тогда болезнь начинает прогрессировать особенно быстро.
Классификация
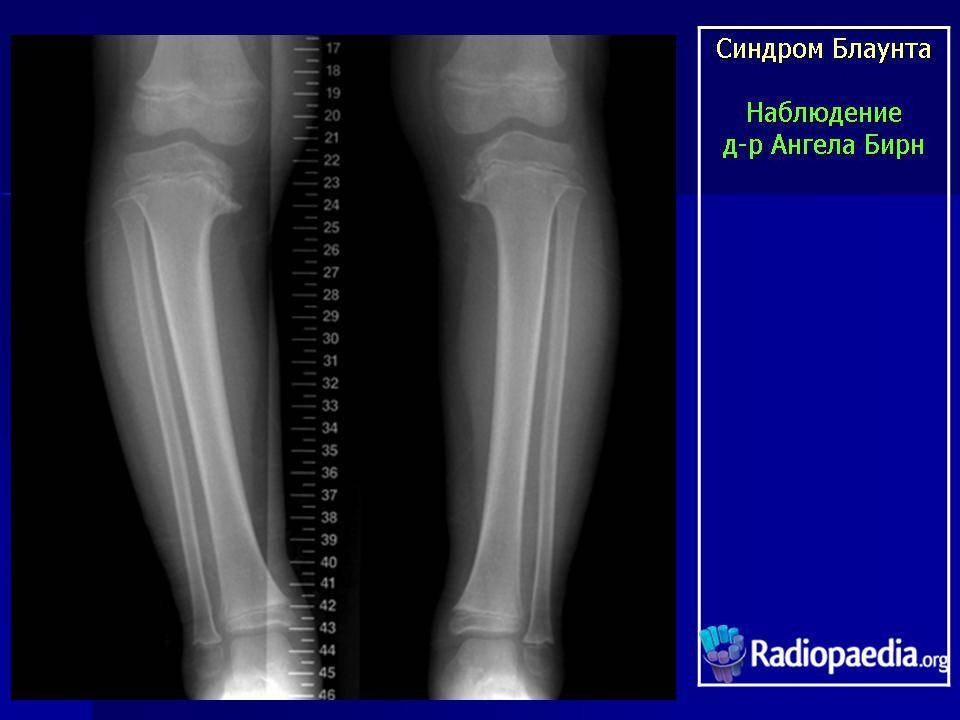
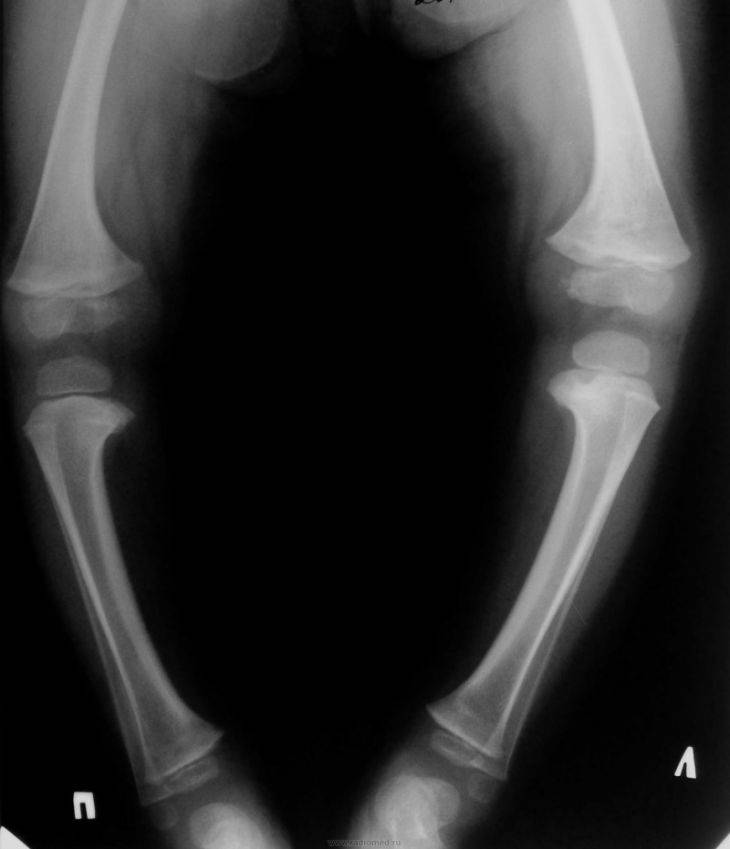
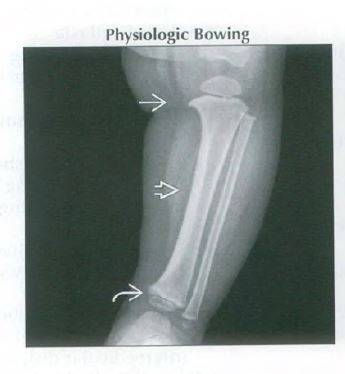
- По форме заболевания: инфантильная (проявляется у деток в возрасте 2-3 года, поражаются обе голени симметрично) и подростковая (проявляется старше 6 лет, поражается обычно одна голень).
- По виду деформации: варусная (О-образная) или вальгусная (Х-образная). В большинстве случаев выявляется О-образное искривление ног, Х-образное встречается редко.
- По степени деформации: потенциальная, умеренная, прогрессирующая и быстро прогрессирующая.
Диагностика
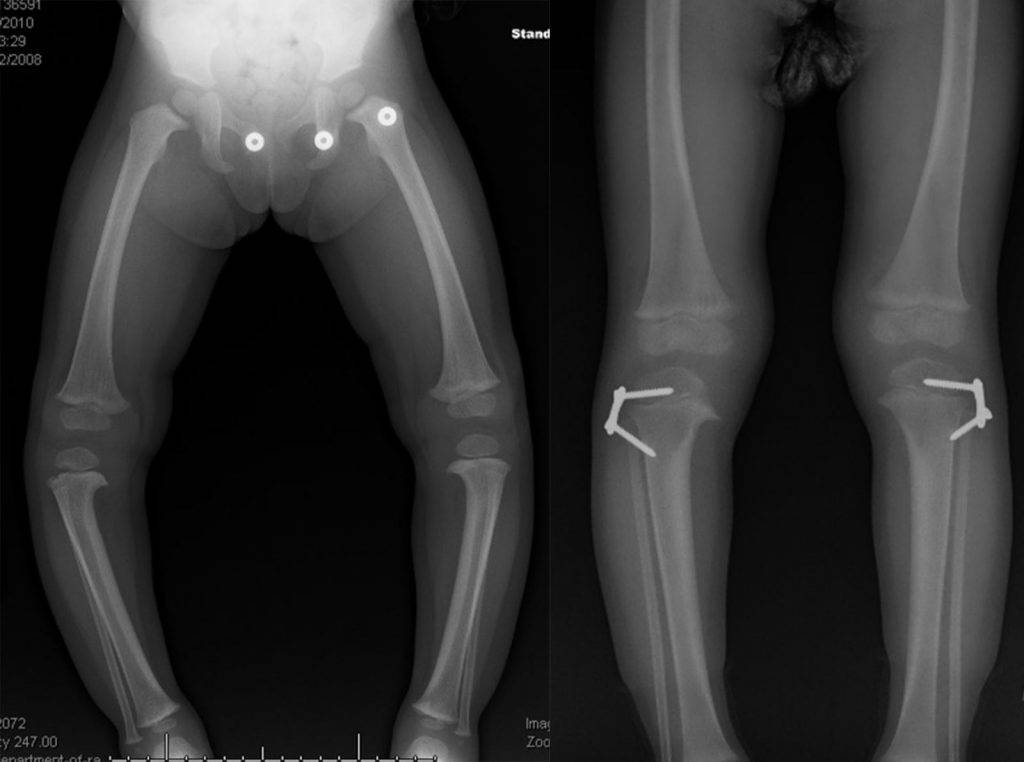
При обнаружении искривления ног ребенка следует показать ортопеду. Врач осмотрит ребенка и направит на рентген суставов. Рентгенологическое исследование дает полную картину заболевания: большеберцовая кость искривлена, суставная поверхность кости скошена под углом, кортикальный слой по внутренней поверхности кости утолщен и др. В дифференциальной диагностике обычно нет необходимости. Дополнительно для исследования хрящевой ткани может быть выполнена компьютерная томография коленного сустава, для исследования мягких тканей – МРТ коленного сустава.
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По этиологии:
- бактериальная;
- вирусная;
- микоплазменная;
- грибковая;
- смешанная;
- невыясненной этиологии.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
- очаговую – занимает небольшой очаг легкого;
- сегментарную – поражает один или несколько сегментов легких;
- долевую – захватывает одну долю легкого;
- сливную – несколько очагов сливаются в один крупный;
- тотальную – полностью поражены одно или два легких.
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
Патогенетический механизм
Варусная постановка голени считается источником перегрузки мыщелков как внутреннего, так и наружного типа, в результате чего эпифизарный район начинает расширяться, скашиваться и смещаться внутрь. Вследствие неравномерного распределения нагрузки высокое давление сказывается как на костях, так и на мягких тканях. Этот процесс провоцирует образование нейродистрофических сбоев. В итоге функциональные способности ног нарушаются в большой степени, а также усугубляются аномальные деформации.
Реакция окостенения дает сбой, хрящевые клетки могут превратиться в костные структуры медленнее, чем обычно, или же преобразуются в неполноценную кость, которая не может выдерживать стандартные нагрузки. Мыщелок развивается под углом, в районе метафиза образуется клювовидное изменение, внизу появляется искривление. В нижней области голень остается прямой, а вот стопа деформируется кнутри.
Профилактика
Для снижения риска заражения стоит следовать следующим правилам:
- следовать правилам гигиены,
- дезинфицировать повреждения на кожных покровах,
- укреплять именную системы полезными веществами,
- не проводить частые водные процедуры, так как для ребёнка это может нести определённую опасность,
- при первичных признаках необходимо незамедлительно обращаться к доктору.
Стрептодермия на лице лечится, но при своевременном обращении к врачу. Чем раньше была осуществлена терапия, тем легче можно исключить осложнения и переход в хроническую стадию. Пройти полное обследование вы можете в клиническом центре «ЭЛ Клиника».
Симптоматика
Если возникла стрептодермия, лечение какое? Перед тем как узнать способы лечения, давайте выясним симптомы. Заболевание у детей проходит в крайне тяжёлых формах:
- температура до 39С,
- отравление,
- большие лимфоузлы.
Текстура кожи может отличаться в соответствии с формой патологии:
- Поверхностная. Изначально на коже образуются красные пятна. Через пару дней они переходят в волдыри с определённой жидкостью внутри. Волдыри вырастают до двух см в диаметре, после чего происходит их разрыв. В этой области образуются
желтые корочки. После этого происходит заживление кожи в этой области, а патология развивается дальше. - Сухая стрептодермия. Эта форма, как правило, бывает у мальчиков. На кожных покровах формируются светлые и розовые пятна диаметром до 5 см. Они находятся повсюду на теле. После их исчезновения могут остаться шрамы.
- Стрептококковая заеда. Патология распространяется именно на уголки губ; с ней сталкиваются при дефиците витамина В. На коже образуются небольшие трещины, доставляющие дискомфорт. Спустя какое-то время они формируются в гнойнички, которые покрываются коркой. Ребёнок с трудом потребляет пищу, так как это вызывает болевые ощущения.
- Панариций. В той ситуации, когда стрептококк распространяется на область около ногтей, развивается панариций. С таким заболеванием, как ни странно, чаще сталкиваются дети в раннем возрасте, грызущие ногти.
- Стрептококковые опрелости. Данная форма патологии свойственна для детей, находящихся на грудном вскармливании. Пузырьки образуются в складках кожи.
Понимая, как начинает развиваться стрептодермия у детей, лечение которое требует своевременного своевременного обращения к дерматологу и осуществления терапевтических действий, нельзя терять ни минуты. Если постоянно откладывать поход к врачу, то патология может перерасти в хроническую форму, а прийти к окончательному излечению будет практически невозможно.
стрептодермия, лечение
Препарат Креон® при муковисцидозе
Узнать больше
Креон – ферментный препарат, разработанный специально для поддержания пищеварения и широко применяющийся при муковисцидозе1. Креон
– единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер2. Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах3,4,5. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Благодаря минимикросферам Креон равномерно перемешивается с пищей в желудке и одновременно с каждой ее порцией попадает в кишечник, где уже происходит ключевой этап пищеварения и усвоения питательных веществ6. Креон разрешен детям с рождения, его капсулы удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком, подбирая индивидуальную дозу6.
Также в линейке Креон есть специальная форма –
Креон Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон Микро можно прочитать здесь.
Диагностика патологии
Важной задачей при постановке правильного диагноза является определение причины искривления, поскольку кривизна голеней является вторичной патологией. Нужно провести дифдиагностику заболевания Блаунта от рахита. Для этого ребенку назначают анализ крови, по которому определяют кальций, фосфор, щелочную фосфатазу
Если показатели в норме, то диагноз выставляется по результатам объективного осмотра и проведения рентгенологического исследования. Врач расспрашивает родителей о времени появления первых симптомов, клинических проявлениях, возрасте ребенка, наследственном предрасположении. Визуально определяются следующие симптомы:
Для этого ребенку назначают анализ крови, по которому определяют кальций, фосфор, щелочную фосфатазу. Если показатели в норме, то диагноз выставляется по результатам объективного осмотра и проведения рентгенологического исследования. Врач расспрашивает родителей о времени появления первых симптомов, клинических проявлениях, возрасте ребенка, наследственном предрасположении. Визуально определяются следующие симптомы:
- видимое укорочение конечностей;
- характерное искривление в коленном соединении наружу или внутрь;
- снижение мышечного напряжения;
- развитие плоскостопия.
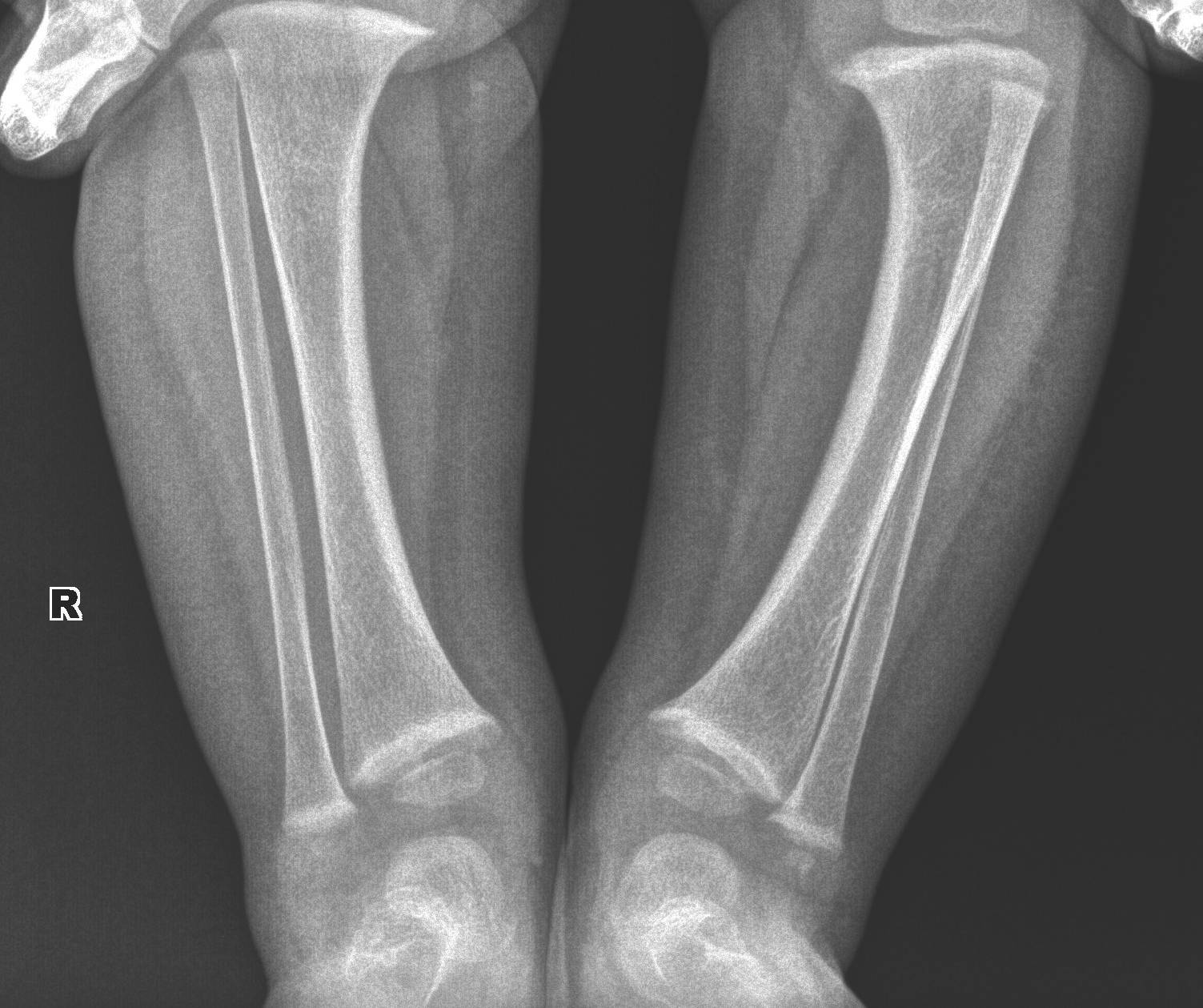
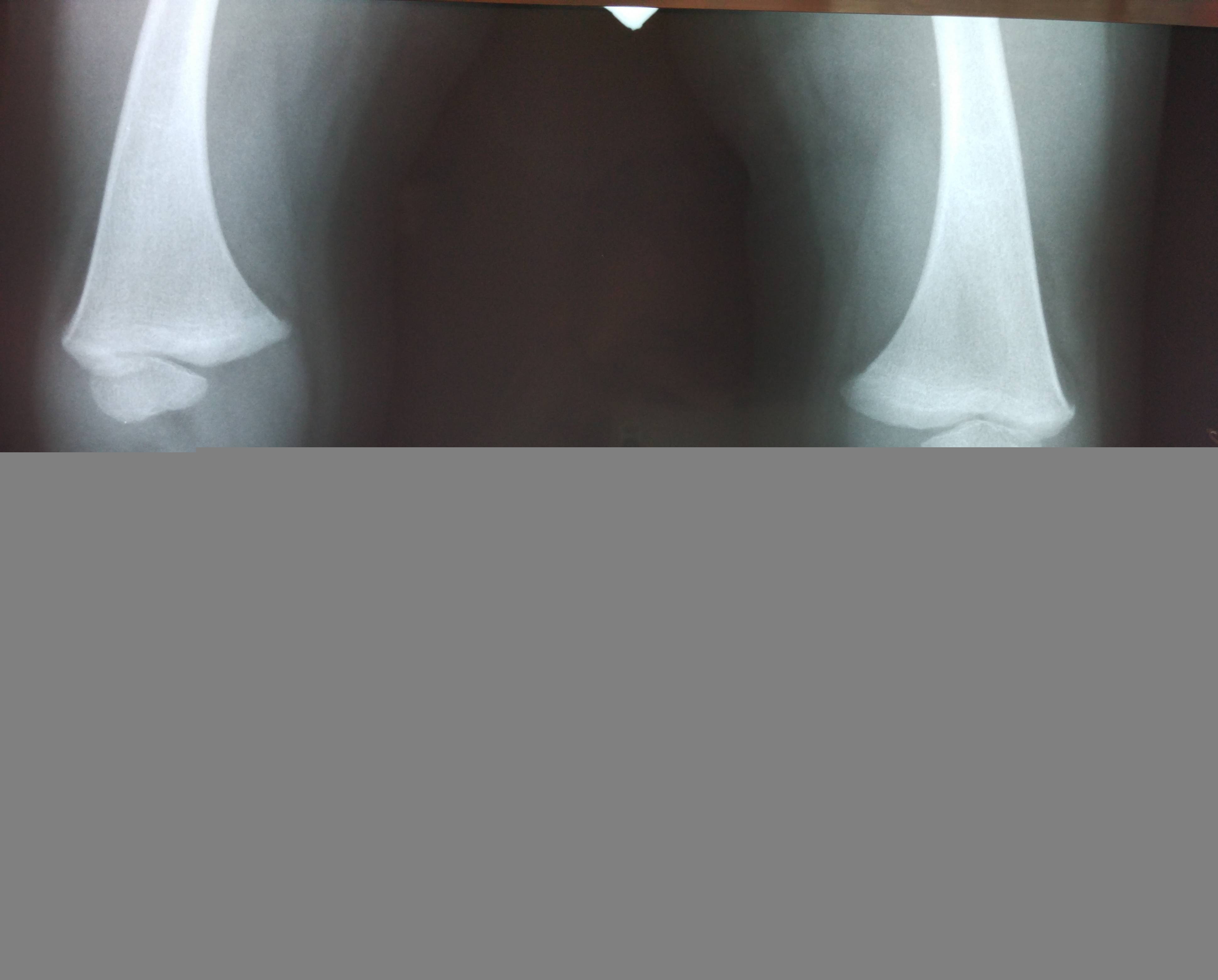
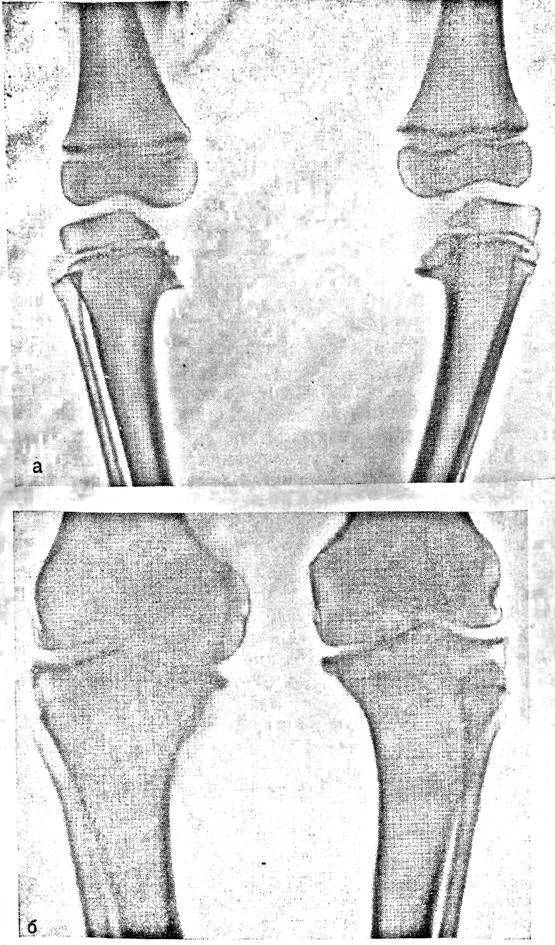
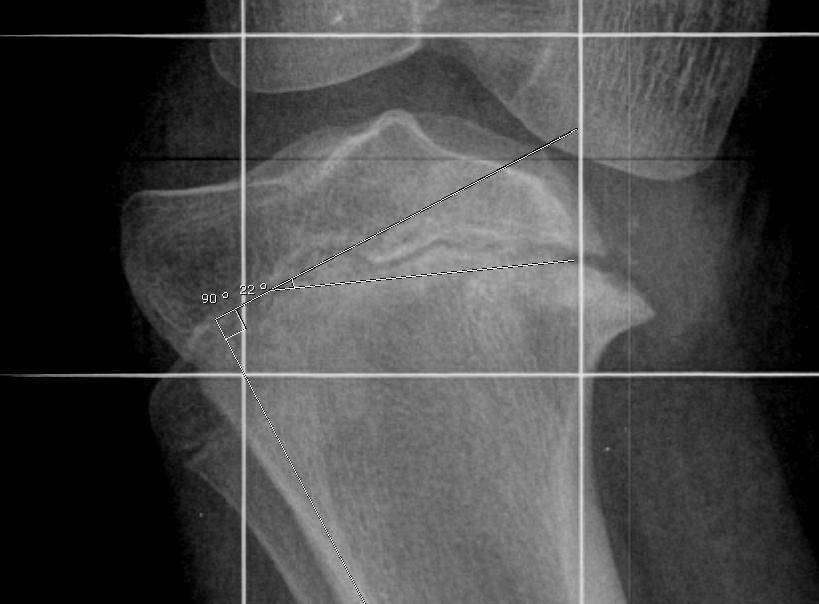
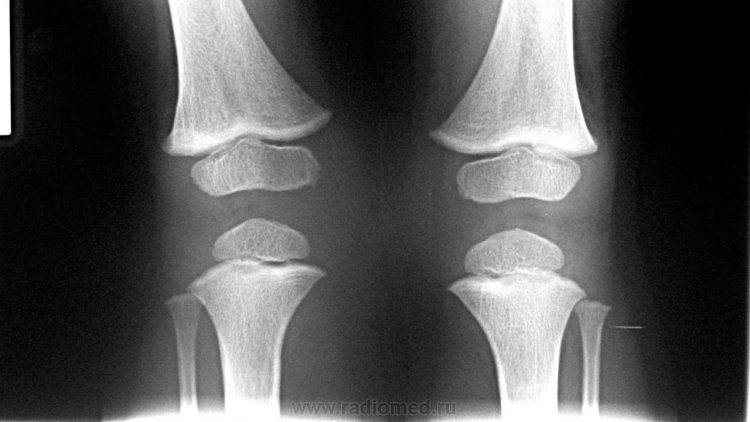
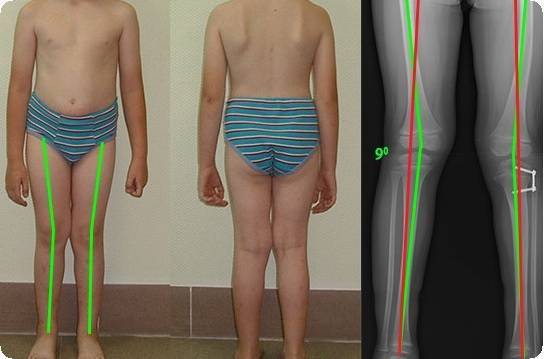
Рентген показывает определенные изменения:
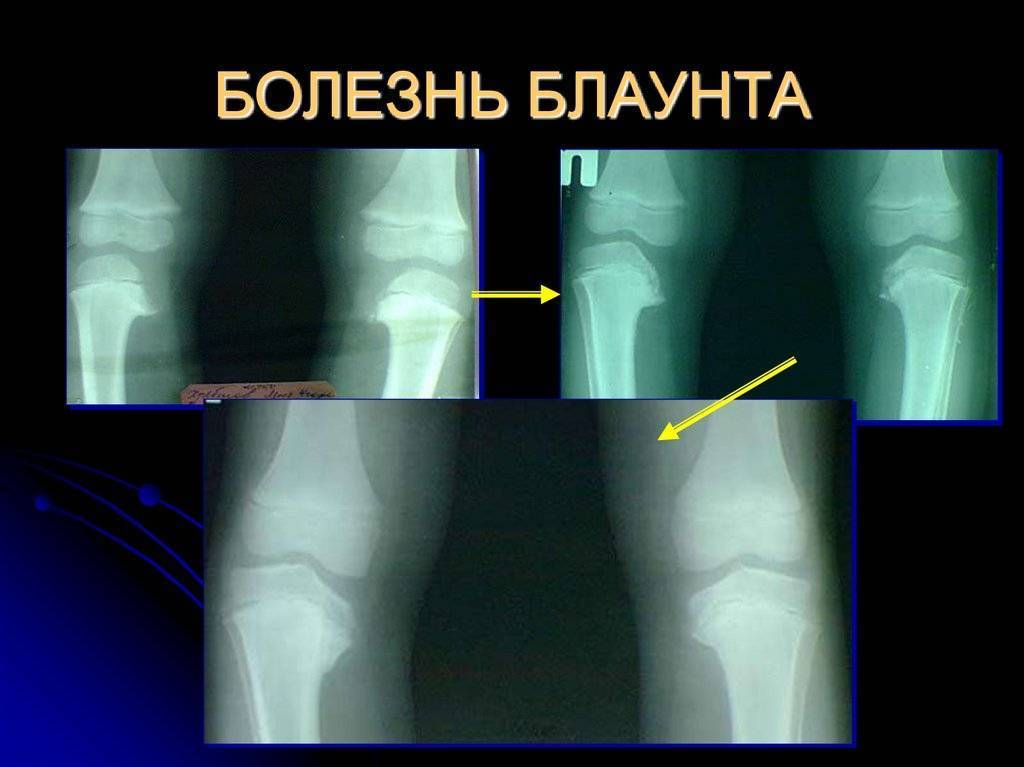
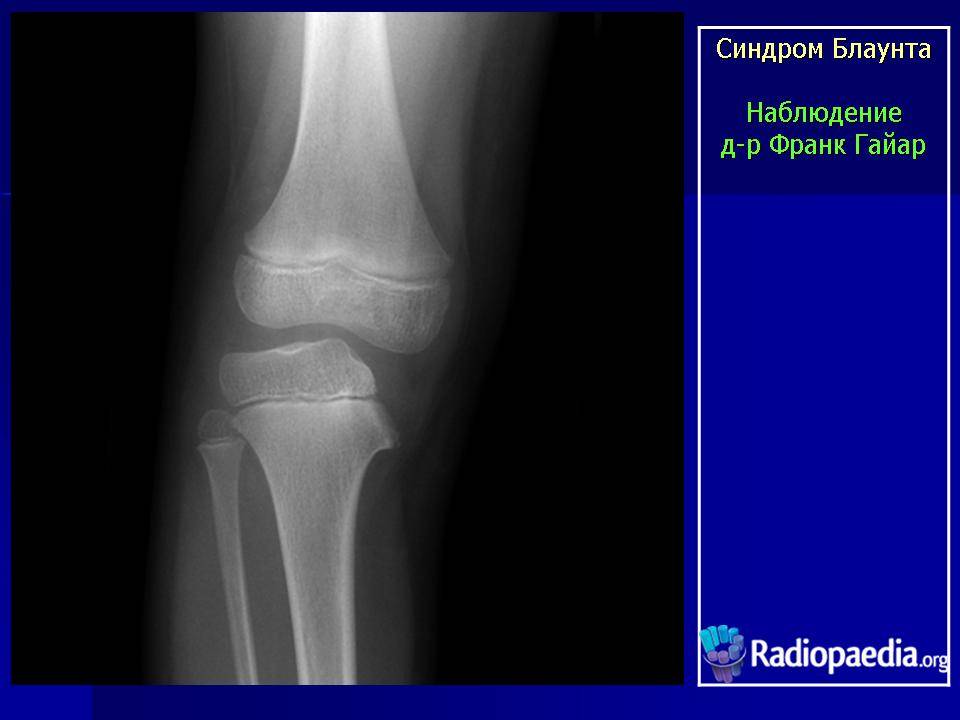
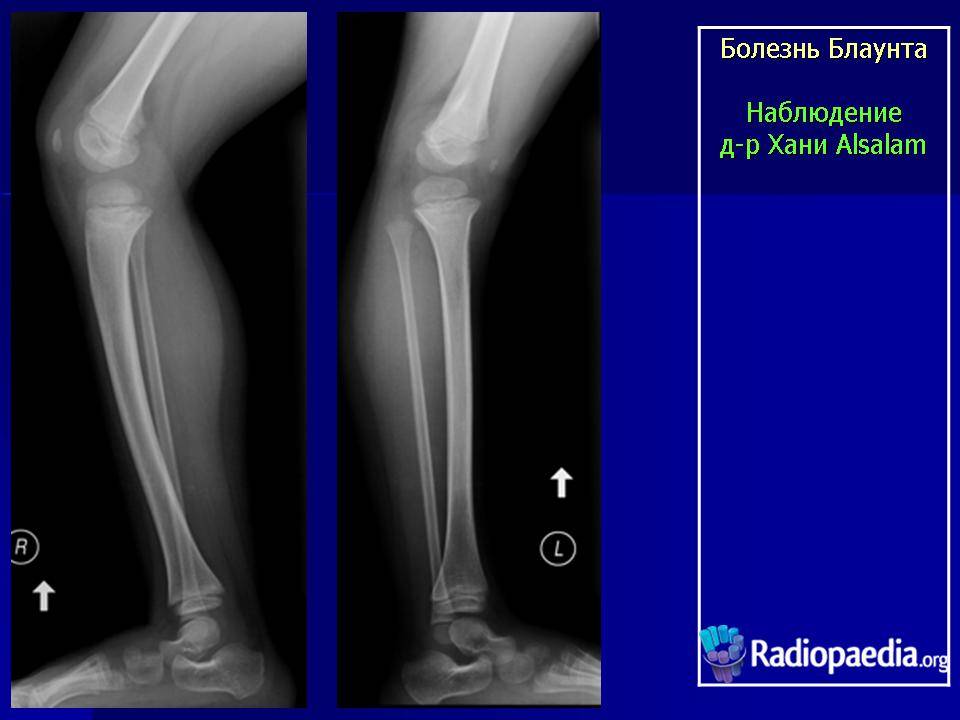
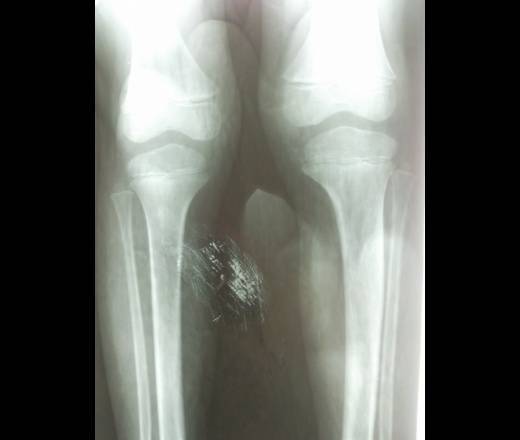
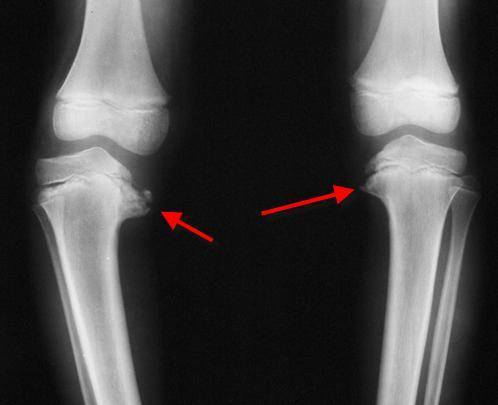
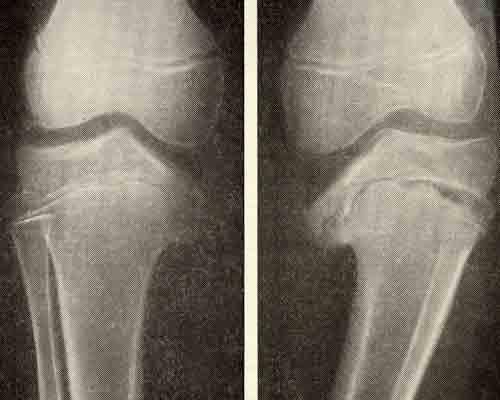
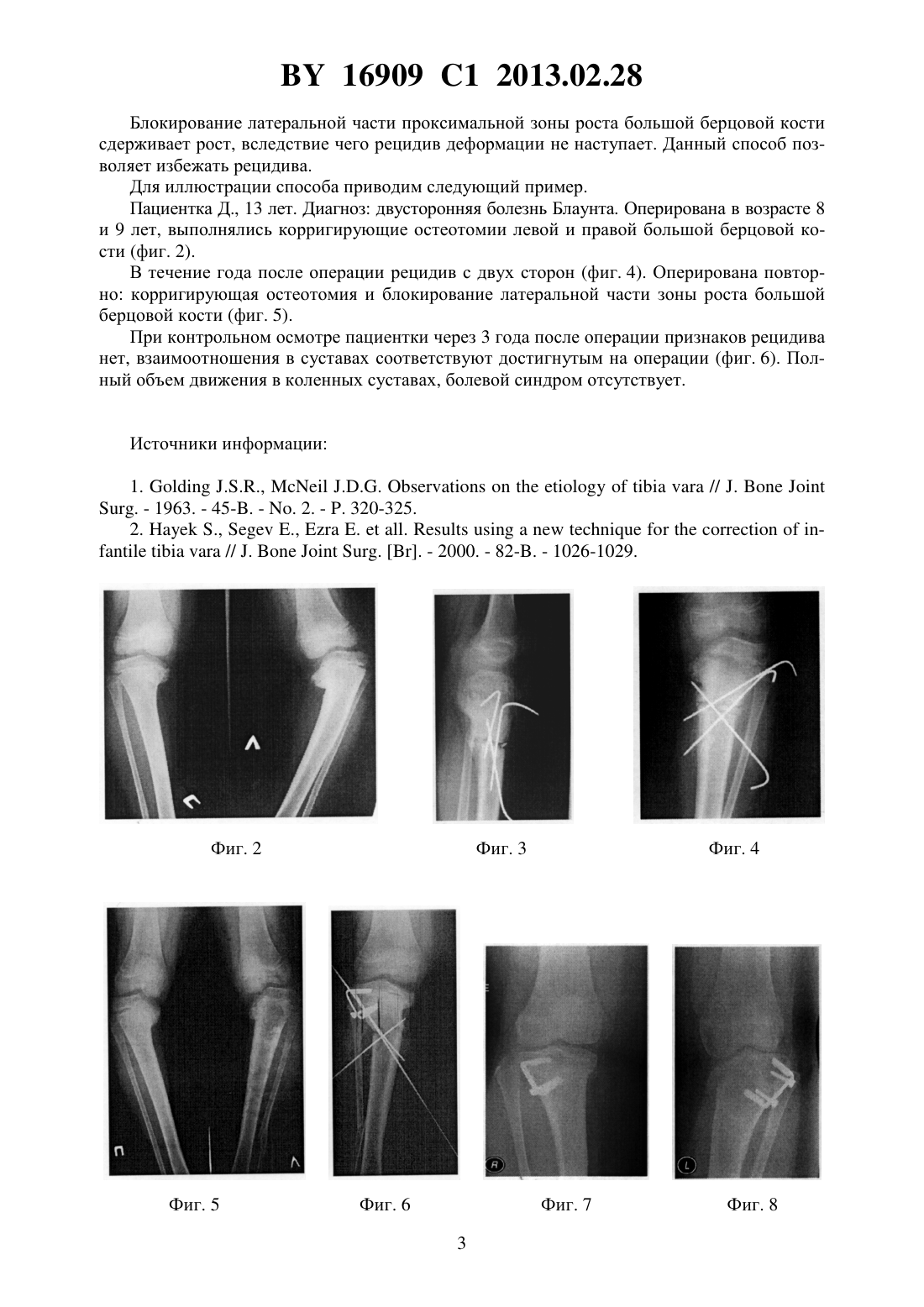
- Образуется клювовидное деформирование большеберцовой кости. Патология локализуется в верхнем участке метафиза или области между ним и эпифизом.
- Поверхность суставного сочленения кости изогнута внутрь и скошена. Высота эпифиза изнутри втрое ниже нормального размера, наблюдается краевое дробление.
- Ростковая зона изнутри расширяется, костные пластинки с нечеткими границами. У подростков диагностируют преждевременно закрытую зону роста кости.
- Из-за ротации проекции мало- и большеберцовой костей на снимке накладываются друг на друга.
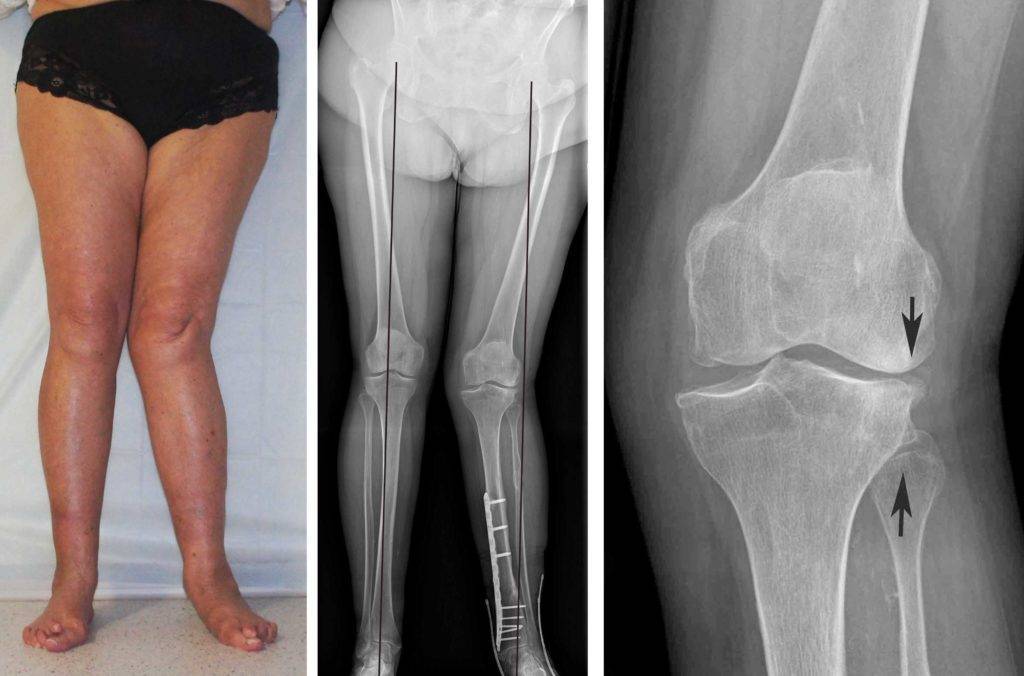
Патологический процесс затрагивает не только кости, но и сухожилия, мышечный слой. Для определения степени повреждения мышечных и связочных волокон применяют КТ или МРТ. С помощью томографии послойно исследуют ткани, выявляют состояние костей и хрящей.
Меры профилактики
Как предупредить болезнь Блаунта? Врачи рекомендуют с первых месяцев жизни малыша контролировать его вес. Избыточная масса тела часто приводит к деформации костей. Не следует торопить ребенка, чтобы он поскорее начал ходить. Мышцы детей развиваются последовательно. Сначала они укрепляются, и грудничок начинает переворачиваться на живот, потом сидеть и ползать, а только после делать первые шаги.
Педиатры рекомендуют на протяжении первых 12 месяцев жизни ребенка давать ему витамин D, ведь он отвечает за укрепление костного аппарата. В возрасте 1 года малыш должен пройти определенных врачей. Обязательно следует посетить ортопеда, пусть видимые нарушения и отсутствуют. Далеко не все родители прислушиваются к советам врачей, поэтому болезнь Блаунта, причины которой описаны выше, сегодня не является редкостью. Однако ранняя диагностика и грамотное лечение повышают шансы на скорейшее выздоровление.
Врач ортопед-травматолог, хирург первой категории, НИИ, 2009 г.
Рассматриваемый недуг носит множество названий – деформирующий эпифизит, болезнь Эрлахера, болезнь Эрлахера-Блаунта, синдром Барбера, деформирующий эпифизит большеберцовой кости, болезнь Блаунта-Эрлахера-Биезиня – но, несмотря на это, механизм развития и клиническая картина у заболевания едина. Впервые её изучением занялись австрийцы Блаунт и Эрлахер ещё в начале прошлого столетия.
Синдром поражает пациентов детского возраста и протекает с разной степенью выраженности искривления ног в верхней, эпифизарной части голени. Какие патологические изменения претерпевают костные и мышечные ткани, основные клинические признаки, схемы лечения и последствия болезни – расскажет эта статья.
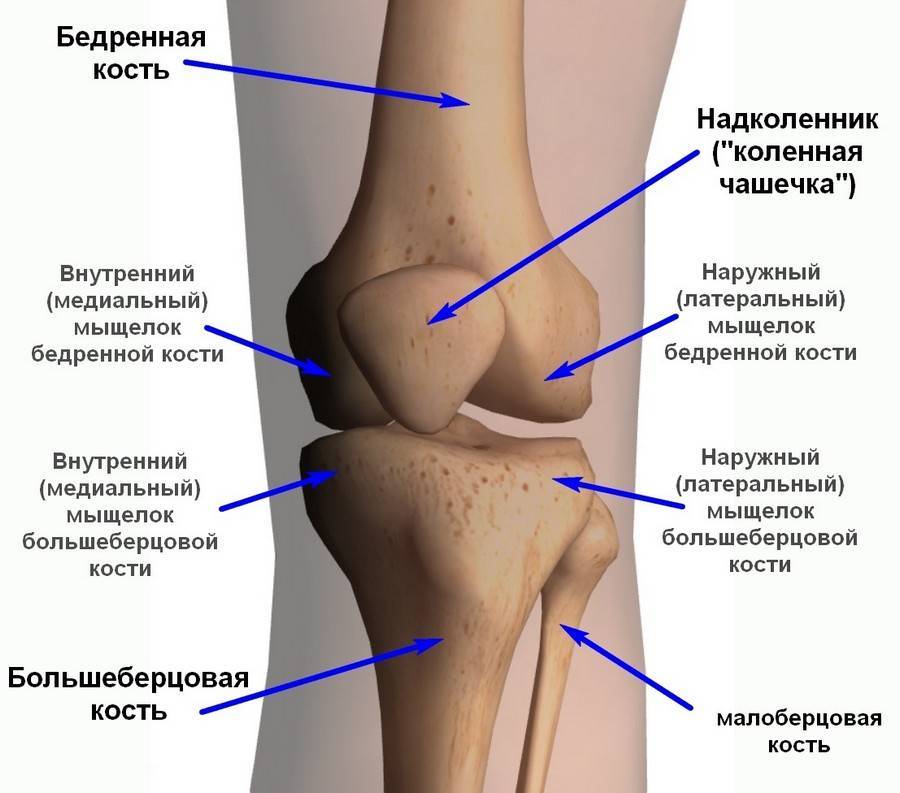
Голень человека состоит из двух костей – большеберцовой (массивная кость, состоящая из трубчатого вещества), и малоберцовой (состоит также из губчатого вещества, но несколько меньше в размерах). Их поверхность – место прикрепления многочисленных мышц и связок, обеспечивающих движение и опору. Большеберцовая кость имеет центральное расположение – медиальное, в то время как малоберцовая находится сбоку от неё – латерально.
Большеберцовая кость имеет трёхгранную форму и крепится к бедренной кости посредством коленного сустава. Условно её можно разделить на 2 части – проксимальный (верхний) и дистальный (нижний) эпифизы. При болезни Блаунта область поражения – проксимальный эпифиз большеберцовой кости.
Что провоцирует / Причины Гемофильной инфекции у детей:
Haemophilus influenzae – грамотрицательные плеоморфные палочковидные или кокковидные клетки, размер которых составляет 0,2—0,3×0,5—2 мкм. Они располагаются парами или по-одиночке, также могут формировать короткие цепочки или группы. На плотных средах формируют мелкие колонии круглой формы, без цвета, диаметром до 1 мм.
Haemophilus influenzae неподвижны, не образуют спор, но могут образовывать капсулярные формы, которые, как считается, обладают патогенными свойствами. Возбудитель вырабатывает эндотоксин. Выделяют 6 серотипов, обозначающихся латинскими литерами от а до f. Микроорганизм патогенный лишь для человека.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация педиатра |
| Консультация гастроэнтеролога |
| Консультация специалиста по лазерной косметологии |
| Консультация общих вопросов |
| Консультация онколога |
| Консультация нейрохирурга |
| Консультация сосудистого хирурга |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация вертебролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация гомеопата |
| Консультация маммолога |
| Консультация инфекциониста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Системная терапия
К сожалению, единых клинических рекомендаций при диагностированном синдроме Лайелла не существует. Это связано прежде всего с полиорганностью поражений, что предполагает в первую очередь разнонаправленную посимптомную терапию.Для лечения синдрома Лайелла правило «отмены последнего» назначенного медикамента чаще всего неэффективно, так как время проявления заболевания варьирует от нескольких часов до нескольких суток. Поэтому рекомендуется отмена всех ранее назначенных медикаментов и экстренная симптоматическая терапия. Подтверждено, что быстрая и тотальная отмена всех медикаментов при невозможности четкого выявления определенного аллергена — улучшает прогноз заболевания на 30 %. В рамках специфического лечения аллергического синдрома Лайелла большинством исследователей однозначно рекомендованы:
- экстренная, желательно в первые же часы заболевания, каскадная плазмофильтрация (плазмаферез), позволяющая удалить до 80 % плазмы пациента. При технической невозможности плазмафереза рекомендована гемосорбция;
- массивная системная кортикостероидная терапия. Рекомендуемые схемы кортикостероидов варьируют от 3–4 мг/кг массы тела в первые сутки заболевания до полного запрета при ухудшении состояния пациента;
- внутривенные иммуноглобулины. Ежесуточная доза начиная с первого дня заболевания варьируется от 0,2 до 0,75 г/кг массы тела пациента. Длительность цикла — от 4 до 12 дней. Эффективность иммуноглобулинов обусловлена содержанием в них естественных анти-Fas-антител, регулирующих апоптоз и пролиферацию в интактных и трансформированных лимфоидных клетках. Они снижают частоту бактериальных осложнений и предотвращают прогрессирование синдрома;
- гипербарическая оксигенация при отсутствии в легких пациента абсцессов, каверн и свободной проходимости дыхательных путей.
Лечение поражений кожного покрова и слизистых проводят по принципам терапии ожогов. Соблюдается режим парентерального питания. Коррекция инфузий осуществляется в зависимости от состояния пациента.
В период нахождения в стационаре обязательны регулярные — не реже одного раза каждые 72 часа — осмотры урологом, окулистом, стоматологом, отоларингологом, чтобы вовремя выявить и назначить соответствующую терапию при поражении слизистых оболочек.
Диагностика
Для дифференциальной и лабораторной диагностики провокационные пробы не проводятся, поскольку высок риск неконтролируемых осложнений. Наиболее распространены внеорганизменные диагностические пробы, основанные на реакциях клеток крови пациента на сенсибилизировавшее организм вещество. К ним относятся: тест дегрануляции базофилов по Шелли, реакция агломерации лейкоцитов по Флеку, реакция бластной трансформации лимфоцитов, гемолитические тесты.
У ВИЧ-инфицированных пациентов риск развития синдрома Лайелла в 1000 раз выше, чем в общей популяции.
Апоптоз кератиноцитов — один из первых тканевых морфологических признаков синдрома Лайелла. Всё большее распространение приобретает пункционная биопсия с использованием замороженных срезов кожи. При этом выявляются отсутствие типичных акантолитических клеток, тотальный эпидермальный некролиз, под- и внутриэпидермальные пузыри.
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
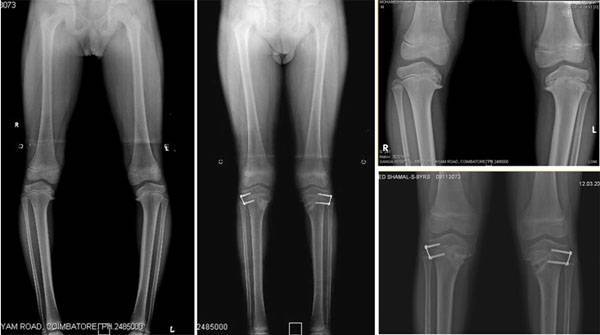
Механизм развития болезни Блаунта

Болезнь начинает развиваться по причине повышенной нагрузки на опорный аппарат. Деформирующий эпифизит считается болезнью детского возраста. Пик заболеваемости маленьких пациентов – 2-3 года, хотя зафиксированы случаи, когда болезнь поражала детей 6-ти летнего возраста.
У девочек данная болезнь встречается чаще, чем у мальчиков, хотя распространённость деформирующего эпифизита – это ещё один вопрос, волнующий ортопедов. Некоторые из них относят данную патологию к редко встречающимся. Другие же выдвигают версию о том, что болезнь Блаунта может протекать под видом рахита или рахитоподобного заболевания. Частота возникновения деформирующего эпифизита – 3 на 10 000 детей.
Пусковым моментом в патогенезе заболевания принято считать повышенные нагрузки на опорный аппарат . Варусное (возникает чаще всего) искривление голени, оказывает негативное воздействие на внутренние мыщелки большеберцовой кости – её эпифизарная зона гипертрофирована и расширена, а из своего нормального положения она сдвинута вниз и обращена к внутренней части голени. В результате нагрузка на конечность падает неравномерно и в патологический процесс вовлекаются близлежащие ткани – связочно-мышечный аппарат, что влечёт за собой дистрофию мягких тканей. В области поражения у хрящевой ткани замедляется скорость окостенения, из-за чего формируется функционально неполноценная кость, весьма чувствительная к перегрузкам.
Если поражён наружный мыщелок, у пациента формируется вальгусная деформация, при которой голени пациента обретают Х-образную форму.
Лечение Гемофильной инфекции у детей:
Лечение гемофильной инфекции у детей проводят с помощью комплексной терапии, в основе которой лежит антибиотикотерапия. Применяют в основном цефалоспорины 3-го поколения, азитромицин (сумамед). Препарат выпускается в виде порошка, суспензий, таблеток.
Также возбудитель можно убить левомицетином, рифампицином, гентамицином. Отмечается устойчивость гемофильной инфекции к оксациллину, линкомицину и т. д. В таких случаях назначают два антибиотика. Следует сделать антибиотикограмму, после которой корректируют комбинацию препаратов. В последнее время обнаруживают устойчивость многих штаммов возбудителя ко многим антибиотикам.
Должно быть также проведено симптоматическое, стимуцлирующее и общеукрепляющее лечение
Особенно важно своевременно вскрыть очаг инфекции или дренировать плевральную полость
Пневмонию, вызванную гемофильной палочкой, лечат цефалоспоринами 3-го поколения, макролидами, ампициллином, левомицетина сукцинатом, гентамицином, гораздо реже – пенициллином, рифампицином.
Причины развития патологии и характерные симптомы
Заболевание Эрлахера–Блаунта представляет собой деформацию верхней части большеберцовой кости. Как результат, происходит искривление конечности, появляется патология коленного сустава. При этом замедляется или прекращается рост эпифизарной пластины, расположенной между трубчатыми костями ноги.
Причины подобной аномалии до конца неизвестны. Чаще патологию связывают с наследственным фактором или наличием других патологией. У большинства пациентов имеет место хондродисплазия, генетические заболевания, связанные с нарушением развития скелета.
Несмотря на то, что до конца причины не ясны, медиками установлены риск–факторы. К ним относятся:
- лишний вес;
- раннее хождение;
- отсутствие периода ползанья;
- недостаток витамина D;
- сбои в работе эндокринной системы;
- врожденные патологии большеберцовой кости.
Заболевание может появиться с первых дней жизни, однако явные симптомы становятся заметны ближе к 2 годам, когда ребенок много самостоятельно ходит.
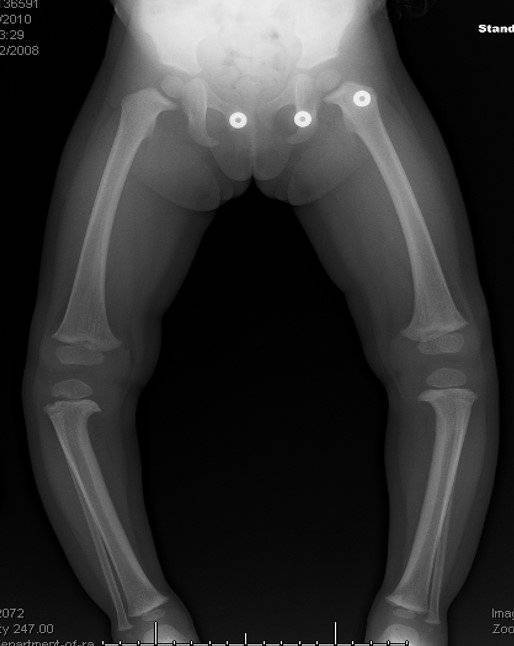
Характерные признаки болезни Блаунта:
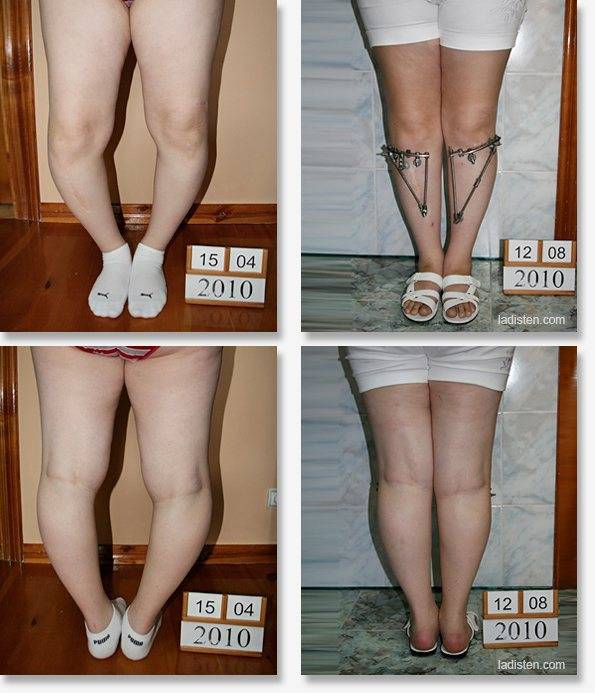
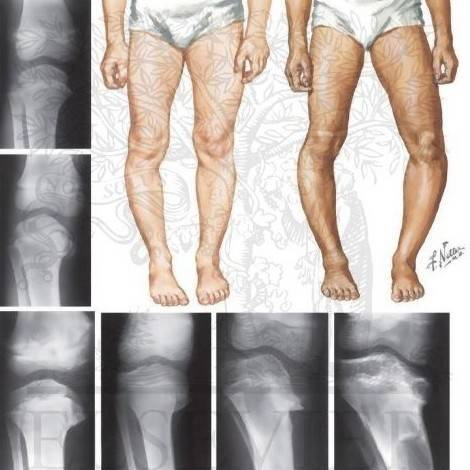
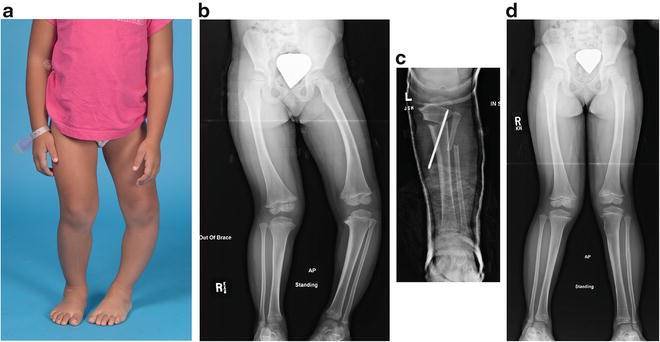
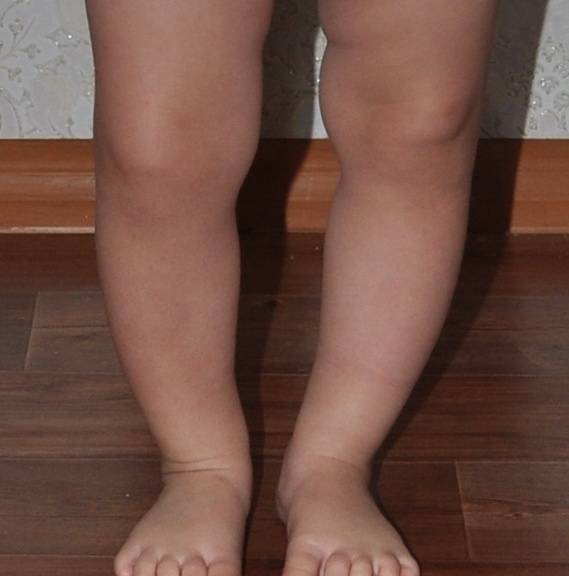
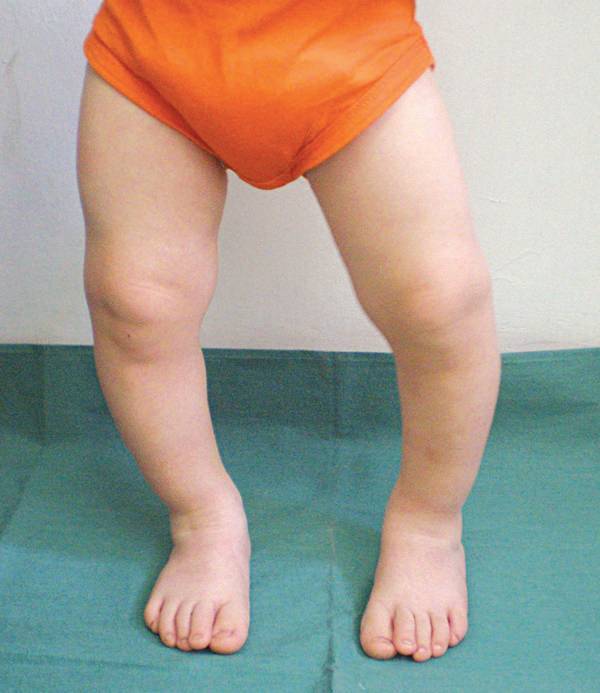
- визуально видно искривление конечности в районе голени, его угол может достигать 80 градусов;
- малыш не может долго стоять, старается присесть или опереться на что–либо;
- при ходьбе ребенок переваливается с ноги на ногу, хромает.
В запущенных случаях патология в росте конечностей приводит к положению, как на фото. Происходят изменения в верхнем отделе голени и берцовой кости, появляется внутренняя ротация голени, возможно развитие плоскостопия и слабости голеностопных мышц.