Ощущения женщины на 8 неделе беременности!
138378
1343
95
00:04:29
02.07.2019
На 8 акушерской неделе беременности женщина уже явно чувствует свое изменившееся состояние и точно догадывается о беременности. Все ранние признаки беременности усиливаются, а те, что еще не начались – начинаются.
Также смотрите:
– Симптомы и степени токсикоза беременных ????
– Нет токсикоза при беременности. Хорошо это или плохо? ????
– Симптомы и ощущения будущей мамы на 5 неделе беременности ????
– Признаки и ощущения будущей мамы на 6 неделе беременности ????
– Причины развития токсикоза при беременности ????
– Как бороться с токсикозом при беременности ????
– Народные средства от токсикоза при беременности ????
– Хотите мальчика или девочку? ????
– Полезные советы для беременных ????
– Развитие плода на 8 неделе беременности
????
Каковы осложнения варикозного расширения вен
Варикозная болезнь вен может привести к серьезным осложнениям. Повышен риск развития опасных состояний: тромбов и венозных язв.
Существует два основных типа тромбов. Поверхностные венозные тромбы образуются в подкожных венах. Они обычно не мигрируют в легкие. Опасны тромбозы глубоких вен. Образующиеся в них тромбы могут отрываться и попадать в легочные сосуды
Важно немедленно обратиться к врачу, если:
- варикозные вены становятся твердыми, похожими на веревку;
- окружающие ткани горячие, болезненные или отекшие;
- есть заметные изменения в цвете вен;
- на коже появляются язвы;
- появляется болезненная, сильная опухоль в одной ноге.
В этих случаях флеболог определит тактику лечения, включая малоинвазивные оперативные методы, чтобы устранить воспаление, риск опасных для жизни осложнений.
- Маризоева М.М. Течение беременности у женщин с варикозной болезнью / М.М. Маризоева // Вестник Авиценны. – 2017. – №2. – С. 142-146.
- Ottley C. HEREDITY AND VARICOSE VEINS. Br Med J. 1934;1(3820):528. doi:10.1136/bmj.1.3820.528 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2444750/?page=1
- Varicose Veins in the Legs: The Diagnosis and Management of Varicose Veins. NICE Clinical Guidelines, No. 168. National Clinical Guideline Centre (UK). London: National Institute for Health and Care Excellence (UK); 2013 Jul.
- American Pregnancy Association, Treating Varicose Veins Naturally During Pregnancy. http://americanpregnancy.org/naturally/treating-varicose-veins-naturally-during-pregnancy/.
Возможные патологии
О том, что что-то не так, свидетельствует несколько признаков. Они могут означать проникновение в рану инфекции или повреждение сосудов:
- сильное или продолжительное кровотечение;
- гнойные выделения из пупка;
- неприятный запах, исходящий от раны;
- припухлость и покраснение области вокруг пупка;
- выпячивание припухлости, когда ребенок плачет;
- медленное, дольше месяца, заживление;
- кровотечения, повторяющиеся несколько раз без видимых причин;
- повышение температуры;
- мокрые выделения из раны после 2–3 недель.
В каждом из таких случаев нужно незамедлительно обратиться к врачу. Он осмотрит ребенка, вынесет диагноз и назначит соответствующее лечение.
Не занимайтесь самолечением. Выполняйте рекомендации, которые вам дали в роддоме, заботьтесь о ребенке и старайтесь ухаживать за его пупком так, чтобы он зажил без лишнего дискомфорта для малыша. Пусть ваш новорожденный будет здоровым и счастливым.

Министерство здравоохранения Калининградской области. Рекомендации по уходу за новорожденным ребенком
В.В. Юрьева «Уход за здоровым и больным ребенком»
Валерия Фадеева «Главная российская книга мамы»
(
оценок; рейтинг статьи )
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Медики считают необходимым предупредить
Да, раньше врачи не очень тревожились по причине зуда живота у беременных. Однако, после ряда масштабных исследований призадумались, насколько уместна всеобщая беспечность. Если чешется живот при беременности, значит, организм о чем-то сигнализирует.
И уже сейчас врачи считают своим долгом предупредить, что слишком назойливый и долговременный зуд живота в ряде случаев может свидетельствовать о функциональных нарушениях печени. Но… Прежде, чем тревожиться, нужно знать один важный нюанс. Если живот чешется «в гордом одиночестве», то винить вашу печень еще не в чем
Реально указывает на нездоровье этого важного органа зуд «в комплексе». То есть кроме живота чешутся еще и руки, и ноги, и спина
Да и только по интенсивности зуда вряд ли кто из врачей станет диагностировать заболевание печени. А если таковое присутствует, то его выявят посредством анализов и исследований, которые проводят беременным постоянно.
Что делать, чтобы белые выделения не превратились в патологические?
Во время беременности противопоказаны:
- тампоны, потенциально способные вызвать инфекции и воспаление;
- вагинальные спринцевания, специально не назначенные гинекологом, поскольку они могут изменить физиологическую бактериальную флору влагалища;
- самолечение любых или предполагаемых вагинальных инфекций, даже в случае обычной кандидозной инфекции.
Если есть необходимость, можно прибегнуть к использованию ежедневных прокладок, желательно из хлопка, и рекомендуется предупредить гинеколога о любых изменениях, связанных с типом выделений.
В случае обильной кровопотери или возможного разрыва плодных оболочек нужно срочно отправиться в отделение неотложной помощи.
Грыжа во время беременности
36
1
00:01:00
01.03.2021
Задайте бесплатный вопрос врачу ????
????
????
как считают срок беременности, пентоксифиллин при беременности капельница, виброцил при беременности капли, температура в начале беременности, пупок колит при беременности, мазь вишневского при беременности, что нельзя при беременности, после родов можно забеременеть, бессонница перед родами, рентген во время беременности, цистит или беременность, баня во время беременности, увеличение груди при беременности, изменения груди при беременности, симптомы начало беременности, неделю беременности как узнать, пектусин при беременности, физиотерапия при беременности, интерферон при беременности, признаки наступления беременности, анализы перед беременностью, быстрые роды у первородящих, при беременности гемоглобин 113, сильные отеки при беременности, эфирные масла при беременности
Причины возникновения варикоза при беременности
По мере увеличения срока во время беременности происходит ряд изменений, которые создают предпосылки к варикозу вен.
- Во-первых, матка по мере роста оказывает давление на нижнюю полую вену – самую большую вену в организме человека. Избыточное давление создает замедление кровотока, повышая нагрузку на вены ног, в которых застаивается больше крови. Это приводит к варикозу при беременности на ногах.
- Во-вторых, во время беременности женский организм вырабатывает больше крови для поддержки развивающегося ребенка, бесперебойной доставки кислорода и питательных веществ к плаценте и плоду. Из-за увеличения нагрузки вены должны работать активнее, чтобы перекачивать насыщенную углекислым газом кровь обратно в сердце из конечностей и малого таза. Это может привести к недостаточности клапанов вен и скоплению крови в голенях, лодыжках, ступнях и других областях.
- В-третьих, повышение уровня женских половых гормонов во время беременности снижает тонус гладких мышц в стенках кровеносных сосудов (особенно вен). Это также может способствовать варикозу вен у беременных.
ЛЕЧЕНИЕ ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Беременную пациентку с дерматитом должны совместно вести дерматолог с акушером-гинекологом. Если у больной наблюдается повышенная тревожность, то подключают психотерапевта.
Некоторые общие принципы:
- Исключают системные антигистаминные препараты во время первого триместра. На более позднем сроке, при необходимости, назначают минимально эффективные дозы.
- Для коррекции состояния ЖКТ применяют желчегонные средства, гепатопротекторы, пробиотики. В случае последних, чем дольше женщина их принимает, тем ниже риск развития АтД у ребенка.
- Назначают растительные препараты для нормализации деятельности желчевыводящих путей. При употреблении их в первом триместре также уменьшаются проявления раннего гестоза.
- При наличии запоров назначают безопасные для беременных слабительные. Дозировку подбирают индивидуально.
- Если состояние больной доходит до критического, то оправдано назначение коротких курсов топических стероидов последнего поколения в виде кремов и мазей.
- При тяжелых обострениях прибегают к инфузионной терапии. Но ее обязательно обсуждают с акушерами-гинекологами и проводят под их мониторингом.
Лечение дерматозов у беременных требует индивидуального подхода с учетом срока гестации, тяжести и распространения патологического процесса.
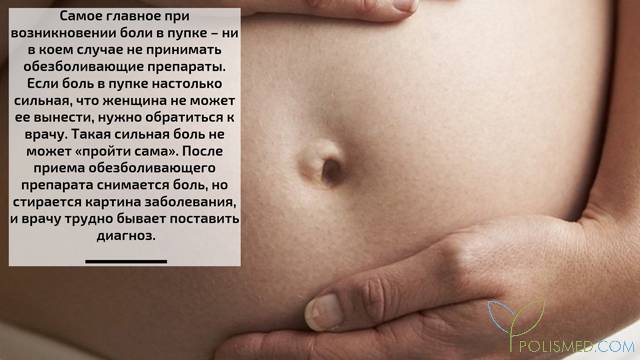
Почему болит пупок во втором и третьем триместре беременности?
Во втором и третьем триместре боль в пупке чаще всего бывает «безобидной». Матка увеличивается в размерах, выходя за пределы малого таза, постепенно достигает пупка, начиная давить на него изнутри. Параллельно с этим происходит растяжение кожи, связок и мышц в области пупка. Все это приводит к болезненным ощущениям в самом пупке. Никакого лечения данное состояние не требует. Если же боль в области пупка сопровождается другими симптомами, такими как нарушение стула, болезненное и частое мочеиспускание, тошнота и рвота, то следует обратиться к врачу для выяснения точной патологии органа, которые располагается в околопупочной области. Обычно при болезненных состояниях боль вокруг пупка распространяется в какую-либо сторону – вниз, вверх, вправо или влево.
Как лечить
При появлении признаков гематомы при беременности необходимо вызывать скорую помощь. Лечение патологии начинают с изменения образа жизни. Будущая мама должна соблюдать следующие правила:
- Ограничивать физическую активность. В первые недели лечения соблюдают строгий постельный режим. Лежать нужно, подкладывая под таз подушку. После исчезновения симптомов патологии можно вводить легкие физические нагрузки.
- Правильно питаться. Из рациона исключают продукты, вызывающие процессы брожения (дрожжевое тесто, капусту, бобовые, виноград), жирные и жареные блюда, кофе и крепкий чай. Пища должна легко усваиваться, содержать необходимое количество витаминов и питательных веществ. В рацион включают кисломолочные продукты, свежевыжатые соки, морсы, каши.
- Отказываться от приема медикаментов и народных средств без предписания врача.
Лечить гематому врачи рекомендуют с помощью таких средств, как:
- Спазмолитики (Но-шпа, Папаверин). Снижают сократительную активность маточных стенок. Назначаются в виде инъекций или ректальных суппозиториев. Активные вещества расслабляют гладкомышечные волокна, устраняя болевые ощущения.
- Препараты магния. Магне-В6 содержит магний и витамин В6, повышающие стрессоустойчивость организма и улучшающие общее состояние организма.
- Гормональные препараты (Дюфастон). Восполняют дефицит прогестерона, необходимого для нормального течения беременности. Препараты выпускаются в виде таблеток и вагинальных суппозиториев.
- Средства, улучшающие кровоток (Курантил). Обеспечивают поступление кислорода и питательных веществ в организм плода.
Схему лечения дополняют витаминными препаратами. Фолиевая кислота участвует в формировании внутренних органов плода и функционировании кроветворной системы женщины. Недостаток других витаминов так же негативно сказывается на течении беременности, поэтому врачи назначают мультивитамины (Элевит).
Обследования во втором триместре беременности
На втором триместре беременности также следует пройти некоторые исследования, чтобы исключить патологию плода и вовремя начать лечение при необходимости. Особенности второго триместра беременности определяют перечень необходимых исследований и консультаций.
На сроке 14–20 недель обязательно проводится скрининговое исследование на предмет хромосомных патологий. По их результатам оценивается риск рождения ребенка со следующими заболеваниями:
- синдром Дауна;
- синдром Эдвардса;
- трисомия и т. д.
Обязательным является и УЗИ-исследование. Оно позволяет оценить гармоничность развития плода. Дополнительно врач оценивает частоту сердечных сокращений будущего малыша, его положение, длину пуповины.
Также проводят общий и биохимический анализы крови. Первый позволяет оценить уровень гемоглобина матери, так как анемия в период беременности не редкость. При проведении биохимии особенно важные следующие показатели:
- альфа-фетопротеин (АФП);
- ХГЧ;
- свободный эстриол.
Что делать во втором триместре беременности, если есть отклонения в анализах, обязательно подскажет врач акушер-гинеколог.
Какие симптомы указывают на наличие патологического процесса у беременной женщины?
Посинение пупка и боль в этой части живота – это опасные признаки. Они указывают на вероятность развития:
- Кишечной инфекции. Это расстройство сопровождается тошнотой, рвотой, высокой температурой тела, поносом. Подобное состояние опасно не только истощением организма будущей мамы, но и повышением тонуса кишечника, которое провоцирует маточный тонус. При таком недуге горячий пупок начинает покалывать, болеть.
- Аппендицита. У беременных “острый живот” начинается не так, как у других пациентов с подобным диагнозом. Это объясняется тем, что органы у женщин в положении смещаются. Болеть могут пупок, низ живота, область подреберья. Дополнительными симптомами аппендицита при беременности являются тошнота и рвота, высокая температура тела.
- Кишечных колик. Это не самое опасное состояние при беременности, однако оно приносит значительный дискомфорт. Причинами кишечных колик бывают запор или метеоризм. Главными симптомами расстройства являются боль в пупке и ощущение сдавливания живота.
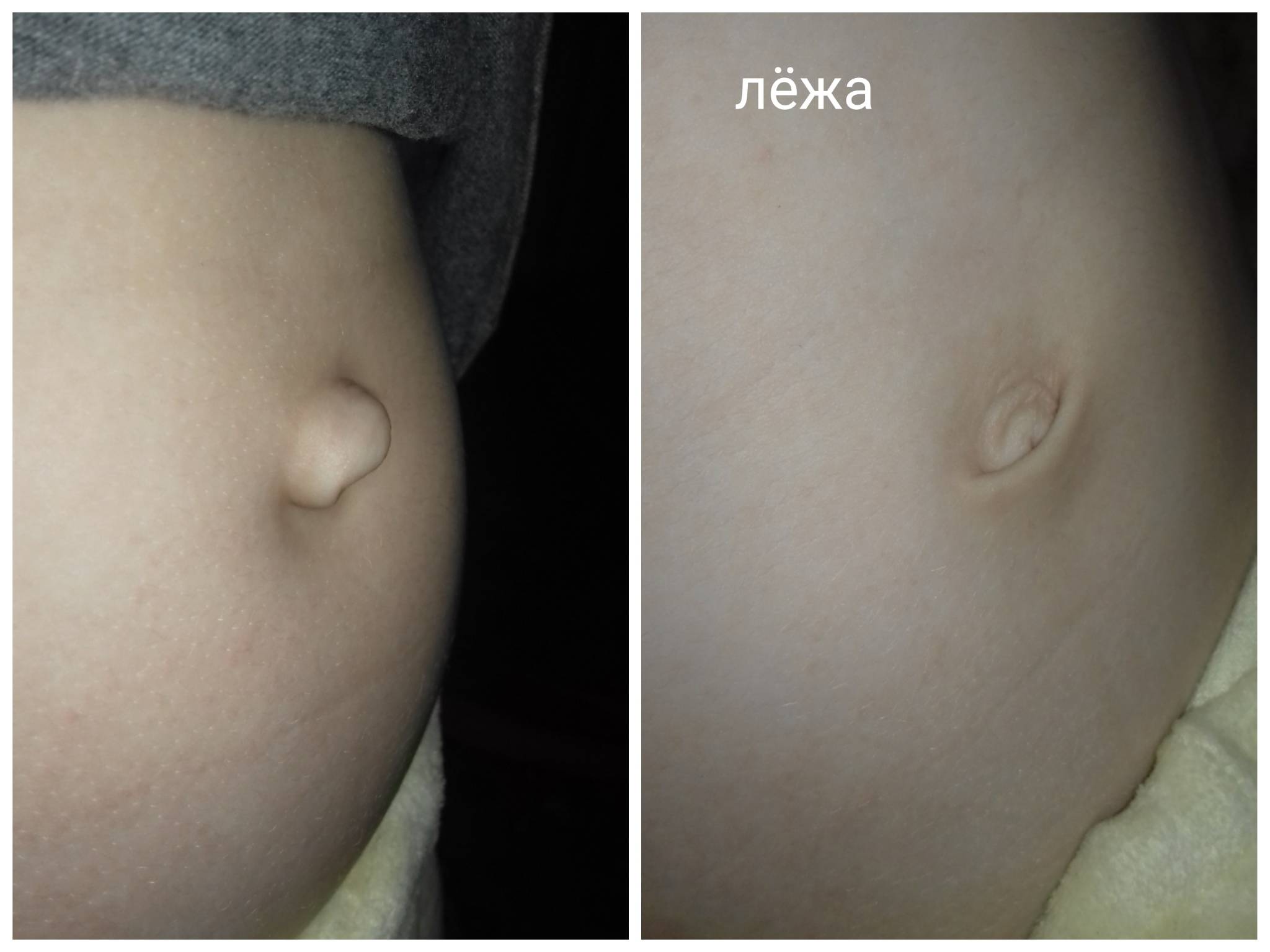
- Грыжи. Если пуп сильно торчит и болит, синеет, оставлять симптом без внимания нельзя – так себя проявляет грыжа. Симптомом патологии является и плотный комок на месте пупка, который нащупывается при пальпации.
- Гинекологических расстройств. Помимо болей в пупке могут отмечаться патологические выделения и ощущения тяжести внизу живота.
- Заболеваний органов пищеварения. Симптомами болезни желудка, печени, поджелудочной железы кроме боли в пупке считаются тошнота, расстройства стула, сухость во рту.
При появлении любых подозрительных симптомов нужно незамедлительно вызвать скорую помощь. Диагностировать у будущей мамы “острый живот” очень непросто, на это нужно время, поэтому нельзя терять ни минуты. Если дискомфорт в области пупа не связан с острыми воспалительными процессами, его можно устранить доступными методами.
Профилактические меры от дискомфорта в области пупка
Чтобы пупок не вылез, нужно предотвратить это нежелательное явление. Еще до планирования беременности нужно позаботиться о брюшном прессе, чтобы он был достаточно упругим. Девушке следует заниматься хотя бы любительскими видами спорта. Например, плавать в бассейне, ходить на занятия фитнесом. Это нужно не только для достижения хороших форм, но и для нормального вынашивания и рождения малыша.
Если дискомфорт в центре живота появился, нужно начинать пользоваться дородовым бандажом. Его можно начинать носить с 4 месяца, если в животе не один малыш, при второй и третьей беременности, при резком наборе массы тела
Важно подобрать его правильно, тогда он принесет огромное облегчение женщине
Боль в пупке при беременности почему болит пупок во время беременности
Болит пупок при беременности, даже если не замечено ни малейших патологий, вот такой парадокс. Вынашивание ребенка – это вообще процесс, который сопровождается болезненностью повсеместно, и это считается нормальным. Тело женщины растет, расширяется, чтобы дать возможность новой жизни развиваться, гормоны меняют восприятие всего, что происходит в организме. А живот претерпевает наибольшие изменения, поэтому боль в пупке при беременности – это просто естественно. Но! Случается и так, что подобные ощущения являются признаками того, что с организмом или с ребенком не все в порядке. Поэтому надо научиться отличать боль в пупке при беременности хорошую от плохой.
Почему при беременности болит пупок
Почему при беременности болит пупок, и когда это нормальное явление? Боль вокруг пупка при беременности, похожая на своеобразное натяжение, причиняющая определенный дискомфорт, может сопровождать те периоды, когда плод и матка активно растут, соответственно, живот буквально распирает. Это ощущение несложно определить, оно практически не отпускает несколько дней, а то и всю неделю, но каких-либо серьезных неприятностей не доставляет.
Боли в пупке при беременности: время для бандажа
К тому же, когда вот так болит пупок во время беременности, это может говорить и о том, что мышцы брюшной области слишком слабы, и нагрузка, которая на них обрушивается, просто непосильна. Если врач не видит противопоказаний, подобные болевые ощущения легко снимаются ношением дородового бандажа, а также выполнением гимнастических упражнений для беременных. Это позволит без лишнего напряжения и полностью безопасно укрепить мышцы пресса и снять боли в пупке при беременности. В крайнем случае, можно успокоить себя мыслью о том, что сразу после рождения ребенка все болевые ощущения сойдут на нет, и пупок больше беспокоить не будет.
Почему у беременных болит пупок: тревожный симптом
Почему у беременных болит пупок, когда следует обращаться к врачу? Сильнейшая боль в пупке при беременности, которую сопровождают симптомы сильного токсикоза, а то и запоров вкупе с метеоризмом, может означать, что у будущей мамы образовалась грыжа. Прощупать ее можно даже пальцами, ее очень хорошо «видно». Она имеет достаточно плотную консистенцию и при пальпации отдает сильной болью. Естественное выпячивание пупка во время беременности к этому вопросу отношения не имеет. А вот если вы чувствуете не только боль, но и все перечисленные симптомы, необходимо звонить в скорую, причем, срочно. Никаких бабушкиных примочек, народных средств и прочих советов, только в больницу.
Резкая боль в пупке при беременности
Резкая боль в пупке при беременности плюс температура и диарея, если рвет или просто тошнит, опять же, необходимо срочно вызывать неотложку – похоже на симптомы отравления или кишечной инфекции. Почему так необходима срочная помощь, объяснять не надо: во-первых, болезнетворные микробы способны проникать через плаценту, а, во-вторых, такое напряжение кишечника может вызвать маточный тонус, явление достаточно опасное для процесса вынашивания.
Поэтому врачам придется не только принять меры для того, чтобы остановить развитие инфекции, но и чтобы элементарно предотвратить ранние роды на недостаточном сроке. Если вы чувствуете температуру, озноб, у вас болит пупок во время беременности, не стесняйтесь звонить в скорую и тревожить врачей – жизнь и здоровье ребенка слишком дороги, чтобы пренебрегать ими.
Болит пупок при беременности: если есть сомнения
Если болит пупок при беременности, а у вас всё еще сомнения, обращаться ли к врачу, то ответим следующее — обращаться! Стоит помнить, во время беременности мелочных проблем не существует, положение мамы обязывает ее по каждому поводу спрашивать у врача, что происходит, детально объясняя то, что чувствуется, как чувствуется, и насколько долго продолжаются необычные явления. Возможно, проблемы как таковой нет, и доктор всего лишь посмеется над излишней мнительностью мамочек, но, возможно, своевременная диагностика позволит предотвратить развитие серьезной проблемы, поэтому просто берегите свое здоровье и не бойтесь показаться слишком впечатлительной или быть названной перестраховщицей. Это нормально.
Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.
Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а)
б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а)
б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Папилломы у беременных: особенности образования и локализации
Прежде чем перейти к основной теме, необходимо напомнить, что папилломы представляют собой доброкачественные новообразования, которые формируются в результате атипичного разрастания тканей эпидермиса. Причиной появления таких кожных дефектов является вирус папилломы человека (ВПЧ), который в латентном состоянии присутствует в организме практически всех людей на планете. Активировать жизнедеятельность вируса могут факторы, ослабляющие организм, такие как снижение иммунитета, переутомление, сильный инфекционный или воспалительный процесс, неполноценное питание и т.д.
Гормональная перестройка может стать идеальным фоном для активации ВПЧ и формирования папиллом, что и происходит в организме беременных женщин. Если добавить ко всему вышеперечисленному огромную нагрузку на организм женщины, пребывающей в «интересном положении», этиологическая картина становится очевидна.
Медики отметили, что локализация папиллом при беременности несколько меняется. Приоритетной областью поражения становится грудь будущей мамы. Причем проявляться новообразования могут совершенно на любом участке молочной железы, начиная от соска, заканчивая внутренними протоками. Это вовсе не означает, что исключена вероятность появления при беременности папиллом на шее, лице, руках и ногах, однако частота встречаемости подобных дефектов значительно снижается.
Выделяют несколько видов расположения новообразований молочной железы:
- Папиллома на груди – образуется на эпидермисе молочной железы и представляет собой небольшой овальный или шарообразный нарост на узком основании, который имеет мягкую консистенцию. Такое новообразование чаще всего не сопровождается болезненностью, однако при ношении обтягивающего белья может травмироваться, воспаляться и кровоточить.
- Папилломы под грудными железами – формируются обычно в виде множественных мелких папул, которые располагаются непосредственно под грудью. Также склонны к травматизации и распространению на здоровые участки кожи.
- Папиллома на соске – формируется в виде мягкой светлой структуры, имеющей шероховатую поверхность, и может локализоваться как непосредственно на соске, так и на его ореоле (пигментированная часть груди). Данный вид новообразований не только затрудняет ношение белья, но и существенно осложняет последующее грудное вскармливание.
- Внутрипротоковая папиллома молочной железы – формируется во внутреннем протоке груди, что обусловливает сложность ее выявления. Обнаружить подобный внутренний нарост можно самостоятельно при прощупывании (пальпации) груди. Часто внутрипротоковая папиллома сопровождается специфическими выделениями из соска, а также его жжением и интенсивной болезненностью. Поставить окончательный диагноз может только профессиональный маммолог, на основании УЗИ молочной железы.
ВЫ УДИВИТЕСЬ! САМОЕ ГРЯЗНОЕ МЕСТО НА ТЕЛЕ ЧЕЛОВЕКА ЭТО ПУПОК
10546
317
13
00:06:42
29.12.2021
Ни у кого не вызывает сомнений, что общее состояние человека, его здоровье, а также способность здраво мыслить и развиваться частично зависят от личной гигиены. Но сколько бы вы не старались, сколько бы раз в день не принимали душ, на вашем теле все равно будут такие места, которые не станут безукоризненно чистыми, оставаясь домом для более чем 67 видов бактерий. В этом видео я расскажу вам, какая часть тела считается самой грязной, почему она является таковой и как лучше всего за ней ухаживать. Регулярное принятие душа может удалить большинство тех микробов и бактерий, которые живут на нашем теле, но есть одна труднодоступная и недооцененная часть тела, о которой многие забывают. Грязь остается на ней даже после выхода из душа.
Сейчас расскажу об этом подробнее, ну перед началом поставьте лайк, подпишитесь на канал Кайдзен и нажмите на колокольчик, вдруг я еще что-нибудь полезное расскажу, а вы не узнаете.
#здоровье #пупок #фактыочеловеческомтеле #грязьвпупке #фактыопупке #правилагигиены #самаягрязнаячастьтелаучеловека #уходзасобой #интересныефактыопупке #фактытелочеловека #чтотакоепуп #пупокприбеременности #личнаягигиена
Какие выделения при беременности считаются признаком инфекции
По характеру секреции можно заподозрить наличие в организме женщины воспалительных заболеваний.
Белые выделения при беременности с творожистой структурой – это симптом молочницы (кандидоза). У беременных женщин её диагностируют достаточно часто – причина в изменении гормонального фона. Заболевание сопровождается зудом, покраснением вульвы, сильным кислым запахом. Иногда внешние проявления не обнаруживаются, тогда лечение не проводится.
Об инфицировании говорит боль, резь, раздражение кожи, язвы, запах гнили или рыбы, серый или зеленый цвет, пенистый характер выделяемой жидкости, повышенная нервозность, большие паховые лимфоузлы. Причина может крыться в инфекциях, передающихся половым путем. Сюда входит сифилис, гонорея, трихомониаз, хламидиоз и другие. Они опасны тем, что вызывают преждевременные роды и дефекты развития плода.
Почему во время беременности болит пупок при нажатии?
Появление боли при нажатии на пупок является характерным симптомом пупочной грыжи. Пупочная грыжа – это выпячивание внутренних органов, покрытых брюшиной в области пупка. На вид такое выпячивание похоже на круглое образование розового, серого или телесного цвета. Грыжа может быть постоянной или появляться при кашле, смехе или в вертикальном положении. При беременности возникает растяжение тканей передней брюшной стенки. Мышцы, связанные с пупочным кольцом, также растягиваются. По этой причине, если у женщины имеется врожденная недоразвитость пупочной фасции (широкая связка), склонность к ожирению, многоплодная беременность, а также слабая натренированность мышц пресса, то достаточно много шансов возникновения пупочной грыжи во время беременности.
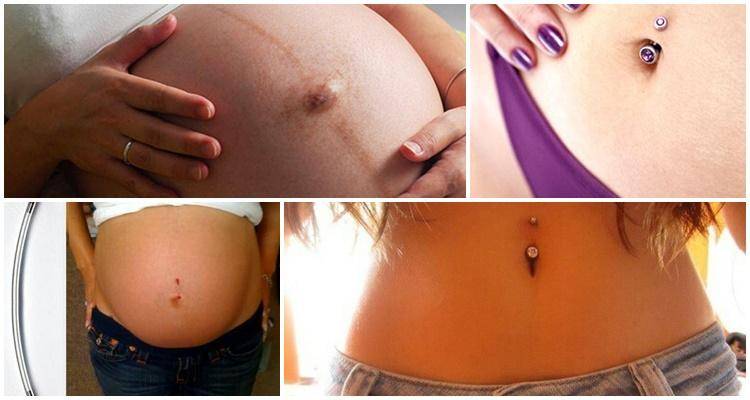
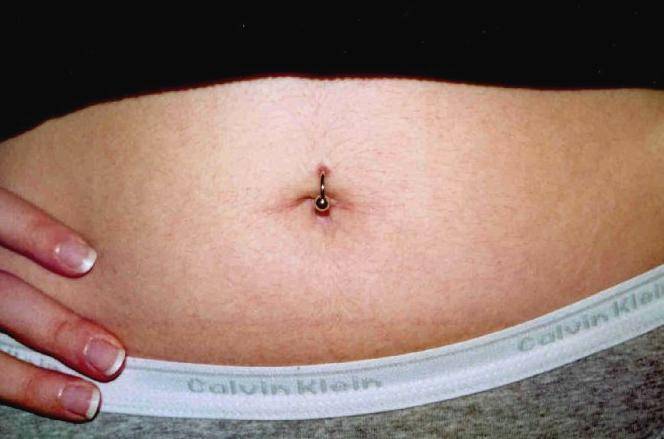
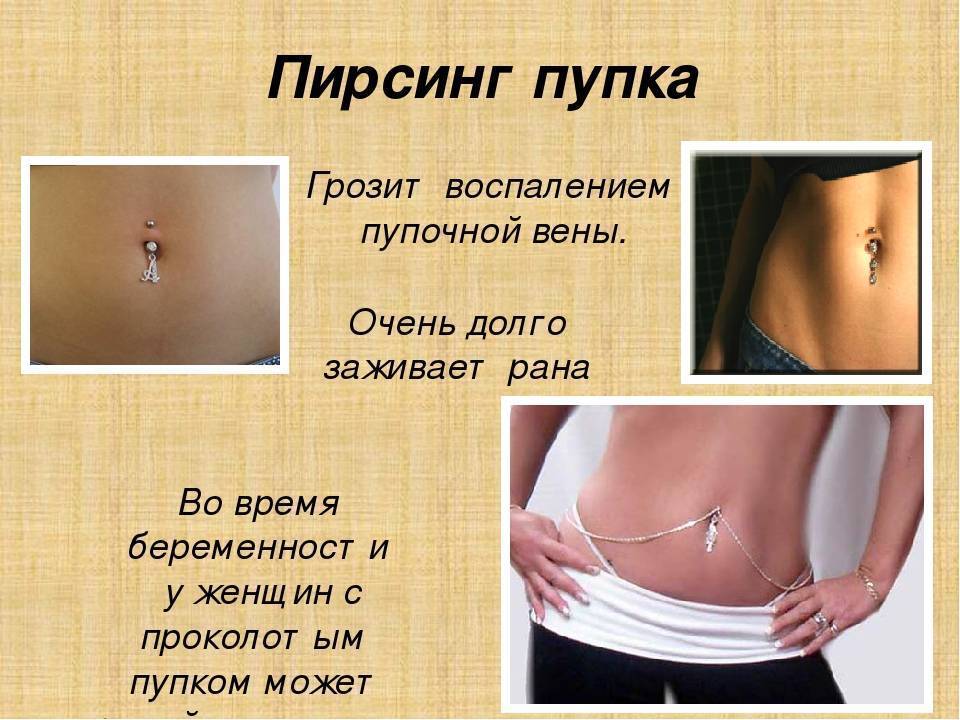
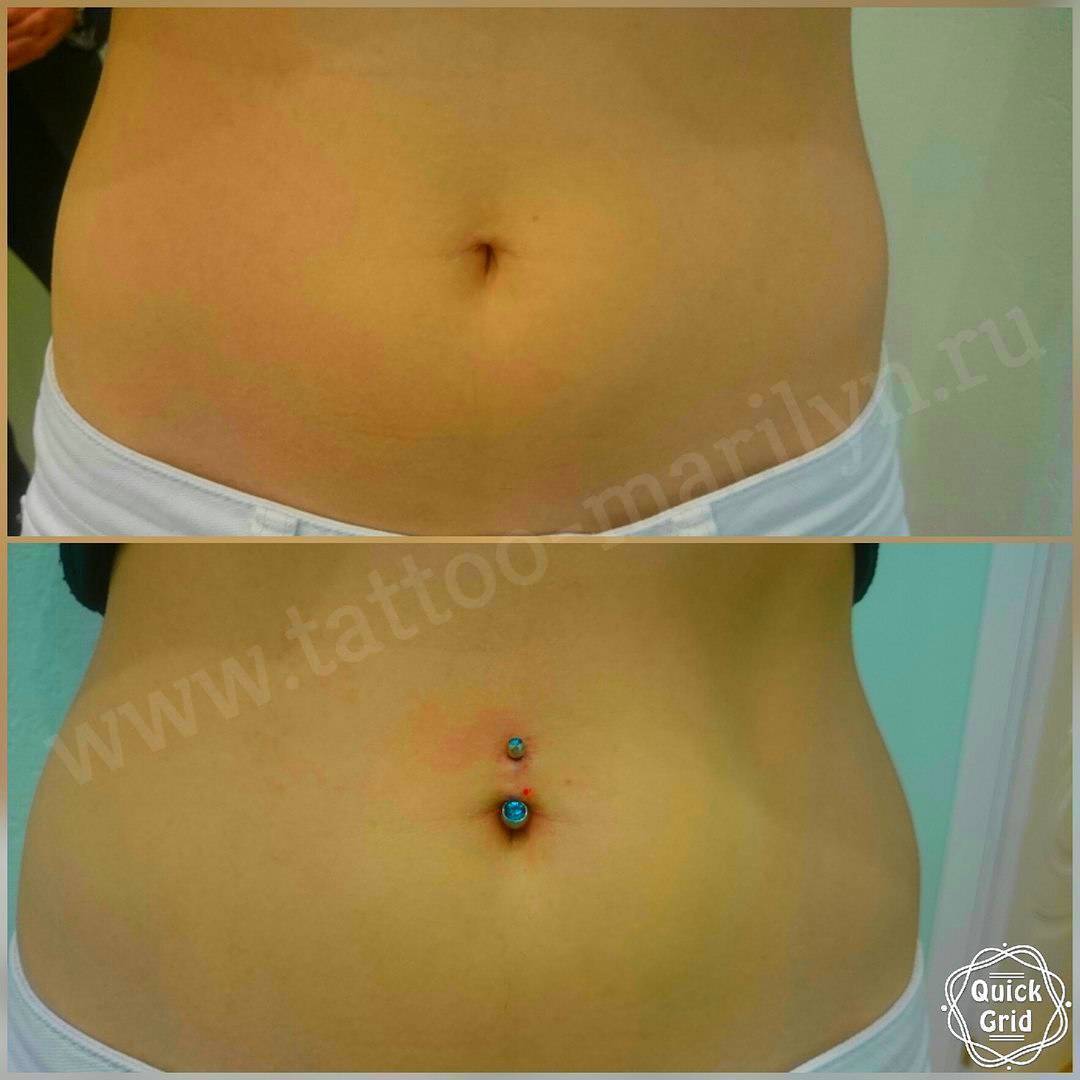
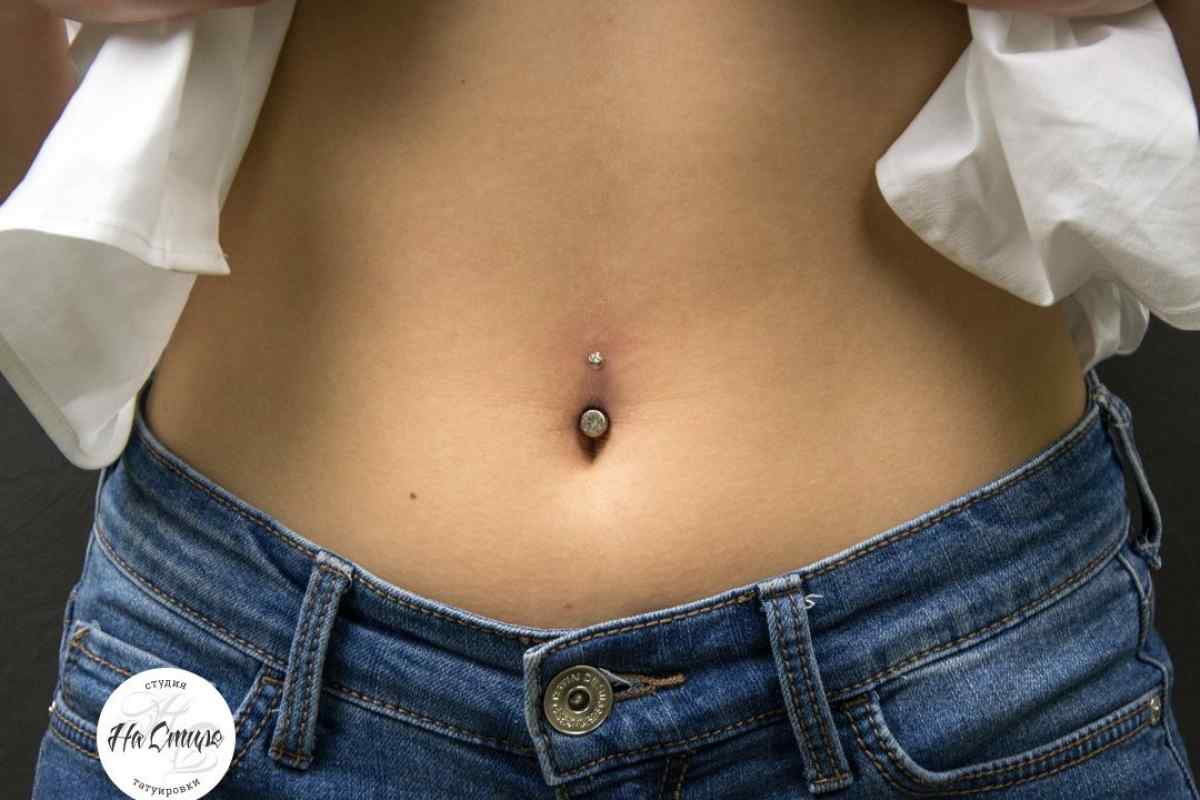
Еще одной причиной появления боли пупке при нажатии – это воспаление тканей пупка, что особенно часто наблюдается при наличии пирсинга пупка.
Что делать, если имеется пирсинг в пупке
Если пирсинг пупка был сделан задолго до зачатия, в первое время он мешать не будет. Но по мере роста живота могут появиться проблемы: растяжки, увеличение размера отверстия прокола, воспаление и появление шрама. Когда кожа сильно растянется, украшение будет задевать одежду, что может спровоцировать раздражение кожи, царапины и прочий дискомфорт.
Пирсинг при беременности не должен помешать
В этом случае на больших сроках от пирсинга лучше отказаться. Обязательно требуется убрать украшение, если появились боли в области пупка, воспаления и покраснения. В пупке сосредоточен важный кровеносный узел, и занесенная инфекция может серьезно навредить женщине и младенцу. В роддоме акушер попросит снять украшение, чтобы не произошли осложнения в процессе родов.
Любые изменения в пупочной зоне в период вынашивания ребенка нельзя оставлять без внимания. Некоторые являются признаками болезней, если параллельно развивается боль
Важно не трогать без надобности чувствительный участок, чтобы не навлечь неприятные осложнения
Средство при шелушении кожи «Эмолиум»
Главное в лечении дерматологических заболеваний – это поддержка уровня увлажнения кожи, недопущение сухости и шелушения. С этой целью рекомендована продукция линии «Эмолиум». В нее входят крем, эмульсия для купания, кремовый гель для мытья.
Преимущества средств:
- подходит для ежедневного ухода за кожей;
- поддерживает естественную гидролипидную защиту кожи;
- допускается применение средства на обширных участках тела;
- удерживает влагу в клетках;
- подходят как взрослым, так и детям с первых дней жизни
Средства «Эмолиум» могут применяться для устранения различных причин шелушения кожи при беременности, в том числе в комплексном лечении экзему, атопический дерматит.
В состав средств входят мочевина, гиалуронат натрия, масла карите и макадамии, триглицириды кукурузного масла и другие полезные компоненты, способствующие нормальному увлажнению кожных покровов.
Кремовый гель «Эмолиум» прост в применении. Для этого во время душа нужно нанести небольшое количество средства на кожу, затем смыть теплой водой и промокнуть тело полотенцем. После принятия ванны или душа дополнительно наносят крем или эмульсию Эмолиум для поддержки увлажняющего эффекта.