Появились признаки удушья? Без паники: держим ситуацию под контролем!
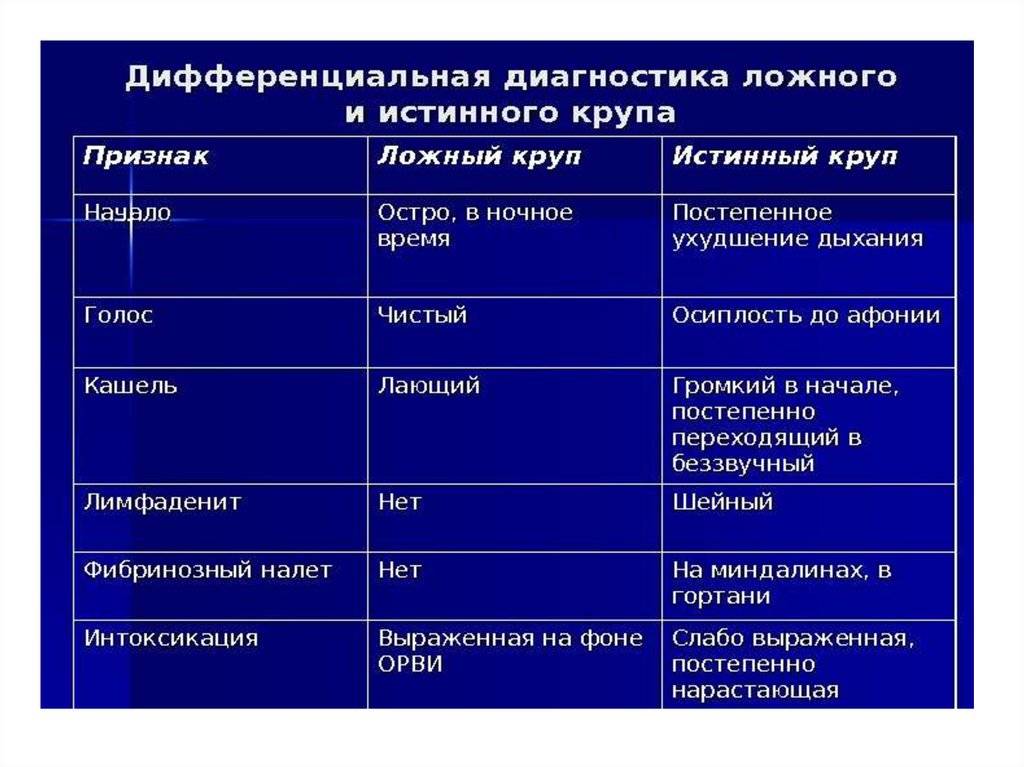
Наиболее часто состояние ребенка ухудшается в ночные часы, однако приступ может развиться и днем.
При появлении тревожных симптомов (описаны выше) вызывайте скорую помощь незамедлительно, а до ее приезда облегчите состояние малышу.
Что делать?
Успокойтесь, поскольку увидев ваше смятение, кроха разволнуется и расплачется — тогда ему будет труднее дышать.
Действуйте быстро, чтобы помочь малышу, но без излишней суетливости.
Обеспечьте доступ воздуха в комнату: откройте окна или форточку, предварительно укутав малыша или тепло одев, если на улице холодно.
Придайте ребенку положение, в котором воздух в легкие будет поступать свободнее:
- Если ребенок мал, возьмите его на руки, чтобы он находился в вертикальном положении
- Малышу постарше придайте полусидящее положение в постели
Постарайтесь уменьшить отек слизистой гортани:
- Проведите ингаляцию при помощи небулайзера, используя физиологический раствор либо минеральную воду.
- При отсутствии ингалятора зайдите с ребенком в ванную комнату, наполненную паром.
Однако если у малыша повышена температура тела, то эти манипуляции проводить не рекомендуется.
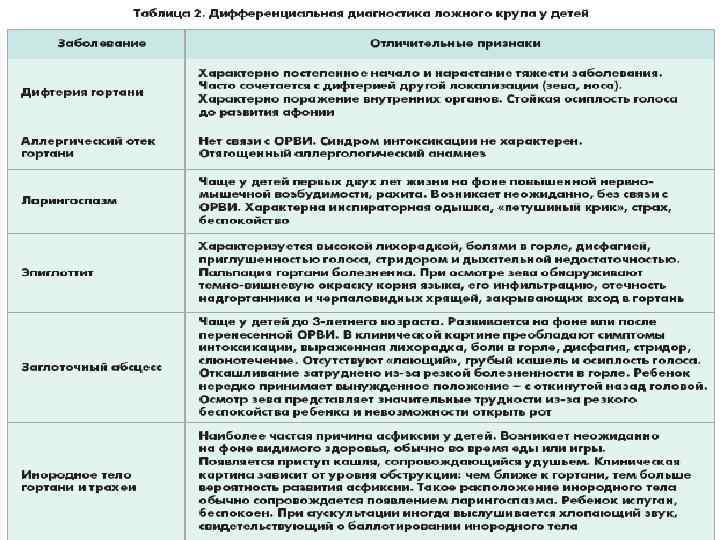
Признаки острого ларинготрахеита: «врага» нужно знать в лицо
При инфекционно-воспалительном процессе проявления ложного крупа возникают на фоне симптомов основной инфекции: повышенная температура тела, кашель, насморк, боль, першение в горле. Причем ларинготрахеит при вирусной инфекции развивается либо в первые два дня заболевания, либо на 3-5 день, когда присоединяется бактериальная инфекция.
Если ложный круп вызван аллергеном, он может развиться на фоне хорошего общего самочувствия ребенка.
Ларинготрахеит проявляется триадой основных симптомов:
- Осиплостью голоса вплоть до его исчезновения (при тяжелом состоянии)
- «Лающим» кашлем (часто описывается, как «тюлений лай» или «воронье карканье») — отличительная черта ларинготрахеита
- Одышкой (ребенку трудно сделать вдох)
Выраженность каждого из признаков зависит от степени сужения просвета гортани:
Первая степень (компенсированная). Появляется сухой кашель, который быстро сменяется «лающим». Имеется умеренная осиплость и охриплость голоса, усиливающиеся при плаче. Также при нагрузке (например, во время игры) появляется шумное и умеренно учащенное дыхание, для которого характерен затрудненный вдох (инспираторная одышка). Тогда как в покое малыш дышит спокойно.
Вторая стадия (частичной компенсации). Ребенок напуган и беспокоен. Дыхание становится шумным и слышимым на расстоянии (имеет «пилящий» характер). Одышка усиливается, причем во время дыхания умеренно раздуваются крылья носа, а также незначительно втягивается кожа над грудиной и между ребрами. Кожа вокруг губ и на кончиках пальцев синеет — признаки нехватки кислорода.
Имеется выраженная охриплость голоса даже в покое. Периодически «лающий» кашель может сменяется на навязчивый и грубый. Причем признаки могут быть как постоянными, так и появляться приступообразно.
Третья стадия (некомпенсированная). Беспокойство и запуганность ребенка сменяется периодами вялости. Одышка постоянная и выраженная: резко втягивается кожа над и под грудиной, а также — между ребрами. При этом кожа покрывается холодным потом, становится бледной.
В покое имеется выраженная осиплость голоса. Вначале кашель грубый и громкий, затем, по мере сужения просвета гортани, становится несколько тише.
Четвертая стадия. Ребенок теряет сознание, а дыхание становится поверхностным, частым и неритмичным.
Причем на практике нередко четкой грани между степенями не имеется. Кроме того, при усугублении общего состояния в течение нескольких часов гортань может быстро сужаться, приводя к развитию угрожающего для жизни состояния: приступа удушья.
Поэтому имеются показания для вызова скорой помощи, не дожидаясь ухудшения самочувствия ребенка:
- Выраженная охриплость голоса в спокойном состоянии
- Посинение кожи вокруг губ и на кончиках пальцев
- Умеренное раздувание крыльев носа, а также втяжение кожи между ребрами и над грудиной
- Появление одышки и шумного дыхания в покое
- Малыш испуган и беспокойный
- «Лающий» кашель периодически сменяется на грубый и навязчивый
Однако, чтобы не допустить развития приступа удушья, при первых симптомах ларинготрахеита лучше обратиться к врачу.
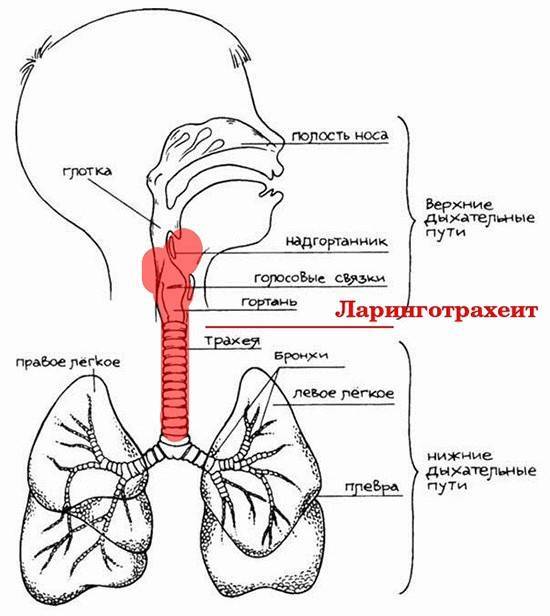
Анатомия гортани
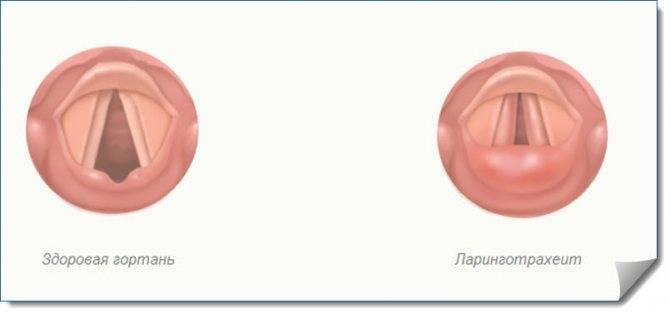
Гортань – это сложный орган, представляющий собой комплекс различных тканевых структур с развитой сетью кровеносных, лимфатических сосудов и нервов.Гортань – полый воздухоносный орган, жесткость которому придают хрящи. Сверху гортань открывается в гортаноглотку, а снизу переходит в трахею.Внутри гортань покрыта тонкой слизистой оболочкой цилиндрического мерцательного эпителия, а в местах механической нагрузки (надгортанник, задняя стенка гортани, свободные края голосовых складок) более прочным многослойным плоским эпителием.
Скелет гортани состоит из 5 главных хрящей:
- трех непарных (перстневидный, щитовидный и надгортанник);
- двух парных (черпаловидные хрящи);
Голосовые складки представляют собой два мышечно-связочных тяжа белесовато-перламутрового цвета.
Гортань обеспечивает ряд важных функций:
- дыхательную
- фонаторную (голосовую)
- защитную
- кашлевую
- отхаркивающую
- речеобразующую (она основана на дыхательной и голосовой функциях)
Проявления хронического воспаления
Симптомы хронического ларингита у детей:
- осиплость голоса;
- першение в горле;
- сухой кашель, чаще приступами;
- ощущение комка в горле;
- дискомфорт при глотании;
- изменение тембра голоса.
При обострении заболевания появляются классические симптомы острого ларингита:
- повышение температуры;
- общая слабость, головная боль;
- сухой кашель, перерастающий во влажный;
- боли в горле за счет травматизма слизистой.
В случае выраженного обострения у ребенка до 7-8 лет может сформироваться неотложное состояние — «ложный» круп. Оно характеризуется сужением просвета гортани вследствие выраженного отека слизистой. У ребенка отмечается свистящее, затрудненное дыхание, синюшный цвет лица, громкий лающий кашель3.
Причины высокой температуры
Если поднялась температура, это не всегда вызвано активностью болезнетворных микроорганизмов. У гипертермии могут быть и сугубо физиологические причины: нервное напряжение, физическая нагрузка и переедание.
Однако в большинстве случаев повышение температуры все же обусловлено иммунным ответом организма. При инфекционных и воспалительных заболеваниях гипертермия возникает как защитная реакция — за счет повышения температуры организм пытается справиться с бактериями и вирусами.
Гипертермия возникает за счет активности пирогенов. Это белковые соединения, опосредованно влияющие на центр регуляции температуры в гипоталамусе — отделе головного мозга, отвечающем за многие жизненно-важные функции организма. Пирогены делятся на две группы:
- Первичные (экзогенные). Как правило, это экзотоксины — вредные продукты жизнедеятельности бактерий и других микроорганизмов. Сюда же относят и антигены различного происхождения.
- Вторичные (эндогенные). Под действием первичных пирогенов происходит активация внутренних белковых структур, участвующих в иммунологических реакциях. Это и есть вторичные пирогены, которые в медицине принято называть цитокинами. Именно они активируют целую цепочку реакций, в результате которых гипоталамус получает сигнал, что пора повышать температуру тела и создать условия, непригодные для комфортного существования чужеродных микроорганизмов.
В условиях повышенной температуры тела многие бактерии перестают функционировать и размножаться. Однако на этом защитный эффект лихорадки не заканчивается: цитокины также стимулируют синтез и бактерицидность лейкоцитов — клеток крови, которые отвечают за иммунную защиту организма.
Список всевозможных заболеваний и патологических состояний, при которых отмечается гипертермия, достаточно обширен, поэтому здесь мы перечислим только наиболее распространенные из них.
Причинами повышения температуры чаще всего становятся следующие заболевания:
- Респираторные и очаговые — простуда, бронхит, пневмония, грипп, фарингит, ларингит, тонзиллит, синусит.
- Кишечные инфекции — дизентерия, сальмонеллез, иерсиниоз, эшерихиоз, ротавирусы, энтеровирусы, холера, ботулизм.
- Хронические инфекции: туберкулез, сифилис, хронический тонзиллит.
- Осложнения при лечении — послеоперационный период, реакция на вакцинацию, осложнения приема антибиотиков и других препаратов.
- Онкологические заболевания — фибромы, аденомы, лимфомы, лейкозы и т.д.
Причинами повышения температуры могут также стать аутоиммунные заболевания, сепсис, травмы, глистные инвазии, аллергические реакции и гормональный дисбаланс.
Особенности ларинготрахеита у детей
Острый ларинготрахеит чаще развивается у детей. Из-за особенностей строения гортани заболевание возникает в возрасте до 6 лет. Воспаление трахеи гортани чаще осложняется стенозом и обструкцией дыхательных путей.
Тяжелая обструкция наблюдается примерно у 20-40 % детей. Она вызывается скоплением мокроты в просвете гортани, которая провоцирует рефлекторный спазм гортанных мышц. Ранее это состояние называлось «ложным крупом», но теперь применяется термин «острый стенозирующий ларинготрахеит».
Развитие этого состояния часто заставляет родителей обращаться к врачам экстренной помощи, поскольку при его появлении возникают пугающие симптомы:
- ощущение нехватки воздуха;
- затрудненный вдох;
- расширение крыльев носа во время дыхания;
- свистящее дыхание;
- выраженное беспокойство или вялость;
- бледность носогубного треугольника, ушей и кончика носа (иногда появляется мраморность кожи с синюшным оттенком);
- участие в дыхании вспомогательных мышц (втяжение яремной и надключичных ямок, межреберий);
- приступы непродуктивного сухого и грубого кашля.
Эти симптомы присутствуют только тогда, когда ребенок лежит. В положении сидя или стоя они ослабевают или исчезают. В тяжелых случаях сознание становится спутанным, а дыхание — поверхностным.
Причины высокой температуры у детей
Наиболее частые причины высокой температуры у детей — инфекции (вирусные и бактериальные).
У возбудителей инфекционных заболеваний есть в составе экзогенные пирогены. При попадании в организм эти биологически активные вещества способны повышать температуру. Экзогенные пирогены вызывают выработку клетками крови и некоторыми органами эндогенных пирогенов (интерферонов, интерлейкинов). Они перестраивают работу гипоталамуса — центра терморегуляции, который расположен в головном мозге. По этой причине возникает лихорадка — повышение температуры выше 38°С в прямой кишке и выше 37,5°С под мышкой, при которой организм борется с инфекцией.
Лихорадка сама по себе не считается опасной. Она бывает при разных болезнях, чаще всего – при бактериальных и различных вирусных инфекциях, например, ОРВИ или гриппе. При этом в первые дни развития инфекций у детей может быть только высокая температура без симптомов. Есть и неинфекционные причины высокой температуры: рост зубов, перегрев на солнце. Мы расскажем лишь о наиболее частых причинах детской лихорадки. Лучше разобраться в симптомах вам также поможет наш небольшой тест.
Причины
Обычно ларинготрахеит развивается у детей, хотя могут болеть и взрослые. Зачастую ларинготрахеит является осложнением острой респираторной инфекции или возникает при снижении иммунной защиты либо в области дыхательной системы, либо всего организма в целом. Заболевания могут возникать каждое по отдельности – ларингит или трахеит, но обычно из-за особенностей строения органов протекают вместе, и дают сходные клинические проявления.
Основные причины ларинготрахеитов, это:
- респираторно-вирусные поражения (особенно опасны вирус гриппа, парагриппа и аденовирус),
- бактериальные поражения (стрептококковое или стафилококковое, туберкулезное),
- микоплазменные поражения,
- герпесные поражения,
- аллергические причины,
- химические агенты.
Провоцирующими факторами для развития ларинготрахеита являются:
- вдыхание пыльного и загазованного воздуха.
- надрывный крик,
- громкое пение,
- курение, алкоголь,
- симптомы общего переохлаждения или замерзание ног.
Симптомы хронического процесса
Хронический ларинготрахеит возникает постепенно, основные симптомы:
- нарушения голоса, от легкой дисфонии и осиплости, вплоть до полного отсутствия голоса – афонии,
- приступы кашля, провоцирующиеся смехом, холодом или глубоким дыханием,
- болезненность в области гортани и за грудиной,
- может возникать голосовое утомление (при длительном пении или разговоре).
Обострения хронического ларинготрахеита могут возникать при гормональных перестройках у женщин, при переохлаждении, после стрессов, после сильных нагрузок на связки – при крике, пении с надрывом.
При хроническом ларинготрахеите кашель обычно постоянный, с небольшим отделением мокроты, а на фоне обострений приступы кашля учащаются и мокроты становится больше. На фоне кашля, в области трахеи и гортани может быть чувство зуда и сухости.
Что делать, если препараты не помогли
Иногда родители сталкиваются с ситуацией, когда прием одного жаропонижающего не дает эффекта. Если через 2 часа после приема лекарства в нужной дозе температура не снизилась, следует дать другой жаропонижающий препарат.
Комбинируйте средства
«Можно комбинировать средства. Например дать ребенку жаропонижающее, спазмолитик и что-то из противоаллергических препаратов. Спазмолитик расширит периферические сосуды, антигистаминное средство снимет отек, жаропонижающее снизит температуру. Это тройка препаратов, которые входят в укол, который делает врач скорой помощи. Если у ребенка высокая температура, ибупрофен и парацетамол желательно чередовать, чтобы не превысить суточную дозировку. Сначала дайте ибупрофен, через 4-6 часов парацетамол, потом снова через это промежуток ибупрофен и так далее.»
Ковальчук Мария Сергеевна
эксперт
УЗ “ГССМП г. Минск”
Через 30 минут после приема парацетамола или ибупрофена можно делать обтирания водой комнатной температуры. При этом кожа должна самостоятельно высохнуть. Снижения температуры на 1–1,5 градуса достаточно для прекращения процедуры.
Если никакого эффекта не наступило, следует вызвать скорую помощь (рис. 4).
Когда нужно вызвать врача или скорую помощь
Поводом для осмотра врачом в ближайшее время должны быть:
- Возраст ребенка до 6 месяцев.
- Риски обезвоживания: понос, рвота, невозможность обеспечить адекватный питьевой режим.
- Появление сыпи на коже, что может говорить об определенном заболевании или аллергической реакции на лекарственную терапию.
- Высокая температура без симптомов в течение трех дней.
- Ухудшение самочувствия ребенка и возобновление лихорадки после временного улучшения. При таком состоянии вероятны риски осложнений вирусных инфекций.
Вызвать скорую помощь необходимо, если наблюдаются:
- повышение температуры у детей до трех месяцев, так как риск тяжелых инфекций в этом возрасте большой;
- судороги;
- нетипичный сон или нетипичный длительный плач, возбуждение;
- неукротимая рвота, профузный понос более 1-2 часов, признаки обезвоживания: сухие подгузники, сухой язык, запавшие глаза;
- прерывистое, затрудненное или слишком редкое дыхание;
- сыпь на коже, которая не бледнеет при надавливании, похожа на кровоизлияния;
- боль в животе и сильная головная боль;
- выбухание родничка;
- невозможность прижать подбородок к груди (симптом менингита).
Если высокая температура не сбивается или растет, несмотря на все принятые меры (обильное питье, прием двух жаропонижающих, обтирание водой), вызов скорой помощи также необходим.
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
Как быстро вылечить ларингит у ребенка
Лечение ларингита у детей начинается с соблюдения определенного режима, основой которого являются минимальная активность голосовых связок и постельный режим. Если голосовую активность на время лечения не получается ограничить полностью, то необходимо следить за тем, чтоб ребенок разговаривал не быстро и шепотом. При этих рекомендациях крайне низка вероятность развития дефектов в области формирующихся голосовых связок. В помещении, где пребывает заболевший ребенок, необходимо регулярное проветривание и поддерживание влажности воздуха в пределах 70%, а температуры – около 18°С. Это необходимо для облегчения дыхания и благоприятного протекания болезни. Потребляемая ребенком пища должна быть нейтральной – ни холодной, ни горячей, ни кислой. Этих же правил следует придерживаться и в отношении питья, которого должно быть максимально много. Большой объем жидкости необходим для уменьшения токсического воздействия на организм и ускоренно-облегченного прохождения этапа «лающего» кашля. Также при ларингите очень эффективны полоскания горла, ингаляции, процедуры физиотерапии. При лекарственной терапии применяется комплекс средств, состоящий из противовирусных, антибактериальных, антигистаминных, противовоспалительных, отхаркивающих и противокашлевых медпрепаратов. К вспомогательным средствам относятся спреи и аэрозоли, леденцы от кашля. Назначать медикаментозное лечение обязан врач, так как самолечение чревато осложнениями и негативными последствиями.
Симптомы
При острой форме заболевания наблюдаются следующие симптомы:
- высокая температура;
- насморк;
- першение и боль в горле;
- неприятные ощущения при глотании.
После того, как температура несколько снижается, иногда появляются признаки вирусной инфекции.
Кашель при ларинготрахеите, имеющем острую форму, сухой, в некоторых случаях «лающий». При этом больной ощущает боль за грудиной. Приступы кашля беспокоят обычно ночью и утром. В это время выделяется небольшое количество вязкой мокроты, которая постепенно становится более жидкой и обильной, и в ней появляется гной. Голос у больного становится сиплым, а гортань сухой. Появляется ощущение инородного тела и жжение.
Часто при этом состоянии увеличиваются и начинают болеть лимфатические узлы, расположенные на шее. Дыхание шумное, прослушиваются влажные хрипы в области трахеи.
Хроническая форма болезни проявляется так:
- нарушение голоса;
- кашель;
- дискомфорт за грудиной и в гортани.
Охриплость голоса может быть как периодической (возникающей обычно утром и вечером), так и постоянной. Иногда голосовая нагрузка приводит к тому, что больной ощущает усталость. Постоянная охриплость говорит о том, что голосовые связки подвергаются гипертрофическим или кератозным изменениям.
Также хроническая форма заболевания отличается постоянным кашлем с небольшим отделением мокроты. На стадии обострения наблюдаются приступы кашля с обильными мокротами.
Осложнения
Если инфекция мигрирует по респираторному каналу вниз от трахеи, это провоцирует развитие трахеобронхита и пневмонии. У детей может возникнуть бронхиолит. При этом повышается температура, наблюдаются более выраженные признаки интоксикации, кашель становится постоянным. В легких прослушиваются хрипы.
Мокрота в гортани и спазм гортанных мышц при острой форме болезни (острый стенозирующий ларинготрахеит) могут послужить причиной развития ложного крупа у ребенка. Затрудненное дыхание может вызвать приступ удушья, который чреват летальным исходом.
Так как при хронической форме заболевания слизистая оболочка постоянно раздражена, возможно развитие доброкачественного новообразования. Более того, данная форма недуга, особенно если она сопряжена с гипертрофией, иногда обусловливает развитие рака.
Источники
- Torjesen I. Covid-19: Omicron may be more transmissible than other variants and partly resistant to existing vaccines, scientists fear. BMJ. 2021 Nov 29;375:n2943. doi: 10.1136/bmj.n2943. PMID: 34845008.
- HKUMed finds Omicron SARS-CoV-2 can infect faster and better than Delta in human bronchus but with less severe infection in lung. https://www.med.hku.hk/en/news/press/20211215-omicron-sars-cov-2-infection
- Попова допустила шестизначные числа заражений COVID из-за омикрона https://www.rbc.ru/society/11/01/2022/61dd8bd19a7947ba4bee93b5
- Barrett CE, Koyama AK, Alvarez P, et al. Risk for Newly Diagnosed Diabetes >30 Days After SARS-CoV-2 Infection Among Persons Aged <18 Years — United States, March 1, 2020–June 28, 2021. MMWR Morb Mortal Wkly Rep 2022;71:59–65. DOI: http://dx.doi.org/10.15585/mmwr.mm7102e2.
Как измерить температуру ребенка:
- Подмышка ребенка должна быть чистая и сухая! Если она будет влажной, градусник покажет завышенный результат!
- Отведите руку ребенка в сторону и поместите термометр в верхнюю часть подмышки.
- Аккуратно прижмите руку к телу и держите ее прижатой во время измерения температуры.
- Оставьте термометр на месте так долго, как указано в инструкции. Некоторые цифровые термометры издают звуковые сигналы, когда измерение температуры завершено.
- Достаньте термометр. Дисплей покажет температуру тела ребенка.
- Если ваш ребенок только что принял ванну или был плотно завернут в одеяло, выждите 10-минут перед измерением температуры.
- Профессиональные инфракрасные термометры позволяют моментально измерять температуру тела. Если есть необходимость замерить температуру максимально точно, но профессионального термометра под рукой нет, наиболее точные результаты дает измерение температуры ректально.
Часто задаваемые вопросы
1. Как лечить ларингит в домашних условиях?
При неосложненном течении острого ларингита и в первые дни заболевания рекомендовано:
- обеспечить голосовой покой, исключить шепотную речь, при которой голосовые складки напрягаются еще больше
- обильное теплое питье: можно пить теплое молоко с содой, теплую минеральную дегазированную воду, чаи и морсы
- если ларингит сопровождается воспалением в горле, рекомендовано полоскание раствором ромашки или календулы, а также применение спреев, растворов или таблеток для лечения горла
- ингаляции являются основным методом лечения ларингита. Самостоятельно ингаляции можно делать только с применением физиологического раствора. Остальные препараты для ингаляций назначаются исключительно врачом.
2. Можно ли быстро вылечить ларингит?
При остром катаральном ларингите, вызванном вирусами, выздоровление возможно в течение недели
Важно вовремя обратиться к врачу и не заниматься самолечением, чтобы не усугубить состояние
3. Какие сиропы и таблетки можно принимать при ларингите?
Применение местных препаратов для лечения горла в виде таблеток для рассасывания, спреев и растворов для полоскания допустимо, только если ларингит спровоцирован заболеваниями горла. Напрямую эти формы лекарств не попадают в просвет гортани.
4. Как лечить ложный круп у ребенка?
При появлении первых симптомов крупа необходимо вызвать скорую медицинскую помощь. Только врач сможет оценить степень тяжести состояния ребенка, а также определить дальнейшую тактику лечения и наблюдения. Амбулаторное наблюдение и лечение допустимо только при 1 степени стеноза.
Самолечение и применение народных средств в данном случае исключено!
5. Пропал голос, что делать?
Необходимо обратиться к врачу-оториноларингологу, который сможет тщательно опросить пациента, собрать анамнез, определить причину появления симптомов. Врач проведет осмотр гортани и голосовых складок. Причины дисфонии могут быть разными, соответственно лечение может сильно отличаться. Возможно привлечение гастроэнтеролога, невролога и других специалистов.
Как лечить сухой кашель у взрослых
Чтобы вылечить сухой кашель, необходим комплексный подход к проблеме. Он включает в себя устранение причины этого симптома (заболевания или провоцирующих обстоятельств), выполнение всех рекомендаций врача, прием назначенных препаратов и соблюдение постельного режима в тех случаях, если кашель сопровождается высокой температурой тела
Кроме того, важно соблюдать некоторые правила, которые помогают снизить нагрузку на органы дыхания и облегчить процесс их лечения и восстановления
Влажность и свежесть
Во время лечения сухого кашля у взрослых постарайтесь сделать так, чтобы воздух в комнате был свежим и влажным. Чаще проветривайте помещение или по возможности держите форточку приоткрытой, если погода за окном позволяет это. Приток свежего воздуха снижает концентрацию болезнетворных организмов, присутствующих в воздухе комнаты. Если есть увлажнитель, включите его; влажность в помещении должна быть не меньше 50 %. Если такого прибора нет, а отопление уже включено, положите на батареи мокрые полотенца и меняйте их по мере высыхания. Подойдет и протирание пола в комнате больного очень влажной тряпкой один-два раза в день. Избавившись от сухого воздуха, вы сможете снизить вероятность пересыхания слизистой оболочки дыхательных путей и, как следствие, облегчите кашель, вызванный ее недостаточным увлажнением.
Обильное питье
Следует пить как можно больше, пусть под рукой всегда будет чашка с теплой жидкостью. Это может быть просто вода, травяной, фруктовый или черный чай, морс или знакомое всем с детства молоко со сливочным маслом. Помогает лечить сухой кашель в домашних условиях теплая вода с лимоном и медом (если нет аллергии на мед) или имбирный напиток на ночь. Температура жидкости должна быть на уровне температуры тела. Обильное питье поможет избавиться от обезвоживания или предупредить загущение мокроты в бронхах, вызванное недостатком жидкости.
Лекарственные средства
В состав многих средств для лечения сухого кашля входят вещества для разжижения мокроты или облегчения отхаркивания. Если, как в случае с сиропом от кашля Доктор МОМ, препараты сделаны на основе лекарственных трав, то они дают мало побочных эффектов, и принимать такие средства можно на протяжении длительного времени. Сочетание 10 лекарственных трав действует разнонаправленно.
Специальные упражнения
Кроме приема средств, для терапии сильного кашля можно использовать методы, помогающие органам дыхания более эффективно справляться с ним. Существует целый комплекс упражнений, называемый «постуральный дренаж». Он проводится по рекомендации врача и включает в себя особые дыхательные и дренажные упражнения, помогающие отхождению мокроты. Еще один метод – перкуссионный массаж – улучшает кровообращение и облегчает выведение мокроты из бронхов. Такое вспомогательное лечение рекомендуется взрослым и особенно детям.
Табу при ларинготрахеите
Не начинайте самостоятельно лечить ребенка, поскольку ваши действия могут усилить сужение просвета гортани.
Чего нельзя делать?
- Применять масляные ингаляции, ибо они усиливают отек слизистой гортани.
- Ставить горчичники на грудную клетку, они увеличивают приток крови к грудной клетке и проницаемость сосудов.
- Проводить горячие паровые ингаляции (чайник с горячей водой, дыхание над вареной картошкой), если ребенок слишком мал. Поскольку можно вызвать ожог слизистой оболочки полости рта и глотки.
Кроме того, исключите из питания пищевые аллергены (мед, малиновое варенье и так далее), если ребенок склонен к аллергическим реакциям.
ИРС®19 в лечении и профилактике проблемы
При хроническом ларингите в детском возрасте отмечается снижение иммунной функции слизистой оболочки гортани1
Поэтому при лечении хронического ларингита важно снизить риск последующих заражений. Помощником в этом может стать назальный спрей ИРС19
Препарат показан для лечения острого и хронического ларингита, а также для профилактики хронического
ларингита и других хронических заболеваний верхних дыхательных путей5. Он начинает действовать сразу после попадания на слизистую носа, активируя местный иммунитет слизистой. В носу формируется защита от вирусов и бактерий. Ведь ИРС19 содержит 18 лизатов бактерий – продукты распада микроорганизмов, наиболее часто вызывающие острые и хронические заболевания верхних дыхательных путей и бронхов7.
Принципы лечения заболевания
Терапия должна быть направлена на устранение возбудителя инфекции, восстановление функций слизистой оболочки гортани, восстановление защитных свойств эпителия гортани. Так как лечить хронический ларингит у детей нужно от нескольких недель до нескольких месяцев, следует избегать других респираторных инфекций.
Лекарственная терапия:
- Антибиотики при обострении ларингита для уничтожения бактериального возбудителя инфекции.
- Антигистаминные препараты второго поколения при аллергической природе заболевания.
- Кортикостероиды в обострении воспаления для снятия отека и купирования «ложного» крупа.
- Муколитические препараты местного (ингаляционного) и системного применения.
- Ингаляционная терапия для воздействия непосредственно на слизистую оболочку гортани. Можно проводить с использованием указанных групп препаратов. Также рекомендованы ингаляции с минеральной водой.
- Местные иммуномодуляторы для включения собственной иммунной защиты слизистой оболочки гортани4.
Помимо приема медикаментов, нужно помнить о щадящем режиме для носовых связок. Ребенку нельзя напрягать голосовые связки, особенно криками или шепотом. Рекомендуется избегать любых дыхательных раздражителей: аллергенов, пыли, дыма, химикатов. Питание также должно быть щадящим. Также необходимо соблюдение режима влажности в помещении, где находится ребенок. Пересушенный воздух способствует формированию микротрещин на слизистой с их последующим инфицированием.
Хирургическое лечение в детском возрасте показано редко, только при агрессивных и быстро прогрессирующих формах заболевания1.