Симптомы розового лишая
Если человек заболевает розовым лишаем, на его коже появляется сыпь. За несколько дней до этого он может чувствовать недомогание. Сыпь может выглядеть по-разному: течение болезни индивидуально и зависит от ее формы.
Классическая форма заболевания
За 1-2 дня до появления сыпи человек может чувствовать боль в горле, слабость, легкую тошноту. У него может повышаться температура, могут увеличиваться лимфатические узлы. Первой появляется материнская бляшка — крупное розовое или коричневое пятно округлой формы. У него четкие границы, поверхность может шелушиться. Диаметр пятна — до 5 см. Возможно появление сразу двух или нескольких пятен на коже груди, живота или спины, реже — на других участках (рис. 2).
Через несколько дней появляется мелкая сыпь из пятен до 2 см или бугорков. Высыпания могут распространяться вдоль линий Лангера, по которым натянута кожа (рис. 3). Зуд появляется не всегда.
Атипичные формы заболевания
Иногда болезнь проявляется не так, как обычно. Среди более редких форм розового лишая:
- Геморрагический. На коже появляются участки покраснения. Эти пятна не имеют четкой формы или выраженных границ. Возможно поражение слизистой полости рта.
- Уртикарный. Выглядит как крапивница: пятна похожи на волдыри, возвышаются над поверхностью кожи. Высыпания сильно зудят.
- Везикулярный. На коже появляются зудящие мелкие пузырьки (диаметр до 0,6 см). Чаще они покрывают волосистую часть головы. Могут образовываться на коже стоп или ладоней.
- Фолликулярный. Мелкие высыпания сливаются, образуя округлые бляшки. Часто такая сыпь дополняет классическую форму розового лишая.
- Обезглавленный. Появляются только вторичные мелкие высыпания, а материнская бляшка не образуется. Чаще встречается у детей.
- Гигантский. На коже образуются бляшки очень большого размера: 5-7 см в диаметре или больше. Цвет розовый, с красным обрамлением.
- Папулезный. Встречается редко, чаще у беременных женщин и детей. На коже образуется множество мелких бугорков диаметром до 1-2 мм.
- Подобный мультиформной эритеме. При этой форме классические симптомы дополняются образованием на коже очагов в виде мишеней.
- Акральный. Сыпь появляется не на туловище, а на руках или ногах.
- Кольцевидный окаймленный. Крупные высыпания округлой формы, локализованные в паховой или подмышечной области.Инверсный. Красная сыпь, локализованная в области подколенных ямок, локтевых сгибов, подмышечных впадин, паха.
- Гипопигментный. Форма заболевания у смуглых, темнокожих людей, при которой бляшки выглядят светлее, чем кожа, и имеют розовый или белесый оттенок (рис. 4).
- Поражения слизистой полости рта. Эрозии или покраснения на слизистой. Обычно они не болят, не зудят, нет признаков воспалительного процесса.
- Крайне редко встречается односторонний розовый лишай, при котором сыпь появляется только на одной стороне тела.
Рецидивный розовый лишай
Возникает крайне редко. При этой форме высыпания появляются на коже повторно, после того, как сыпь уже прошла или была вылечена. Симптомы — такие же, как у первого обострения розового лишая: образование материнской бляшки, распространение сыпи и постепенное выздоровление.
Патогенез розового лишая
Как мы уже говорили ранее, механизм образования сыпи на коже неизвестен. Считается, что заболевание вызывает вирусная инфекция (герпесвирус или неизвестный возбудитель). Вирус герпеса седьмого типа считается наиболее вероятным возбудителем розового лишая. Это подтверждают результаты исследований с использованием ПЦР-диагностики, однако у части носителей этого вируса дерматоз не появляется.
Появление сыпи связывают со снижением иммунитета после простуды, гриппа и других сезонных заболеваний. У болезни есть предвестники, симптомы, которые появляются на продромальной стадии, до высыпаний на коже. Это боль в горле, увеличение лимфатических узлов, недомогание.
Лишай опоясывающий
Вызывается вирусом, до поры «дремлющим» в организме человека. Проявляется в виде наполненных жидкостью пузырьков, расположенных обычно в межреберной части тела. Сопутствующие симптомы опоясывающего лишая: боль (причина в поражении межреберных нервных окончаний) и зуд кожи в районе поражения; иногда повышенная температура с ознобом, головные боли.
Лечение опоясывающего лишая комплексное. Поскольку пузырьки при опоясывающем лишае лопаются, их изначально обрабатывают зеленкой. А для смазывания образующейся на их месте корочки используют дерматоловую мазь. Параллельно врач может назначить прием жаропонижающих, обезболивающих и противовирусных препаратов, кварцевую и лазерную терапию.
Откуда может взяться лишай у собаки
Стригущий лишай является инфекционным заболеванием, которое возбуждается грибком под названием “трихофитон”. Поскольку данный грибок очень живучий, его споры можно встретить где угодно, даже в домашних условиях.
Ошибочным мнением является то, что лишай зимой пройдет или не появится на теле животного, поскольку грибок имеет свойство выживать в самых экстремальных условиях.
Есть и еще одно частое заблуждение. Некоторые считают, что подвержены этому заболеванию только длинношерстные породы. Это не так. И короткошерстные, и среднешерстные, и даже бесшерстные подвержены заражению стригущим лишаем совершенно в одинаковой степени.
Как происходит заражение
- При контакте здорового животного с зараженным;
- При кормлении здорового животного из миски больного;
- При выгуливании собаки на зараженной спорами грибка территории.
Стоит отметить, что лишай чаще всего появляется у собак, чей иммунитет ослаблен. Это могут быть старые животные, щенки, собаки с перенесенными заболеваниями и так далее.
Фото наружных проявлений
Давайте посмотрим, как выглядит проявление стригущего лишая на коже собаки. Прежде всего посмотрим, как выглядит начальная стадия заболевания.
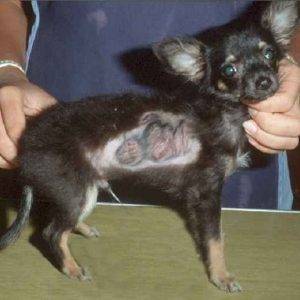
Далее уже более запущенный этап.
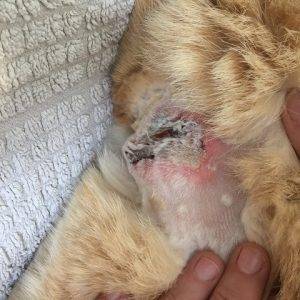
Симптомы
После заражения животного, наглядное проявление начинается не сразу. Это может произойти через несколько дней или даже недель. Все будет зависеть от иммунитета и индивидуальных особенностей организма.
Поначалу место заражения будет покрываться красной сыпью, которая сопровождается большим зудом. Внимательные хозяева могут увидеть симптомы лишая по изменению поведения животного. Так, собака начнет нервничать, часто чесаться в одном и том же месте, также может уменьшиться аппетит.
Самым основным признаком заболевания у собаки является появление плесени на теле. Кожа возле плесени будет шелушиться или покрываться корочкой. Расчёсывать или царапать место заражения нельзя, поскольку это может грозить появлением гнойников и инфекционных заболеваний.
Если вовремя не начать лечение, то у собаки может начаться активное выпадение шерсти и снижение иммунитета.
Профилактика
Многие считают, что если вовремя сделать собаке прививку, то можно уберечь её от лишая в будущем. Как правило, вакцинируют два раза, второй раз делают вакцинацию через 2 недели, после первой прививки.
Так вот, прививка от стригущего лишая есть ни что иное, как фикция. Никакого эффекта в борьбе с заболеванием она не дает. Более того, можно нанести серьезный вред собаке подобной профилактикой.
Нужно помнить, что возбудителем стригущего лишая является грибок, а не вирус и не бактерии. Никакого иммунитета против грибковых заболеваний не существует. Таким образом делаем простой вывод — не нужно ничего делать, пока собака не заболеет. Тогда и будем ее лечить, благо действенных препаратов на текущий момент предостаточно.
Как вылечить лишай
Самое время поговорить о том, чем лечить это заболевание. Лечится лишай с помощью противогрибковых препаратов и прежде всего мазей. В ветеринарной практике на текущий момент используют Зоомиколь, Юглон и Дерматол. Также, в дополнение к ним можно применить Миконазол, хоть и считается, что эта мазь для людей.
При нанесении мази нужно шерсть возле очага заболевания состричь, чтобы лекарство могло попасть к самому очагу.
Специалистами, в запущенных случаях, для лечения лишая могут назначаться не только мази, но и антибиотики. Кроме того, хороший терапевтический эффект обеспечивает Нистатин. Достаточно дать собаке одну таблетку в течение суток.
Теоретически в место мази можно использовать раствор йода или салициловой кислоты, но только в случае отсутствия необходимых мазей в аптеке.
Заключение
Таким образом, лишай – достаточно коварное инфекционное заболевание, которое опасно как для самого животного, так и для человека. С лечением животного затягивать не стоит, особенно если в доме есть дети и люди со слабым иммунитетом. В случае обнаружения лишая собаку нужно сразу изолировать и промыть все вещи, к которым она прикасалась.
Патогенез красного плоского лишая
Известно, что болезнь возникает из-за нарушений в работе иммунной системы. Основная причина — аутоиммунная реакция, которую запускает неизвестный антиген. Это вещество, которое организм воспринимает как чужеродное. Это может быть аллерген, компонент лекарства, вирус. Этот антиген провоцирует активацию иммунных клеток Т-лимфоцитов и их миграцию в кожу. Лимфоциты продуцируют цитокины, и в результате этого на участках слизистых или кожи начинается апоптоз — гибель клеток кожи без воспалительного процесса. В норме функцией апоптоза является устранение “старых”, дефектных, поврежденных или больных клеток, но при аутоиммунных нарушениях вместо этого происходит гибель здоровых клеток. В результате на слизистой или на коже появляются высыпания, эти участки могут зудеть или болеть.
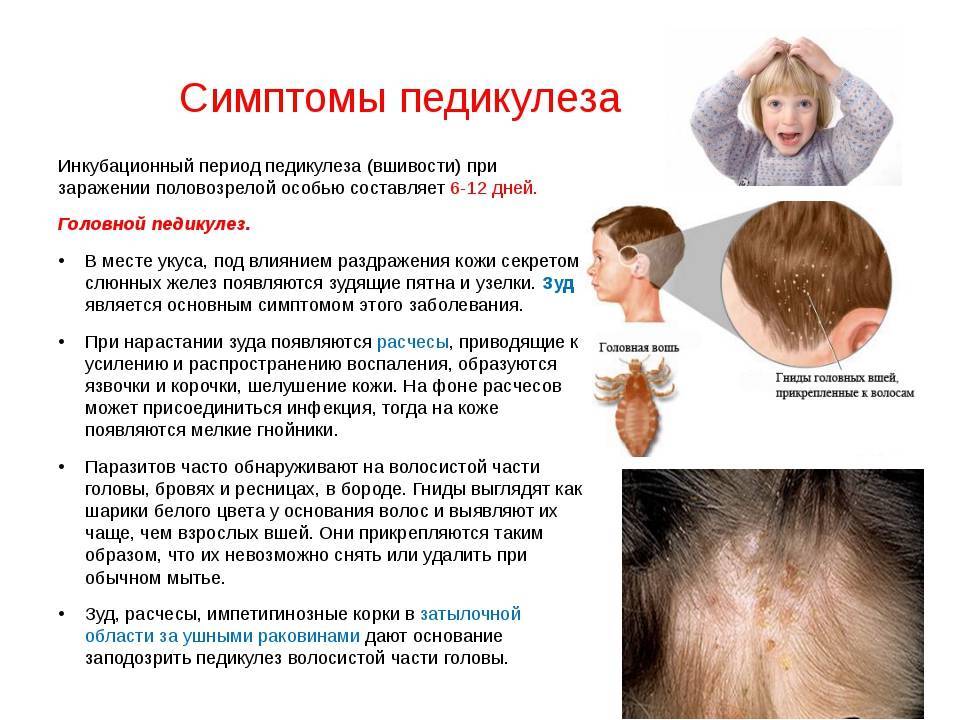
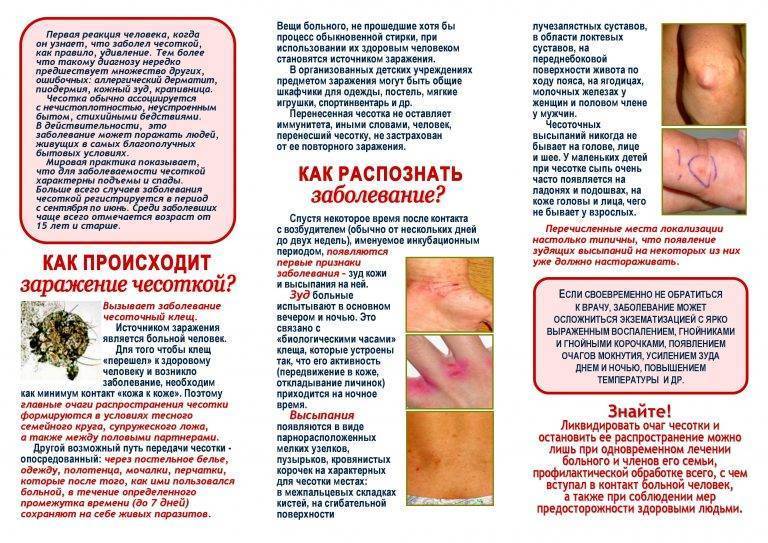
Как передается стригущий лишай?
Передается лишай двумя путями:
- от больного животного – зоонозный с инкубационным периодом в неделю;
- от зараженного человека – антропонозный с инкубационным периодом до 6 недель.
В группе риска находятся дети, поскольку они наиболее часто контактируют с переносчиками возбудителей данного заболевания – кошками и собаками. Детская кожа характеризуется невысокой плотностью рогового слоя, слабыми защитными свойствами водно-липидной мантии. Роговой слой предупреждает внедрение грибка в слои кожи, поскольку его споры располагаются между роговыми чешуйками, а водно-липидная мантия образует барьер для проникновения патогенов.
Также инфекция передается при несоблюдении норм индивидуальной гигиены и использованием чужих личных принадлежностей, содержащих споры грибка (шапки, расчески, постельное белье и др.).
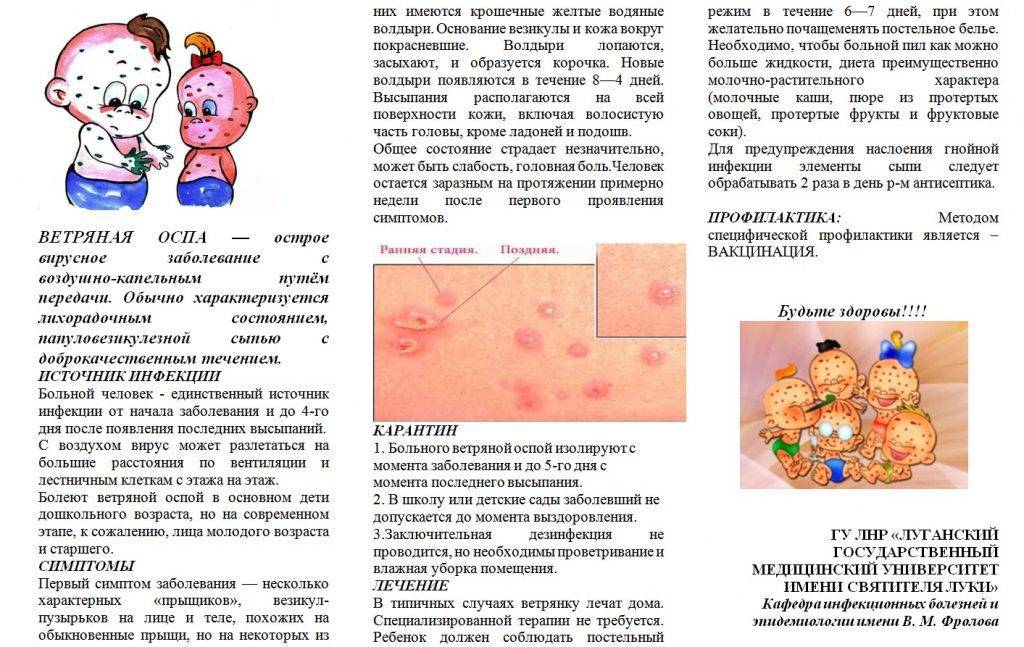
Ветрянка — это действительно оспа?
Термин «ветряная оспа» — лишь отголосок заблуждений медицины прошлого. Из-за схожих симптомов средневековые врачи посчитали это заболевание разновидностью натуральной (черной) оспы. В начале XX века стало понятно, что возбудители двух болезней не имеют родственных связей, но было уже поздно — название устоялось, и менять его никто не стал.
Причиной ветрянки у детей является вирус варицелла-зостер. Он относится к герпесвирусам, и это знание полезно не только для общей эрудиции. Некоторые лекарства и методы, разработанные для лечения простого герпеса, эффективны и против ветряной оспы тоже.
Вирус варицелла-зостер интересен еще и тем, что вызывает целых два заболевания. Кроме детской ветрянки он виновен в появлении опоясывающего лишая у взрослых, чаще всего пожилых людей с ослабленным иммунитетом. Так что будьте осторожны и внимательны! Если заболевшая опоясывающим лишаем бабушка нянчится с малышом, он может подхватить ветрянку. И наоборот, если ребенок болеет или недавно привит от ветряной оспы, у бабушки может неожиданно появиться лишай.
Самолечение: последствия и опасности
Расчесывание сыпи может привести к формированию рубцов на коже. Фото: LaCameraChiara / Depositphotos
Лечение лишая без помощи врачей чаще всего оказывается неэффективным — самостоятельно установить точную причину болезни практически невозможно. Самолечение может быть также опасным — например, ошибочный прием антибиотиков при герпетическом лишае не только влияет на проявление вирусного заболевания, но и становится причиной токсического действия на организм и развития антибиотикорезистентности в будущем. Частое осложнение опоясывающего лишая — постгерпетическая невралгия. При несвоевременном обращении к врачу любой из вариантов болезни может прогрессировать, тяжелее поддаваться лечению, переходить в форму хронической патологии и становиться причиной формирования необратимых изменений на коже — рубцов.
Лечение розового лишая
Для устранения заболевания дерматолог прописывает мази, кремы и таблетки. К ним относятся:
- Ацикловир. Он используется для того, чтобы угнетать возбудителей патологии. Наносить крем или мазь специалисты советуют каждые 4 часа. Можно принимать лекарство в таблетках.
- Флуцинар. Снижает образование аллергии, используется для наружного применения.
- Синафлан. Лекарство антигистаминное, прописывают его при появлении лишая у детей с 3-х лет и взрослым. Больше 7 дней применять не рекомендуется.
- Локоид. Помогает при аллергии для женщин, при вскармливании ребенка грудью.
- Лоринден. Восстанавливает иммунитет, обновляет дрему, ускорят процесс заживления.
- Мази салициловая и цинковая. Они оказывают антисептическое воздействие, не допускают новых высыпаний на коже, пятна подсыхают очень быстро.
Дерматологи для терапии прописывают противовирусные и антигистаминные лекарства. Если патология появилась в результате инфекции, назначают антибактериальные препараты. Гормональные выписывают в тяжелых случаях, если заболевание осложняется другими хроническими болезнями.
При продолжительном лишае пациентам прописывают противовирусные препараты, рекомендуется обработка пятен салициловым спиртом, а также применение мазей.
При симптомах интоксикации, как вспомогательное лекарство, врач прописывает уголь активированный.
Антигистаминные препараты врач прописывает во время терапии. К ним относятся кларитин, тавегил, лоратадин, супрастин. Прием лекарств возможен только по рекомендации врача.
Почему вам стоит обратиться в нашу клинику?
Врачи дерматолога высшей категории
Опытные специалисты дерматологи в Москве. Опыт работы специалистов от 15 лет.
Современное оборудование
Современное оборудование от лучших мировых производителей.
Оборудование экспертного класса
УЗИ проводится на оборудовании экспертного класса, производства General Electric, SONY, Mindray.
Анализы и УЗИ в день обращения
Анализы, рентген, УЗИ с расшифровкой, перевязки в день обращения в Москве.
Консультации для взрослых и детей
Сеть дерматологических клиник по Москве. Клиники рядом с метро.
Опытные врачи
Наши опытные врачи со стажем от 15 лет. Кандидаты медицинских наук.
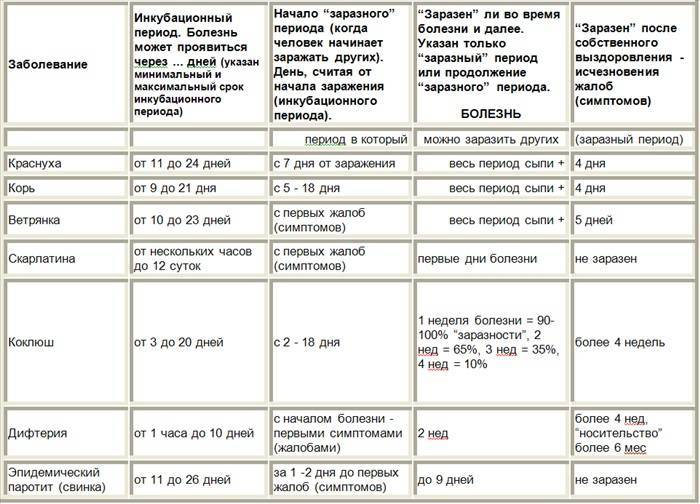
Виды лишая у детей
То, как проявляется лишай на коже детей, зависит от вида этого заболевания.
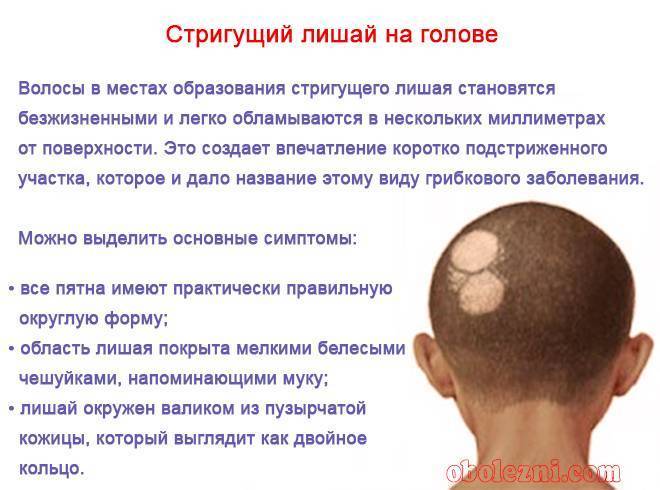
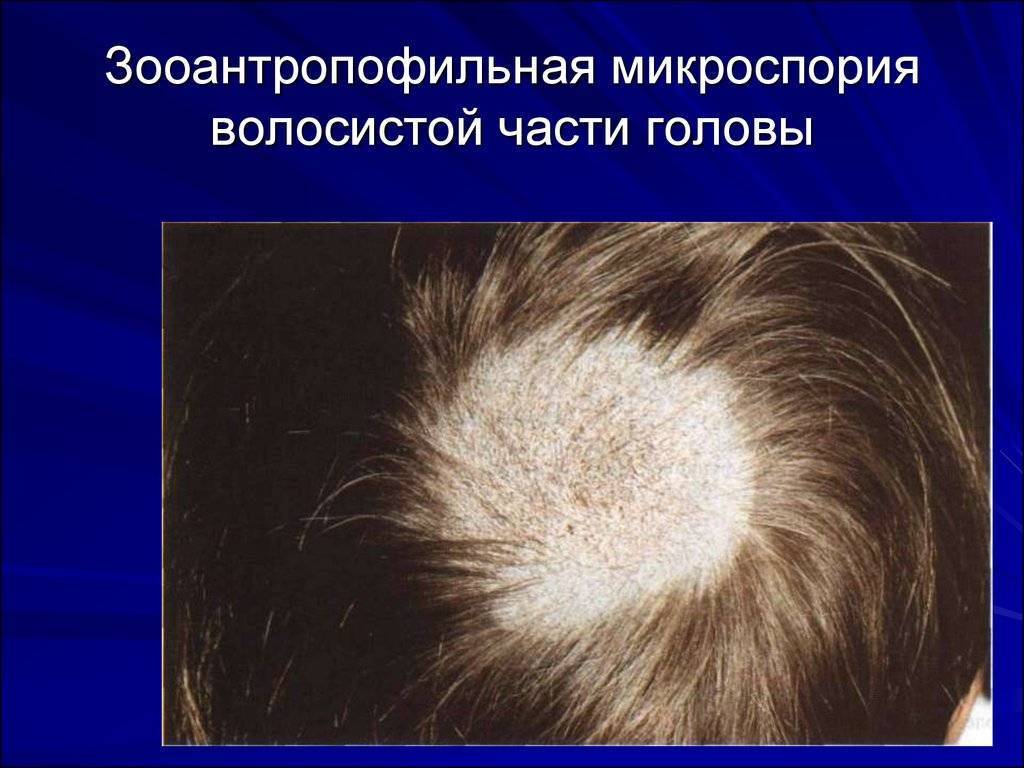
Стригущий лишай
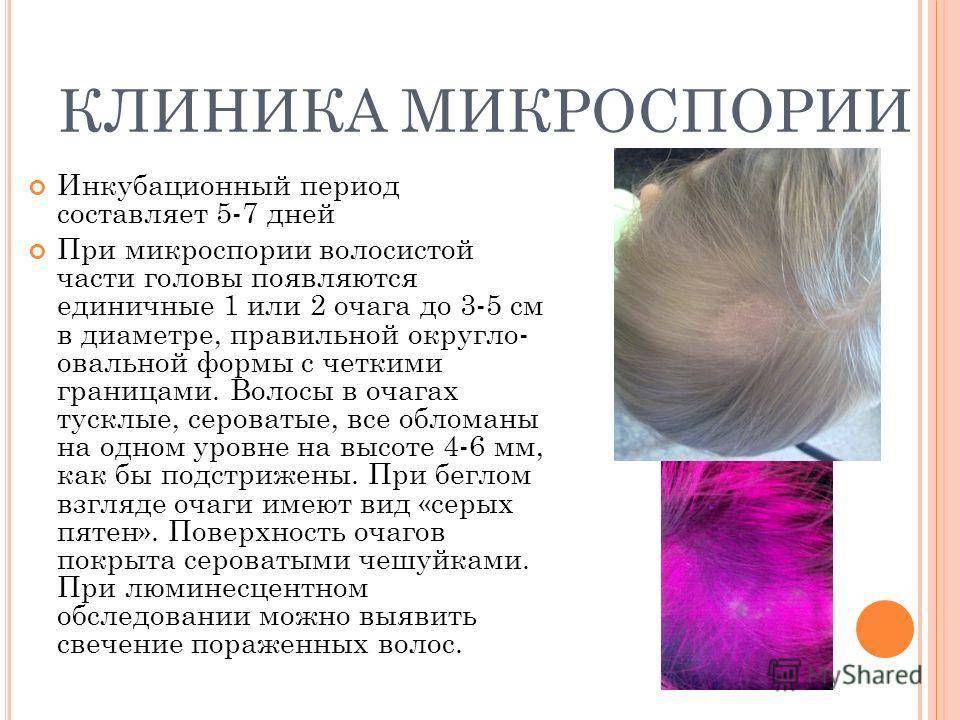
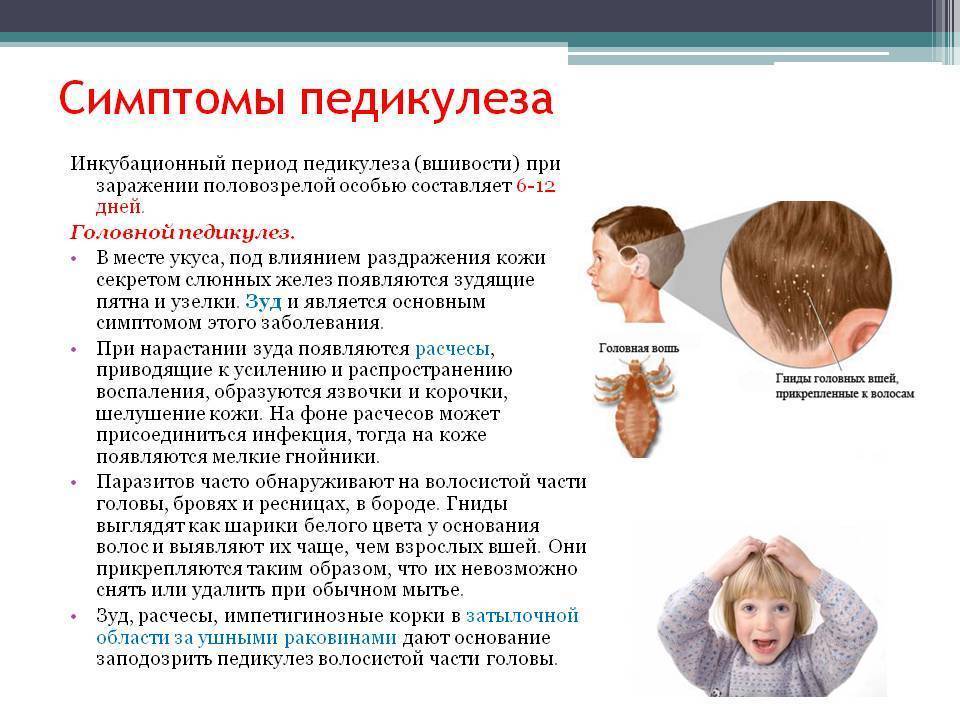
Самый распространенный вид, имеет грибковую природу. Воздействию патологии подвергаются ногти, кожа, волосы. Эта форма патологии имеет у детей инкубационный период от одной до шести недель. Клиническая картина: красноватые пятна – овальные и круглые, – покрытые чешуйками кожи и корочками. Болезнь характеризуется сильным шелушением, жжением и зудом. Если поражена голова, то формируются очаги облысения. В пределах кожных пятен волосы выглядят обломанными на уровне до восьми миллиметров от поверхности головы. Иногда повышается температура тела, опухают лимфоузлы, снижается аппетит.
Эта форма болезни осложняется тем, что внешние признаки и лечение откладываются, по сравнению с моментом заражения. Если причина – это заражение от животного, то проявления болезни могут отсутствовать до недели. Если заражение произошло от другого ребенка, то инкубационный период длится до полутора месяцев. Чем лечить стригущий лишай, определяет врач после того, как будет уточнен вид грибка у ребенка. Обычно лечение проходит в домашних условиях, но иногда необходимо пребывание в стационаре.
Розовый
Появляется на теле (на спине, животе, груди, боках, плечах). Сначала появляется ярко-розовое пятно диаметром до пяти сантиметров. Через одну-полторы недели от него распространяются мелкие высыпания. Форма – овальная. В центре пятен кожа шелушится, вокруг них – красный контур. Обычно сыпь локализуется в естественных кожных складках. Зуд обычно умеренный. Высыпания удерживаются до полутора месяцев, потом проходят без следа
Важно предотвратить их травмирование, вследствие чего может быть занесена инфекция
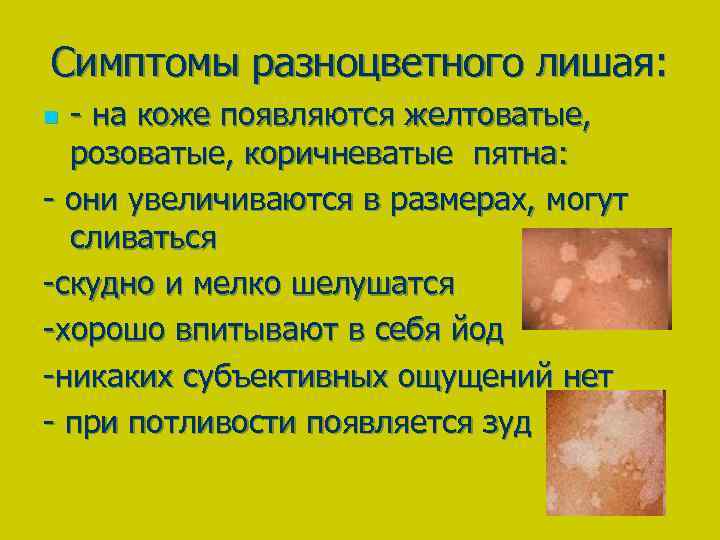
Разноцветный
Чаще всего разноцветный лишай поражает верхнюю часть тела, волосистую часть головы и лицо ребенка. Сначала около волосяных луковиц формируются точки желтого оттенка, потом они вырастают до пятен, цвет которых – от розоватого до коричневого с желтым оттенком. Сверху пятна покрыты чешуйками. Постепенно они разрастаются и могут сливаться в обширные элементы. Цвет может стать бурым.
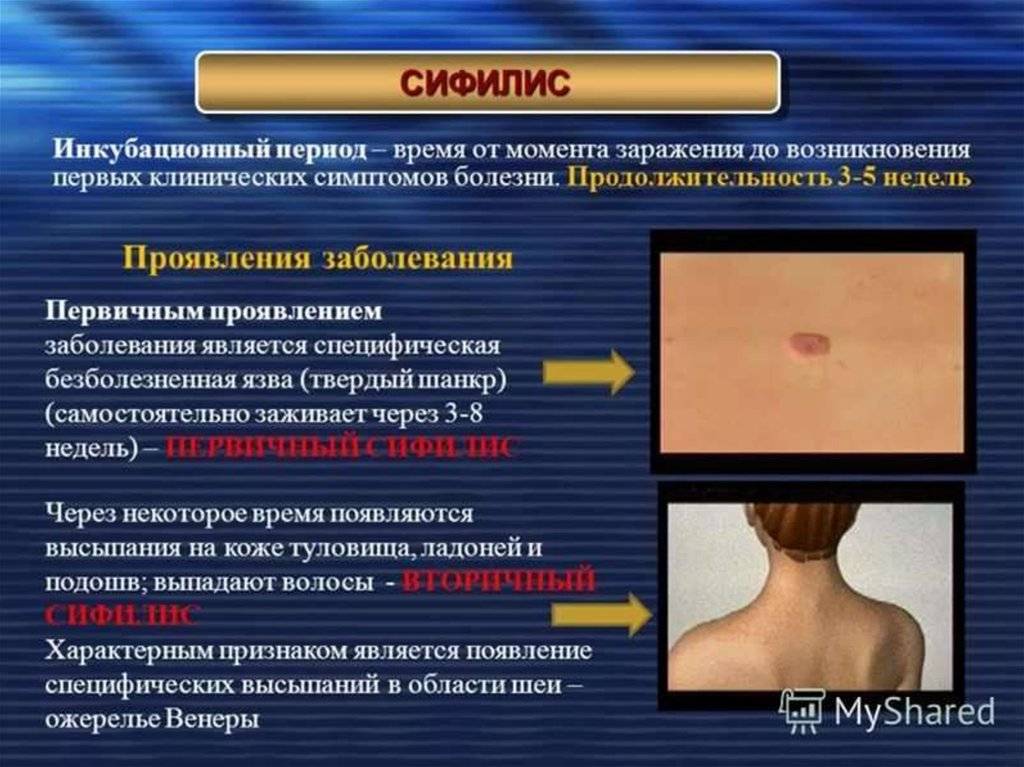
Вторичный сифилис
Вторичный сифилис. Для этой стадии характерно образование на туловище яркой сыпи. Высыпания могут выглядеть как дерматиты (кожные, аллергические заболевания ), поэтому при появлении сыпи обязательно требуется консультация врача – дерматовенеролога. Язвочка заживает самостоятельно, бесследно или оставляя рубчик, не беспокоит и проходит спустя пару недель даже без лечения. Но анализы крови на сифилис становятся резко положительными. От момента заражения проходит 1.5 — 2 месяца, а человек болеет и не знает об этом.
Далее, сыпь на теле проходит самостоятельно и больного человека вводит в заблуждение, высыпания прошли, язвочки нет – ЗДОРОВ! Но, через 1-2 месяца сифилитическая картина повторяется с новой силой: сифилитическая ангина, полиаденит (все лимфатические узлы увеличиваются и болезненны), температура повышается, появляется общая слабость, сыпь на теле ( менее яркая ), на ладонях и на подошвах – папулы, выпадение волос и т.д. Бледная трепонема начинает внедряться во все внутренние органы и системы, не оставляя им шанса нормально функционировать.
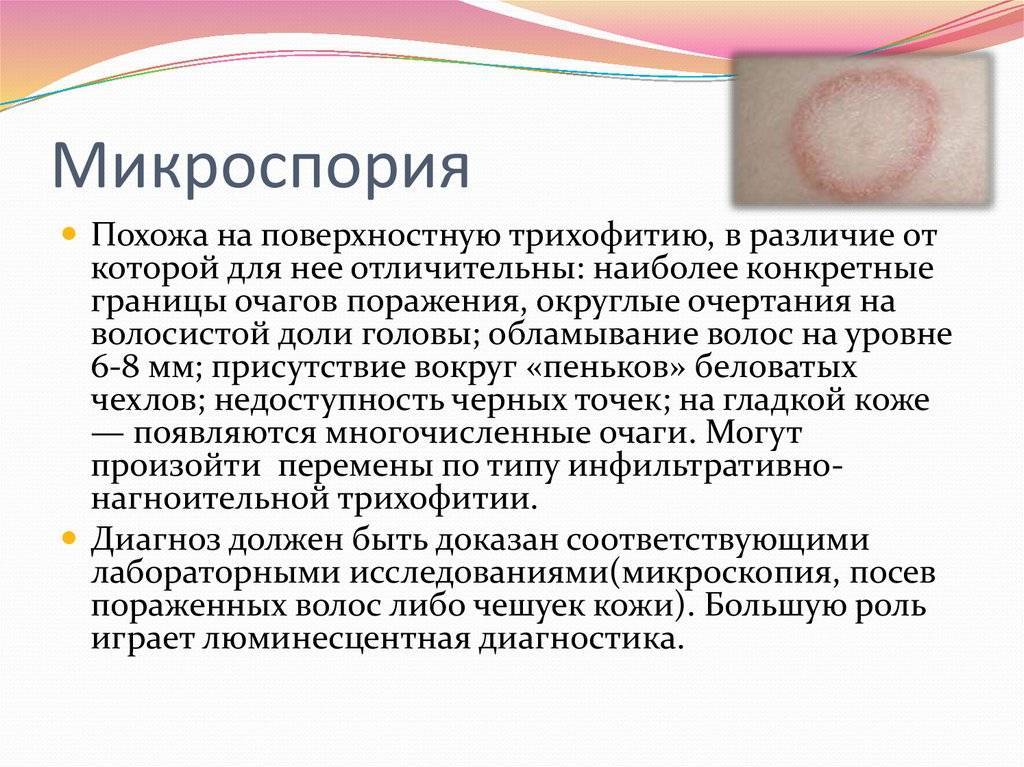
Что такое стригущий лишай?
Стригущий лишай – это инфекционное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans, он входит в группу лишаев, которые поражают преимущественно кожу, волосы и ногти. Это инфекционная дерматологическая патология, вызываемая грибками-дерматофитами. Её также называют дерматомикозом, паршой, микро- и дерматофитозом.
Врачи выделяют несколько видов стригущего лишая, в зависимости от локализации, характера течения и возбудителя.
Основными типами заболевания являются:
- хронический или стригущий лишай гладкой кожи;
- поверхностный;
- стригущий лишай ногтевой пластины;
- инфильтративно-нагноительный.
Поскольку стригущий лишай вызывается двумя видами грибков, в медицине он диагностируется как микроспория и трихофития. Данные грибы обладают стойкой патогенностью, ярко выраженной вирулентностью и нередко вызывают острые по течению и разнообразные по клиническим проявлениям заболевания.
Заболевание, вызываемое грибами рода Microsporum canis – это микроспория. В зависимости от локализации, бывает микроспория гладкой кожи и микроспория волосистой части головы.
Трихофития обусловлена активностью дерматофита Trichophyton tonsurans, который при антропонозном пути заражения вызывает воспаление волосистой части головы и гладкой кожи, а при зоотропонозном – воспаление в глубоких слоях дермы, сопровождающееся нагноением.
Не всегда наличие спор грибка провоцирует поражение кожи и её придатков. Переходу гриба из неактивного состояния в патогенное способствуют обменные и эндокринные нарушения, иммунные заболевания, гиповитаминоз или вегетососудистая дистония. Данное усиление патогенности дерматофитов провоцирует обострение воспалительных процессов, распространение гриба с током крови и лимфы.
Заболевание слабо выражено при развитии скрытой инфекции и при локализации на ранее пораженных участках, а высокая вирулентность грибка формируется во время рецидива, постепенно уменьшаясь в процессе течения инфекции.
Симптомы стригущего лишая: По завершению инкубационного периода, на коже появляются зудящие кольцевидные пятна красно-розового цвета, на поверхности которых появляются пузырьки, после которых остается корка и шелушение. Волосы в месте поражения ломаются и выпадают.
В норме иммунная система способна справиться с возбудителем патологии и предотвратить его активность, но существует ряд факторов, повышающих риск возникновения стригущего лишая, а именно:
- микротравмы кожи;
- недостаток витаминов и микроэлементов;
- длительный контакт с источником заражения;
- высокие влажность и температура воздуха;
- обострение хронических заболеваний и др.
В ситуации, когда дома находится взрослый или ребенок с лишаем необходимо соблюдать меры профилактики, уменьшающие вероятность её распространения, а именно:
- пользоваться отдельными полотенцами и постельным бельем;
- тщательно мыть руки с мылом, особенно, если прикасались к вещам больного;
- использовать перчатки, касаясь очагов заболевания;
- проходить осмотр и сдавать анализы на выявление патогенов и др.
Основным методом диагностики стригущего лишая является применение лампы Вуда, под светом которой пораженные участки приобретают характерное зеленоватое свечение. Для подтверждения диагноза эффективны микроскопическое исследование и посев чешуек кожи и волос.
Своевременная диагностика и правильно подобранная схема терапии позволяют результативно устранить стригущий лишай у детей и взрослых, предупреждая его распространение. Патология склонна к рецидиву, так как наличие спор жизнеспособных грибов может вызвать повторное поражение
Крайне важно довести до конца курс лечения и выполнять все рекомендации врача
Демодекоз у мужчин
Демодекозная инфекция встречается как у женщин, так и у мужчин, вне зависимости от возраста или расовой принадлежности. Она не имеет отличительных особенностей в течении, прогнозе, симптоматике и причинах развития. Терапия назначается в индивидуальном порядке, но, как правило, является одинаковой для всех гендеров. Отличия могут касаться только дозировки лекарственных средств.
Демодекоз у женщин
Согласно статистическим данным, женщины болеют демодекозом в 4 раза чаще, чем мужчины. Научного объяснения этим сведениям нет, но многие склоняются к гормональной теории. Она основана на том, что вследствие регулярного всплеска гормонов (менструальный цикл, беременность), представительницы женского пола больше склонны к стрессам и иммунодефицитным состояниям. Клиническая картина заболевания является стандартной и включает в себя:
- Кожная сыпь разной степени выраженности;
- Зуд, болезненность и дискомфорт в поврежденном месте;
- Повышенная выработка кожного сала;
- Боль в глазах, ощущение инородного тела.
Схема лечения демодекоза для женщин является стандартной. Она состоит из диеты, длительного приема медикаментов и использования специальных уходовых средств (масла, лосьоны, крема и прочее) для профилактики рецидива и закрепления терапевтического результата.
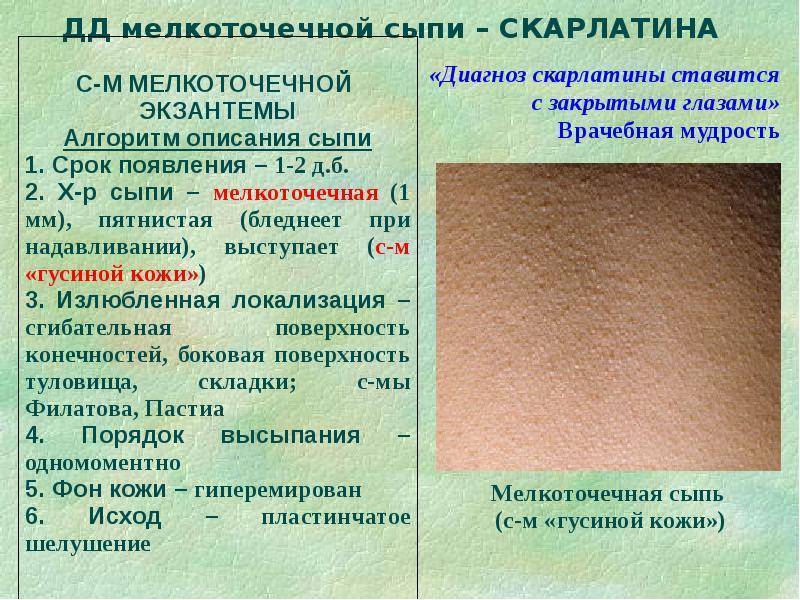
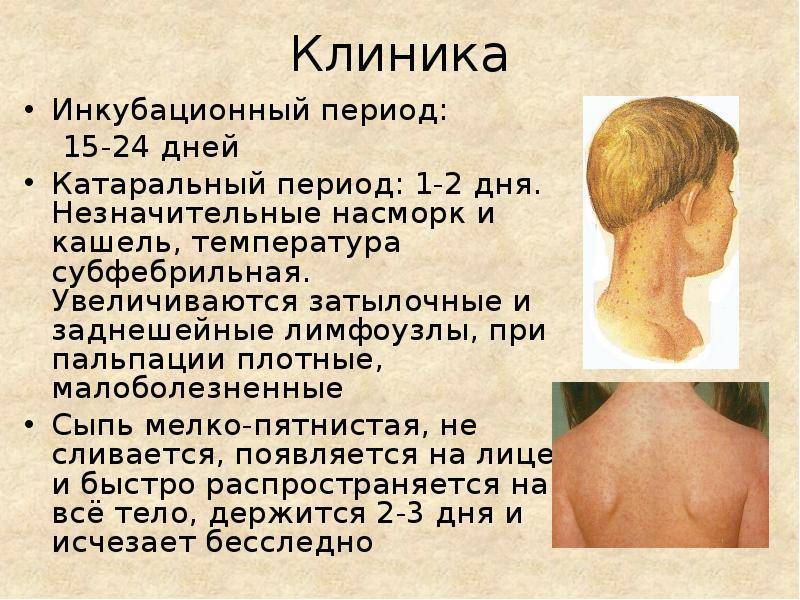
Что это такое
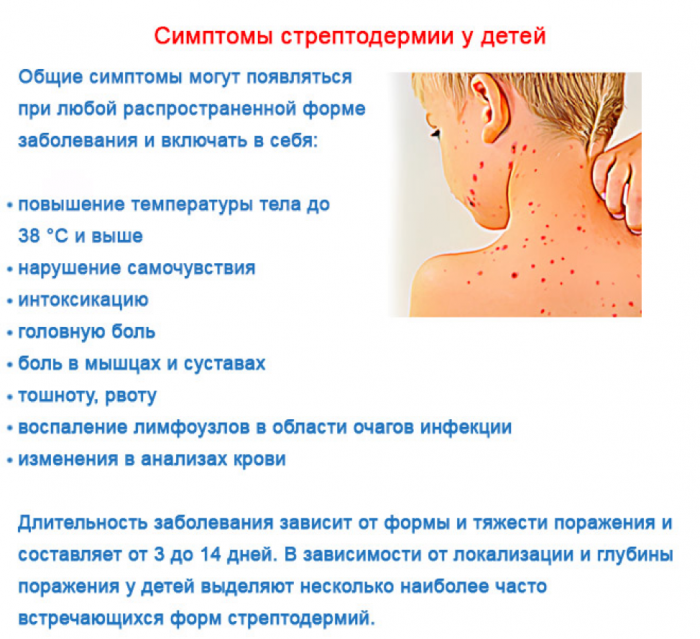
Скарлатина представляет собой инфекционное заболевание, которое вызывают болезнетворные бактерии — пиогенные стрептококки. Они провоцируют местные воспалительные изменения в миндалинах и области зева. Также данная группа микроорганизмов в ходе жизнедеятельности выделяет в кровь ядовитые вещества (токсины), самым сильным из которых является эритрогенный (скарлатинозный) токсин.
Насколько опасен токсин стрептококков
Токсин приводит к патологическим изменениям во всех органах, в том числе на коже и слизистых оболочках, расширяются мелкие сосуды, что является причиной появления характерной сыпи. Происходит нарушение процессов кератинизации в поверхностном слое кожи (эпидермисе) — кожа сильно шелушится и отслаивается. Токсин также повреждает эритроциты и другие клетки, вызывая лихорадку, слабость и другие симптомы интоксикации.
Еще стрептококки способны вызывать серьезные аллергические и аутоиммунные поражения, обусловленные избыточной реакцией иммунной системы на скарлатинозный токсин. Вследствие этого поражаются сердце и почки, развивается болезнь под названием острая ревматическая лихорадка.
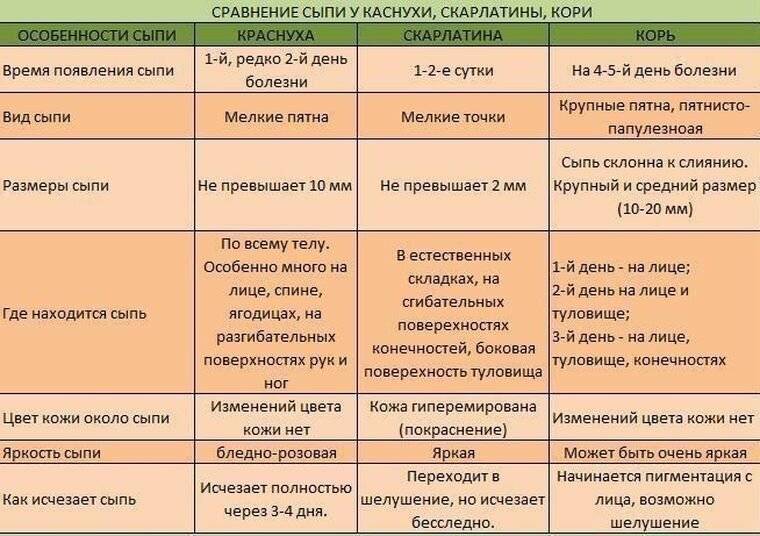
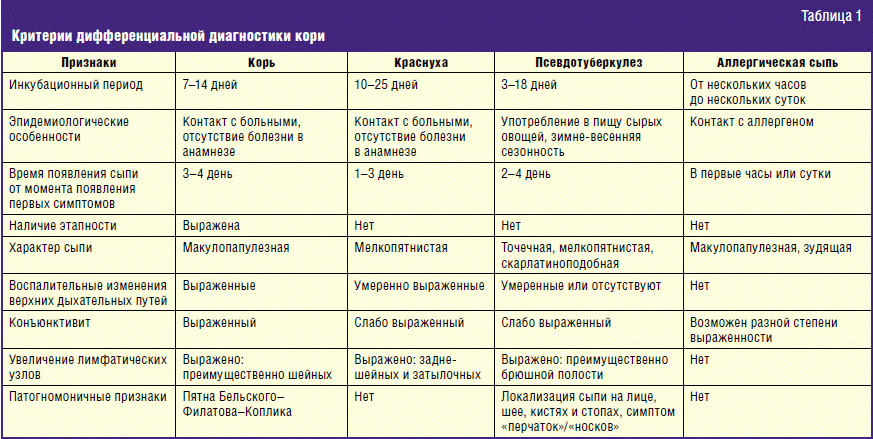
Дифференциальная диагностика
В некоторых случаях для того, чтобы исключить другие заболевания, врач может назначить лабораторные тесты:
- микроскопия соскоба с поверхности бляшек;
- анализ крови на сифилис (нужен, чтобы исключить вторичный сифилис);
- анализ крови на антитела класса G и M к вирусу герпеса 6 и 7 типа.
Эти тесты нужны, чтобы подтвердить диагноз и исключить заболевания со схожими симптомами (микоз гладкой кожи, псориаз, вторичный сифилис, красный плоский лишай и другие дерматологические болезни).
Биопсия
При биопсии выполняют забор фрагмента тканей пораженного участка кожи и его гистологическое исследование. Она проводится только при затруднении диагностики, если заболевание протекает в атипичной форме. Биопсия нужна, чтобы исключить схожие по симптомам с розовым лишаем заболевания, включая дерматиты, кожную Т-клеточную лимфому, парапсориаз и другие болезни и патологии.
Лечение розового лишая
Чаще всего розовый лишай проходит за несколько недель без специального лечения
Несмотря на это, важно обратиться к дерматологу, чтобы он осмотрел сыпь, поставил диагноз и дал рекомендации. В некоторых случаях врач может назначать лечение, чтобы облегчить симптомы или ускорить выздоровление
Симптоматическая терапия
Используется, если появление сыпи сопровождается зудом. Чтобы уменьшить его, принимают антигистаминные средства или используют местные глюкокортикостероидные препараты (мази или гели).
Важно! Применять мазь, крем или гель можно только по назначению врача. Нельзя выбирать и использовать местные препараты самостоятельно
Это частая причина осложнений, при которых сыпь переходит в более тяжелую форму или дольше сохраняется на коже.
При осложненном течении болезни дерматолог может назначить системные глюкокортикостероидные препараты.
Антибиотики-макролиды
Розовый лишай не является бактериальным поражением, и поэтому в его лечении не используется антибактериальная терапия. В течение некоторого времени исключением считали антибиотики-макролиды. Их применение связывали с улучшением самочувствия у некоторых пациентов, но исследования показали, что антибактериальная терапия неэффективна при розовом лишае.
Противовирусные препараты
Если считать, что розовый лишай появляется из-за вирусной инфекции, теоретически противовирусные препараты можно использовать в его лечении. На практике такие препараты имеют низкую эффективность в отношении герпесвируса 7 типа, который связывают с появлением розового лишая. Клинические рекомендации не содержат информации о возможном применении противовирусных препаратов в лечении этой болезни.
Светолечение
Дерматолог может назначить курс процедур фототерапии, чтобы облегчить симптомы заболевания. Во время этих процедур пораженные участки кожи облучают ультрафиолетовым светом с длиной волны 280-320 нм. Эффективность фототерапии является спорной: разные исследования дают разные результаты. На начальном этапе болезни она помогает улучшить состояние кожи, но в целом не ускоряет выздоровление. Кроме того, светолечение может приводить к гиперпигментации кожи на участках воспаления.
Можно ли вылечить розовый лишай дома?
Чаще всего для лечения розового лишая не нужны специальные процедуры, и поэтому терапию можно проводить дома
При этом важно соблюдать назначения лечащего врача, его рекомендации:
желательно не перегревать пораженные участки кожи (не принимать горячую ванну, отказаться от сауны и бани);
чтобы не усиливать зуд, лучше отказаться от мыла, гелей для душа, кремов и любых других средств, содержащих отдушки или антибактериальные компоненты;
для ухода за кожей можно использовать легкий увлажняющий крем (лучше, если его подберет дерматолог);
важно избегать солнечных ожогов;
чтобы уменьшить зуд, можно использовать прохладные компрессы;
нельзя использовать противогрибковые средства при розовом лишае: они могут ухудшить состояние кожи.
Методы лечения ветряной оспы
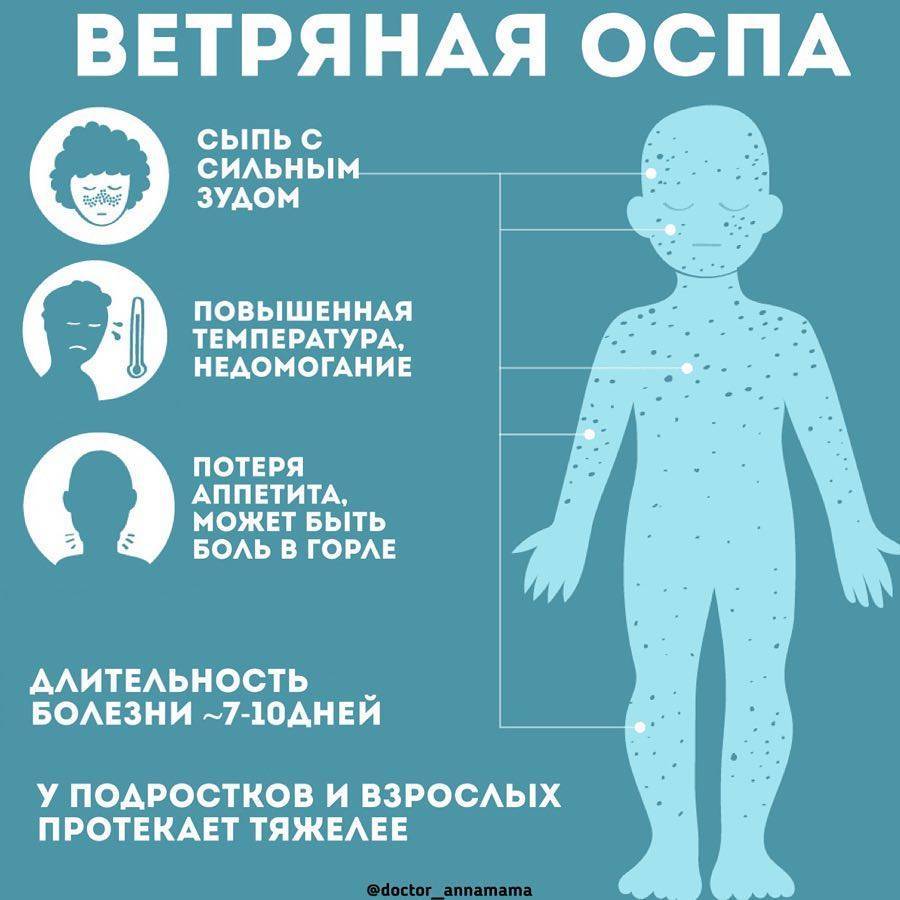
Как правило, ветряная оспа у детей проходит без осложнений. Заболевание представляет опасность при беременности: если будущая мама не болела в детстве ветрянкой (т.е. не имеет соответствующего иммунитета), инфекция может привести к развитию серьёзных патологий и даже гибели плода.
Лечение ветрянки направлено на предотвращение осложнений, у детей, прежде всего, надо постараться исключить попадание в повреждения кожи вторичной инфекции.
Если Вы обнаружили у Вашего ребёнка симптомы ветрянки, вызовите на дом нашего педиатра.
Симптоматическое лечение
Больному ребёнку предписывается постельный режим. Если ребёнок плохо переносит температуру, ему могут быть назначены жаропонижающие средства
Основное внимание уделяется снятию зуда и обработке высыпаний. Рекомендуется обильное питьё
Практикуется назначение противовирусных препаратов.
Вакцинация
Методом специфической профилактики заболевания является вакцинация. Вакцина формирует стойкий иммунитет на долгие годы. При контакте с больным проводится экстренная вакцинация в течение первых 72 часов.
При планировании беременности целесообразно сдать анализы, чтобы убедиться в наличии иммунитета к возбудителю ветрянки. В том случае, если специфических тел не обнаружится, врачи рекомендуют сделать прививку от ветряной оспы, чтобы исключить риски во время вынашивания ребенка.
В АО “Семейный доктор” вакцинация против ветрянки проводится препаратами импортного производства – Варилрикс, Окавакс. Наши специалисты подберут для Вас удобную схему вакцинации.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение скарлатины
Чаще всего врач оставляет пациента дома, прописав ему курс антибиотиков, противовоспалительных средств для снижения температуры и витаминов. Фото: ccaetano / Depositphotos
В зависимости от степени тяжести лечение проводят амбулаторно или в условиях стационара. Показаниями к госпитализации являются:
- средне-тяжелые формы инфекции;
- безуспешность амбулаторного лечения;
- нарушения иммунитета;
- врожденные пороки развития сердца и сосудов;
- наличие в семье других детей, не болевших скарлатиной.
Важно! Ни в коем случае не рекомендуется заниматься самолечением. Только врач-педиатр должен определять, в каких условиях следует проводить лечение и какие препараты нужно назначить
Если врач посчитал, что можно ограничиться домашним лечением, не следует забывать, что ребенку нужно обеспечить покой, обильное питье, качественное полноценное питание, обеспечивающее потребности организма в витаминах и микроэлементах.
Медикаментозное лечение
Включает использование различных групп препаратов:
- Антибактериальные препараты из пенициллинового ряда, макролидов, цефалоспоринов. Применяются с целью устранить возбудителя — причину заболевания. Имеют первостепенное значение в медикаментозной терапии.
- Нестероидные противовоспалительные средства: парацетамол, ибупрофен и другие. Их используют как средства для понижения температуры (при 38°C и выше).
- Местные антисептики в виде аэрозолей. Используют как антимикробные и противовоспалительные средства для орошения зева.
- Антигистаминные препараты и электролитные растворы для инфузий. Применяют в качестве средств для снижения интоксикации организма.
Осложнения
Более чем в 50% клинических случаев болезнь у взрослых вызывает серьезные осложнения. Нередко обращение за медицинской помощью происходит поздно — только на 8-14 сутки. Болевые ощущения могут восприниматься как обострение патологий внутренних органов (холецистита, пиелонефрита) и позвоночника (остеохондроз). Поэтому больные начинают самостоятельное лечение этих хронических заболеваний, а появление сыпи воспринимают как аллергическую реакцию. Как показывают практические исследования, позднее обращение к врачу примерно в 25% приводит к присоединению вторичной инфекции и осложнениям со стороны кожных покровов:
- вторичная бактериальная инфекция кожи — наиболее часто встречающееся осложнение;
- постгерпетическая невралгия — выраженные острые, жгучие, резкие боли в месте поражения. Могут иметь постоянный или периодический характер;
- кератит — воспаление роговицы глаза, для болезни характерны боли, образование язвочек, покраснение глазных тканей, ухудшение зрения;
- заболевания глазных тканей — эписклерит, иридоциклит, воспаление радужной оболочки;
- энцефалит, менингит — воспаление вещества и оболочек головного мозга под воздействием вирусной инфекции;
- полиневропатия — системное поражение периферических нервов;
- поражения желудочно-кишечного тракта;
- поражения сердечно-сосудистой системы.
Как распознать опоясывающий лишай
- Сыпь, похожая на проявление ветряной оспы.
- Высыпания проявляются в виде широкой полосы.
- Локализуются на одной стороне тела.
- В месте поражения появляются зуд, жжение и боль.
- Слабость, недомогание, повышение температуры.
Заключение
Скарлатина — это стрептококковая инфекция, чаще всего встречающаяся у детей дошкольного возраста. Проявляется очень характерными симптомами: сыпью, ангиной, повышенной температурой тела и другими. Заболевание может осложняться пневмонией, бронхитом, синуситом, а при определенных обстоятельствах — также кардитом и гломерулонефритом, которые нередко имеют долгосрочные последствия.
Однако в большинстве случаев болезнь протекает без осложнений, главное — вовремя обратиться к педиатру и своевременно начать лечение. Это минимизирует риск осложнений и, таким образом, резко улучшит прогноз.