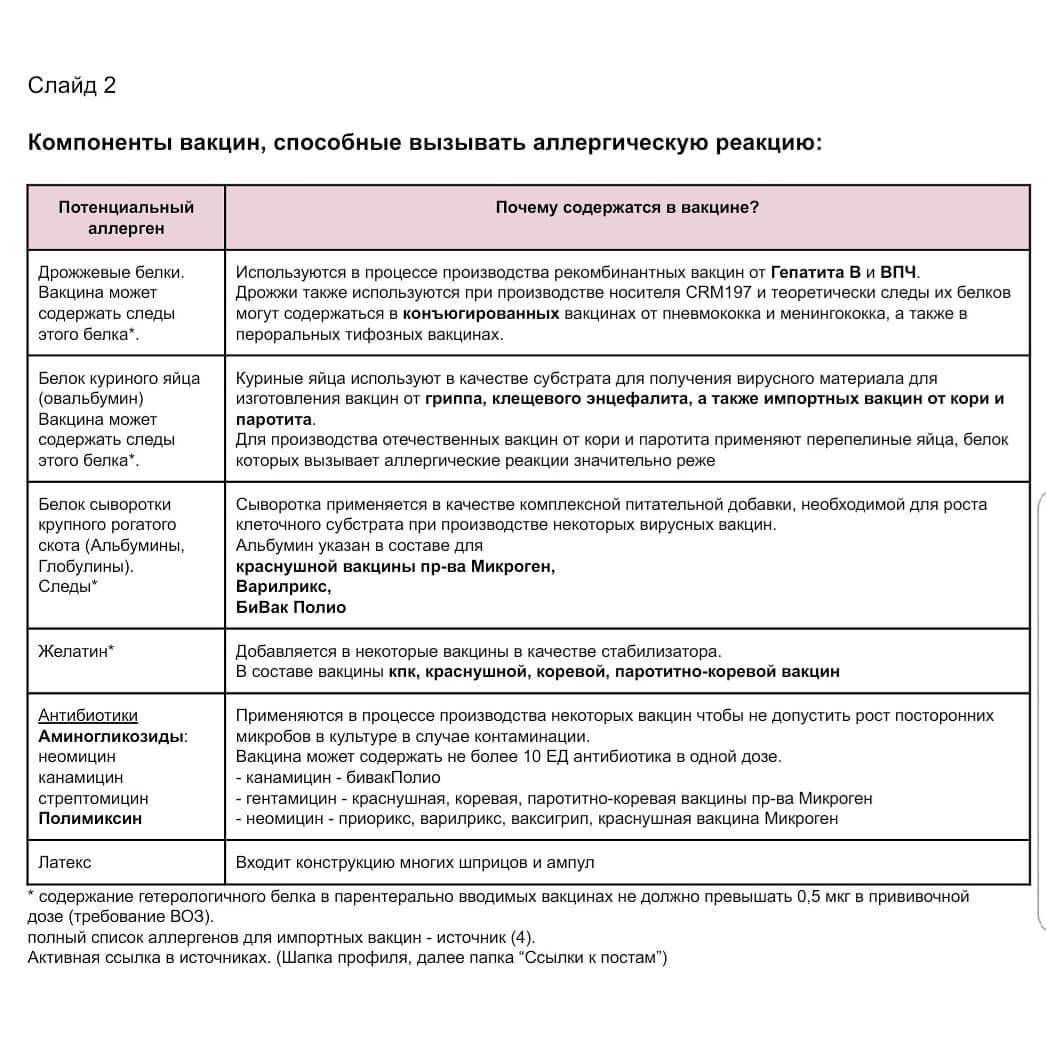
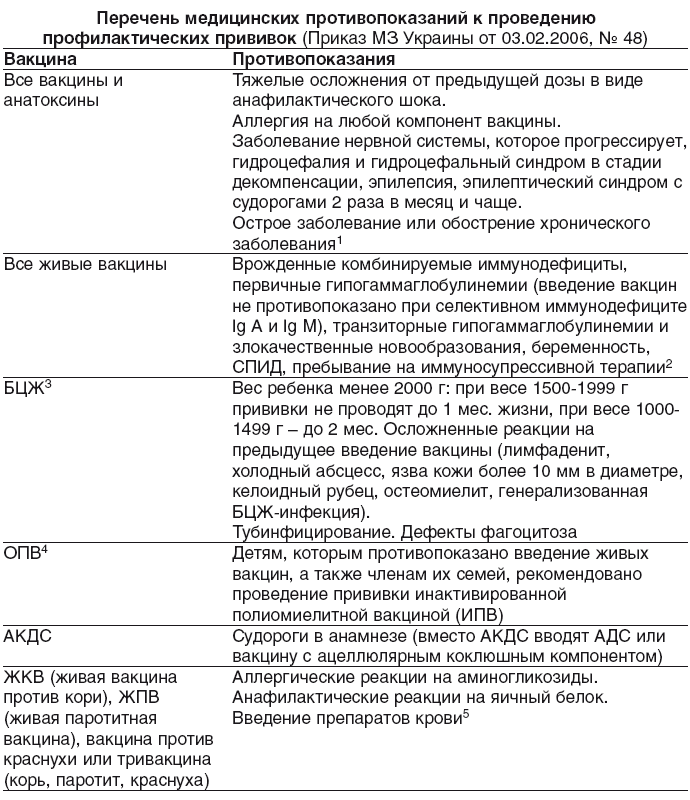
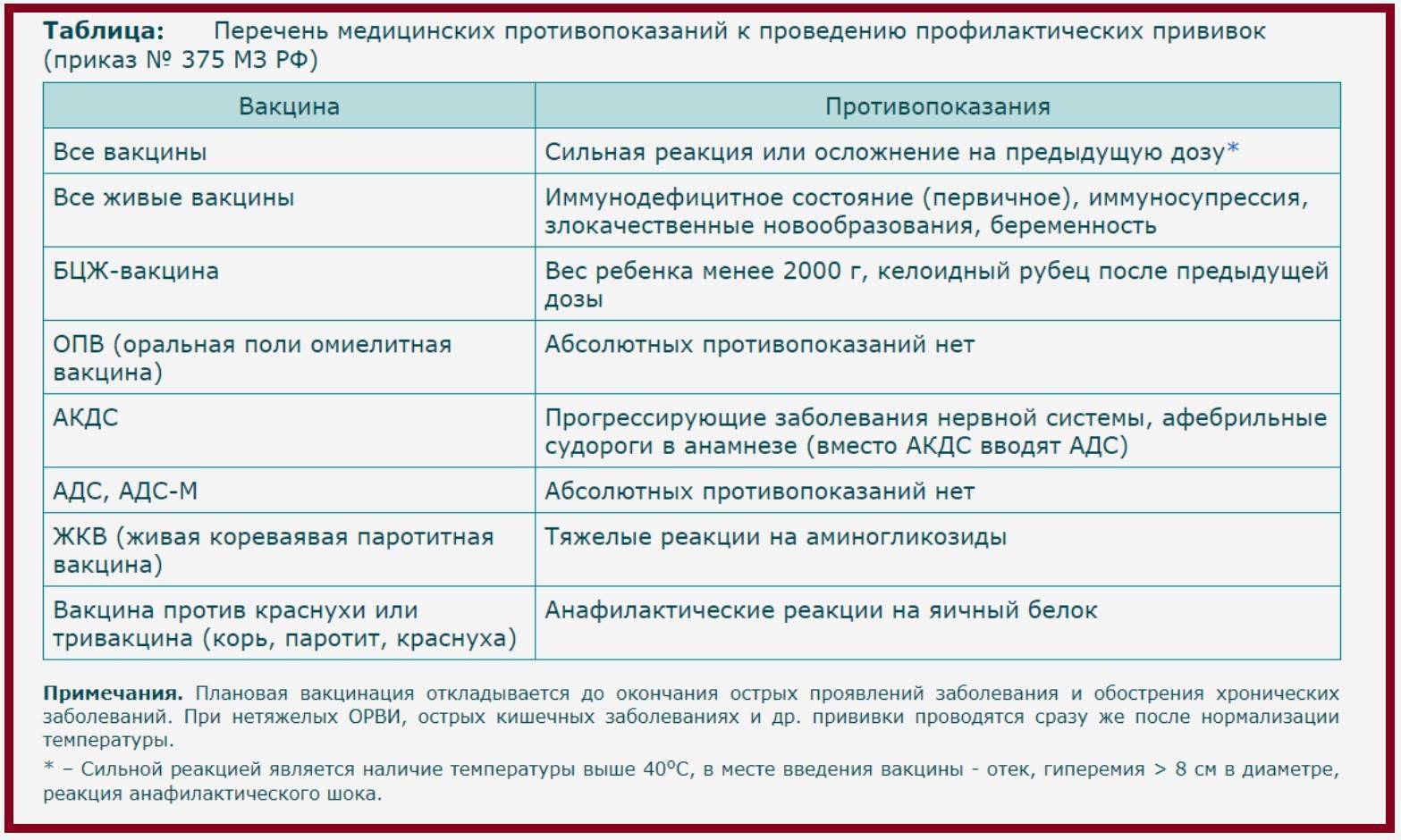
Этиология болезней
Все три инфекции имеют вирусную природу, поражают органы дыхания и иммунную систему. При тяжелом течении и осложнениях могут повреждаться внутренние органы, зрение, репродуктивная сфера (при паротите) и нервная система.
Корь характеризуется сочетанием поражений глаз и дыхательных путей, высыпаниями на коже. Первые проявления:
Без лечения корь опасна развитием гнойных отитов, бронхитов и пневмонии, а также формированием энцефалита.
Эпидемический паротит – это поражение железистой ткани и респираторных органов. Для него типичны:
- насморк;
- повышение температуры;
- резкое недомогание с головной болью;
- мышечная ломота;
- боль в жевательных мышцах, при глотании;
- воспаление слюнных желез с отеком за ушами и вдоль края нижней челюсти;
- сухость во рту, снижение аппетита, сильная жажда.
При осложнениях паротита возможно развитие воспаления придатков (у девочек) и яичка (у мальчиков) с последующим бесплодием, а также глухота, развитие менингита.
Краснуха протекает легче, для нее характерны:
- умеренная температура;
- покраснение глаз;
- появление сыпи на коже;
- увеличение лимфоузлов на затылке и шее;
- поражение суставов.
Краснуха особенно опасна для малышей, может приводить к бронхитам и отитам. Для беременных женщин грозит пороками плода. В редких случаях у детей могут быть бронхиты, отиты или пневмония.
Плюсы и минусы вакцинации детей от ковида
Рассмотрим основные преимущества и возможные риски от вакцинации детей против коронавируса.
Преимущества вакцинации детей:
- Прививки против нового коронавируса защитят не только детей, но и взрослых, с которыми они контактируют. Это главная особенность вакцинации детей, которая принесет пользу не только детям, но и их близким. Особенно это касается семей, где с детьми часто контактируют бабушки и дедушки.
- Вакцины помогут быстрее справиться с пандемией. Хоть и установлено, что привитые могут заражаться (и заражать других), но у вакцинированных это происходит реже³.
- Вакцинация снижает риск тяжелого течения болезни. Главным образом это касается детей с хроническими заболеваниями и пороками развития. Для таких пациентов риск тяжелого течения COVID-19 несоизмеримо выше, чем вероятность побочных реакций от вакцинации. Поэтому во всех странах (где прививают несовершеннолетних) таким детям настоятельно рекомендуют пройти вакцинацию.
Вакцинация и закон
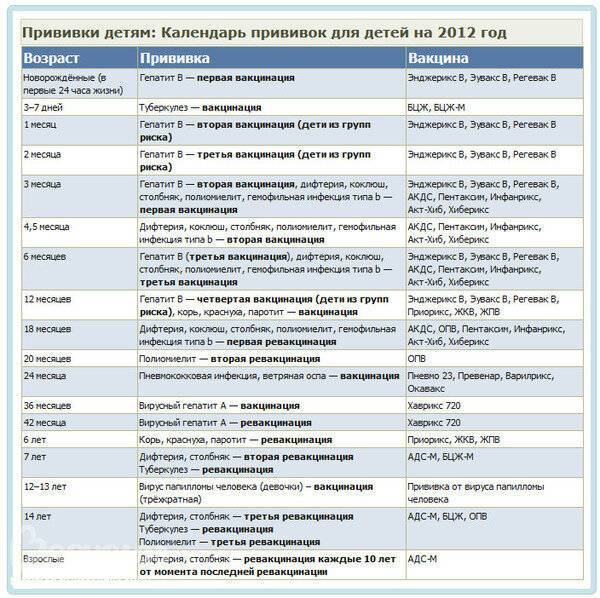
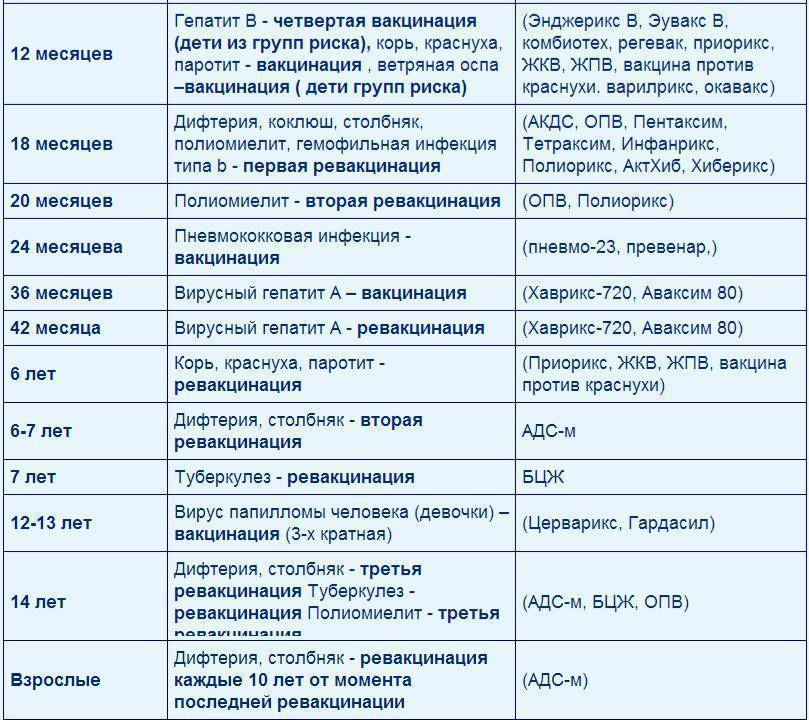
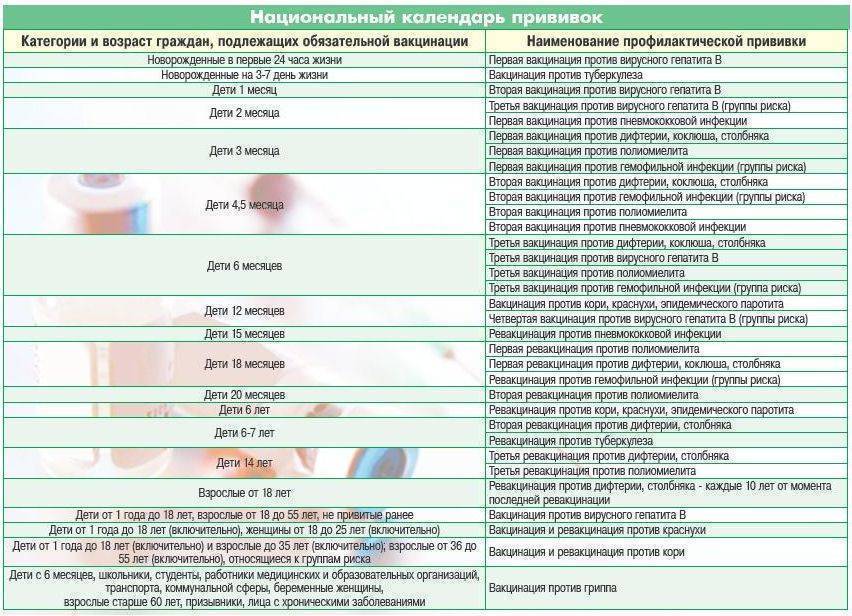
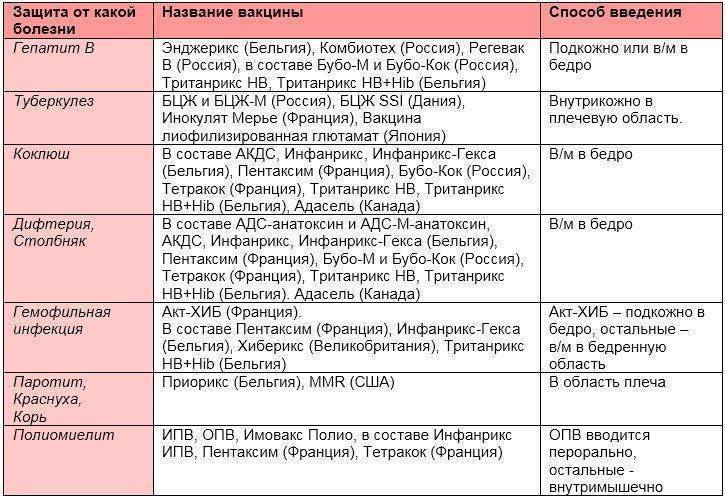
Вопросы, касающиеся вакцинации, прописаны в федеральном законе №157 «Об иммунопрофилактике инфекционных заболеваний». Сегодня национальный календарь прививок насчитывает 12 вакцин для детей. Однако и эти прививки не являются принудительными. Прививать ребенка или нет, решают родители или официальный опекун. При этом непривитому ребенку могут отказать в посещении детского сада или школы.
Что касается недостатков вакцинации детей против коронавируса, то в первую очередь это отсутствие 100%-й гарантии защищенности. Ни одна вакцина в мире не может гарантировать защиту от инфицирования. В данном случае и врачам, и родителям нужно оценивать риски. В медицине положительное решение принимается тогда, когда польза от той или иной манипуляции или препарата существенно превышает вероятный ущерб для здоровья.
Оценивайте риски
«Мне довольно сложно понять, почему люди так придирчивы к рискам вакцины от коронавируса и при этом так легкомысленно относятся к рискам самого коронавируса? Как врач, привыкший работать с самыми разными вакцинами и видеть как редкие легкие реакции на прививки, так и редкие, но очень тяжелые последствия диких инфекций у непривитых детей, я воспринимаю такую избирательность как инфантильные капризы. Это как если бы солдаты на войне жаловались, что бронежилеты натирают и вообще не тестировались в нормальных исследованиях. Эй, вы серьезно? Тут пули свистят, с бронежилетом в любом случае лучше, чем без него, и мозоли от него куда легче пулевого ранения. Почему вообще нужно все это объяснять?»
Бутрий Сергей Александрович
эксперт
Клиника Рассвет: врач-педиатр, главный врач детской клиники, автор блога “Заметки детского врача”
Используемые в настоящее время вакцины против коронавируса (зарубежные и российские) признаны безопасными для здоровья. При этом в очень редких случаях в ответ на введение препарата может развиться аллергия (в том числе и очень тяжелая).
Анафилактический шок и вакцинация
После прививки пациенту рекомендуют оставаться в медицинском учреждении на протяжении 20-30 минут. Если у человека в ответ на вакцину разовьется тяжелая аллергическая реакция (анафилактический шок), то врачи быстро предпримут все необходимые меры. Это инъекция адреналина и кортикостероидов.
Из минусов вакцинации также стоит отметить побочные эффекты. Как правило, это недомогание, повышение температуры тела и другие симптомы простуды, которые длятся от нескольких часов до нескольких дней. Такое состояние может стать поводом для пропуска занятий в школе.
В третьей фазе клинических исследований вакцины «Спутник М» приняли участие 3000 подростков. 600 человек получили плацебо. Фото: tatyana_blinova / freepik.com
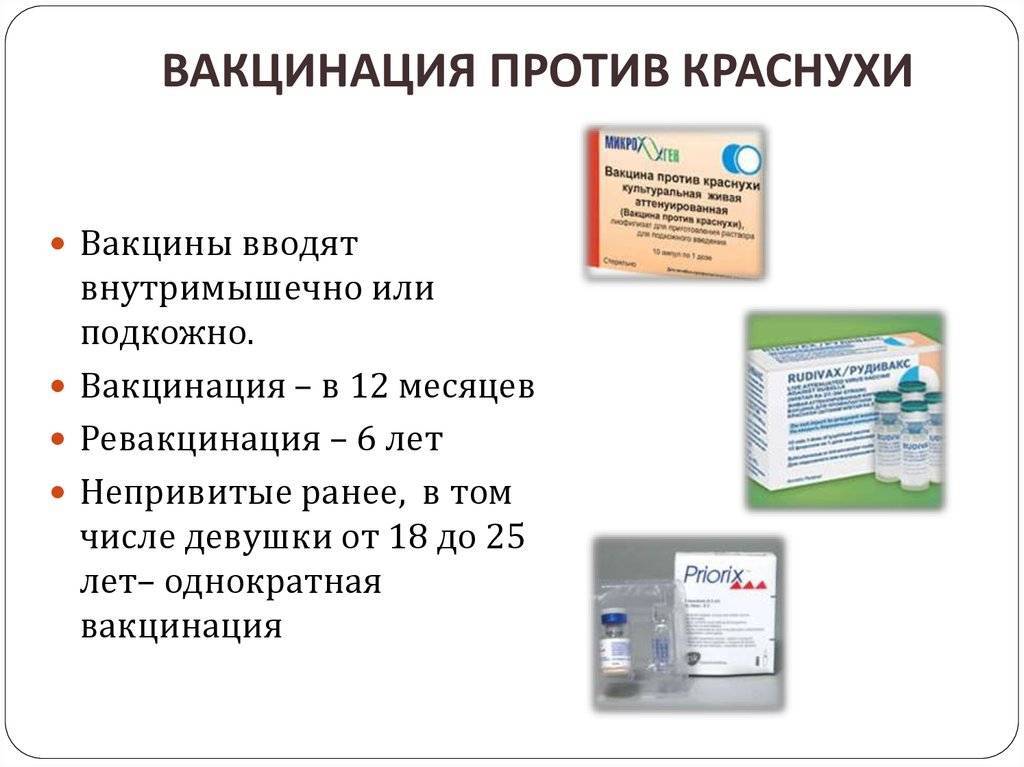
Зачем прививать ребенка от краснухи
Известно, что краснуха наиболее опасна для беременных женщин, так как она крайне негативно влияет на плод: более чем у половины новорожденных наблюдается глухота, часто встречаются также слепота и порок сердца. Поэтому целесообразность прививки от краснухи для женщин, планирующих беременность, вроде бы не вызывает сомнений. Однако родители часто задают вопрос: зачем прививать от краснухи годовалую девочку или, тем более, мальчика? Ведь известно, что в большинстве случаев краснуха протекает достаточно легко?
Как и в случае с паротитом, самое известное в народе осложнение – далеко не единственное и даже, увы, не самое ужасное. Прогрессирующий краснушный панэнцефалит – редкое, но страшное осложнение – чаще всего поражает как раз мальчиков в возрасте от 8 до 19 лет. При этом осложнении у человека постепенно угасает интеллект и отмирают моторные функции, а заканчивается оно слабоумием и смертью. Из других осложнений от краснухи, не делающих половых различий, встречаются артрит, пневмония и гепатит.
Могут ли быть осложнения от вакцины
Помимо возможного течения заболевания в легкой форме иногда наблюдаются другие реакции на введение вакцины против паротита:
- Асептический серозный менингит (патология проходит гораздо легче, чем звучит). Может развиться через 2-3 недели после вакцинации.
- Индивидуальная аллергическая реакция — сыпь, крапивница, отек Квинке, зуд: помогает прием антигистаминных препаратов (по назначению врача).
- Интоксикация организма — индивидуальная непереносимость компонентов, выражающаяся в виде недомогания, повышенной температуре тела. Лечится симптоматически по рекомендации специалиста.
Доказательства поствакцинальных осложнений.
- Появление клинических симптомов после введения вакцины вовсе не означает, что именно вакцина вызвала эти симптомы. Последние могут быть связаны с присоединением какой-либо интеркуррентной инфекции, которая может изменить и утяжелить реакцию организма на прививку, а в ряде случаев способствовать развитию поствакцинальных осложнений.
- В таких случаях для доказательства причинной связи между вакцинацией и патологическим синдромом должно быть проведено тщательное расследование. Так, после введения живых вирусных вакцин наиболее доказанной эта связь является при выделении и идентификации вакцинного штамма от больного. Вместе с тем, после прививки живой полиомиелитной вакциной вакцинный штамм может выделяться из стула вакцинированного в течение нескольких недель, и поэтому появление в этом периоде клинических симптомов энцефалита вовсе не означает, что они обусловлены вирусом полиомиелита. Более надежным доказательством причинной связи в таких случаях может быть выделение вируса из естественно стерильной ткани или жидкости организма, таких как мозг или ликвор.
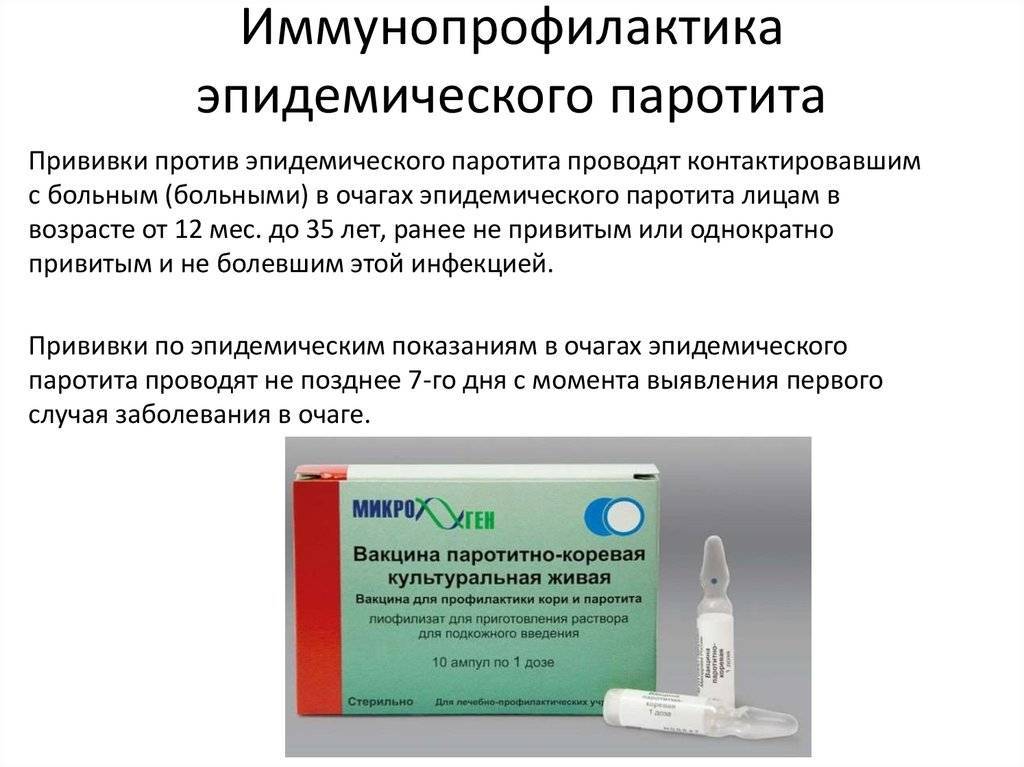
Есть ли необходимость в прививке против паротита и насколько она эффективна?
Паротит распространяется воздушно-капельным путем, он очень заразен. В основном болеют дети в возрасте 5-10 лет. Сейчас патология практически не диагностируется, поскольку малышей вакцинируют с первого года жизни. Если по каким-то причинам к заболеванию не выработался иммунитет или ребенок не был привит, у него есть все шансы заболеть этой инфекцией. Переболев ею, человек приобретет пожизненный иммунитет к паротиту.
Легче предотвратить это вирусное заболевание, чем вылечить его и возможные осложнения. Особенно опасно болеть свинкой во взрослом возрасте. Осложнения могут быть очень серьезными:
- у мальчиков формируется бесплодие, нарушение эректильной способности, возникает у 1 из 20 заболевших;
- глухота тоже чаще возникает у мальчиков, вызывается воспалением околоушных желез, потеря слуха происходит постепенно при длительном течении заболевания;
- в кишечнике и поджелудочной железе появляются спайки и рубцы, от чего нарушается их работа;
- развивается менингит в 1 из 200-5000 случаев заболевания.
Учитывая опасность паротита и осложнений, его заразность, вопрос о необходимости вакцинации отпадает. Прививка от паротита обязательна, она дает ребенку иммунитет на всю жизнь.
ЧИТАЕМ ТАКЖЕ: прививка от кори, краснухи и паротита: противопоказания
Массовая иммунизация населения снизила уровень заболеваемости паротитом в 30 раз. Эффективность вакцины достаточно высока – 96% после ревакцинации. Если человек и заболевает эпидемическим паротитом, то болезнь проходит в легкой, неосложненной форме.
ЧИТАЕМ ТАКЖЕ: основные признаки паротита у детей
Препараты для вакцинации
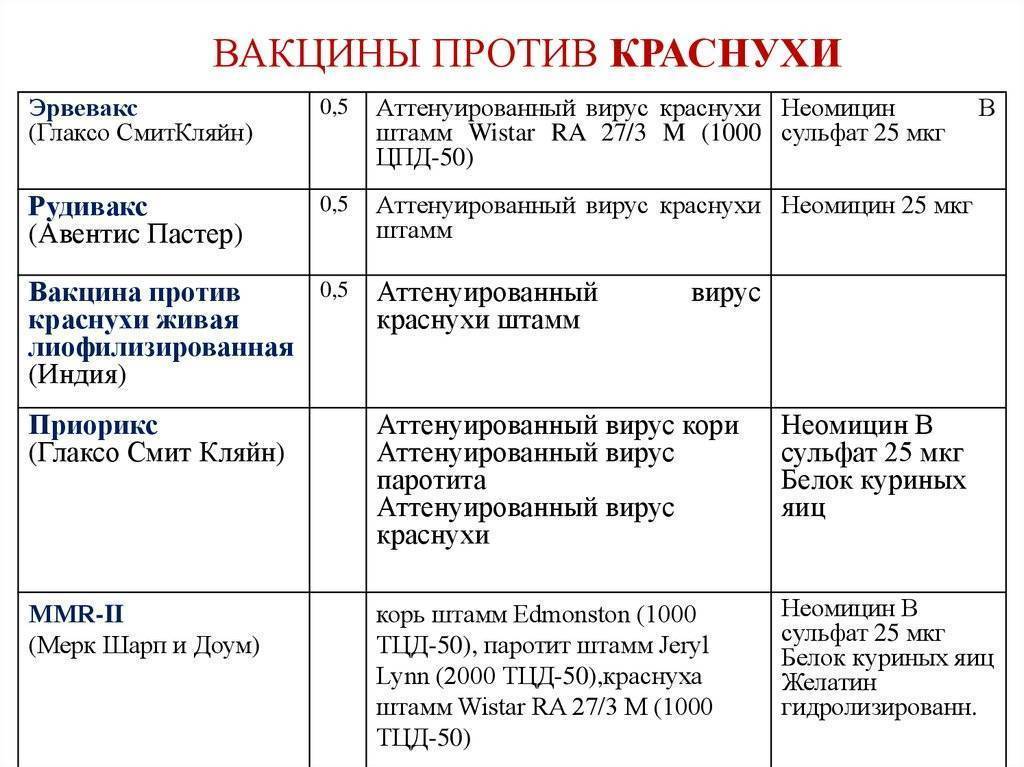
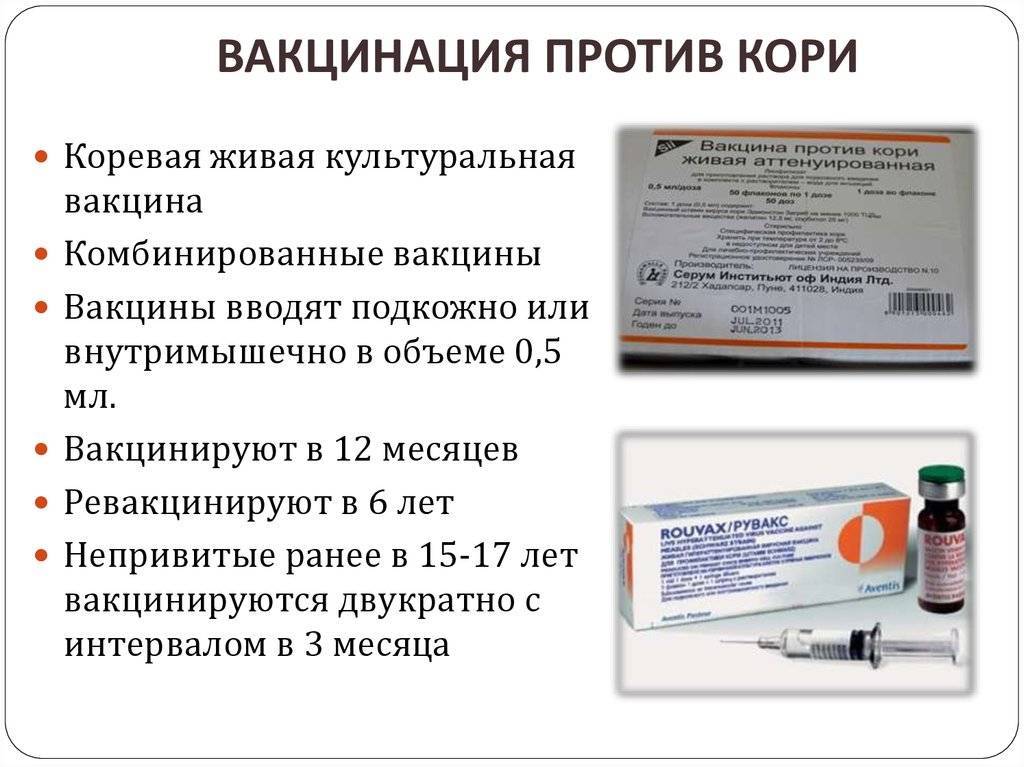
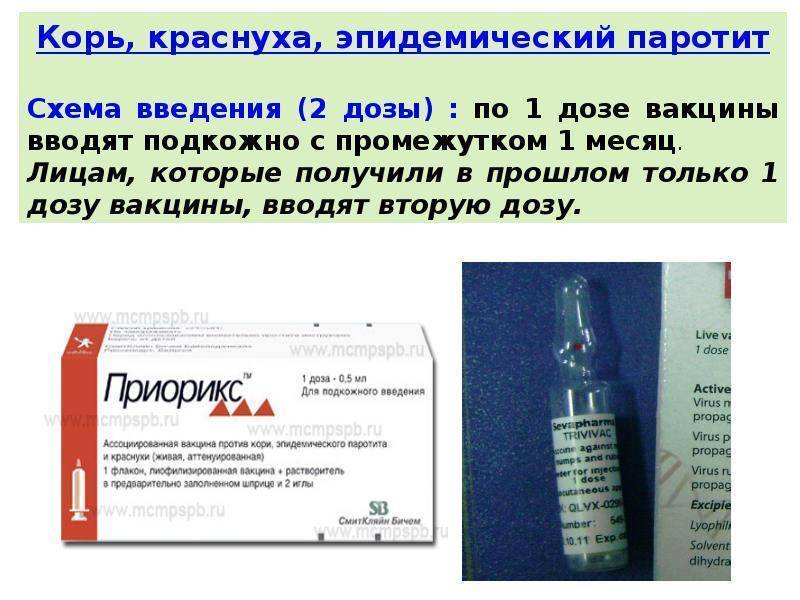
В нашей стране используют импортные (Приорикс, MMR-II) и отечественные тривакцины. Они содержат в составе культивированные в лаборатории, живые и ослабленные вирусы от трех инфекций. По показаниям может вводиться дивакцина (от двух инфекций) или прививки только от одной болезни. Препараты могут быть импортными или отечественными.
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6605874/ Hervé Haas, Patrick Richard, Cécile Eymin, Anne Fiquet, Barbara Kuter and Benoit Soubeyrand. Immunogenicity and safety of intramuscular versus subcutaneous administration of a combined measles, mumps, rubella, and varicella vaccine to children 12 to 18 months of age // Hum Vaccin Immunother. 2019; 15(4): 778–785.
- И.Л. Соловьева, Е.А. Александрова, Е.М. Лежень, О.В. Аносова, А.А. Соловьева. Вакцинопрофилактика кори и эпидемического паротита у детей в современных условиях // Ульяновский медико-биологический журнал, 2013, №4, с.47-53.
- Н.В. Юминова, Е.О. Контарова, Н.В. Балаев, С.В. Артюшенко, Н.А. Контаров, Н.В. Россошанская, Е.С. Сидоренко, Р.Р. Гафаров, В.В. Зверев. Вакцинопрофилактика кори, эпидемического паротита и краснухи: задачи, проблемы и реалии // Эпидемиология и Вакцинопрофилактика, 2011, №4(59), с.40-44.
Что дает вакцинация
Считается что с помощью прививки побеждена распространенность заболевания. Статистически снизилось количество пациентов, перенесших инфекцию, уменьшилось число людей, переболевших с осложнениями.
Вакцинация против паротита предусмотрена в национальном календаре прививок. Рекомендована детям в возрасте от 12 месяцев, повторная иммунопрофилактика проводится после 6 лет. Может быть предложена в более позднем возрасте при обнаружении отсутствия антител. Экстренно рекомендуют прививку от паротита ранее не привитому и не болевшему ребенку при контакте с больным (инкубационный период — 10-21 день).
Паротит после вакцинации: можно ли заболеть
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Поствакцинальный паротит встречается довольно редко. Тем не менее полностью его исключить нельзя. Вакцина против паротита является высокоэффективной, но в некоторых случаях ранее привитые взрослые и дети могут заболеть. Болезнь обычно протекает у них легче, чем у непривитых людей.
Возможно также инфицирование после вакцинации вследствие применения некачественных вакцин, нарушения процедуры выполнения вакцинации и иммунных нарушений.
Кроме того, если непривитый ребёнок контактировал с больным, и экстренная вакцинация проводилась уже после контакта, есть вероятность что малыш заболеет паротитом, но после прививки он перенесет его легче.
Обычно люди в возрасте старше 40 лет, даже непривитые, паротитом не болеют.
Обязательно ли нужно вакцинировать ребенка? Стоит ли прививаться взрослому? Безусловно, существует некоторый риск, что после вакцинации, даже если она проделана в соответствии со всеми правилами, и вакцина является качественным продуктом, у человека всё равно появятся опасные осложнения. Остается также низкая вероятность, что непривитый человек вообще никогда не столкнется с возбудителем паротита. Решая вопрос “вести ли ребёнка на прививку” следует помнить не только о возможных осложнениях процедуры, но и об опасных последствиях самого паротита – об орхите, бесплодии, глухоте, менингите. В развитых странах включение эффективных паротитных вакцин в национальные программы иммунизации является крайне полезным с точки зрения перспектив развития здорового общества.
- Источники
- Многопрофильная клиника “Чудо доктор”. – Прививка от эпидемического паротита.
- Министерство здравоохранения Чувашской Республики. – Вакцинация против кори, эпидемического паротита и коревой краснухи.
- Министерство здравоохранения. Израиль. – Прививка от свинки.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Что такое ревакцинация и зачем она нужна?
Ревакцинация — это повторная прививка. Ее делают для восстановления прежнего уровня защиты против конкретной инфекции, ведь со временем действие вакцины (уровень антител) снижается.
Сегодня повторная вакцинация против коронавируса вызывает множество вопросов. Многие ошибочно полагают, что ревакцинация применима только в отношении коронавирусной инфекции. Однако повторно прививают и для защиты от многих других болезней, например, гепатита В, столбняка, коклюша, гриппа и других. Противогриппозные прививки делают ежегодно, что связано с постоянно меняющимися штаммами вируса гриппа. Поэтому бустерные дозы вакцин — это нормальная практика в медицине.
Ревакцинация увеличивает количество антител в организме. Изображение: pikisuperstar / freepik.com
Изначально предполагалось, что ревакцинацию от коронавируса делать не придется. Однако снижение поствакцинальной защиты спустя несколько месяцев, а также появление новых, более агрессивных штаммов озадачило ученых и медиков. После этого обстоятельства все чаще стали говорить о необходимости ревакцинации.
Когда делать ревакцинацию?
«Ревакцинацию лучше делать через полгода. Нужно следить за антителами, если они стали ниже 100 BAU, точно уже можно ревакцинироваться.
Для ревакцинации в России рекомендован «Спутник», и лучше делать полный «Спутник». При этом хорошо при ревакцинации выдержать максимально возможную паузу между первой и второй дозой – 3 месяца, тогда продлевается защита. Алгоритм действий такой: через полгода после первой вакцинации нужно проверить антитела. Если они низкие (скорее всего, так и будет), сделать V3 (ревакцинация первой дозой), через месяц после этого снова проверить антитела. Если они нормального уровня, сделать V4 (ревакцинация второй дозой) через 2 месяца. Если после V3 антитела по-прежнему низкие, то V4 можно делать как обычно уже через месяц после первой дозы
То есть следить за антителами важно»
Дуднакова Татьяна Валерьевна
эксперт
научный сотрудник Университета Эдинбурга, Великобритания
Израиль — первая страна, в которой стали проводить массовую ревакцинацию. В октябре 2021 года в научном журнале The New England вышла статья, в которой были приведены результаты масштабного исследования эффективности бустерных доз вакцин против коронавируса¹. Ученые анализировали данные от более миллиона пациентов старше 60 лет, разделив их на группы — получивших и не получивших бустерные дозы. Оказалось, что в «бустерной» группе инфицировались в 11,3 раза реже, а случаи тяжелого COVID-19 были в 19,5 раз меньше.
Коронавирус не сдается: постоянно мутирует и вынуждает людей проходить ревакцинацию. Фото: Ю. Иванко / Пресс-служба мэра и правительства Москвы
Естественная защитная реакция организма
В качестве патогенов выступают бактерии, вирусы, паразиты или грибки. Все они различны, каждый патоген по-своему уникален. Это означает, что в структуре конкретного патогена есть особые, специфические элементы, которые могут быть распознаны защитной системой организма. Такие специфические элементы называются антигенами, на каждый антиген наша иммунная система вырабатывает свои антитела.
Антитела, выработкой которых организм отвечает на проникновение антигенов, являются важной частью иммунитета. Это своего рода солдаты, несущие службу по защите нашего организма
Каждый такой солдат (каждое антитело) обучен распознавать один конкретный антиген. Поскольку возможных антигенов множество, в нашем организме постоянно присутствуют тысячи различных антител. Но если организм ещё никогда не встречался с данным антигеном, у него нет соответствующих антител. Их ещё только предстоит выработать. Иммунной системе требуется время, чтобы отреагировать на новый антиген и начать производить новые специфические антитела.
 Иммунная система вырабатывает антитела к антигенам
Иммунная система вырабатывает антитела к антигенам
Это означает, что в этот момент человек уязвим и развитие болезни весьма вероятно.
Потом, когда антитела, специфические для данного антигена, выработаны, они включаются в борьбу, помогая иммунной системе уничтожить патоген и остановить болезнь.
Обычно антитела к одному патогену защитить организм от другого патогена не могут, – за исключением тех редких случаев, когда два патогена очень друг на друга похожи (обладают «семейным» сходством). Зато, переболев однажды, организм оказывается подготовленным к новым встречам с данным патогеном. Начав вырабатывать антитела в рамках первичной реакции на антиген, иммунная система создаёт клетки памяти, способные производить специфические антитела. Эти клетки памяти остаются живыми даже после того, как антитела уничтожают патоген, и при повторном контакте с патогеном сразу же начинают производить нужные антитела. Иммунная система получает возможность отреагировать незамедлительно и защитить человека от болезни.
Как работают вакцины
Вакцины содержат ослабленные или неактивные части патогена (антигены). В современных вакцинах используются преимущественно синтетические (созданные искусственным образом) антигены. Не имея в себе полноценного живого патогена, вакцины не могу вызвать саму болезнь, но они запускают выработку специфических антител так, как это сделал бы сам патоген. Иммунная система будет реагировать таким же образом, как если бы это был первичный контакт с настоящим патогеном.
Как действуют вакцины
Для получения устойчивого иммунного ответа часто используется схема вакцинации с введением нескольких доз с длительными интервалами (в несколько недель или месяцев). Такая схема необходима для выработки долгоживущих антител и развития клеток памяти. Организм накапливает память о патогене, чтобы в случае контакта с ним в будущем иметь возможность сразу же вступить с в борьбу и уничтожить его.
Побочные реакции на прививку и осложнения после вакцинации
Осложнения и негативные реакции после введения вакцины от паротита встречаются очень редко:
- анафилактический шок бывает в 1 случае на 1 миллион вакцинированных;
- энцефалит, менингит – в менее чем 1 случае на 1 миллион;
- сильные аллергические реакции – в 1 случае на 100 тысяч.
Редко появляются пневмония, панкреатит, нефрит, гепатит и токсический шок. Иногда после прививки у детей развивается паротит.
Чтобы избежать острых осложнений, рекомендуется побыть 30 минут в поликлинике после прививки. Медики в этом случае смогут оказать ребенку экстренную помощь. Педиатры рекомендуют подготовиться к вакцинации – за 2 дня начать принимать антигистаминные препараты (Фенистил).
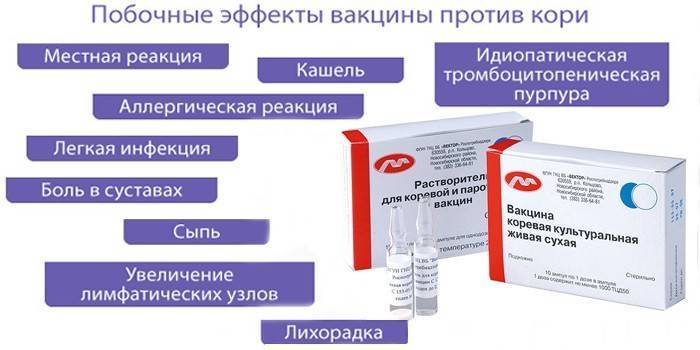
Побочные реакции возникают через 5 дней после прививки и достигают своего пика через 2 недели. Обычно у малыша появляются:
- крапивница, покраснение в месте укола или сильный отек;
- повышение температуры (длится до 2 дней);
- кашель;
- насморк;
- покраснение горла;
- боли в суставах;
- увеличение околоушных желез и лимфоузлов.
Предугадать развитие негативных реакций и осложнений невозможно – оно обусловлено индивидуальными особенностями организма. Также они возникают, если вакцинацию провели при наличии противопоказаний к ней.