Противопоказания к ревакцинации
Противопоказания к ревакцинации такие же, как и к вакцинации. Если после первой прививки у пациента развилась аллергическая реакция, то вторую дозу (и бустерную) проводят уже другим препаратом (если это возможно). Отметим, что анафилактический шок (тяжелые симптомы аллергии, которые могут привести к смерти) — единственное абсолютное (и пожизненное) противопоказание к вакцинации. Все остальные противопоказания являются временными. К ним относятся:
- Острые заболевания с температурой выше 38°C. Вакцинацию в таком случае проводят спустя 2 недели после выздоровления.
- Обострение хронических или аутоиммунных заболеваний.
- Тяжелые онкологические заболевания с недавно перенесенной пересадкой костного мозга или химиотерапией.
- Лечение моноклональными антителами. Время ревакцинации (или вакцинации) в таком случае составляет 90 дней с момента окончания терапии.
- Вакцинация против других инфекционных заболеваний.
Мнения родителей: за и против
Мнения родителей о прививке против полиомиелита неоднозначные. В последнее время набирает обороты антипрививочная пропаганда. Читая и слушая того, кто негативно относится к вакцинации, мамы принимают решение не делать прививке вообще, в частности от полиомиелита.
В интернете много рассуждений о том, стоит ли прививать своего ребёнка. Многие мамы, столкнувшиеся с той или иной реакцией на вакцину, делятся своей проблемой на форумах, в блогах и комментариях. С другой стороны, подавляющее большинство женщин, вакцинация детей которых прошла без последствий, своё мнение не озвучивают. Поэтому складывается впечатление, что с неприятной реакцией на прививку сталкивается почти каждый. Но такие выводы не соответствуют действительности.
Побочные действия на прививку от полиомиелита
Нормальная реакция на иммунизацию — небольшое покраснение, отёчность. Эти явления вскоре проходят. Нежелательные реакции у ребёнка на прививку бывают редко. К ним относят:
Расстройство пищеварения. Наблюдается у самых маленьких. Если жидкий стул сохраняется в течение 1-2 суток, нужно показать малыша врачу
Важно не затягивать, так как проблемы с ЖКТ могут быть не только следствием вакцинации, а симптомом кишечной инфекции.
Вакциноассоциированный полиомиелит (ВАПП). Проявляется через 4-13 дней после введения ОПВ
При вакциноассоциированном полиомиелите симптомы у детей после прививки бывают такими: головная боль, слабость, высокая температура, боль в мышцах и спине, ослабление сухожильных рефлексов, паралич.
При подозрении на ВАПП пациента помещают в стационар. Лечение такое же, как при обычной форме заболевания.
побочные реакции после вакцинации от полиомиелита
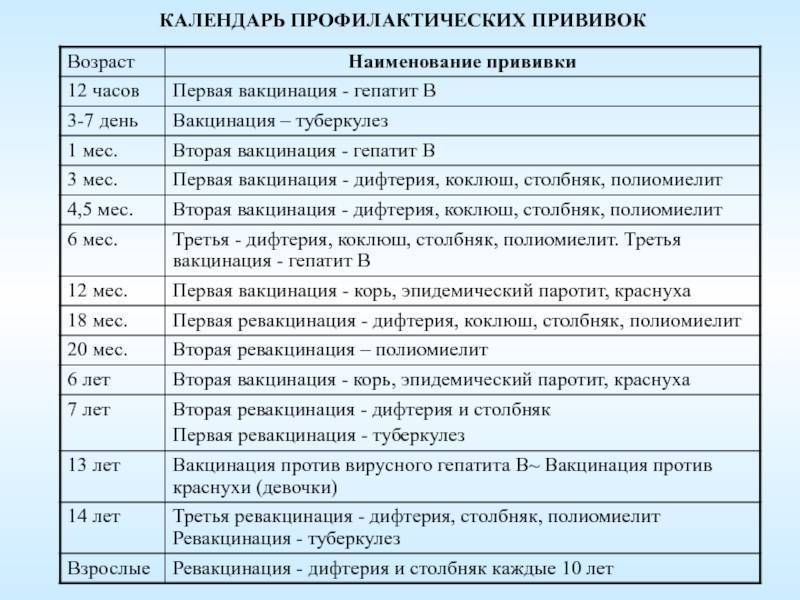
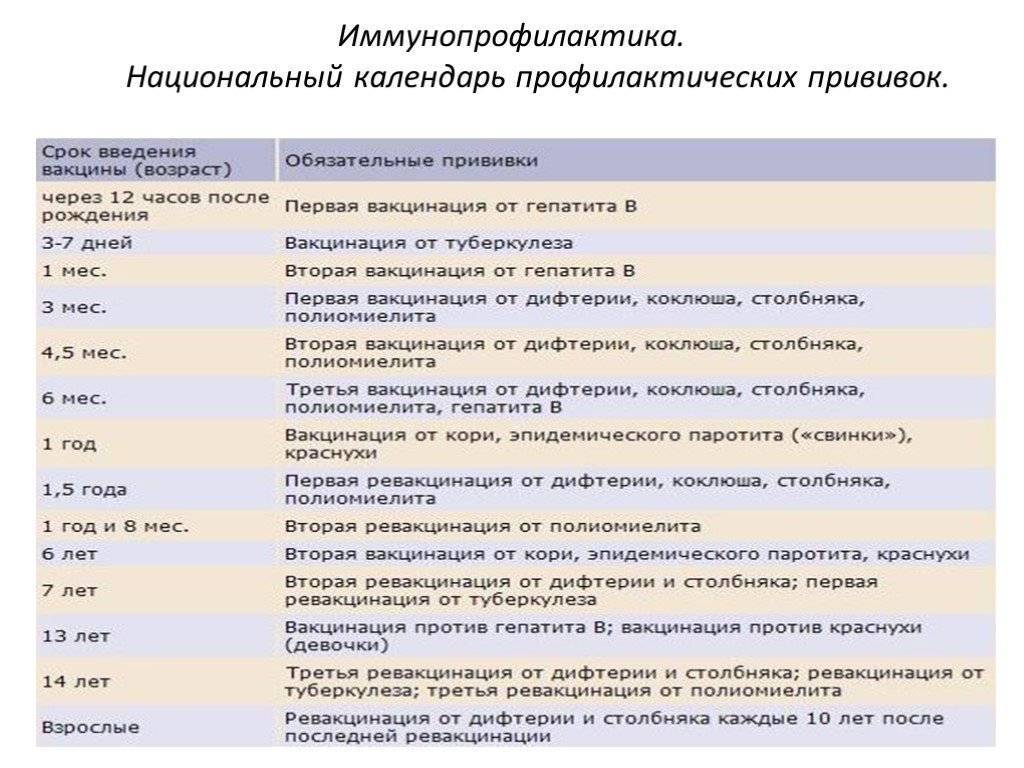
График прививок, которые нужно сделать до года: календарь и список с описанием
Вакцинация, проводимая в первый год жизни, начинается еще в роддоме, в первые сутки после рождения. Для эффективной иммунизации некоторые прививки выполняются неоднократно в разных возрастах. Помимо утвержденных законодательно обязательных вакцин, существуют дополнительные, которые могут быть введены ребенку по желанию родителей: от ветряной оспы, гепатита А и на время эпидемий – от энцефалита и гриппа.
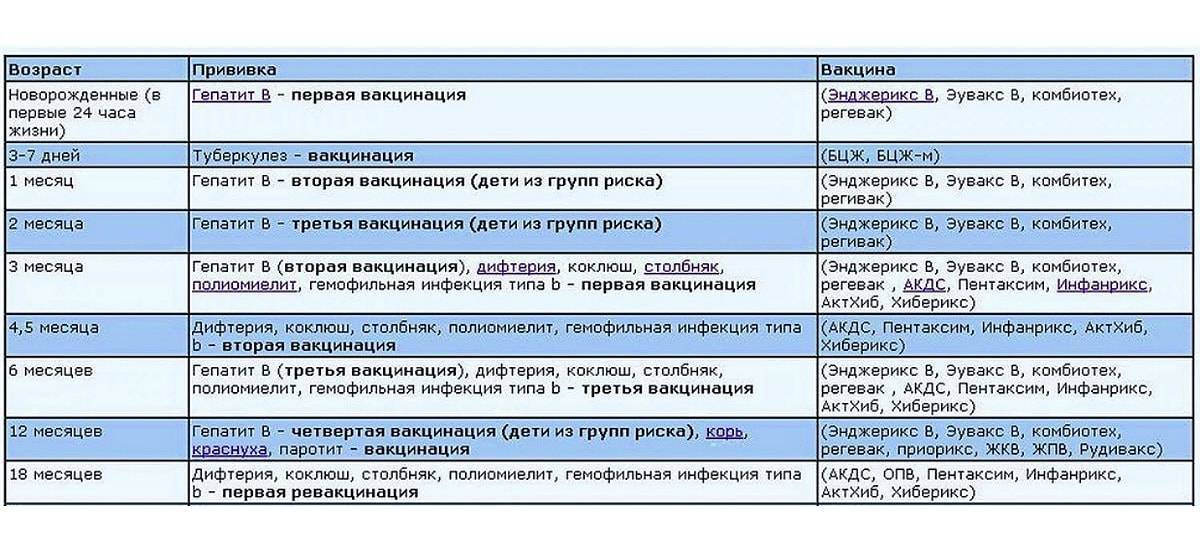
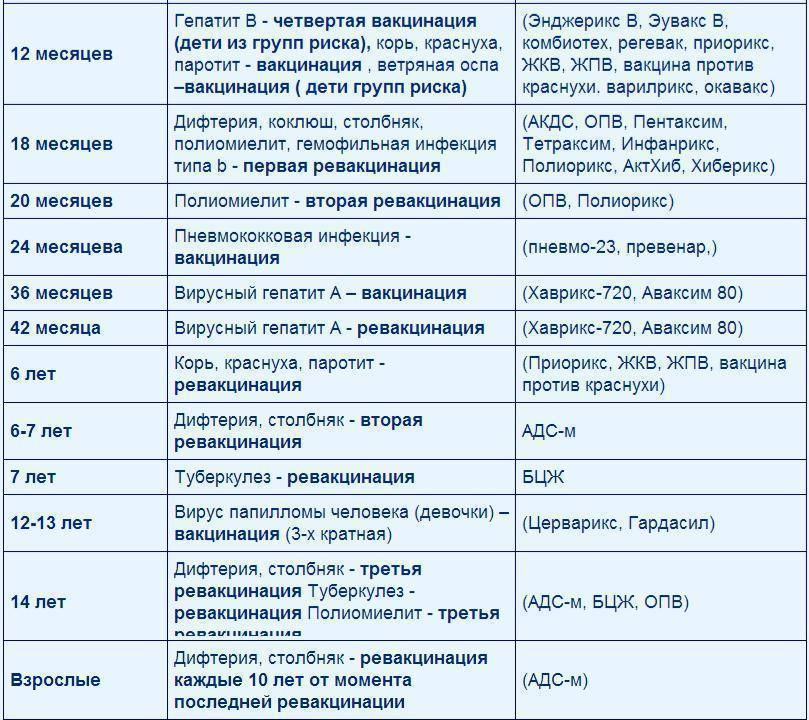
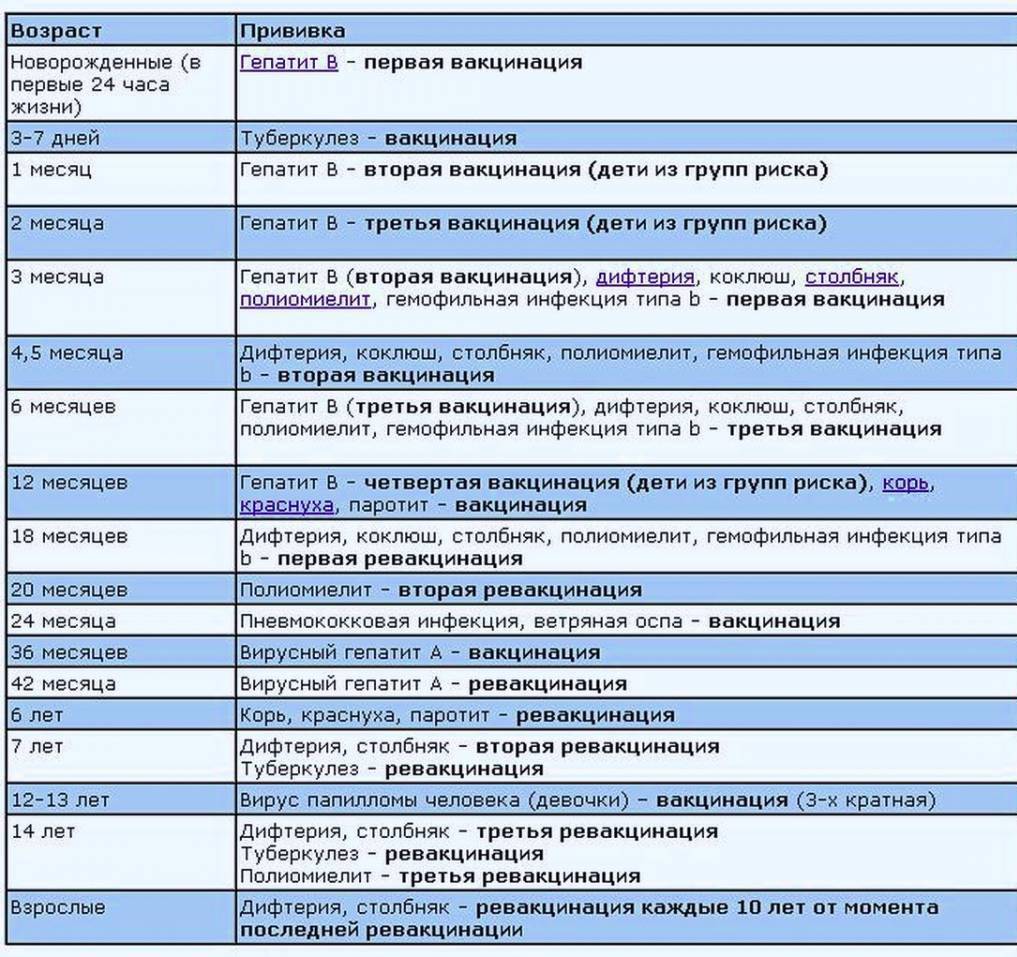
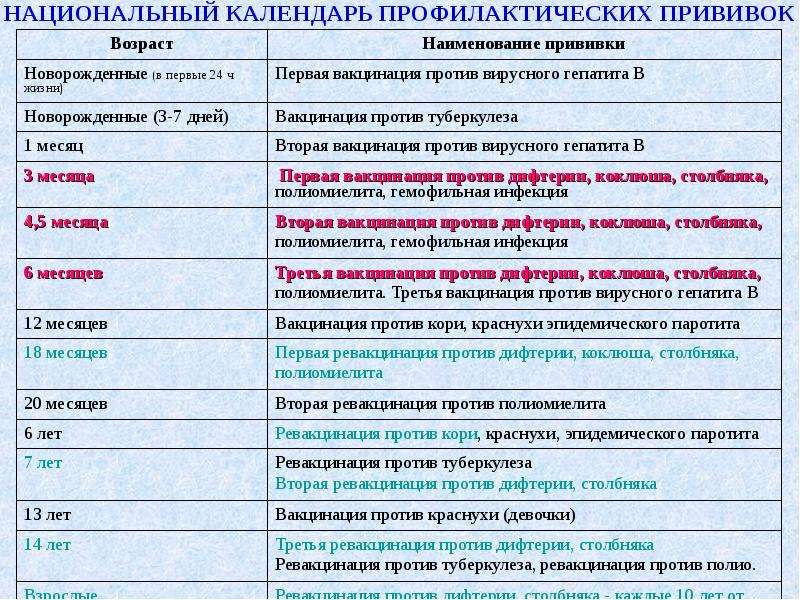
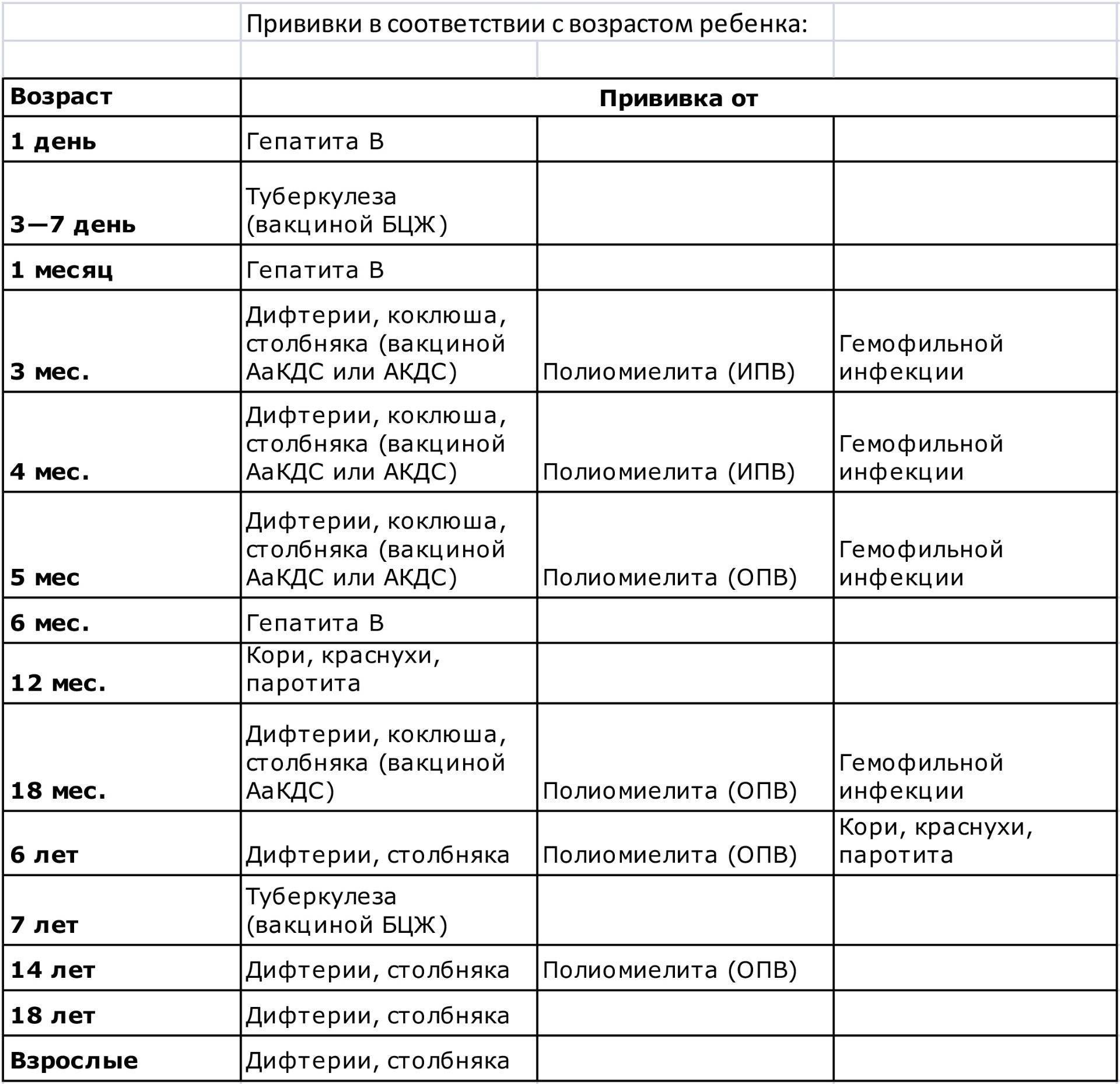
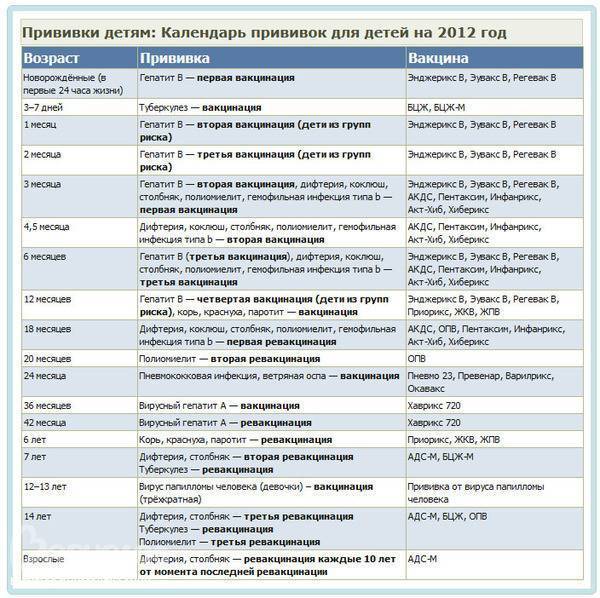
Таблица прививок, которые делают детям до года, по месяцам
| Возраст детей | Вакцина |
|---|---|
| Первые сутки после рождения | Вирусный гепатит В – первично |
| 3-7 день жизни | БЦЖ-М (туберкулез) |
| Первый месяц | Вирусный гепатит В – повторно |
| Второй месяц | Вирусный гепатит В – третий раз для детей из группы риска Пневмококковая инфекция – первично |
| Третий месяц | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – первично |
| Четвертый и пятый месяцы | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – повторно Пневмококковая инфекция – повторно |
| Шестой месяц | Коклюш, столбняк, дифтерия и полиомиелит («живая» вакцина) – третий раз Вирусный гепатит В – третий раз |
| Двенадцатый месяц | Эпидемический паротит («свинка»), корь, краснуха – первично |
Описание схемы вакцинации
Вирусный гепатит В
Болезнь поражает печень, дает осложнения в виде цирроза. Препарат против нее включает белки вируса гепатита В. Процедуры, проводимые в первый год жизни, защищают организм от заболевания до 8 лет. Для детей, которые относятся к группе риска по данной болезни (матери являются носителями вируса или болеют гепатитом В), предусмотрен ускоренный график вакцинации, предполагающий проведение четвертой процедуры. Возможные реакции: повышение температуры тела до 37,5℃ , покраснение в зоне укола.
БЦЖ-М (туберкулез)
Болезнь поражает легкие и дает осложнения на мозг и кости. Препарат для защиты от нее содержит бактерии бычьего туберкулеза (ослабленные, которые не вызывают заболевания у людей). Однократная процедура защищает до 7 лет. При ослабленном иммунитете (по реакции Манту) включают повторную вакцинацию в график после года. Отсроченная реакция может проявляться в виде уплотнения в месте укола, на месте которого остается небольшой шрам.
АКДС (столбняк, коклюш, дифтерия)
Заболевания, по которым регистрируется очень высокая смертность среди новорожденных, опасны вырабатываемыми возбудителями токсинами. Комплексный препарат содержит малую концентрацию токсинов столбняка и дифтерии, а также неактивную палочку коклюша. После укола возможно локальное покраснение и уплотнение кожи, а также повышение температуры тела до 38℃, сонливость либо излишняя возбудимость, недомогание.
Полиомиелит
Поражает ЦНС, ЖКТ, эндокринную систему, характеризуется высокой смертностью, может приводить к параличу. Инактивированные препараты против заболевания содержат только белки вирусов, «живые» – ослабленный вирус. Иммунитет вырабатывается до 10 лет. В месте укола возможно покраснение и уплотнение. Если препарат дается перорально, то реакций почти не бывает, за исключением аллергии в виде кожной сыпи.
Краснуха, корь, эпидемический паротит («свинка»)
Болезни опасны осложнениями и тяжелым течением. Профилактические препараты против них содержат ослабленные возбудители (вирусы), вызывающие 100% иммунный ответ, но не приводящие к заражению других людей. Иммунитет вырабатывается до 5 лет. После процедуры возможны: повышение температуры тела, увеличение лимфоузлов, покраснение щек и глаз, заложенность носа.
Пневмококковая инфекция
Представляет собой комплекс болезней, которые провоцируются бактерией Streptococcus pneumoniae. К ним относятся острый средний отит, пневмококковая пневмония, гнойный пневмококковый менингит, артриты, эндокардиты, плевриты. Обычно эта инфекция выступает как осложнение других. Ранее детей прививали от перечисленных болезней на платной основе.
Процедура введения вакцины в организм
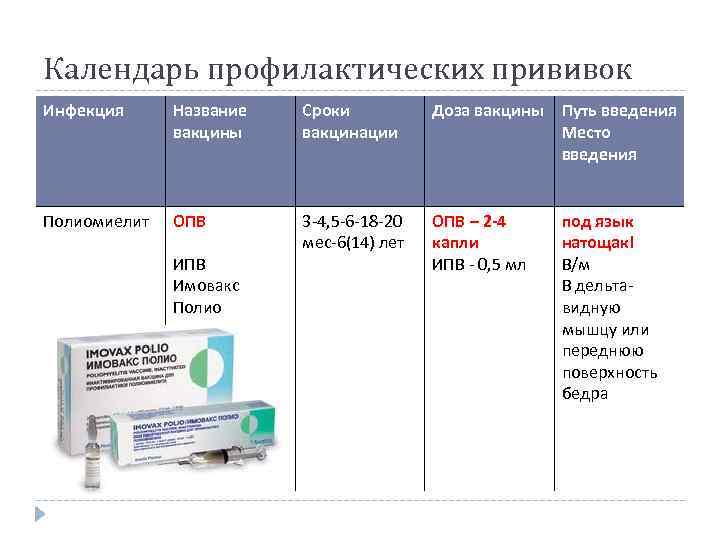
Инактивированная полиомиелитная вакцина выпускается в форме помещенного в шприц раствора. Однократная дозировка составляет 0,5 мл. При иммунизации с помощью ИПВ применяется инъекционный способ введения препарата. Малышам младше полутора лет укол делают подкожно под лопатку или внутримышечно в бедро, а детям старшего возраста – в область плеча.

Родителям перед осуществлением иммунизации рекомендуется проверить срок годности вводимого препарата и убедиться в целостности его упаковки, а также наличии маркировки. Кроме того, следует проследить, чтобы раствор хранился в холодильнике. Если средство имеет неоднородный цвет и посторонние включения, от его использования следует отказаться, заменив другим экземпляром.
Полиомиелит — симптомы и профилактика
Заболевание может проявляться лихорадкой, расстройством стула и мочеиспускания, потливостью, болью в мышцах, затрудненностью глотания. Симптоматика наблюдается в течение нескольких недель, после чего больной выздоравливает. Наиболее опасной, но более редкой формой развития заболевания является паралитическая, при ней наблюдаются одышка, удушье, парезы, параличи, паралич мимических мышц. Как правило страдает одна из конечностей. Около 25% заболевших паралитической формой остаются инвалидами.
Чем опасен полиомиелит? Основная опасность заключается в возможности возникновения именно паралитической формы, которая требует длительного лечения, помогающего только в нетяжелых видах. Прогноз менее утешителен, когда поражается дыхательный центр и мышцы. Лучшая профилактика полиомиелита — проведение вакцинаций, которые доказали свою эффективность.
Противопоказания
Для ОПВ:
- Неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной.
- Иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее, чем через 6 месяцев после окончания курса терапии).
- Плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При легком течении ОРИ, острых кишечных заболеваний и других нетяжелых состояниях прививки проводятся сразу же после нормализации температуры.
Применение ОПВ возможно только у здоровых детей. Перед вакцинацией обязателен осмотр врача.
Для ИПВ:
- Заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления;
- Аллергическая реакция на предшествующее введение вакцины (аллергия к активному компоненту, к одному из вспомогательных веществ, входящих в состав вакцины – стрептомицину, неомицину и полимиксину В);
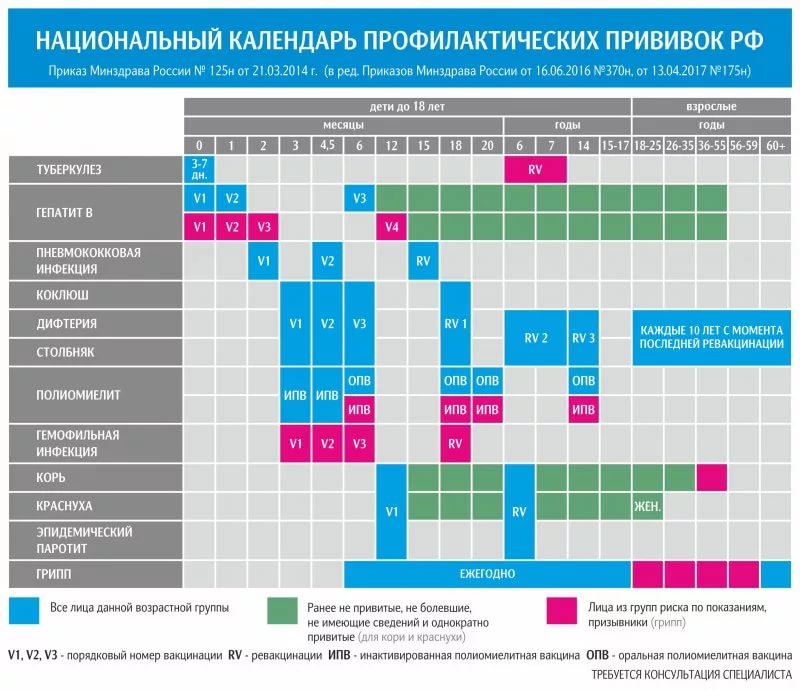
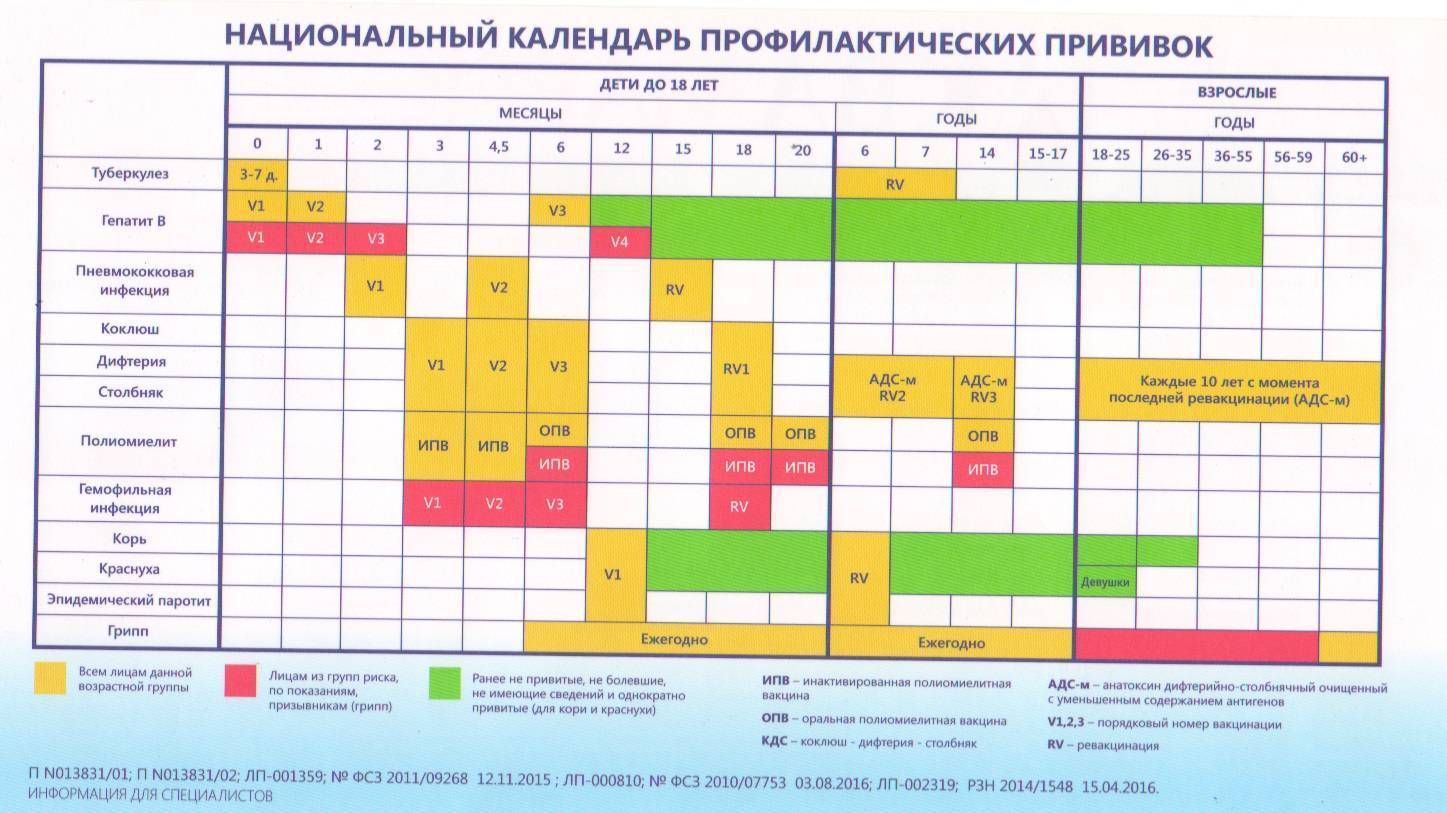
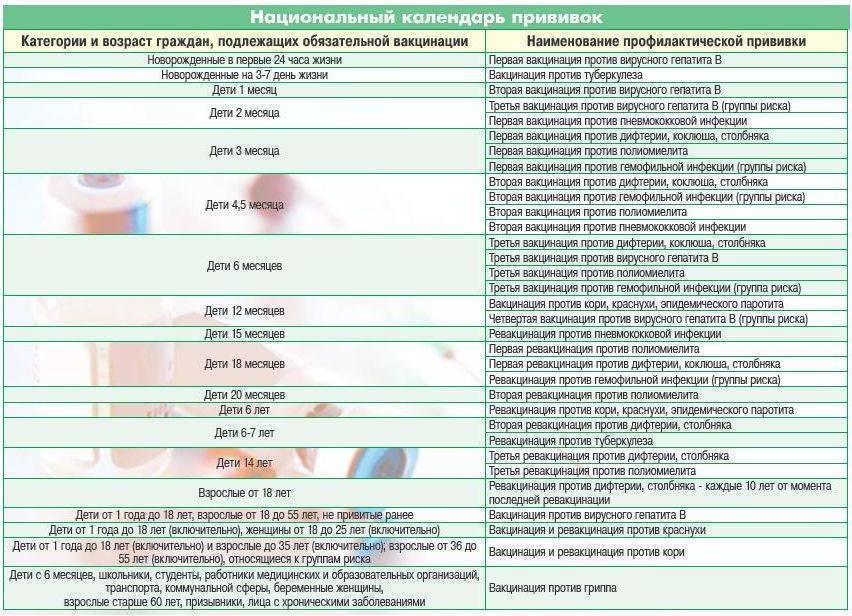
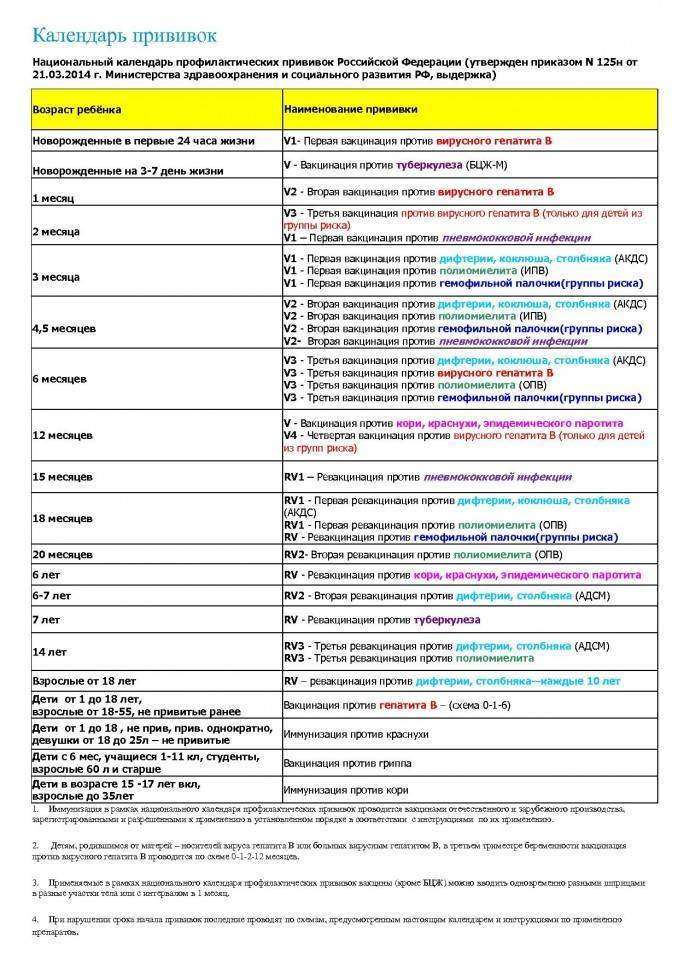
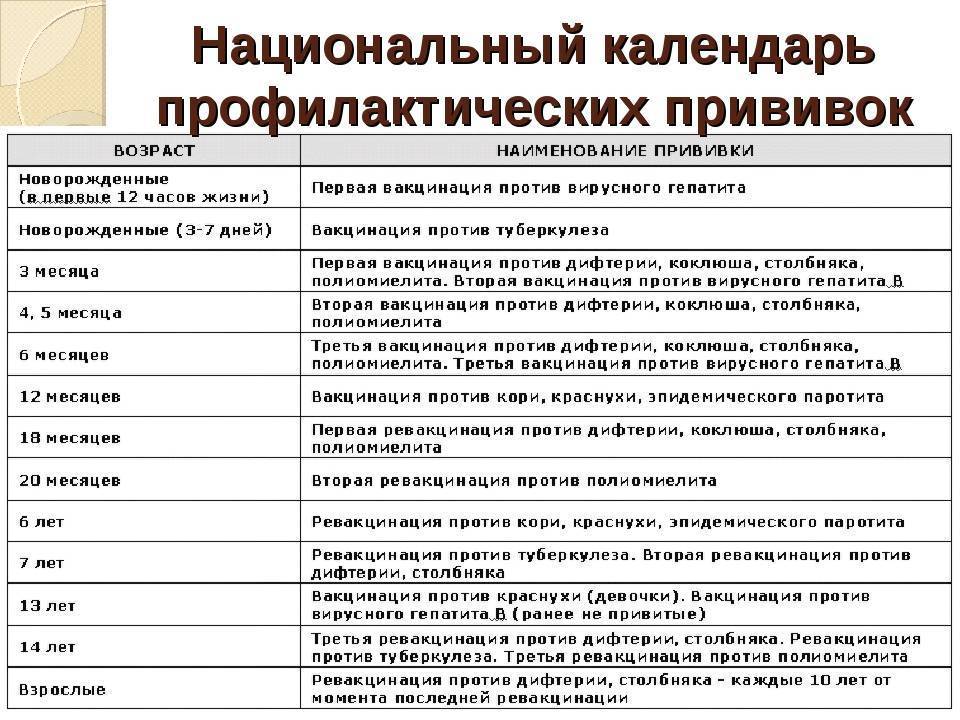
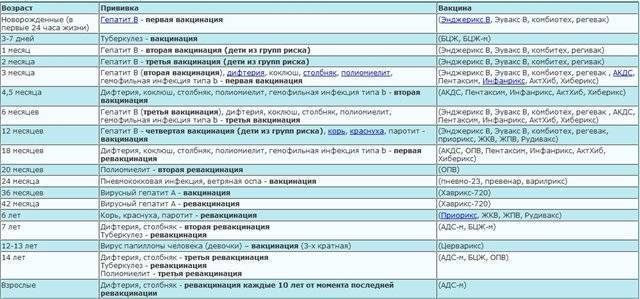
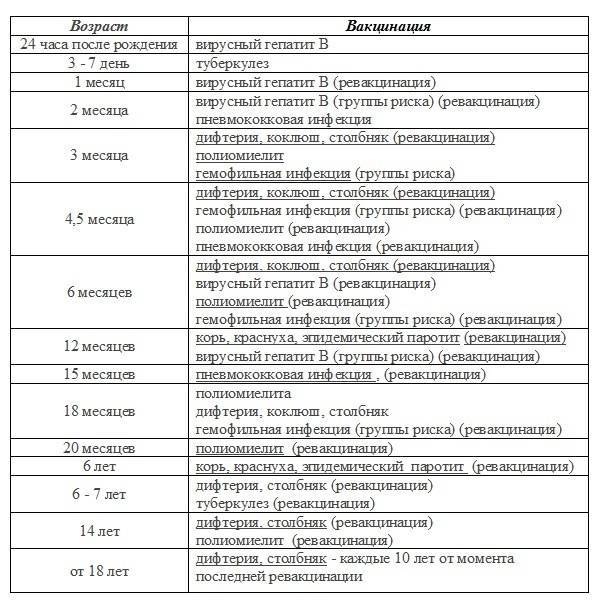
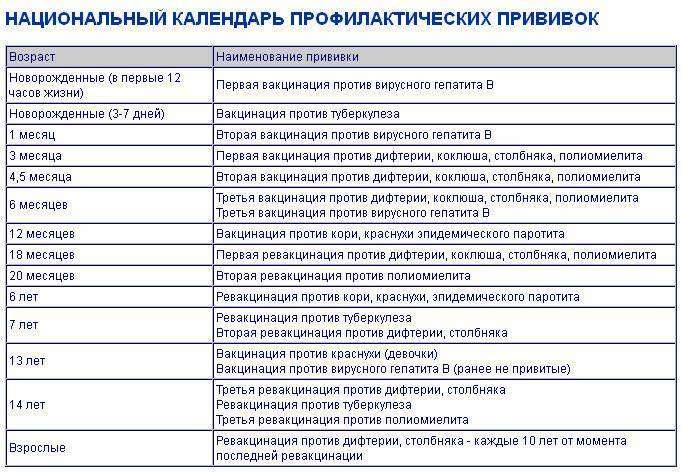
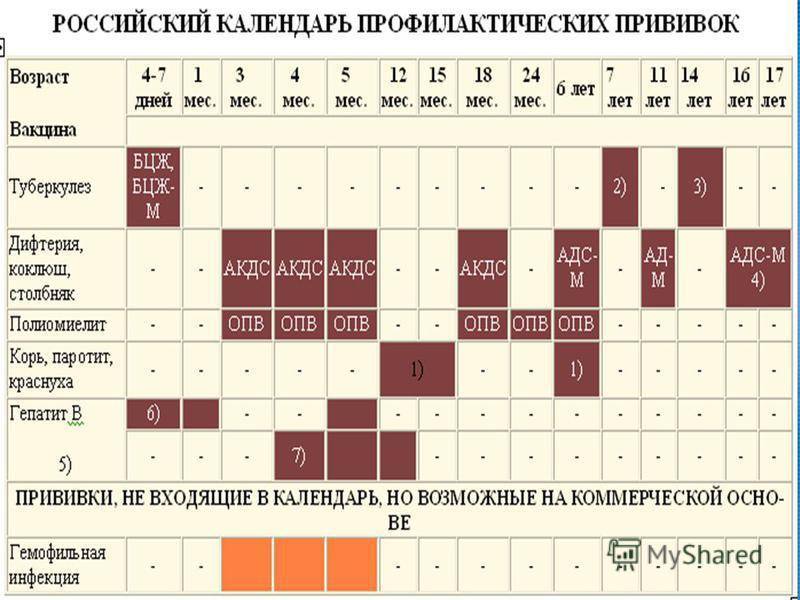
Национальный календарь прививок
В разных странах мира используется свой календарь вакцинаций.
Национальный календарь профилактических прививок – это официальный документ, в котором отражена программа мероприятий, разработанных для предупреждения массового распространения инфекционных заболеваний (эпидемий) среди населения.
Прививочный календарь содержит список тех инфекционных заболеваний, против которых проводят профилактические прививки; в нем указаны также сроки, последовательность и схемы применения биологических препаратов (вакцин).
Прививочный календарь согласовывается и утверждается Минздравом Российской Федерации. Документ включает две части: в первой перечислены плановые прививки от самых распространенных и потенциально опасных для жизни человека заболеваний; во второй – указаны прививки, которые делают по эпидемическим показаниям.
Плановая вакцинация выполняется для снижения заболеваемости детей и взрослых от опасных для жизни инфекций.
Прививки по эпидемическим показаниям проводятся:
- В случае возникновения неблагоприятной эпидемической ситуации, при высоком риске заражения населения тем или иным инфекционным заболеванием, например: грипп, менингит, корь и другие.
- При контакте восприимчивого (непривитого) человека с источником инфекции, например: столбняк, бешенство и другие.
Как проводится иммунизация
Прививочное средство ОПВ закапывают в рот, а ИПВ вводят с помощью инъекции.
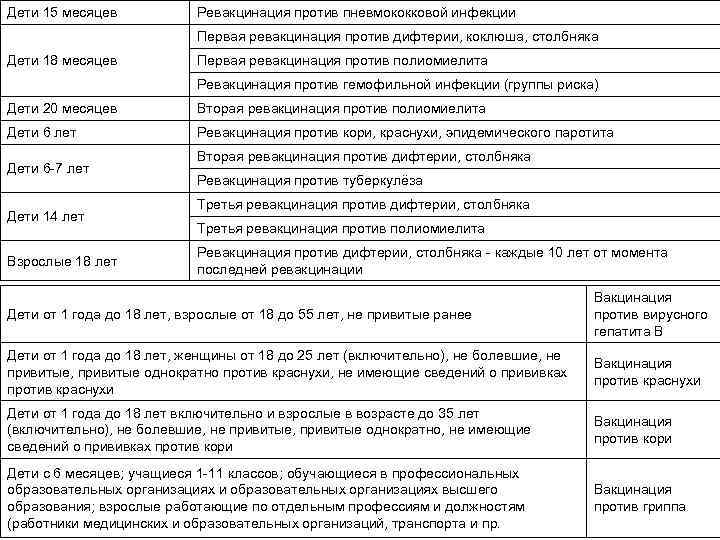
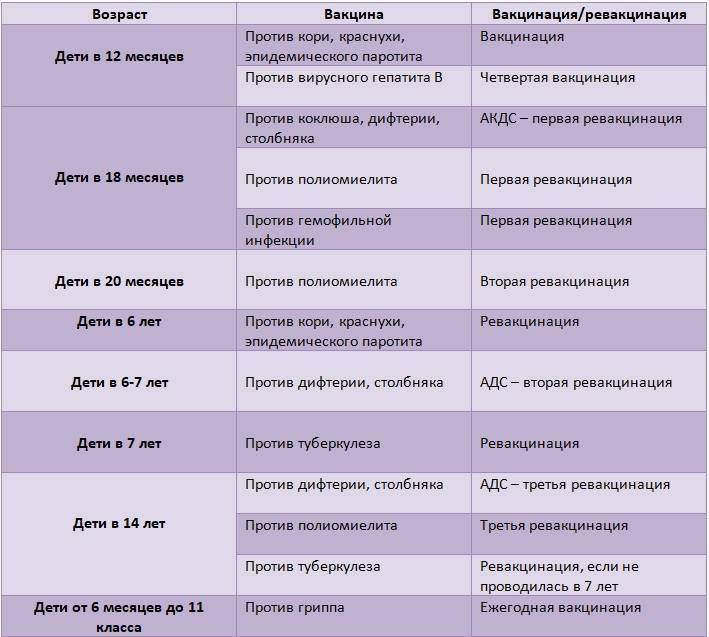
Допускается сочетать 2 прививки детям — АКДС и от полиомиелита. Следующие 60 минут нельзя есть и пить. В 1,5 года проводят ревакцинацию, а в 14 лет — ещё одну. После профилактики вырабатывается устойчивость к возбудителю.
Иммунопрофилактика живой вакциной от полиомиелита разрешается, когда малышу исполнится 6 месяцев. Прививочное средство закапывают на миндалины или язык. Лиц с ослабленным иммунитетом прививают средством ИПВ, содержащим неживые вирусы. Кроме того, живая вакцина от полиомиелита и непривитый ребёнок — опасное сочетание. Риск инфицирования для окружающих малышей, чей организм ослаблен, сохраняется в течение 60 дней.
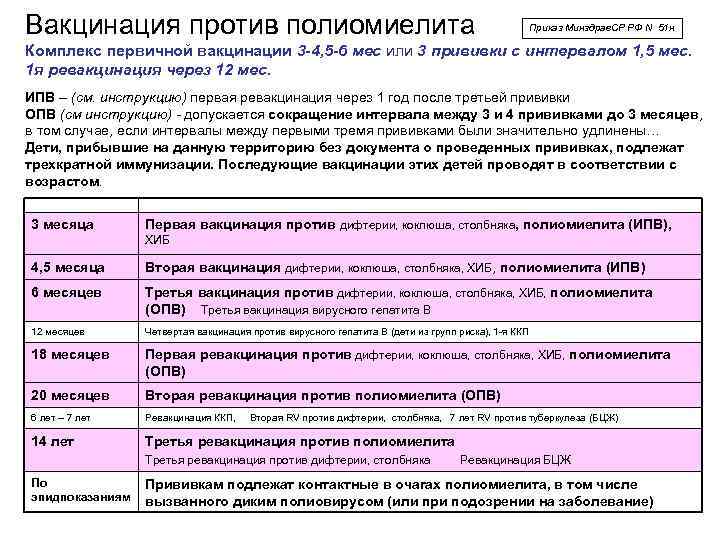
Схема вакцинации и ревакцинации

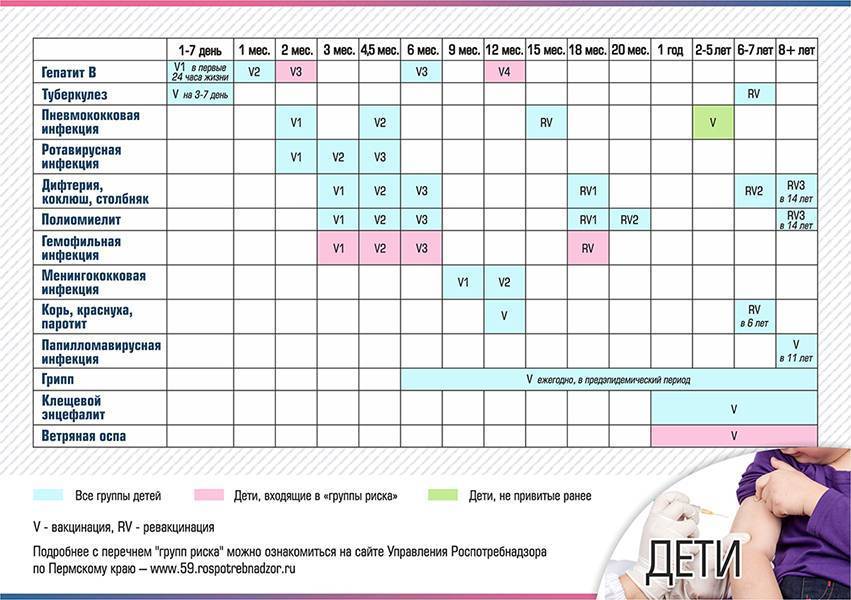
Национальный календарь профилактических прививок регламентирует график иммунизации. Схема вакцинирования от описываемого заболевания подразумевает поэтапное введение вакцинирующего средства. При этом во время вакцинации используется ИПВ, а при ревакцинации – ОПВ. Такая схема, называемая смешанной, является наиболее оптимальной для формирования иммунитета к полиомиелиту.
Стандартный график иммунизации выглядит следующим образом:
- первый раз прививку делают младенцу в 3 месяца;
- вторая процедура осуществляется по достижении малышом 4,5 месяца;
- третья вакцина (ОПВ) вводится грудничку в полгода.
Для закрепления вакцинирующего результата применяется ревакцинация. Ее график подразумевает трехэтапное введение препарата:
- в 1,5 года;
- после 20 месяцев жизни малыша;
- по достижении подростком 14 лет.
Наряду с этим способом вакцинации от полиомиелита существуют схемы иммунизации, предполагающие использование только ИПВ.
В этом случае осуществляется трехкратное введение вакцинирующего препарата в возрасте 3, 4,5 и 6 месяцев. После этого в 1,5 года и в 6 лет проводится ревакцинация.
Если по каким-либо причинам сроки вакцинации смещаются, врач разрабатывает индивидуальный график, эффективность которого не уступает стандартной схеме. При этом учитываются следующие рекомендации:
- отсутствие вакцинации в 4,5 месяца не отменяет иммунизацию в 6-месячном возрасте, после нее ребенок прививается в 1,5 года согласно Национальному календарю профилактических прививок;
- из-за того, что интервал между введением препарата должен составлять не менее полутора месяцев, сделанная по различным причинам инъекция в 5-месячном возрасте сдвигает следующую процедуру с полугода на 6,5 месяца;
- при задержках с выполнением первых трех вакцинаций, в результате которых образовались длительные перерывы между введением препарата, рекомендуется провести первую ревакцинацию через 3 месяца;
- несмотря на то, что у несвоевременно привитых детей сроки вакцинации переносятся, нужно следить, чтобы к 7 годам ребенок был вакцинирован не менее 5 раз.
Если по различным причинам отсутствует информация о наличии либо отсутствии у малыша до 1 года прививок от полиомиелита, он прививается по стандартной схеме.
Нужно ли бояться “живой” вакцины?
Некоторые родители боятся прививать ребёнка живой вакциной, поскольку считают, что она может спровоцировать развитие реального заболевания, однако опасения беспочвенны. В некоторых случаях действительно могут наблюдаться осложнения после введения вакцины, но это, как правило, местные аллергические реакции, которые не имеют ничего общего с полиомиелитом. Кроме того, первые две прививки ребёнку делают с использованием инактивированной вакцины, это позволяет сформировать иммунитет от штаммов вируса, которые находятся в живой вакцине, и избежать осложнений. После первых двух прививок можно без риска использовать живую вакцину.
Такая схема вакцинации не является новой или экспериментальной, её многие годы успешно применяют в разных странах. ВОЗ также отмечала её эффективность. Однако в некоторых случаях от использования живой вакцины врачи всё-таки отказываются. Это происходит, если речь идёт о малышах с ВИЧ-инфекцией или о детях, которые родились у ВИЧ-инфицированных родителей. Также живой вакциной не прививают детей с первичным иммунодефицитом.
Какие бывают прививки от полиомиелита
Существует всего 2 вида вакцин: ИПВ и ОПВ. Обе они защищают от полиомиелита, но применяются в разных ситуациях. Особенности препаратов:
- ОПВ. прививочное средство, содержащее живых возбудителей. Клинические испытания, после которых вакцину против полиомиелита начали применять массово, были проведены в 1960 году. Активные компоненты — 3 штамма полиовирусов. Культуру вирусов выращивают в клетках обезьян, поэтому они получаются ослабленными. Пероральный способ введения выбран неслучайно. Реальное заражение происходит именно через рот, таким образом, достигается имитация инфицирования. В организме ребёнка после прививки полиомиелита формируется клеточный и гуморальный иммунитет, то есть вырабатываются не только специфические антитела, но также лимфоциты и фагоциты. Недостаток живой вакцины в том, что хотя изначально возбудители не обладают патогенностью, в некоторых случаях она может проявиться. Это значит, что вирусы способны перейти в активную форму и спровоцировать развитие вакциноассоциированного полиомиелита.
- ИПВ. Полиомиелитная вакцина, содержащая неживые вирусы. Изначально именно её использовали для прививок против полиомиелита детям. Препарат вводят подкожно, после чего вырабатывается гуморальный иммунитет. Но по эффективности ИПВ ниже, чем ОПВ. Это обусловлено тем, что вирус не проходит по поверхности пищеварительного тракта, и на этом участке не образуется защита. Небольшая вероятность заболеть полиомиелитом сохраняется даже после 3 инъекций.
Переболевшим детям всё равно требуется прививка, так как она защищает сразу от трёх штаммов, а иммунитет после перенесённого заболевания вырабатывается только к одному — к тому, которым был инфицирован пациент.
Самые известные мифы о прививках
Вокруг безопасности вакцин всегда было много слухов, и некоторые из них породили очень живучие мифы, несмотря на то, что никаких доказательств их правдивости нет. Интересно, что мифы об опасности вакцин воспринимаются многими людьми серьезнее, чем реальная угроза, исходящая от инфекций. Мы уже забыли, чем страшны корь, коклюш и полиомиелит. Нам кажется, что эти болезни уже не вернутся, а потому мы начинаем бояться прививок сильнее, чем болезней.
Правда ли, что вакцины вызывают аутизм?
Это распространенный миф. В 1998 году в журнале Lancet была опубликована статья о связи между вакциной против кори, краснухи и паротита (свинки) и аутизмом. Позже приведенные в ней данные были признаны недостоверными: часть из них была фальсифицирована автором статьи Эндрю Уэйкфилдом. В 2010 году его лишили врачебной лицензии за нарушение профессиональной этики.
Правда ли, что с помощью вакцины можно чипировать человека?
Чипирование (введение электронного чипа) людей с помощью прививок технически невозможно. Часто в одном флаконе находится несколько доз препарата. Даже если в нем есть микрочипы, невозможно дозировать их, набирая раствор шприцем из флакона. Если в ампуле содержится одна доза вакцины, вводимый с препаратом чип должен иметь размеры меньше диаметра иглы для инъекций. Но в этом случае он может остаться на стенках флакона со следами жидкости, а значит, нет гарантии, что чипирование произойдет. Производство вакцин выполняется под очень строгим контролем, и попадание любых посторонних компонентов в препарат исключено.