Почему шелушится кожа ребенка
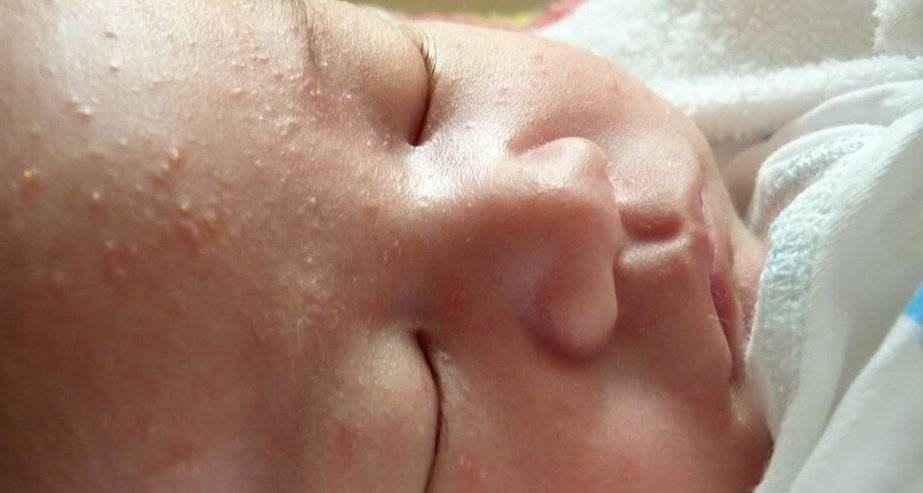
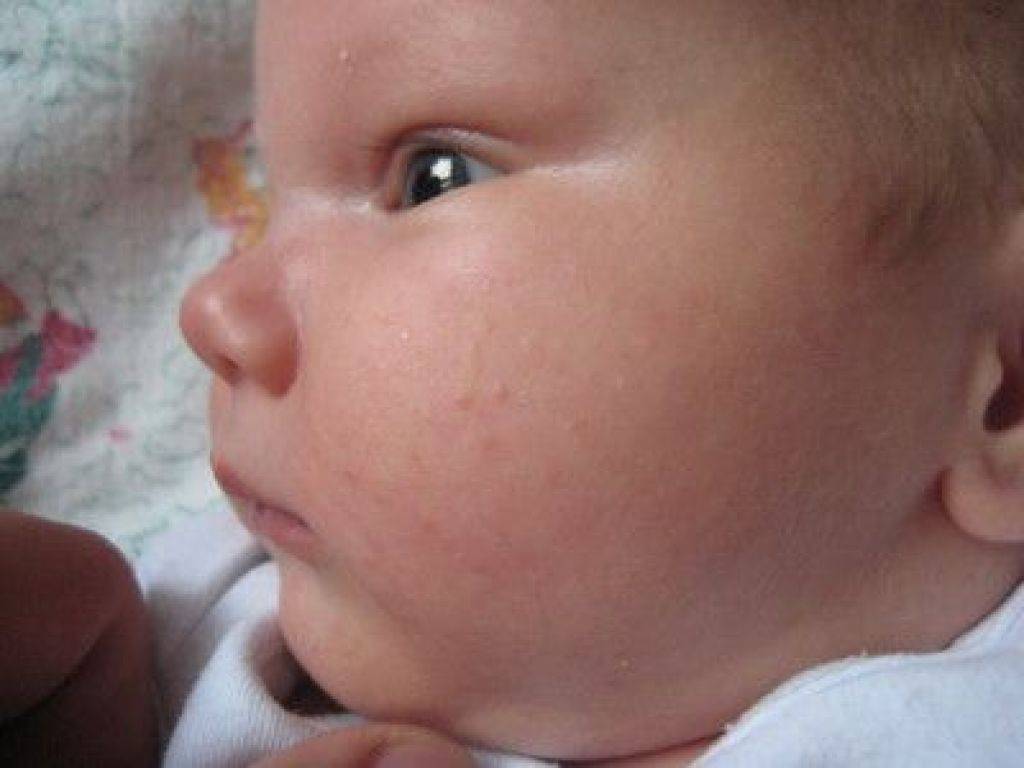
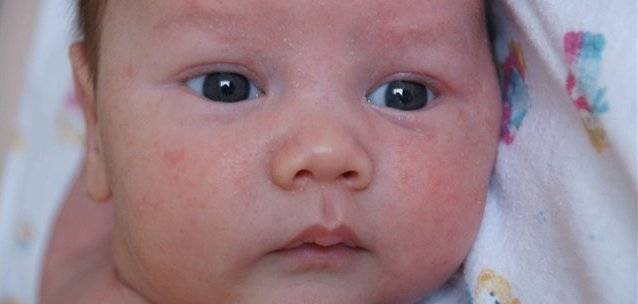
На 2-3 неделе жизни у большинства малышей наступает состояние физиологической эритемы, при котором кожные покровы приобретают красноватый оттенок, а потом начинают шелушиться
Если вы не замечаете каких-либо изменений в поведении малыша, то не стоит беспокоиться.
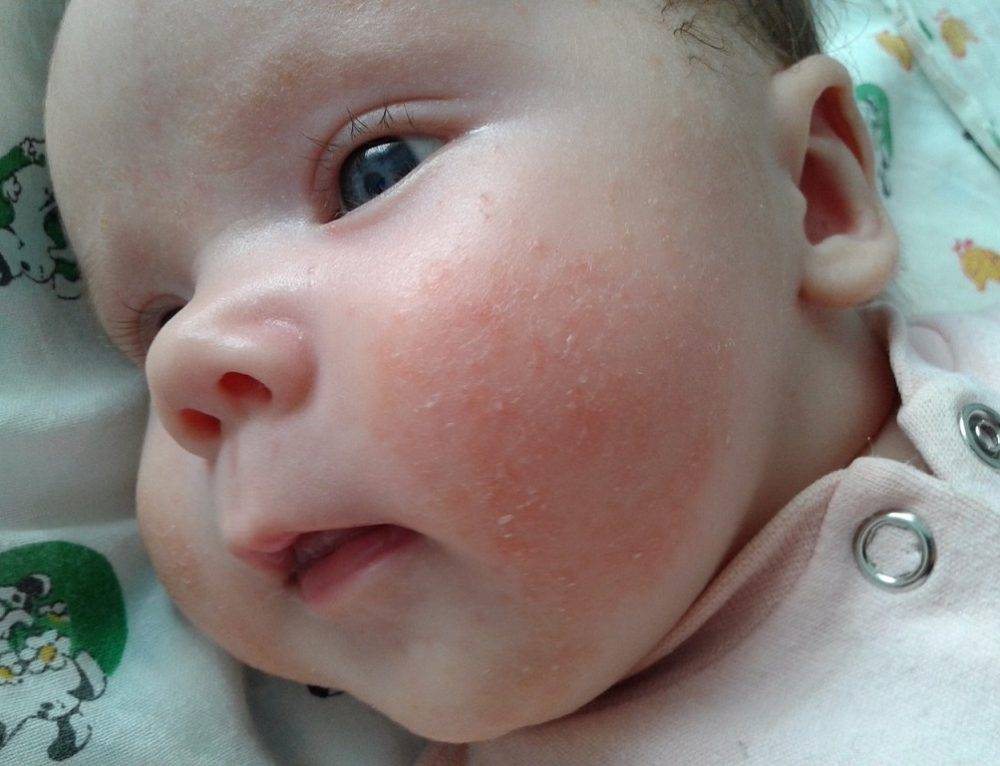
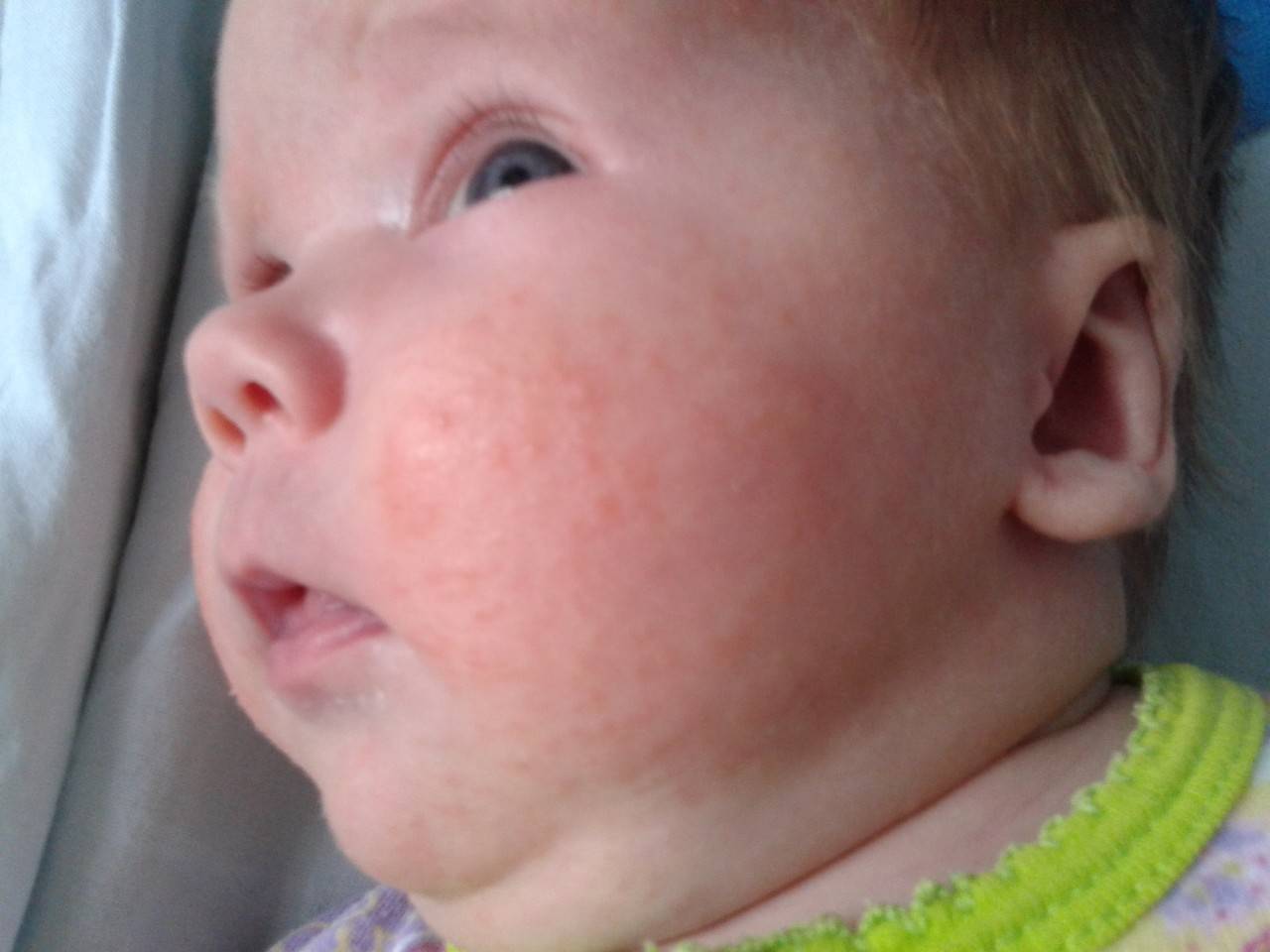
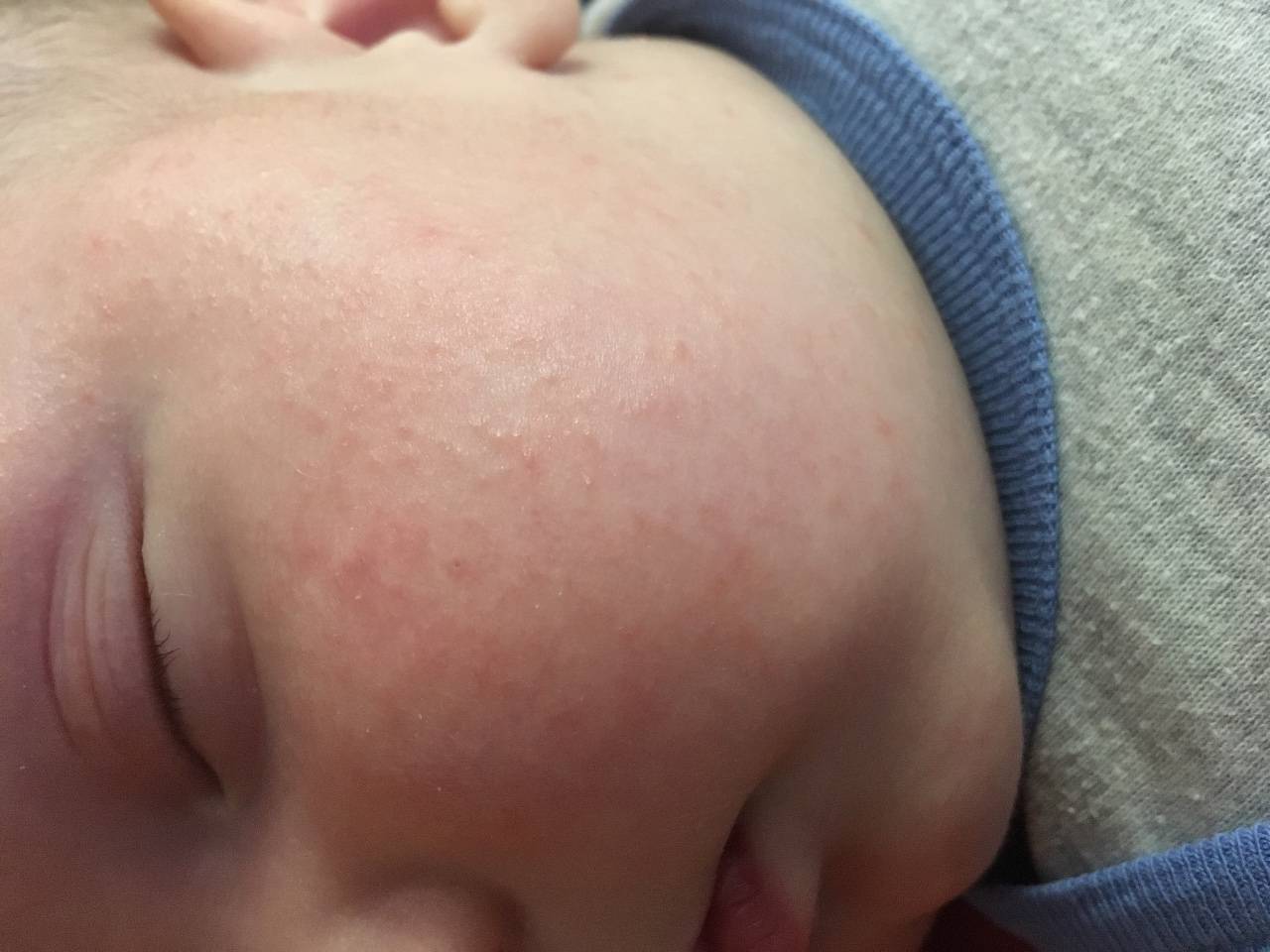
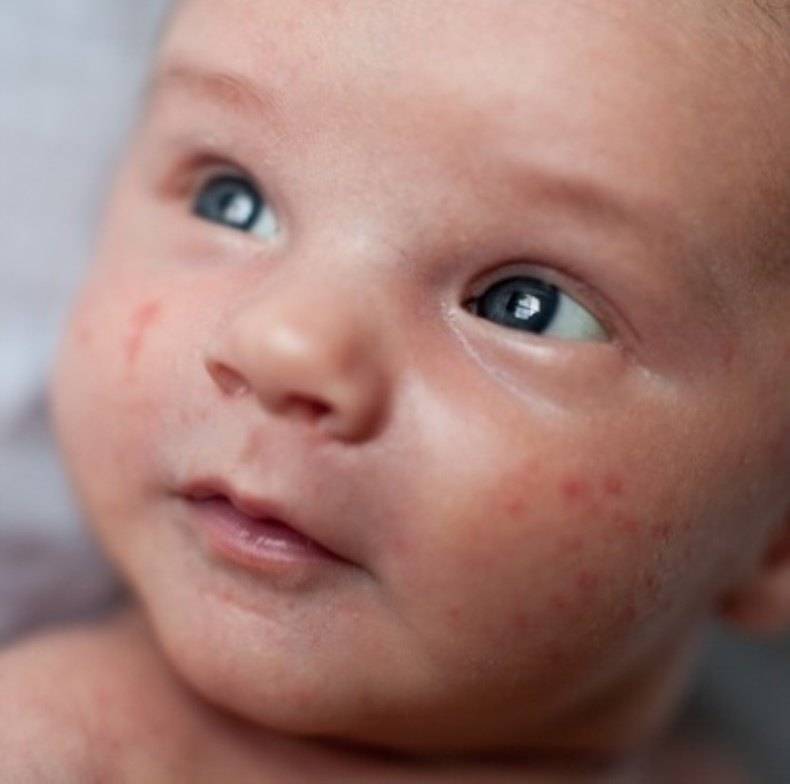
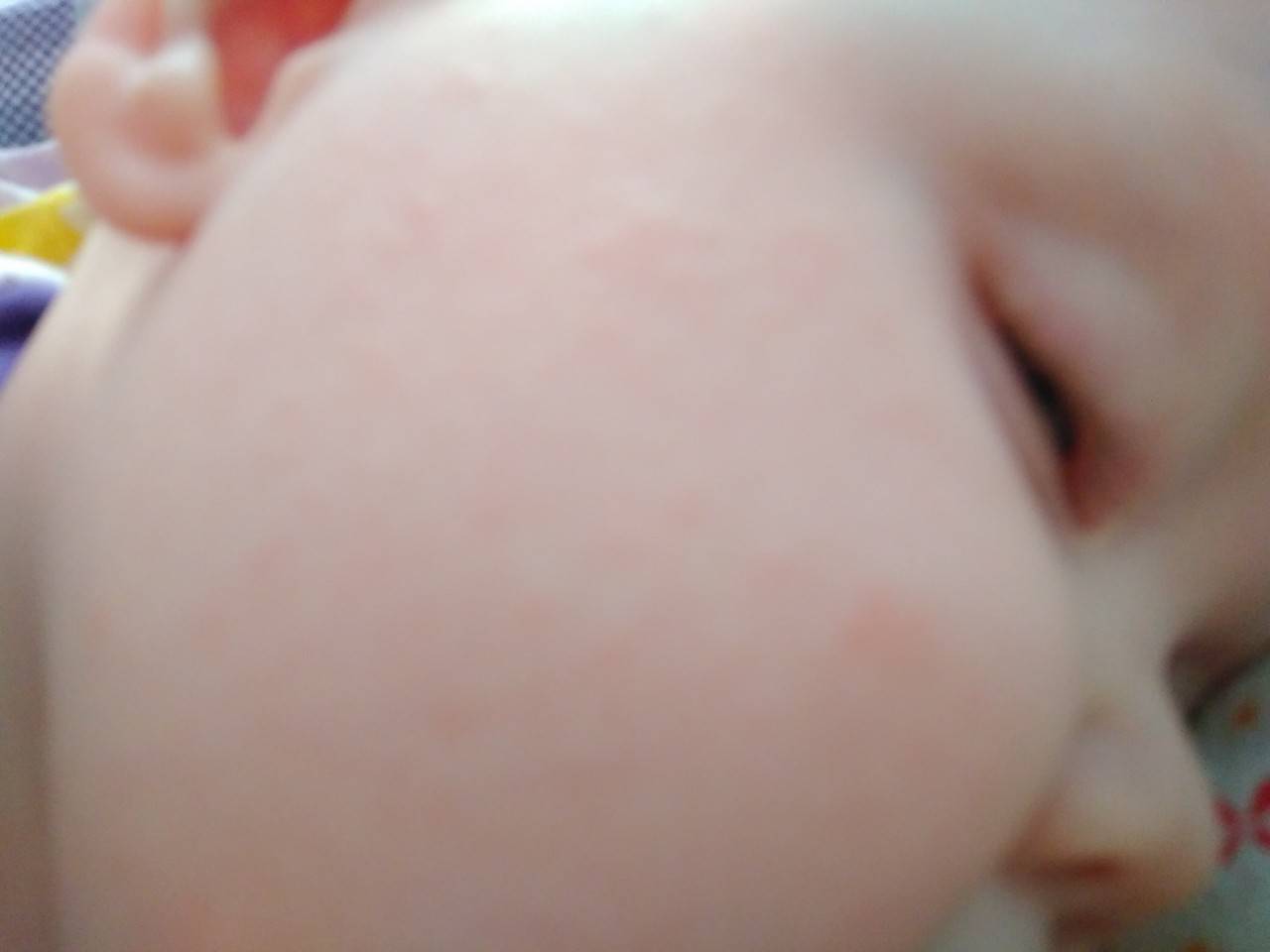
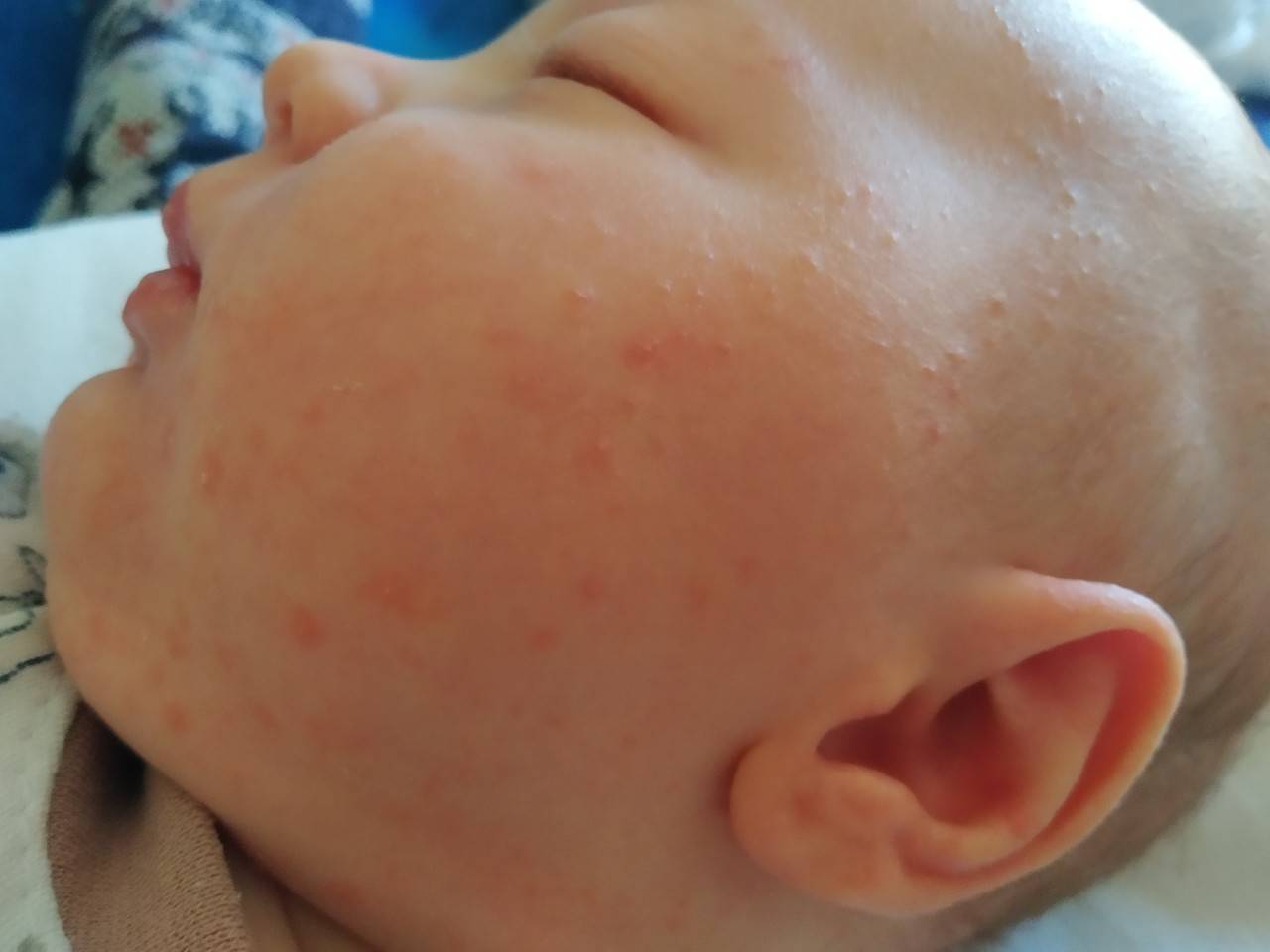
Стоит отнестись с особым вниманием к шелушению кожи, если на щечках, голове, руках и ногах малыша оно сменяется покраснением, а затем появляются мелкие пузырьки. Причина такого шелушения — аллергическая реакция (атопический дерматит).
При таком шелушении ребенок очень беспокойный, капризный, его мучает зуд
Аллергию могут вызывать средства, которые используются для стирки детских вещей, употребление кормящей мамой продуктов, к которым чувствителен организм ребенка, или неподходящая смесь, если малыш находится на искусственном вскармливании.
Шелушение могут вызывать и другие причины:
- слишком теплый и сухой воздух — низкая влажность и высокая температура воздуха в комнате ребенка могут вызвать пересыхание кожи и появление корочек в носу;
- неправильный уход — использование марганцовки, туалетного мыла или других неподходящих средств гигиены, купание в слишком теплой (при температуре выше 37 градусов) или жесткой воде может вызвать шелушение кожи у ребенка;
- холодный воздух — кожа малыша очень чувствительна к перепадам температуры. Если родители гуляют с ребенком в морозную и ветреную погоду зимой, или летом в жару, то кожа может отреагировать шелушением.
Симптомы шелушения кожи
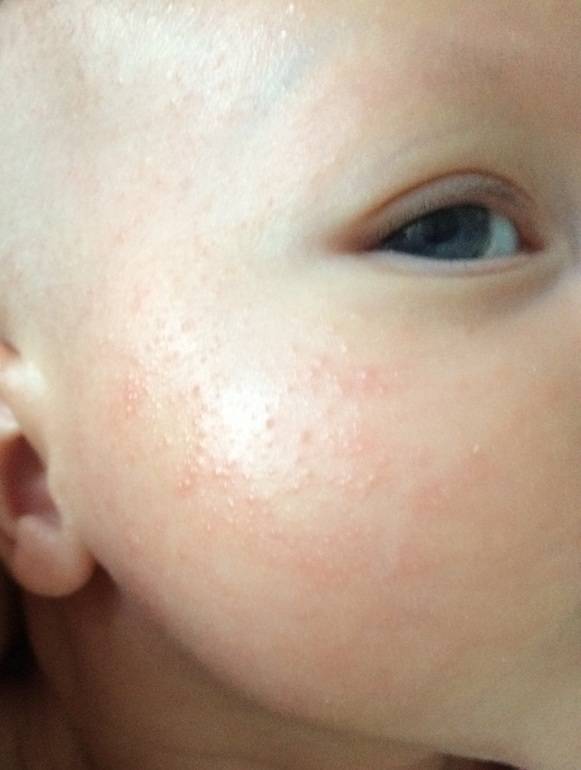
При шелушении кожи чаще всего можно заметить шершавость на спинке малыша. Если причина шелушения — сухой или жаркий воздух, то чаще всего оно сопровождается набуханием кожи, ее сморщиванием.
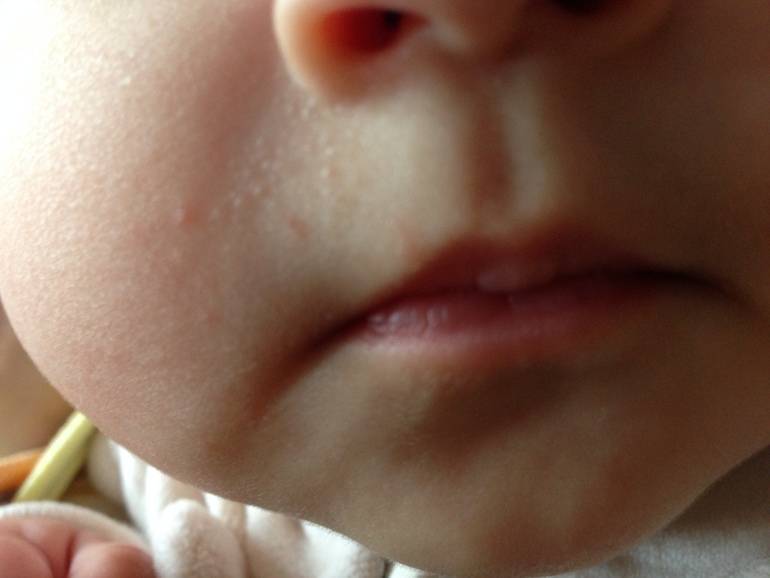
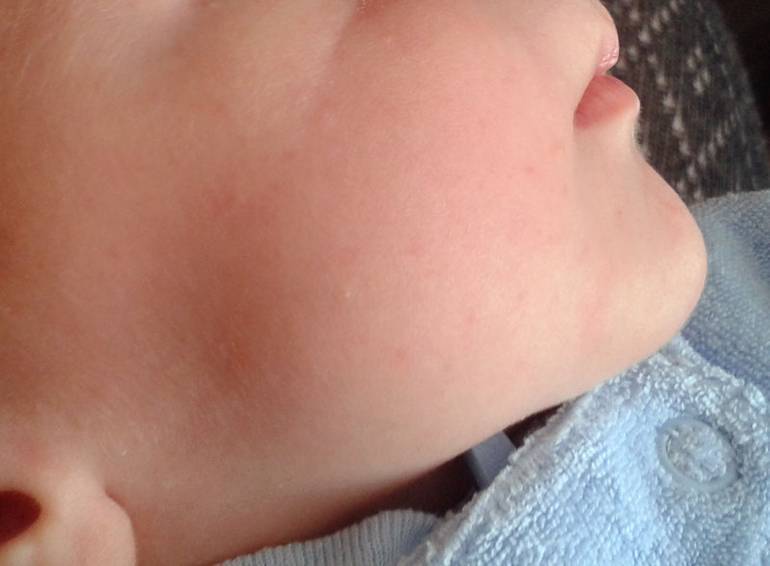
При трении нежной кожи младенца об одежду тоже может появиться шелушение. В таком случае чаще всего шершавость появляется на подбородке или шейке малыша.
В зависимости от причины возникновения шелушение может локализоваться на разных частях тела, размеры пораженных участков кожи тоже могут отличаться.
Шелушится кожа на теле
Очаги шелушения на ногах, руках, туловище часто возникают у детей, родившихся после 38 недели. Причина – длительное воздействие околоплодных вод. Процесс шелушения у таких малышей не локализован в одном месте и может наблюдаться по всему телу.
Если вы наблюдаете, что шелушение усиливается после купания, вероятнее всего, используются неподходящие средства для мытья ребенка (марганцовка, агрессивные моющие средства, не предназначенные для детской кожи).
Все средства для купания в ассортименте Mustela созданы специально для нежной детской кожи. Содержат в своих составах мягкие ПАВ, которые бережно очищают кожу, не пересушивая ее. Подходят для применения с первых дней жизни.
Шелушится кожа на голове
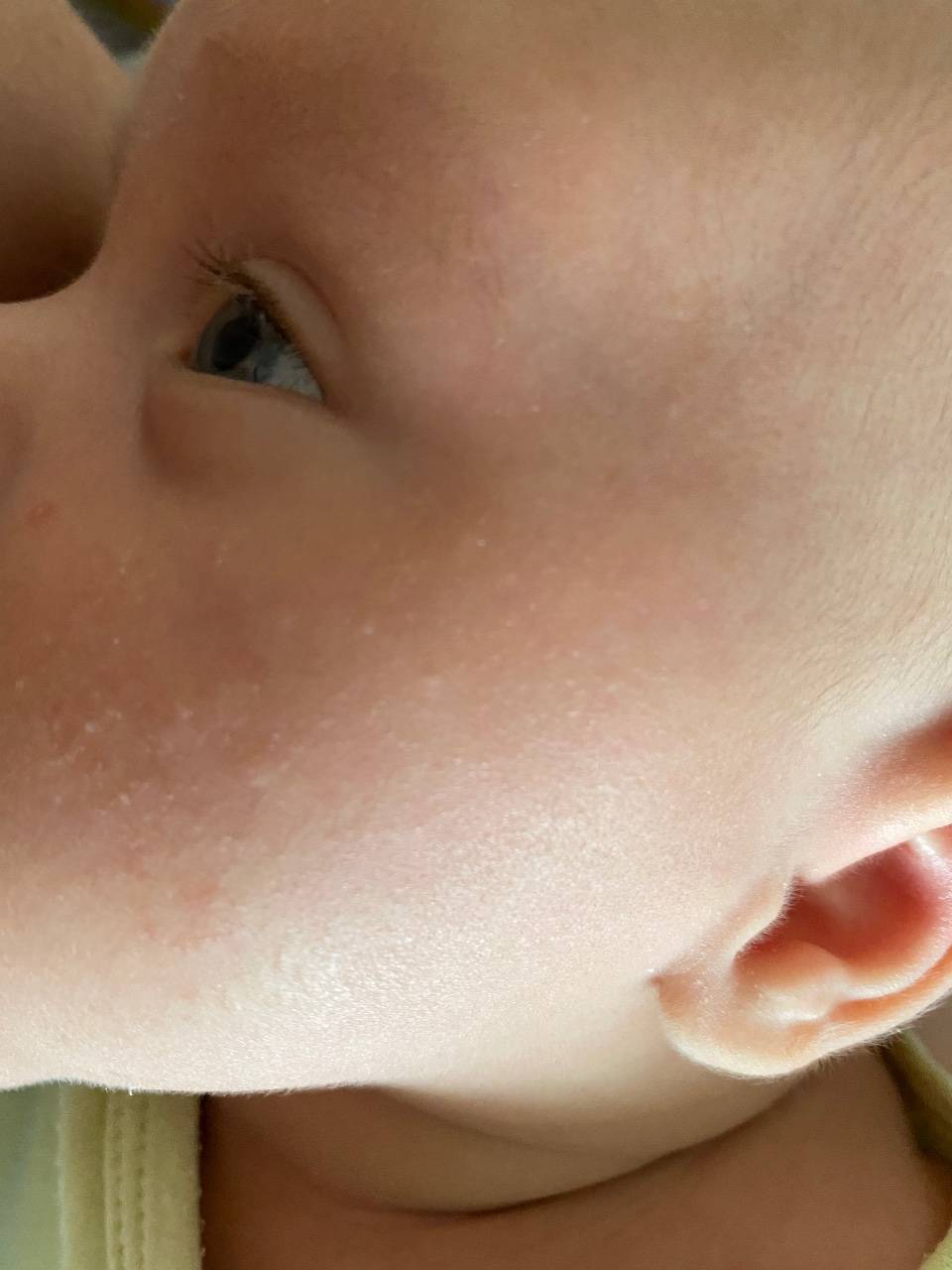
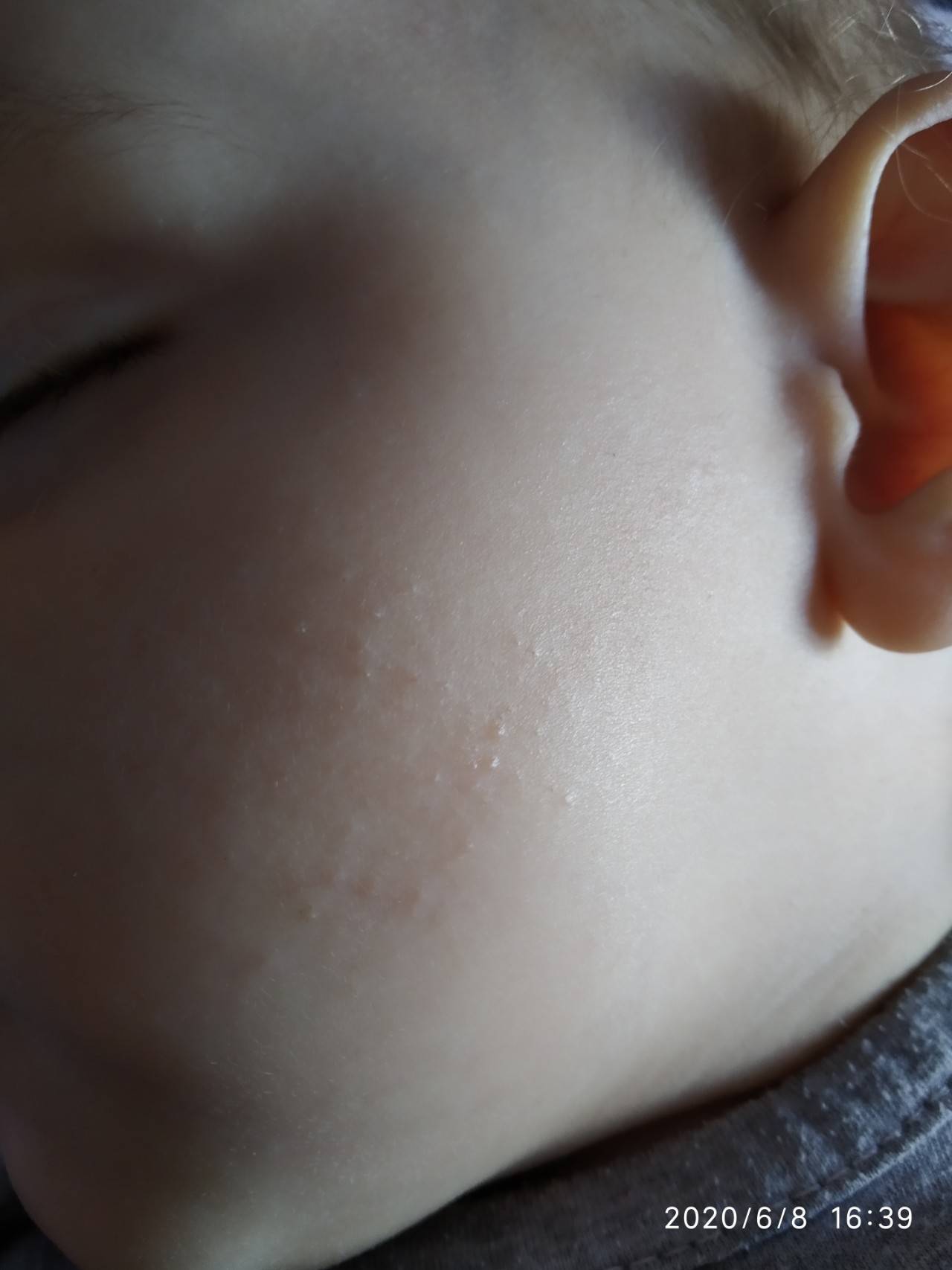
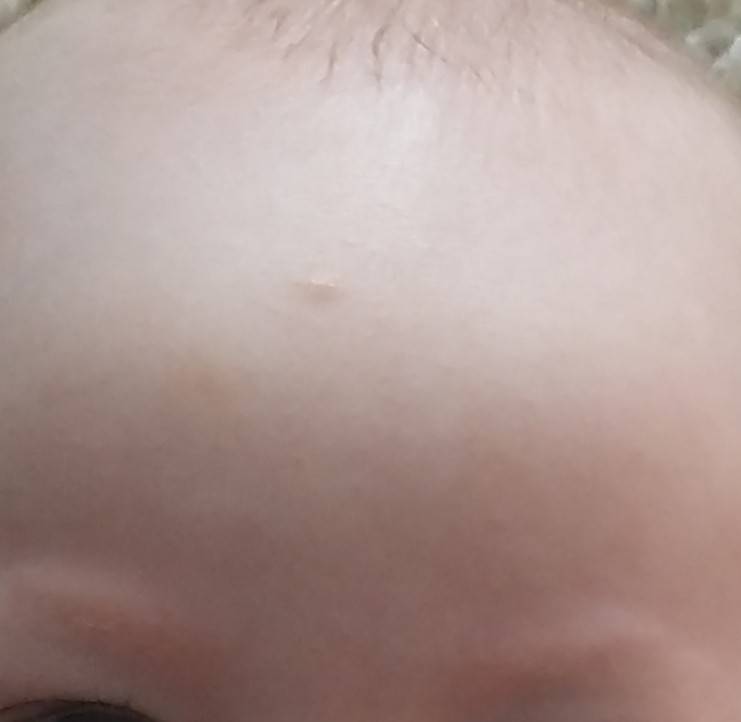
В первый месяц жизни у малышей шелушение чаще всего наблюдается в области складок кожи за ушами, на бровях. Именно в этих местах кожа младенца особенно тонкая и чувствительная. За ней рекомендуется бережно ухаживать, иначе она может воспалиться и покраснеть.
Появление шелушения на щеках, лбу ребенка, на подбородке — может быть первым признаком атопического дерматита. Корочки на голове — еще одна форма шелушения, которая часто бывает предвестником атопии.
Шампунь-мусс “STELATOPIA” мягко очищает и успокаивает кожу головы малыша,
сокращает количество сухих участков кожи на 93% (1)
Шелушится кожа на ногах и руках
Начинаясь с лица, шелушение может перейти на волосистую часть головы, а затем распространиться на область суставов, кожных складок, места сгибов рук и ног. Чаще всего такая ситуация бывает спровоцирована атопическим дерматитом.
При атопии участки шелушения сначала имеют небольшие размеры, затем набухают, краснеют, в них появляются мелкие пузырьки, наполненные жидкостью. Они доставляют большое беспокойство ребенку, постоянно зудят.
Крем – эмолент “STELATOPIA” в 80% случаев устраняет ощущение дискомфорта, стянутости и зуда (2)
Пятна на листьях
Пятнистость на листве возникает по многим причинам. Это могут быть ошибки в уходе, неправильное применения удобрений, различные вредители или заболевания.
Вот некоторые аспекты неправильно организованного ухода:
Неправильно организованный полив
При чрезмерно количестве воды в субстрате и на поверхности грунта происходит застой. Это провоцирует гниение, которое поначалу проявляется пятнами на листьях орхидеи Фаленопсис на точке роста и корнях. Постепенно пятна становятся больше. На ощупь они осклизлые, окрашены в темные цвета. При нажатии ни них из корня сочится жидкость. Сквозь стенки горшка становится видно, как отмирает корневая система. При этом все растение увядает и теряет упругость.
Чрезмерное увлажнение грунта приводит также к некоторым грибковым и бактериальным инфекциям, которые поражают орхидеи.
Виды пятен на орхидее
- Бактериальная гниль. Проявляет себя коричневым пятнами на листьях, которые становятся больше с течением времени. Затем болезнь переходит и на остальные части цветка, пока полностью его не захватит. На первых этапах недуга правильнее всего будет аккуратно вырезать стерильным инструментом все пятна, захватив немного здоровой ткани цветка. Если весь листочек поражен, то придется с ним расстаться.
- Коричневая гниль. От этого заболевания страдает корневище, которое становится мягким. Появляются коричневые пятна на корнях, при этом ухудшается внешний вид остальных частей орхидеи. Листья покрываются бурыми пятнами, которые постепенно захватывают весь лист. Лечение этого заболевания проводится сменой грунта на новый. А корни обрабатываются фундазолом.
- Серая гниль. Поражает надземные участки растения. Может начаться даже с цветов. С виду пораженные участки листьев выглядят как темные пятна, покрытые белым пушком. Лечить такое заболевание лучше на первых этапах, потому что оно очень быстро захватывает все растение. Лучшими препаратами считаются фунгицидные растворы, которые продаются в цветочных магазинах.
- Антракоз. Это болезнь повышенной влажности и воды в пазухах листьев. Если на начальных этапах появились черные пятна на листьях, которые имеют тенденцию к увеличению, то это он. Также появляются темные точки на листьях, которые постепенно сливаются в пятна. Лечат такое заболевание оперативно. Стерильным инструментом аккуратно вырезают пятна и срезы затирают углем. Затем весь цветок опрыскивают противогрибковыми средствами.
- Бактериальная пятнистость. На начальных этапах листья желтеют кругами, появляются трещины в которых собирается жидкость. Полностью пораженные листья удаляют, а срезы затирают углем или обрабатывают антисептическими препаратами. Затем проводится общее антибактериальное лечение всего цветка.
При недостаточном поливе цветок постепенно усыхает, а на корнях и листьях появляются желтые участки, которые постепенно становятся больше. Это признаки отмирания тканей растения из-за недостатка питательных веществ.
Чтобы вылечить орхидею от этой болезни, внимательно осматривают весь цветок. Если уже успели высохнуть корни, то придется извлечь красавицу из горшка и провести санацию корней. Подсохшие листья удалять не нужно, потому что они отдают питательные вещества остальным частям растения.
Постоянная засуха приводит к атрофированию корней. При этом появляются серовато-желтые пятна. Смена режима поливов приведет растение в порядок в течение месяца.
Расположение и температурный режим
Неправильное расположение цветка ведет к попаданию прямых солнечных лучей на листья. Появляются белые пятна. Со временем их становится больше. Такие ошибки чреваты серьезными последствиями для орхидей. Изменить эту ситуацию легко. Нужно переставить орхидею в тень либо создать рассеянное освещение.
Завышенные температуры приводят к высыханию грунта и потере корневой системы. При этом листья теряют упругость и на них могут появиться пятна.
Некачественный грунт
Со временем грунт уплотняется и вокруг корней создается ком, который провоцирует застой влаги. Это отрицательно сказывается на здоровье цветка. Возникают гнилостные заболевания, происходит почернение. Сначала на корнях появляются темные пятна, которые со временем увеличиваются. Чтобы вылечить цветок, нужно срочно сменить грунт.
Субстрат можно собрать самостоятельно либо приобрести в специализированном магазине.
Мнение специалиста
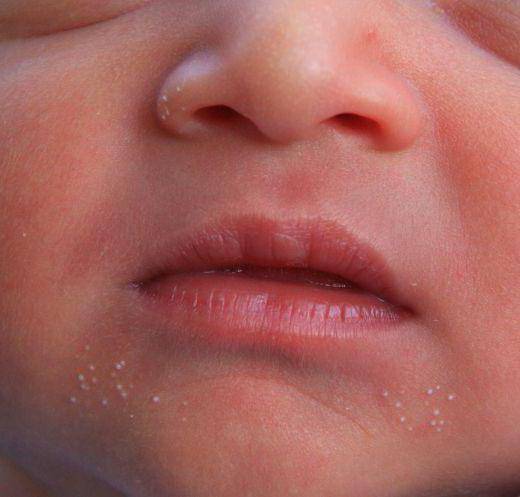
Белые образования на коже младенцев – частое явление. Существует ряд критерий, которые говорят о том, что родители не должны медлить с обращением к педиатру.
Посетить поликлинику рекомендуется в следующих случаях:
- Новорожденный негативно реагирует на любое прикосновение к белым пятнышкам. Таким образом он пытается сообщить своим родителя о боли и дискомфорте.
- Образования начинают заметно увеличиваться в размере. Внутри милий может также скапливаться гной и кровь. В таком случае необходимо проверить организм крохи на наличие заражения инфекцией.
- Вокруг белых точек появляются явные признаки воспаления.
- Обильное высыпание проходит с резким увеличением температуры тела. Новорожденный в таком случае постоянно страдает от дискомфорта.
Данные симптомы свойственны для большого количества серьезных болезней. В таком случае правильно поставить диагноз сможет только врач. При необходимости назначается медикаментозный курс лечения. Положительный эффект оказывают также другие терапевтические мероприятия.

Если вокруг милий появляются воспаления, то необходимо посетить кабинет врача
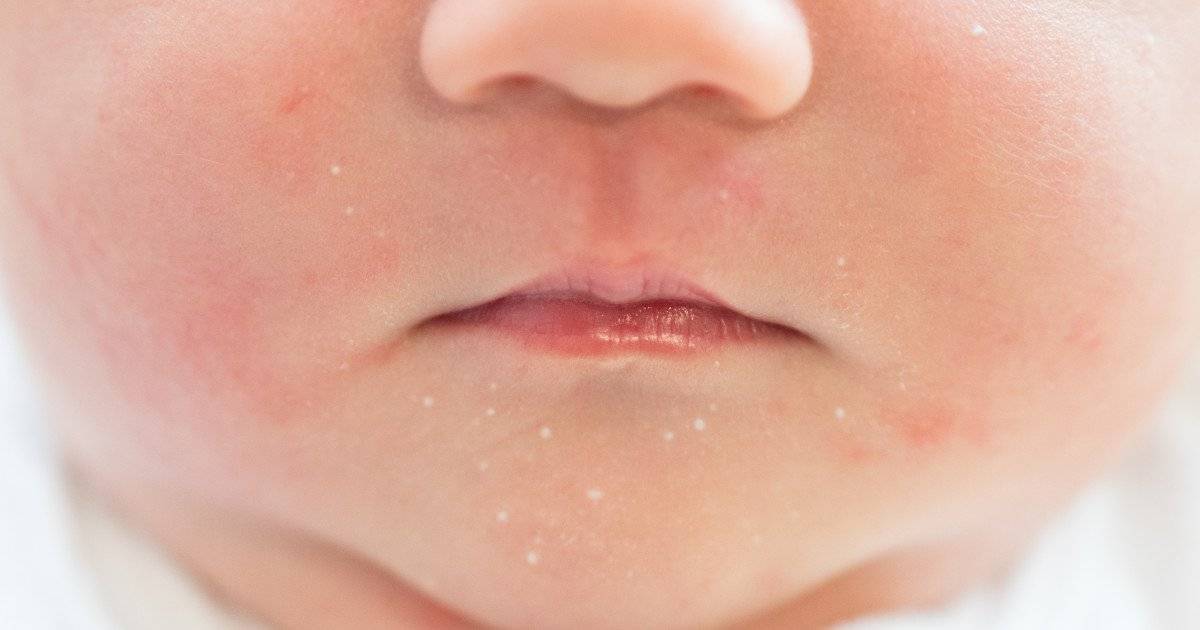
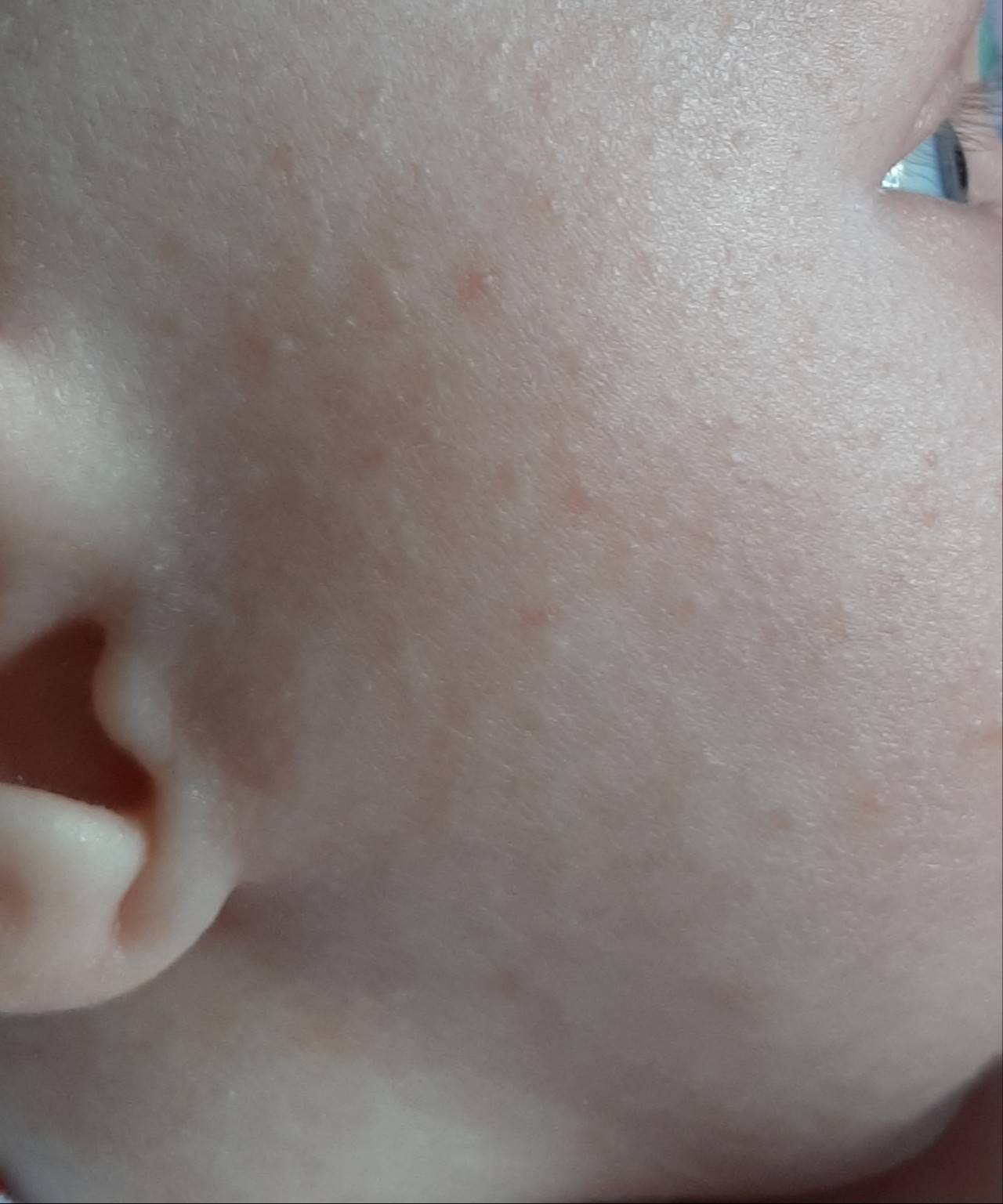
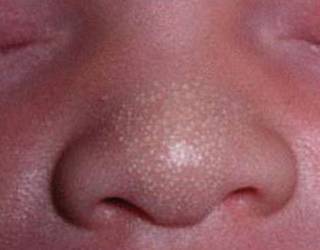
Мелкие белые прыщики у новорожденного — причины
Вы можете заметить белые прыщи еще в роддоме, но иногда они могут появиться и спустя 2-4 недели после рождения ребенка. Все обусловлено причинами возникновения таких высыпаний:
- Акне — причина может крыться в гормональном уровне. Таким образом проявляются гормоны мамы (экстриол) в детском организме или гормональная перестройка организма самого грудничка. При появлении такого вида прыщей просто поддерживайте сухость и чистоту кожи малыша. Такие прыщики порой имеют желтоватый оттенок и появляются в области лица и шеи; Активность сальных желез также может привести к появлению акне. Такие прыщики имеют красное основание с белым концом в центре. Принимать меры рекомендуется только в случае их воспаления, при его отсутствии лечение не требуется
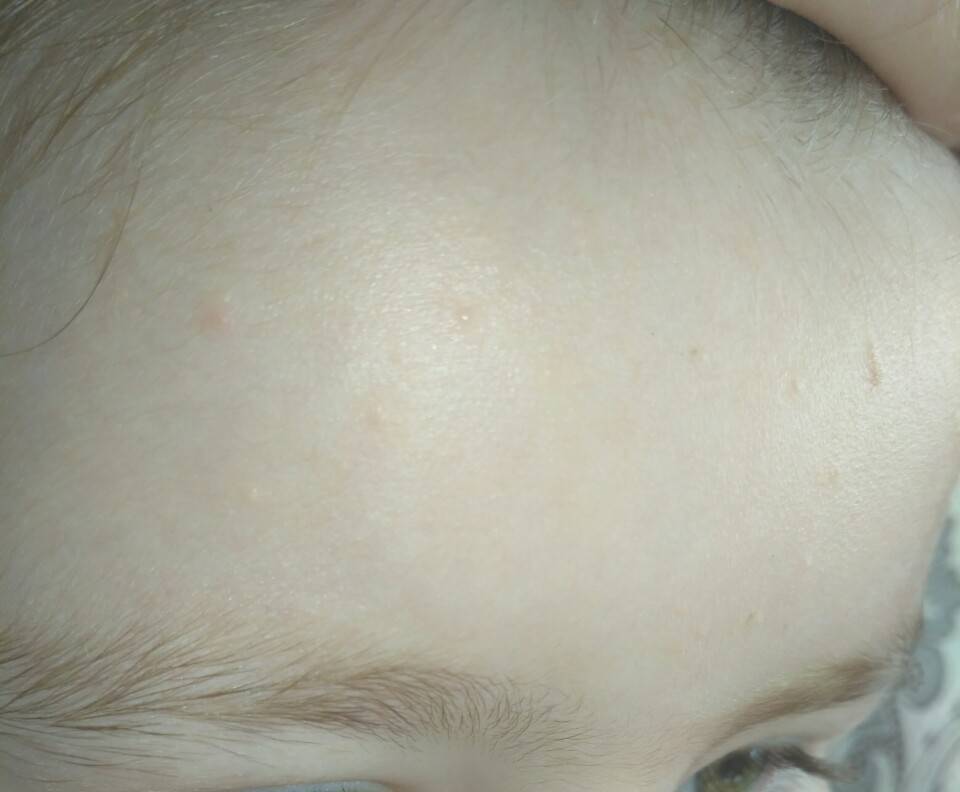
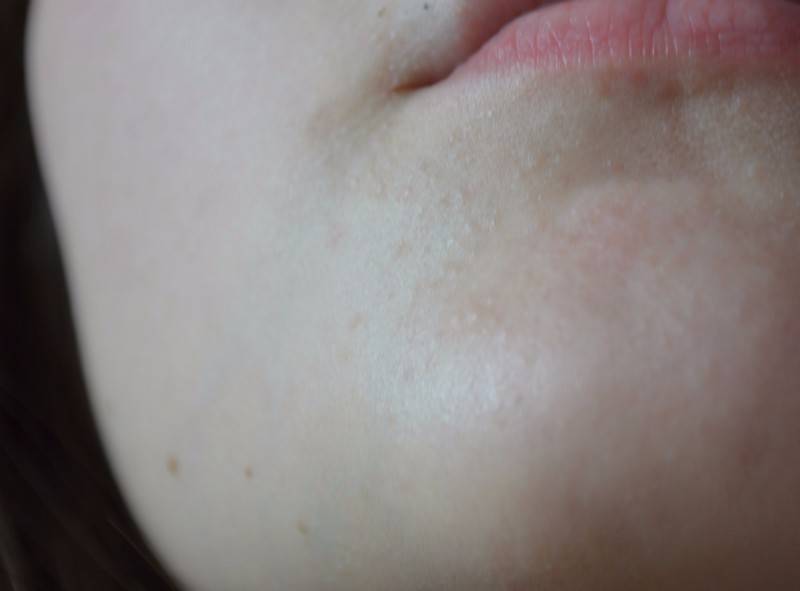
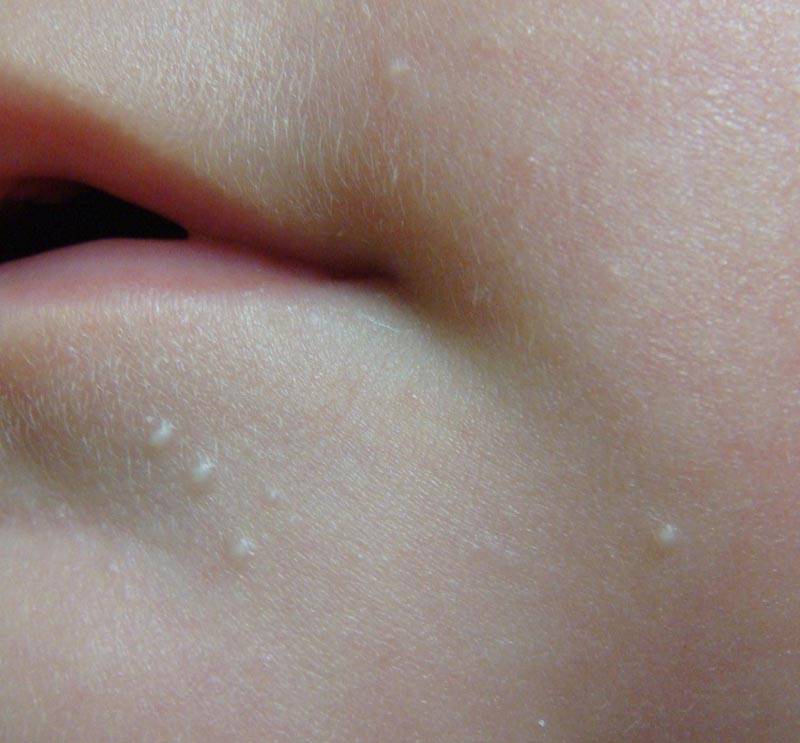
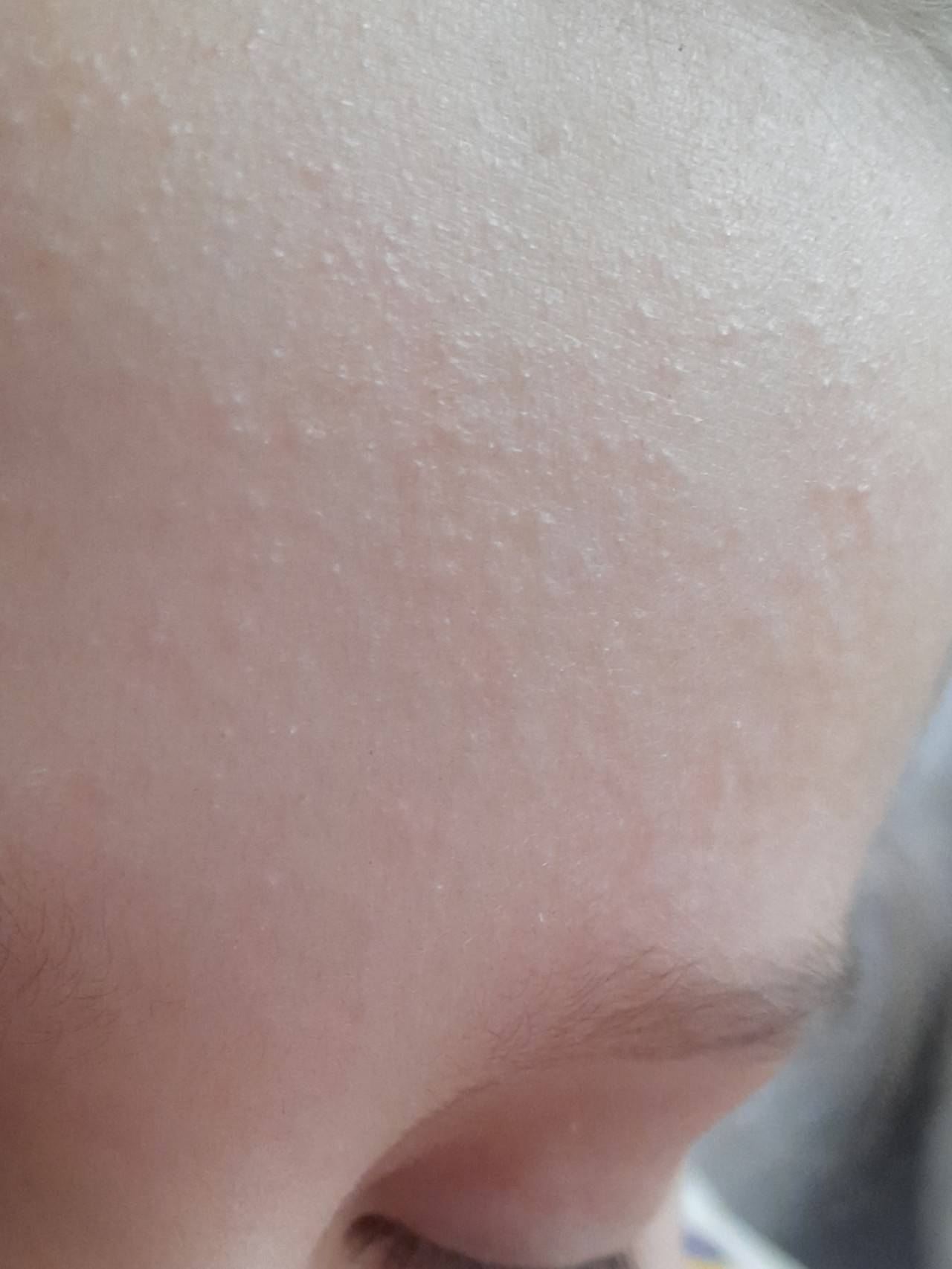
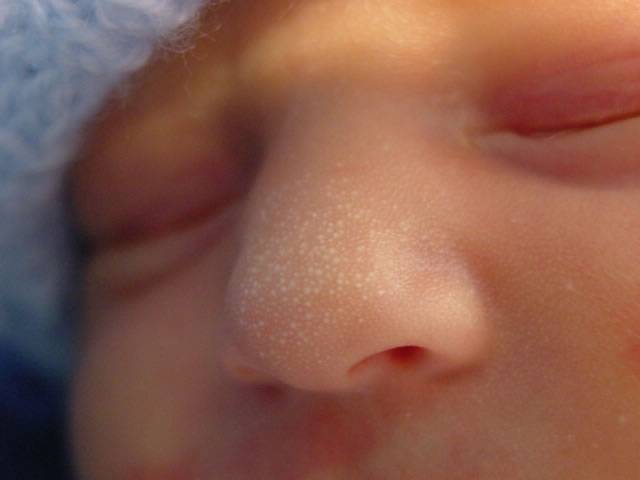
- Милиум — незрелость сальных желез — приводит к появлению на коже ребенка белых прыщей в связи с закупоркой сальных желез. Они напоминают маленькие жемчужинки размером с булавочную головку и появляются поодиночке
Белые пятна на коже – авитаминоз
Белые точки на коже подобно акне может быть признаком недостатка незаменимых жирных кислот и витаминов А и D. Они появляются в основном на лице, руках, бедрах и ягодицах.
В этих случаях важно исключить насыщенные жиры и обогатить рацион полезными жирами, употребляя в пищу:
- лосось;
- сардины;
- орехи;
- семена.
Кроме того, необходимо потреблять как можно больше зеленых овощей, богатых бета-каротином (морковь, спаржа, абрикосы, брокколи, перец и т. д.). Они основной источник витамина А. Для обеспечения организма витамином D следует принимать солнечные ванны в течение десяти минут в день.
Медицине также известен тип анемии, возникающей из-за дефицита витамина B12, — злокачественная анемия. Всасывание витамина B12 происходит в подвздошной кишке (задней части тонкой кишки), но сначала его необходимо объединить с белком (фактор Касла), вырабатываемым в желудке.
В том случае, если желудок не вырабатывает необходимый белок, то это может привести к образованию на теле белых пятен. Диагноз устанавливается на основе:
- анализа крови;
- исследования желудка – гастроскопия и биопсия;
- теста Шиллинга – измерение абсорбции после приема радиоактивного витамина B12 и необходимого белка.
В курс лечения входят инъекции витамина B12.
Белые пятна на коже – витилиго
Витилиго – кожное заболевание. Симптом его – белые пятна на теле, особенно на голенях, возникающие из-за потери пигмента кожи и исчезновение меланоцитов (пигментных клеток эпителия). Сопровождается зудом на ранней стадии.
Выделяют три различных типа витилиго:
- Локализованное витилиго – поражает небольшой участок кожи и встречается в 2% случаев.
- Генерализованное витилиго – поражает несколько областей, таких как лицо и шея, туловище и конечности, и встречается в 90% случаев.
- Универсальное витилиго – поражает более 80% кожи и встречается в 8% случаев.
Обычно это безвредно, но может сопутствовать другим заболеваниям, таким как:
- заболевание щитовидной железы;
- диабет;
- злокачественная анемия – из-за дефицита витамина B12;
- очаговая алопеция – внезапное появление одной или нескольких округлых, четко разграниченных областей без волос;
- болезнь Аддисона;
- псориаз;
- злокачественная меланома – в данном случае это хороший знак, поскольку свидетельствует об успехе терапии.
Белые пятна на коже могут иметь размер от нескольких миллиметров до нескольких сантиметров. Позже пятна сливаются и могут занимать большие площади, при этом зуд исчезает.
Это происходит примерно в возрасте 20 лет, и у 30% пациентов витилиго присутствует в семейном анамнезе
Когда дело доходит до лечения, важно избегать пребывания на солнце
В настоящее время наиболее успешной терапией является метод физиотерапии – применение ультрафиолетовых лучей. Могут быть полезны кремы с кортикостероидами и синтетические препараты витамина D.
Меры профилактики, помогут ли они?
Многие родители интересуются, существуют ли какие-то меры профилактики для того, чтобы предотвратить появления прыщиков у новорожденного? В 90% случаев их просто нет, так как это процессы, которые не зависят от человека. Подобным образом кожа малыша приспосабливается к новым условиям. А вот чтобы милии не переросли в нечто большее, нужно выполнять следующие правила:
- Если ребенок находится на естественном вскармливании, соблюдать маме строгую диету. Не нужно с первых дней появления малыша есть шоколад, помидоры и другие запрещенные продукты.
- Ребенок — искусственник? Тогда внимательно и правильно подбирайте смесь.
- Поинтересуйтесь у врача или патронажной сестры, как лучше ухаживать за кожей крохи.
- При стирке детских вещей используйте только специальные порошки или мыло.
Все это поможет вам избежать аллергических сыпей.
Причины акне у детей и подростков
Прыщи появляются, когда поры закупориваются. Какой тип прыщей будет возникать, зависит от того, что забивает поры. Хотя ученые все еще пытаются выяснить, почему у некоторых людей кожа более склонна к развитию прыщей, вполне вероятно, что важную роль играют гормоны. Это объясняет, почему прыщи так часто встречаются у подростков.
В период полового созревания гормоны, называемые андрогенами, увеличивают размер сальных желез кожи. Эти железы начинают вырабатывать больше кожного сала, которое может закупорить поры.
Но прыщи могут начаться до (или после) подросткового возраста. Около 20% новорожденных страдают неонатальным акне, которое обычно появляется между второй и четвертой неделями жизни. Этот тип прыщей проходит самостоятельно, не оставляя шрамов. Это также не увеличивает риск развития серьезных прыщей в более позднем возрасте.
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
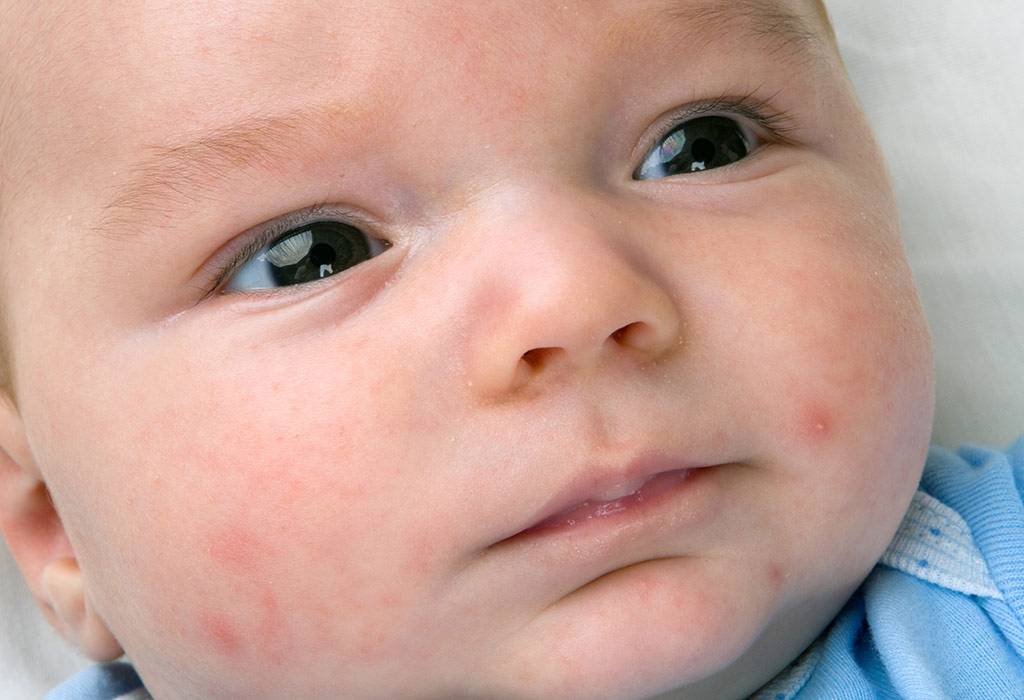
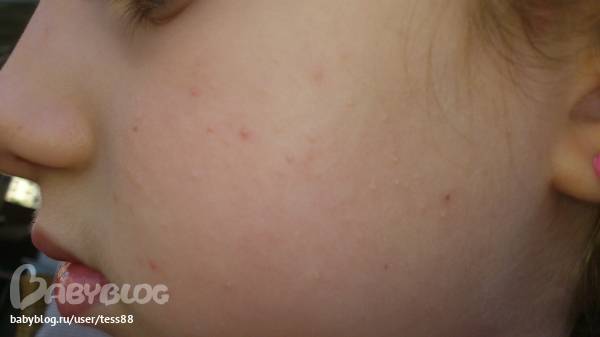
Аллергические кожные высыпания
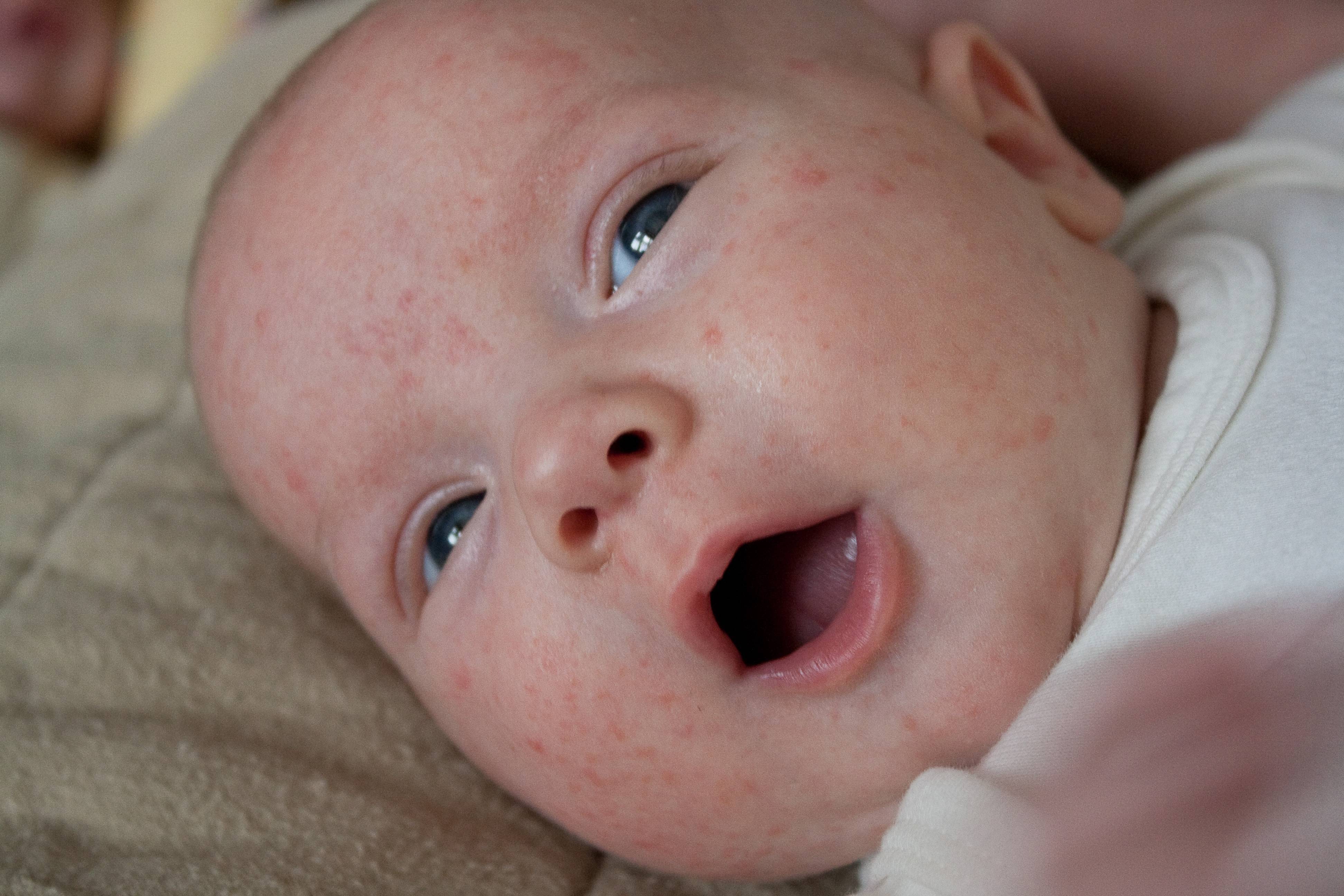
Представляют собой мелкие пузырьки с желтым содержимым. На ощупь высыпания воспринимаются как шершавая корка, расположены на щеках и лбе малыша. Аллергия может быть на продукты, которые ела кормящая мать, на белок коровьего молока и сахар, если малыш на искусственном вскармливании, т. е. на пищевые аллергены.
Высыпания исчезнут, если устранить аллерген. Кормящим грудью запрещается есть жирную, сладкую и мучную пищу, высокоаллергенные продукты (орехи, морепродукты, персики, клубника, цитрусы). Детям-искусственникам возможно придется сменить смесь на гипоаллергенную, либо соевую. Иногда достаточно сменить производителя детского питания – для детей с аллергией лучше выбирать дорогую высоко адаптированную смесь.
Разновидности проблемы
Различают четыре стадии данного заболевания:
1. Эритематозно-телеангиэктатическая.
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
2. Папулёзная.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
3. Пустулёзная.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
4. Инфильтративно-продуктивная.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
5. Окулярная.
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
6. Конглобатная.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Это стоить запомнить
В качестве заключения, хотелось бы напомнить еще раз, что милии характерны для 80% новорожденных. Возникают вследствие закупорки сальных желез. Белые папулы небольшого размера, локализуются чаще всего на носу, но могут быть и на щеках, лбу, подбородке малыша. Возможно проявление с одной или нескольких сторон лица. Внутри прыщиков не содержится гной, поэтому они не представляют опасности для организма малыша. Как правило, проходят самостоятельно, не требуя никакого врачебного вмешательства.
Белые точки у новорожденного, если они вызваны физиологическими особенностями организма, лечить не нужно. В особых случаях, когда кожа сама не справляется, врач может назначить применение мазей с содержанием пантенола. Но это происходит довольно редко.
Основные причины возникновения гормональной сыпи у новорожденного малыша
Заболевание встречается действительно часто. Врачи озвучивают родителям разные названия сыпи, которые, по сути, являются синонимами. Младенческие угри называют цветением кожи, гормональной и неонатальной сыпью, акне, милией и т.д.
Акне не зря называют гормональным высыпанием. После рождения слабый организм новорожденного приспосабливается к окружающей среде. Постепенно он избавляется от женских гормонов матери, которые поступали в кровь во время вынашивания плода, а также после рождения с материнским молоком.
В процессе избавления от материнских гормонов проявляются внешние симптомы, одним из которых является так называемое цветение кожи. Оно обычно проявляется в конце первой недели жизни и может длиться до 1,5 месяцев.
Главной причиной неонатального пустулеза являются процессы в эндокринной системе новорожденного. После рождения детский организм перенасыщен материнским эстрогеном и начинает активно очищаться от гормона (частично через кожу). Второй фактор, влияющий на кожную сыпь, повышенная активность работы сальных желез.
Угри встречаются как у мальчиков, так и у девочек. Однако механизм их происхождения несколько отличается. У мальчиков решающей причиной является именно повышенная концентрация эстрогена, к которому мужской организм не приспособлен.
Он перенасыщается им в утробе матери, а затем получает дополнительно вместе с грудным молоком. У девочек акне провоцирует повышенное функционирование сальных и потовых желез кожных покровов, которое приводит к закупорке протоков кожи.