Введение – буллезный эпидермолиз, что это?
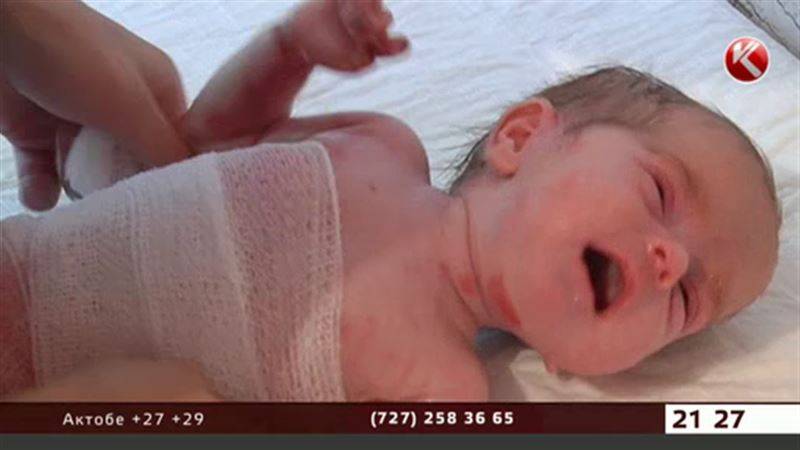
Буллезный эпидермолиз – это редкое хроническое наследственное заболевание, главный его признак – образование пузырей и мокнущих ран (эрозий) на коже и слизистых оболочках, возникающих при незначительном травмировании. Заболевание заметно сразу после рождения или в первые месяцы жизни ребенка. Существуют как тяжелые формы, при которых дети умирают в течение нескольких дней или месяцев после рождения от инфекционных осложнений или становятся инвалидами, так и легкие формы, при которых человек может вести полноценную жизнь при проведении соответствующего лечения.
При некоторых формах буллезного эпидермолиза бывают поражены только небольшие участки кожи, при других – большие по площади участки поражения, на всей коже, часто с вовлечением слизистых оболочек и ногтей. Определенные виды буллезного эпидермолиза вызывают поражение внутренних органов. Наиболее часто страдает желудочно-кишечный тракт в виде непроходимости пищевода, нарушения глотания, сужения пищевода, поносов, запоров, поражений прямой кишки, желудка, ногтей, сращение пальцев, сердца (кардиомиопатия), мышц (дистрофия), глаз (выворот век), повреждение роговицы, зубов (кариес, плохая эмаль) и пр.
Данное заболевание встречается редко. Так, за период 1986-1990 года в Соединенных Штатах было зарегистрировано 19 случаев на 1 млн. новорожденных. Но, несмотря на редкость его возникновения, оно требует активной диагностики, лечения, наблюдения.
“Нежный” недуг
На уроках биологии мы постепенно изучаем строение человеческого организма и узнаём, что столь привычная человеческая кожа – на самом деле удивительно сложный орган. Она состоит из внешнего и внутреннего слоёв, причём соединённых между собой особыми волокнами. Последние при этом возникают при контакте ряда белковых соединений.
Рассматриваемый буллезный эпидермолис является дефектом генетическим. В его основе – снижение количества белков и, соответственно, малое сцепление эпидермиса с дермой. Последствия вполне логичны, ведь любое прикосновение отзывается мучительной болью; появляются пузыри, волдыри, переходящие в рубцы.
Буллезный эпидермолиз: определение
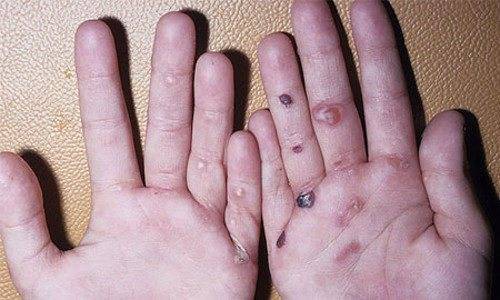
Патология представляет собой группу кожных заболеваний, наследственного или приобретенного характера (встречается реже), которые вызывают появление пузырей на коже. Волдыри могут образовываться в ответ на незначительные травмы (ушиб, трение, ожог). По этой причине заболеванию дали еще одно название — «механобуллезная болезнь».
В большинстве случаев буллезный эпидермолиз наследуется. Проявляется в младенчестве или раннем детстве. Обычно поражает кожный покров нижних и верхних конечностей. У некоторых детей признаки и симптомы заболевания не появляются до подросткового возраста.
Механобуллезная болезнь (буллезный эпидермолиз) полностью не излечивается по причине отсутствия специальных лекарств. Но некоторые ее формы (локализованная) улучшаются по мере взросления ребенка.
Облегчение протекания заболевания происходит путем устранения симптомов, таких как зуд, предотвращения боли и заживления ран. Тяжелые формы болезни, когда пузырьки появляются внутри тела, например, на слизистой рта или на стенках кишечника, часто становятся причиной серьезных осложнений и вызывают летальный исход.
Лечение буллезного эпидермолиза
Для больных БЭ первостепенное значение имеет защита ранимой кожи: требуются деликатность и минимум прикосновений. Прохладный воздух, избегание перегрева и смазывание кожи для снижения трения могут уменьшить образование пузырей. Снизить трение поможет использование водяного, воздушного или наполненного пеной матраса, равно как и мягкое флисовое покрывало или перкалевая простыня. Для стульчиков, автомобильных кресел и других жестких поверхностей идеальный вариант — овчина.
У младенцев и детей с тяжелым генерализованным БЭ может развиться угрожающий жизни сепсис. Риск сепсиса усиливается при нарушениях клеточного иммунитета у детей с тяжелыми формами БЭ. Установка на длительный срок катетеров может предрасполагать к кандидозному сепсису.
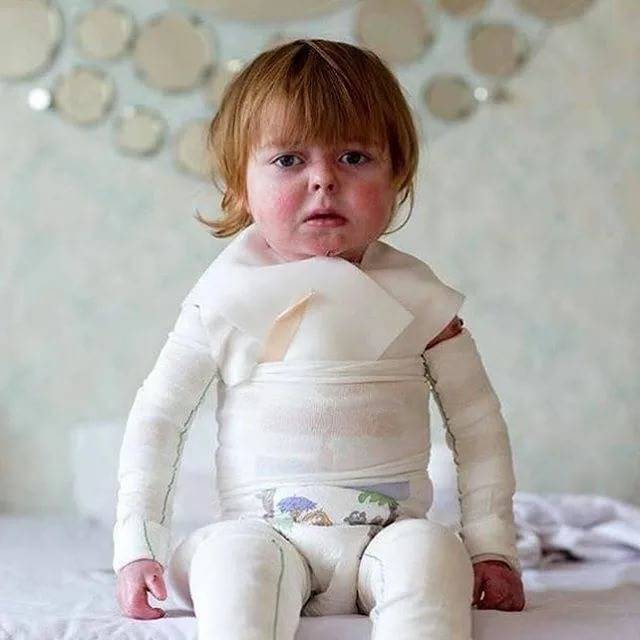
Маленького ребенка с БЭ нельзя брать за подмышки — его поднимают, беря под шею и ягодицы и переносят на мягком, гипоаллергенном материале. Одежда тоже должна быть сделана из мягкого, гипоаллергенного материала, легко надеваться и быть простой по покрою. Для того, чтобы младенец не натирал кожу на руках и ногах и не расчесывал лицо, можно использовать носки и варежки. Если у ребенка тяжелая форма БЭ, нецелесообразно использовать подгузники, вместо них под ягодицы лучше поместить пеленку и оставить промежность раскрытой. Когда используются подгузники, кожа должна оставаться сухой и чистой.
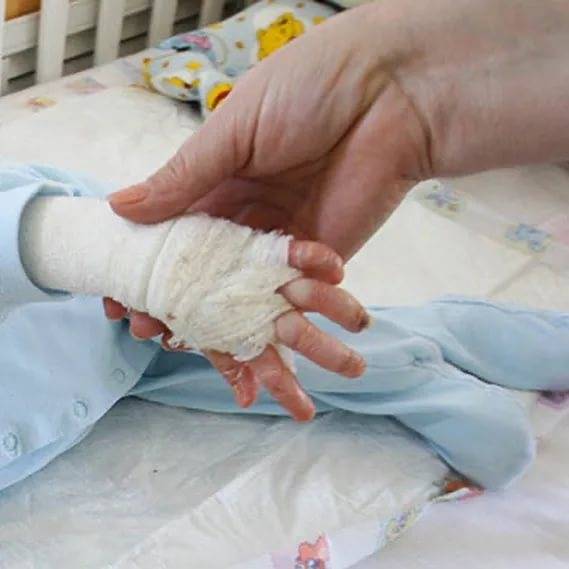
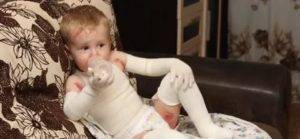
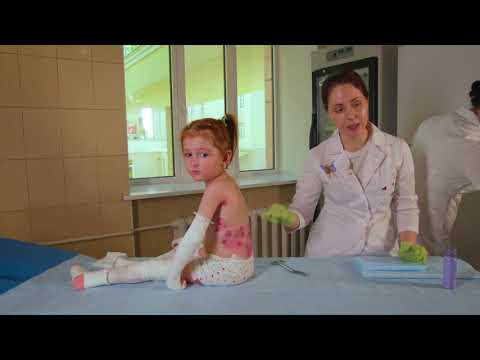
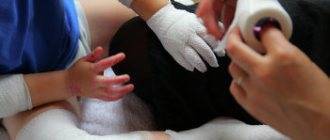
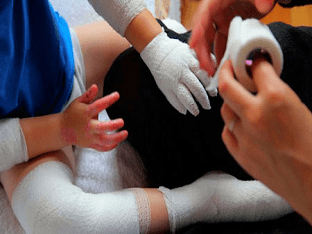
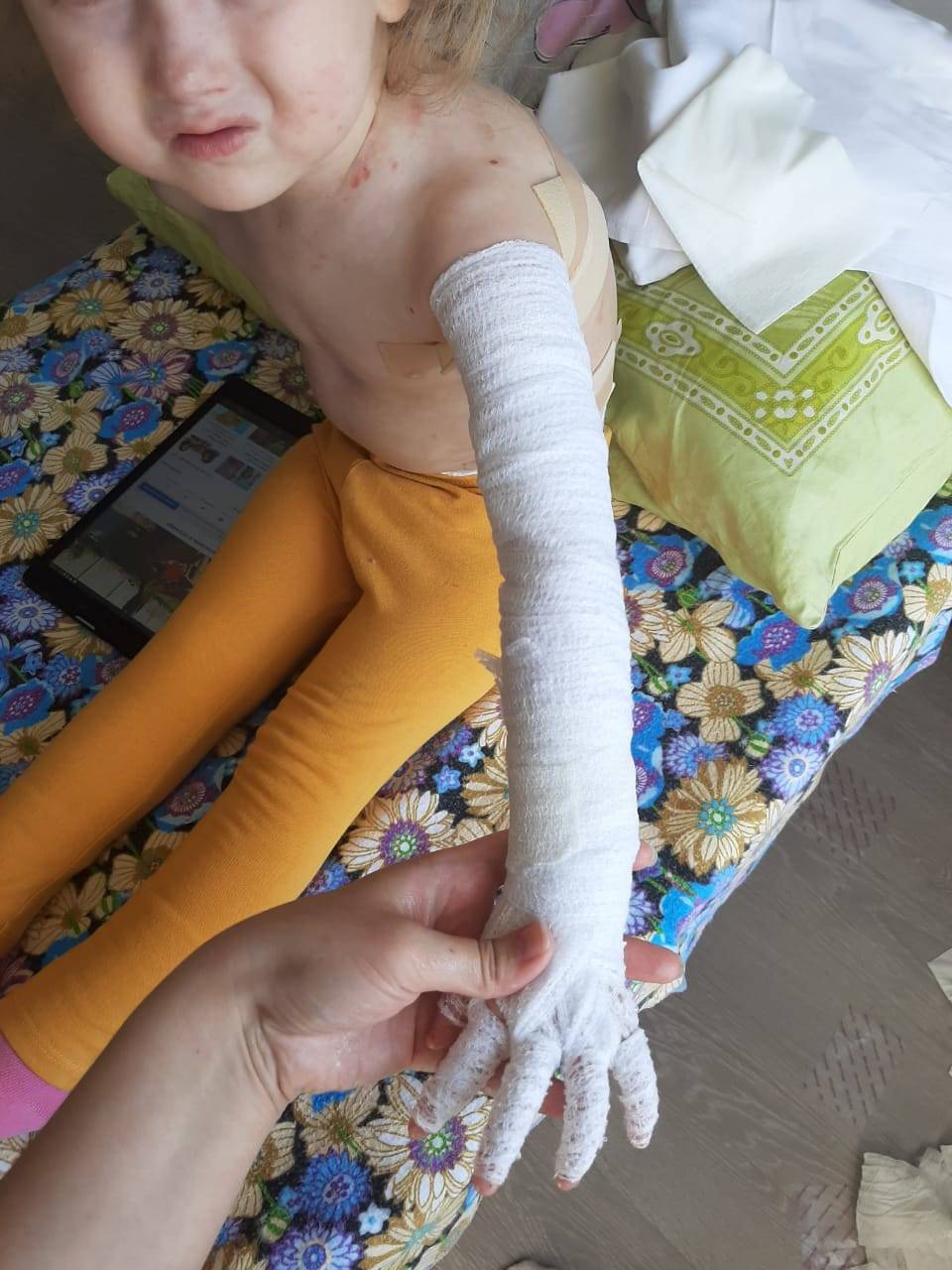
Множество ран больных БЭ покрывают несколькими слоями бинтов или неадгезивных стерильных перевязочных материалов. Ежедневно сухие внешние слои повязок аккуратно удаляют с помощью ножниц, а прилипшие слои — с помощью отмачивания: в ванне или путем накладывания мокрых компрессов. Взрослые пациенты обычно меняют себе повязки сами, детям помогают родители или медицинские работники.
Чтобы не дать напряженным пузырям разрастись и тем самым увеличить поверхность будущих эрозий, их прокалывают, соблюдая правила асептики. Для облегчения заживления раны надо очищать от некротизированных масс и инородных материалов. При простом БЭ возникают особые проблемы, поскольку пузыри могут образовываться вокруг краев обычных повязок или под ними. Посыпание проколотых пузырей кукурузным крахмалом помогает им высохнуть, снижает трение и предотвращает прилипание, тем самым устраняя потребность в наложении повязок.

Растущие и напряженные пузыри могут вызывать значительную боль и дискомфорт. Допускается местное применение наркотических анальгетиков, которые воздействуют на периферические опиоидные рецепторы: 10 мг морфина сульфата, смешанного с 15 г геля IntraSite, можно ежедневно наносить прямо на открытые раны при смене повязок.
Предпочтителен поэтапный подход к общему обезболиванию. При слабой боли используют простые анальгетики, такие как парацетамол (ацетаминофен), — самостоятельно или в сочетании с каким-либо нестероидным противовоспалительным средством (ибупрофеном или диклофенаком). При сильной боли могут потребоваться наркотические анальгетики (кодеина фосфат или морфина сульфат).
Почему возникает буллезный эпидермолиз?
Буллезный эпидермолиз вызван дефектами в генах, регулирующих структуру белков, которые формируют кожу и слизистые оболочки, придают им прочность. Т.е. буллезный эпидермолиз – генетическое заболевание. Мутация (повреждение) определенного гена может либо наследоваться ребенком, либо впервые возникать под воздействием различных неблагоприятных факторов. В этом случае мутация в гене возникает во время зачатия или беременности. Причиной повреждений генов может быть радиационное и другие излучения, воздействие вредных токсических и химических веществ, вирусные инфекции и пр.
При наследовании мутации один из родителей ребенка или оба изначально имеет поврежденный ген, при этом он может быть совершенно здоров (носитель). Существует два пути наследования – доминантный и рецессивный. Частота заболеваемости одинакова среди мужчин и женщин.
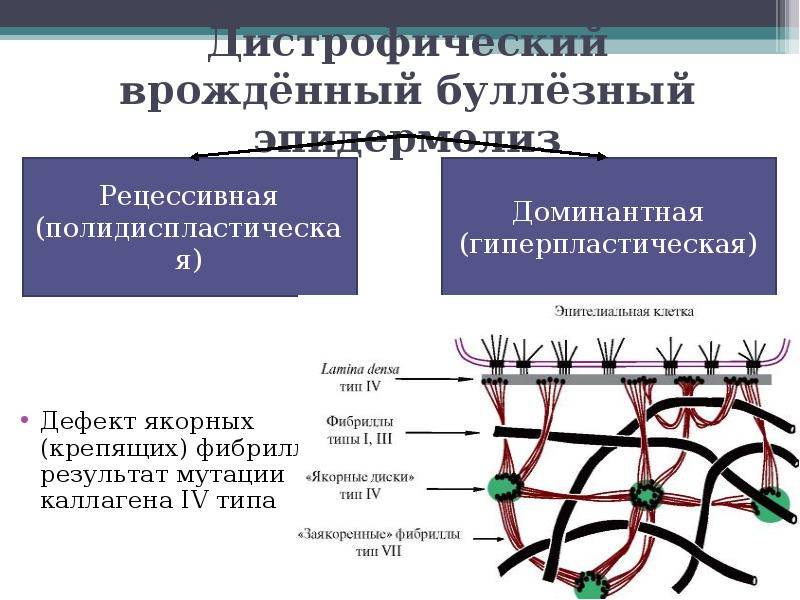
Форма заболевания зависит от пути наследования (доминантного или рецессивного). Простой буллезный эпидермолиз доминантно наследуется, пограничный – рецессивно, а дистрофические формы – как рецессивно, так и доминантно.
В настоящее время уже известны участки повреждения генов и белки, которые ими кодируются. При простом буллезном эпидермолизе повреждения затрагивают белки кератин 5, кератин 14, плектин, альфа-6,бета-4 интегрин. При пограничной форме заболевания изменения выявляются в белках ламинин 332, коллаген 17 типа, альфа-6,бета-4 интегрин. При дистрофическом буллезном эпидермолизе поражается коллаген 7 типа, при синдроме Киндлера – киндлин – 1. Каждый из этих белков принимает участие в связи верхних и нижних слоев кожи.
Схема «Строение кожи»
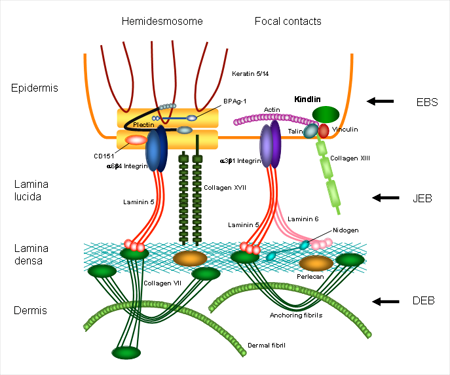
Для формирования более полной картины возникновения заболевания приводим данные о значении, функции этих белков в формировании структуры кожи, а также рассмотреть строение тех уровней кожи, на которых могут происходить патологические изменения.
- Кератин 5 и кератин 14 – участвуют в формировании самого верхнего слоя кожи, осуществляют соединение клеток эпидермиса, поддерживают форму клеток, совместно с коллагеном и эластическими волокнами определяют упругость и прочность кожи.
- Плектин и ламинин 332 – соединяют внутренний скелет клетки с ее оболочкой и просединяет клетки к более глубокому слою кожи.
- Альфа-6,бета-4интегрин – основной рецептор ламинина, т.е. воспринимающая структура.
- Коллаген 17 типа – белок, входящий в комплекс, соединяющий верхние и нижние слои кожи.
- Коллаген 7 типа – главный структурный белок, скрепляющий кожу.
- Киндлин-1 – белок – регулятор активности интегринов.
Все перечисленные белки обеспечивают прочность кожи.
Таким образом, происходит нарушение структуры и функции связывающей слои кожи между собой сложного комплекса клеток, волокон и веществ. И если хотя бы один из компонентов этого комплекса оказывается дефектным, прочность кожи страдает.
«Синдром бабочки»
Детей, больных буллезным эпидермолизом, называют детьми-бабочками. Сам синдром назван так потому, что кожа таких малышей хрупкая, как бабочка. Это причиняет мучительные страдания больному в течение всей его жизни. «Синдром бабочки» — достаточно редкое заболевание. Однако такие пациенты все-таки имеются, при этом вылечить их не представляется возможным. Объясняется это тем, что болезнь заложена на генетическом уровне.
Такие дети нуждаются в особом уходе:
- полностью доброжелательном окружении;
- мягкой одежде и обуви;
- особых перевязочных средствах;
- особой диете.
Будущее ребенка-бабочки обусловлено тяжестью заболевания и качеством ухода за ним. Ответить на вопрос, сколько живут люди с буллезным эпидермолизом, очень сложно, поскольку при тяжелых формах жизнь не бывает продолжительной. Чем глубже поражена кожа, тем тяжелее протекает болезнь. Хотя имеются примеры, когда люди с диагнозом «буллезный эпидермолиз» вступают в брак и даже рожают детей.
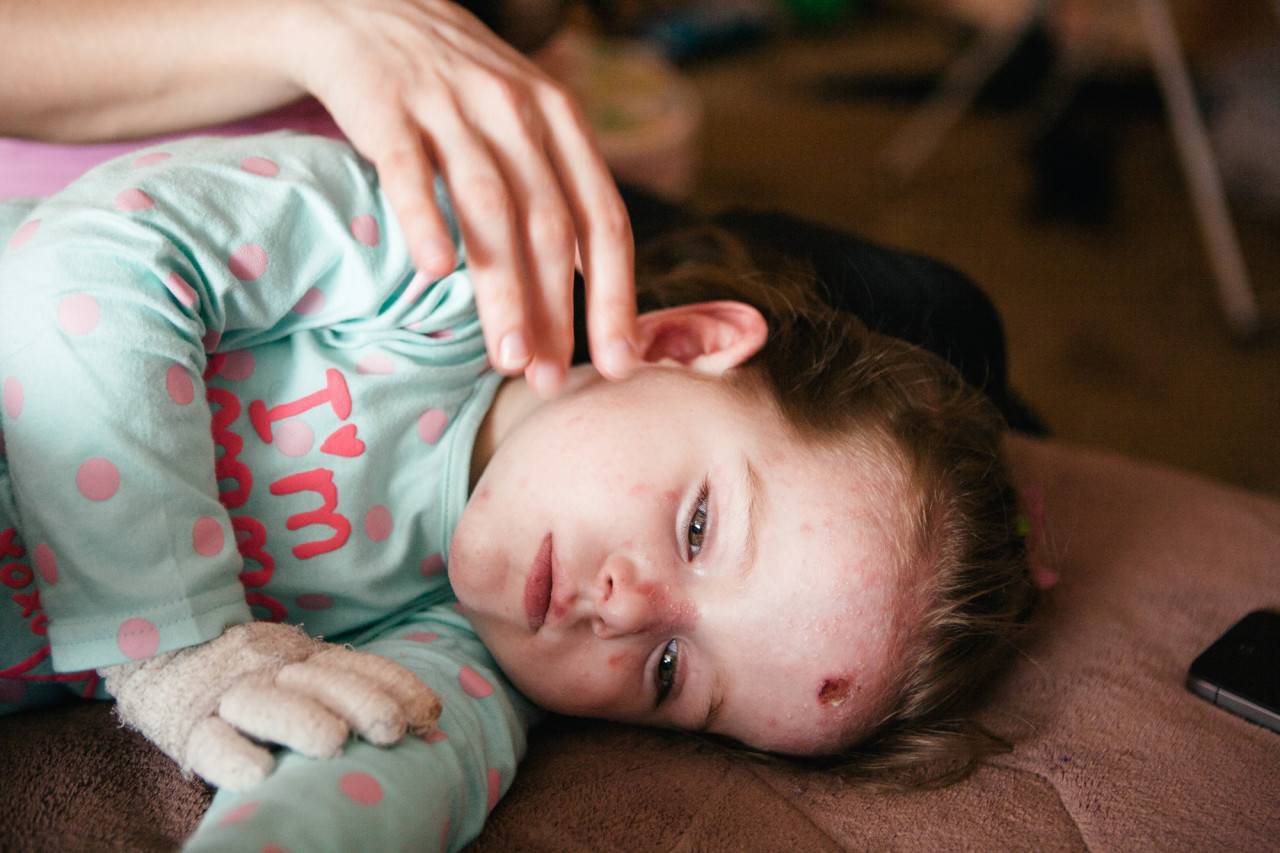
«Синдром бабочки» проявляется хрупкостью кожи, которая после повреждения причиняет неимоверные страдания ребенку
Формы заболевания и его симптомы
Буллезный эпидермолиз протекает у всех по-разному. Это зависит от типа и тяжести течения болезни, поэтому выделяют несколько основных форм.
При тяжелом ходе патологического процесса совместно возникают инфекционные осложнения. Тогда все заканчивается летальным исходом практически после появления ребенка на свет либо он навсегда остается инвалидом. С легкой формой можно прожить полноценную жизнь, но периодически требуется проводить соответствующую терапию.
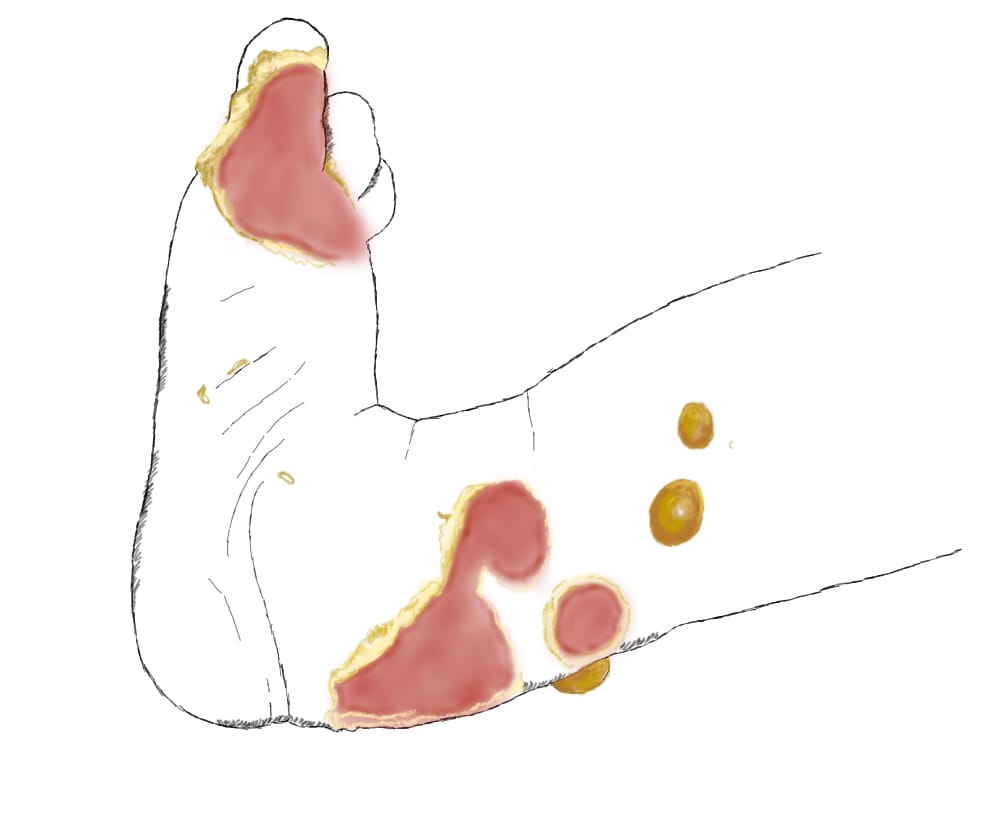
Основной симптом буллезного эпидермолиза – это появление на коже и слизистых пузырчатых высыпаний, которые возникают при незначительном воздействие на нее. Поражение распространяется по всей поверхности эпидермиса, слизистых оболочек, кистей рук, ступней и ногтей.
После лечения образования заживают. Рубцы остаются не всегда, иногда процесс проходит без изменения кожных покровов.
Простой
Простой буллезный эпидермолиз делится на два типа – локализованный (болезнь Вебера Койкена) и генерализованный:
- Первый вид характеризуется образованием пузырей на стопах и кистях. В младенческом возрасте патология практически не проявляет себя, иногда могут возникать эрозии на языке без видимых на то причин. Основные симптомы начинают развиваться в период полового созревания.
- При генерализованном типе простого буллезного эпидермолиза язвочки могут образовываться по всей поверхности тела группами или беспорядочно. Данная разновидность заболевания нередко приводит к раку кожи.
Врожденный
Врожденный буллезный эпидермолиз проявляет себя сразу после рождения малыша. Эрозийные высыпания распространяются по всему телу и поражают даже ногти. После проведения медикаментозной терапии образования успешно проходят, не оставляя следа.
Летом и при чрезмерной активности ребенка врожденный буллезный тип эпидермолиза развивается активнее, поэтому родителям стоит уделить особое внимание таким обстоятельствам. В подростковом возрасте симптомы заболевания часто отступают самостоятельно, также корректное лечение успешно помогает остановить врожденный эпидермолиз
Приобретенный
Приобретенный буллезный эпидермолиз проявляется у взрослого человека. Заболевание поражает слизистые и кожные покровы, ступни, пищеварительный тракт. Появившиеся пузырьки доставляют дискомфорт, человек испытывает сильные болевые ощущения.
Терапия не всегда эффективна, так как приобретенный эпидермолиз плохо поддается лечению. Таким больным часто прописывают прием синтетических гормонов. Это помогает добиться ремиссии и увеличить ее продолжительность.
Дистрофический
Дистрофическая форма буллезного эпидермолиза проявляется с первых дней жизни малыша. Характеризуется она формированием эрозийных образований, которые охватывают масштабные участки.
С ростом ребенка высыпания распространяются по всей поверхности тела. Дистрофический эпидермолиз поражает кожные и слизистые покровы, внутренние органы. Пузырьки можно найти на ступнях, кистях рук, коленях и т. д.
Со временем стремительное течение и разрастание язвочек приводит к осложнениям:
- укорочению конечностей с закреплением на определенном уровне;
- сжатию пищевода;
- проблемному глотанию;
- уменьшению уздечки и суживанию ротовой щели (рекомендуем прочитать: нужно ли подрезать уздечку малышам?).
При дистрофическом типе буллезного эпидермолиза сохраняется риск формирования рака кожи, что приводит к увеличению смертности среди больных.
Пограничный
Пограничный тип эпидермолиза находится на границе дистрофической и простой форм. Выделяют два подтипа – Гертлица и Не–Гертлица. Первый из них характеризуется тяжелым течением и высоким уровнем смертности.
Вне зависимости от разновидности пограничной формы, пузырьки образуются на любом участке тела и отличаются своей масштабностью.
Нередко появляются дополнительные сложности – анемия, микростомия, сужение пищевода, закупоривание верхних дыхательных путей, отставание в развитии.
Что такое синдром Киндлера?
При синдроме Киндлера малыш появляется на свет уже со сформировавшимися на коже пузырьками. В дальнейшем поражение охватывает еще большие участки эпидермиса. У ребенка развивается чувствительность к свету, пигментация и атрофия верхнего слоя кожного покрова, на ногтях образуются рубцы. Осложнения переходят и на внутренние органы больного (желудочно-кишечный тракт, мочеполовая система).
«Когда начала читать о диагнозе в интернете, даже отшвырнула телефон в сторону»
Мне делали кесарево сечение, поэтому о диагнозе дочери я узнала, находясь в реанимации. Трудностей в диагностике не возникло: врачи сразу сказали, что у новорождённой буллёзный эпидермолиз.
Мне показывали картинки, говорили что-то об очень серьёзном состоянии дочери и неизлечимом заболевании, а я на тот момент не понимала вообще ничего. Какое заболевание? У меня были идеальные анализы и УЗИ, я прекрасно себя чувствовала, все скрининги в порядке. Мне казалось всё это страшным сном и бредом. Помню, сказали, что нужно срочно вызывать родственников, чтобы подписать нужные документы для транспортировки девочки. Я настояла, что смогу подписать всё сама, чтобы малышке быстрее начали оказывать помощь.
Фотография из личного архива героини
Я рожала в посёлке Тисуль Кемеровской области. Алёну экстренно госпитализировали в детскую реанимацию города Кемерово. Когда меня перевели в палату, я сразу залезла в интернет и начала читать, чем же больна моя девочка. Я была в неописуемом шоке. Это сложно передать словами. Я думала… Да знаете, мыслей-то ведь даже и не было, я просто отказывалась в это верить. Помню, швырнула телефон в сторону от бессилия и только повторяла: нет, это происходит не со мной, нет, нет. Ложилась спать и мне снились дети с этим диагнозом. Просыпалась в ужасе и снова не понимала, что происходит и не могла поверить, что это всё не сон.
Было сложно. Первое время думали, что это лечится и всё пройдёт. Сильнее всего на тот момент мне хотелось увидеть Алёну.
Я её увидела только на восьмой день. Мы приехали к ней в больницу и, знаете, я совершенно не помню момент первой встречи. Видимо, было настолько тяжело, что мозг вычеркнул из памяти эти сложнейшие воспоминания. Пытаюсь вспомнить, что чувствовала, что происходило, и не могу.
Помню только, что врачи что-то мне говорили, а я плакала. От того, что не могу к ней прикоснуться, не могу взять на руки свою маленькую новорождённую дочь. На её кувёзе было написано: «Алёна Ермалюк. Руками не трогать. Буллёзный эпидермолиз». Я приходила к ней каждый день и просто плакала, не понимая, что происходит.
Со временем мне стали помогать и поддерживать психологически сотрудники реанимации. Говорили, что мы не одни, что дети с таким диагнозом растут и живут, что всё будет хорошо, и мы научимся жить с этой болезнью. Я набралась сил и снова села за интернет: стала искать подробную информацию о заболевании, нашла благотворительный фонд «Дети БЭЛА», помогающий «бабочкам».
Выяснила, что в нашем регионе есть мальчик с таким же диагнозом, только в более лёгкой форме: намного меньше поражений, чем у нашей девочки. Я нашла маму этого мальчика в соцсетях, написала ей, потом мы созвонились.
После разговора с этой женщиной у меня словно выросли крылья. Я услышала, что всё будет хорошо, от человека, напрямую столкнувшегося с этой проблемой
Это было очень важно для меня. У нас открылось второе дыхание
В фонде тоже поддержали, сказали, что помогут и посоветовали не читать ничего про диагноз в интернете. Ведь каждый ребёнок индивидуален, и болезнь у него протекает по-своему.
После моего обращения, к нам приехали представители благотворительного фонда. Показали, как нужно бинтовать Алёночку, рассказали о существовании специальных бинтов и том, что таким детям очень важен особый уход. Лечения, как такового нет, только симптоматическое. Это помогает «детям-бабочкам» жить дальше.
Фотография из личного архива героини
«Мы выходили на улицу и собирали деньги»
Сотрудница фонда «Дети-бабочки» Юлия говорит Нине, маме маленькой Лизы: «Вам надо еще раз сюда приехать». Делает паузу и объясняет: «Здесь столько всего красивого, а девочка даже посмотреть не успела!» Нина Белых смеется: «В этот момент у меня все внутри тудух-тудух!»
Сегодня утром у Лизы заболел глаз: возможно, девочка неаккуратно потерла его во сне. Ребенок плачет и не хочет разговаривать с другими детьми, девочка сидит рядом с мамой в ожидании офтальмолога.
Семья Лизы два года назад переехала в Москву из Магадана, чтобы девочке было проще получить нужную помощь. Среди магаданских врачей экспертов по буллезному эпидермолизу не нашлось. И Нина обращалась за консультацией в фонд «Дети-бабочки», о котором тогда узнала в интернете. Но в экстренном случае связаться со столицей было непросто: сказывалась разница в восемь часов.
 Лиза
Лиза
Когда в 2010 году родилась Лиза, фонд только начинал свою работу. Тогда в России о «детях-бабочках» знали немного. В Магадане смогли поставить диагноз: за месяц до рождения Лизы на свет появилась первая в регионе девочка с буллезным эпидермолизом. Но ту «бабочку» удочерила семья из Франции, и местные врачи не успели разобраться в тонкостях ухода за детьми с такой тонкой кожей.
Нина решила везти дочь в Германию: ее руки и лицо были покрыты мелкими ранками, а обычные средства перевязки не помогали. «Прямо скажу: мы выходили на улицу и собирали деньги», — вспоминает Нина. Чтобы найти нужную сумму, семье пришлось привлечь местные телеканалы, дать интервью всем городским газетам и устроить ярмарку по продаже картин Лизы.
Только в Германии Нине показали, как помогать ребенку. После возвращения в Магадан женщина обивала пороги всех кабинетов местных чиновников, чтобы девочку поставили на государственное обеспечение по перевязкам.
Лизе 10 лет, и она ходит в обычную школу. Девочка хорошо учится, посещает «художку» и обожает английский. В ее школе дети и их родители знают, кто такие «дети-бабочки»: не боятся ранок на Лизиных щеках и перевязанных пальцев.
Но, когда девочка была маленькой, Нине приходилось доказывать детям, с которыми Лиза играла на площадке, и их родителям, что ее дочка не заразная. «Я раздавала такие маленькие визитки, где было написано: „Меня зовут Лиза, у меня буллезный эпидермолиз. Я — „девочка-бабочка“, и я не опасна для вас“».
В сад на постоянной основе Лиза не ходила, потому что мама боялась за дочку. Девочку отправляли на дополнительные занятия, чтобы она больше общалась со сверстниками.
Мама Лизы считает, что фонд за 10 лет проделал большую работу: теперь о таких детях знают, их видят, и за помощью не приходится ехать в Германию. После посещения Центра девочка отправилась домой с рекомендациями нескольких квалифицированных врачей.
Детям-бабочкам может помочь каждый
Год назад в России врожденный буллезный эпидермолиз включили в список редких болезней. В Москве на 2012–2013 годы рассчитана программа по оказанию помощи детям с болезнью бабочки. Это значит, что мамы и их больные малыши получат помощь психологов и медиков. Вся работа будет вестись с участием благотворительного фонда «БЕЛА», созданным специально для людей-бабочек.
История фонда началась в 2010 году, когда молодой маме Алене Куратовой попалась на глаза газета с историей о мальчике с эпидермолизом
Это событие перевернуло ее жизнь, так она начала нелегкое, но очень важное дело. Постепенно фонд выявляет и помогает семьям с детьми-бабочками
По некоторым подсчетам таких малышей по стране около 2000, пока найдено 150 человек.
У фонда «БЕЛА» очень большие планы. Его сотрудники хотят создать мобильную бригаду врачей, которая будет выезжать к малышам с необходимыми медикаментами и материалами, показывать их родным, как нужно ухаживать за ребенком. Ведь именно правильные мероприятия позволяют улучшить качество жизни таких детей и предотвратить тяжелые последствия. Например, бинтовать нужно каждый пальчик в отдельности, а не всю руку сразу. Это спасает от срастания элементов кисти. Оптимальная температура, при которой ребенок может жить нормально, не должна превышать 25 градусов. Все эти нюансы — по крупицам собранный опыт и консультации в клинике Германии. Планируется отправить на стажировку за границу врачей, которые потом смогут помочь больным детям здесь.
Сколько живут “дети-бабочки”?
Прогноз при буллезном эпидермолизе и продолжительность жизни зависят от формы патологии. Сложно сказать, сколько живут такие больные. Многие “дети-бабочки” умирают еще в младенчестве или в возрасте до трех лет.
Осложненное протекание заболевания приводит к иным печальным последствиям, например, к инвалидности с детства (при дистрофическом типе).
При простом течении буллезного эпидермолиза наблюдается положительный прогноз – больные проживают обычную жизнь. Периодически необходимо проводить соответствующую терапию и не забывать о мерах профилактики, чтобы патология находилась в стадии ремиссии.
В России нет надлежащих условий для таких пациентов, поэтому не все родители в состоянии справиться с болезнью и помочь своему малышу. Так известна история мальчика по имени Николоз, который страдает буллезным (врожденным) эпидермолизом. Он живет в одном из домов ребенка города Санкт-Петербурга. Сейчас ему уже шесть лет, и по своему развитию он ничуть не уступает своим сверстникам. Вместе с фондом “Дети БЕЛА” Николоз успешно справляется с буллезным эпидермолизом.