Методы диагностики
Как всегда, прием отоларинголога начинается с визуального осмотра. Врач аккуратно прощупывает образование на шее и собирает детальный анамнез на основании жалоб родителей. Чтобы определить характер поражения, кровотока и точные размеры уплотнения проводится ряд инструментальных и лабораторных исследований, в том числе:
- УЗИ, МРТ и рентген обеспечивает детализацию мягких тканей;
- биопсия с последующим гистологическим исследованием содержимого;
- лабораторные анализы крови.
Как мы уже упоминали ранее, может потребоваться консультация и дополнительное обследование у специалистов другого профиля, например в области стоматологии, эндокринологии, онкологии, дерматологии. По результатам обследования будет назначено адекватное лечение, либо динамическое наблюдение.
Причины и признаки возникновения дерматологических заболеваний
Появление у пациента дерматологических болезней кожи головы возникает тогда, когда сальные железы работают ненормально. Например, известное заболевание себорея возникает у людей, постоянно проживающих в стрессовом состоянии, что приводит к сбою в работе системы ЖКТ, а постоянные перекусы фастфудом и сладостями лишь ухудшают клиническую картину.
Себорея может возникнуть, как следствие сбоя гормонального фона. Причем, наблюдается она в равной степени как у мужского, так и у женского населения в равной численности. К редким причинам заболевания относится наследственная предрасположенность. Это редкость, но такое случается. На данный момент врачи не могут с точностью ответить, какое звено в генетическом коде отвечает за передачу себореи в роду.
Самолечением заниматься не рекомендуется — можно только навредить. Для установления точного диагноза нужно обратиться к специалисту по кожным заболеваниям, который направит к андрологу/гинекологу для выявления патологических процессов органов половой системы. На основе полученных результатов вносятся корректировки в рацион, назначается физиотерапия, при необходимости диета и курс препаратов.
Почему возникает недоразвитие головного мозга?
Исходя их времени возникновения и причины, которая ее спровоцировала, микроцефалию классифицируют на первичную и вторичную формы.
Первичная (наследственная) форма является одним из проявлений наследственных патологий, таких как синдромы Пейна и Джакомини.
Вторичная форма разделяется на синдромальный и эмбриопатический виды. Синдромальный вид наблюдается при хромосомных аберрациях, чаще всего он встречается при болезни Дауна, синдромах Эдвардса и «кошачьего крика».
Развитие эмбриопатической микроцефалии связано с влиянием факторов, имеющих тератогенные свойства:
- внутриутробное инфицирование цитомегаловирусом, возбудителями герпеса, краснухи, токсоплазмоза;
- алкоголизм, наркомания у беременной, курение;
- интоксикация организма матери в результате работы на вредных производствах;
- воздействие облучения;
- прием беременной некоторых лекарственных препаратов;
- наличие у беременной эндокринных и обменных заболеваний (тиреотоксикоза, сахарного диабета и т.д.).
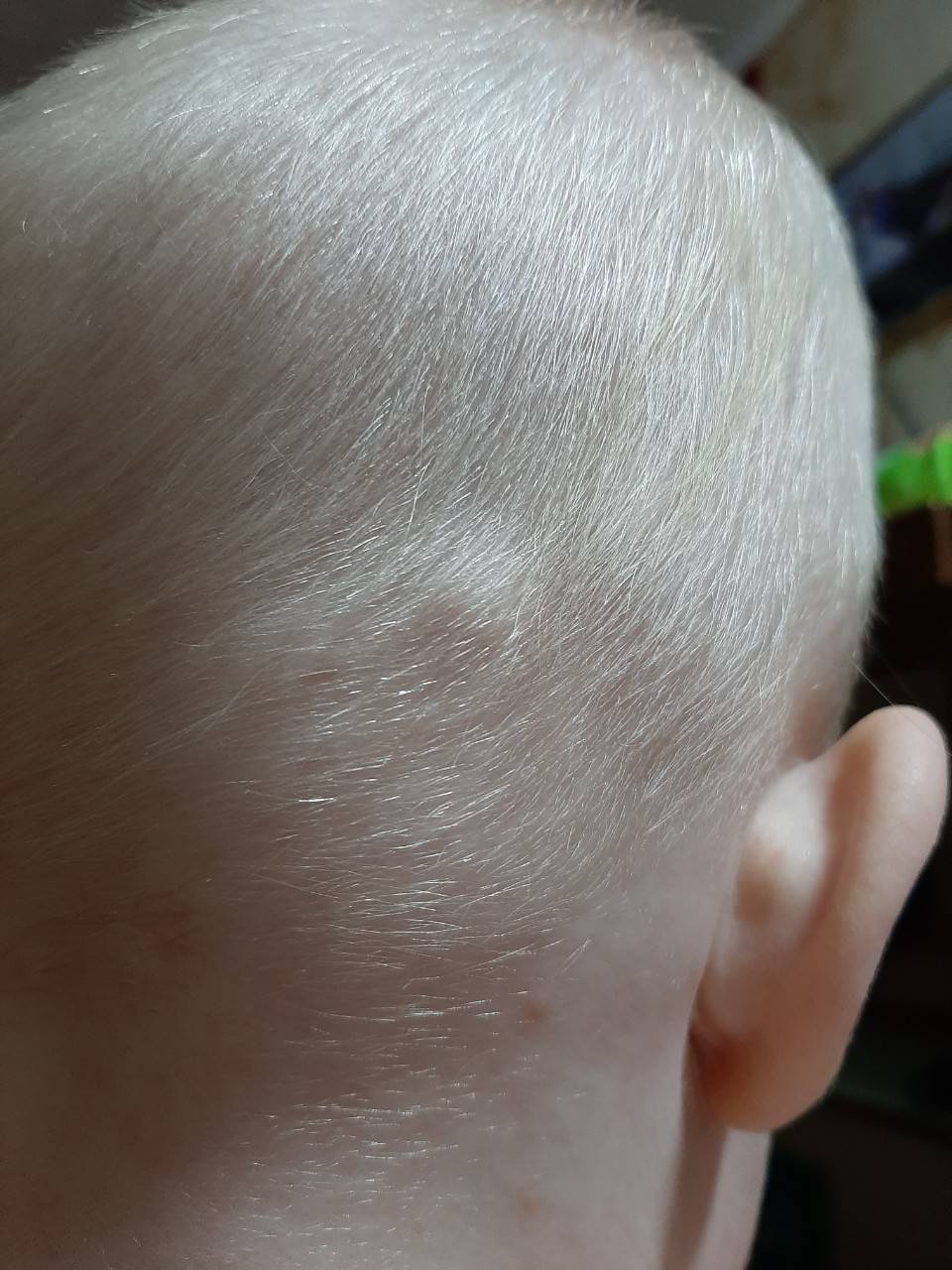
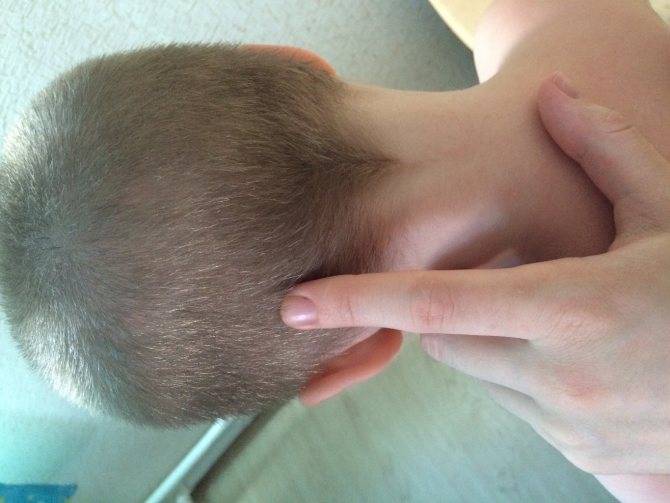
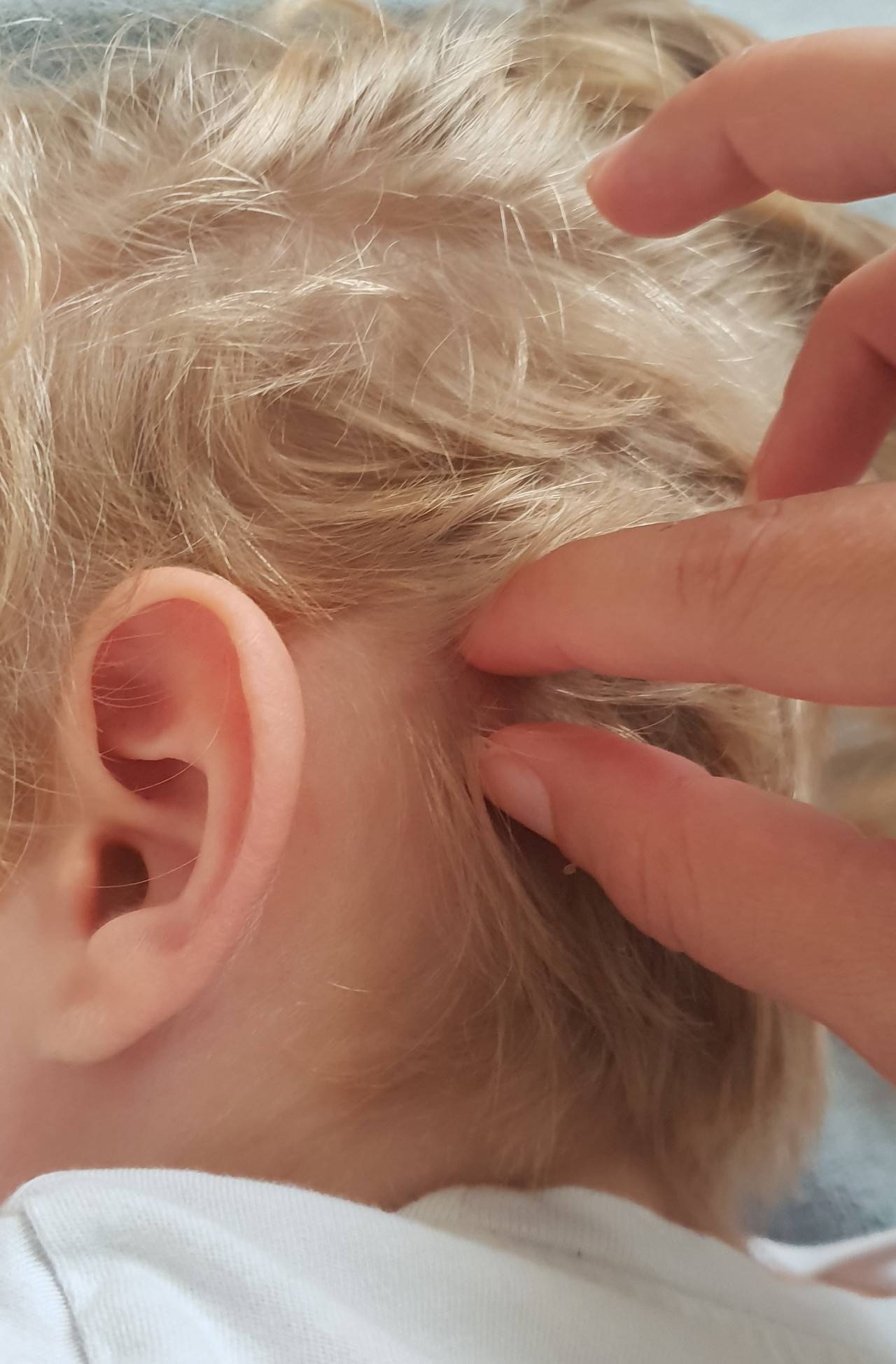
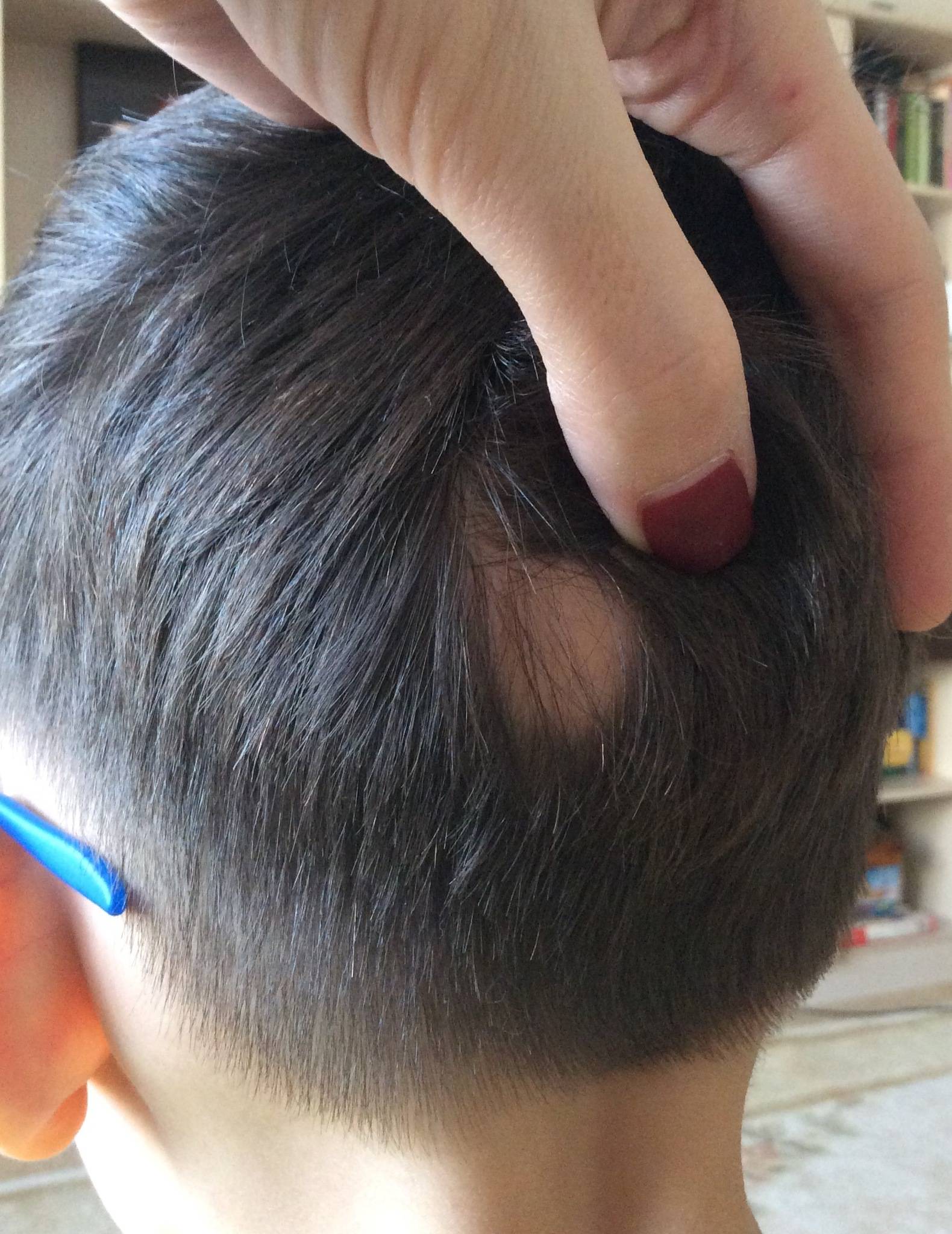
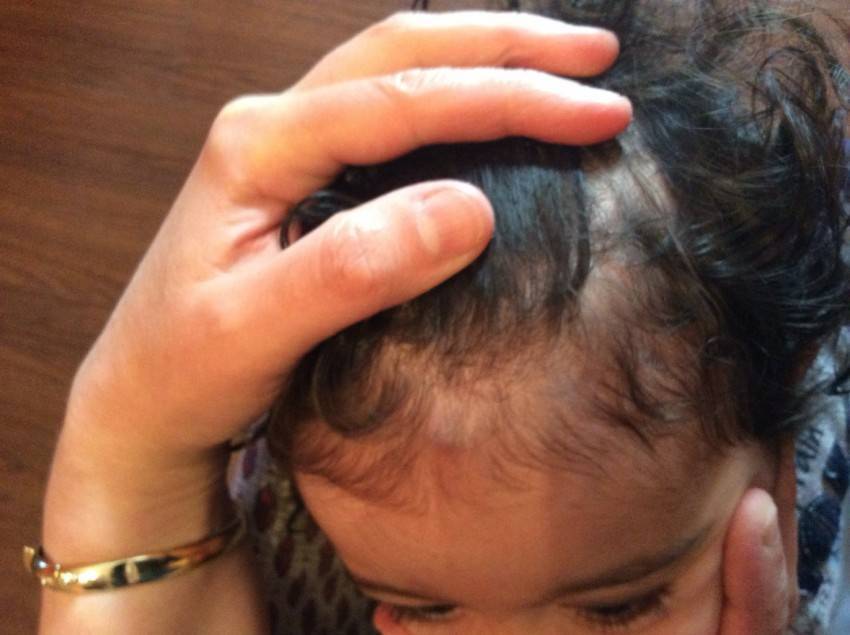
Увеличенные лимфоузлы (лимфаденопатия)
Чаще всего сопровождают простудные заболевания. Лимфатические узлы — это небольшие округлые образования, которые можно прощупать под кожей в виде мягкоэластичных шариков размером от горошины до сливы, не спаянных с поверхностью кожи.
Лимфатические узлы располагаются группами в области шеи, под нижней челюстью, над и под ключицами, в подмышках, в локтевых и коленных сгибах, в паху и других частях тела. Это компоненты иммунной системы, которые как фильтр пропускают через себя межтканевую жидкость, очищая её от инфекции, инородных включений и поврежденных, в том числе опухолевых, клеток.
Увеличение размеров лимфоузлов (лимфаденопатия), которые становятся болезненными при прощупывании, обычно сопровождает инфекционные заболевания: ангину, отит, флюс, панариций, а также раны и ожоги. Лечение основного заболевания приводит к уменьшению узла.
Если кожа над лимфатическим узлом краснеет, а прощупывание его становится резко болезненным, вероятно развитие лимфаденита — гнойного поражения самого узла. В этом случае нужно обратиться к хирургу. Возможно потребуется небольшая операция, а при раннем обращении иногда удается справиться с инфекцией с помощью антибиотиков.
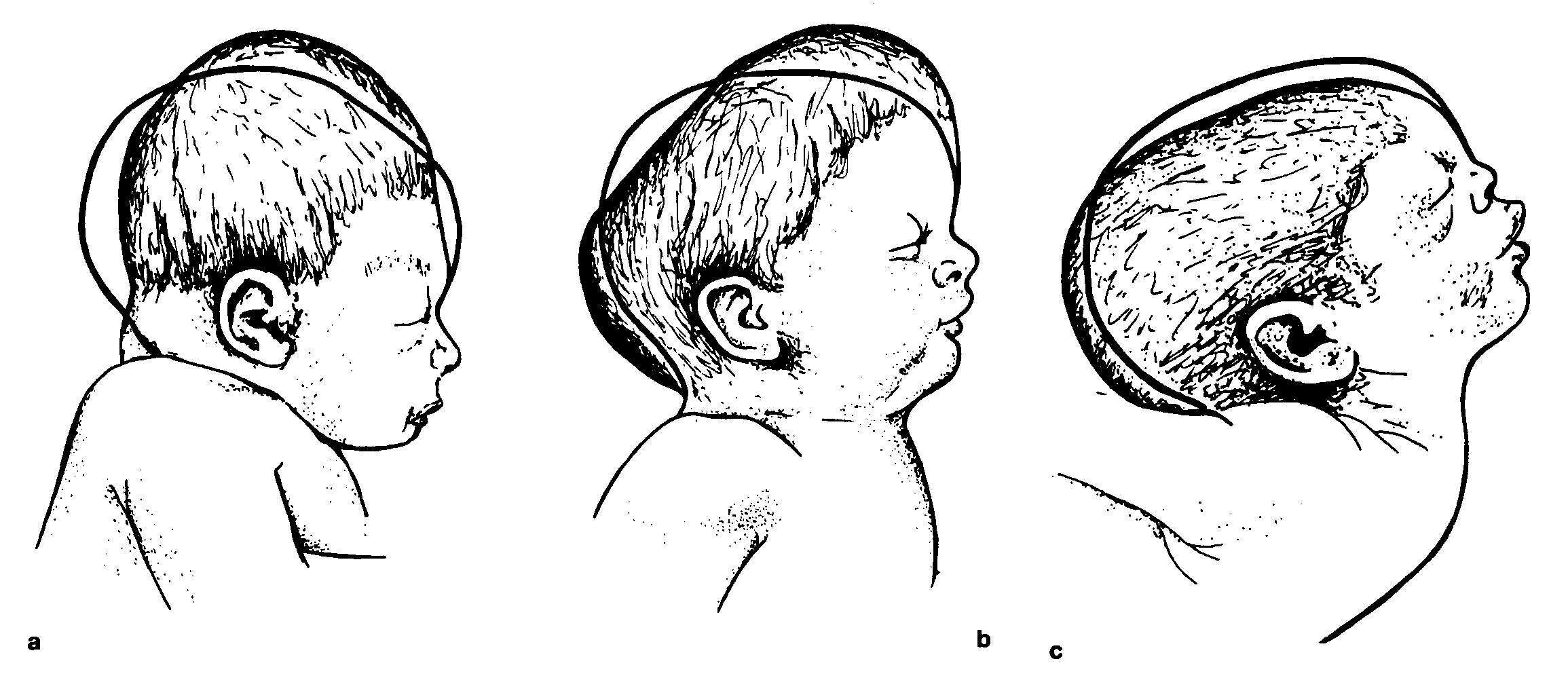
Отклонения от нормальных значений
Если величина черепа новорожденного даже с учетом роста, веса и наследственных особенностей не укладывается в средние величины или ежемесячный прирост составляет более 2 см, говорят о патологиях, причины которых необходимо выяснять. Явной патологией считается размер головы доношенного новорожденного менее 30 и более 39 см.
Отклонения сразу после рождения
Травмы при родах. Сильное давление, которое испытывает ребенок, продвигаясь по родовым путям, способно вызвать отек мягких тканей головы или повысить внутричерепное давление, и тогда цифры при измерении будут незначительно больше. После снятия отека и устранения давления они придут в норму.
Использование приспособлений. Если для родовспоможения использовались щипцы или вакуумное приспособление, головка также будет слегка деформированной.
Подвижность костей черепа. Первые измерения проводятся сразу после родов. Если малыш родился естественным путем, косточки черепа будут смещены, голова слегка приплюснута, поэтому показатель будет занижен. Когда кости «расправятся», цифра будет другой.
Размеры меньше нормы
Маленький размер головы наблюдается при микроцефалии и краниосиностозе.
Микроцефалия, или недоразвитие головного мозга. У детей с микроцефалией при рождении голова не превышает 25-27 см, развитие костей черепа значительно отстает от нормы. Роднички и черепные швы зарастают в первые месяцы жизни. Остановка развития мозга может происходить и после рождения ребенка вследствие травм и заболеваний головного мозга (энцефалит, менингит и прочие).
Краниосиностоз – раннее закрытие швов черепа, следствием которого становится его ограниченный объем и деформация. При своевременной диагностике и правильном лечении дальнейшее развитие ребенка проходит без отклонений.
Размеры больше нормы
Большие размеры головы в сравнении с нормой встречаются чаще и могут быть спровоцированы многими патологиями.
Гидроцефалия. Это основная причина превышения норм окружности головы. При заболевании нарушается отток спинномозговой жидкости из желудочков головного мозга, в результате чего происходит ее скопление и увеличение объема черепной коробки. Без лечения патология прогрессирует, жидкость накапливается в большом объеме, что становится заметно даже визуально. Ликвор сдавливает мозг, происходит замедление его развития или повреждение. При своевременно начатом лечении в большинстве случаев отток ликвора восстанавливается, риск негативных последствий для развития ребенка минимален.
Инфекционные заболевания головного мозга. Если младенец перенес менингит или энцефалит, это может стать толчком к развитию гидроцефалии, отека мозга, аномальных процессов формирования мозговых оболочек.
Рахит. Заболевание развивается вследствие нехватки витамина Д и нарушения кальциево-фосфорного обмена и проявляется деформацией костной ткани. Голова грудничка при рахите вытягивается, затылок становится плоским, лобные и теменные бугры – более выраженными. Заболевание также успешно лечится под контролем врача. Однако осложнения рахита (деформация ног, грудной клетки, черепа) останутся у ребенка на всю жизнь.
Сопутствующие симптомы
Шишка на голове у ребенка, независимо от происхождения, может сопровождаться следующими симптомами:
- болезненные ощущения;
- изменение размера зрачков;
- нарушение координации движения, сознания;
- плохой аппетит, сон;
- вялость чередуется с чрезмерным возбуждением;
- бледность кожи;
- болезненность при повороте головы.
Родители могут самостоятельно определить учащение сердцебиения по пульсу на запястье, оценить степень сознания ребенка, нарушение аппетита, стула. Интоксикация с гипертермией, головной болью, рвотой – основной признак неблагополучия.
Новорожденные не могут объяснить своего состояния, поэтому родители должны обратить внимание на:
- температуру;
- частые обильные срыгивания свежемолочной массой, водой между кормлениями;
- постоянный плач;
- замирание;
- эпизоды рассеянного зрения.
Чтобы адекватно оценить тяжесть клинической ситуации, необходимо показать ребенка врачу.
Когда стоит обратиться к врачу?
Если пятно на затылке у ребенка – это простой невус, обращения к врачу он не потребует. Скорее всего, его вам покажут еще в роддоме и объяснят, что беспокоиться не нужно.
Другое дело, если за пятно аиста ошибочно приняли другую патологию развития сосудов: пламенеющий невус или гемангиому. Эти состояния требуют другого подхода к наблюдению и иногда их нужно лечить.
Если состояние пятна вас по какой-то причине беспокоит: например, оно долгое время не бледнеет или, наоборот, стало темнеть, увеличиваться в размерах, шелушиться, воспаляться – обязательно покажите ребенка врачу, чтобы уточнить диагноз и при необходимости назначить лечение.
Подводим итоги:
- Пятно аиста, или, по-научному, невус Унны (простой невус) – это ярко-розовый или красный участок кожи на затылке новорожденного. Капилляры на нем расширены, а кровоток усилен, отсюда интенсивная окраска. Образуется это пятно внутриутробно и от течения родов не зависит.
- Пятно аиста может исчезнуть к двум годам, а может побледнеть и остаться на коже навсегда.
- Лечить простой невус не нужно, достаточно наблюдения.
- К врачу нужно обратиться, если состояние пятна ухудшилось: оно стало ярче, больше, воспалилось, появилось шелушение или высыпания. Врач уточнит диагноз и назначит лечение.
(3
оценок; рейтинг статьи 2.7)
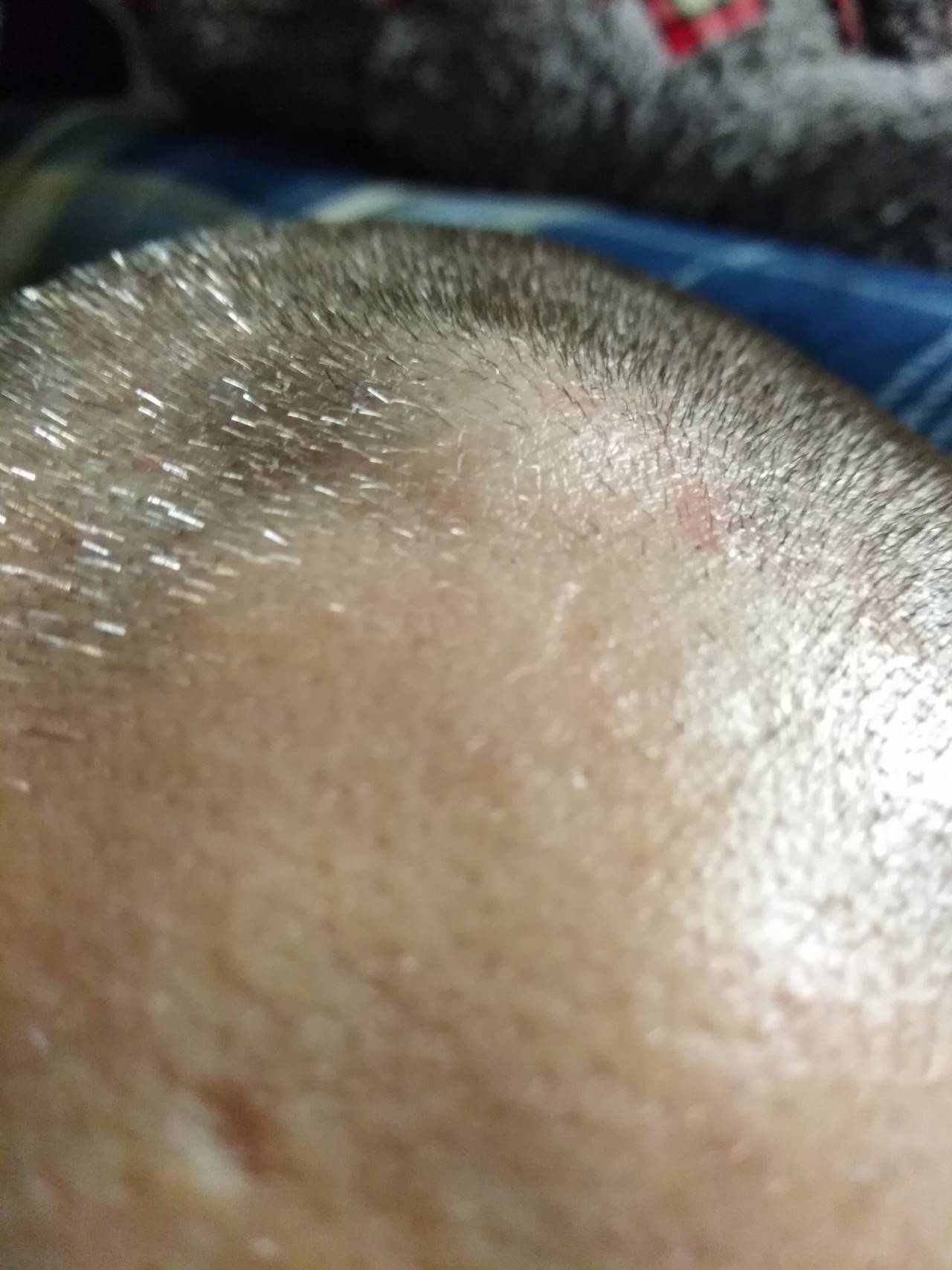
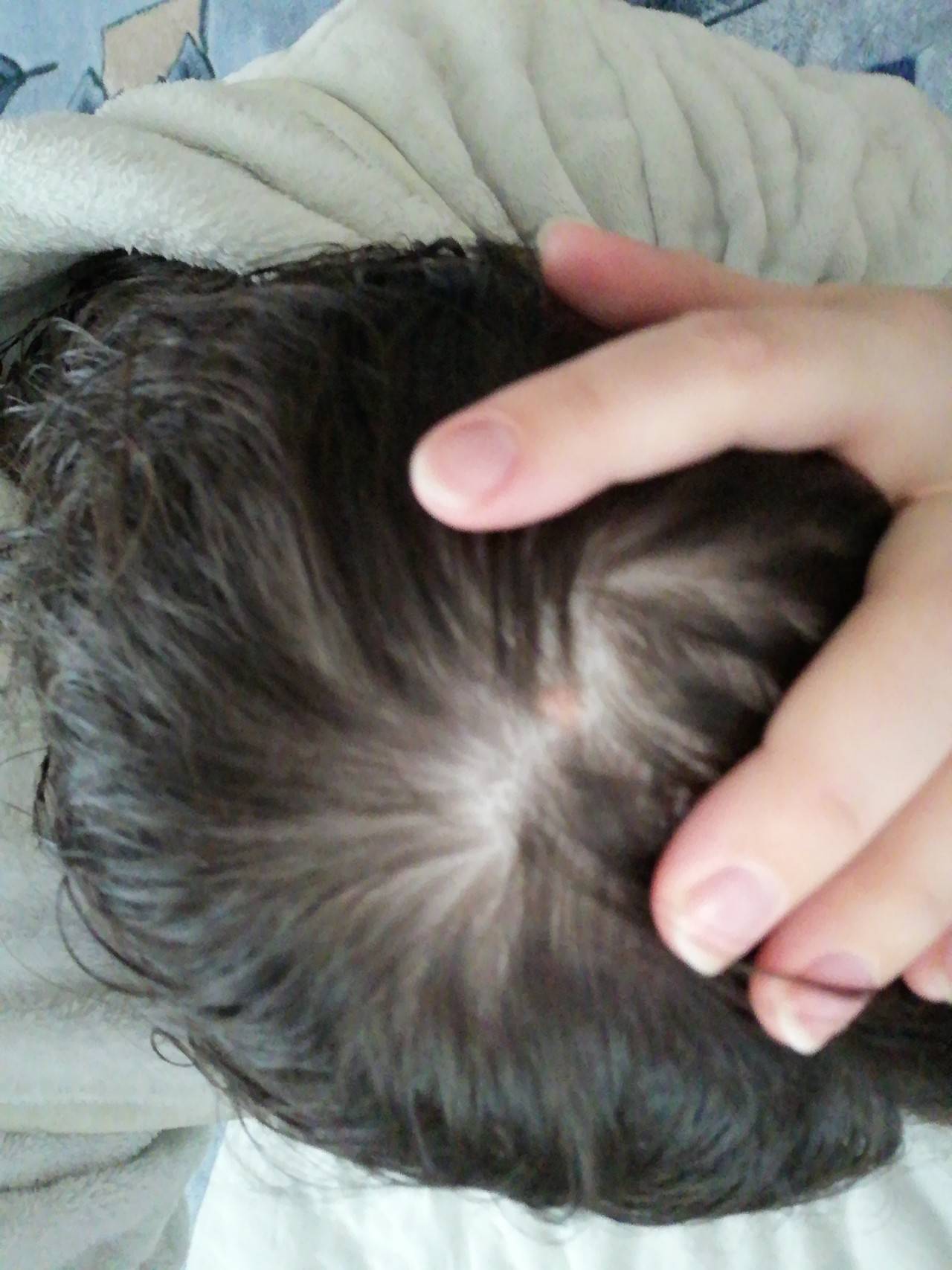
Что такое атерома
Говоря совсем просто, атерома – это мягкая шишка на голове, обычно желтого цвета. Возможны как единичные случаи развития атеромы, так и атероматоз, при котором возникают ее частые рецидивы.
В буддизме выпуклость на макушке – символ просветления, который всегда присутствует на изображениях Будды. В реальной жизни все немного не так. Если атерома вовремя не удалена, рано или поздно произойдет ее воспаление и нагноение. Его симптомы таковы: когда атерома воспалена, она начинает менять цвет на светло-коричневый, «шишка» прорывается, из нее выделяется гной. Все это сопровождается непередаваемым ароматом, слабо похожим на цветение весеннего луга.
Естественно, как любой гнойный процесс, при нагноении атеромы требуется немедленное хирургическое вмешательство. Но лучше пойти к врачу, не дожидаясь подобного развития событий.
Диагностика опухоли
Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- риноскопия носа;
- гистологическое исследование части ткани опухоли.
Врач во время диагностики должен определить:
- степень функциональности пораженной конечности или ткани;
- болезненность опухоли при надавливании;
- скорость роста новообразования путем соотношения его размеров и длительности присутствия патологии у пациента;
- месторасположение остеомы.
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
- Рентгенография позволяет узнать: месторасположение остеомы в кости, строение опухоли, степень деструкции кости, на которой находится новообразование, – а также определить, единичная опухоль или это множественное разрастание.
- Доброкачественность опухоли подтверждается медленным ростом, правильной структурой и геометрией, четким контуром, минимальным обызвествлением.
- Также назначается анализ крови, потому что формула крови имеет большое значение.
- При очень маленьких остеомах рентгенография не информативна, поэтому проводится компьютерная томография, позволяющая визуализировать малейшие детали структуры опухоли и замерить размеры деструкции.
- В обязательном порядке проводится диффдиагностика с хроническим абсцессом Броди, рассекающим остеохондрозом, остеопериоститом, склерозирующим остеомиелитом, остеогенной саркомой. Это касается остеоидных остеом.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Таблица симптоматики, в зависимости от расположения опухоли
Расположение опухоли | Описание симптомов |
Задняя стенка лобной пазухи | Непреходящие головные боли, повышенное внутричерепное давление |
Нижняя стенка лобной пазухи | Заметное невооруженным глазом выпячивание глазного яблока |
Носовая полость | Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения |
Околоносовые пазухи | Ухудшение зрения, боль |
Лобная кость | Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги |
Затылочная кость | Частые головные боли, эпилептические припадки |
Бедренная, таранная, большеберцовая кости | Непривычная походка, опухлость ног, боли в мышцах во время ходьбы |
Височная и теменная кости | Только эстетический дефект, неприятных симптомов нет |
Коленный сустав | Опухоль мешает нормально ходить |
Ребро | Боль за грудиной |
Позвонки | Развивается сколиоз |
“Турецкое седло” | Гормональные нарушения |
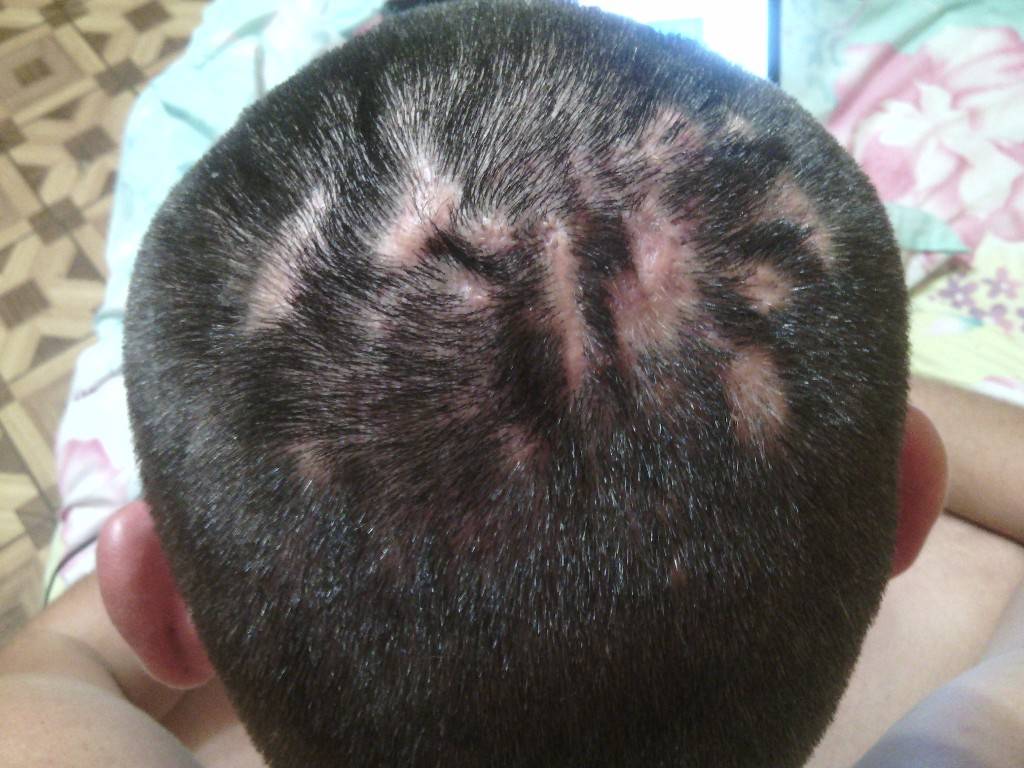
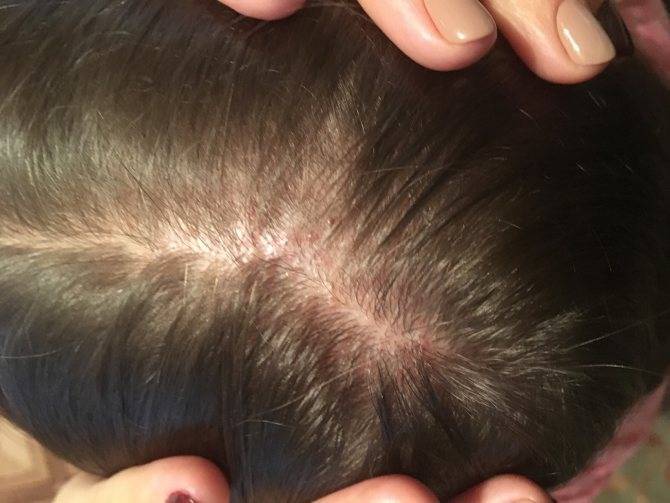
Себорейный дерматит
Перечисляя виды перхоти, нельзя не упомянуть себорейный дерматит. Так обобщенно называют заболевания, которые связаны с активным размножением грибков, образованием корок, покраснений, зудом и шелушением.
Себорейный дерматит может возникать при инфекционных заболеваниях, таких как лишай, или не инфекционных — псориаз, нейродермит. Симптомы проявляются на коже в местах с нарушенным салоотделением.
Грибок производит липотические ферменты, расщепляющие жировые кислоты. Когда ферментов слишком много, начинается воспалительная реакция на коже. Внешне это сначала выглядит как шелушение. Расчесывание приводит к образованию кровоточащих ранок.
Симптомы себорейного дерматита схожи с перхотью. Однако о нем идет речь только, если более 83 % микрофлоры кожи головы составляют грибки-возбудители. Для перхоти этот показатель равен 74 %. Таким образом, перхоть — первая стадия себорейного дерматита. Если ее не лечить, это приведет к тяжелым последствиям.
Лечение
Удаление остеомы показано в случае, если она сдавливает соседние органы, видна визуально, то есть выступает в роли косметического дефекта (особенно на лице и голове), меняет форму костей, снижает подвижность, приводит к сколиозу, вызывает боли. Чаще всего удаляются опухоли из пазух носа, слухового прохода, с челюстей, коленных и бедренных суставов.
Если новообразование никак не проявляет себя и не доставляет дискомфорта, врач наблюдает за ним и оценивает темпы роста. Остановившаяся в росте небольшая в размерах остеома не нуждается в удалении и лечении.
Операция по удалению новообразования проводится челюстно-лицевыми хирургами или нейрохирургами. В процессе операции врач разрезает ткани удаляет нарост и часть кости/тканей вокруг во избежание рецидива.
Врач предложит удалить остеому следующими способами:
- полное иссечение – применяется для опухолей в клиновидной пазухе;
- кюретаж – разрез на коже, удаление новообразования, очищение очага путем выскабливания;
- эндоскопическое удаление – подходит для небольших опухолей со сложным подступом, применяется с использованием компьютерной томографии для контроля за ходом операции и радиочастотного зонда, идет около 2 часов.
Рецидив опухоли возникает в 10% случаев из-за неполного удаления. Для исключения этой возможности необходимо выбрать хорошую клинику и специалиста.
ЧТО МОЖНО СДЕЛАТЬ
У грудных детей патология часто проходит без лечения к 6-7 месяцам. При незначительных поражениях достаточно смазывать кожу головы оливковым или другим растительным маслом перед мытьем. После того, как корочки размягчатся, их аккуратно удаляют при помощи щеточки и моют ребенку голову обычным способом. Каких-либо ограничений к процессу купания новорожденного ребенка с себореей, нет. Большое значение имеет поддержка нужной температуры и уровня влажности в доме, где живет малыш.
Родителям не нужно опасаться процедуры удаления корочек. Она не доставляет боли или дискомфорта младенцу. Процедура необходима не столько для улучшения внешнего вида малыша, как для профилактики воспаления и попадания инфекции.
При наличии себореи на голове у ребенка грудного возраста следует соблюдать следующие меры:
- кормящей матери нужно исключить из меню продукты, способные вызывать аллергические реакции – морепродукты, грибы, шоколад, цитрусовые, орехи, сладости;
- тщательно подбирать гипоаллергенные смеси, если малыш находится на искусственном вскармливании;
- пользоваться одеждой только из натуральных тканей;
- следить за тем, чтобы у ребенка не возникала потница.
Если себорея на голове у детей возникает в старшем возрасте, важно пересмотреть питание. При заболевании соблюдают специальную диету
Она должна включать молочные продукты, мясо и рыбу нежирных сортов, овощи, фрукты и ягоды, растительные масла, негазированную воду, травяные чаи и натуральные соки.
Овощи лучше употреблять в сыром виде, мясо и рыбу запекать или готовить в пароварке. Рекомендуется избегать длительного тушения или жарки продуктов. При себорее полезны блюда, приготовленные на основе желатина.
Соблюдение диеты также требует употребления большого количества жидкости, не менее 2 литров в стуки. Это могут быть чаи на травах, компоты из сухофруктов, негазированная вода.
Продукты, которые требуется исключить из меню:
- мясо и рыба жирных сортов;
- маринады и копчения;
- консервы;
- фастфуд и сладости;
- картофель;
- цитрусовые, яйца, мед и другие высокоаллергенные продукты;
- хлебобулочные и кондитерские изделия;
- алкоголь и газированную воду.
Что делать при появлении фурункулеза на голове?
Первое, что нужно сделать при обнаружении на голове проявлений фурункулеза, это обратиться к врачу, чтобы он оценил тяжесть и потенциальный риск, а также подобрал эффективную терапию.
В случае, если это по какой-то причине невозможно, на помощь придет услуга по вызову хирурга на дом, которую предлагают во многих клиниках.
Узнать, какие клиники имеют в штате хирурга, который может выехать на дом, проще всего на сайте «Ваш Доктор». Этот сервис не только собирает информацию о клиниках, но и позволяет записаться в них непосредственно на сайте.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Повторное возникновение атеромы после удаления
Рецидив — одно из возможных осложнений после операции по удалению атеромы. Чаще всего причина банальна и связана с человеческим фактором: врач удалил капсулу не полностью. Мы же рассмотрим вариант, когда хирург всё сделал «на отлично», от атеромы на голове не осталось и следа. Может ли она возникнуть повторно? Может, если то же самое произойдет с другой сальной железой. Можно ли это предотвратить? Снизить риски поможет соблюдение трех простых рекомендаций:
- Регулярно и тщательно мойте голову.
- Используйте специальные шампуни, которые помогают бороться с повышенной жирностью кожи головы.
- Старайтесь исключить из рациона жирную, сладкую, пряную пищу.
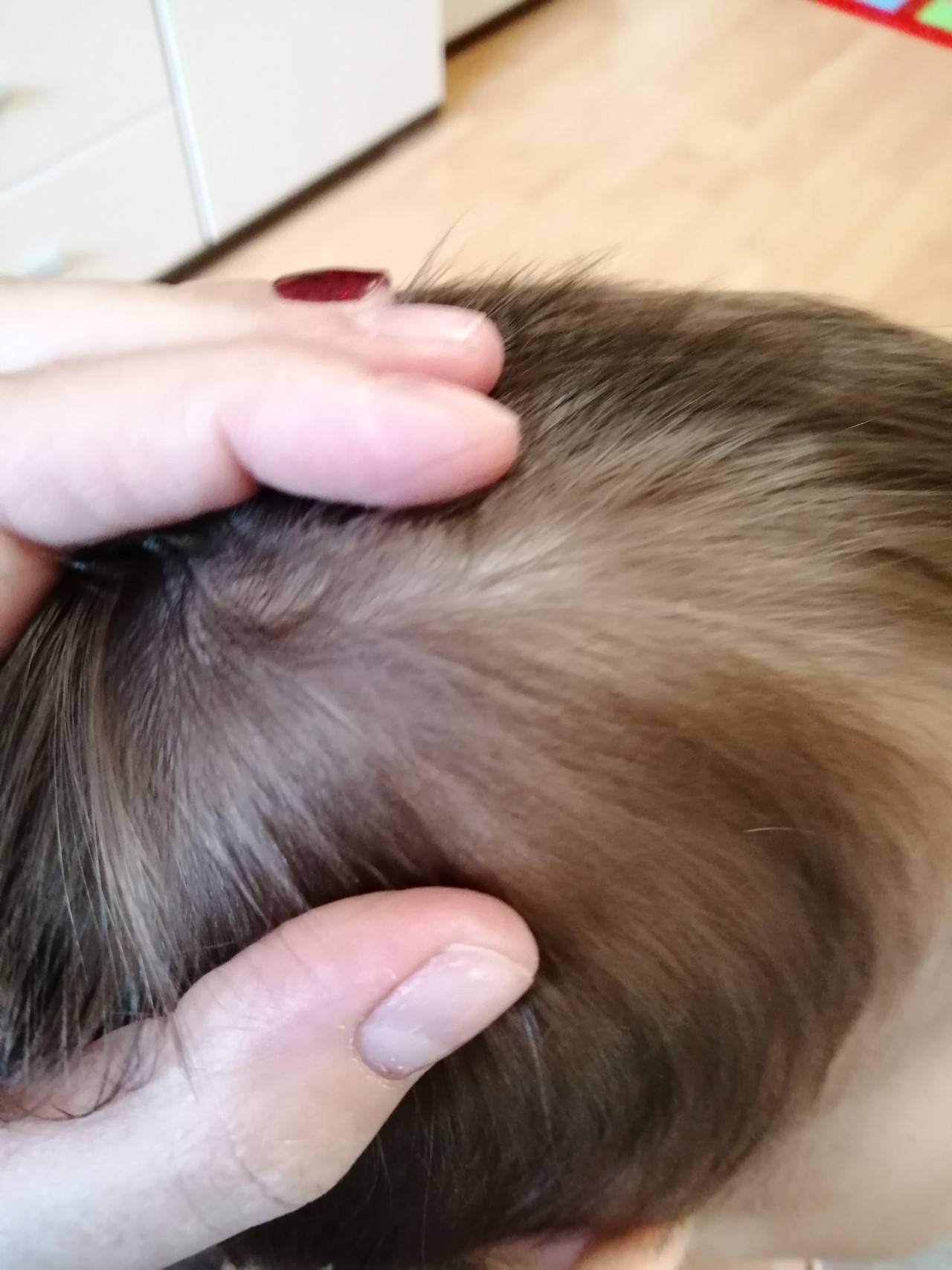
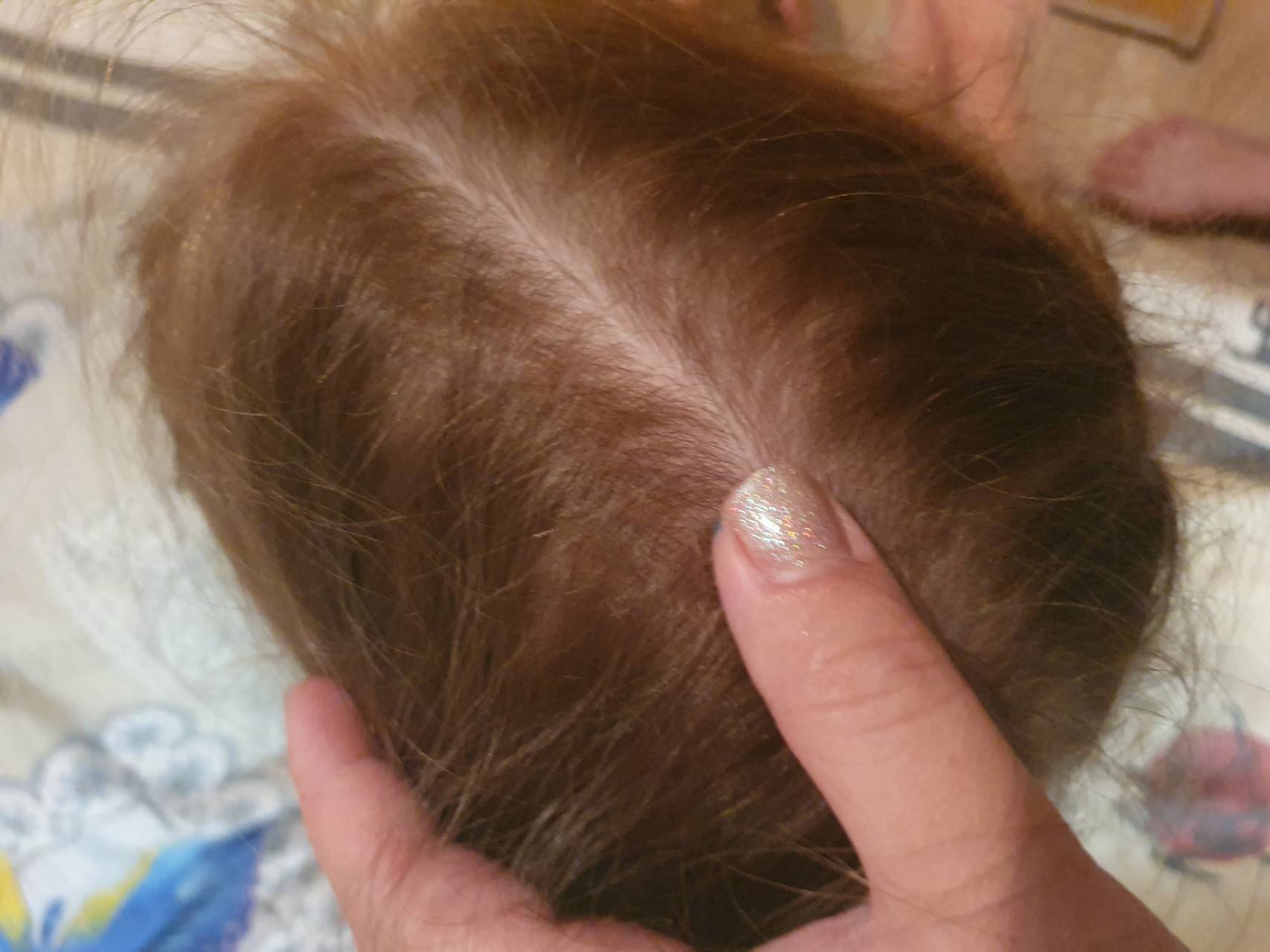
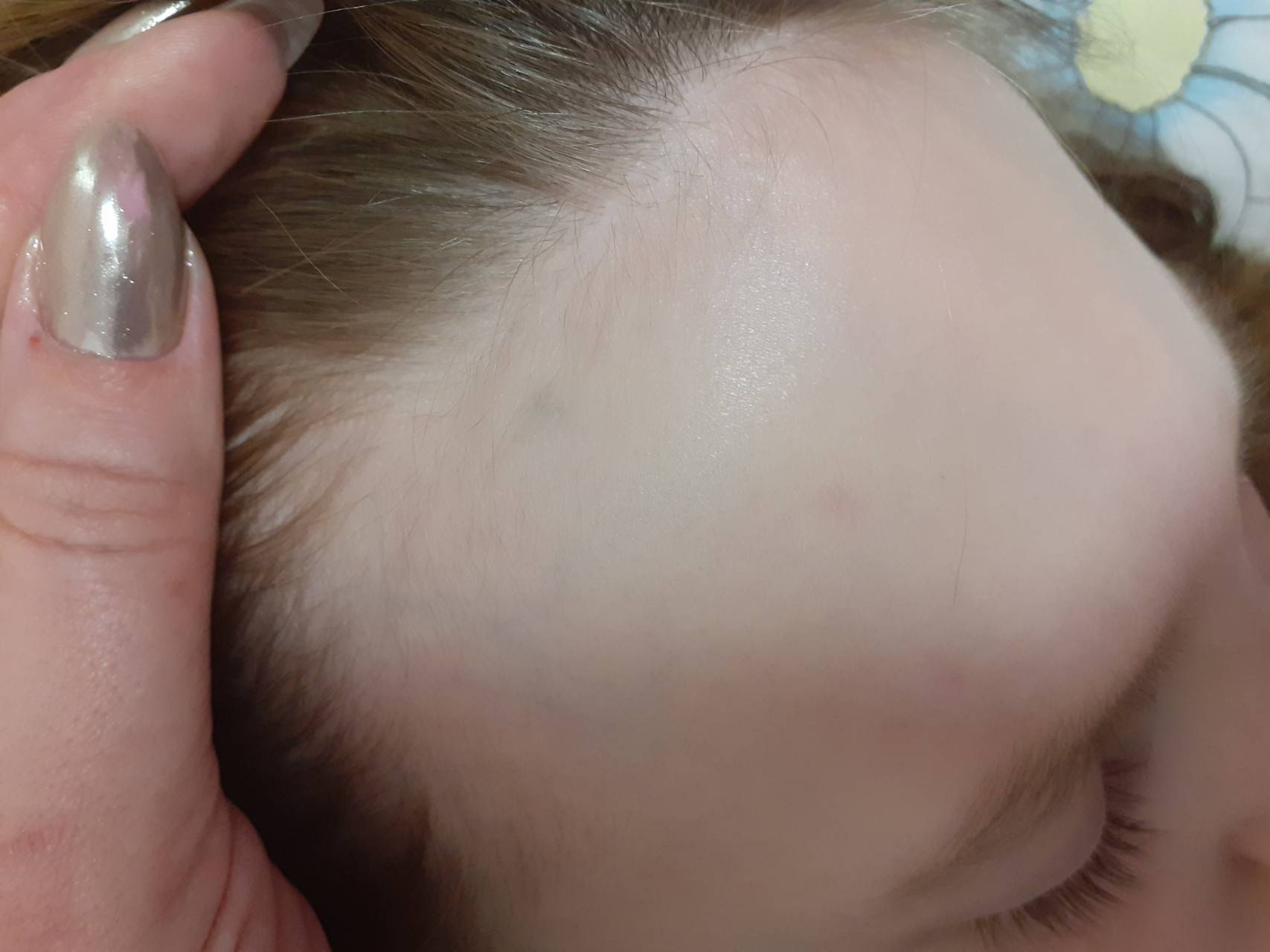
Как выглядит перхоть
Белые хлопья, хорошо заметные на темной одежде, — это ничто иное, как перхоть. Она представляет собой чешуйчатые частицы ороговевшей кожи, появляется у корней волос, а потом легко осыпается. Чаще всего недуг провоцируется активностью грибка Malassezia. Он присутствует на коже каждого человека, однако лишь при определенных условиях начинает множиться и вызывает перхоть.
Когда грибок на коже головы активизируется, человек чувствует зуд. В зависимости от причин, вызвавших стихийное размножение микроорганизмов, и особенностей работы сальных желез себорея (именно так называют заболевание, сопровождаемое шелушением) делится на сухую, жирную, смешанную. Также она может проявляться в других формах.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра “СМ-Клиника” рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра “СМ-Клиника” удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В «СМ-Клиника» работают одни из лучших челюстно-лицевых хирургов и нейрохирургов, которые проводят минимально травматичные операции с применением современных техник и инструментов.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив
Поэтому важно обращаться в надежную клинику и к опытному хирургу
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Что провоцирует развитие фурункулеза
Фурункулез – это заболевание, при котором появляются множественные фурункулы или высыпания возникают регулярно. И если сам по себе фурункул редко представляет опасность для здоровья, то многочисленная форма вызывает обеспокоенность именно причинами, провоцирующими её возникновение:
- Нарушение гормонального фона. Изменение концентрации и соотношения гормонов могут привести к изменению механизмов образования кожного сала, составу кожной флоры и так далее.
- Сахарный диабет. При этом заболевании снижается уровень местного иммунитета, из-за чего даже небольшие травмы могут привести к формированию фурункулов.
- Хронические источники воспаления. Часто хроническую форму фурункулеза провоцирует наличие в организме постоянного источника инфекции. Это может быть хронический тонзиллит, кариес, урогенитальные заболевания и так далее.
- Подавленный иммунитет. Часто воспаление может быть следствием недостаточно хорошей работы иммунной системы. Произойти это может в следствии иммуноподавляющей, лучевой или химиотерапии, а также на фоне тяжелых заболеваний, операций или травм.
В перечисленных случаях могут появиться различные формы и локализации фурункулеза: на голове, на туловище, в подмышках, паховой области и так далее. И наиболее опасны высыпания в области лица, волосистой части головы и шеи.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия – наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Популярные вопросы
Может ли остеома привести к раку?
Нет. Остеома – доброкачественная опухоль. Она может вызывать неблагоприятные для здоровья последствия для здоровья, если прорастает в полость черепа. Но вероятность перерождения в рак близка к нулю.
Что вызывает появление остеомы?
Причины появления опухоли неизвестны. Установлена роль наследственной предрасположенности. Если у ваших родственников диагностирована остеома, у вас она появится с большей вероятностью, чем в среднем в популяции. Пусковым фактором роста остеомы может быть травма кости или острый воспалительный процесс. Существует также теория пороков внутриутробного развития. Поводом для её возникновения стал тот факт, что остеома чаще всего развивается на стыке лобной и решётчатой кости, где развиваются мембранные и хрящевые ткани во время эмбриогенеза.
Нужно ли удалять остеому?
Опухоль растёт очень медленно. В большинстве случаев она не опасна. Удаляют только клинически значимые остеомы, которые могут прорасти в орбиту или кости черепа. Операция также может проводиться по эстетическим показаниям.
- Кудайбергенова С.Ф. Остеома носовой полости / С.Ф. Кудайбергенова // Вестник КАЗНМУ. – 2012. – № 2. – С. 92-93.
- Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. – Серия Медицина. – 2005. – № 1(29). – С. 95-97.