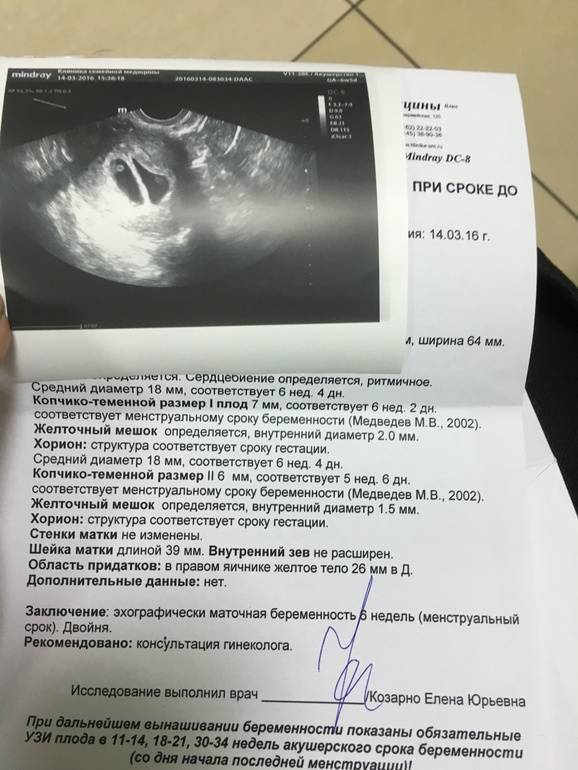
Причины отклонений при исследовании
Когда сердцебиение ребенка прослушивается плохо, не стоит думать о плохом. Отклонения при исследовании возможны по следующим причинам:
- многоплодная беременность;
- маловодие;
- ожирение;
- многоводие;
- излишняя активность плода в утробе из-за его гипоксии;
- плацента, расположенная на передней маточной стенке.
Если сердце эмбриона не выслушивается в первые недели после зачатия, не нужно волноваться. Один из основных критериев нормального течения беременности – уровень ХГЧ в крови будущей матери. Тщательный анализ показателя и дополнительные методы диагностики позволят акушеру понять, как развивается малыш.
Причины нарушения ритма сердца плода
Иногда после проведения исследования выясняется, что сердцебиение не соответствует принятым нормам
К данной ситуации необходимо отнестись с должным вниманием и выяснить, по каким причинам это произошло.. Факторы, приводящие к учащенному сердцебиению (тахикардии):
Факторы, приводящие к учащенному сердцебиению (тахикардии):
- Нарушения маточно-плацентарного кровотока.
- Анемия у матери.
- Снижение уровня гемоглобина у плода (например, при гемолитической болезни) вызывает ускорение потока кровотока, а также компенсаторную реакцию в виде тахикардии.
- Плацентарная недостаточность.
- Кровотечения у матери (например, при отслойке плаценты).
- Пороки развития сердца.
- Повышение температуры у беременной (лихорадочное состояние).
- Воспалительный процесс в плодных оболочках (амнионит).
- Прием некоторых лекарственных препаратов. Например, часто использующееся лекарственное средство в акушерстве “Гинипрал” может вызвать тахикардию не только у матери, но и плода. Кроме того, препараты, блокирующие влияние парасимпатической нервной системы (например, “Атропин”) также способны вызвать учащение сердцебиения.
- Патология пуповины (два сосуда в пуповине, обвитие и др.).
- Острая внутриутробная гипоксия может вызвать резкое повышение частоты сокращений сердца плода до 200-220 в мин.
- Выпадение петель пуповины.
- Повышение внутричерепного давления плода.
Причины, вызывающие замедление сердцебиения плода (брадикардию):
- Длительное нахождение женщины в положении на спине, при котором происходит сдавление нижней полой вены.
- Прием препаратов, блокирующих симпатический отдел нервной системы, например “Пропранолол”.
- Выраженные нарушения кислотно-щелочного равновесия в крови плода при серьезных нарушениях обмена.
- Некоторые аномалии развития проводящей системы сердца плода.
- Повышение концентрации калия в крови матери и ребенка, что приводит к нарушению ритма сердца и появлению брадикардии.
- Длительное сдавление или узел пуповины.
Каждая из этих причин весьма серьезна и нередко требует лечения, а в некоторых случаях даже экстренного родоразрешения в виде кесарева сечения.
Методы диагностики сердцебиения плода
Акушер может следить за ритмом сердца эмбриона, а затем плода, используя следующие методы: аускультацию, ультразвук, кардиотокографию, кардиоинтервалографию. Любой из них позволяет оценить частоту сокращений, ритм, тоны сердца
Особенно важно контролировать этот показатель во время родов, кода организм малыша испытывает первые серьезные нагрузки
Использование акушерского стетоскопа
Прослушивание сердца плода стетоскопом – классический метод, который показывает достоверные результаты с 18-20 недели. Манипуляции проводятся во время каждого посещения врача. Локализация участка, где тоны сердца слышны лучше всего, зависит от того, как расположен плод в матке. После 24 недель многоплодную беременность подтверждают несколько точек наилучшего выслушивания, поскольку отмечаются в разных отделах живота.
Метод кардиотокографии
Кардиотокография позволяет регистрировать сердцебиение и физическую активность плода, а также число сокращений матки с 28-32 недели вынашивания. Исследование показано всем будущим мамам. При патологии беременности его проводят регулярно.
Показания:
- операции на матке (кесарево сечение, удаление миомы), вследствие которых образовался рубец;
- гестоз в третьем триместре;
- маловодие;
- стимуляция родов;
- переношенная беременность;
- преждевременное старение плаценты;
- многоводие;
- обвитие пуповиной по УЗИ;
- изменение характера сердечного ритма, выявленное при аускультации.
Прослушивание сердцебиений с помощью кардиомонитора длится около 45 минут. Будущая мама обычно находится в положении лежа. К месту, где сердцебиение прослушивается лучше всего, прикладывают датчики. Они фиксируют сердечные показатели, выводят результаты на бумагу. Полученная информация позволяет врачу выдать заключение о состоянии плода. Специалист учитывает следующие параметры: частоту и ритм сердечных показателей, наличие реакции со стороны сердца на маточные сокращения (учащение, аритмия).
Ультразвуковое исследование
Трансвагинальный датчик фиксирует сердцебиение плода на 6-й неделе после зачатия, трансабдоминальный – на пару недель позже. Отсутствие ритма на этих сроках – повод пройти дополнительное обследование, которое включает сдачу крови на ХГЧ. Если уровень гормона понижен, проводится контрольное УЗИ спустя 7 суток. Вероятно, эмбрион замер.
На последних сроках вынашивания ультразвуковая диагностика позволяет определить число и частоту сокращений сердца, уточнить расположение мышечного органа в грудной клетке малыша. Исследование под названием «четырехкамерный срез» дает возможность оценить развитие желудочков и предсердий. Метод выявляет пороки сердца в 80% случаев.
Методика кардиоинтервалографии
Методику применяют при подозрении на патологии развития плода. Он заключается в продолжительной (около часа) ультразвуковой регистрации работы сердца. Информация сразу выводится на компьютер, который анализирует частоту ритма, скачки сердцебиения, выявляет моменты ускорения работы сердечной мышцы. Устанавливается связь сердцебиения с движениями ребенка в животе, выявляются периоды снижения частоты ритма. Кардиоинтервалография – информативный метод, с помощью которого можно выявить серьезные пороки сердца в период внутриутробного развития.
Как растет уровень?
Как изменяется в динамике уровень ХГЧ при ЭКО? Этот вопрос интересует наших клиентов и читателей чаще всего, после того, как была проведена подсадка и они ожидают результат. Учитывая то, что при экстракорпоральном оплодотворении зачатие происходит в лабораторных условиях в «пробирке», подсадки осуществляется эмбрионов трех или пяти дневных. На сегодня в практике чаще используют подсадку пятидневок, что увеличивает благоприятный исход беременности. Подсадка трехдневных эмбрионов не гарантирует последующее их развитие, поэтому их пересаживают очень редко и только в определенных состояниях.
При ЭКО не всегда исход гарантирован, а только в 50% случаев, что не зависит от технологий или от выполнения требований и назначений врача. Дело в том, что даже при естественном оплодотворении не всегда оплодотворение происходит качественными эмбрионами, и такая беременность самостоятельно прерывается на ранних сроках или становится замершей. Избежать этого при ЭКО можно, но только в том случае, если провести подсадку сразу двух эмбрионов, предварительно исследовав их с помощью ПГИ. Все оставшиеся эмбрионы врачи рекомендуют заморозить и поместить в хранилище на случай, если подсадка будет неэффективной и закончиться неудачей, а также с той целью, что воспользоваться замороженными эмбрионами Вы сможете и через несколько лет. При заморозке, которая используется в нашей клинике (витрификация) только 10% биологического материала могут изменять свои чувства.
При проведении ЭКО в естественном цикле врач вычисляет овуляции с помощью УЗИ, контролируя рост фолликулов. В норме естественная овуляция наступает не каждый месяц и тогда приходится прибегать к гормональной стимуляции.
Нельзя не сказать о так называемой биохимической беременности, когда после подсадки эмбриона отмечается рост уровня ХГЧ с последующим его снижением, отсутствие признаков беременности и с последующей менструацией спустя несколько дней задержки.
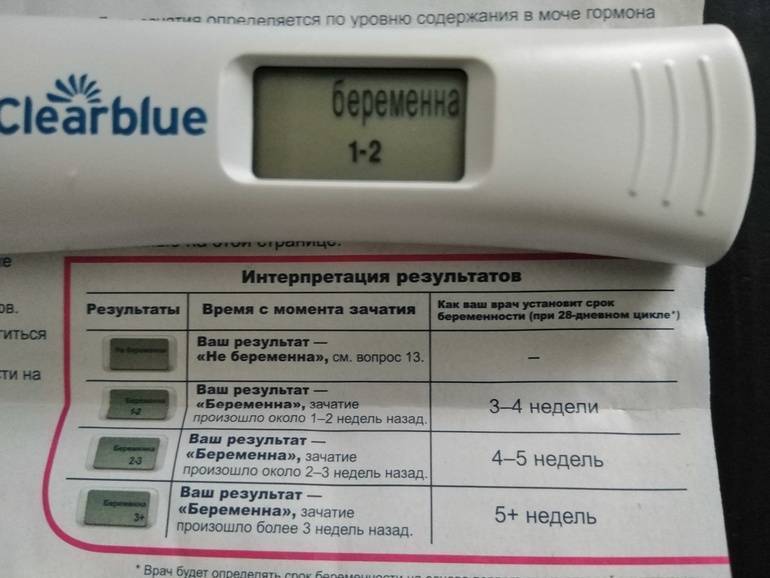
Итак, независимо от того, как наступила беременность – естественным путем или искусственным, с момента имплантации плодного яйца в матку начинает продуцироваться хорионический гонадотропин. Уровень ХГЧ после ЭКО, так же, как после естественной беременности ежедневно растет и при определенном его уровне тест на беременность начинает показывать две заветные полоски.
Анализ, достоверно подтверждающий развитие беременности после ЭКО – определение уровня ХГЧ в крови женщины на 14 день после подсадки и если его цифры не достигают 5 МЕД/мл, то это признак неразвивающейся беременности, если цифры достигают 25 – результат сомнительный. А вот если полученный результат соответствует 100 МЕД/мл, то это положительный результат, указывающий на успешную имплантацию и развитие беременности., что связано с особенностями организма, наличием хронической патологии или перенесенным заболеванием во время протокола.
Как у человеческого эмбриона развиваются сердце и сосуды?
Спустя две недели после оплодотворения у эмбриона начинает происходить развитие зачатков сердца. Это происходит в районе шейного отдела, а принимает непосредственное участие в этом процессе висцеральный листок мезодермы. Даже при проведении аппаратной диагностики врачам вряд ли удастся рассмотреть этот момент. Это связано с тем, что зародыш имеет очень маленькие размеры (длина не превышает 2-х мм).
Многих беременных женщин интересует вопрос, касающийся формирования сердца будущих детей, так как от этого напрямую зависит их здоровье и продолжительность жизни. Этот орган закладывается в виде двух зачатков (парных и одинаковых), которые располагаются перед передней кишкой. На 3-й неделе беременности происходит процесс сближения зачатков друг с другом, благодаря чему у эмбриона начинает образовываться сердечная трубка (единая).
Узнать, нормально ли происходит развитие сердца у эмбриона, поможет УЗИ на ранних сроках беременности:
https://youtube.com/watch?v=EcMBJmRZ_aA
Специалисты дали такому зачатковому органу название – простое сердце, местом расположения которого является центр зародыша. Если в это время врачи проведут ультразвуковое исследование беременной женщины, то они смогут обнаружить один интересный момент – зачаток сердца будет находиться немного ниже шейного отдела ребенка. Тщательная УЗД покажет, что сердечный зачаток имеет не только артериальный ствол и венозный синус, но и единый желудочек, а также единое предсердие.
Если трехнедельный эмбрион не прекратит свое развитие, то уже приблизительно на 5-й неделе специалисты смогут обнаружить существенные изменения. При проведении ультразвукового исследования можно заметить измененный зачаток сердца, который к этому времени приобрел S-изгиб. В этот период в сигмовидном сердце эмбриона развиваются перегородки (внутренняя и поперечная), благодаря которым орган становится двухкамерным. При успешном течении беременности у ребенка начинают развиваться в сердце и продольные перегородки.
Начиная с пятой недели беременности, врач, проводящий ультразвуковую диагностику, отчетливо слышит сердцебиение плода
Если провести УЗИ на 5-й неделе, то будет видно, что сердце будущего ребенка становится трехкамерным. Это обусловлено окончанием процесса формирования продольных и поперечных перегородок. В это время специалисты уже могут определить сердцебиение, так как благодаря развившимся межпредсердным перегородкам (вторичной и первичной) из правого предсердия в левое происходит прокачка крови.
У эмбриона в этот период окончательно разделяется артериальный ствол на легочный ствол и аорту. Также происходит прорастание в полость желудочка перегородки (разделяющей), которая соединяется с продольной перегородкой (она растет в направлении межжелудочковой перегородки, являющейся основной). При достижении зародышем восьминедельного возраста его сердце становится четырехкамерным.
На каком сроке слышно сердцебиение плода?
Для того, чтобы полноценно оценить сердечную деятельность плода и получить достоверные сведения об этом, проводится УЗИ сердца плода. Этот способ является доступным и информативным.
Ультразвуковое исследование позволяет прослушать сердце плода на ранних сроках беременности.
Если исследование делать трансвагинальным датчиком, то работу сердца эмбриона можно услышать уже на 5-6 неделе гестации. При проведении трансабдоминального УЗИ обнаружить пульсирующее сердце плода можно на 6-7 неделе. Более достоверная информация о характере и ритме сердцебиения дается трансвагинальным УЗИ.
Кроме обнаружения сердцебиения, при помощи УЗИ определяется частота сердечных сокращений (ЧСС), то есть, сколько раз за минуту бьется сердце. ЧСС ребенка в 1-м триместре зависит от срока беременности, а на 2-м и 3-м триместре — от степени внутриутробной активности плода. Изменение этого показателя связано с особенностями вегетативно-нервной системы плода, отвечающей за функционирование его внутренних органов. Так, в зависимости от того, сколько недель составляет беременность, сердцебиение варьируется в следующих пределах:
- на 6-8 неделе — 110-130;
- на 9-10 неделе — 170-190;
- 11-40 недель — 140-160.
Во 2-м и 3-м триместре сердце ребенка можно прослушать с помощью стетоскопа, который прикладывают широким концом к животу беременной, а с другого конца слушается врачом.
Когда у эмбриона появляется сердцебиение?
развитие сердца плода
Формирование сердца начинается уже на 2-3 неделе внутриутробного развития, то есть в тот период, когда женщина еще даже и не подозревает о возможной беременности. В этот период сердце имеет форму простой трубки, которая к началу 3-4 недели начинает S-образно изгибаться. Именно поэтому на данной стадии развития сердце называют сигмовидным.
После 4-5 недели гестации образуется первичная перегородка между предсердиями, в результате чего сердце эмбриона становится 3-камерным. Именно на этом этапе появляются первые сердечные сокращения. Однако, для того, чтобы достоверно регистрировать сердцебиение эмбриона на 5 неделе беременности необходим аппарат УЗИ экспертного класса
Но важно помнить, что при отсутствии особых показаний проведение УЗИ на столь раннем сроке необоснованно и не рекомендуется
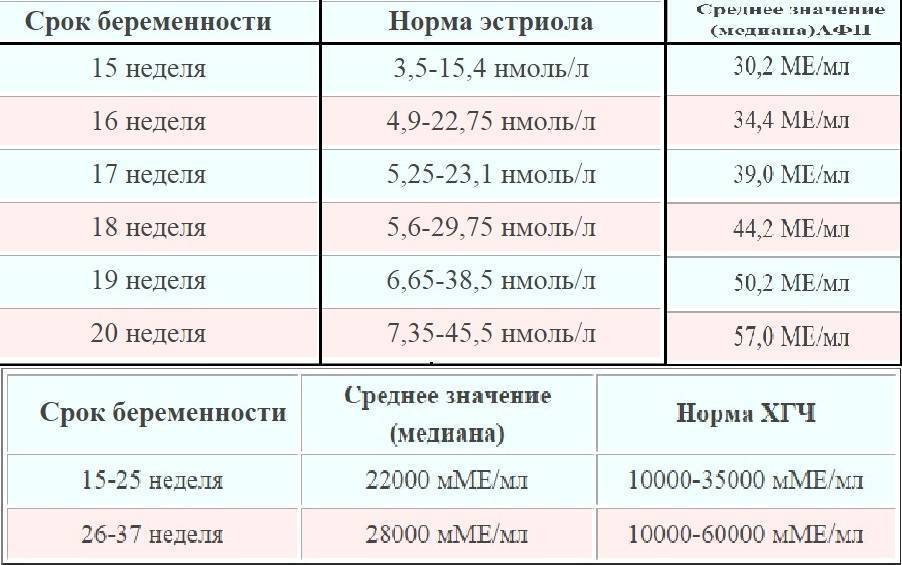
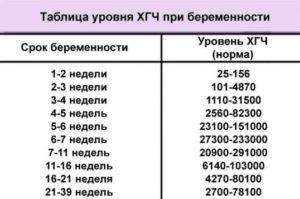
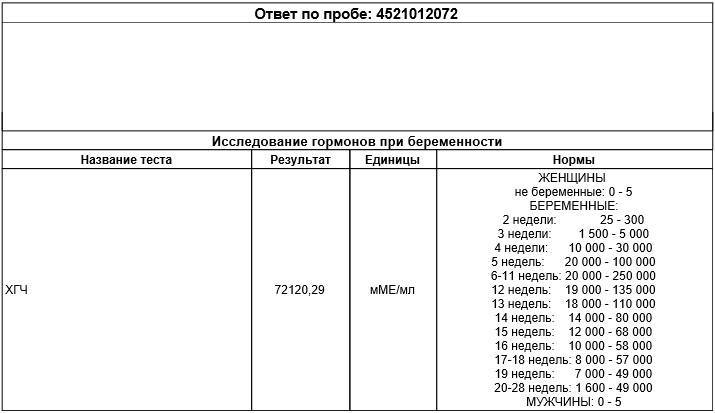
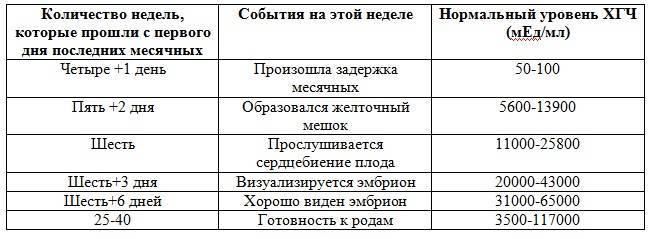
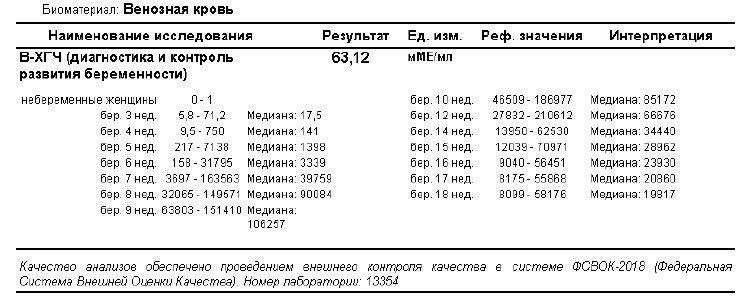
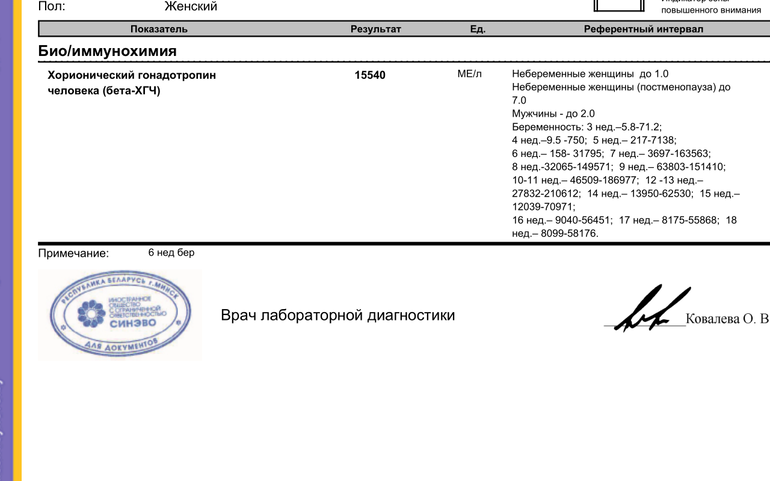
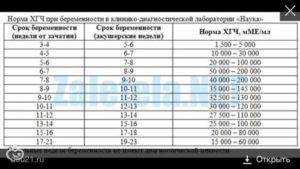
В связи с этим, косвенным подтверждением нормального развития эмбриона и его сердца на 5-6 неделе беременности является определение уровня гормона ХГЧ (хорионического гонадотропина) в динамике, через 2-3 дня. На 5 неделе уровень данного гормона колеблется в пределах от 1000 до 3100 мМЕ/мл. При нормально развивающейся беременности на ранних сроках уровень ХГЧ через каждые 2-3 дня удваивается. Но необходимо знать, что определение ХГЧ достоверно только до 10 недели беременности, ведь в более поздние сроки уровень этого гормона начинает падать, что является физиологической нормой. Поэтому данный метод диагностики актуален лишь в самом начале беременности, как альтернатива УЗИ на очень ранних сроках.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Определение пола ребенка сердцебиению: миф или реальность?
Среди населения распространен стереотип о том, что по частоте сокращения сердца можно заранее узнать, кто родится: мальчик или девочка. Считается, что у мальчиков сердце бьется немного реже, чем у девочек. Но можно ли с уверенностью полагаться на эти данные?
Не секрет, что на сердцебиение влияют многие факторы, например:
- Двигательная активность малыша;
- Время суток (сон или бодрствование);
- Индивидуальные особенности иннервации сердечной мышцы и проводящей системы сердца;
- Влияние гормональных факторов;
- Уровень гемоглобина матери и плода;
- Наличие или отсутствие тех или иных патологических состояний при беременности (гипоксия, тяжелый гестоз, кровотечения, резус-конфликт и др.).
пример выборки ЧСС у плодов – мальчиков и девочек. Как видно, значения внутри пола распределяются без явных закономерностей
Учитывая столь большое количество факторов, изменяющих сердечный ритм, можно ли оценивать частоту сердечных сокращений только с одной позиции – определения пола? Безусловно, нет. Более того, было проведено исследование, при котором определялся пол ребенка исключительно по характеру сердцебиения, и достоверность этой методики составила лишь 50%, а это значит, что она приравнивается к банальной теории вероятности: вариант один из двух. Таким образом, узнать пол ребенка только по оценке сердечной деятельности не представляется возможным.
***
Сердечный ритм является индикатором многих процессов, протекающих в организме плода. В структуре ритма сердца заложено большое количество информации.
Несмотря на развитие сложных, инвазивных методик, позволяющих досконально изучить состояние плода, их опасность порой очень высока и неоправданна. По этим причинам все женские консультации, а также родильные дома оснащены кардиомониторами, УЗ-аппаратами, а все акушеры практически “не расстаются” со стетоскопом, ведь это позволяет осуществлять должный контроль за сердцебиением малыша, не навредив ему.
Для чего измеряется частота сердцебиения плода по неделям
Вряд ли какая-нибудь мама откажется услышать стук сердечка своего еще не родившегося малыша. Ведь этот звук наполняет душу будущей мамы радостью, и свидетельствует о скором появлении на свет новой жизни. Однако многих мам интересует вопрос: «Для чего врачи измеряют сердцебиение плода?».
Сердцебиение эмбриона измеряется ради нескольких целей. Все они нацелены на определение состояния ребенка, поэтому мы предлагаем с ними ознакомиться.
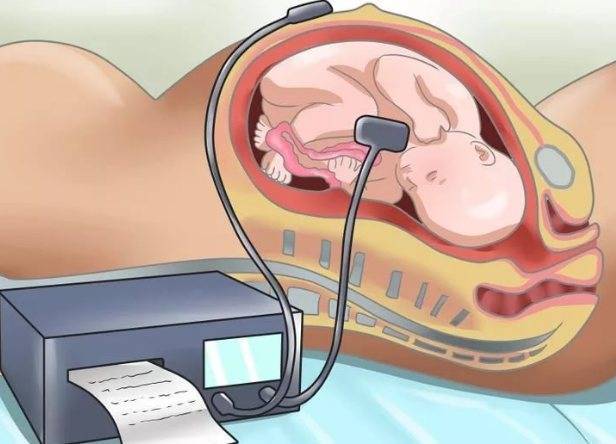
Для чего измеряется количество сердечных сокращений ребенка в утробе матери:
- Прежде всего, сердцебиение плода проверяют ради подтверждении беременности. Как только уровень ХГЧ у женщины поднимется настолько, что тест на беременность покажет две полоски, нужно тут же отправляться к гинекологу, который даст направление на УЗИ к возрасту 3-х месяцев. Именно здесь будет окончательно подтвержден факт беременности по наличию сердцебиения. При этом если до 4-х месяцев стук сердца не будет услышан, могут поставить диагноз «замершая беременность» и сделать аборт.
- Также прослушку сердца устраивают ради определения того, как хорошо развивается малыш. Именно по сердцебиению можно определить все ли в норме у мамы и ребенка. Так, например, по быстрому сердцебиению в утробе матери можно определить гипоксию плода, а по медленному биению проблемы с сердцем.
- Определение состояния ребенка во время родов тоже производится с помощью прослушивания детского сердцебиения. Этот метод помогает вовремя выявить нарушения родовой деятельности и опасность для малыша при родах.
Анализ крови на беременность на ранних сроках: 3 причины его проведения
Именно поэтому уже с третьей недели врачи прослушивают сердцебиение плода. Этот признак позволяет убедиться, что малыш развивается нормально и избежать нежелательных отклонений.
Причины отклонений при исследовании
Когда сердцебиение ребенка прослушивается плохо, не стоит думать о плохом. Отклонения при исследовании возможны по следующим причинам:
- многоплодная беременность;
- маловодие;
- ожирение;
- многоводие;
- излишняя активность плода в утробе из-за его гипоксии;
- плацента, расположенная на передней маточной стенке.
Если сердце эмбриона не выслушивается в первые недели после зачатия, не нужно волноваться. Один из основных критериев нормального течения беременности – уровень ХГЧ в крови будущей матери. Тщательный анализ показателя и дополнительные методы диагностики позволят акушеру понять, как развивается малыш.
Сроки
Лабораторное исследование крови на уровень хорионического гонадотропина имеет множество нюансов. Для проведения анализа могут быть использованы различные реактивы, что приведет к разности показателей.
Если говорить о том, при каком ХГЧ видно эмбрион на УЗИ, то в среднем эта цифра составляет 1000 мЕд/мл. Данный показатель соответствует норме при беременности на 2-3 недели гестации. Разумеется, организм каждой женщины индивидуален, поэтому у некоторых пациенток может наблюдаться отклонение от указанной величины в сторону увеличения или снижения.
Если женщину заинтересовал вопрос, при каком ХГЧ видно эмбрион, то без особых показаний ей не рекомендовано прибегать к использованию ультразвуковой методики диагностики на сроке 2-3 недели с момента зачатия.
Что показывает ультразвуковое исследование
Зачем назначают УЗИ сердца плода при разных сроках беременности?
С его помощью врач может увидеть несколько показателей:
- Частоту сокращений сердца. Как сказано выше, она зависит от срока и состояния малыша.
- Где расположено сердце. Оно должно определяться в левой части грудной клетки и занимать одну третью её часть.
- Насколько ритмично сокращается орган.
Если на первом УЗИ какие-то показатели не соответствуют нормам, примерно через 7 дней специалист назначит ещё одно.
Все последующие процедуры, проводимые во втором и третьем триместре, помогают контролировать общее состояние ребёнка и вовремя заметить перегрузки. Иногда кроме плановых, необходимо сделать несколько дополнительных исследований сердечной деятельности.
Таких случаев несколько:
- будущая мама страдает от сахарного диабета;
- возраст женщины больше 38 лет;
- имели место инфекционные заболевания;
- есть нарушения в развитии плода;
- у женщины есть порок сердца.
Важно серьёзно относиться к подобным мероприятиям. Они помогают на ранних сроках определить патологии и, если есть возможность, начать лечение.
Методы диагностики сердцебиения плода
Акушер может следить за ритмом сердца эмбриона, а затем плода, используя следующие методы: аускультацию, ультразвук, кардиотокографию, кардиоинтервалографию. Любой из них позволяет оценить частоту сокращений, ритм, тоны сердца
Особенно важно контролировать этот показатель во время родов, кода организм малыша испытывает первые серьезные нагрузки
Использование акушерского стетоскопа
Прослушивание сердца плода стетоскопом – классический метод, который показывает достоверные результаты с 18-20 недели. Манипуляции проводятся во время каждого посещения врача. Локализация участка, где тоны сердца слышны лучше всего, зависит от того, как расположен плод в матке. После 24 недель многоплодную беременность подтверждают несколько точек наилучшего выслушивания, поскольку отмечаются в разных отделах живота.
Метод кардиотокографии
Кардиотокография позволяет регистрировать сердцебиение и физическую активность плода, а также число сокращений матки с 28-32 недели вынашивания. Исследование показано всем будущим мамам. При патологии беременности его проводят регулярно.
Показания:
- операции на матке (кесарево сечение, удаление миомы), вследствие которых образовался рубец;
- гестоз в третьем триместре;
- маловодие;
- стимуляция родов;
- переношенная беременность;
- преждевременное старение плаценты;
- многоводие;
- обвитие пуповиной по УЗИ;
- изменение характера сердечного ритма, выявленное при аускультации.
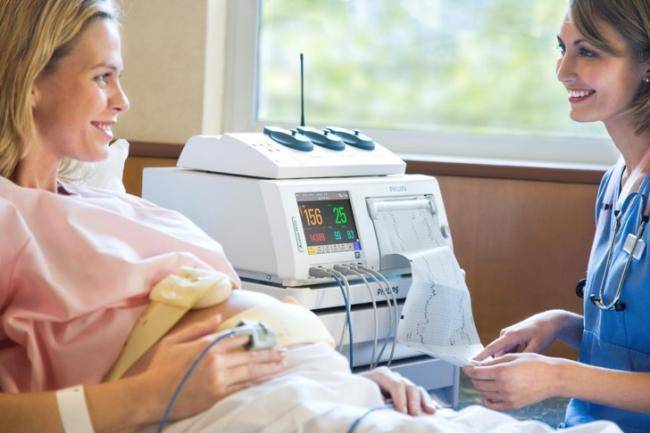
Прослушивание сердцебиений с помощью кардиомонитора длится около 45 минут. Будущая мама обычно находится в положении лежа. К месту, где сердцебиение прослушивается лучше всего, прикладывают датчики. Они фиксируют сердечные показатели, выводят результаты на бумагу. Полученная информация позволяет врачу выдать заключение о состоянии плода. Специалист учитывает следующие параметры: частоту и ритм сердечных показателей, наличие реакции со стороны сердца на маточные сокращения (учащение, аритмия).
Ультразвуковое исследование
Трансвагинальный датчик фиксирует сердцебиение плода на 6-й неделе после зачатия, трансабдоминальный – на пару недель позже. Отсутствие ритма на этих сроках – повод пройти дополнительное обследование, которое включает сдачу крови на ХГЧ. Если уровень гормона понижен, проводится контрольное УЗИ спустя 7 суток. Вероятно, эмбрион замер.
На последних сроках вынашивания ультразвуковая диагностика позволяет определить число и частоту сокращений сердца, уточнить расположение мышечного органа в грудной клетке малыша. Исследование под названием «четырехкамерный срез» дает возможность оценить развитие желудочков и предсердий. Метод выявляет пороки сердца в 80% случаев.
Методика кардиоинтервалографии
Методику применяют при подозрении на патологии развития плода. Он заключается в продолжительной (около часа) ультразвуковой регистрации работы сердца. Информация сразу выводится на компьютер, который анализирует частоту ритма, скачки сердцебиения, выявляет моменты ускорения работы сердечной мышцы. Устанавливается связь сердцебиения с движениями ребенка в животе, выявляются периоды снижения частоты ритма. Кардиоинтервалография – информативный метод, с помощью которого можно выявить серьезные пороки сердца в период внутриутробного развития.
Причины патологий плода: что влияет на рождение детей с генетическими отклонениями
К фактором, способствующим рождению детей с генетическими аномалиями, относятся:
- Генетическая предрасположенность. Гены — это информация, закладываемая от обоих родителей. Определяются такие показатели, как рост, цвет глаз и волос. Точно также закладываются и различные отклонения, если у обоих или у одного из родителей имеется повреждённый ген. Вот почему запрещается вступать в брак близким родственникам. Ведь тогда возрастает вероятность вынашивания плода с генетической патологией. С партнером, имеющим противоположный генетический набор, больше шансов родить здорового малыша.
- Возраст родителей. К группе риска относятся мамы старше 35 лет и папы старше 40 лет. С возрастом снижается иммунитет, возникают хронические заболевания, и иммунная система женщины попросту «не заметит» генетически повреждённого сперматозоида. Произойдёт зачатие, и, если у молодой женщины организм сам отторгнет неполноценный плод, у возрастной мамы беременность будет проходить более спокойно.
- Вредные привычки мамы. Практически 90% патологических беременностей проходит при маловодии. У курящей женщины плод страдает от гипоксии, продукты распада альдегидов (спиртов) на начальных сроках беременности приводят к мутациям и отклонениям. У алкоголичек в 46% случаев дети рождаются с генетическими патологиями. Спирты также «ломают» генетические цепочки и у отцов, которые любят выпить.
- Инфекции. Особенно опасны такие заболевания, как грипп, краснуха, ветрянка. Наиболее уязвимым плод является до 18-й недели, пока не сформируется околоплодный пузырь. В некоторых случаях женщине предлагают сделать аборт.
- Приём медикаментов. Даже обычный ромашковый чай для беременной женщины является токсичным. Любой приём лекарств должен сопровождаться консультацией врача.
- Эмоциональные потрясения. Они вызывают гибель нервных клеток, что неизменно сказывается на развитии плода.
- Плохая экология и смена климата. Забеременев во время отдыха на Таиланде, есть вероятность вместе с беременностью привезти опасную инфекцию, которая в родных краях начнет медленно развиваться, сказываясь на здоровье малыша.