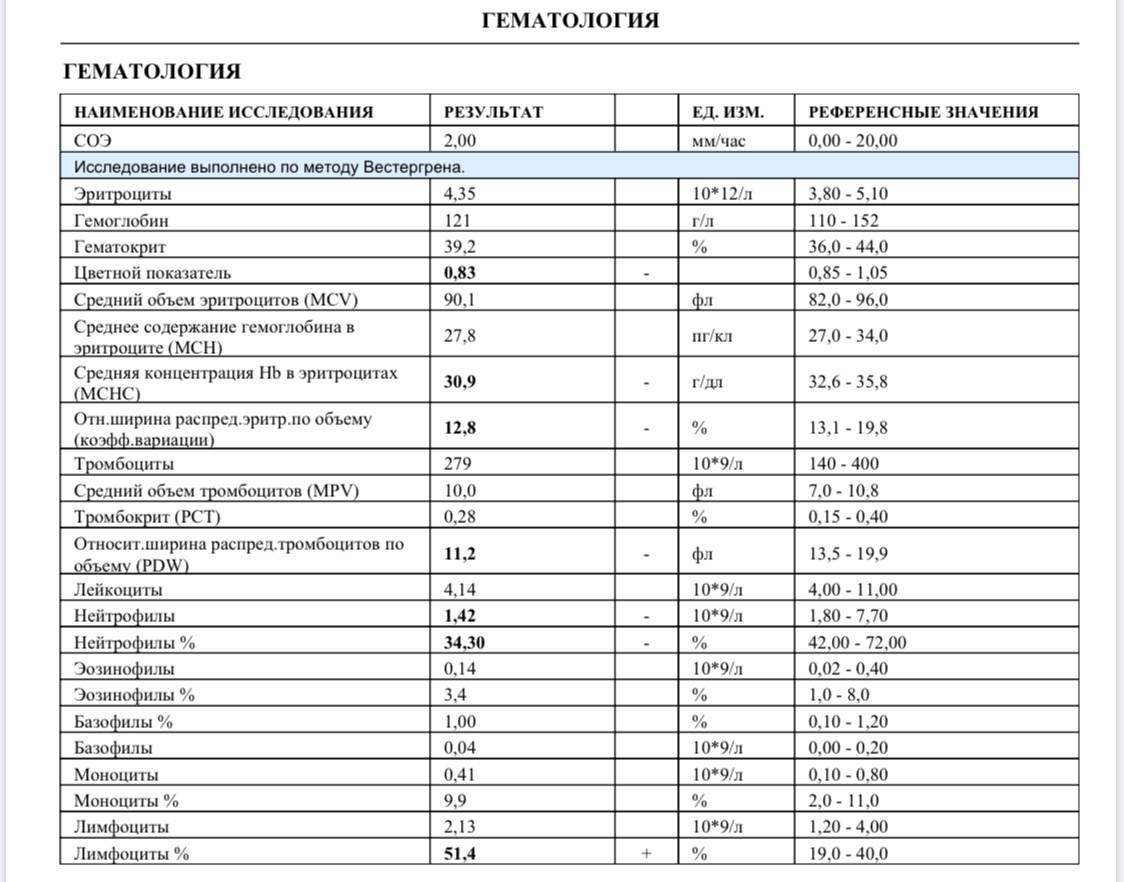
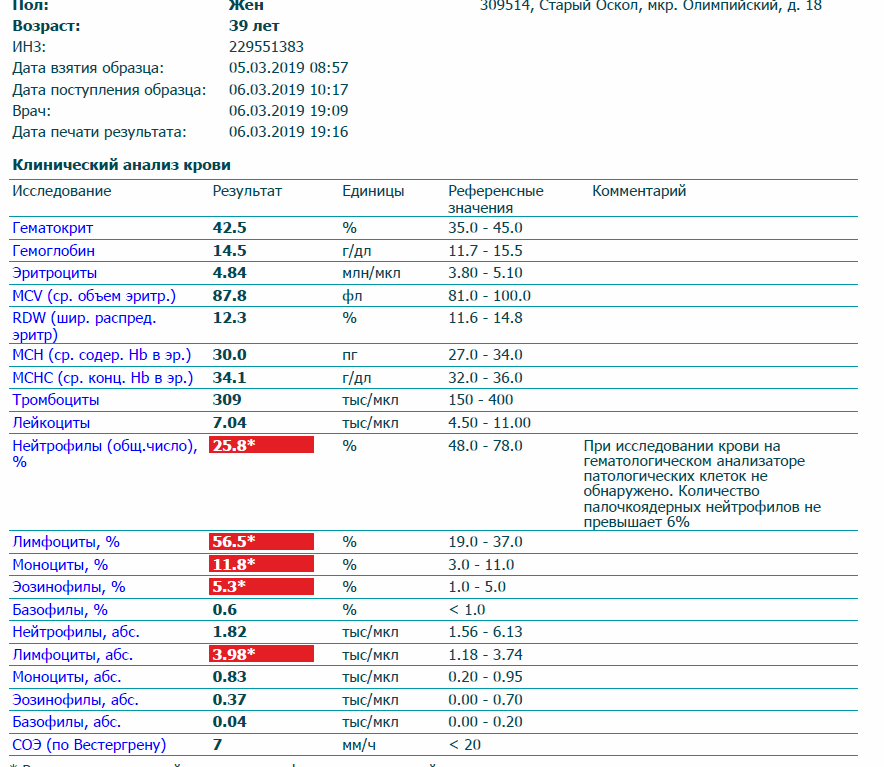
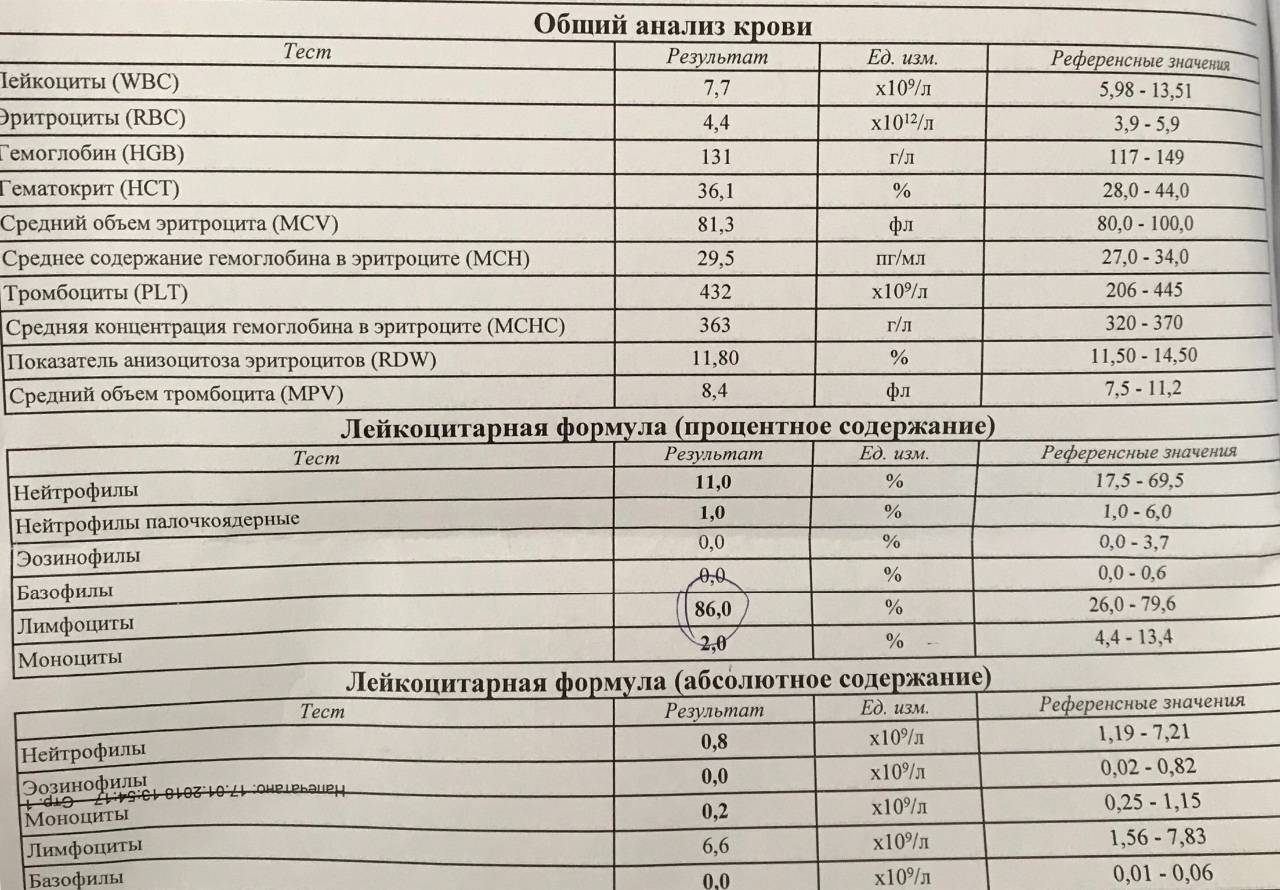
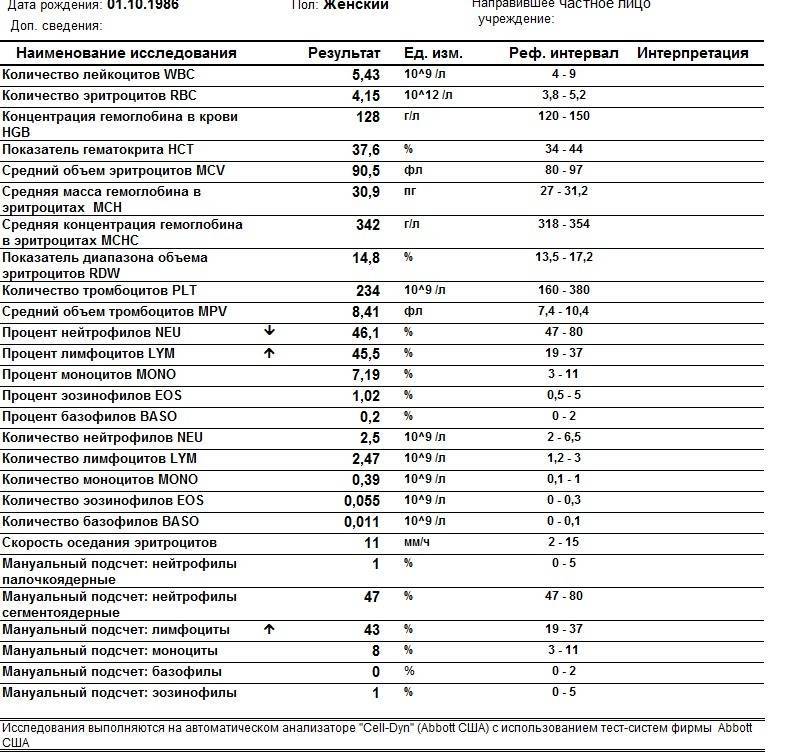
Вопрос-ответ
У взрослого понижены лимфоциты в крови. К какому врачу обращаться?
Понижение уровня лимфоцитов может вызывать целым рядом причин, как физиологической, так и патогенной природы. Если внешние проявления конкретной болезни отсутствуют, а повторный забор крови и её анализ показывает идентичное значение ниже нормы, то вам следует обратиться к гематологу — специалисту по этиологии, диагностике, лечению, предотвращению заболеваний, прямо или косвенно связанных с кровяной системой.
Сильно понижены сегментоядерные лимфоциты. Что делать?
У вас не могут быть понижены сегментоядерные лимфоциты, поскольку таких клеточных элементов не существует в природе.
Скорее всего, речь идёт о сегментоядерных нейтрофилах — зрелом подвиде гранулоцитарных лейкоцитов, присутствующих в периферийной крови и соответственно базовой лейкоцитарной формуле, индуцирующихся в красном костном мозге и мигрирующих в кровь после достижения палочкоядерного состояния. Они отвечают за защиту организма от проникновения бактериальных и грибковых инфекций путём нетоза. Понижение из уровня называется нейтропенией и происходит на фоне развития хронических форм бактериальных и острых форм вирусных/грибковых инфекций, проведения лучевой терапии, апластических анемий, а также тяжелых постинфекционных состояний.
Могу порекомендовать обратиться к гематологу для проведения комплексной диагностики и назначения соответствующей терапии.
Что означает пониженный уровень лимфоцитов в крови при беременности?
При беременности на определённых её этапах низкий уровень лимфоцитов является нормой. Механизм данного процесса связан с физиологическими особенностями работы механизма иммунитета. Общеизвестно, что вышеозначенные клеточные элементы подразделяются на несколько видов — функционал В и Т компонентов направлен на поиск и уничтожение чужеродных антигенов, в том числе базиса биологического материала отца. С началом зачатия и гормональной перестройкой, организм представительницы прекрасного пола в большом количестве вырабатывает Т-супрессоры, подавляющие работу В/Т компонентов иммунной системы, что позволяет эмбриону беспрепятственно развиваться, защита же он инфекций и иных заболеваний формируется за счёт увеличения концентрации фагоцитов и нейтрофилов.
Общий относительный и абсолютный уровень лимфоцитов начинает уменьшаться с четвертой-пятой недели беременности и начинает постепенно возрастать по окончанию второго триместра. Соответственно, пониженная концентрация описанных клеточных элементов является нормой с начала второго месяца после зачатия вплоть до 26-ой недели.
Отвечал на вопросы: Евгений Поголосов
Причины пониженных лимфоцитов в крови у ребенка
Пониженные цифровые значения лимфоцитов называют лимфопенией. Почему возникает эта патология? Причины данного явления делятся на врожденные и приобретенные. Кровяные тельца при врожденных факторах образуются еще в утробе матери и переходят от нее к малышу, это могут быть:
- костно-мозговая аплазия (неполноценное развитие стволовых клеток или их полное отсутствие);
- первичный иммунодефицит (синдром Вискотта-Олдрича);
- распад Т-лимфоцитов;
- идиопатическая СD4+Т-лимфопения;
- опухоль тимуса (тимома), приводящая к снижению иммунитета.
Причины приобретенного характера у ребенка:
- нехватка в рационе белковой пищи;
- сифилис и туберкулез;
- ВИЧ, СПИД;
- прием цитостатиков, которые назначаются детям при обнаружении опухолей в кроветворной системе;
- кортикостероиды — при условии их длительного приема;
- ультрафиолетовое облучение ребенка;
- аутоиммунные патологии;
- дренирование грудного протока;
- употребление детьми алкогольных напитков;
- апластическая анемия, болезнь Ходжкина и другие онкогематологические заболевания.
Родители должны знать перечень возможных причин, чтобы, столкнувшись с ними, не потерять время и провести обследование ребенка
Очень важно, чтобы родители сами были здоровы и не имели вредных привычек
Особую осторожность и внимательность должны проявлять кормящие мамы. Новорожденный малыш получает из грудного молока не только полезные, но и вредные вещества, а это значит, что маме нужно следить за своим питанием, контролировать прием лекарств, придерживайться здорового образа жизни, и тогда ребенку не придется расплачиваться за ее слабости
Новорожденный малыш получает из грудного молока не только полезные, но и вредные вещества, а это значит, что маме нужно следить за своим питанием, контролировать прием лекарств, придерживайться здорового образа жизни, и тогда ребенку не придется расплачиваться за ее слабости.
О чём это говорит, когда у ребёнка понижены лимфоциты?
Понижены лимфоциты в крови у ребёнка могут быть по ряду причин:
- острая стадия инфекции бактериальной или вирусной этиологии (грипп, корь, краснуха, свинка, скарлатина). Грамотный подход к лечению позволит добиться полного выздоровления без дальнейших осложнений;
- анемия апластического типа сопровождается резким подавлением или полной остановкой процесса роста и дифференциации клеток иммунитета, в том числе лимфоцитов. Прогноз заболевания у детей значительно благоприятнее, чем у взрослых. Более чем 60 % пациентов удаётся достигнуть состояния длительной ремиссии, вплоть до полного выздоровления;
- болезнь Либмана (системная красная волчанка) – патология, затрагивающая соединительную ткань и сосуды, обеспечивающие микроциркуляцию биологических молекул на тканевом уровне. Заболевание является аутоиммунным, что означает угнетение жизнедеятельности здоровых клеток своей же иммунной системой. Адекватные и своевременные методы терапии позволяют добиться благоприятного прогноза;
- врождённая аплазия тимуса и паращитовидных желёз – мутация гена, приводящая к недостаточной функциональной активности у ребёнка тимуса. Результатом патологии является крайне слабый клеточный и гуморальный защитный ответ на инфекции, а значит повышенную восприимчивость к большинству заболеваний. В случае поражения паращитовидных желёз отмечаются судороги с момента рождения малыша. Прогноз неблагоприятный.
Отмечено, что назначение лекарственного препарата на основе преднизолона угнетает процесс синтеза белых кровяных телец, а значит и их концентрацию в крови. У детей с ВИЧ-положительным статусом наблюдается ослабленный иммунитет, в этом случае у ребёнка лимфоциты часто находятся значительно ниже нормы. Подобное состояние требует постоянной медикаментозной поддержки.
Чем опасна лимфопения

Если лимфоциты упали после перенесенной простуды, здоровый организм самостоятельно восстанавливает баланс. Но при длительном нарушении необходимо лечение, соблюдение диеты. Врачи не рекомендуют отказываться от дополнительного обследования ребенка: так на начальном этапе проявляется лейкимия, туберкулез.
При сниженных лимфоцитах ребенок тяжелее переносит респираторные заболевания. Он чаще заражается ОРВИ, гриппом, ротавирусной инфекцией. У таких детей плохой аппетит и успеваемость, начинается отставание в весе, росте.
Важно! Факторы риска, снижающие выработку лимфоцитов, – авитаминоз, неправильное питание, проживание в районе с плохой экологией
Как снизить лимфоциты ребёнку в домашних условиях?
Много лимфоцитов в крови у ребёнка указывает на серьёзное заболевание, которое не следует пытаться лечить самостоятельно. Врач назначает комплексное обследование с целью определения конкретного диагноза и точной причины, вызвавшей увеличение лимфоцитов в крови у ребёнка.
В случае обнаружения бактериальной инфекции проводится тест антибиотикограмма по определению класса наиболее эффективных антибактериальных препаратов
Важно учитывать возраст малыша, поскольку данный фактор является ограничением при выборе лекарства. При назначении терапии совсем маленьким пациентам предпочтение отдаётся бактериофагам, которые избирательно уничтожают исключительно патогенные штаммы бактерий
Для терапии вирусных заболеваний подбирают препараты, механизм действия которых с одной стороны направлен на угнетение жизнедеятельности возбудителя. А с другой – на активацию естественных защитных сил организма ребёнка.
О чем это говорит, если у ребенка повышены лимфоциты?
Следует понимать, что незначительное (до 5 %) увеличение лимфоцитов в крови у ребёнка не является поводом для паники и может быть спровоцировано неправильной подготовкой обследуемого к сдаче биоматериала или суточными колебаниями лабораторных критериев.
Отмечено, что нередко у ребёнка наряду с лимфоцитами повышаются и моноциты в крови. Подобное состояние характерно для острой стадии инфекции бактериального происхождения (туберкулёз), вирусных инфекций и онкологии. Наряду с моноцитами и лимфоцитами, у ребёнка также поднимается СОЭ (скорость оседания эритроцитов). Однако все параметры должны возвращаться в пределы нормы при эффективном лечении.
В зависимости от степени выраженности лимфоцитоза различают абсолютный и относительный.
Относительный лимфоцитоз
К причинам относительного лимфоцитоза (повышенное содержание лимфоцитов в крови у ребёнка до 55-70 %) относят:
- детский возраст до 2-х лет;
- острая стадия вирусного заболевания;
- нарушение функций щитовидной железы, сопровождающееся избыточным синтезом гормонов Т3 и Т4;
- гипокортицизм – угнетение функций коры надпочечников, в результате подавляется выработка гормона кортизола. Основные его функции – участие в регуляции метаболизма углеводов и формирование ответной стрессовой реакции организма человека. Часто заболевание сопровождается резким снижением веса и аппетита, концентрации сахара в крови, депрессивным поведением, подавленностью, учащённым сердцебиением, тремором конечностей и т.д. Если родители замечают подобные симптомы, то следует немедленно обратиться к врачу;
- спленомегалия – увеличение селезёнки на фоне аутоиммунных или инфекционных болезней, а также при анемиях различного вида. Максимальная выраженность патологии отмечается при лейкозе;
- заражение бактериями Salmonella typhi, в результате чего развивается брюшной тиф. Характеризуется типичной клинической картиной с повышением температуры тела до критической, общей слабостью. А также розеолезной кожной сыпью и поражением лимфатической системы нижних отделов кишечного тракта.
Абсолютный лимфоцитоз
Критически повышенное содержание лимфоцитов в крови у ребёнка, когда число данного типа лейкоцитов превышает 70 %, считается абсолютным лимфоцитозом. Подобное состояние может наблюдаться при:
- коклюше – заболевании бактериальной этиологии (Bordetella pertussis). Представляет особую опасность для малышей младше 2-х летнего возраста;
- доброкачественном лимфобластозе, сопровождающимся поражением селезёнки и печени, а также зева. Возбудителем является вирус Эпштейна-Барра;
- цитомегаловирусной инфекции. Согласно данным статистики, более 55 % детей начиная с 6 лет инфицированным данным вирусом. Клиническая картина сходна с бронхитом и характеризуется повышением температуры тела, слабостью, подавленностью, болями в мышцах и голове. Отсутствие адекватного лечения и недостаточность естественных защитных механизмов приводит к обширным поражениям внутренних органов;
- хроническом лимфоцитарном лейкозе – злокачественная патология, при которой накапливаются В-лимфоциты. Крайне редко встречается у детей;
- токсоплазмозе – заражении паразитическими протистами Toxoplasma gondii. По статистике более 190 тысяч детей ежегодно рождаются с токсоплазмозом. Благоприятный прогноз при отсутствии сопутствующих вирусных инфекции (ВИЧ);
- американском трипаносомозе – болезнь, для которой вакцину еще не изобрели. Оценка распространённости: 8 млн человек преимущественно в Американских странах. Однако высокий уровень миграции привёл к распространению заболевания к концу 2014 года. Клиническая картина зависит от степени тяжести патологии. Возможные осложнения – сердечная недостаточность, увеличение просвета пищевода и толстой кишки;
- туберкулёзе – бактериальное поражение лёгких. Среди общего числа больных 10 % приходится на детей. Прогноз зависит от степени тяжести и масштабов распространения инфекции по организму. А также от уровня устойчивости возбудителя к действию известных групп антибиотиков.
Короткое реальное видео работы лимфоцита в нашем организме:
Лечение
- Если причиной патологии является инфекция, вызванная вирусами, больным назначают противовирусные и иммуномодулирующие средства – «Ацикловир», «Валтрекс», «Циклоферон».
- Для лечения туберкулезной и иной специфической инфекции применяют различные антибиотики, обладающие мощным бактерицидным действием.
- Онкологические процессы требуют проведения оперативного вмешательства, химиотерапии, лучевого воздействия.
- Для восстановления функций щитовидной железы назначают гормональное лечение.
- При системных аутоиммунных расстройствах показан прием глюкокортикостероидов, цитостатиков, НПВС.
- Лечение грибковой инфекции заключается в применении антимикотических средств – «Кетотифена», «Флуконазола», «Итраконазола».
- При гематологических болезнях переливают кровь, вводят противоанемические препараты, назначают особую диету.
- Восстановить аллергический фон помогут антигистаминные и гормональные средства.
После проведения качественной этиотропной терапии показатели общего анализа крови постепенно приходят в норму. Чтобы предупредить повторное понижение нейтрофилов и повышение лимфоцитов, необходимо следить за своим здоровьем, вовремя посещать специалистов-медиков и не заниматься самолечением.
2013-2022 sosudinfo.ru
Вывести все публикации с меткой:
Анализы
Перейти в раздел:
Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Норма лимфоцитов в крови у детей
У детей уровень лимфоцитов в крови не такой, как у взрослых. Это связано с тем, что у малышей иммунная система находится в процессе созревания. Поэтому для каждого возраста имеются свои рамки референсных значений.
Таблица с нормальными уровнями лимфоцитов в крови у детей представлена для ознакомления. Расшифровкой результатов анализа должен заниматься только врач.
Таблица. Норма лимфоцитов в крови у детей.
| Возраст | Норма в % | Норма на литр крови |
| Первые десять дней | 20 – 50 | 1,4 – 6,8 *10*9 |
| Менее одного года | 45 – 70 | 2 – 11 *10*9 |
| Год – два | 37 – 60 | 3 — 9,5 *10*9 |
| Два – четыре года | 33 – 55 | 2 — 8,0 *10*9 |
| Четыре года – десять лет | 30 – 50 | 1,5 — 6,8*10*9 |
| Десять – шестнадцать лет | 30 – 45 | 1,2 — 5,2*10*9 |
| Старше шестнадцати лет | 19 – 37 | 1 — 4,8 *10*9 |
Небольшое пояснение: при подсчёте количества лимфоцитов в лейкоцитарной формуле вручную, количество клеток выдаётся в относительных величинах (%). При автоматическом подсчёте клеток крови выдаются абсолютные числа (10*9/л).
Как видно из таблицы, существует два перекрёста в уровнях лимфоцитов у детей. Так, рождается ребёнок с одним количеством клеток, затем их число увеличивается, и в определённый момент начинает снижаться, достигая нормы взрослого человека.
Мало лимфоцитов у ребенка – о чем это говорит
Лимфопения – еще один вариант изменения уровня лимфоцитов в крови ребенка, говорящий о том, что белых клеток в организме малыша недостаточно для того, чтобы полноценно обеспечивать работу иммунитета. Как говорят врачи, лимфопения встречается в анализах гораздо реже лимфоцитоза, но если она обнаружена в анализах у ребенка, необходимо провести тщательную диагностику, так как это может говорить о следующих болезнях:
· наличие инфицирования туберкулезной бактерией;
· недостаточное количество железа в детском организме, то есть развитие анемии;
· наличие заболевания онкологической природы;
· недавно перенесенная химиотерапия или облучение из-за лечения какого-либо заболевания;
· инфицирование вирусом иммунодефицита человека;
· наличие почечной недостаточности.
Важно понимать, что лимфопения может быть не только приобретенной, но и врожденной. Врожденная разновидность лимфопении диагностируется в том случае, если ребенок родился от матери, больной СПИДом или женщины, у которой обнаружено злокачественное новообразование
Также врожденная лимфопения может наблюдаться при синдроме Вискотта-Олдрича. В этом случае в крови образуются птаологические антитела, способные уничтожать Т-лимфоциты.
Причиной развития приобретенной лимфопении может стать не только какая-либо патология, но и длительное голодание. Для формирования лимфоцитов необходимы белковые компоненты, и если они не попадают в кровь ребенка, то образование новых лимфоцитов становится невозможным, так как недостаточно строительного материала.
Приобретенная в результате голодания лимфопения чаще всего протекает без каких-то выраженных симптомов
Единственное, на что могут обратить внимание врачи или родители – это патологии кожи и повторное заражение такими инфекционными патологиями, как краснуха, ветрянка, пневмония
Лимфопения, как лимфоцитоз требует комплексного лечения. Нельзя повысить уровень лимфоцитов в крови, если не воздействовать на причину болезни. В большинстве случаев после устранения причины, приведшей к снижению уровня лимфоцитов, они восстанавливаются самостоятельно, без дополнительного стимулирующего воздействия извне.
Лимфоциты в человеческом организме играют очень важную роль. Они не только обеспечивают устойчивость к инфекциям, но и формируют иммунную систему ребенка с детских лет. Если формированию иммунитета с детства не уделять достаточное количество времени, то с возрастом у ребенка из-за проблем с количеством лимфоцитов могут развиться разнообразные патологии, бороться с которыми бывает совсем непросто.
Диагностика
Клинический анализ крови как метод диагностики лимфопении
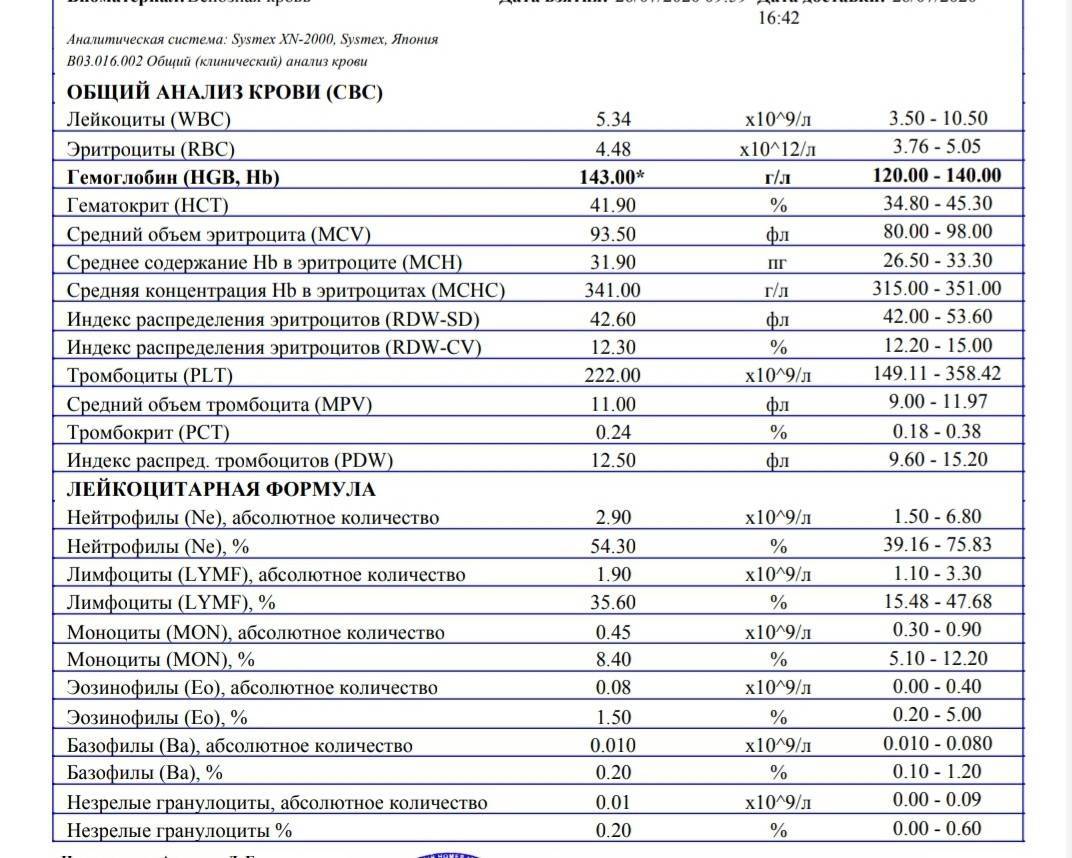
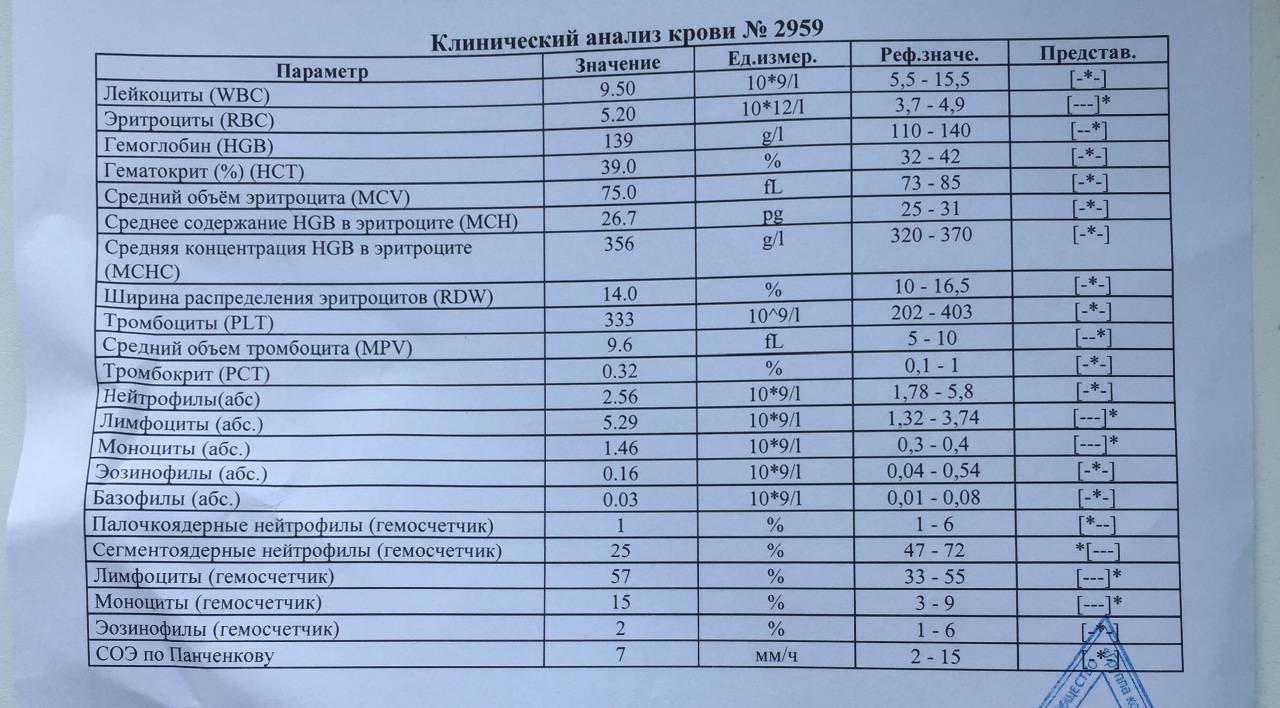
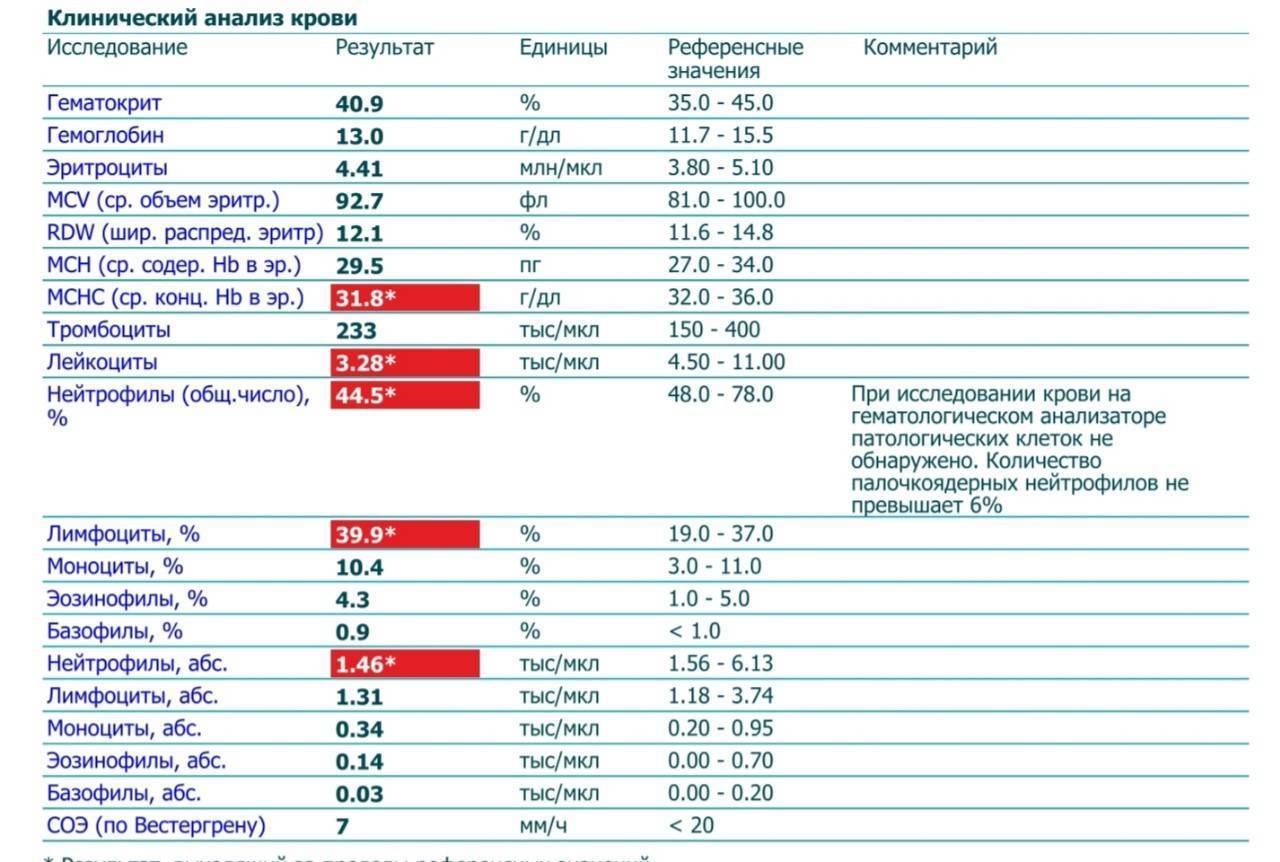
Как правило, лимфопения обнаруживается во время плановой регулярной сдачи крови на общий анализ.
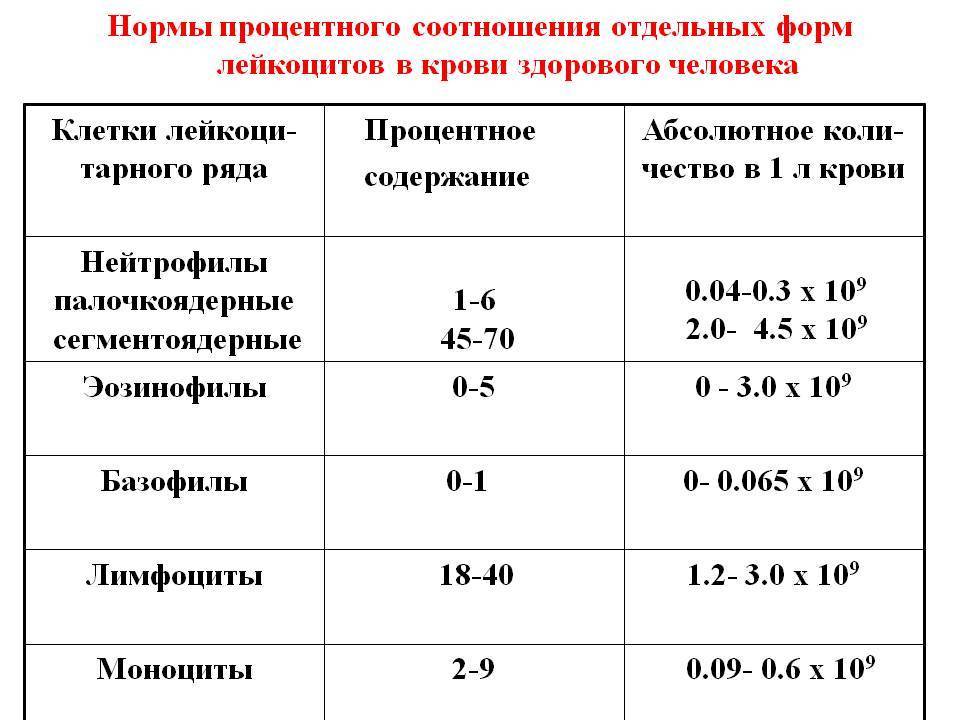
Для подсчёта лейкоцитарной формулы нужна периферическая (из пальчика или пяточки) или венозная кровь. На гематологических анализаторах проводят общий анализ крови и расчёт формулы, а также аппарат рассчитывает не процентное, а количественное (абсолютное) содержание лейкоцитов каждого вида в крови. Для более тщательной диагностики из крови готовится тонкий мазок, окрашивается специальной краской и микроскопируется специалистом. Под микроскопом можно подсчитать процентное соотношение, оценить размер, форму каждой клетки.
Диагностика
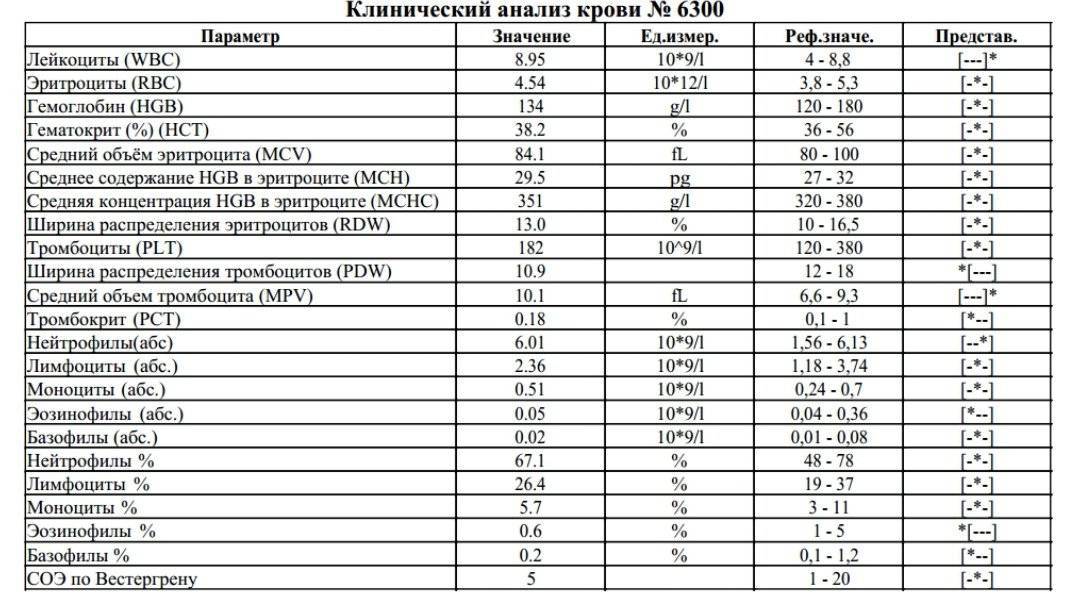
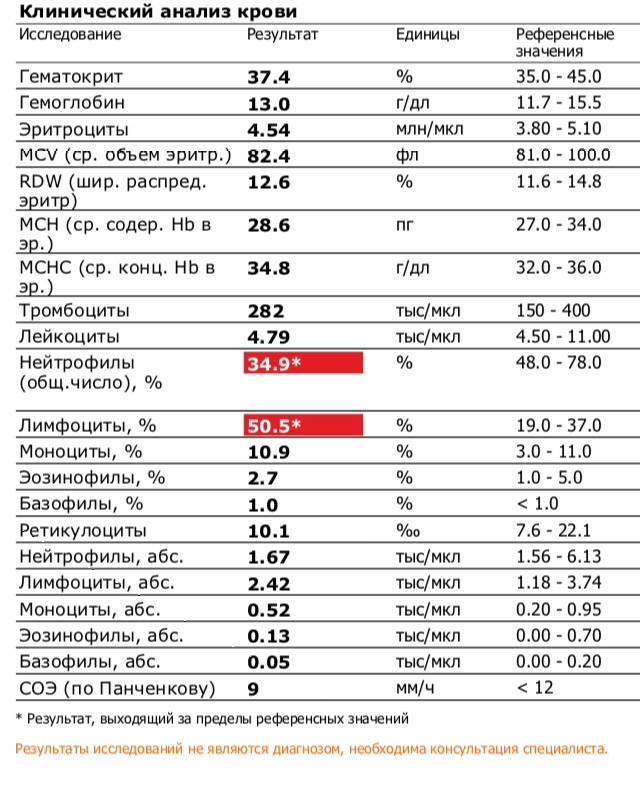
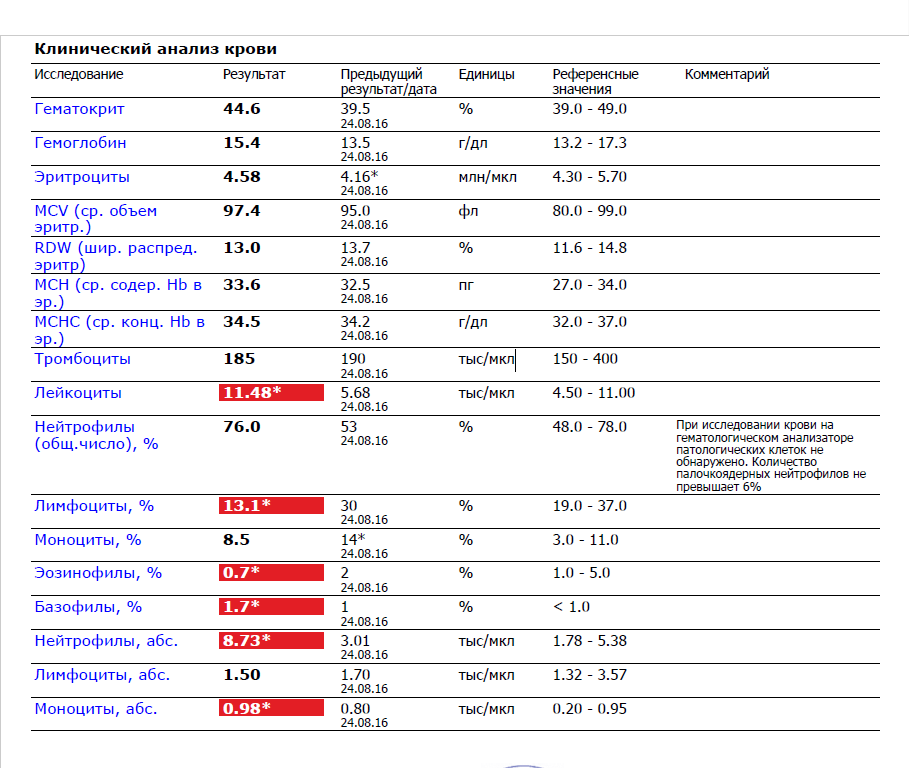
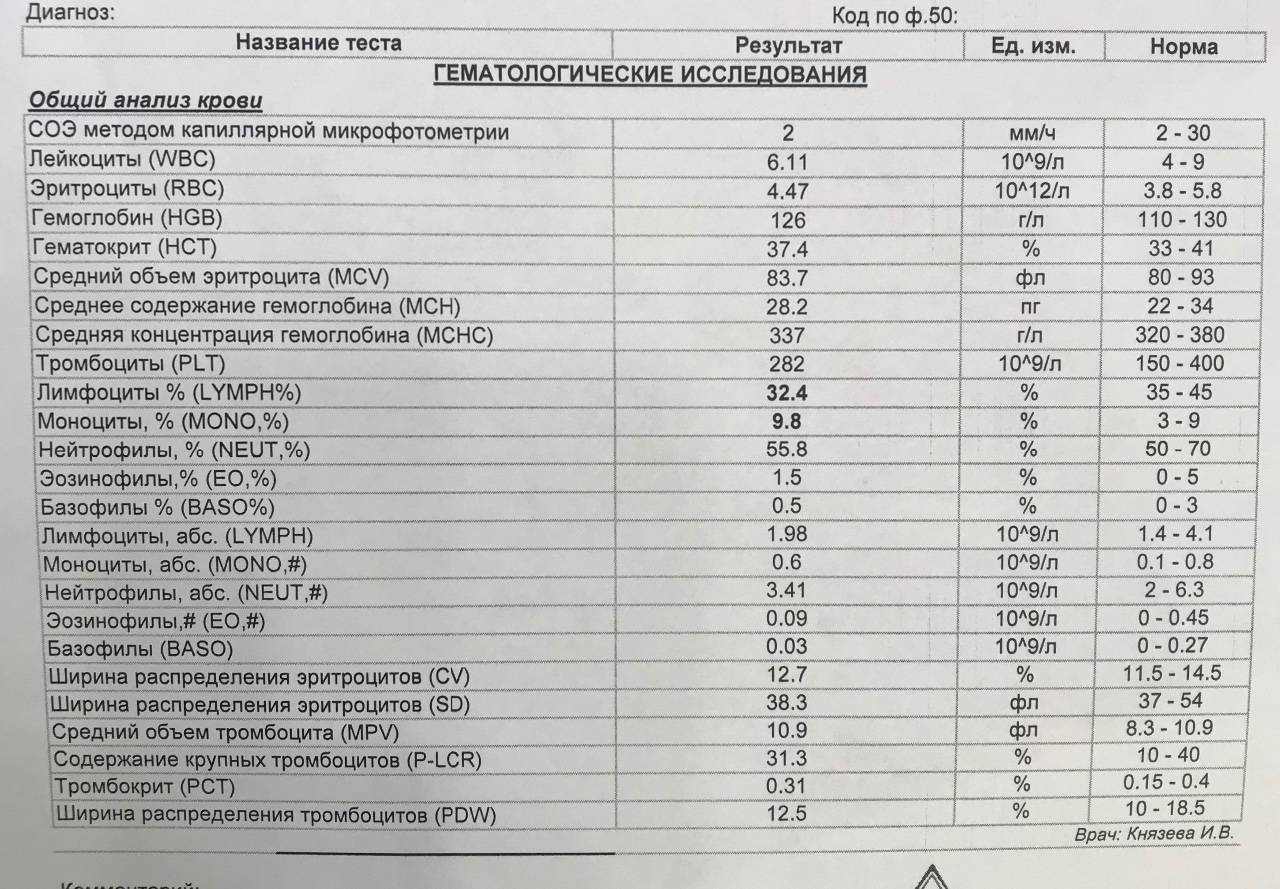
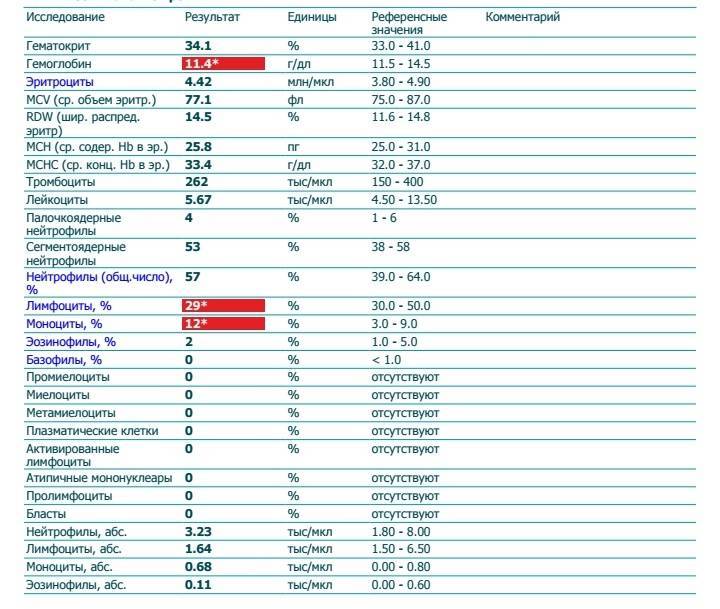
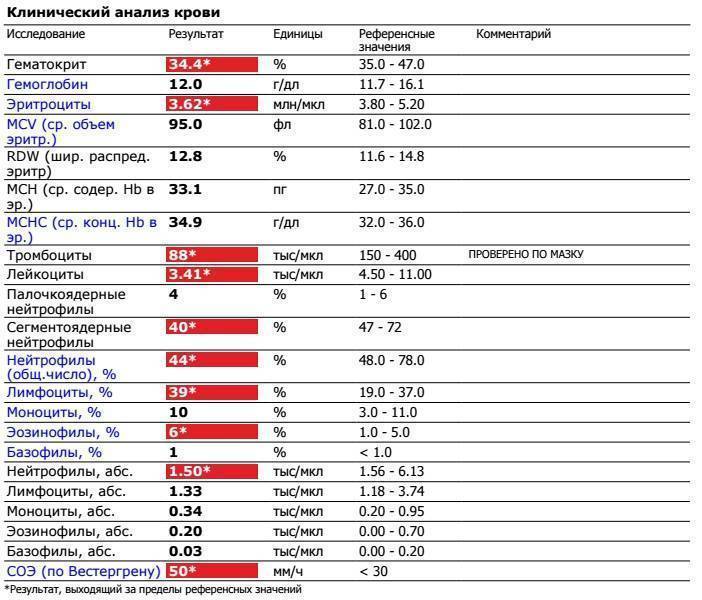
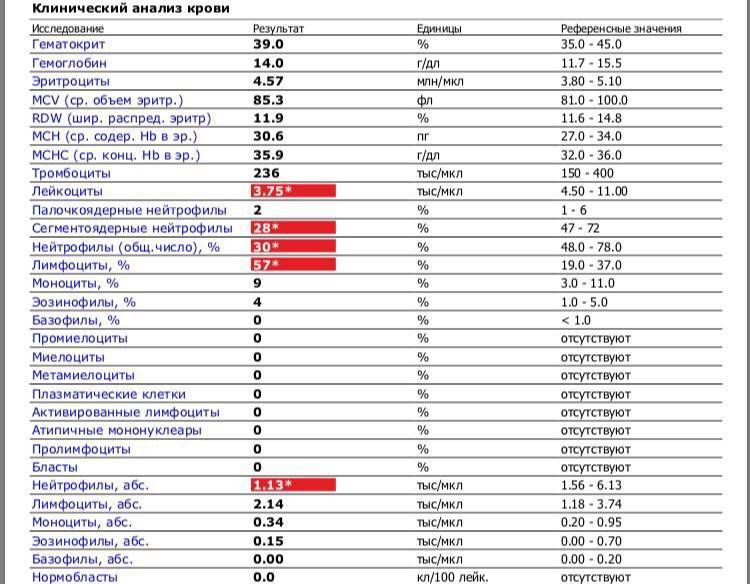
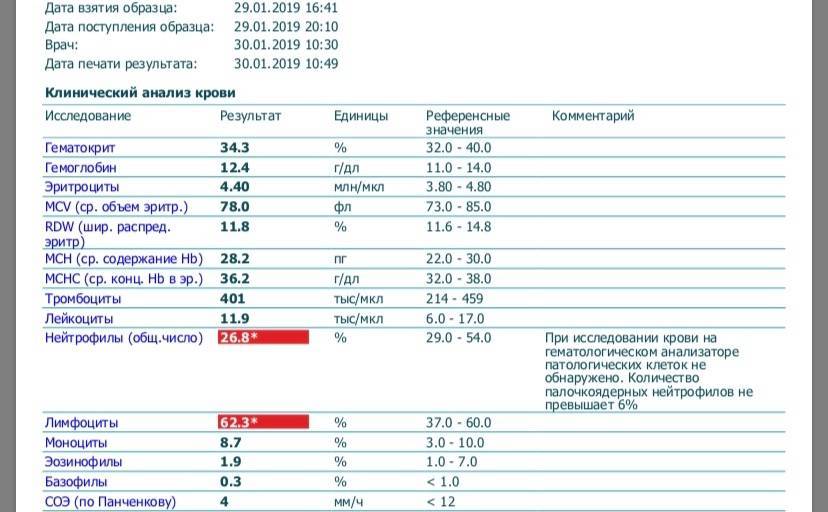
Лимфоциты и нейтрофилы — клетки крови, выполняющие жизненно важные функции и способные многое сказать о состоянии пациента. Чтобы не пропустить развития серьезных заболеваний, необходимо ежегодно сдавать общий анализ крови. Лейкоциты определяются по специальным стандартным нормативам. Выявленное несоответствие характеризует высокую активность кровяных телец и сигнализирует о начале развития патологических процессов. По результатам исследования можно обнаружить даже скрытые, бессимптомно протекающие, заболевания.
Для анализа необходима капиллярная кровь больного. Сдают ее утром, строго натощак, исключив за несколько дней курение и алкоголь. О приеме жизненно необходимых лекарств следует заранее сообщить лечащему врачу. Пациент перед сбором материала должен быть максимально спокойным в физическом и психологическом отношении. Правильно расшифровать результаты исследования может только специалист. Все показатели гемотеста он оценивает в совокупности. Особого внимания заслуживает лейкоцитарная формула, отражающая соотношение отдельных видов лейкоцитов в процентах и числах. Лейкоцитарный расчет позволяет определить количество белых клеток крови в единице объема. Содержание одних фракций изменяется за счет повышения или понижения других.
Расширенный анализ крови с подсчетом лейкоцитарной формулы обязательно назначают пациентам с:
- острыми инфекционными и воспалительными заболеваниями,
- иммунодефицитными состояниями,
- частыми рецидивами бактериальных и грибковых инфекций,
- беременным женщинам.
- Вирусное поражение характеризуется повышением лимфоцитов и снижение нейтрофилов.
- Инфекционные заболевания, вызванные бактериями, проявляются сдвигом лейкоцитарной формулы влево — увеличением нейтрофильный лейкоцитов и относительно низким содержанием лимфоцитов.
Лабораторные показатели не позволяют поставить окончательный диагноз имеющейся патологии. Для этого необходимо провести более подробное обследование больного, включающее клинические признаки, анамнестические данные, инструментальные методы и целый перечень анализов биологического материала.
Чтобы определить причину нарушения, доктору необходимо выяснить:
- жалобы больного,
- объективные признаки,
- анамнез,
- наследственность.
Прием некоторых медикаментов может повлиять на количество в крови отдельных фракций лейкоцитов. К ним относятся антибиотики, антигистамины, диуретики, кортикостероиды, антикоагулянты, миорелаксанты. Необходимо сообщить врачу о проведенном лечении. Химиотерапия и радиационная терапия также вызывают повышение в крови доли белых телец. Продолжительное снижение нейтрофилов и повышение лимфоцитов требуют дополнительных обследований – крови на онкомаркеры, томографического, рентгенографического и ультразвукового исследований внутренних органов.
После получения результатов анализов и испытаний доктор ставит окончательный диагноз и составляет лечебный план.
Снижение нейтрофилов – нейтропения
Нейтропения — пониженная концентрация собственнно нейтрофилов и прочих гранулоцитов в крови. Она бывает физиологической и патологической. Физиологическая нейтропения возникает при чрезмерном физическом перенапряжении, во время беременности, после еды или стресса. Подобное состояние обусловлено воздействием различных экзогенных факторов:
- радиационного излучения,
- токсических веществ – ядов и химикатов,
- некоторых лекарств — антибиотиков, иммуносупрессоров, гормонов, цитостатиков.
Физиологическая нейтропения не представляет угрозы для жизни человека и проходит самостоятельно после устранения провоцирующего влияния.
Причиной патологической формы всегда является заболевание. Такая нейтропения требует дополнительного обследования, позволяющего выявить причину нарушения.
Заболевания, при которых понижается уровень нейтрофилов в крови:
- вирусные инфекции — ОРВИ, ветряная оспа, гепатит, краснуха, корь, ВИЧ;
- генерализованное грибковое поражение;
- хроническое воспаление;
- лучевая болезнь;
- гематологические расстройства — агранулоцитоз, анемия;
- наследственные формы циклической и тяжелой врожденной нейтропении;
- гельминтозы и паразитозы;
- злокачественные опухоли костного мозга;
- аллергические реакции – анафилактический шок.
В результате этих патологий костный мозг продуцирует меньшее количество нейтрофилов. Длительно текущий воспалительный процесс истощает организм человека и нарушает его функции. Клетки крови активно погибают, нейтрофильный ряд не успевает восполняться новыми формами. Некоторые лекарственные препараты оказывают прямое угнетающее воздействие на миелопоэз – процесс образования нейтрофилов.