Классификация
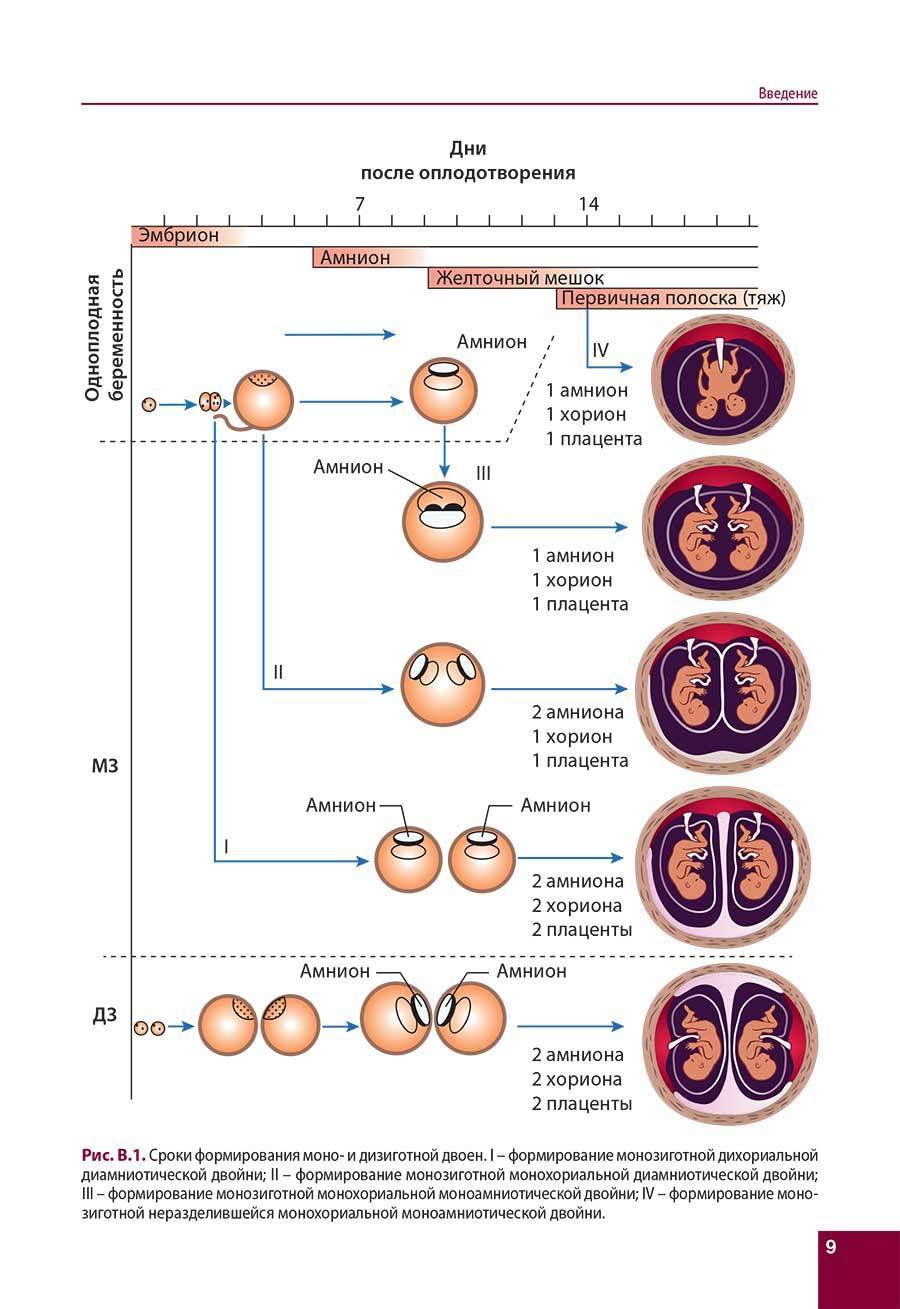
Многоплодная беременность классифицируется в зависимости от количества эмбрионов (двойня, тройня и т.д.), особенностей ее формирования и строения плодных оболочек. В норме плод образуется из одной оплодотворённой яйцеклетки – зиготы, и у него имеется собственный амнион (оболочки) и хорион (специальный орган, позднее превращающийся в плаценту и осуществляющий непосредственную связь плода с матерью).
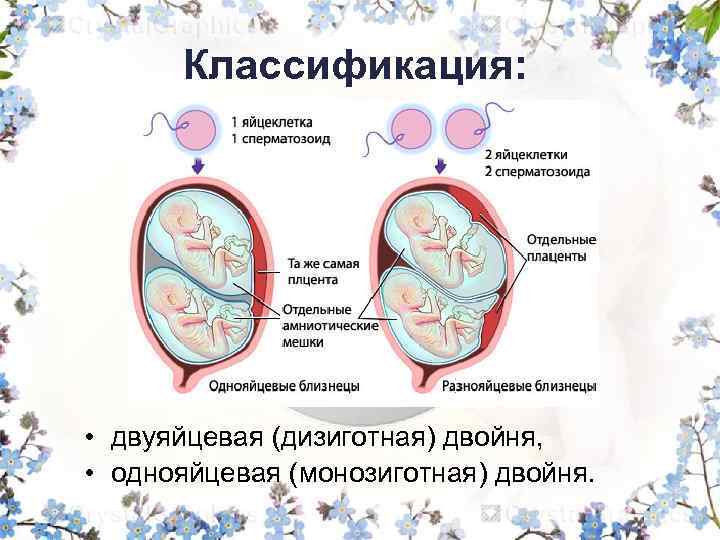
Близнецы могут быть:
1. Монозиготные, или однояйцевые, – развиваются из одной зиготы (эмбриона), вследствие её деления;
2. Дизиготные, или двуяйцевые, – формируются из двух разных зигот, которые формируются одновременно.
В зависимости от строения плодных оболочек выделяют несколько типов двоен:
1. Монохориальная моноамниотическая – у близнецов имеется общий хорион и амнион;
2. Монохориальная диамниотическая – образуется один общий хорион и два амниона;
3. Дихориальная диамниотическая – для каждого эмбриона формируются собственные плодные оболочки и хорион.
Двуяйцевые близнецы имеют отдельные амнионы и хорионы и образованы из разных яйцеклеток. При однояйцевой многоплодной беременности причина многоплодия в делении уже образованного эмбриона на 5-7й день развития.
Факторы способствующие рождению одновременно двух или нескольких детей
Рождение близнецов случается редко, и в семье это считается настоящим подарком судьбы. Несмотря на трудности вынашивания и сложности, связанные с воспитанием одновременно нескольких малышей, каждая женщина в глубине души мечтает родить двойню или даже тройню.
Существует ряд факторов, способствующих многоплодному зачатию:
- Наследственный фактор (главный). Замечено, что у супругов, один из которых был рождён в паре с братом или сестрой, в 7-8 раз чаще рождаются двойни или тройни. Если многоплодие отмечалось у бабушки, тёти или других родственников, то у любого члена семьи есть шанс родить близнецов. Считается, что ген многоплодия передаётся через поколение. Доказано также существование гена гиперовуляции (одновременное производство нескольких яйцеклеток), который передаётся от бабушки через отца дочери, и уже она способна родить двойню.
- Возраст беременной свыше 35 лет. Начиная с этого возраста, у женщины в организме повышается количество гонадотропина (ХГЧ), гормона, стимулирующего формирование фолликул. Вместо одного яичника ооциты продуцируют оба яичника, что и приводит к многоплодному зачатию.
- Применение гормонов для лечения бесплодия. Они также стимулируют выработку множественных фолликул, и способствуют рождению двойни.
- Отмена оральных контрацептивов. Они подавляют активность яичников, тормозя развитие фолликул. После отмены яичники активизируются и выделяют по несколько ооцитов (женских половых клеток).
- Метод экстракорпорального оплодотворения. Женщине при ЭКО подсаживают в матку несколько эмбрионов, из которых приживаются 2-3. При благоприятном исходе выживают все.
- Патологии матки (двурогая матка). Различные аномалии в строении матки приводят к развитию одновременно нескольких эмбрионов, хотя беременность будет проходить проблематично.
- Частые роды. С каждой новой беременностью увеличивается шанс родить двойню.
- Время зачатия. Весной наблюдается более бурная выработка гормонов, что способствует гиперовуляции.
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Поделиться
Заказать обратный звонок
Записаться на прием
Оставить благодарность
Написать директору
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
График работы клиники в обычном режиме:
Пн.-Пт.: 7.30 – 20.00Сб.: 9.00 – 18.00Вс.: 9.00 – 14.00
Вся представленная на сайте информация, касающаяся стоимости, носит информационный характер и ни при каких условиях не является публичной офертой.
Точную стоимость можно уточнить у наших менеджеров по телефону +7 (843) 207-04-40
О возможных противопоказаниях необходимо проконсультироваться с врачом
Методы осуществления редукции
Редукция эмбрионов осуществляется разными способами:
- трансвагинально – манипуляция осуществляется в условиях малой операционной с применением наркоза. Выполняется на сроке 7-8 недель при помощи биопсийной иглы
- трансабдоминально – через прокол передней брюшной стенки. Эта редукция выполняется на сроке 8-11 недель под местной анестезией. Данный способ считается наиболее безопасным с точки зрения возможного инфицирования матки
Все виды редукции выполняются под постоянным контролем УЗИ.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Осложнения процедуры
Редукция эмбриона при двойне или тройне несет в себе риски выкидыша, появления воспалений, поэтому проводится строго по показаниям. Также на результаты процедуры влияет возраст матери, ее история болезни, состояние оборудования и профессионализм врача. Лучше всего, конечно, предотвратить ситуацию, в которой потребуется редукция эмбрионов, и настоять на переносе в матку только одного или двух плодов. Однако, даже в этом случае невозможно полностью избежать риска возникновения многоплодной беременности. Дело в том, что даже одна яйцеклетка после оплодотворения может разделиться на несколько.
Если у вас возникла ситуация, в которой требуется вмешательство, и вы ищете место, где делают редукцию эмбрионов с максимальным профессионализмом, обращайтесь в клинику Центр ЭКО. Наши специалисты используют в своей работе только современное импортное оборудование. Они регулярно повышают квалификацию и имеют большой опыт работы с подобными деликатными вопросами. Проконсультироваться по всем интересующим вас вопросам можно на консультации. Запись проводится по телефону, указанному на сайте.
Бесплатный прием репродуктолога
по 28 февраля 2022Осталось 7 дней
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Особенности ведения беременности
Ведение многоплодной беременности после ЭКО предполагает более частые визиты к врачу, ибо такая беременность требует более интенсивного наблюдения. Крайне желательно первые недели беременности наблюдаться у врача-репродуктолога, проведшего протокол ЭКО. Именно под наблюдением репродуктолога (либо акушера-гинеколога ж/к, хорошо разбирающегося в вопросах ЭКО) следует принимать гормональную «поддержку», а затем – грамотно провести отмену гормональных препаратов. На сроках до 30 недель беременная с многоплодной беременностью должна посещать врача 2 раза в месяц, после этого – 1 раз в неделю. За весь срок беременности необходимо минимум 3 раза получить консультацию терапевта. На каждом приеме тщательно контролируются общее состояние, все жизненно важные показатели (АД, пульс), анализы, объем живота.
Врачи тщательно контролируют прибавку веса беременных с многоплодной беременностью, так как эти беременные склонны к более выраженной прибавке веса, чем беременные с одноплодной беременностью. Общая прибавка веса при двойне у женщины среднего веса может составлять около 20 кг.
Большое значение имеет правильно составленный рацион питания, так как потребность организма в витаминах, белках и минеральных веществах значительно увеличивается.
С 16-20 недель назначается постоянный прием препаратов фолиевой кислоты и железа (под контролем показателей крови). Эта мера необходима для профилактики анемии, которая часто возникает при многоплодии.
Ношение поддерживающего бандажа при многоплодной беременности стоит начать раньше, чем при одноплодной, с учетом размеров живота.
С 22-24 недель проводится УЗИ-цервикометрия, которая дает возможность оценить состояние шейки матки.
Во второй половине беременности:
1. КТГ проводят с 30 недель, а УЗИ с допплерометрией для контроля состояния плодов – раз в две недели;
2. У пациентов повышенного риска проводят дополнительное обследование сердечно-сосудистой системы для выявления и профилактики поздних гестозов и уточнения плана родоразрешения;
3. Дополнительные консультации узких специалистов (окулиста, отоларинголога, хирурга) по необходимости.
Правильное ведение беременных с многоплодной беременностью позволяет в итоге определить тактику ведения родов. От точной оценки состояния плодов и матери зависит, разрешены ли будут роды естественным путем или потребуется кесарево сечение.
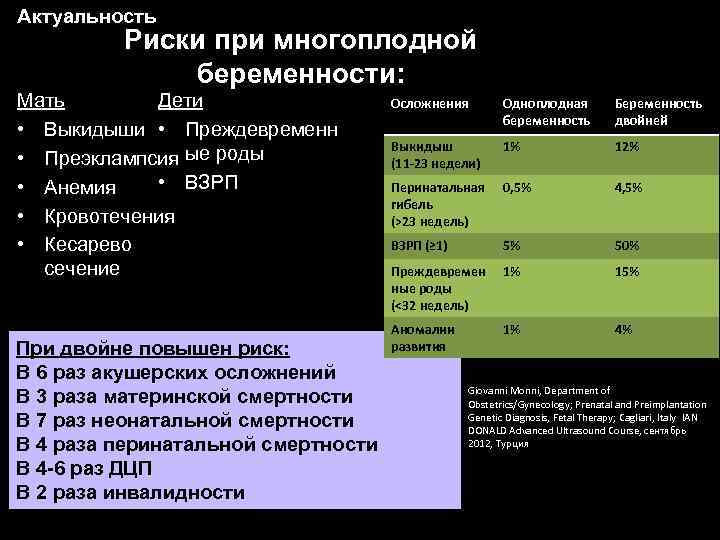
Многоплодие может сопровождаться серьезными осложнениями, которые требуют оказания медицинской помощи (зачастую экстренной)
Беременной необходимо повышенное внимание со стороны врача, родных
Но даже при соблюдении всех мер предосторожности, полностью осложнений избежать невозможно. Именно поэтому «золотым стандартом» в репродуктологии считается перенос одного здорового эмбриона, – с целью предотвратить многоплодную беременность
Хотя и в этом случае многоплодие не исключено, но его вероятность при такой тактике на порядок ниже.
Именно поэтому «золотым стандартом» в репродуктологии считается перенос одного здорового эмбриона, – с целью предотвратить многоплодную беременность. Хотя и в этом случае многоплодие не исключено, но его вероятность при такой тактике на порядок ниже.
Одним из направлений работы нашей клиники является платное ведение многоплодной беременности. Программа включает весь комплекс диагностических и лечебных процедур, который необходим женщинам с двойней или тройней. Наши врачи имеют богатейший опыт ведения беременности после ЭКО, в т.ч. многоплодной.
Несмотря на развитие современных медицинских технологий, многоплодие все еще остаётся угрозой для здоровья матери и детей. Поэтому стоит доверить его ведение квалифицированным специалистам с большим опытом работы – врачам из центра «ФертиМед»
Как образуется двойня?
В естественном менструальном цикле в организме здоровой женщины образуется 1 здоровая и готовая к оплодотворению яйцеклетка. Таким образом, при обычном половом акте происходит зачатие только 1 эмбриона. Однако, имеются вариации этого процесса:
- У женщины за 1 менструальный цикл созревает 2 яйцеклетки, которые при оплодотворении образуют 2 плода (разнояйцевых близнецов). Такая ситуация возникает, например, из-за эндокринных нарушений, когда гипофиз вырабатывает повышенное количество фолликулостимулирующего гормона.
- После оплодотворения 1 яйцеклетки она разделяется на 2 и более частей, что приводит к появлению нескольких плодов (однояйцевых близнецов). Такое происходит обычно с яйцеклетками, имеющими 2 ядра.
Естественное оплодотворение – процесс неуправляемый. Родители не могут самостоятельно контролировать количество созревших яйцеклеток за 1 менструальный цикл, слияние половых клеток или деление зиготы. Поэтому естественное появление многоплодной беременности носит случайный характер и шансы зачать двойню малы.

Косвенные признаки многоплодной беременности
Помимо выявления уровня ХГЧ и УЗИ исследования, определить многоплодие можно по косвенным признакам. К ним относятся:
- Выраженная угревая сыпь на лице. Это особенно заметно, если до этого у женщины была чистая гладкая кожа. Сыпь вызвана резкими и масштабными гормональными изменениями. При одноплодной беременности они проявляются не так интенсивно.
- Повышение артериального давления (наблюдается в 25% случаев против 6% при одноплодной беременности). Оно повышается даже у женщин, которые до беременности жаловались на гипотонию. Это связано с необходимостью перекачивать большее количество крови.
- Преэклампсия (повреждение внутренних стенок сосудов). Сосуд сужается, нарушая кровообращение и питание органов. Также его стенки становятся более проницаемыми, вызывая отёки и сбои в работе внутренних органов. Преэклампсия случается у 21% беременных двойней, и ведёт к артериальной гипертензии и образованию тромбов. В тяжёлой форме женщине грозит инсульт.
Чем отличаются близнецы от двойняшек?
Близнецы бывают однояйцевые и разнояйцевые. В чем же отличия?
Однояйцевые близнецы – результат деления одной оплодотворённой клетки, после чего каждая из новых клеток развивается в зародыш.
Разнояйцевые близнецы развиваются из двух и более яйцеклеток, оплодотворённых разными сперматозоидами.
Таким образом, в медицине нет понятия «двойняшки». В народе этим термином называют разнояйцевых близнецов. Однояйцевые близнецы всегда однополые, имеют одну группу крови, одинаковый цвет глаз, волос, форму и расположение зубов, кожный рельеф кончиков пальцев. Разнояйцевые же близнецы могут быть разного пола и похожи между собой так же, как обычные братья или сестры.
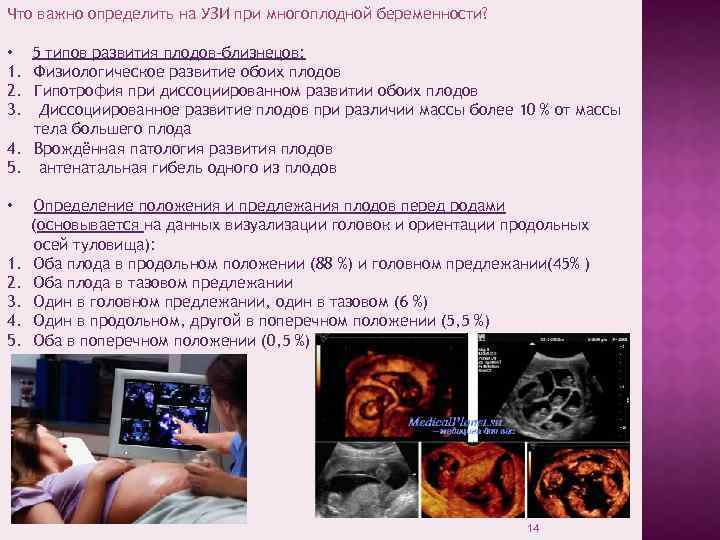
По типу плацентации (вариант прикрепления хориона (плаценты) в полости матки) многоплодная беременность бывает:
- Монохориальной – это означает, что плацента у малышей одна на двоих;
- Дихориальной – у каждого плода имеется своя плацента;
- Моноамниотической – то есть имеется одна плодная оболочка, и дети развиваются в одной амниотической жидкости;
- Диамниотической – вариант, когда у малышей две плодные оболочки и два плодных пузыря.
Типы двойни:
- монохориальная моноамниотическая – оба эмбриона находятся в одном амниотическом мешочке и питаются также через одну плаценту;
- монохориальная диамниотическая – плацента у таких малышей одна на двоих, но амниотический пузырь у каждого свой;
- дихориальная диамниотическая – при таком варианте у каждого крохи своя плацента и свой плодный пузырь.
Показания и противопоказания к процедуре, этический момент
Многоплодная беременность – это большое испытание для женского организма. На ее фоне происходит обострение хронических заболеваний. Последствия для малышей также могут быть печальными: нарушения в развитии, хромосомные аномалии, внутриутробная гибель.
Показания к процедуре:
- имплантация 3-х и более бластоцист;
- слабое здоровье будущей матери, малый рост и вес;
- наличие пороков развития у эмбрионов.
При двойне процедура проводится редко, обычно по желанию родителей. Редукция эмбриона производится вплоть до 13-й недели. Она противопоказана, если у матери имеются инфекционные заболевания. Процедуру нельзя проводить при монохориальном типе плацентации, когда у эмбрионов один хорион, который впоследствии становится плацентой. Удаление одного зародыша грозит осложнениями вплоть до гибели для других.
Редукция эмбрионов – это процедура, на которую по этическим и моральным причинам сложно решиться, особенно парам, долгие годы мечтавшим стать родителями.
Во многих заграничных клиниках подсаживают не более 2-х эмбрионов за один раз, однако в России практикуется перенос сразу 3–4.
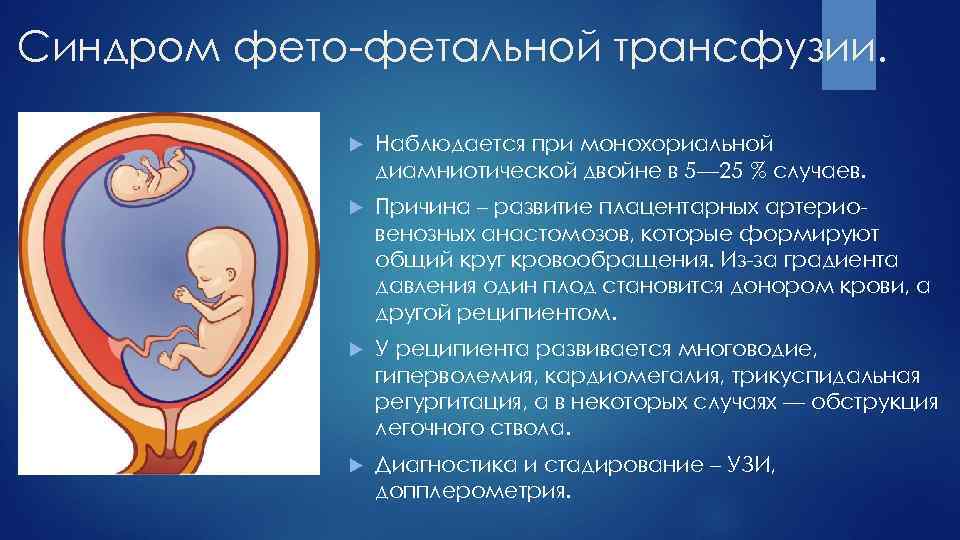
СПЕЦИФИЧЕСКИЕ ОСЛОЖНЕНИЯ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ. ТАКТИКА ВЕДЕНИЯ
При
многоплодной беременности возможно развитие специфических осложнений:
синдрома фето-фетальной гемотрансфузии (СФФГ), обратной артериальной
перфузии, внутриутробной гибели одного из плодов, врожденных аномалий
развития одного из плодов, сросшихся близнецов, хромосомной патологии
одного из плодов.
Синдром фето-фетальной гемотрансфузии,
впервые описанный Schatz в 1982 г., осложняет 5-25% многоплодных
однояйцевых беременностей. Перинатальная смертность при СФФГ достигает
60-100%.
СФФГ, морфологическим субстратом которого являются анастомозирующие сосуды между двумя фетальными системами кровообращения, –
специфическое
осложнение при однояйцевой двойне с монохориальным типом плацентации,
который наблюдается в 63-74% однояйцевой многоплодной беременности.
Вероятность возникновения анастомозов при однояйцевой двойне с
бихориальным типом плацентации не больше, чем при двуяйцевых двойнях.
При
СФФГ артериовенозные анастомозы располагаются не на поверхности, а в
толще плаценты и практически всегда проходят через капиллярное ложе
котиледона. Выраженность СФФГ (легкая, средняя, тяжелая) зависит от
перераспределения крови через эти анастомозы, которые варьируют в
размерах, числе и направлении.
Многоплодная беременность: плюсы и минусы
Среди животных данное явление встречается повсеместно. Это обусловлено тем, что в дикой природе большое потомство повышает шансы на выживание популяции. Болезни, жестокая конкуренция, нападение других животных уносит много жизней, и компенсировать эти потери в таких условиях можно только числом. У человека, вследствие его эволюции как разумного вида, развились иные способы защиты потомства. Забота родителей о детях, развитие пренатальной и детской медицины позволяют продолжить род даже при наличии всего одного ребенка в семье.
С точки зрения современной медицины многоплодная беременность является аномалией, но не патологией. Однако, она может вызвать следующие осложнения:
- Сильный токсикоз, проявляющийся в чрезмерной рвоте, анемии, артериальной гипертензии;
- Предлежание (неправильное положение) плаценты, при котором она перекрывает зев матки и мешает нормальному выходу плодов при родах;
- Предлежание одного или обоих плодов, при котором также затрудняется их проход по половым путям во время родов;
- Многоводие – избыточное количество околоплодных вод в амниотической полости, вызывающее увеличение размеров и чрезмерное напряжение матки, повышенную подвижность плодов;
- Преждевременное отслоение плаценты, которое в тяжелой форме приводит к кровотечениям, образованию в матке гематом, нарушению кровообращения плода, сильной боли;
- Преждевременные роды и связанную с ними недоношенность плодов, которая может быть фатальной или требовать срочного медицинского вмешательства;
- Аномалии развития плода – синдромы «сиамских близнецов» и «близнецов-паразитов», ацефалию (отсутствие головы или головного мозга) и т. д
Такие осложнения не обязательно возникают при многоплодной беременности, однако их вероятность существенно возрастает – вплоть до 80-85%. Из-за этого пациентке, беременной двумя или более детьми, требуется специальный уход и регулярное медицинское наблюдение.

Тем не менее, в клиниках экстракорпорального оплодотворения по всему миру сегодня многие пациенты с бесплодием интересуются – можно ли зачать двойню искусственным путем? Такое решение они принимают, исходя из практических соображений:
- Сокращение расходов – при повторных беременностях необходимо каждый раз заново проходить медицинские обследования и другие процедуры, многие из которых платные;
- Экономия времени, которое можно потратить на самореализацию, карьеру, отдых или иные цели, не связанные с созданием семьи;
- Меньшая нагрузка на организм – чтобы забеременеть двойней при ЭКО, достаточно пройти всего один курс гормональной стимуляции.
Нередки случаи, когда в центры экстракорпорального оплодотворения обращаются даже здоровые семейные пары именно с целью зачать двойню. Однако, ЭКО, как правило, используется как метод преодоления бесплодия и такую услугу людям без соответствующего диагноза предоставляет не каждое медицинское учреждение.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Условия проведения редукции эмбриона
Данная серьезная медицинская процедура проводится только при наличии показаний, таких как имплантация трех или более эмбрионов в матке, выявление серьезной патологии у плода, очень слабое здоровье пациентки, которая не в состоянии выносить несколько детей.
Оптимальные сроки для редукции эмбрионов
При многоплодной беременности процедуру проводят обычно на ранних сроках (5-13 недель беременности). Наиболее подходящим периодом для редукции эмбриона, по отзывам врачей, является восемь недель. Дело в том, что до этого срока некоторые эмбрионы могут самостоятельно приостановить свое развитие и даже исчезнуть, тогда врачебное вмешательство не понадобится. Если делать редукцию эмбриона позже, то костные останки зародыша будут слишком долго рассасываться в матке, что может привести к повышению тонуса маточных мышц или самопроизвольному прерыванию беременности.
Критерии отбора эмбриона для редукции:
- патологическое развитие плода;
- наименьший показатель теменно-копчикового размера;
- патологические размеры пространства воротникового;
- наличие нормального доступа к эмбриону, которое исключает контакт с остальными плодами, не подлежащими удалению.
Перед процедурой врач обязательно оценивает состояние эмбрионов, определяет размеры хориона и строение плодных яиц, учитывает особенности их имплантации и другие немаловажные факторы.
ВЕДЕНИЕ БЕРЕМЕННОСТИ
Пациентки
с многоплодием должны посещать женскую консультацию два раза в месяц до
28 нед (когда выдается листок нетрудоспособности по беременности и
родам) и один раз в 7-10 дней после 28 нед. Терапевт должен осматривать
женщину три раза в течение беременности.
Потребность в
энергетических субстратах, белках, минералах, витаминах при
многоплодной беременности повышена. В связи с этим беременную
инструктируют о необходимости полноценного сбалансированного питания.
При многоплодии масса тела увеличивается на 20-22 кг.
Беременным
с многоплодием с 16-20 нед назначают противоанемическую терапию
(железосодержащие препараты 60-100 мг/сут и фолиевую кислоту 1 мг/сут в
течение 3 мес).
Для профилактики преждевременных
родов беременным с многоплодием рекомендуют ограничение физической
активности, увеличение продолжительности дневного отдыха (трижды по 1-2
ч). Показания к выдаче больничного листа расширяются.
Для
прогнозирования преждевременных родов необходимо исследовать состояние
шейки матки. Методом выбора является трансвагинальная цервикография,
которая позволяет, помимо оценки длины шейки матки, определить состояние
внутреннего зева, что невозможно при мануальном исследовании (рис.
16.5). Сроки беременности с 22-24 до 25-27 нед считают “критическими”
при многоплодии в отношении прогнозирования преждевременных родов. При
длине шейки матки менее 34 мм в 22-24 нед повышен риск преждевременных
родов до 36 нед; критерием риска преждевременных родов в 32-35 нед
является длина шейки матки менее 27 мм, а критерием риска “ранних”
преждевременных родов (до 32 нед) – 19 мм (рис. 16.6).
 Рис. 16.5. Шейка матки при трансвагинальной эхографии
Рис. 16.5. Шейка матки при трансвагинальной эхографии
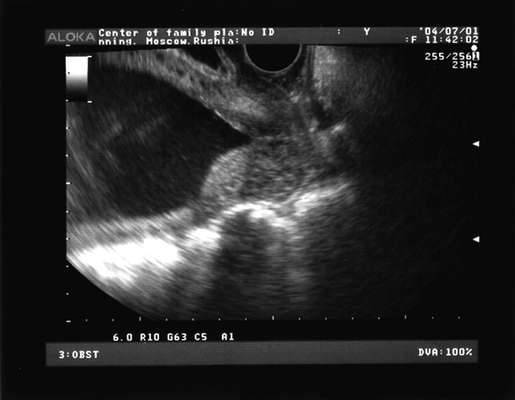 Рис. 16.6. Укорочение шейки матки и расширение внутреннего зева при угрозе преждевременных родов
Рис. 16.6. Укорочение шейки матки и расширение внутреннего зева при угрозе преждевременных родов
Как на ранних сроках определить многоплодную беременность: все методы
Существует несколько способов распознать многоплодие.
- Самым ранним показателем многоплодной беременности является анализ на ХГЧ-гормон. Хорионический гонадотропин — это гормон, выделяемый хорионом, оболочкой, защищающей эмбрион до образования плаценты. Через неделю после зачатия ХГЧ поступает в мочу женщины, благодаря чему она может воспользоваться тестом на беременность. Известные две полоски — это реакция на наличие в моче хорионического гонадотропина. При многоплодной беременности уровень гормона выше в 2-3 раза, и полоски на тесте будут ярче.
- Осмотр в кресле у гинеколога показывает расширенную матку, а также слишком большие размеры органа для срока беременности.
- Только УЗИ-исследование матки точно подтвердит наличие нескольких эмбрионов. При высоком показатели ХГЧ женщину направляют на УЗИ на 5 неделе, хотя обычно первое обследование проводится не раньше 9 недели. Подтвердить многоплодие можно уже на 2 месяце беременности. Эмбрионы выглядят как две (три, четыре) горошины чёрного цвета в полости матки (миомы и другие опухоли выглядят белыми пятнами).
- На 9-й неделе женщине делают плановое обследование, на котором определяют, есть ли у каждого плода своя плацента или они объединены общей.
Способы проведения редукции плода
Трансцервикальный метод предполагает проникновение через канал шейки матки и проводится на самых ранних сроках. К плодному яйцу подводят вакуумный аспиратор, проникающий внутрь посредством введения катетера в цервикальный канал. Процедура проводится без наркоза и под контролем УЗИ. Трансцервикальный метод редукции эмбриона используют только в случае, когда зародыш находится у самого выхода плодного яйца. К недостаткам метода относят риск повреждения другого плодного яйца и травмирования шейки матки, что грозит выкидышем. Негативным считается также попадание микрофлоры влагалища в матку.
Трансвагинальный метод используют на сроке семь недель беременности. Процедура проводится под общим наркозом и контролем ультразвукового датчика, а проникновение в матку проходит через влагалище. Врач делает прокол в стенке матки специальной биопсионной иглой, которую затем вводят в грудную клетку эмбриона. Для остановки деятельности его сердца производится укол раствора хлорида калия. Такой метод редукции эмбрионов при многоплодной беременности имеет небольшой риск травм для плодов, находящих рядом. Однако, он требует профессионализма врача, так как неправильный расчет дозы препарата может нанести вред другим эмбрионам.
Трансабдоминальный метод похож на предыдущий способ, однако отличается от него сроками проведения и местом введения иглы. При данном методе она вводится через брюшную стенку спереди на сроке в восемь недель под местным наркозом и при постоянном контроле УЗИ. Трансабдоминальный метод редукции эмбрионов, согласно отзывам врачей, имеет самый низкий риск заражения полости матки и является самым удобным для выбора плода. В настоящее время именно он является наиболее распространенным.