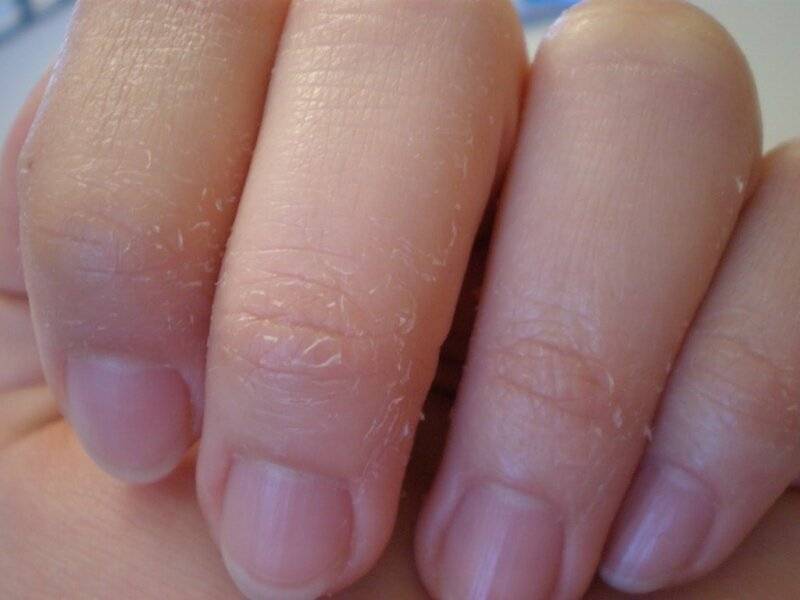
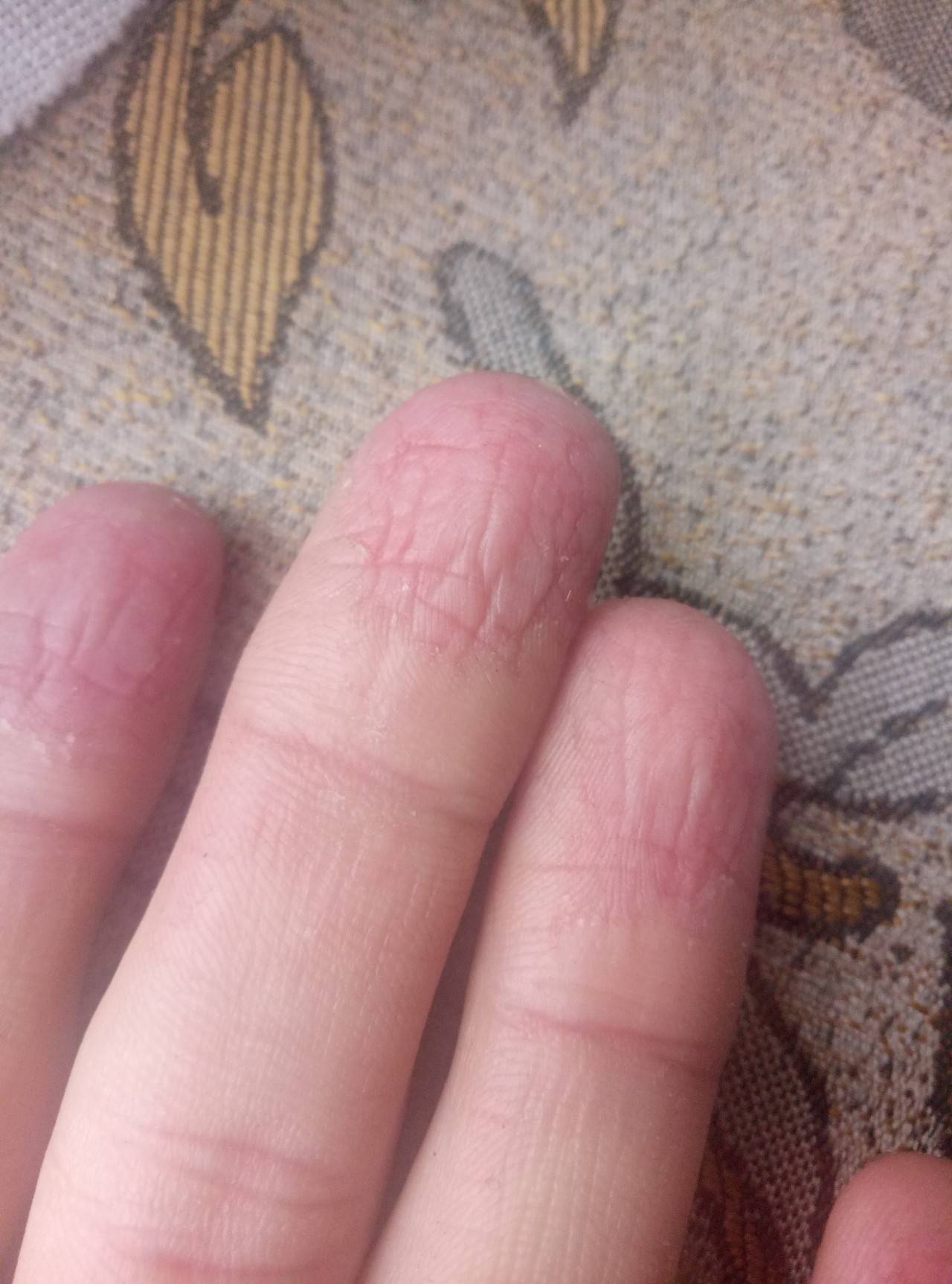
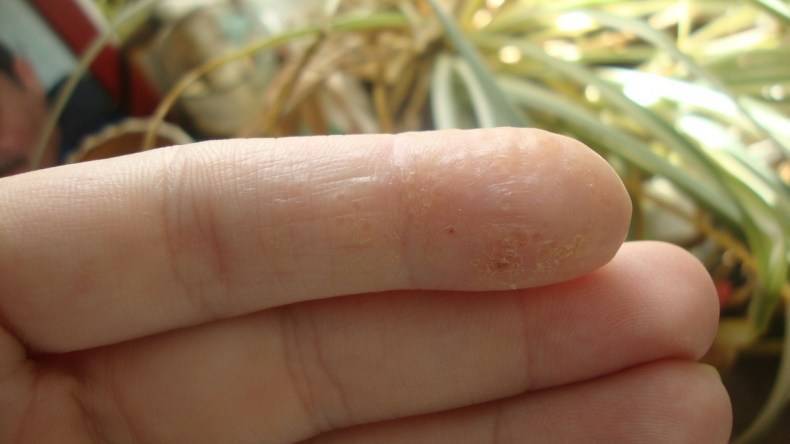
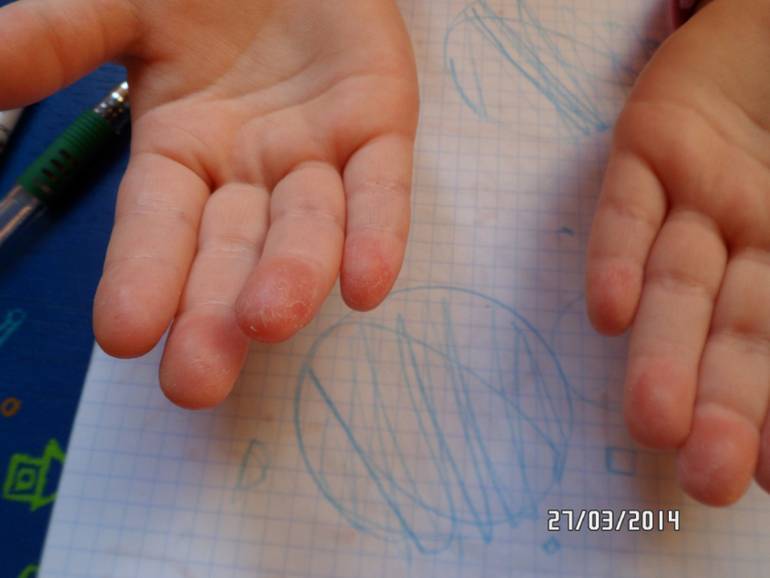
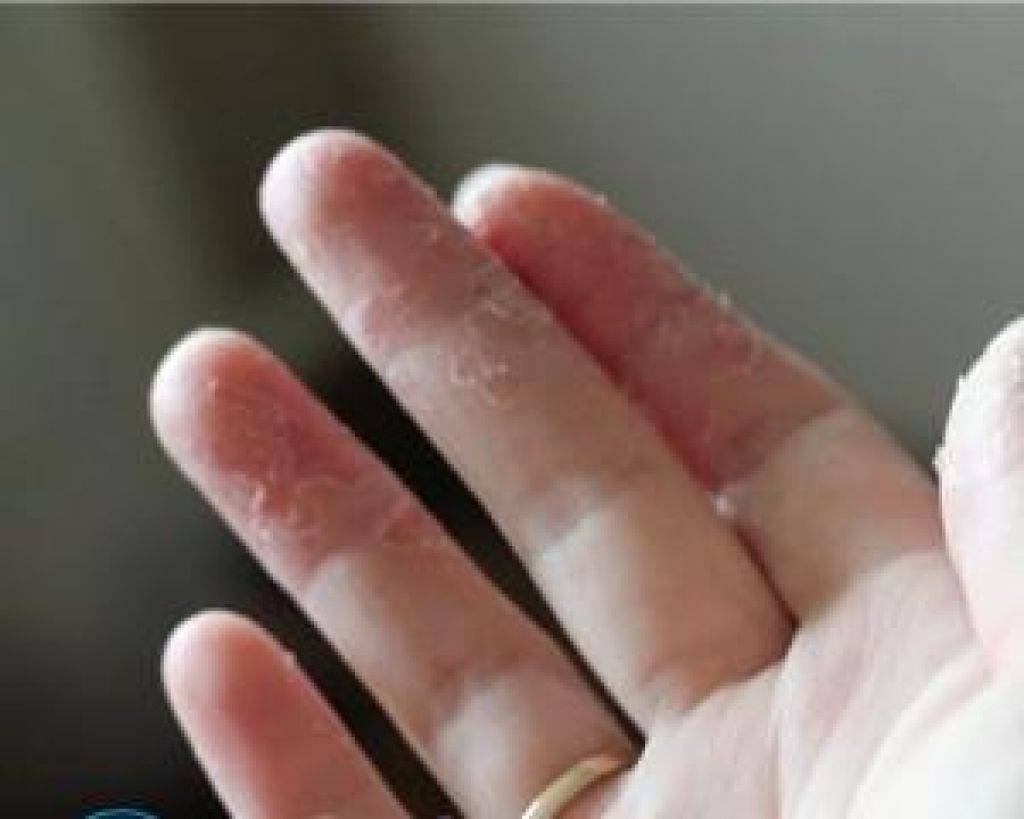
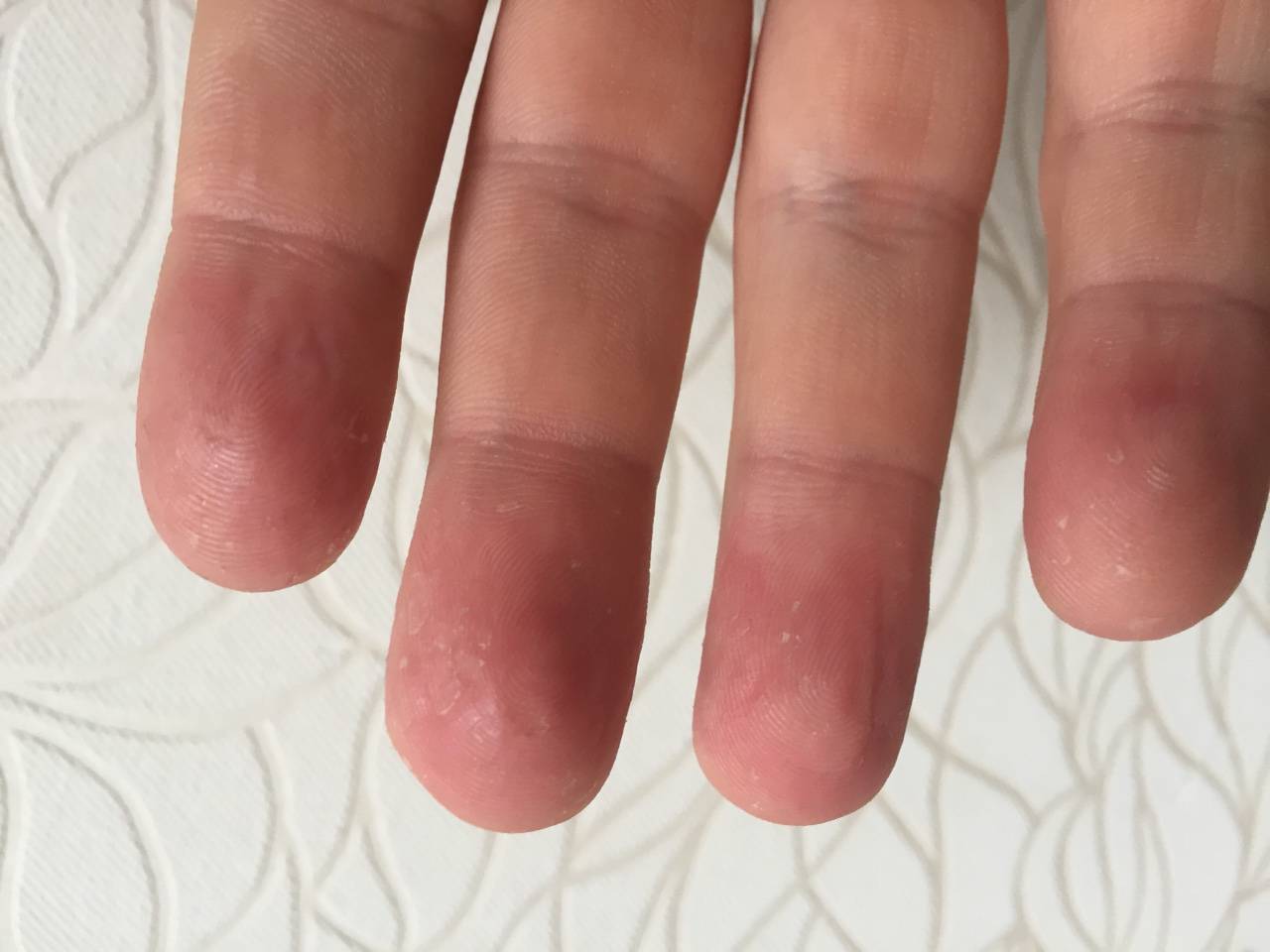
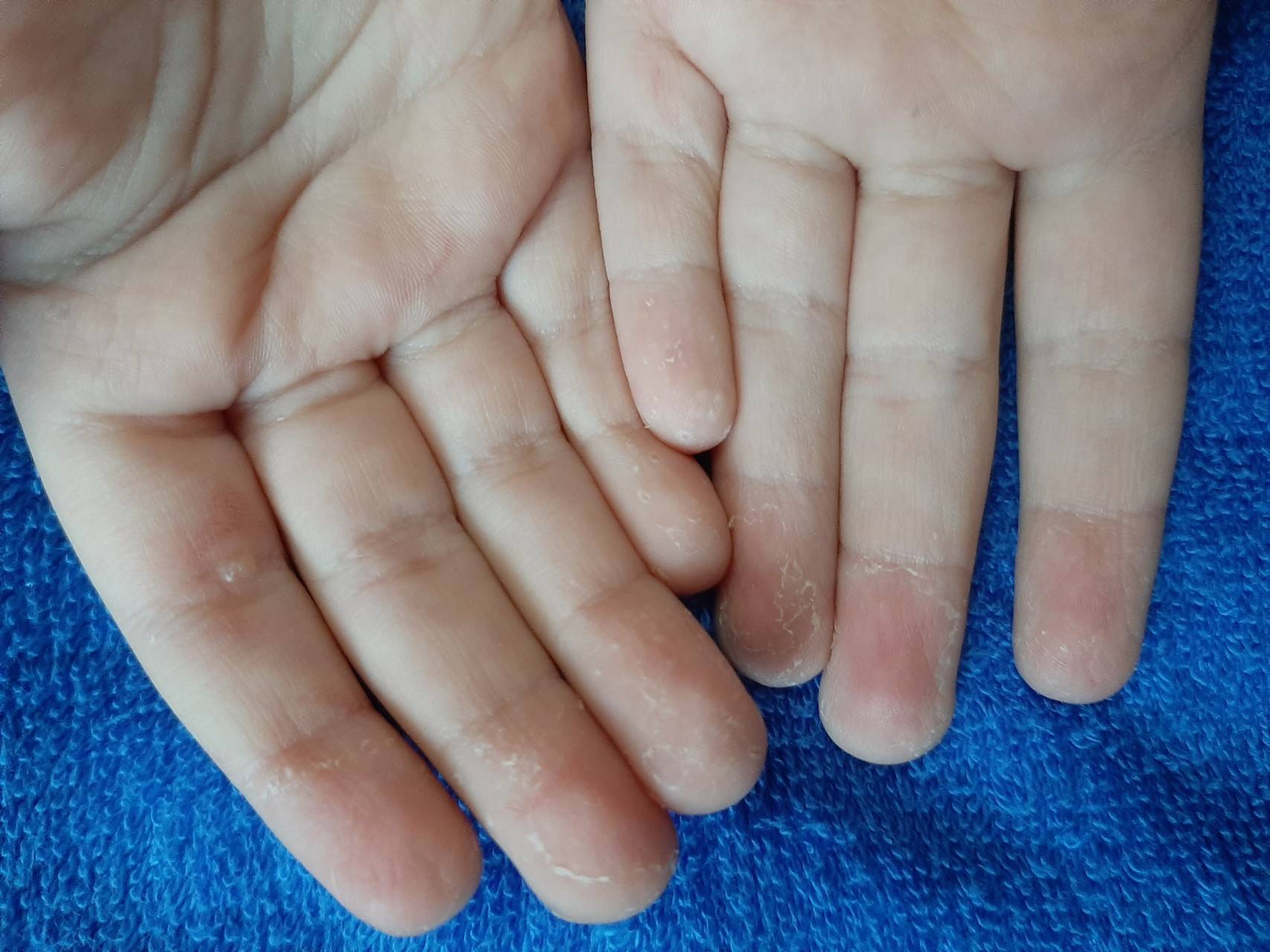
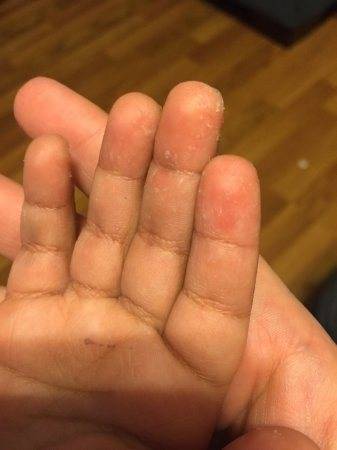
Внешние причины
На состояние кожи на руках ребенка воздействуют и внешние факторы. Причиной эксфолиативного кератолиза могу стать следующие явления.
Температура воздуха
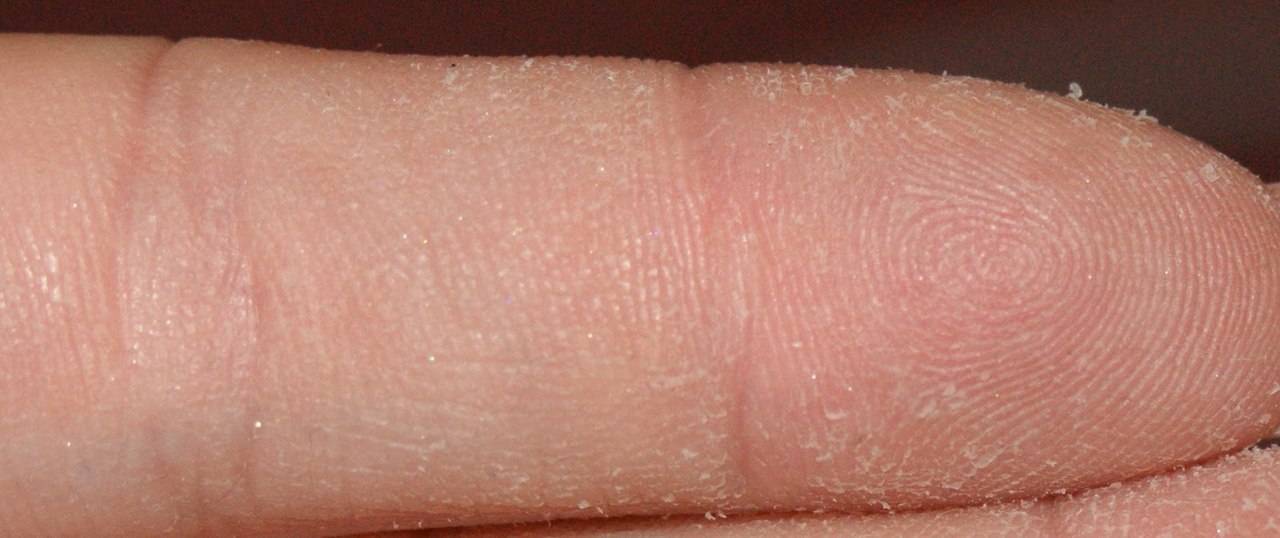
Нежная кожа ребенка слабо защищена от жары или холода. Под воздействием холодного ветра или обжигающего солнца, из-за резкого перепада температур она теряет чрезмерное количество влаги, трескается и начинает шелушиться. Постоянная десквамация приводит к образованию болезненных корочек на поверхности ладоней.
Частые контакты с водой
Если ребенок занимается в бассейне или слишком часто моет руки с мылом, сухости кожного покрова не избежать. При длительном контакте с хлорированной водой дерма иссушается, становится уязвимой. Моющее средство, в составе которого есть поверхностно-активные вещества, нарушает кислотный баланс, поэтому дети с чувствительной кожей постоянно страдают от шелушения.
Контактный дерматит
Не любая бытовая химия подходит для стирки вещей, постельного белья, чистки ковров в доме, где есть маленькие детки. Кожа на пальчиках крохи может облезть из-за контакта с вредными веществами, токсинами, кислотами, щелочами. Если пораженный участок ограничен лишь зоной контакта и на другие зоны тела не распространяется, то сыпь и сухость могут быть вызваны дерматитом.
Этиология
Зачастую сохнет кожа на руках и трескается под влиянием непатогенных факторов, среди которых:
- авитаминоз (сухость, слезание кожи с пальцев рук, кровоподтеки);
- погодные условия (обветривание кожных покровов в холодную погоду чревато высушиванием чувствительного эпидермиса, появлением шелушения и глубоких трещин);
- неправильный уход за кожей (слишком частое мытье рук, применение некачественной ухаживающей и очищающей косметики, а также ежедневные уборки, мытье посуды, стирка белья вручную без специальных перчаток и с использованием агрессивных средств бытовой химии приводит к стиранию защитного слоя эпидермиса).
Кроме того, что под воздействием этих факторов кожа теряет здоровый и ухоженный вид, ввиду истончения её природного защитного барьера «открываются ворота» для всевозможных патогенных микроорганизмов. Риск инфекционного, грибкового или вирусного поражения возрастает в несколько раз.
Также кожа на руках трескается до крови, высыхая и раздражаясь на фоне развития таких патологических состояний организма:
- Микоз. Грибковому поражению кожи рук дерматофитами и кандидами подвержены люди разных возрастов, половой принадлежности и национальности. Источником заболевания в большинстве случаев является зараженная кожа стоп, с поверхности которой споры патогенного грибка распространяются по всему телу человека. Характерными проявлениями микоза на руках считаются сухость, раздражение и шелушение кожи между пальцев рук, ощущение жжения и зуда на поврежденных участках. При кандидозе к этим симптомам присоединяется белесый налет с кислым запахом, мокнутие, формирование желтоватых или белых пятен на ногтевых пластинах и изменение их формы, спровоцированное проникновением в толщину ногтя спор грибка.
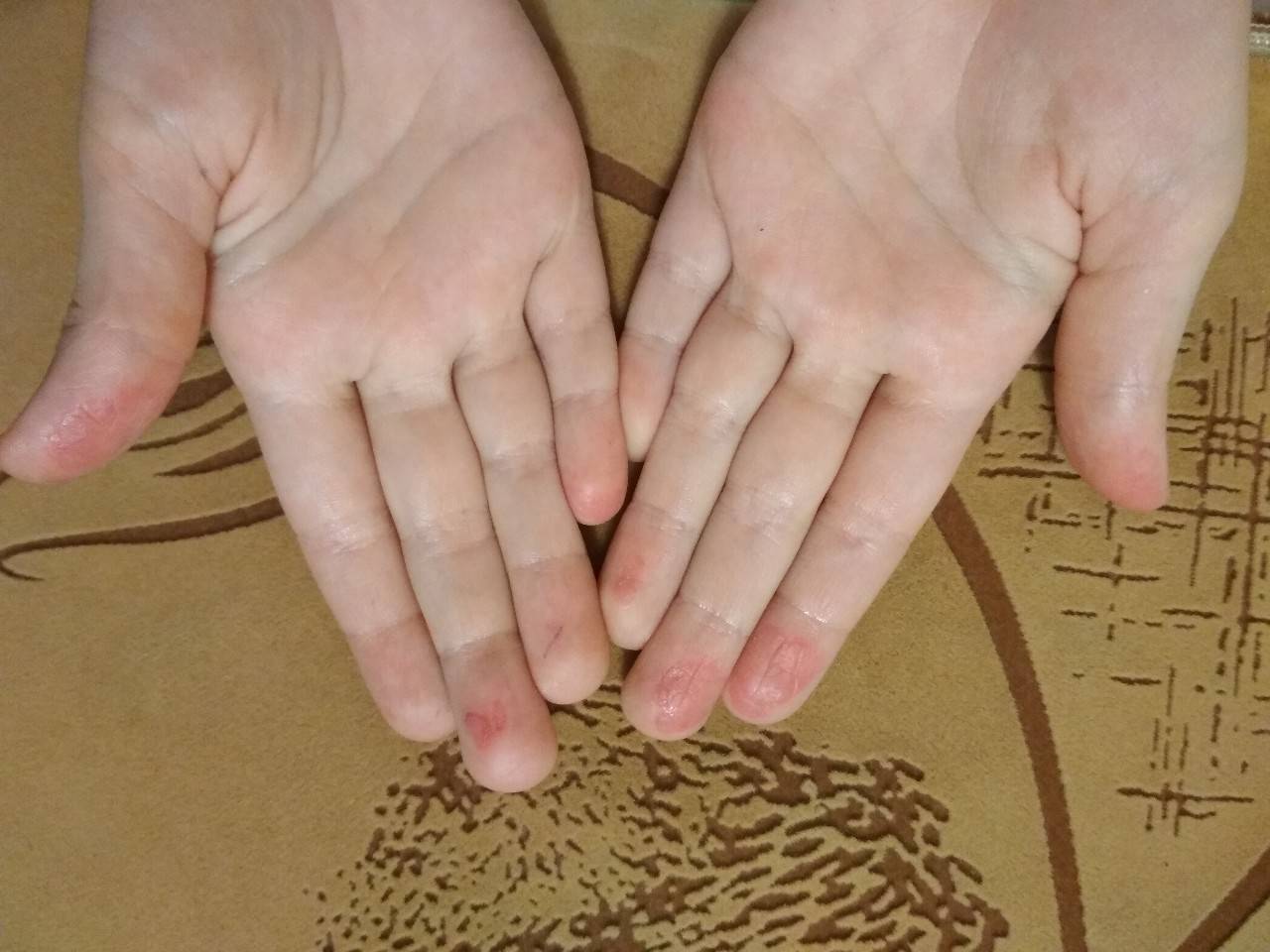
- Дерматиты. Причиной высыхания и растрескивания кожи рук может стать аллергический или контактный дерматит. Для первого вида недуга, который развивается непосредственно после прямого контакта кожных покровов с аллергеном, характерными симптомами являются сопутствующий воспалительный процесс, гиперемия и отечность области поражения. Аллергический дерматит может развиваться без прямого контакта кожи и раздражителя, достаточно его опосредованного воздействия (оральный прием некоторых групп медикаментов, продуктов питания и т.д.). Этот вид заболевания проявляется покраснением, отечностью и зудом кожи, формированием мелких водяных пузырьков с жидкостью на пальцах рук. В запущенных случаях может облазить кожа на ладонях.
- Экзема. Выраженным зудом, гиперкератозом, сухостью и шелушением, отечностью и мокнутием кожные покровы обычно реагируют на развитие экземы. В большинстве случаев симптоматика недуга в хронической форме проявляется в виде сыпи на ладонях и кончиках пальцев рук. В период обострения патологии могут формироваться большие трещины на кожных покровах ладошек, в складках между пальцев, утолщение и чрезмерная пигментация пораженной кожи, спровоцированные постоянным расчесыванием зудящих очагов экземы.
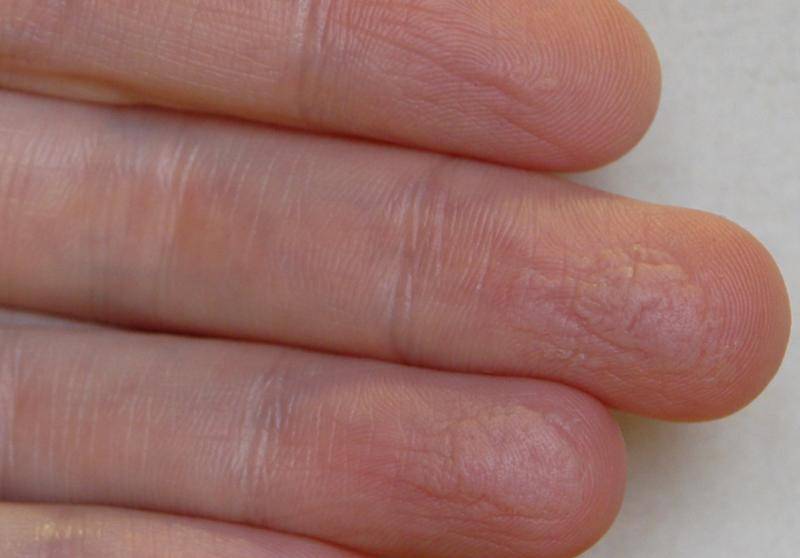
- Эксфолиативный кератолиз. У женщин и мужчин в молодом возрасте часто встречается эксфолиативный кератолиз, при котором кожные покровы на руках сильно сохнут и шелушатся, особенно в жаркое летнее время года. Располагающим фактором к развитию заболевания считается использование мыла, растворителей или моющих средств с агрессивными компонентами в составе. Первыми симптомами недуга являются наполненные воздухом волдыри небольшого размера, которые локализуются на пальцах или поверхности ладоней. Ощутимый зуд может проявляться только в редких случаях. В патогенезе эксфолиативного кератолиза наблюдается стойкая тенденция к рецидивам, наступающим в кратчайшие сроки после ремиссии. Этот процесс обычно сопровождается формированием крупных трещин в межпальцевых складках и на ладонях.
- Холодовая крапивница. Кожа рук часто подвергается агрессивному воздействию внешних факторов (мороз, холодный ветер и вода, сырость и т.д.). На фоне такого холодового раздражения развивается аллергическая реакция, характерными проявлениями которой являются красные пятна, отечность, формирование волдырей, сухость и шелушение кожных покровов, подвергшихся влиянию низких температур. Симптоматика аллергии дает о себе знать в ближайшее время (обычно в течение первых 10-20 минут) после контакта с внешними раздражителями.
Также нельзя исключать, что высыхание и растрескивание кожи на руках может выступать в качестве дерматологического проявления сахарного диабета. У больных при этом наблюдается сухость кожных покровов, локальный гиперкератоз на ладонях, сморщивание подушечек пальцев.
Симптомы заболевания
Проявление онихокриптоза у детей сложно обнаружить, когда ребенок не может объяснить, что его тревожит. Мама может заметить припухлость, покраснение ногтевого валика. Если выделяется гной, нужно обратиться к врачу для лечения и обработки пораженного места. Самостоятельные действия могут усугубить проблему, привести к необходимости удалить вросший ноготь у ребенка.
Основные симптомы:
- боль, которая постепенно нарастает;
- покраснение и опухание, если присоединяется инфекция, возникают нагноения;
- обрастание пораженного места мягкими тканями;
- повышение температуры тела как следствие воспалительного процесса.
Протекание скарлатины у детей до года
У малышей болезнь возникает реже, чем у детей постарше. Они меньше контактируют друг с другом, большинство находится на грудном вскармливании и защищено материнским иммунитетом. С молоком ребенок получает антитела, снижающие чувствительность к инфекции. Однако при длительном контакте с носителем заболевания ребенок может заразиться. Причиной становится поход в поликлинику, болезнь члена семьи.
Признаки того, как проявляется скарлатина у маленьких детей
Заболевание начинается с резкого повышения температуры, воспаления и боли в горле. Ребенок капризничает, ему трудно глотать, он не хочет пить и есть. На языке появляется сыпь, краснота. Главными симптомам скарлатины являются у детей обильные высыпания, которые сгущаются в складках и на щеках.
Малыш не говорит, только криком и плачем демонстрирует, что у него что-то болит. При появлении любых признаков скарлатины необходимо обратиться к врачу. Своевременное лечение снизит интоксикацию, позволит избежать осложнений.
При наличии осложнений могут быть заметы кровоизлияния на коже и слизистых, температура повышается до 40°С, наблюдается учащенный пульс.
Спустя 3-4 дня сыпь начинает бледнеть и проходить, кожа сильно шелушится. Воспалительный процесс в горле заканчивается, и ребенок не испытывает болезненных ощущений.
Лечение грудных детей осложнено, поскольку нельзя принимать большинство жаропонижающих средств и антибиотиков. Требуется госпитализация по причине быстрого развития осложнений и необходимости в мерах по выведению ребенка из тяжелого состояния.
Чем опасен холод
Замёрзшую кожу легче поранить, она становится сухой, склонной к раздражениям.
- Низкие температуры вызывают спазм мелких кровеносных сосудов, которые питают эпидермис. Это ведёт к замедлению обменных процессов в клетках.
- Хуже работают сальные железы, которые должны обеспечивать защиту покровных тканей от переохлаждения.
- Холодный воздух пересушивает дерму, делает её менее эластичной, повышает склонность эпидермиса к слущиванию.
Сильнее страдают обладатели сухого типа кожи, дети до 10 лет, взрослые пожилого возраста, люди с болезнями органов пищеварения, сниженной функцией щитовидной железы.
Медикаментозное лечение
При возникновении шелушения на ногах, рекомендовано провести соответствующее лечение для предотвращения дальнейшего развития заболевания. Вид лечения и курс назначает лечащий врач зависимо от вида заболевания. Для устранения повышенной сухости кожи необходимо насытить организм полезными витаминами и применять следующие виды препаратов:
- Салициловая кислота – обладает противомикробным и размягчающим действием. Наноситься на кожу ног тонким слоем после мытья. Длительность лечения определяется индивидуально. Не рекомендуется применять для возраста младше 12 лет. Средняя стоимость 70 рублей;
- Мазь календулы – применяется для увлажнения и антибактериального эффекта. Назначается два раза в сутки тонким слоем на предварительно очищенную кожу ступней. Разрешено применять с возраста 5 лет. Средняя стоимость 60 рублей;
- Бепантен – способствует устранению неприятных симптомов, ускоряет процесс регенерации кожи. Наносится два раза в день. Длительность лечения до полного исчезновения неприятных симптомов. В детском возрасте применяется с возраста 1 месяца, курсом не более 5 дней. Средняя стоимость 440 рублей.
Салициловая кислота Мазь календулы Бепантен Для устранения патогенных грибов назначаются следующие виды препаратов:
- Флуконазол – применяется для устранения грибковых поражений и других видов инфекции. Применяется два раза в день по одной таблетке курс лечения до 5 дней. Не назначается в период беременности и детям младше 14 лет. Средняя стоимость 90 рублей;
- Ламизил спрей – применяется для устранения шелушения на ступнях и между пальцев, вызванных грибковыми поражениями. Назначается два раза в день после очистки кожи. Курс лечения назначается до исчезновения неприятных симптомов. Применяется с возраста 7 лет. Средняя стоимость 400 рублей;
- Тербизил крем – обладает свойством глубоко проникать в слои эпидермиса и разрушать клетки грибов. Применяется один раз в день тонким слоем на очищенную кожу, длительность лечения до 14 дней. Назначается для детей с 12 лет. Средняя стоимость 250 рублей.
Флуконазол
Ламизил Тербизил
При заболеваниях, связанных с недостатком витаминов назначаются следующие препараты:
- Использование витаминов А и Е – можно приобрести в аптеке в виде желатиновых капсул для ежедневного применения. Назначается для возраста старше 7 лет по одной капсуле на протяжении 14 дней. Средняя стоимость 120 рублей;
- Бальзам для ног «Доктор Биокон» — используется для питания, восстановления кожи ступней и пальцев. Применяется один раз в день после мытья ног. Длительность лечения до исчезновения симптомов. Разрешено применение с возраста 12 лет. Стоимость 80 рублей;
- Радевит – содержит в своем составе витаминные комплексы и обладает ранозаживляющим эффектом. Применяется один раз в день, курс лечения до 15 дней. Стоимость 350 рублей.
Аевит Доктор Биокон Радевит Шелушение ног, вызванное сухостью воздуха и неправильным уходом, требует применения следующих препаратов:
- Зорька — препарат, который содержит вазелин, питательные компоненты, наносится два раза в день на очищенную кожу ног длительность лечения до исчезновения неприятных симптомов. Применяется с возраста 12 лет. Стоимость 60 рублей;
- Крем для ног «Пять дней» с облепиховым маслом – назначается для питания и увлажнения кожи. Применяется два раза в день на протяжении 5 дней. Назначается с возраста 6 лет. Стоимость 60 рублей.
Зорька
Пять дней
Лекарственные препараты рекомендовано применять только после консультации лечащего врача для предотвращения образования аллергических реакций и усугубления заболевания.
Средства при сухой коже
Для ухода за сухой кожей предназначены средства эмоленты. Они оказывают смягчающее и увлажняющее действие. Эмоленты также способствуют восстановлению оптимального водно-липидного баланса кожи.
Серия средств-эмолентов «Эмолиум» включает кремы, гели и эмульсии для тела и купания. Крем «Эмолиум» обеспечивает увлажнение не только эпидермиса, но и более глубоких слоев кожных покровов. Средство применяют для локального нанесения на пораженные кожные участки, в том числе на область рук.
Крем «Эмолиум» можно использовать в комплексе с другими косметическими средствами по уходу. Он рекомендован взрослым пациентам и детям в периоды обострения хронических дерматологических заболеваний – псориазе, атопическом дерматите, экземе.
Увлажняющее и регенерирующее действие достигается благодаря составу косметических средств. Крем «Эмолиум» содержит:
- гиалуронат натрия – удерживает влагу в клетках кожи;
- мочевину – увлажняет кожу на глубоком уровне;
- масла карите и макадамии – натуральные компоненты растительного происхождения создают защитную липидную пленку, смягчают кожные покровы, придают эластичность и упругость;
- каприловую и капроновую кислоты – ликвидируют дефицит липидов в межклеточном пространстве, ограничивают потерю влаги, обеспечивая необходимый уровень увлажнения.
Дополнительные меры
В качестве дополнения к основному лечению допустимо использовать средства народной медицины. Безусловно, применять их можно только после определения причины шелушения кончиков пальцев. Это связано с определенными запретами. Например, при паразитах или чесотке недопустимо делать теплые ванночки — это может лишь усугубить общее состояние.
Снятию зуда, раздражения и других неприятных симптомов шелушения способствует раствор ромашки, в котором необходимо не несколько минут держать руки. Усиливает благоприятное воздействие ряд других трав, например, череда или календула. Не менее эффективной является морская соль для теплых ванночек.
Важно помнить:
- воду для ванночек не рекомендуется нагревать до высоких температур, достаточно примерно 38-42 градусов;
- после восстановительной процедуры необходимо промокнуть покров мягким полотенцем с плотным ворсом;
- для обтирания недопустимо применять изделия из жестких материалов, а также тщательно растирать детскую кожу.
Даже здоровые, но уже сухие пальчики или ладошки, рекомендуется для дополнительного увлажнения смазывать кремом. Допустимо использовать масляные растворы или, например, поливитаминные составы. Они не только увлажнят эпидермис, но и будут способствовать его полноценному питанию.
Еще одним значимым фактором является гигиена рук и ног, соблюдение которой принципиально важно для выздоровления. Если же ранее уже обнаруживались грибковые заболевания, необходимо приобретать обувь или одежду исключительно из натуральных материалов
При этом настоятельно рекомендуется обратить внимание на то, что у ребенка должны быть индивидуальные полотенце и постельное белье. Чтобы исключить рецидив, потребуется простирывать их исключительно в горячей воде, дополнительно можно использовать антисептики
Как правильно купать новорожденного
Первую ванну лучше отложить до тех пор, пока не стабилизируется температура тела малыша, так как раннее купание может привести к переохлаждению. ВОЗ рекомендует отложить первую ванну на 24 часа с момента рождения. Отсроченное купание является общепринятым стандартом ухода еще и потому, что оно способствует установлению связей между родителями и младенцами и успешному грудному вскармливанию.
Vernix caseosa – защитный слой, который покрывает кожу младенца при рождении, состоит из белка, липидов, воды и отшелушенных клеток. В утробе матери он защищает кожу от околоплодных вод. После рождения толщина Vernix caseosa уменьшается, что способствует снижению рН кожи до идеального уровня. Он также оказывает антиоксидантное и противомикробное действие на кожу новорожденных, поэтому не нужно стремиться снять этот слой полностью.
Младенцы не нуждаются в ежедневной ванне с моющим средством. Достаточно просто ополоснуть кожу водой. Купание с моющим средством ежедневно может высушить кожу, тем самым создать входные ворота для проникновения инфекции.
Если вы применяете моющие средства, они должны быть без мыла, на основе синтетических моющих средств – гликозидов или экстракта кокоса, и иметь нейтральный или слабокислый рН (рН 5,5–7,0). Купания два-три раза в неделю обычно бывает достаточно. Дополнительное купание может нарушить бактериальную флору кожи и барьерную функцию кожи.
Иногда генные мутации приводят к появлению на свет детей, у которых есть патологические состояния кожи. Одни из самых распространенных, хотя и достаточно редких для общей популяции, – это буллезный эпидермолиз и ихтиоз.
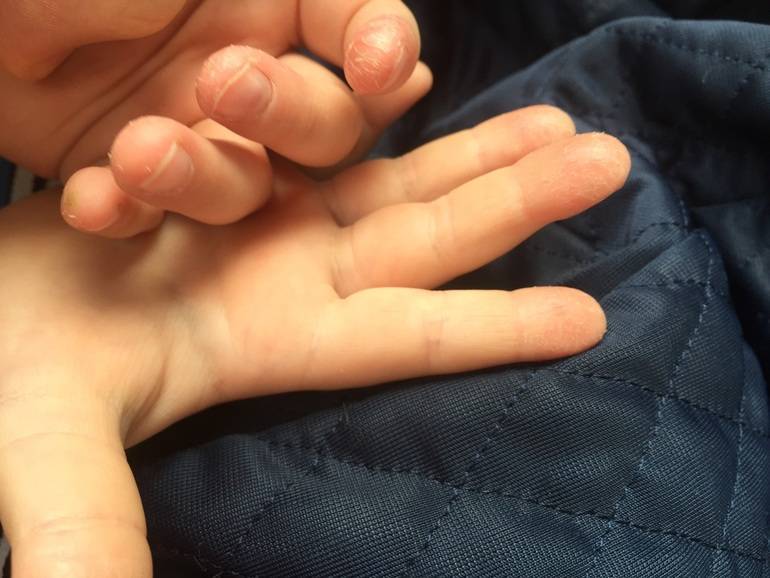
Причины сухой кожи у ребенка
Сухость, раздражение, зуд и неприятное жжение, появление красных пятен на теле — это несколько симптомов, которые появляются у ребенка с поврежденной кожей
Почему появляются данные изменения? На что врач в первую очередь обращает внимание? Следует выделить основные причины:
- агрессивное воздействие мыла, гелей для душа и других химических веществ, которые не подходят для нежной кожи ребенка;
- неправильное и несбалансированное питание, которое вызывает дисбаланс витаминов (особенно E и A);
- изменения климата (особенно зимой и летом);
- несоблюдение принципов гигиены, из-за которой может также возникнуть раздражение и покраснение кожи у ребенка;
- прием некоторых лекарственных препаратов может стать причиной появления сухости кожных покровов малыша;
- несбалансированный водный режим;
- недостаточное поступление и внутреннее содержание гемоглобина у ребенка;
- генетическая предрасположенность;
- наличие кожных заболеваний, вроде атопического дерматита, ихтиоза и других, которые проявляются не только сухостью кожных покровов, но и изменением со стороны других органов и систем;
- наличие эндокринных нарушений, вроде сахарного диабета первого типа;
- присутствие в организме глистной инвазии, которое также проявляется сухостью кожных покровов, также появляются высыпания, нарушается стул и возникают боли в животе.
Сухая кожа у ребенка может появиться при присутствии одной или сочетании нескольких причин. При этом может быть у ребенка сухая кожа на теле, руках и ногах, других частях тела.
Следует отметить, что существует несколько физиологических периодов в течение жизни, когда кожа может быть сухой.
- Первые сутки после рождения новорожденного малыша. Сухость кожных покровов объясняется резкой сменой окружающей среды. При этом удаляется казеозная смазка, также постепенно проходит послеродовой отек кожи. В 1-2 день после рождения кожа малыша может быть очень сухой, однако с течением времени данный симптом проходит.
- Период с 2 до 8 лет. Данная физиологическая особенность связана с постепенным развитием сальных и потовых желез. У ребенка некоторые органы и системы работают иначе. Именно поэтому из-за сниженной продукции кожного сала ребенка беспокоит сухость кожных покровов.
- Кроме того, в данный период наблюдается низкая активность половых гормонов. К ним относят женские половые гормоны — прогестерон и группа эстрогенов. Также значительное влияние оказывают мужские половые гормоны — тестостерон, а также кортизол.
В старости, когда превалируют дистрофические процессы в коже.
В эти периоды жизни за состоянием кожи нужно следить особенно тщательно.
Шершавые пятна на теле у ребёнка
- Появление шершавых участков кожи − довольно распространенное явление среди детей первых трех лет жизни. Если вы обнаружили на теле ребенка шершавые пятна с мелкой красноватой сыпью, скорее всего вы имеете дело с атопическим дерматитом
- При этом в утреннее время поле сна сыпь может быть незаметна и лишь на ощупь можно обнаружить сухую шероховатую кожу. Возможно появление пятен на разных участках тела, чаще на щечках, ручках или ножках. Во время обострений, в частности зимой, пятна становятся раздраженными, красными и выпуклыми
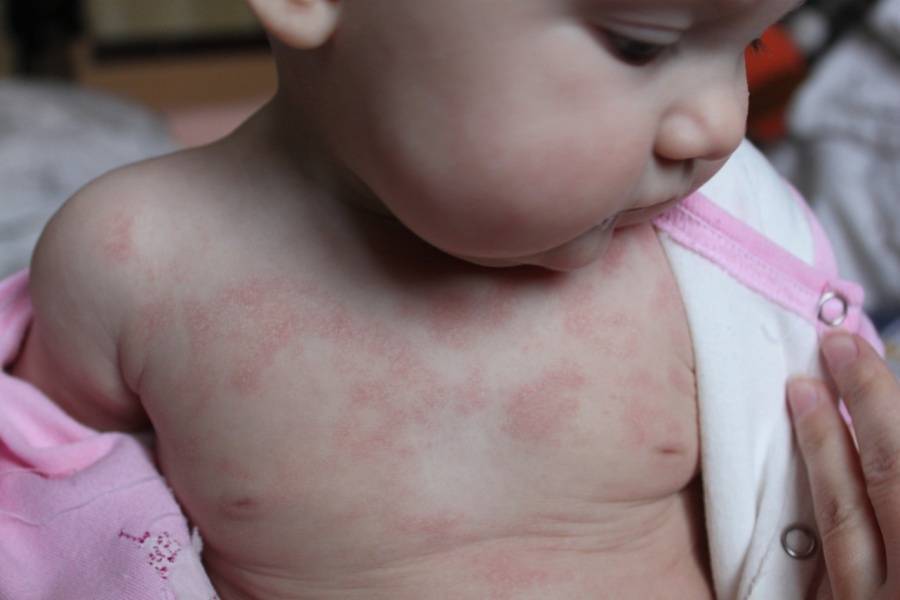
- Причиной атопического дерматита может быть наследственная иммунная система, реагирующая на аллергены в продуктах питания и окружающей среде, а также генетическая предрасположенность к сухости кожных покровов
- Атопическая кожа нуждается в специальном уходе и увлажнении. Кроме того, важную роль играет необходимость исключения аллергена, соблюдение диеты и осторожный подбор косметических средств, одежды и всего, что контактирует с кожей ребенка
Шершавая или сухая кожа может быть также следствием сухого воздуха, хлорированной воды, злоупотребления отварами трав при купании, недостатка влаги в организме и т.д.
Профилактические меры: что нужно делать?
Предотвратить появления проблем с кожей поможет обычная профилактика. Она заключается в хорошем уходе за руками, который предполагает:
- тщательное просушивание рук после мытья,
- отказ от антибактериального мыла в пользу мягкого геля для чувствительной кожи рук,
- ежедневно выпивать до 2 л жидкости, чтобы исключить обезвоживание,
- в летнее время использовать солнцезащитные крема,
- в холодную погоду всегда носить варежки или перчатки,
- соблюдать правильное питание, чтобы рацион был богат витаминами,
- при выполнении домашней работы пользоваться резиновыми перчатками,
- использовать гипоаллергенную косметику,
- ежедневно смазывать кожу увлажняющими кремами.
Помните! Руки – главные наши помощницы – нуждаются в постоянном уходе, может, даже больше, чем лицо и другие участки тела.
Следует защищать руки от перепадов температуры. В холодную погоду обязательно носить теплые перчатки или варежки, избегать контактов с землей, цементом при строительных работах, при необходимости надевать защитные перчатки. Средства для мытья посуды должны быть щадящими, не надо забывать резиновые перчатки (если нет на них аллергии!).
Сильно раздражают кожу рук и ступней, приводят к трещинам механические травмы, а также ожоги и переохлаждения. Если на ладонях с внутренней стороны сухость появляется в результате обезвоживания, следует увеличить количество выпиваемой воды, чтобы справиться с ней.
Заключение
Если эпидермис поврежден вследствие эндокринных нарушений или других внутренних расстройств организма, надо стабилизировать эти состояния приемом препаратов, назначенных специалистом. Нередко кожа на руках слазит вследствие обострения паразитических заболеваний.
В заключение хочется отметить, что шелушение кожи рук, а также между пальцами можно довольно легко вылечить, если оно не вызвано грибковыми заболеваниями или другими патологиями организма. Нужно вести здоровый образ жизни, принимать богатую витаминами пищу, при контакте с химикатами пользоваться резиновыми перчатками.
Для предупреждения шелушения эпидермиса ладоней следует соблюдать меры профилактики, к которым относятся:
- Соблюдение правильного режима питания.
- Регулярный прием витаминно-минеральных комплексных препаратов.
- Периодическое использование теплых ванночек для ладоней. Очень хороший результат дают водные растворы отваров лекарственных трав.
- Регулярное нанесение на кожу увлажняющих и питательных масок, компрессов.
- Периодическое применение парафиновых масок для рук.
- Мытье посуды, уборка и стирка с применением современных моющих средств в защитных средствах, таких, как перчатки.
Кожный покров на ладонях облазит довольно часто, но это не значит, что на такое патологическое явление можно закрывать глаза. В любом случае, при появлении слезающего эпидермиса необходимо проконсультироваться с врачом-дерматологом, который не только установит причину его появления, но и порекомендует методы лечения.
Облазит кожа на пальцах у ребёнка − препараты, лекарство

Если ребенок является обладателем сухой, шелушащейся кожи, следует уделять повышенное внимание за ее уходом. Важным принципом должно стать увлажнение и питание сухих участков кожи, а также комплексное лечение организма изнутри.
Среди лекарственных препаратов для местного лечения применяются мази:
- радевит
- бепантен
- диадерм
Наносить мазь следует 2-3 раза в день на сухие участки кожи.

- При диагностировании аллергической природы шелушения кожи применяют также антигистаминные препараты (фенистил, супрастин, зиртек)
- Для дополнительного питания кожи назначают витаминные комплексы (Аевит, Мультитабс)
Изнутри организм следует обогащать пищей, содержащей жирные кислоты омега-3 (жирные сорта рыбы), витамины А и Е, а также дополнительной жидкостью.
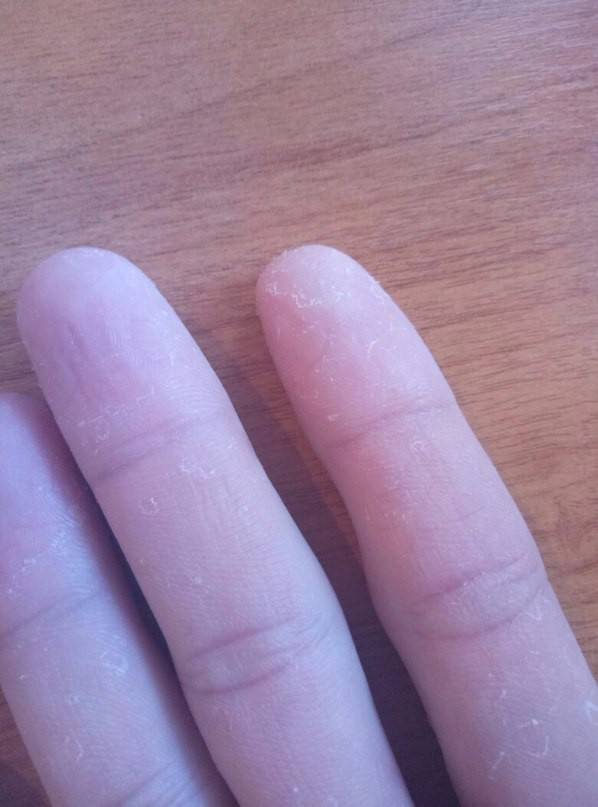
Почему шелушится кожа на руках у мужчин

Руки всегда находятся на виду, поэтому очень неприятно, когда шелушится кожа на руках, покрывается трещинками и начинает сильно чесаться. Чтобы избавиться от проблемы, нужно прежде всего выяснить причины ее появления.
Симптомы
Не заметить, когда шелушатся пальцы на руках невозможно
Однако, часто еще до образования чешуек появляются признаки, на которые стоит обратить внимание:
- кожа теряет эластичность, начинает сохнуть;
- заметное раздражение и покраснение;
- образование небольших трещинок;
- ощущение стянутости кожи;
- зуд и слабое жжение.
Руки выглядят постаревшими, сморщенными и неухоженными. Если вовремя не принять меры, то кожа сильно пересыхает и начинает шелушиться.
Лечение
Многие мужчины не обращают внимание на сухость и шелушение кожи на руках. Но женщинам это доставляет немало неприятностей, поэтому они стараются предпринять все меры для устранения этих симптомов. Прежде чем начинать лечение, необходимо выяснить причину пересыхания эпидермального слоя
Для этого лучше всего записаться на консультацию к дерматологу
Прежде чем начинать лечение, необходимо выяснить причину пересыхания эпидермального слоя. Для этого лучше всего записаться на консультацию к дерматологу.
Когда шелушение вызвано дерматологическим заболеванием, врач даст направление на дополнительное обследование, после чего определит методы лечения. Так, при грибковых инфекциях наиболее эффективной считается комплексная терапия, включающая в себя такие мероприятия:
- Использование наружных мазей или кремов — Экзодерил, Пимафуцин, Лоцерил, Микодерил, Тридерм. Их наносят на тыльные стороны кисти, ладони и каждый палец 2 раза в день, тщательно втирая в поверхность.
- Прием препаратов для внутреннего употребления — Орунгамин, Нистатин, Итраконазол.
- Применение народных средств — содовые ванночки, компрессы из яблочного уксуса, примочки из отвара чистотела и череды.
Если причиной шелушения кожи на руках или ногах является авитаминоз, то врач назначит прием комплексных витаминных препаратов: Мультитабс, Компливит, Перфектил, Дуовит, Супрадин. Кроме того, необходимо будет пересмотреть рацион и включить в него продукты, богатые веществами, благотворно действующими на кожу.
К ним относятся:
- орехи — грецкие, кешью, миндаль;
- льняное масло или льняная мука;
- овощи — морковь, брокколи, шпинат;
- рыба жирных сортов — тунец, лосось, треска;
- фрукты — цитрусовые, яблоки, виноград.