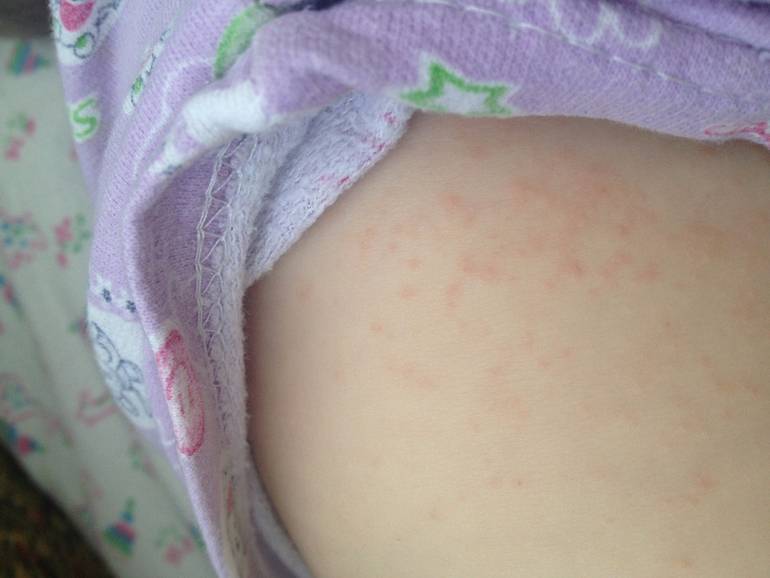
Лечение пеленочного дерматита
Задача лечения – устранить симптомы раздражения и покраснения кожных покровов и предотвратить рецидивы заболевания. Большую роль в правильном лечении пеленочного дерматита играет соблюдение гигиенических норм и использование эффективных средств по уходу за деликатной кожей младенца.
Лечение заболевания предусматривает применение медикаментозной терапии и внесение изменений в правила ухода за ребенком.
Чаще всего применение лекарственных препаратов потребуется при грибковом или бактериальном характере поражения кожных покровов. В этом случае применяют кремы, мази или лосьоны с антибиотиками широкого спектра действия.
При пеленочном дерматите, осложненном грибковой инфекцией, назначают мази для внешнего применения. Мазь наносится тонким слоем на чистую кожу только после тщательного подмывания ребенка и подсушивания его кожи мягким полотенцем. Мази с противогрибковым действием рекомендованы для нанесения два-три раза в день, обычно утром и вечером после проведения гигиенических процедур.
В отдельных случаях, при выраженном контактном пеленочном дерматите могут быть назначены кортикостериодные средства со слабой активностью. Их используют кратким курсом.
При использовании медикаментозных средств нужно учитывать:
- можно пользоваться только препаратами, назначенными врачом;
- нельзя использовать одновременно кремы и мази с различными составами;
- средства наружного применения имеют накопительный эффект;
- обращение к средствам народной медицины возможно только после согласования с лечащим врачом;
- самолечение может быть опасным для здоровья ребенка.
Для обработки кожи ребенку будут полезны отвары, приготовленные на основе ромашки, череды, шалфея, петрушки. Они обладают противовоспалительным, антисептическим, противозудным, обеззараживающим и обезболивающим действием.
Омикрон — что о нем известно
Новый штамм впервые выявили в Южно-Африканской Республике. Врачи заметили нетипичный для этого региона всплеск заражений, что могло указывать на появление более заразного варианта коронавируса. После исследования генома коронавирусов, взятых у больных, были обнаружены многочисленные мутации, в том числе и в спайк-белке коронавируса¹. Эти изменения позволили коронавирусу стать более заразным. Он размножается в несколько десятков раз быстрее варианта дельта, а рост числа инфицированных сейчас в 5-6 раз превышает показатели предыдущего года².
Симптомы омикрона у детей
«Все последние исследования указывают на то, что омикрон более заразный, но менее смертоносный. Кроме того, эпидемиологи отмечают, что из-за своей заразности омикрон-штамм все больше распространяется среди детей.
При заражении омикроном происходит поражение бронхолегочного дерева, и это чрезвычайно опасно для детей, особенно до 2 лет. Развивается такое заболевание, как бронхиолит, которое сопровождается резким и быстрым нарастанием дыхательной недостаточности, падением сатурации и критическим состоянием ребенка. У детей дошкольного и школьного возраста чаще ковид протекает под маской бронхообструктивного синдрома (свистящее, шумное дыхание), приступов удушья, участия вспомогательной мускулатуры в акте дыхания, часто развивается малопродуктивный кашель. При выраженной обструкции может появиться шумный выдох, увеличение частоты дыхания, развитие дыхательной недостаточности. Как осложнение возникает пневмония.
При этом температура редко достигает критических цифр. В некоторых случаях могут отмечаться диспепсические расстройства: рвота, понос, но намного реже, чем при штамме дельта».
Тысячная Елена Михайловна
эксперт
Руководитель Детской клиники ЕМС, врач-педиатр
В середине января 2022 года в США суточный показатель заражений доходит до миллиона, во Франции это 200-300 тысяч. Глава Роспотребнадзора Анна Попова допускает, что из-за нового штамма коронавируса число заражений в России может достичь отметки в 100 тысяч в сутки уже в ближайшие недели³.
Предварительные наблюдения за течением болезни показывают, что омикрон менее опасен для здоровья. Несмотря на то, что в США количество инфицированных по сравнению с январем 2021 года увеличилось в 4-5 раз, количество госпитализаций выросло на 15-20%, а количество смертельных исходов снизилось в 1,5-2 раза. Естественно, большую роль в этом сыграла вакцинация, но, как показывают исследования, омикрон практически не проникает в нижние отделы дыхательной системы, чем и объясняют более легкое течение болезни.
5 фактов о лечении коронавируса, о которых нужно знать родителям
1. Результаты ПЦР-теста могут быть негативными, особенно в начале заболевания
У вашего ребенка могут быть «классические» симптомы ковида, но результат ПЦР-теста при этом может быть отрицательным. Часто ложноотрицательные результаты бывают, когда вы слишком рано сдаете анализы.
Сделайте тест через 2-4 суток после появления первых симптомов. С учетом новой волны коронавируса, все простудные симптомы воспринимайте как ковид. Свяжитесь с врачом и четко следуйте всем рекомендациям.
2. Комфортная одежда и обильное питье
Ребенку должно быть комфортно в одежде. Не нужно укрывать его несколькими одеялами. Так вы только сделаете хуже. Желательно, чтобы вся одежда была из натуральных тканей. Обеспечьте ребенка обильным питьем. Это поможет сбить температуру и быстрее справиться с симптомами интоксикации.
3. Сбивайте температуру парацетамолом или ибупрофеном
Среди жаропонижающих для детей отдавайте предпочтение парацетамолу или ибупрофену. У разных детей эти лекарства срабатывают по-разному. Это самые безопасные для детей жаропонижающие препараты. У других таких лекарств список побочных эффектов больше.
4. Четко следуйте рекомендациям врача
Не занимайтесь самолечением, а также не отменяйте самостоятельно препараты, которых назначил врач. У ребенка могут быть и сопутствующие заболевания, нуждающиеся в специальном лечении. В таком случае иногда требуется консультация сразу нескольких врачей.
5. Вызывайте скорую помощь если:
- состояние ребенка стремительно ухудшается;
- высокая температура держится более 3-5 дней;
- температура тела 40°С и выше;
- аномальное поведение ребенка;
- затрудненное дыхание.
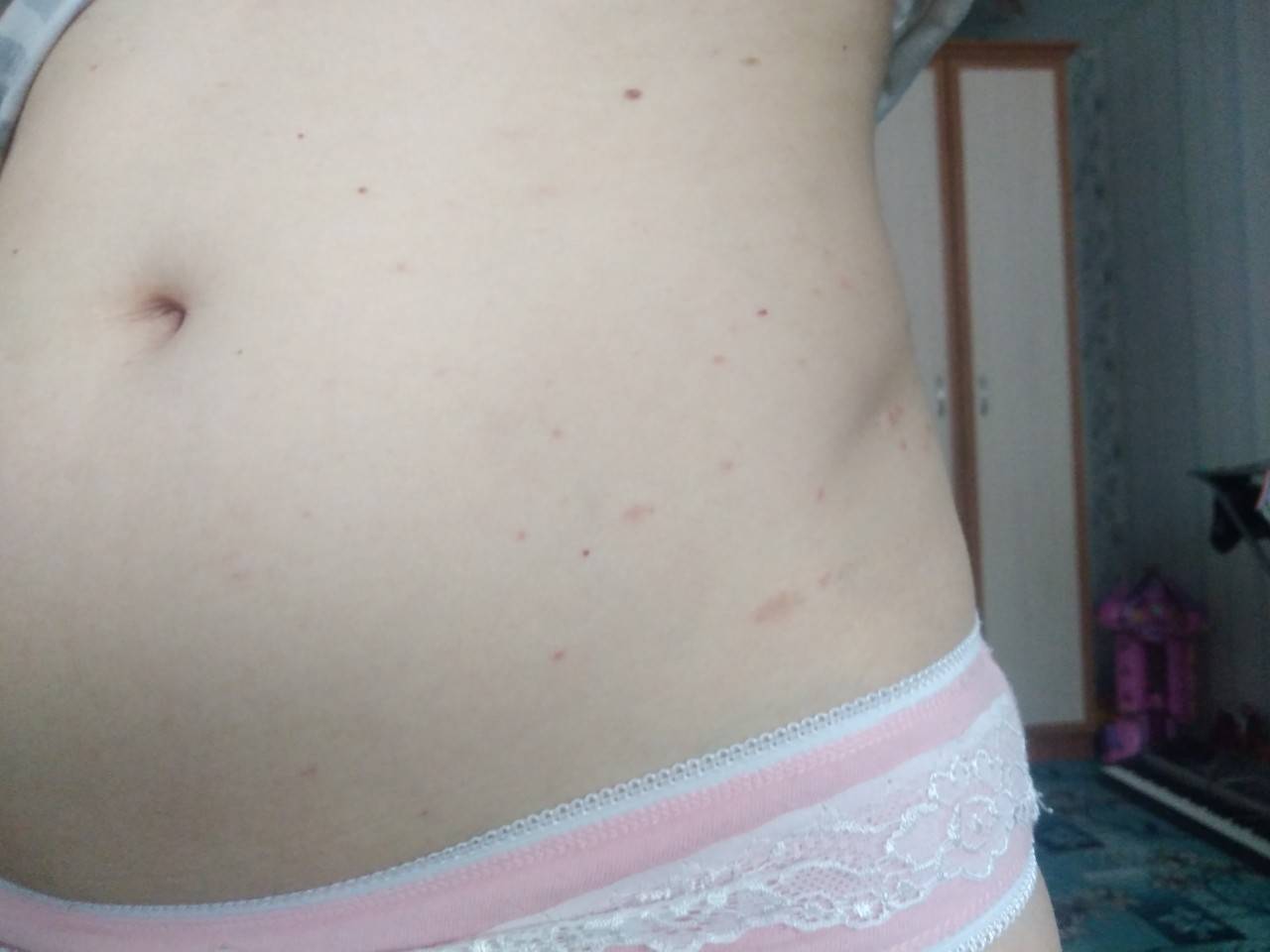
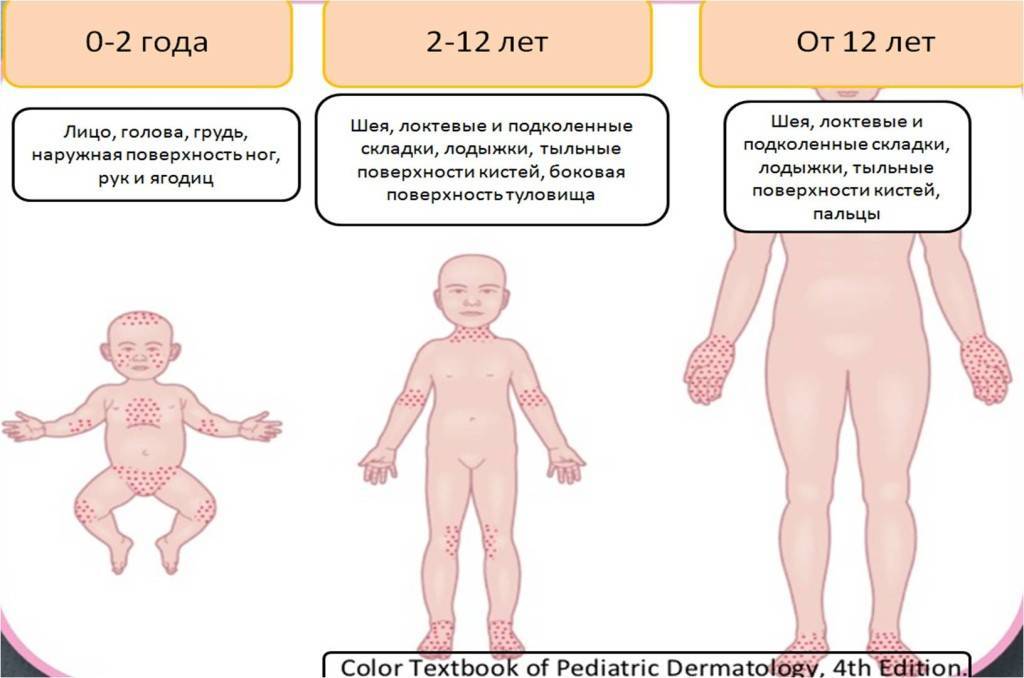
Симптомы и признаки
Первые признаки можно заметить с первых дней крохи. Самый пик проявления припадает на 5-7 день. Выглядит гормональная сыпь у грудничка по-разному. В основном это пятна красного цвета с белой головкой по центру. Прыщики могут иметь желтоватый или белесый оттенок, еле возвышаясь над кожным покровом. Высыпания локализуются в основном на лбу, носу, подбородке, на ушах, в области грудной клетки, но в более сложных случаях могут быть на спине и других частях тела. Комедоны закрытого типа бывают немногочисленные, проявляясь в виде отдельных образований. Возможно их слияние в небольшие пятна. Важный момент состоит в отсутствии зуда и болевых ощущений. Гормональная сыпь у новорожденных сопровождается рядом характерных признаков:
- набухание молочных желез у мальчиков и девочек;
- отечность области мошонки у мальчиков;
- вульвовагинит или кровянистые выделения у девочек.
Когда следует обратиться к врачу
Гормональная сыпь не причисляется к разряду болезней. По своей сути она безопасна. Пройти может за несколько дней, но не во всех случаях. Бывает, что требуется 1,5-2 и даже 6 месяцев для полного очищения кожи от папул. В зависимости от состояния здоровья высыпания могут мигрировать и периодически обостряться. Как быстро и когда проходит гормональная сыпь у грудничков – это зависит от оперативности самовыведения эстрогенов из организма. Насторожить родителей должны отличающиеся внешние признаки трехнедельной сыпи, а также затяжной период излечения. Максимум до 1 года гормональный фон ребенка должен прийти в норму, а все проявления сойти на нет. Обратиться к педиатру или дерматологу в АО «Медицина» (клиника академика Ройтберга) в ЦАО необходимо, если сроки выздоровления превышены. Сыпь при гормональном сбое у детей старше года приравнивается уже к патологическим состояниям.
Как отличить от аллергии
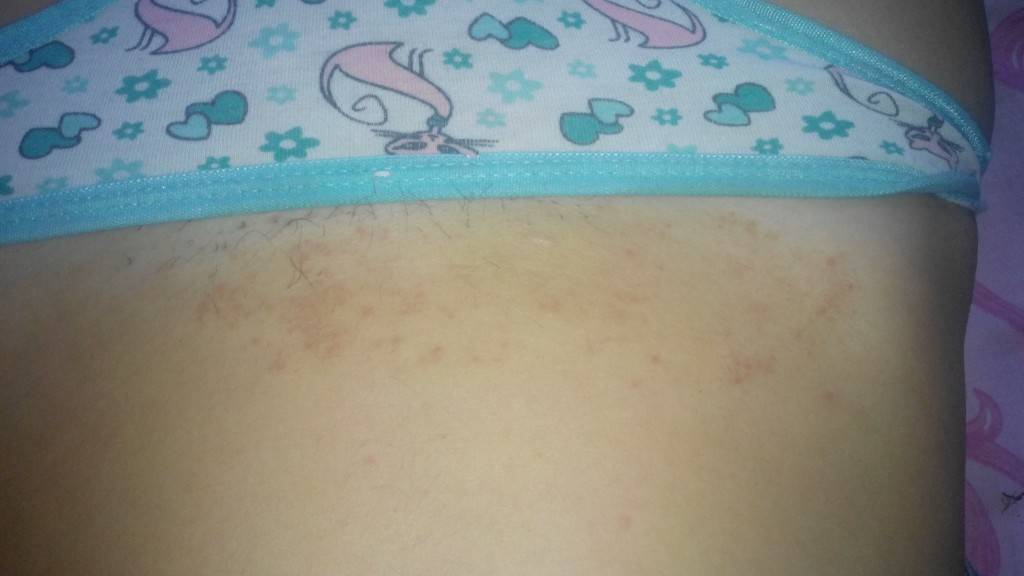
У детей аллергия бывает контактной и пищевой. Определить их можно по локализации и времени проявления. Контактная аллергия возникает на коже только в тех местах, где был контакт с раздражителем. Примером может быть подгузник. В местах контакта с его материалами по ножкам, в складках, на ягодицах, пояснице появляются высыпания без четких границ. Пятна красного цвета могут сливаться в обширные площади поражения. Для аллергии характерно также чувство зуда и соответственно беспокойство ребенка. К этому могут присоединиться насморк, конъюнктивит, капризность и др. Пищевая аллергия возникает в течение суток после употребления аллергенного продукта. Проявляется в виде шершавых пятен на щеках, напоминая нездоровый румянец. Гормональная сыпь у ребенка подобных проявлений не имеет.
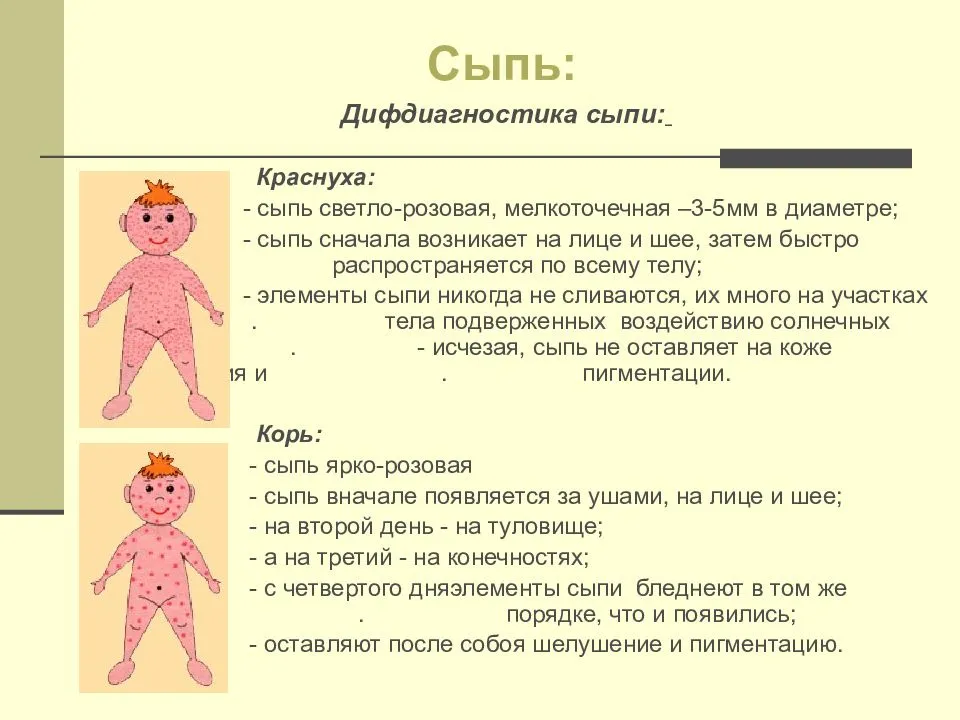
Как отличить от инфекции
Корь, розеола, ветряная оспа, краснуха, скарлатина – болезни, которыми лучше переболеть именно в детстве. Для каждой из них характерно определенное расположение высыпаний в сопровождении специфических симптомов. Гормональная угревая сыпь не имеет с этими заболеваниями ничего общего. Она протекает без изменения температуры тела, смены аппетита и режима сна. Инфекция охватывает большую площадь кожного покрова, может локализоваться в разных местах одновременно. Для инфекционных высыпаний характерно следующее:
- четкие границы поражений;
- сыпь не имеет вид закрытых комедонов (мелких жировиков);
- наблюдается присоединение температуры и плохое самочувствие.
Виды высыпаний
Различные детские заболевания проявляются первичными признаками в сочетании со вторичной симптоматикой. Первичное высыпание бывает разным
Немаловажной является быстрая реакция родителей и определение, какое формирование образовалось на детском теле:
- Бугорковая. Любая деталь подобного высыпания расположена глубоко в дерме, другими словами,сыпь не поверхностная. Полость отсутствует, наблюдается наличие небольшого выпячивания в виде бугорка, окрас кожи может измениться на красный или лиловый.
- Волдыри. Так люди называют практически любые формирования на кожных покровах. Однако в действительности волдырь является округлым образованием розового цвета, у которого отсутствует полость и содержимое. Настоящий волдырь недолговечный, он может просуществовать от пары минут до пары часов, затем исчезает бесследно. В качестве примера можно вспомнить ожог от крапивы.
- Папулёзные высыпания. Эта сыпь ещё носит название узелковая, так как папулы по внешнему виду схожи с узелками, которые отличаются по оттенку от нормального цвета кожных покровов. Папулёзная сыпь бывает поверхностной или глубинной, к тому же папулы могут исчезать бесследно.
- Везикулярные высыпания. Эта сыпь проявляется в виде пузырьков на кожных покровах. Внутри может находиться серозный бесцветный либо серозно-кровянистый жидкий секрет. Везикулы бывают одиночные или сливаются, образуя формирование с многочисленными камерами. Вскрывшиеся пузырьки оставляют эрозию на коже, по размеру она равна площади дна везикулы.
- Буллёзная. Этот вид высыпаний также проявляется в виде пузырьков, но в сравнении с везикулами булла обладает более внушительными размерами – минимум 5 мм в диаметре. Такие пузыри могут также, как и везикулы содержать серозное либо серозно-кровянистое жидкое содержимое.
- Пустулёзная. Пустулы – это гнойничковая сыпь. Она может быть поверхностной или располагаться глубоко в кожных покровах. Вскрытие поверхностных пустул проходит бесследно. Если же вскрываются средние и глубокие пустулы (фурункулы, карбункулы), возможно возникновение некрасивых рубцов и шрамов.
- Пятнообразные высыпания. Такая разновидность сыпи не проявляется на поверхности кожи, а характеризуется изменением оттенка на некоторых участках тела. Подобные высыпания бывают сосудистые или петехиальные.
- Розеола. Так называются высыпания, проявляющиеся при многих патологиях инфекционной природы. Все элементы сыпи розового либо умеренно-красноватого оттенка. Структура розеолы напоминает пятнышки. При растягивании кожи и надавливании на неё сыпь бледнеет и пропадает на некоторое время.
- Геморрагические высыпания. Эта разновидность сыпи проявляется в виде красных кровяных точек, образующихся в том месте, где лопнул сосуд. При растягивании кожных покровов геморрагия не пропадает.
Вторичная сыпь также бывает разной. Она проявляется в виде струпьев, которые сопровождаются преобразованием элементов первичных высыпаний (обычно пузырьковых либо гнойничковых) в корочки после вскрытия. Также нередко наблюдается развития в качестве вторичных проявлений трещин, эрозий, отслоений эпителиальных клеток, ссадин, рубцов и язв.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
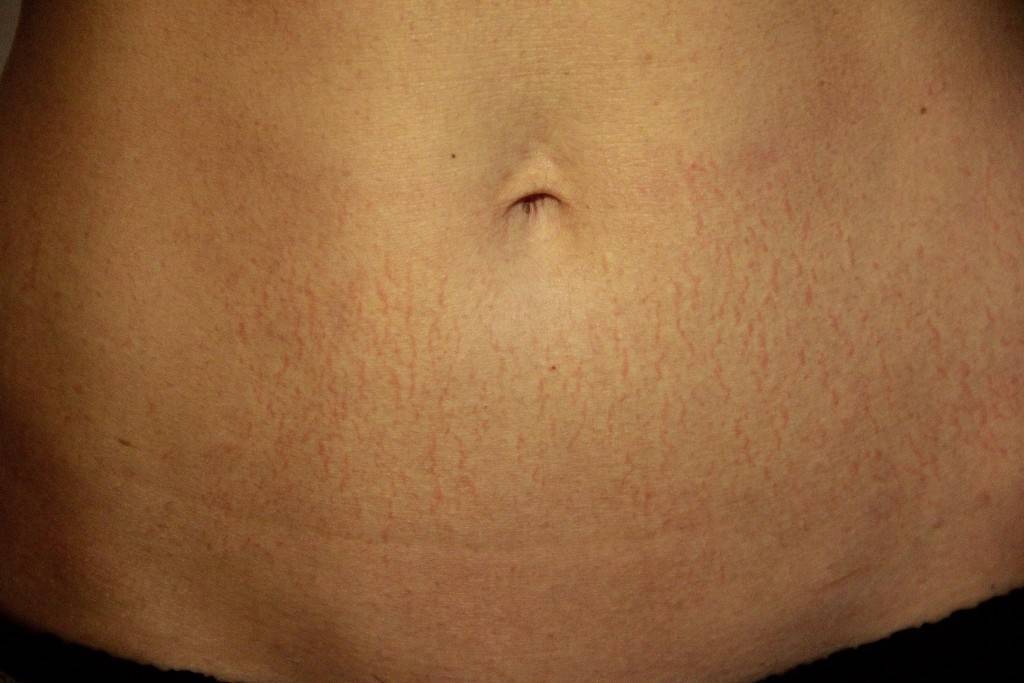
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» – асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Сопутствующие симптомы
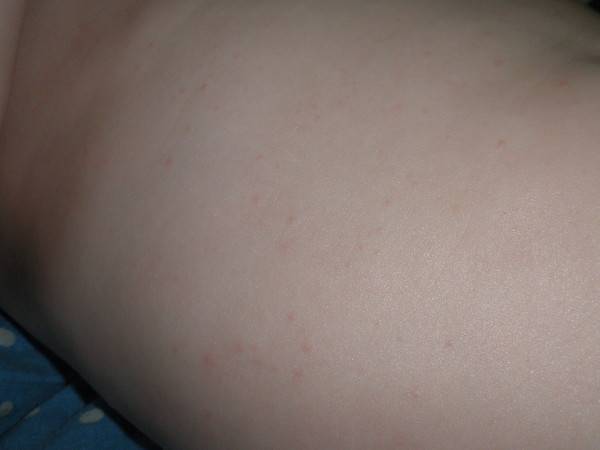
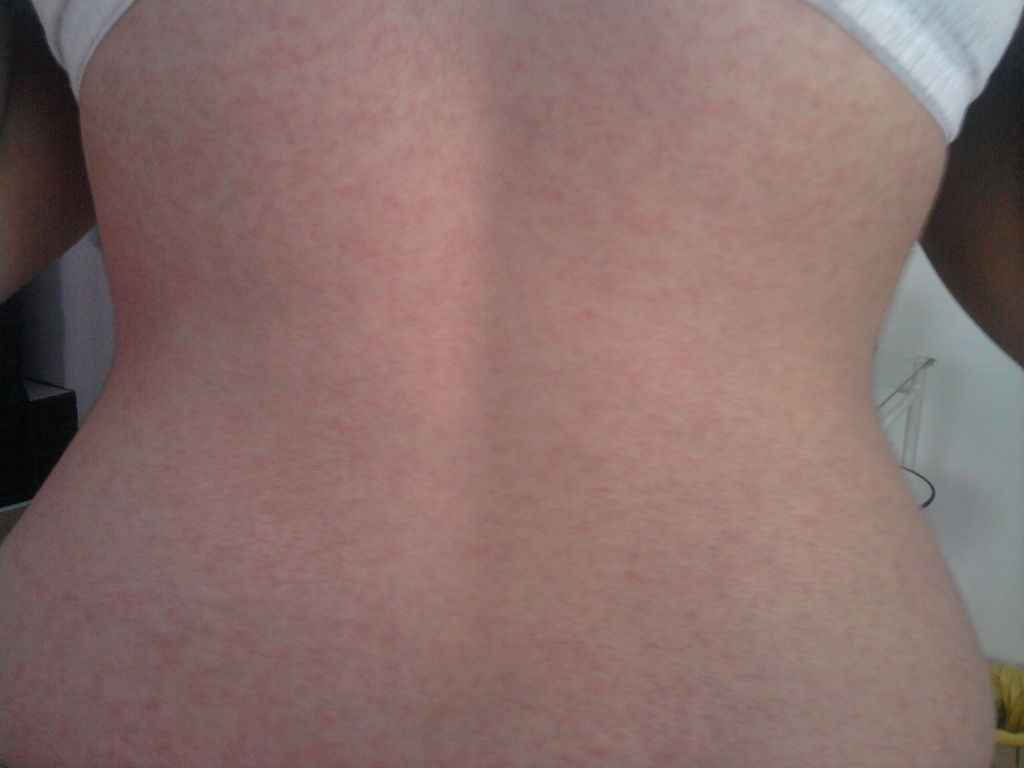
Вместе с сыпью на животе и спине может возникать и ряд других явлений. Перечислим самые частые:
- Сыпь на теле может мокнуть, появляются пузырьки.
- Кожа в местах заражения начла шелушиться и стала сухой.
- Сыпью покрыт не только живот, но и другие участки тела: ноги, руки, грудь, лицо, спина.
- Иногда при некоторых высыпаниях отмечаются повышенное слезотечение, светобоязнь.
- На некоторых участках появляются гнойнички.
- Иногда проявляется общая слабость, ухудшается состояние ребенка.
- При некоторой сыпи, сопровождающаяся каким-то заболеванием, может повыситься температура тела.
- Возможны озноб и лихорадка.
- Иногда могут появляться проблемы в функционирования пищеварительного тракта: диарея, рвота и тошнота.
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Причины
Группа энтеровирусов очень разнообразна. Они распространены повсеместно: в воде и земле, продуктах питания и организмах людей и животных, в фекалиях (сохраняют жизнеспособность до 6 месяцев). Они устойчивы к факторам внешней среды и химическому воздействию ряда средств, но погибают при температуре выше 50 градусов, высушивании, воздействии формальдегида и хлора. Вспышки заболевания характерны для тёплого времени года.
Основные пути заражения:
- фекально-оральный;
- контактно-бытовой;
- воздушно-капельный;
- вертикальный (от беременной к плоду);
- водный (известны случаи заражения даже через бутилированную воду).
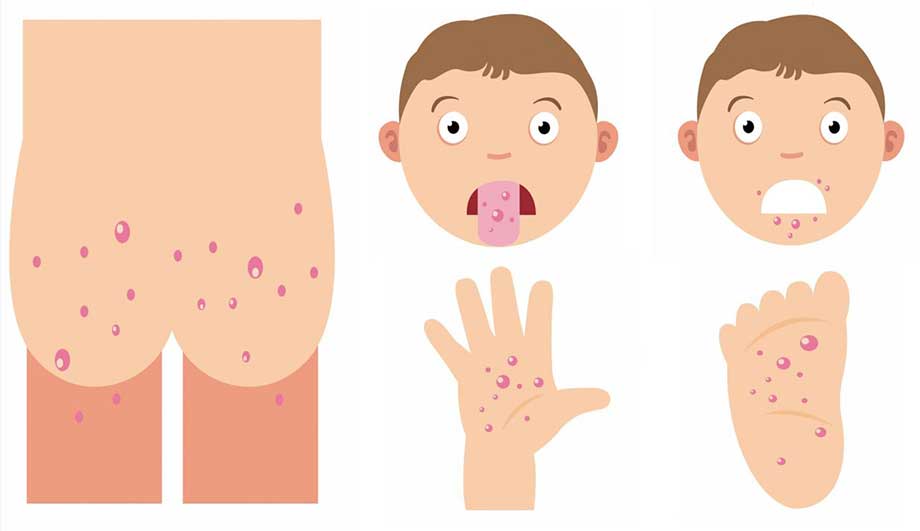
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.