Препарат Креон® при муковисцидозе
Узнать больше
Креон – ферментный препарат, разработанный специально для поддержания пищеварения и широко применяющийся при муковисцидозе1. Креон
– единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер2. Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах3,4,5. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Благодаря минимикросферам Креон равномерно перемешивается с пищей в желудке и одновременно с каждой ее порцией попадает в кишечник, где уже происходит ключевой этап пищеварения и усвоения питательных веществ6. Креон разрешен детям с рождения, его капсулы удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком, подбирая индивидуальную дозу6.
Также в линейке Креон есть специальная форма –
Креон Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон Микро можно прочитать здесь.
Виды дифтерии
Патологический процесс классифицируется по степени тяжести и локализации поражения. В 9 случаях из 10 дифтерия поражает верхние дыхательные пути, чаще всего страдает глотка. Намного реже диагностируются случаи развития дифтерии носа, половых органов, кожных покровов. Крайне редко отмечается развитие дифтерии глаза. Наглядно ознакомиться в разновидностями болезни можно на фото к статье.
Заболевание носа
В большинстве случаев дифтерия носа развивается параллельно с аналогичным заболеванием ротоглотки. Признаки интоксикации при этой форме дифтерии незначительны, отмечается повышение температуры тела пациента в пределах одного градуса. Данный вид дифтерии сопровождается следующими признаками:
- отечность подкожной клетчатки шеи и щек (при токсической форме патологического процесса);
- пленчатые налеты в носовой полости;
- появление мокнущих участков в области лба, щек и крыльев носа, которые со временем преобразуются в засохшие корочки;
- кровянисто-гнойное или серозно-гнойное отделяемое из носа.
Дифтерия зева
Патологический процесс в области зева развивается у большинства детей, заразившихся дифтерией. У малышей, которые прошли иммунизацию, болезнь протекает в легкой форме, без осложнений. Как правило, спустя 7-9 дней с момента проявления первых симптомов при адекватном лечении ребенок полностью выздоравливает.
При системном воздействии экзотоксина, попадающего в организм непривитого пациента, и отсутствии своевременной медицинской помощи, через неделю после начала болезни она может переходить в более тяжелую токсическую форму. В любом случае для дифтерии зева характерен комплекс признаков, которые позволяют быстро дифференцировать ее от других заболеваний:
- увеличенные шейные лимфоузлы;
- пленчатый налет белого цвета на миндалинах (спустя трое суток пленка меняет оттенок на серо-желтый или серый);
- миндалины краснеют и отекают;
- незначительное повышение температуры тела.
Переход заболевания в токсическую форму характеризуется резким ухудшением состояния пациента. Это объясняется сильной интоксикацией организма вследствие интенсивной жизнедеятельности возбудителей заболевания.
Для токсической формы дифтерии зева у ребенка характерна следующая специфическая симптоматика:
- болезненность шейных лимфоузлов, которые сильно увеличиваются;
- отечность подкожной клетчатки в шейной области, иногда – в районе грудной клетки;
- распространение налета на все ткани носоглотки;
- отечность миндалин, мягкого и твердого неба;
- гнусавость голоса;
- боли в животе;
- многократная рвота;
- ксеротомия;
- бледность кожных покровов;
- апатия;
- сонливость;
- сильные головные боли;
- жар до 41 градуса.
Инфекция гортани (дифтерийный круп)
Дифтерия гортани также является распространенной формой патологии, поражающей детей в возрасте от 8 до 10 лет.
Осиплый голос, афония, характерный отрывистый кашель – это основные признаки, по которым можно заподозрить развитие этого заболевания у детей.
Патологический процесс в гортани развивается постепенно, специалисты выделяют три стадии заболевания:
- кашель, сиплый голос, повышенная температура 37 градусов;
- стенотическая стадия – развивается спустя 1-2 суток с момента появления первых симптомов, характеризуется отечностью слизистых оболочек, появляется стеноз гортани, на поверхности слизистой формируется характерная дифтерийная пленка;
- асфиксия – у пациента проявляется сонливость, он становится слабым и вялым, отмечается усиленное потоотделение и учащенное сердцебиение, высок риск летального исхода.
Другие разновидности дифтерии
В некоторых случаях дифтерия поражает кожные покровы, половые органы, глаза пациента. Если патология развивается на коже, на ней появляется налет грязно-серого оттенка, отмечается гиперемия, любые повреждения (даже мелкие царапины) заживают очень долго. Заболевание глаз по симптомам похоже на конъюнктивит с образованием серых пленок на конъюнктиве.
Причины
Выделяют следующие причины развития одышки:
- кардиологические нарушения (врожденные/приобретенные пороки сердца, кардиомиопатии, новообразования, гидроперикард);
- заболевания верхних дыхательных путей (брахиоцефальный синдром, коллапс трахеи, паралич гортани, инородное тело, инфекция);
- заболевания нижних дыхательных путей и легких (инфекция, опухоль, дирофилляриоз);
- патологии плеврального пространства (гидроторакс при кардиопатологиях, новообразованиях, инфекция);
- заболевания грудной клетки/мышечные патологии (травма, токсическое, инфекционное повреждение);
- другие патологические состояния.
Следует отметить, что множество различных заболеваний, не имеющих отношения к нарушению работы сердца и дыхательных путей, также сопровождаются одышкой. Так, например, увеличение в объеме брюшной полости и возникающее при этом избыточное давление на диафрагму приводит к тому, что собака начинает чаще дышать, чтобы обеспечить доставку кислорода к легким. Поэтому скопление жидкости в брюшной полости (асцит), или расширение желудка приводят к увеличению частоты дыхания.
Метаболические нарушения (диабетический кетоацидоз, повышенная температура тела, анемия) – все это также может обусловливать возникновение одышки.
При выраженном болевом синдроме собака также может часто дышать, при этом может быть достаточно сложно обнаружить другие признаки того, что у собаки что-то болит.
Одышка всегда патологический синдром, при физической нагрузке у здоровой собаки будет учащенное дыхание, но не затрудненное. В некоторых случаях одышка может быть симптомом ургентного, то есть жизнеугрожающего состояния, когда помощь собаке необходима срочно, в течение ближайших часов.
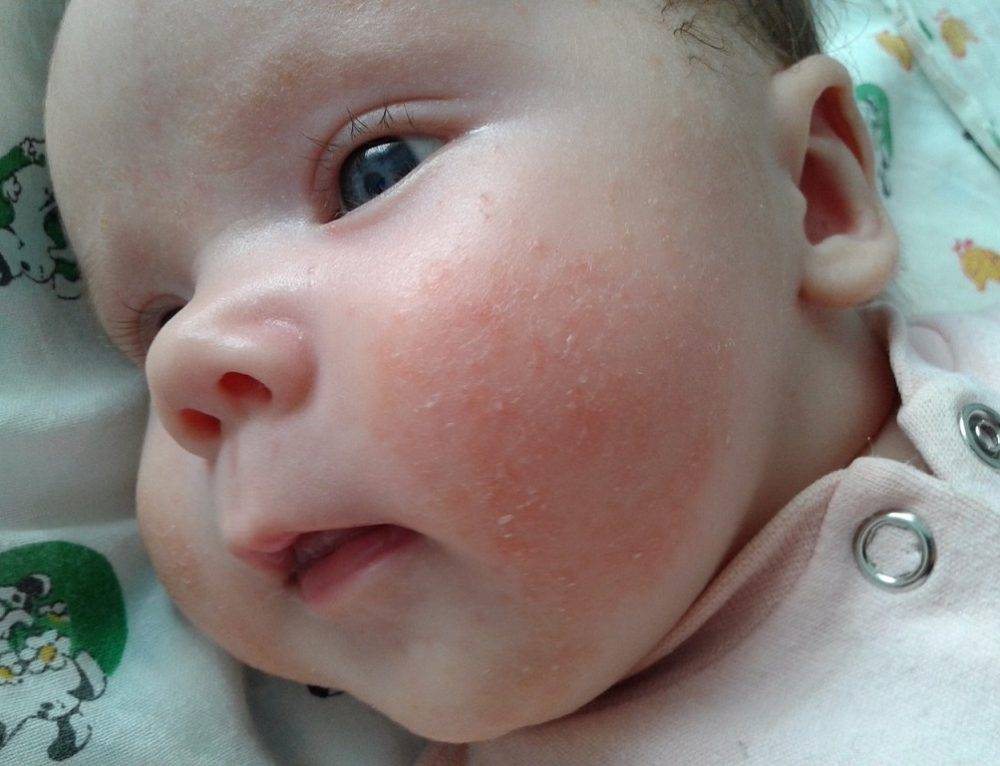
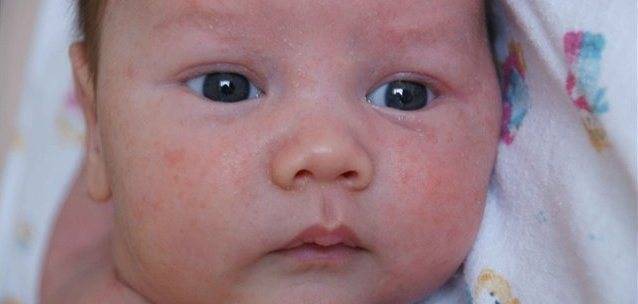
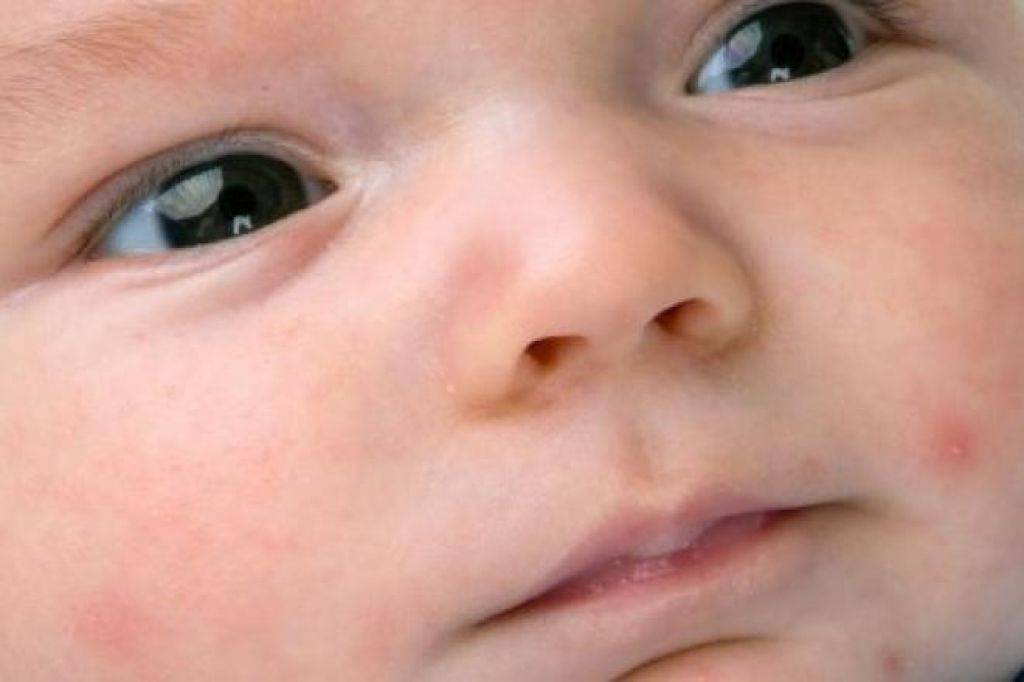
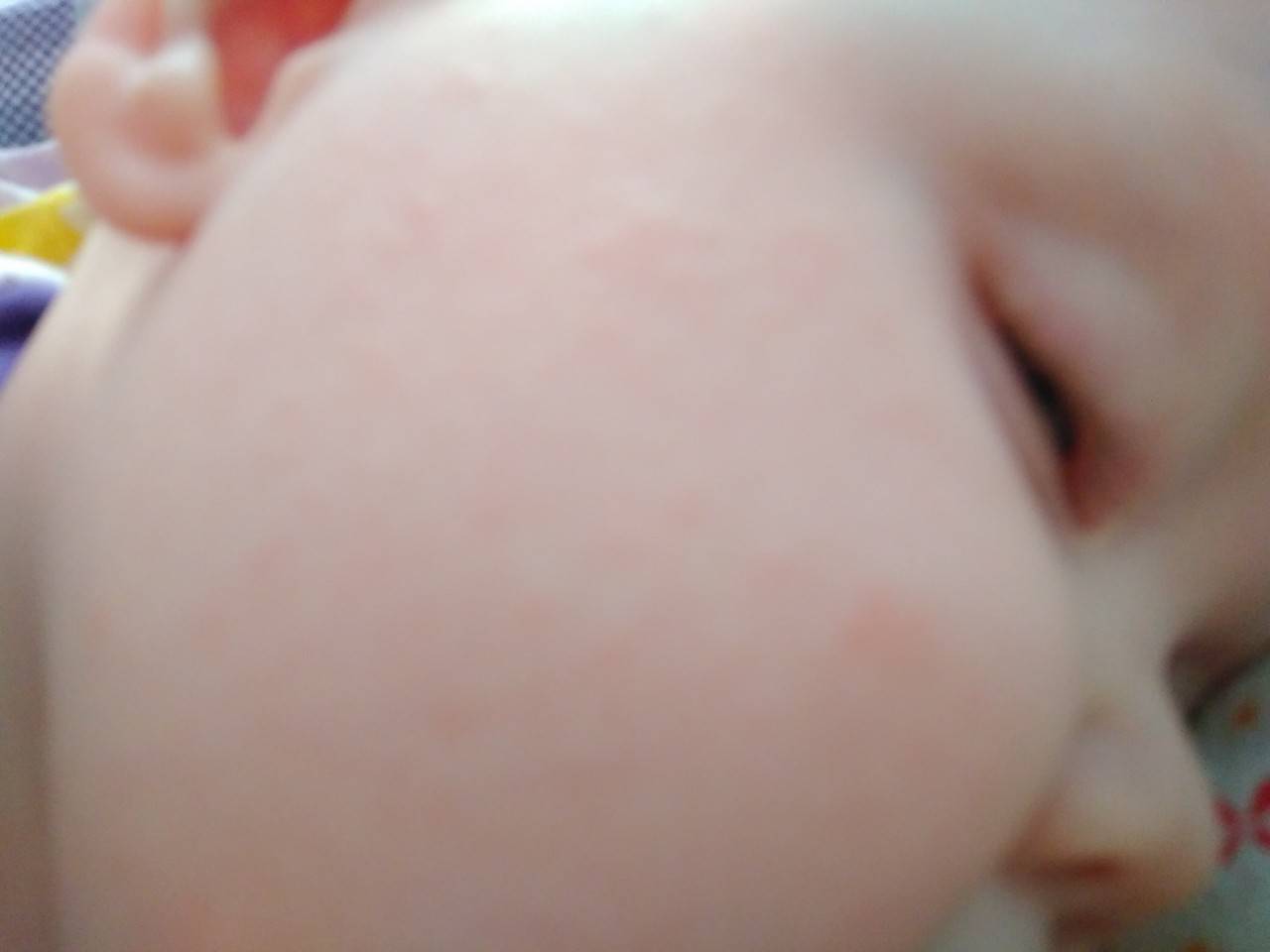
Аллергическая сыпь у новорожденного
Аллергия у грудничка – это неблагоприятный иммунный ответ детского организма на потенциально опасное вещество. Чаще всего аллергическая сыпь возникает на фоне употребления кормящей мамой продуктов, способных выступать раздражителем. В эту группу входят:
- коровье молоко;
- соевый и яичный белок;
- рыба;
- клубника;
- орехи.
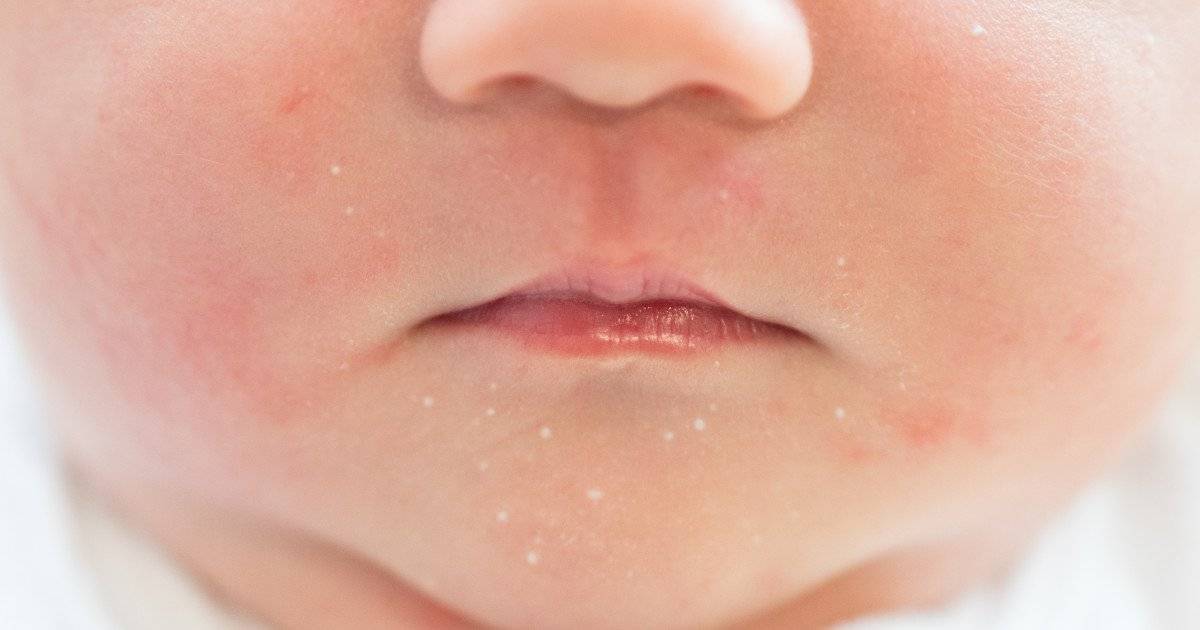
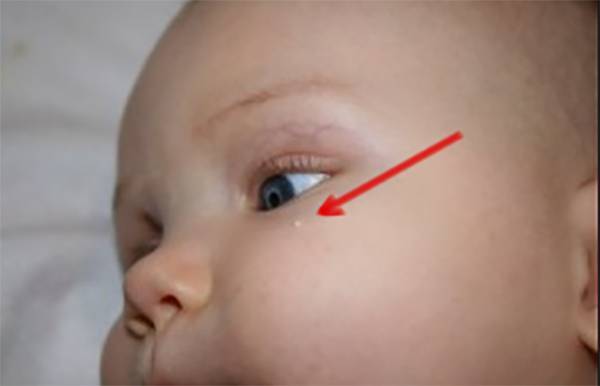
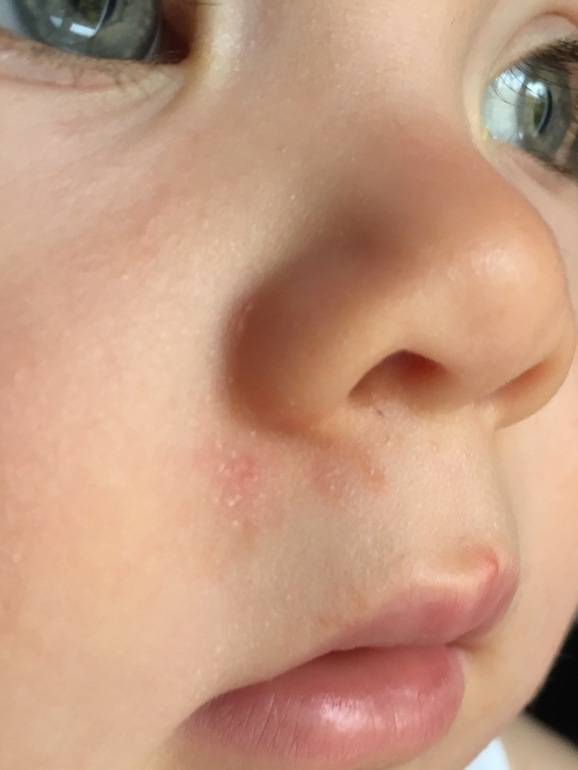
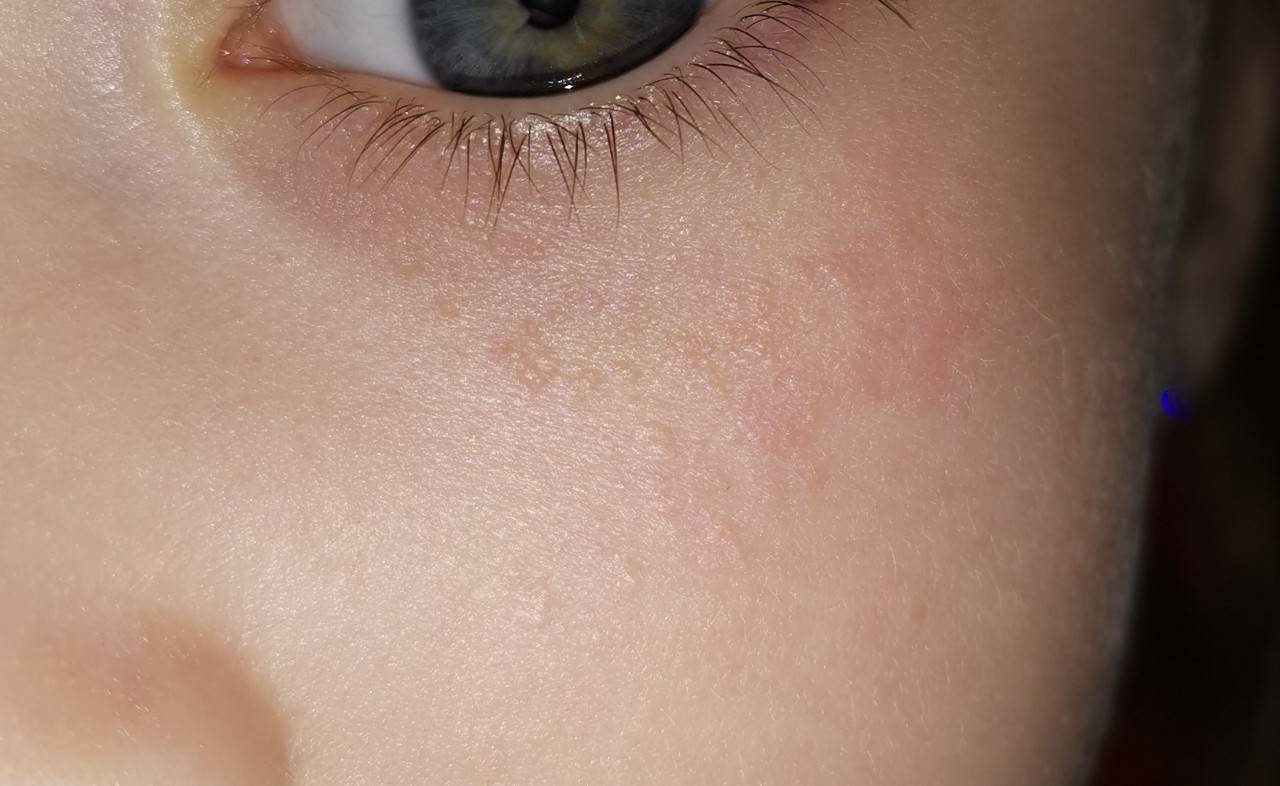
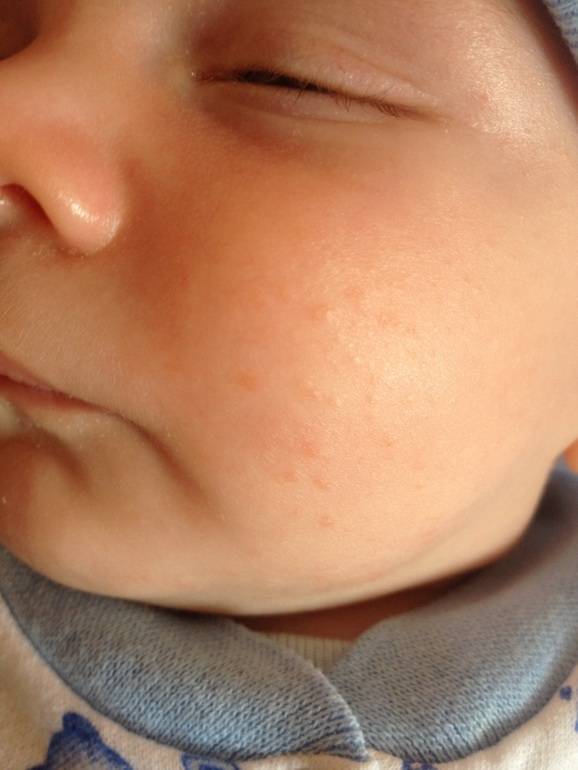
Первым признаком развивающейся аллергической сыпи является шелушение. Патологические очаги с пересушенной кожей на лице новорожденного формируются симметрично, локализуются на щеках и на лбу.
Обратиться к врачу необходимо в том случае, если появление высыпаний сказывается на общем состоянии малыша. Раздражительность, беспокойный сон, нарушения со стороны желудочно-кишечного тракта, лихорадка и рвота – опасные симптомы, которые следует немедленно купировать под наблюдением педиатра.
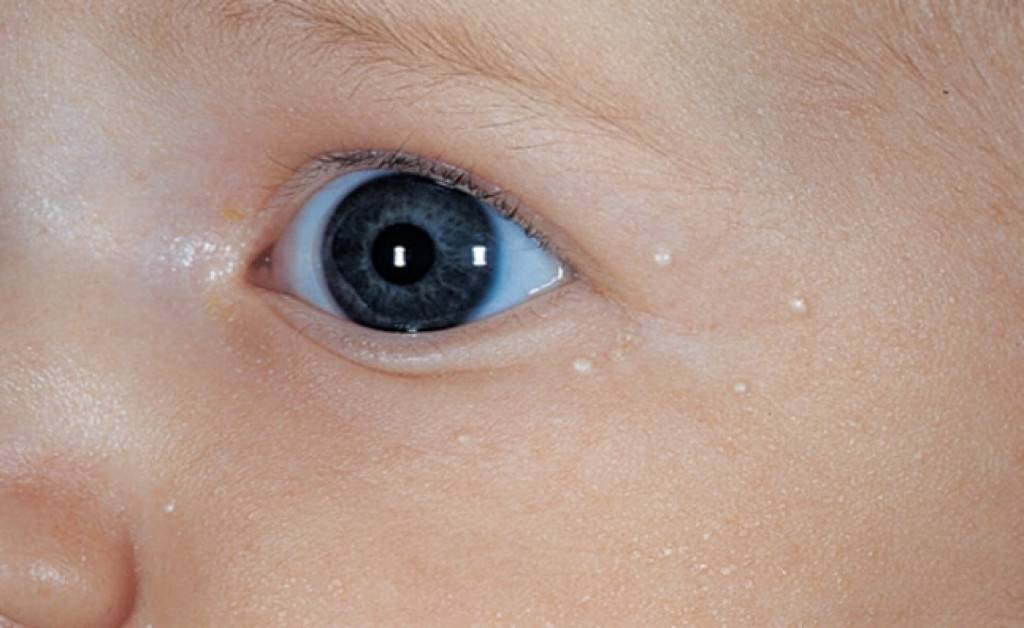
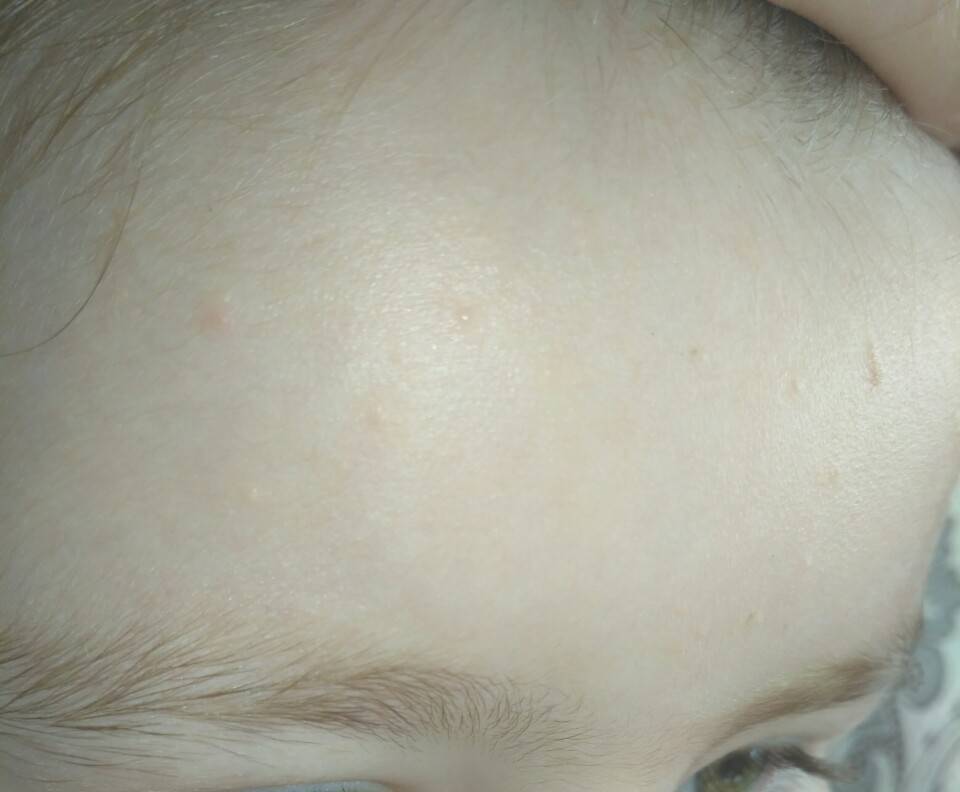
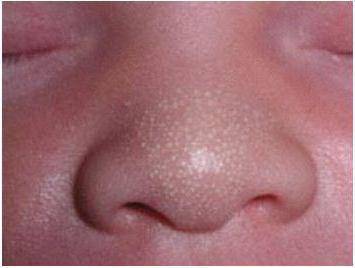
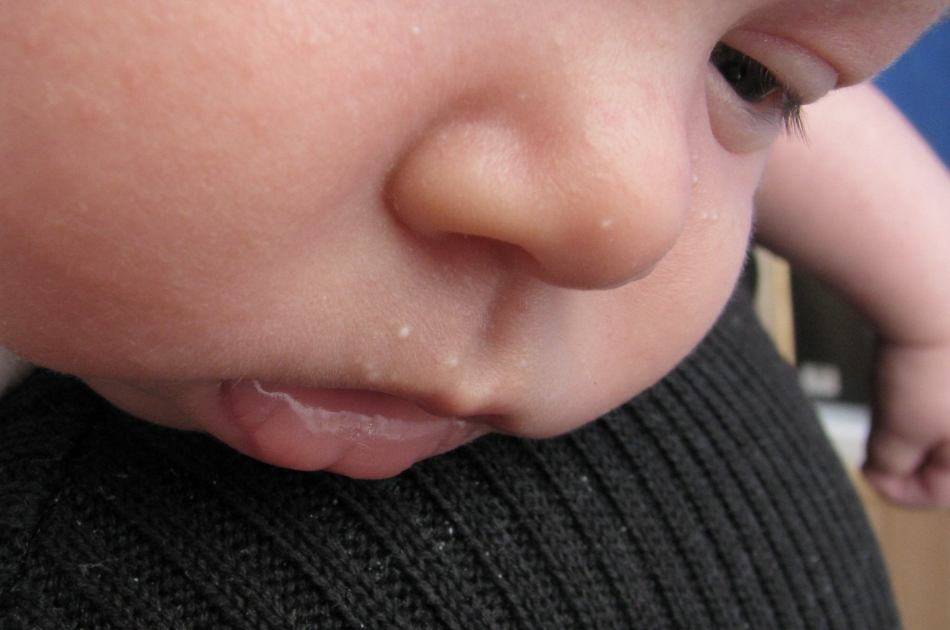
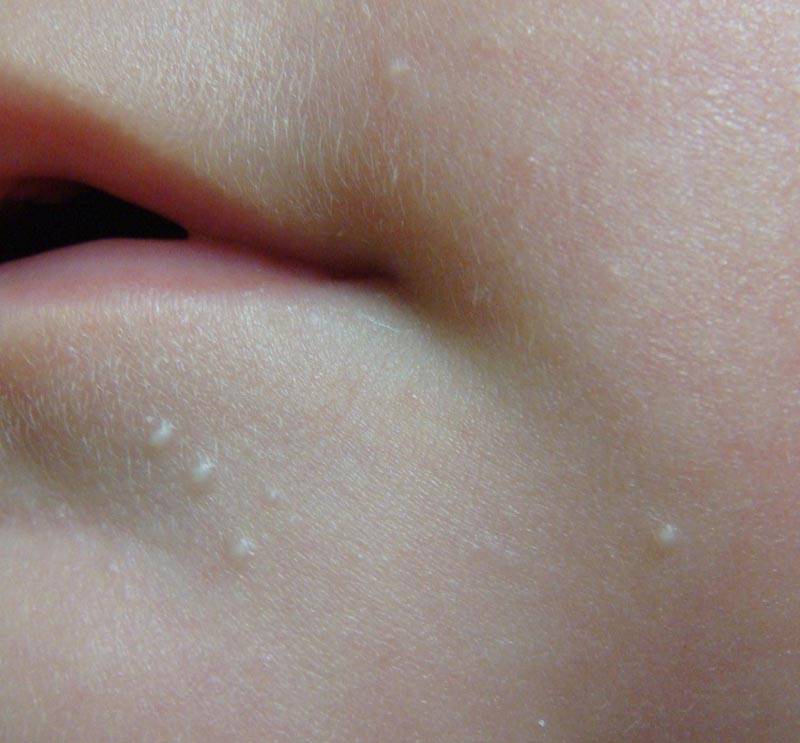
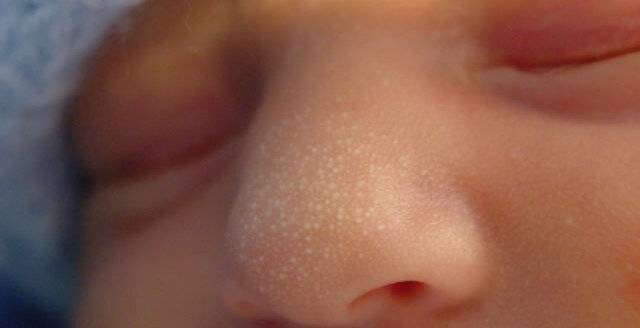
Белые пятна на коже – авитаминоз
Белые точки на коже подобно акне может быть признаком недостатка незаменимых жирных кислот и витаминов А и D. Они появляются в основном на лице, руках, бедрах и ягодицах.
В этих случаях важно исключить насыщенные жиры и обогатить рацион полезными жирами, употребляя в пищу:
- лосось;
- сардины;
- орехи;
- семена.
Кроме того, необходимо потреблять как можно больше зеленых овощей, богатых бета-каротином (морковь, спаржа, абрикосы, брокколи, перец и т. д.). Они основной источник витамина А. Для обеспечения организма витамином D следует принимать солнечные ванны в течение десяти минут в день.
Медицине также известен тип анемии, возникающей из-за дефицита витамина B12, — злокачественная анемия. Всасывание витамина B12 происходит в подвздошной кишке (задней части тонкой кишки), но сначала его необходимо объединить с белком (фактор Касла), вырабатываемым в желудке.
В том случае, если желудок не вырабатывает необходимый белок, то это может привести к образованию на теле белых пятен. Диагноз устанавливается на основе:
- анализа крови;
- исследования желудка – гастроскопия и биопсия;
- теста Шиллинга – измерение абсорбции после приема радиоактивного витамина B12 и необходимого белка.
В курс лечения входят инъекции витамина B12.
Белые пятна на коже – витилиго
Витилиго – кожное заболевание. Симптом его – белые пятна на теле, особенно на голенях, возникающие из-за потери пигмента кожи и исчезновение меланоцитов (пигментных клеток эпителия). Сопровождается зудом на ранней стадии.
Выделяют три различных типа витилиго:
- Локализованное витилиго – поражает небольшой участок кожи и встречается в 2% случаев.
- Генерализованное витилиго – поражает несколько областей, таких как лицо и шея, туловище и конечности, и встречается в 90% случаев.
- Универсальное витилиго – поражает более 80% кожи и встречается в 8% случаев.
Обычно это безвредно, но может сопутствовать другим заболеваниям, таким как:
- заболевание щитовидной железы;
- диабет;
- злокачественная анемия – из-за дефицита витамина B12;
- очаговая алопеция – внезапное появление одной или нескольких округлых, четко разграниченных областей без волос;
- болезнь Аддисона;
- псориаз;
- злокачественная меланома – в данном случае это хороший знак, поскольку свидетельствует об успехе терапии.
Белые пятна на коже могут иметь размер от нескольких миллиметров до нескольких сантиметров. Позже пятна сливаются и могут занимать большие площади, при этом зуд исчезает.
Это происходит примерно в возрасте 20 лет, и у 30% пациентов витилиго присутствует в семейном анамнезе
Когда дело доходит до лечения, важно избегать пребывания на солнце
В настоящее время наиболее успешной терапией является метод физиотерапии – применение ультрафиолетовых лучей. Могут быть полезны кремы с кортикостероидами и синтетические препараты витамина D.
Разновидности пятен
Пятна на языке у ребенка могут быть разными, как по форме, так и по цвету. В зависимости от этого все пятнышки на слизистой язычка можно разделить на несколько групп.
Географический язык
В этом случае слизистая очень напоминает карту стран и континентов. Такое изменение может наблюдаться у детей всех возрастов, в том числе и новорожденных. Язычок выглядит неоднородным, на нем есть участки небольших залысин, которые соединяются между собой. Подобный вид слизистой наблюдается при таких патологиях:
При заболеваниях гормонального характера;
При глистной инвазии;
При болезнях пищеварительной системы.
Пятнышки при географическом языке могут быть разной формы и размера. Во многих случаях они вообще не являются признаком заболевания, и опасности для ребенка не несут.
Белые пятна
Белые пятнышки на слизистой в большинстве случаев вызваны грибками. В народе такая патология называется молочницей. Кандидоз развивается на фоне ослабленного иммунитета у детей разных возрастов. Такие пятна имеют творожистый вид, они могут покрывать не только поверхность язычка, но также щеки и небо. При грибковом поражении полости рта ребенок не может нормально кушать, он становится капризным и беспокойным.
В качестве первой помощи ротовую полость ребенка обрабатывают содовым раствором. Готовят такой раствор из расчета – 1 чайная ложка соды на стакан кипяченой воды.
Красные пятна
Такие пятнышки почти всегда свидетельствуют о воспалительном или инфекционном заболевании ротовой полости. Причиной пятен красного цвета может быть глоссит, стоматит, герпес и бактериальный дерматоз. Причиной такого явления может стать аллергическая реакция и употребление продуктов красного цвета.
Довольно часто появление таких пятен сопровождается болью и чувством жжения в языке. Из-за болевых ощущений ребенок может отказываться от приема пищи и капризничать. Иногда повышается температура тела.
В зависимости от причины могут назначаться антимикотические средства, антибиотики и противовирусные препараты. Участки воспаления рекомендуется обрабатывать антисептическими растворами типа Мирамистина или Фурацилина.
Темные пятна
Часто появляются на языке после потребления некоторых продуктов питания. Опасности они не несут и исчезают после полоскания ротовой полости или чистки языка щеткой.
Черные пятнышки могут появляться в результате продолжительного лечения антибактериальными препаратами. В этом случае лечение сводится к нормализации микрофлоры пищеварительных органов.
Очень редкой причиной темных пятен становятся глубокие дистрофические процессы, когда отмирают участки слизистой оболочки. Это состояние требует срочной помощи врача.
Желтые пятна
Возникают при проблемах с пищеварительным трактом у ребенка. Такие пятнышки плотно покрывают основание языка и остальную его поверхность. Налет состоит из отмершего эпителия и плохо поддается удалению. Такое явление почти всегда сопровождается неприятным запахом изо рта.
Для устранения проблемы следует пройти обследование и пролечить заболевания пищеварительного тракта. После лечения желтый налет быстро исчезает.
Синие пятна
Пятнышки синего цвета на язычке детей наблюдаются крайне редко. Они говорят о проблемах с сердечно-сосудистой системой. Чтобы устранить такое явление иногда необходимо просто нормализовать циркуляцию крови в сосудах.
Причиной синих пятнышек может стать гемангиома. В этом случае пятно чаще всего одно. Лечение в таком случае всегда хирургическое.
Другие пятна
В норме язык покрыт множеством вкусовых сосочков, которые придают слизистой бархатистый вид. При травмах языка, ожогах и некоторых воспалительных болезнях вкусовые сосочки отмирают, образовывая гладкие участки розового цвета.
Такие пятнышки не доставляют малышу дискомфорта, у него может лишь немного измениться вкус. Лечению такое состояние не поддается, так как вкусовые сосочки не восстанавливаются.
Увидев на язычке ребенка разные пятнышки, не стоит впадать в панику, но и оставлять без внимания такое явление нельзя. Кроху следует показать врачу, который правильно поставит диагноз и при необходимости назначит лечение.
Разновидности родинок
В первую очередь все родинки разделяют на эпидермальные и дермальные.
Рассмотрим сначала эпидермальные разновидности невусов. Такие родинки поверхностного слоя эпидермиса в свою очередь разделяются на специфические и неспецифические.
Неспецифические родинки разделяются на:
- Пограничный невус – это родинка, с которой человек может появиться на свет, а может такое пятно и появиться в любом возрасте. Чаще всего такие родинки бывают на руках (ладошках), ногах (ступнях) и даже на половых органах. Визуально они выглядят как пятно, или папула. Цвет такого пятна однородный: может варьироваться от разных оттенков коричневого и до черного. Размер таких пятен обычно не превышает 1-2 см.
- Интрадермальный невус это самый часто встречающийся вид родинок. Визуально они напоминают полусферу, которая как бы немножко возвышается над поверхностью кожных покровов. Располагаться такие родинки могут на любых участках кожи, диаметр обычно не превышает 1 см. Цвет такого невуса также всегда однородный, либо разные оттенки коричневого, либо черный. Такие родинки при малейшей попытке травмирования кровоточат и могут уменьшаться в размерах.
- Сложный невус это переходная форма врожденного невуса, которая визуально имеет вид папулы, или группы папул. Определенного места размещения сложные родинки не имеют.
Специфические невусы бывают:
- Невус эпителиоидный – представляет собой доброкачественное образование, чаще они бывают одиночными, не реже встречаются и множественные образования такого типа. Чаще всего появляются на ногах и на лице. В размерах такие родинки достигают 1-2 см, легко травмируются, и могут спонтанно исчезать.
- Родинка из баллонообразующих клеток. Это самая редкая разновидность невусов. Визуально представлены в форме пятна, или папулы. Главной характерной особенностью таких родинок является их окрас. Это коричневая родинка с желтым ободком по краях.
- Родинка Сеттона представляет собой невус, окружен обесцвеченной кожей. Бывает как единичным, так и множественным. Чаще всего такие родинки появляются у лиц с витилиго, или другого рода аутоиммунными патологиями в организме. Могут спонтанно исчезнуть сами по себе.
Дермальные разновидности родинок бывают:
- Монгольское пятно – это родинка довольно внушительных размеров (6-10 см.) у новорожденных Места локализации – область крестца, или ягодиц, или бедер.
- Невус Ота это разновидность кожного дефекта, единичного, или множественного характера темно-синего цвета. Располагаются преимущественно на лице, в области глаз, носа, щек. Бывают также на слизистых оболочках носа, ротовой полости и даже глаз.
- Невус Ито визуально такой же как и предыдущая разновидность, только место локализации таких родинок – шея, лопатки, надключичная область.
- Голубой невус это плотный и гладкий узелок, который лишен роста волос. В размерах варьируется от 1 до 3 см. Окрас может быть серый, или черный.
Кроме дермальных и эпидермальных бывают родинки смешанного типа. Они в свою очередь разделяются на комбинированные (которые совмещают в себе характеристики нескольких невусов), врожденные. Врожденные невусы могут быть как четкой, так и размытой формы. Они схожие с приобретенными и главная их особенность это довольно большие размеры: могут быть и 1 см, а могут занимать всю поверхность конечности, шеи, или туловища. Отличительная черта врожденных родинок – неспособность к спонтанному исчезновению.
Самыми опасными являются невусы меланоцитарного происхождения. Это родинки, которые чаще всего преобразуются в злокачественную опухоль.
Такие родинки называются диспластическими (атипическими ) невусами. Такого рода родинки не бывают врожденными и носят исключительно приобретенный характер. Это одиночное, или множественное пятно, которое может быть как круглой, так и овальной неправильной формы. Отличительная черта такой родинки именно неровные края с акцентом в центре в виде папулы.
Цвет такого невуса также неоднородный: это могут быть разнообразные варианты коричневого, рыжего, розового и даже красного цветов. Размеры такого невуса также довольно внушительны. Такое образование редко бывает меньше 6 мм. Располагаться такие родинки могут на любой кожной поверхности туловище, реже они появляются в области лица.
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка
Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Отек Квинке у детей
Наиболее часто приступы случаются у детей с крапивницей. Педиатры связывают отек с поллинозом, бронхиальной астмой, атопическим дерматитом.
Важно! Это опасное состояние, которое в четверти случаев провоцирует отек гортани. Прогноз обычно благоприятный, плохим он становится при частых рецидивах и присоединенном отеке внутренних органов и гортани
Последствиями могут быть анафилактический шок, спазм бронхов
Прогноз обычно благоприятный, плохим он становится при частых рецидивах и присоединенном отеке внутренних органов и гортани. Последствиями могут быть анафилактический шок, спазм бронхов.
Для профилактики в некоторых случаях проводится вакцинация. Ее необходимость определяется индивидуально. Клинические рекомендации для родителей: обеспечить ребенку низкоаллергенный рацион, прием антигистаминов с периодичностью, рекомендованной врачом, минимальный контакт с аллергеном или его отсутствие.
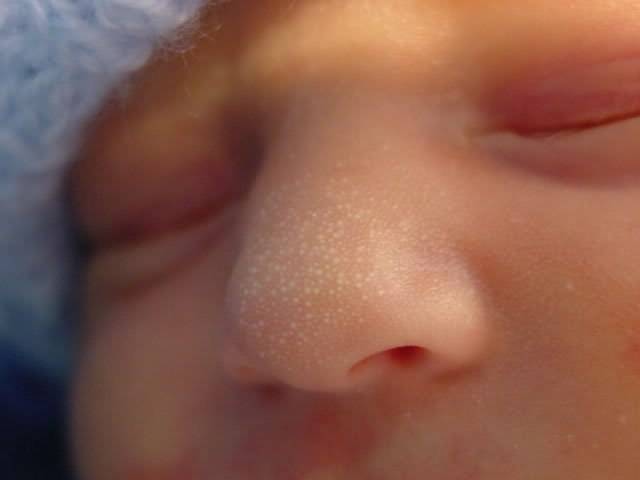
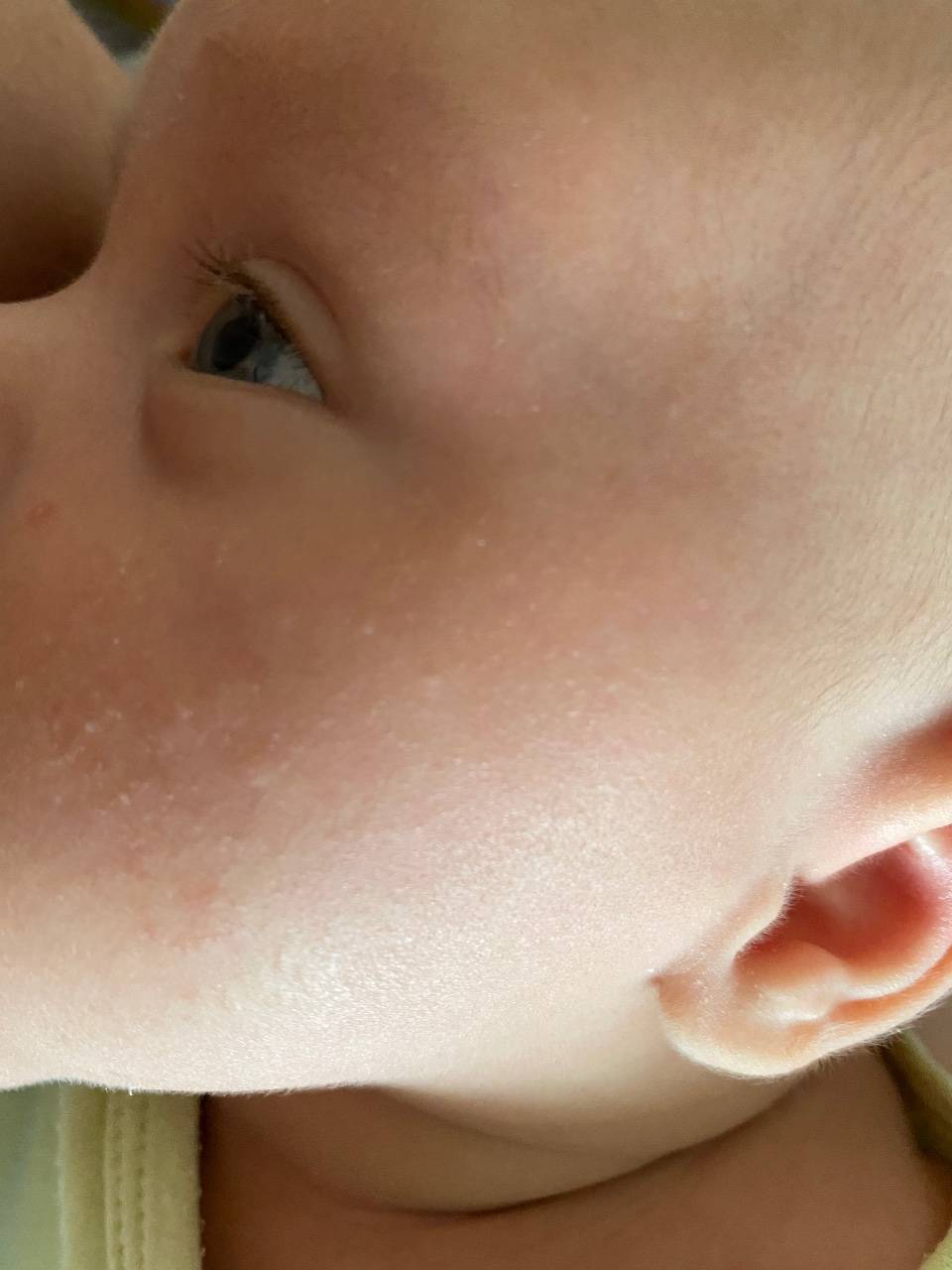
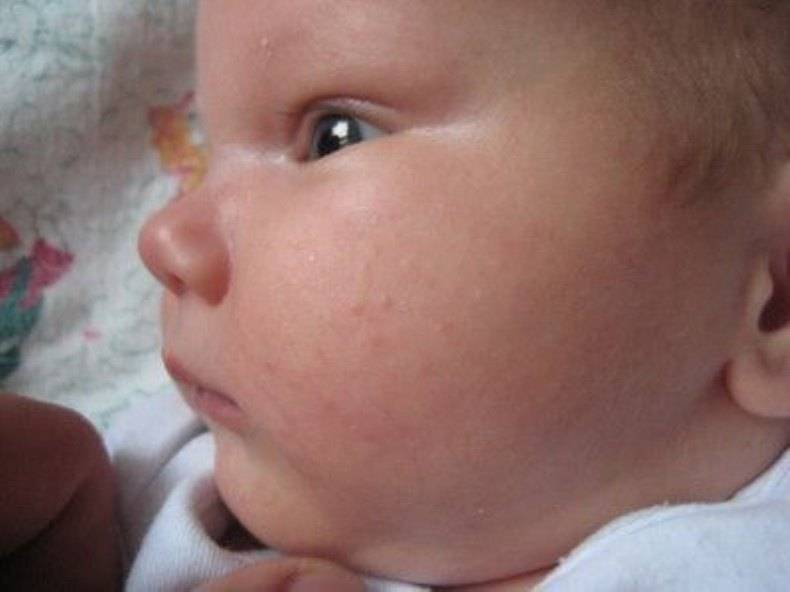
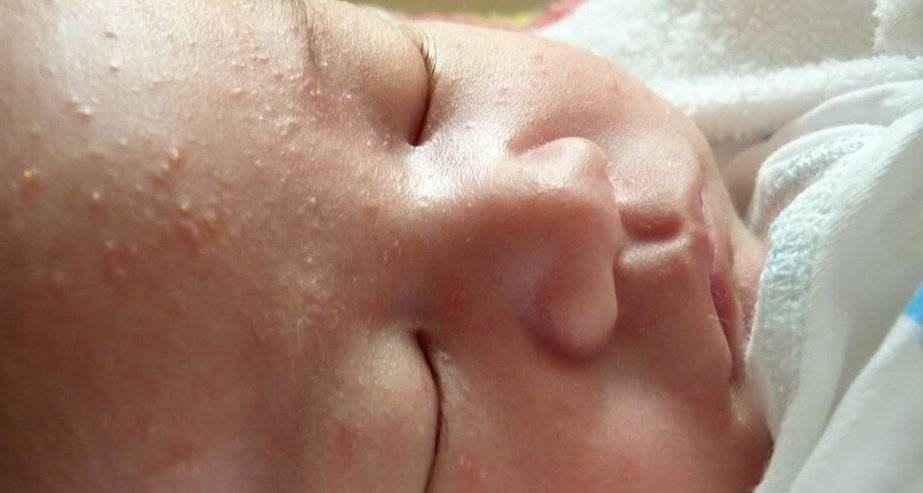
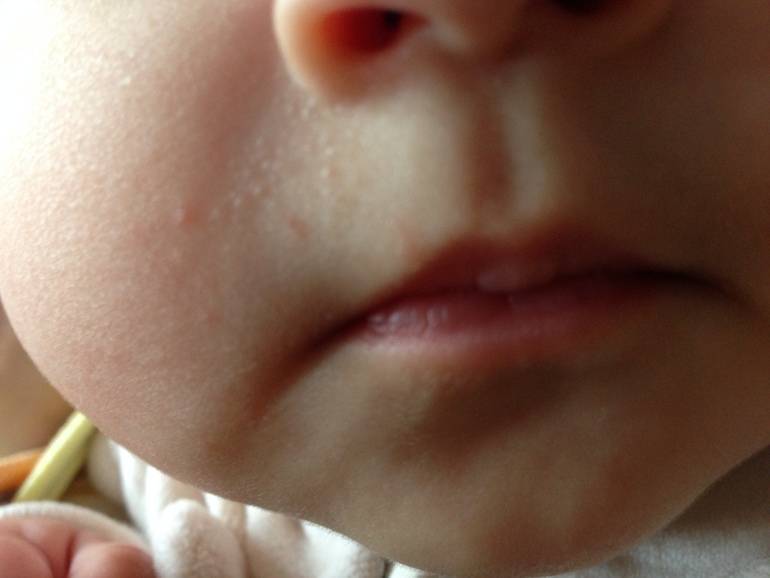
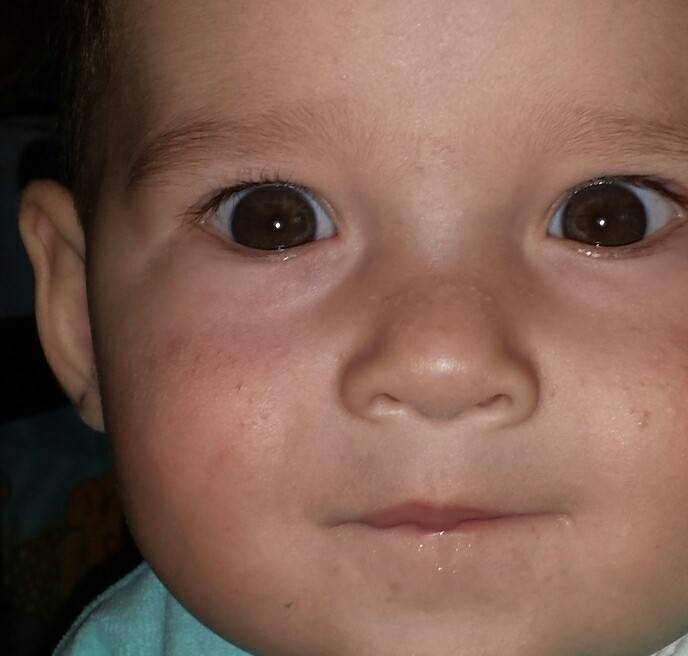
Почему шелушится кожа ребенка
На 2-3 неделе жизни у большинства малышей наступает состояние физиологической эритемы, при котором кожные покровы приобретают красноватый оттенок, а потом начинают шелушиться
Если вы не замечаете каких-либо изменений в поведении малыша, то не стоит беспокоиться.
Стоит отнестись с особым вниманием к шелушению кожи, если на щечках, голове, руках и ногах малыша оно сменяется покраснением, а затем появляются мелкие пузырьки. Причина такого шелушения — аллергическая реакция (атопический дерматит).
При таком шелушении ребенок очень беспокойный, капризный, его мучает зуд
Аллергию могут вызывать средства, которые используются для стирки детских вещей, употребление кормящей мамой продуктов, к которым чувствителен организм ребенка, или неподходящая смесь, если малыш находится на искусственном вскармливании.
Шелушение могут вызывать и другие причины:
- слишком теплый и сухой воздух — низкая влажность и высокая температура воздуха в комнате ребенка могут вызвать пересыхание кожи и появление корочек в носу;
- неправильный уход — использование марганцовки, туалетного мыла или других неподходящих средств гигиены, купание в слишком теплой (при температуре выше 37 градусов) или жесткой воде может вызвать шелушение кожи у ребенка;
- холодный воздух — кожа малыша очень чувствительна к перепадам температуры. Если родители гуляют с ребенком в морозную и ветреную погоду зимой, или летом в жару, то кожа может отреагировать шелушением.
Симптомы шелушения кожи
При шелушении кожи чаще всего можно заметить шершавость на спинке малыша. Если причина шелушения — сухой или жаркий воздух, то чаще всего оно сопровождается набуханием кожи, ее сморщиванием.
При трении нежной кожи младенца об одежду тоже может появиться шелушение. В таком случае чаще всего шершавость появляется на подбородке или шейке малыша.
В зависимости от причины возникновения шелушение может локализоваться на разных частях тела, размеры пораженных участков кожи тоже могут отличаться.
Шелушится кожа на теле
Очаги шелушения на ногах, руках, туловище часто возникают у детей, родившихся после 38 недели. Причина – длительное воздействие околоплодных вод. Процесс шелушения у таких малышей не локализован в одном месте и может наблюдаться по всему телу.
Если вы наблюдаете, что шелушение усиливается после купания, вероятнее всего, используются неподходящие средства для мытья ребенка (марганцовка, агрессивные моющие средства, не предназначенные для детской кожи).
Все средства для купания в ассортименте Mustela созданы специально для нежной детской кожи. Содержат в своих составах мягкие ПАВ, которые бережно очищают кожу, не пересушивая ее. Подходят для применения с первых дней жизни.
Шелушится кожа на голове
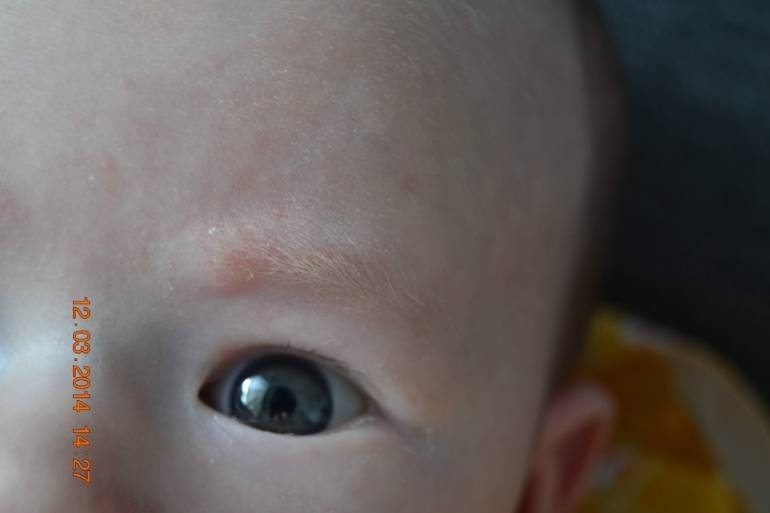
В первый месяц жизни у малышей шелушение чаще всего наблюдается в области складок кожи за ушами, на бровях. Именно в этих местах кожа младенца особенно тонкая и чувствительная. За ней рекомендуется бережно ухаживать, иначе она может воспалиться и покраснеть.
Появление шелушения на щеках, лбу ребенка, на подбородке — может быть первым признаком атопического дерматита. Корочки на голове — еще одна форма шелушения, которая часто бывает предвестником атопии.
Шампунь-мусс “STELATOPIA” мягко очищает и успокаивает кожу головы малыша,
сокращает количество сухих участков кожи на 93% (1)
Шелушится кожа на ногах и руках
Начинаясь с лица, шелушение может перейти на волосистую часть головы, а затем распространиться на область суставов, кожных складок, места сгибов рук и ног. Чаще всего такая ситуация бывает спровоцирована атопическим дерматитом.
При атопии участки шелушения сначала имеют небольшие размеры, затем набухают, краснеют, в них появляются мелкие пузырьки, наполненные жидкостью. Они доставляют большое беспокойство ребенку, постоянно зудят.
Крем – эмолент “STELATOPIA” в 80% случаев устраняет ощущение дискомфорта, стянутости и зуда (2)