Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
общий анализ крови и мочи;
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
исследования кала (копрограмма);
бакпосевы со слизистой носа и глотки.
2. Инструментальные исследования:
рентгенография органов грудной клетки;
УЗИ органов брюшной полости;
эндоскопические исследования верхних и нижних отделов желудочно-кишечного тракта (гастроскопия, колоноскопия).
3. Аллергологические тесты:
внутрикожные тесты с аллергенами;
холодовой и тепловой тесты;
тесты с физической нагрузкой, штриховой, накладывание жгута.
4. Иммунологические методы.
5. Консультации смежных специалистов:
гастроэнтеролог;
эндокринолог;
ревматолог;
гинеколог и по необходимости другие.
В первую очередь специалисту важно установить, какую природу имеет крапивница –аллергическую или неаллергическую. При аллергической форме можно четко проследить связь симптомов с внедрением аллергена
Её подтверждают кожные, аллергологические и иммунологические тесты.
Клинические проявления ростовых болей
Для ростовых болей характерна периодичность: иногда они могут беспокоить ребенка несколько дней подряд, но чаще приступы боли продолжаются несколько недель или даже месяцев, после чего наступает безболезненный период.
Во время приступа дети жалуются на боль в мышцах голени и бедра, в области коленной чашечки и подколенной ямки. Приступ может сопровождаться головной или абдоминальной болью.
Боль, возникающая вечером, не дает возможность ребенку уснуть. Ночная боль может разбудить малыша. Продолжительность приступа, как правило, составляет 10-15 минут, после чего боль проходит самостоятельно или после легкого массажа ног. Иногда из-за интенсивной боли ребенок плачет, стонет, мечется в кровати.
Проводя дифференциальную диагностику ростовых болей с другими заболеваниями, врач учитывает следующие критерии:
- При болях роста на протяжении дня дети чувствуют себя хорошо, а болезненные проявления возникают вечером и ночью.
- При ростовых болях беспокоят одновременно обе конечности. Если у ребенка болит лишь одна нога, следует задуматься о другом диагнозе.
- Для ростовых болей характерны болезненные опущения в крупных суставах (коленных), тогда как поражение мелких суставов стоп несвойственно.
- Боль, появляющаяся в ногах у малыша в возрасте до 3-4 лет, имеет другое происхождение.
При проведении дополнительных диагностических процедур изменения в результатах лабораторных и инструментальных исследований у детей с ростовыми болями отсутствуют, в отличие от других патологических состояний.
Как определить причину тремора?
От причины возникновения патологического дрожания зависит дальнейшая тактика лечения. Комплексная диагностика включает неврологический осмотр, проведение лабораторных и аппаратных исследований.
Детский невролог при сборе анамнеза уточняет у мамы такую информацию:
- были ли у нее осложнения во время беременности, болела ли она инфекционными заболеваниями, принимала ли какие-нибудь лекарства;
- как протекали роды;
- была ли асфиксия у ребенка при родах, проводились ли реанимационные мероприятия;
- на каком сроке родился малыш, его рост и вес при рождении;
- был ли ребенок отлучен от матери в родильном доме;
- результаты обследования малыша в роддоме;
- особенности кормления ребенка;
- какие проявления у крохи, кроме тремора, на данный момент беспокоят родителей и т.д.
В домашних условиях родители могут провести рапидную видеосъемку ребенка, что в дальнейшем позволит врачу оценить амплитуду дрожания, его частоту, симметричность проявления тремора.
Для выявления патологии, которая привела к появлению тремора, назначают следующие методы диагностики:
- КТ или МРТ головного мозга;
- ангиографию сосудов мозга;
- рентгенографию костей черепа;
- электроэнцефалографию;
- анализы крови на содержание кальция, магния, глюкозы, билирубина;
- гормональную панель (гормоны надпочечников, щитовидной железы, гипофиза).
С целью проведения дифференциальной диагностики тремора с гиперкинезами применяют электромиографию, которая дает возможность зафиксировать непроизвольные мышечные сокращения.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
Связь болей роста с питанием ребенка
Дефицит микроэлементов и витаминов может провоцировать и усиливать боли роста. Чтобы предупредить сезонный гиповитаминоз, ребенку следует дважды в год (весной и осенью) принимать аптечные препараты, содержащие в необходимом количестве минералы и витамины. Прием поливитаминных комплексов предварительно согласовывается с педиатром.
Важно соблюдать питьевой режим — детский организм ежедневно нуждается в чистой питьевой воде. Рацион питания в детском возрасте должен быть разнообразным и содержать все важные для гармоничного роста и развития детей нутриенты
В меню следует включать мясные, рыбные и овощные блюда, различные фрукты и ягоды. Необходимо ограничить содержание углеводов в рационе (выпечку, сахар, кондитерские изделия), исключить кофе и сладкие газированные напитки
Рацион питания в детском возрасте должен быть разнообразным и содержать все важные для гармоничного роста и развития детей нутриенты. В меню следует включать мясные, рыбные и овощные блюда, различные фрукты и ягоды. Необходимо ограничить содержание углеводов в рационе (выпечку, сахар, кондитерские изделия), исключить кофе и сладкие газированные напитки.
Причины частых простуд в детском возрасте
Острые респираторные заболевания (ОРЗ) и острые респираторные вирусные инфекции (ОРВИ) возникают при воздействии на организм ребенка возбудителей инфекций (бактерий или вирусов). Предрасполагающими факторами является снижение местного иммунитета, возникающее на фоне переохлаждения, физического переутомления, стрессов, гиповитаминоза.
К причинам, повышающим вероятность заболеть простудными заболеваниями, относят следующие особенности, характерные для детского возраста:
- Незрелая иммунная системы у детей до 7 лет не может защитить детский организм от патогенных микробов, поэтому дошкольники более восприимчивы к вирусным инфекциям.
- Дети не всегда следят за соблюдением личной гигиены и после контакта с загрязненными предметами касаются руками своих глаз или рта. Это приводит к проникновению болезнетворных бактерий в организм ребенка.
- Окончательное формирование и созревание верхних дыхательных путей происходит лишь к 12-13 годам.
- Пребывание в детских коллективах (в школах и дошкольных учреждениях) существенно повышает вероятность инфицирования вирусами или бактериями.
- У детей, страдающих аллергическими ринитами или бронхиальной астмой, риск инфекционного воспаления верхних дыхательных путей значительно повышен.
- Несвоевременное или неадекватное лечение частых простуд чревато развитием осложнений: бронхитов, синуситов, отитов, аллергических реакций, ангин.
Причины появления патологического тремора у грудничков
Появление патологического дрожания подбородка и конечностей обусловлено повышенной нейрорефлекторной возбудимостью, которая возникает при поражении нервной системы младенцев. Чаще всего тремор связан с повреждением головного мозга в результате гипоксии (ишемическая энцефалопатия).
Среди причин, которые привели к неврологической патологии, выделяют следующие:
- беременность, осложненная угрозой выкидыша, отслойкой плаценты, инфекционными заболеваниями у женщины (краснуха, токсоплазмоз, герпетические и цитомегаловирусные инфекции), а также воздействием радиации и стрессами;
- неблагоприятная экологическая обстановка, в которой проживала беременная;
- резус-конфликт у матери и ребенка;
- родовые травмы и гипоксия новорожденного в результате затяжных или стремительных родов, обвития пуповиной, неумелой акушерской помощи;
- злоупотребление беременной алкоголем или наркотиками, в результате чего новорожденный страдает от похмелья или «ломки» (неонатальный абстинентный синдром);
- недоношенность (тремор связан с незрелостью нервной системы);
- внутричерепная гипертензия;
- инфекционные болезни у новорожденного;
- пониженное содержание магния и кальция в крови (гипомагниемия и гипокальциемия соответственно);
- гипергликемия (повышенный уровень глюкозы в крови).
Тремор может быть связан с повышенным содержанием в крови гормона надпочечников норадреналина при нарушении их функции.
Иногда у детей отмечается крупноразмашистый тремор (ребенок словно грозит кому-то кулачком). Его возникновение связано с поражением головного мозга из-за повышенного содержания билирубина в крови (билирубиновая энцефалопатия).
1. Что такое лимфатические узлы?
Лимфатические узлы – это структуры иммунной системы, которые действуют как специфический фильтр микробных антигенов. Лимфа, протекающая через узлы, фильтруется, а вещества, которые могут вызвать инфекцию, улавливаются и удаляются. Узлы также участвуют в производстве антител. Их размер зависит от возраста ребенка. Они не должны прощупываться у новорожденных и младенцев. Лимфаденопатия, или увеличенные лимфатические узлы, в основном поражает детей дошкольного и младшего школьного возраста.
Контакт с большой группой сверстников заставляет ребенка вырабатывать иммунитет. Заразиться в детском саду несложно, а в анамнезе инфекция часто проявляется увеличенными и четко пальпируемыми лимфатическими узлами. Если они увеличились в результате болезни, это не должно вызывать беспокойства. Тревожным симптомом является лимфаденопатия, не связанная с предыдущим заболеванием, так как может быть симптомом серьезных заболеваний, в том числе злокачественного новообразования. Педиатры направляют ребенка на диагностику в онкологический диспансер, чтобы ничего не пропустить. Узнайте, что вызывает увеличение лимфатических узлов у ребенка и какие диагностические тесты следует провести.
Ангина: причины развития и основные проявления
Ангина, или острый тонзиллит, — это воспалительное заболевание инфекционного происхождения, при котором поражаются одна или несколько окологлоточных миндалин. Спровоцировать развитие ангины могут такие патогенные микроорганизмы:
- вирусы (простого герпеса, гриппа, парагриппа, Эпштейн-Барра, цитомегаловирусы);
- бактерии ((β)-гемолитический стрептококк).
Нередко родители ошибочно думают, что их малыш заболел ангиной после того, как поел мороженое, перемерз или находился на сквозняке. Эти факторы лишь способствуют присоединению инфекции и развитию тонзиллита.
Независимо от причины, для всех видов острых тонзиллитов характерны следующие клинические симптомы:
- внезапное начало заболевания;
- гипертермия;
- тошнота (может сопровождаться рвотой);
- боль в горле.
Общая интоксикация организма при ангине проявляется повышенной слабостью, утомляемостью, мышечной и головной болью, ломотой в теле.
Для ангины вирусного происхождения свойственно:
- наличие боли в горле без затруднения глотания;
- кашель и насморк;
- осиплость голоса, хрипота;
- отсутствие налета на миндалинах (кроме ангины, вызванной вирусом Эпштейн-Барра) и увеличения лимфатических узлов.
При бактериальной ангине:
- боль в горле сочетается с затрудненным глотанием;
- кашель и насморк отсутствуют;
- на миндалинах образуется налет;
- обязательно наблюдаются увеличение и болезненность шейных лимфатических узлов.
В некоторых случаях бактериальный тонзиллит сопровождается тризмом (спазмом) жевательных мышц, в результате чего ребенок не может открыть рот.
Бактериальные ангины практически не встречаются у детей до трехлетнего возраста.
Частые ангины приводят к значительному ухудшению качества жизни детей, снижению успеваемости в школе, повышенной вероятности развития осложнений.
Осложнения ангины: основные виды
Правильно подобранные антибактериальные препараты уничтожают возбудителя инфекции в воспаленных миндалинах. Если терапия неэффективна, микробы распространяются по организму с током крови или лимфы, в результате чего развивается инфекционно-воспалительный процесс во внутренних органах.
Местные (локальные) осложнения ангины охватывают органы дыхания и ЛОР-органы, о чем свидетельствует появление новых клинических проявлений на фоне временного улучшения самочувствия ребенка.
Чаще всего ангина осложняется следующими состояниями:
- Паратонзиллярный абсцесс (околоминдальный). При формировании гнойника в паратонзиллярной клетчатке глотки появляется нарастающая боль в области поражения, повышается температура, наблюдаются напряжение шейных мышц и затрудненное глотание. Пациент не в состоянии поворачивать голову и полностью открывать рот.
- Отек гортани. Развивается как результат воспалительного процесса в голосовых связках. Характерны затрудненное глотание, осиплость голоса и расстройства дыхания.
- Воспаление среднего уха (отит). Может развиться как одновременно с тонзиллитом, так и спустя несколько дней после окончания его острой стадии.
- Лимфаденит (воспаление лимфатических узлов). В патологический процесс чаще всего вовлекаются подчелюстные узлы, реже — шейные и надключичные.
Кроме того, нелеченая ангина может осложниться трахеитом, бронхитом, воспалением легких.
Местные осложнения переносятся легче, чем системные, однако они приводят к существенному ослаблению иммунитета и удлинению времени выздоровления ребенка.
Системные (общие) осложнения ангины наблюдаются значительно реже, но представляют гораздо большую опасность для детей. Они проявляются поражением таких органов и систем:
- Почки. На развитие почечных осложнений (пиелонефрита и гломерулонефрита) указывают такие симптомы, как учащенное мочеиспускание, боль в области поясницы, появление отеков на лице и ногах, вялость, общая слабость.
- Суставы. Ангина может осложниться ревматоидным артритом и ревматизмом, при которых страдает функция суставов, ухудшается их подвижность, возникает сильная боль.
- Сердечно-сосудистая система. Острый тонзиллит часто приводит к миокардиту и ревмокардиту (основному клиническому проявлению ревматизма). Клиническая картина появляется чрез 2-3 недели после начала ангины в виде выраженной слабости, повышенной потливости, аритмии, одышки, боли в области сердца, отечности нижних конечностей.
Наиболее опасными осложнениями острого тонзиллита являются токсический шок и сепсис, развивающиеся в результате распространения патогенных бактерий по всему организму. Эти состояния требуют реанимационных мер, для них характерны выраженная интоксикация, угнетение дыхательной и сердечно-сосудистой деятельности (одышка, падение артериального давления).
В каких ситуациях нужна консультация врача?
Боль в ногах, усиливающаяся при нагрузке, является симптомом многих патологических процессов: болезней опорно-двигательного аппарата, системных аутоиммунных заболеваний (дерматомиозит, системная красная волчанка, ювенильный ревматоидный артрит и т.д.). Боль в нижних конечностях беспокоит ребенка при инфекционных болезнях, а также на начальных этапах онкологических заболеваний, при которых поражаются суставы или кости.
О том, что боль в конечностях не связана с активным ростом костей, свидетельствует следующее:
- на боль жалуется ребенок, не достигший 4-летнего возраста;
- боль продолжительная и локализуется в одной ноге (односторонний характер боли);
- безболезненные промежутки отсутствуют;
- кроме боли в мышцах и костях, ребенка беспокоят болезненные ощущения при ходьбе, нарушение походки (хромота);
- заметно ухудшается общее состояние, повышается температура тела, появляется сыпь на коже, увеличиваются лимфатические узлы, ребенок теряет в весе;
- в области суставов наблюдается отечность, кожа над суставом становится красной и горячей на ощупь;
- резко ограничена подвижность суставов.
При появлении хотя бы одного из этих проявлений ребенка следует показать педиатру. Общая слабость, вялость, пассивность, отказ от игр и еды также являются поводом для визита к специалисту и проведения тщательного обследования.
Предположить состояние, с которым связано появление болей в конечностях, можно уже при первичной консультации ребенка. При подозрении на серьёзное заболевание педиатр назначает комплексную диагностику, включающую:
- общие клинические анализы крови и мочи;
- биохимические и иммунологические исследования крови;
- ЭКГ;
- УЗИ сердца и суставов;
- рентгенографию костно-суставных структур конечностей и т.д.
Если боль обусловлена ревматологическими заболеваниями, ревматолог составит для ребенка индивидуальный план лечения и реабилитации.
Малыш вздрагивает, засыпая: что за этим стоит
Молодых родителей часто волнует вопрос: почему ребёнок вздрагивает во сне и плачет. Это является следствием несовершенности его нервной системы, которая интенсивно развивается в первый год. Врачи рассматривают это явление как норму.
Беспокоиться стоит только в том случае, если оно отягощается другими странными, тревожными, резко появившимися симптомами. При обычных подергиваниях не стоит пугаться. Младенца обязательно осматривает невропатолог, при подозрении на заболевание он назначит дополнительные обследования.
Разновидности проявлений
Когда ребёнок дёргается перед сном, во время отдыха, следует различать виды движений. Они разделяются на вздрагивания и судороги. Вторые характеризуются продолжительными сокращениями мышц, если малыша взять на руки, припадок не прекращается.
Периоды сна, в которые возникают вздрагивания
Сон месячного младенца состоит из фаз медленной и быстрой. Но в отличие от взрослого, более продолжительной является вторая. Для неё характерны яркие, эмоциональные сновидения. Вот почему ребёнок может вздрагивать, странно махать ручкой, хныкать, пробуждаться.
Этот период ещё называют «фазой быстрых глаз», именно в ней происходят содрогания. Можно заметить странные движения конечностями, подергивание мышц лица. Если его что-то тревожит, ребёнок вздрагивает во сне и просыпается. С двухмесячного возраста структура отдыха начинает меняться.
Предпосылки развития феномена
Предпосылкой возникновения этого явления в первую очередь является недоношенность. У таких деток проблема наблюдается чаще всего по причине незрелости их нервной системы. Осложнение беременности, тяжелые роды, травмы также могут вызвать подергивания у малыша.
Интересно знать! Новорожденные появляются на свет с определёнными рефлексами. Когда ребёнку снится сон, в котором он падает или родители неаккуратно кладут его в колыбель, он внезапно выбрасывает руки в стороны, начинает кричать, плакать. Это называется «эффект Моро», врождённый механизм выживания, предназначенный для защиты младенца. Он старается таким образом восстановить потерянное равновесие.
Повод для волнения
Причины, вызывающие вздрагивание грудного ребёнка в момент засыпания, могут быть безобидными, но иногда свидетельствуют о серьезных проблемах в организме. Определить это может только врач. Но родители должны внимательно понаблюдать за малышом
Следует обратить внимание на ритмичность вздрагиваний, частоту, наличие других настораживающих симптомов. К ним относятся:
- излишняя потливость;
- малыш начинает тяжело дышать;
- повышенная температура;
- пугливость.
Внимание! Эти проявления могут свидетельствовать о воспалительном процессе, неврологических патологиях, сахарном диабете, эпилепсии, расстройствах со стороны психики. Бывают вздрагивания при нехватке микроэлементов, витаминов
Корректировать это состояние должен специалист.
Вариант нормы
Когда грудной ребёнок во сне вздрагивает, такое поведение часто является нормой. Младенцы адаптируются к окружающему их миру, развиваются, что может быть причиной спазма мышц. Чаще этому подвержены недоношенные дети, нервная система которых несовершенна. Излишне подвижные дети испытывают проблемы в переключении от активных действий к отдыху. Их мышцы устали, не могут расслабиться, конечности при засыпании начинают дёргаться.
Сновидения у малыша яркие, реалистичные. Видя их, он вздрагивает, может улыбаться, смеяться, дитя постарше способно вставать.
Процесс адаптации к пище желудочно-кишечного тракта сопровождается коликами, спазмами. Они доставляют грудничку дискомфорт, он может хныкать, выгибаться, засыпание нарушается.
В течение дня малыш испытывает большое количество как позитивных, так и отрицательных эмоций. Они могут вызвать перенапряжение нервной системы, мышечные подергивания. Детям часто снятся сны, когда они куда-то летят, проваливаются. В народе говорят, что в это время дитя растёт, такие моменты вызывают страх, беспокойство, тревогу. Этот испуг именуют гипнагогический, он быстро проходит, и грудничок способен опять уснуть.
Причины увеличения лимфоузлов на шее у ребенка
Лимфоузлы тесно связаны с иммунной системой человека. Если они увеличились, это говорит о развитии патологии в организме. Когда поступает сигнал о попадании инфекции, начинает вырабатываться большое количество лимфоцитов и фагоцитов. Они перемещаются в лимфоузел, что и вызывает его увеличение. Причины возникновения шейного лимфаденита:
- Прорезывание зубов у детей грудного возраста. Организму ребенка непросто в этот период, узелки совместно с иммунной системой усиленно работают. Поводов для паники нет, со временем они придут в норму.
- Предшествующее возникновение инфицированных ран, абсцессов или фурункулов. При расположении в районе шеи они могут серьезно повлиять на работу лимфатической системы. Если иммунитет крепкий, организм справится самостоятельно, иначе без проведения терапии в узлах начинает скапливаться гной, распространяющийся вместе с лимфой по всему организму. Такое осложнение требует срочной медицинской помощи.
- Болезнетворные микробы, обитающие в глотке. При этом воспаляются заглоточные узлы. Расположены они в районе стыка края ушной раковины и нижней челюсти.
- Инфекции лица и рта, атипичные микобактерии. Чаще всего они вызывают воспаление узлов под челюстью с одной стороны – левой или правой.
- Воспаление гортани, дыхательных путей, кожные инфекционные заболевания. Их признаком являются увеличенные узелки по бокам или в задней части шеи.
- Простудные заболевания (аденовирусная инфекция, грипп, ОРВИ) провоцируют увеличение затылочных узлов (рекомендуем прочитать: как лечить аденовирусную инфекцию у детей в домашних условиях?). Такой вид лимфаденита является признаком хорошей работы иммунитета. Как правило, он проходит в течение 3-х недель, поэтому в лечении не нуждается.
- Мононуклеоз, вторичный сифилис, токсоплазмоз, другие острые вирусные инфекционные заболевания вызывают двустороннее воспаление надключичных лимфоузлов (рекомендуем прочитать: что это за болезнь мононуклеоз у детей, ее симптомы и причины). Если вы обнаружили такое у своего ребенка – это тревожный сигнал, требующий скорейшего обращения к врачу.
- Фелиноз, или болезнь кошачьих царапин. Часто встречается у владельцев кошек и собак. Возбудитель – бактерия бартонелла. Она проникает в кровоток через царапины, оставленные когтями животного. Ранка долго не заживает, а вокруг нее образуется покраснение. Заболевание не представляет опасности и часто проходит самостоятельно, без лечения.
Если лимфоузел увеличен с рождения, и при этом отсутствуют какие-либо жалобы – беспокоиться не стоит. Такой симптом исчезает за 1-2 года.
Почему возникают ростовые боли?
Ростовые боли нередко встречаются у детей 3-4 лет. Спустя некоторое время они исчезают, а затем вновь появляются к 6-12 годам. Согласно статистике, на боль в ногах в вечернее и ночное время без явных причин жалуется каждый четвертый малыш.
Несмотря на установленный медицинский факт существования этого состояния, достоверная причина их возникновения до сих пор неизвестна. Существует несколько гипотез, касающихся происхождения ростовых болей:
- Боль возникает в период, когда детский организм активно растет. Быстрый рост костей конечностей приводит к натяжению сухожилий и мышц, в результате чего появляется боль.
- Боль в вечернее и ночное время является следствием физической активности ребенка в течение дня и избыточной нагрузки на мышцы нижних конечностей.
- Наследственная предрасположенность (хотя генетические маркеры, ответственные за ростовые боли, не обнаружены).
- Недостаток в детском организме витамина D и микроэлементов (кальция, фосфора), необходимых для формирования костной ткани.
Кроме перечисленных, существует гипотеза, при которой врачи считают ростовые боли предшественником развития так называемого «синдрома беспокойных ног» у взрослых. При этом состоянии больных беспокоят болезненные ощущения в ногах, возникающие вечером и по ночам.
У ребенка тремор: когда стоит обратиться к врачу?
Проконсультировать малыша у невролога и провести комплексное обследование необходимо в таких случаях:
- тремор не прошел до 4 месяцев;
- дрожь впервые появилась в возрасте 2-4 месяца и не исчезает;
- возникновение тремора не связано со стрессом, перевозбуждением, воздействием воды и другими факторами;
- ребенок не набирает вес, нет прибавок в росте, его моторное развитие не соответствует возрастным требованиям;
- размеры черепа слишком быстро увеличиваются или уменьшаются;
- у ребенка отмечаются подергивание головы и шеи, повышенная потливость, синюшность кожи;
- кроме тремора, наблюдаются симптомы внутричерепной гипертензии;
- есть сведения о том, что малыш родился раньше срока и перенес гипоксию в родах или внутриутробно.
Несколько случайных отзывов
10.10.2018Семья Димы Звады!!! С вечной благодарностью!!!
Здравствуйте!!! Теперь и мы счастливые родители здорового, спокойного, жизнерадостного сына!!!
Огромная благодарность Рубанову С.С.,Шарову А.В. и их прекрасным помощницам. Эти люди профессионалы своего дела!!!
Почти за 4 часа у сына (3 года 10 м.) вылечины 14 зубов, и карьесы и пульпиты все в прошлом!!! Пишу и самой не хочется вспоминать какой ужас был до этого(вышел из наркоза отлично, мин 10 и играл своим лего))) помнит только что масочку одели и сразу проснулся с нами!!! Все!!! Никаких отходняков!!! Через два часа гонял за кошкой, ел отлично. Теперь в саду ходит звезда)))) с голивудской улыбкой!!! Хочется маме просто кричать от счастья!!! Ещё раз благодарим Врачей и судьбу что свела с ними!!!
Хотелось ещё сказать родителям. Не бойтесь наркоза, подумайте не о себе что вам просто страшно или ваши «мамы», «бабушки» против наркоза, а о своем родном любимом ребёнке!!! Ему терпеть боль, все «болячки», испорченный иммунитет, безсонные ночи! Наркоз не так страшен как последствия не вылеченых зубов!!!
А наши врачи всегда на связи, всегда объяснят помогут и успокоят!!! Пройдите всю подготовку, сдайте анализы и наладьте жизнь своему ребёнку и свою!!!
06.08.2016Румянцева Е.Н.
Огромное спасибо врачам клиники “Эдкарик” за профессионализм, терпение и внимательность
Я получаю ответы на любые вопросы, что очень важно. Приходим с ребенком регулярно
Отдельная благодарность Элердовой М.А. и Бондаревой С.В.
28.11.2014Анонимно
Хотим искренне поблагодарить доктора Шагину Ирину Владимировну за ее помощь и уникальный подход к ребенку – первый поход к стоматологу для нас оказался нестрашным, безболезненным и даже интересным . Будем лечить зубки у Ирины Владимировны с огромным удовольствием.
29.05.2019Пациент
Огромное спасибо Марине за то, что смогла отыскать для нас время в плотном графике!
Смотреть все
Оставить отзыв
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Лечение крапивницы
Базовое лечение крапивницы строится на одних и тех же принципах, независимо от причины ее появления, и включает в себя:
устранение фактора, который вызвал крапивницу: гипоаллергенная диета, отмена лекарственного препарата, спровоцировавшего аллергическую реакцию, предупреждение действия физических факторов;
медикаментозную терапию.
Для снятия острого состояния применяют кортикостероиды (дексаметазон), антигистаминные препараты 1 поколения с быстрым действием.
Дезинтоксикационная терапия проводится с применением специальных инфузионных растворов.
При тяжелом обострении или присоединении отека гортани пациентов госпитализируют.
После того, как состояние стабилизировалось, возможно амбулаторное лечение с применением антигистаминных препаратов 2 и 3 поколения, седативных средств.
Лечение основного заболевания.
На приеме врач порекомендует вам профилактические меры для предупреждения обострений, прогрессирования крапивницы и возникновения ее осложнений.
Ребенок срыгивает после грудного молока
Многим мамам приходится сталкиваться с ситуацией, когда после кормления грудным молоком ребенок срыгивает. Такое явление считается нормой у детей до 1 года, может наблюдаться по несколько раз в день. Безусловно, хочется, чтобы эти ситуации возникали реже. Здесь стоит разобраться в их причинах:
- переедание – малыш не всегда может контролировать процесс насыщения, вовремя отказаться от грудного молока. Происходит переполнение желудка, в результате чего ребенок срыгивает. Решение задачи – кормить меньшими порциями;
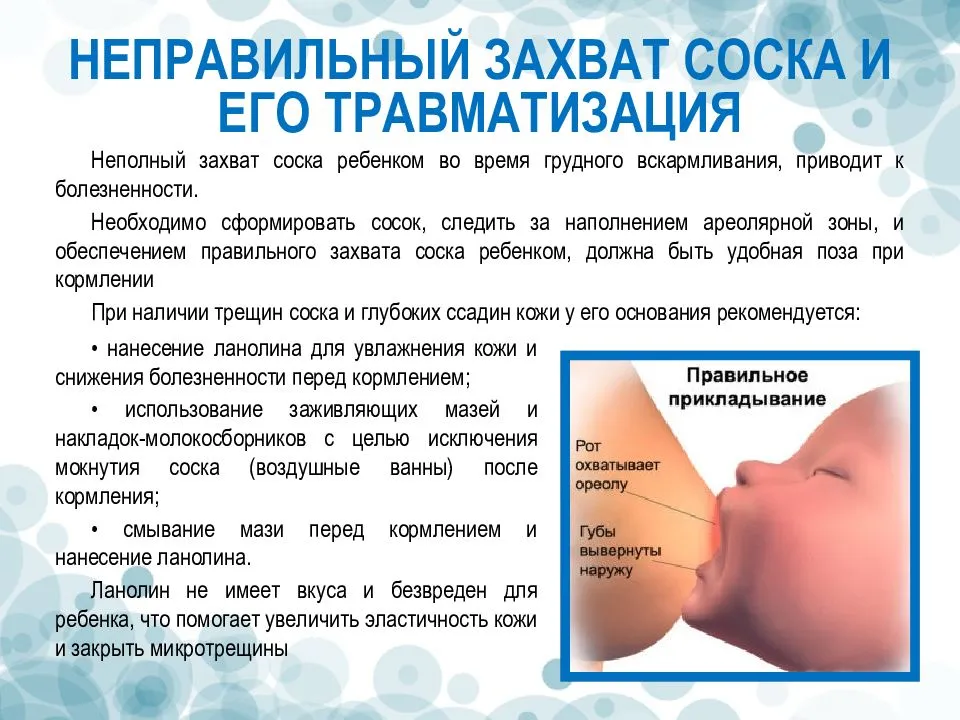
- неправильное прикладывание к груди. Когда ребенок захватывает сосок не так, как должен, с молоком при кормлении попадает воздух. Именно он и провоцирует срыгивание. Выход из ситуации – пересмотреть технику прикладывания младенца к груди, постараться сделать это правильно;
- нарушение работы кишечника. Запоры, колики – препятствуют нормальному продвижению пищи. Это часто провоцирует ее движение в обратном направлении. Решение проблемы – проследить за стулом малыша, который срыгивает после грудного молока. Если есть проблемы с опорожнением, обратиться к врачу;
- аллергия на продукты, присутствующие в рационе мамы. Ее можно заподозрить, если ребенок срыгивает после грудного молока периодически, после того, как мама съела какой-то определенный продукт. Решение – пересмотреть свое питание;
- неправильное поведение после кормления. Если малыша сразу начинают тискать, переворачивать на спину или живот, вполне закономерно, что он срыгивает грудным молоком. Когда ребенок поел, около 20 минут его нужно удерживать в вертикальном положении.
Чаще всего перечисленные моменты и вызывают срыгивание. Безусловно, стоит отличать периодические ситуации, которые считаются нормой, от рвоты, открывшейся в результате попадания в организм инфекции. Она более обильная, не зависит от процесса кормления. Сопровождается учащенной дефекацией. Малыш беспокоен, чаще всего температурит.