Какие анализы необходимо сдать при сыпи на ладонях
Чтобы точно разобраться в причинах кожных высыпаний на ладонях, врач направит на сдачу анализов.
В список стандартных обследований входит:
- анализ содержимого гнойничков, соскобы кожи;
- общий анализ крови;
- биохимический анализ крови;
- кровь на аллергены;
- кровь на определение гельминтов;
- кал на яйца глистов.
При подозрении на инфекции, передающиеся половым путем, будет назначено исследование крови на сифилис, гонорею и так далее.
Сдать анализы можно, не выходя из дома. Наша клиника предлагает эту услугу на дому и транспортировку биоматериала в лабораторию. Результаты анализов можно получить в день обращения.
Старческие (возрастные кератомы, себорейные кератозы) бородавки
Старческие бородавки – один из наиболее распространённых поражений кожи, которые появляются в пожилом возрасте как общий признак старения кожи. Несмотря на своё название, они не вызваны вирусом папилломы человека.
Себорейные кератозы чрезвычайно распространены. По статистике, более 90% населения в возрасте старше 60 лет имеют один или несколько из них. Они одинаково часто встречаются как у мужчин, так и у женщин. Нередки случаи, когда заболевание поражало людей в возрасте 30-40 лет, а также молодёжь до 20 лет.
Кератомы и кератозы могут появляться на любом участке тела, включая кожу головы, лица и половые органы. Исключение – ладони, подошвы стоп и слизистые оболочки. Редко, когда у человека образуется лишь один нарост. С течением времени возрастные кератомы становятся всё более многочисленными. Многие люди наследуют тенденцию к развитию очень большого количества этих новообразований. У некоторых из них могут быть сотни бородавчатых новообразований разбросанных по телу.
На ранних стадиях старческие бородавки выглядят как слегка приподнятые светло-коричневые пятна или папулы. Они могут оставаться как очень плоскими и внешне напоминать веснушки, так и постепенно сгущаться, и развить грубую, бородавчатую поверхность, подобно опухоли на коже. В большинстве случаев они медленно темнеют и могут в конечном итоге стать чёрными.
Эти изменения цвета безвредны. Многие старческие бородавки сохраняют розоватый цвет. Типичными для них являются небольшие кератиновые пробки, которые можно увидеть на поверхности бородавки.
Кератозы обычно имеют круглую или овальную форму. Некоторые себорейные бородавки имеют неправильную форму. Их размер может варьироваться от одного до нескольких сантиметров в диаметре.
Причина возрастных кератом неизвестна. Они, как правило, считаются дегенеративными по своей природе, появляются в большом количестве в процессе старения кожи. Предполагается, что ультрафиолетовое облучение увеличивает вероятность их развития.
Выделяют пять традиционных форм возрастных бородавок:
- Пятнистая, или в народе «веснушки-смертушки». Образуются в виде многочисленных скоплений на руках и лице. Такие наросты округлые с неровным контуром и гладкой или слегка шероховатой поверхностью. Имеет несколько вариантов окраса: светло-коричневый, коричнево-бурый или розовато-желтый цвет;
- Папулёзная, или узелковая. Наросты более крупного размера, имеют склонность к разрастанию. Типичным для них считается серый или жёлтый окрас. Поверхность бородавки покрыта роговыми наслоениями;
- Классическая кератома. Представляет собой совокупность бляшек, плотно соединённых между собой. Для неё характерен зубчатый контур, медный или розоватый цвет. По мере роста срединная часть бородавки западает;
- Кожный рог. Является видоизменением кератомы. Выражается в виде скопления плотных ороговевших тёмно-коричневых бляшек до 1,5 см.
Неблагоприятная реакция на некоторые лекарственные средства и многие химиотерапевтические препараты может способствовать образованию раздраженных себорейных кератозов – воспаленных, красных и корковых поражений. Это приводит к возникновению экзематозного дерматита вокруг нароста. Дерматит может также вызвать появление новых себорейных кератозов.
Возрастные кератомы всегда доброкачественны. Это означает, что они не распространяются, и не перерождаются в злокачественную форму. Главная проблема заключается в косметическом дефекте, особенно если они развиваются на лице.
Известны редкие случаи рака кожи, который называется меланомой, развивающейся в себорейной бородавке. Неизвестно, является ли это просто совпадением или представляет собой истинное изменение клеток в себорейной бородавке. Большое количество очагов возрастных кератом может быть признаком ракового заболевания внутренних органов.
Обычно себорейные кератозы лечатся по косметическим причинам или потому, что они становятся зудящими и раздражающими. Если наросты, особенно большие и бородавчатые, травмируются (трутся об одежду, задеваются чем-либо), они могут кровоточить или воспаляться.
Диагностика заболевания обычно проводится путём клинического обследования. Этот вид бородавок трудно отличить от рака кожи без гистологического исследования. Поэтому очень тёмные повреждения, которые каким-то образом изменились или которые быстро растут, требуют биопсии, чтобы подтвердить диагноз и исключить возможность онкологии. Более темные повреждения также должны быть проверены врачом, чтобы убедиться, что они не являются меланомой.
Лечение
В большинстве случаев локтевой бурсит может быть излечен самостоятельно с помощью уменьшения нагрузки на локоть. Но в некоторых случаях требуется медицинское вмешательство вплоть до хирургического.
Консервативное лечение локтевого бурсита включает:
- Покой и изменение деятельности. Пациентам с локтевым бурситом необходимо избегать деятельности связанной с давлением на локоть. Ношение налокотников также может помочь защитить локтевую сумку от давления или дополнительного раздражения.
- Холод. Прикладывание холодных компресс к опухшему локтю в течение 20 минут два или три раза в день может помочь облегчить симптомы и уменьшить отек.
- Компрессия. Использование эластичного бинта обернутого вокруг пораженного сустава может помочь снизить отек.
- Элевация. Подъем локтя на уровень сердца или выше уменьшает приток крови и тем самым уменьшает воспаление.
Медикаментозное лечение. Нестероидные противовоспалительные препараты, такие как аспирин, ибупрофен (например Advil), напроксен (например, Aleve), и ингибиторы ЦОГ-2 (например, Celebrex) могут уменьшить отек и воспаление и облегчить боль, связанную с локтевым бурситом.
Аспирация. Аспирация опухшей бурсы с помощью иглы и шприца позволяет сразу же сбросить давление. Аспирация также проводится для тестирование жидкости на микробы. (Положительный тест будет означать, септический бурсит).
Инъекции кортикостероидов. Симптомы бурсита могут быть значительно уменьшены с помощью инъекции кортикостероидов. Кортикостероиды является мощными противовоспалительными препаратами, и введение их непосредственно в воспаленную бурсу, как правило, значительно уменьшают боль и отек. Тем не менее, инъекции кортикостероидов имеют потенциальные побочные эффекты, такие как инфекции и дегенерации кожи на локте. Таким образом, эти инъекции, как правило, назначаются при упорно текущих бурситах и не эффективности другого лечения.
Антибиотики. Септический бурсит локтевого отростка требует назначения антибиотиков. Выбор антибиотика зависит от того микроорганизма который является причиной инфекции (чаще всего золотистый стафилококк). У большинства людей с септическим бурситом лечение антибиотиками достаточно эффективно в некоторых случаях требуется госпитализация и внутривенное введение антибиотиков.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
- диета;
- соблюдение режима дня;
- антигистаминные лекарства;
- витамины и ферментные препараты (при нарушении работы ЖКТ);
- физиотерапия.
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
Профилактика сыпи на ладонях
Чтобы сыпь на ладонях не возникала, необходимо следить за состоянием кожи, соблюдать гигиенические правила.
Общие рекомендации таковы:
- тщательно мыть руки после контакта с животными, после посещения общественных мест;
- вовремя обрабатывать раны и царапины антисептическими средствами (перекись водорода, зеленый бриллиантовый, фукорцин, йод и так далее);
- принимать меры к тому, чтобы предотвратить излишнюю потливость рук, ног;
- следить за тем, чтобы в помещении не было комаров, клещей, клопов и других насекомых.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Протекание скарлатины у детей до года
У малышей болезнь возникает реже, чем у детей постарше. Они меньше контактируют друг с другом, большинство находится на грудном вскармливании и защищено материнским иммунитетом. С молоком ребенок получает антитела, снижающие чувствительность к инфекции. Однако при длительном контакте с носителем заболевания ребенок может заразиться. Причиной становится поход в поликлинику, болезнь члена семьи.
Признаки того, как проявляется скарлатина у маленьких детей
Заболевание начинается с резкого повышения температуры, воспаления и боли в горле. Ребенок капризничает, ему трудно глотать, он не хочет пить и есть. На языке появляется сыпь, краснота. Главными симптомам скарлатины являются у детей обильные высыпания, которые сгущаются в складках и на щеках.
Малыш не говорит, только криком и плачем демонстрирует, что у него что-то болит. При появлении любых признаков скарлатины необходимо обратиться к врачу. Своевременное лечение снизит интоксикацию, позволит избежать осложнений.
При наличии осложнений могут быть заметы кровоизлияния на коже и слизистых, температура повышается до 40°С, наблюдается учащенный пульс.
Спустя 3-4 дня сыпь начинает бледнеть и проходить, кожа сильно шелушится. Воспалительный процесс в горле заканчивается, и ребенок не испытывает болезненных ощущений.
Лечение грудных детей осложнено, поскольку нельзя принимать большинство жаропонижающих средств и антибиотиков. Требуется госпитализация по причине быстрого развития осложнений и необходимости в мерах по выведению ребенка из тяжелого состояния.
Сыпь на ладонях у беременных
В период беременности нарушается гормональный фон. Это может отразится на состоянии кожного покрова по типу аллергического дерматита. Привычные кремы, мыло или продукты питания могут вызвать аллергическую реакцию.
При повторном контакте с аллергеном вновь возникает сыпь и отеки. Обычно все проходит само собой, если устранить раздражитель. Но часто бывает так, что женщина не сразу догадывается, что вызывает такую реакцию. И продолжает пользоваться теми же средствами бытовой химии или косметикой, вызывающей ответную реакцию. Аллергия в этом случае усиливается.
Опасность таких высыпаний заключается в том, что если возникает сыпь с пузырьками, они лопаются, и может присоединиться бактериальная инфекция. А иммунитет у женщин в этот период слабее. Поэтому лучше сразу же проконсультироваться с врачом.
Опасность также в том, что сыпь может быть признаком краснухи. А это опасное заболевание для беременных, вызывающее поражение плода.
Высыпания могут быть также следствием таких состояний, как:
- герпес (герпес беременных не имеет ничего общего с классическим герпесом, это аутоиммунный процесс, то есть аллергический ответ организма на собственные ткани, сыпь при этом бывает в виде пятен, пузырьков, папул);
- эритема или телеангиэктазия (если в крови повышено количество женский половых гормонов эстрагенов).
Любые странные изменения в организме беременной женщины и проявления в виде сыпи должны быть поводом для консультации в врачом.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.
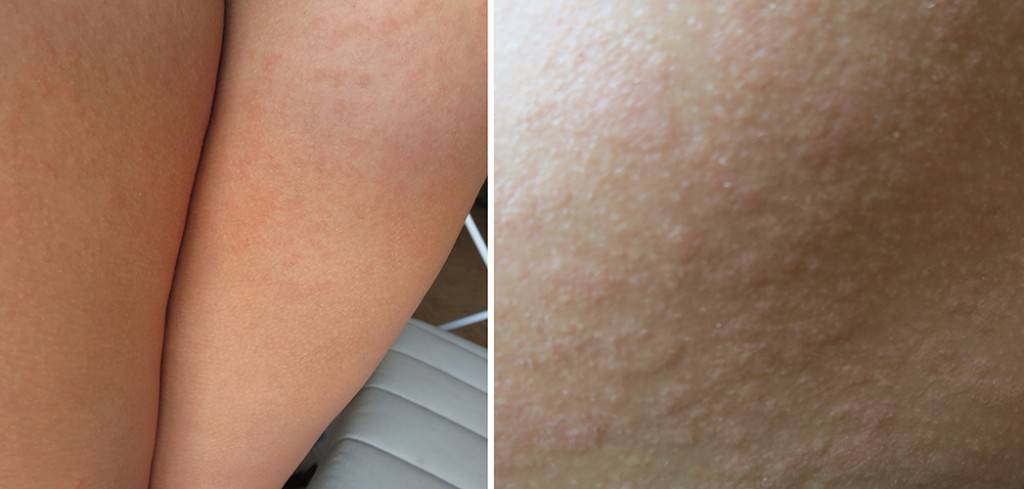
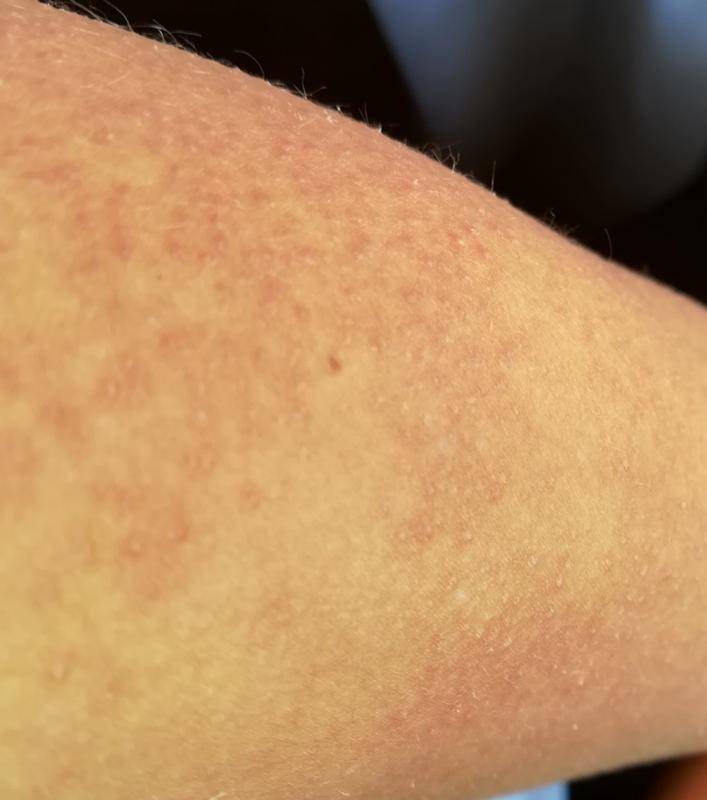
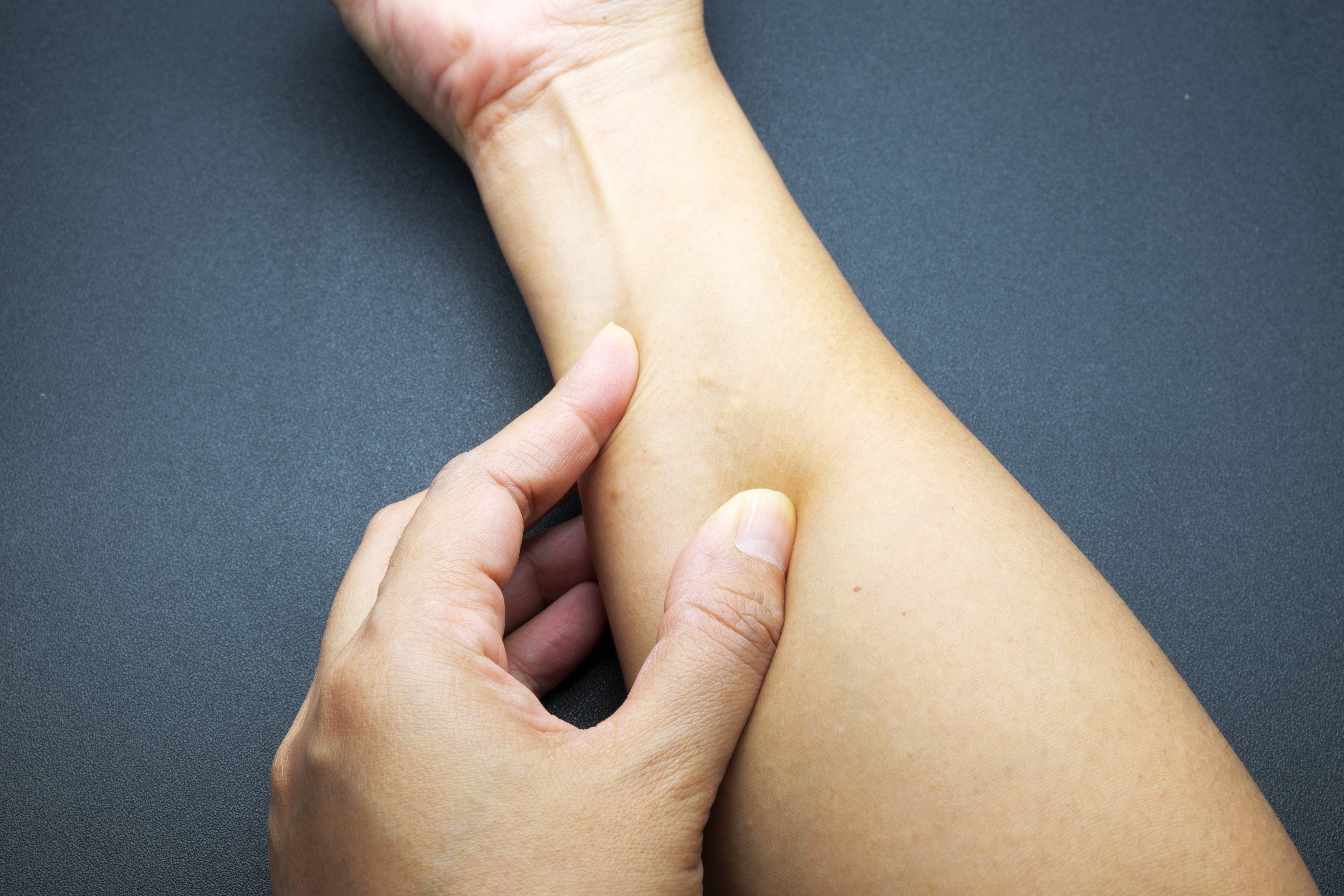
Разновидности и причины появления аллергии на руках
Аллергические проявления на руках могут появляться вследствие влияния как внешних, так и внутренних факторов. Специалисты выделяют несколько разновидностей проблемы:
- контактный дерматит. Сыпь в таком случае является следствием воздействия на кожу определённых компонентов из бытовой химии, косметики, то есть всего, что непосредственно наносится и воздействует на кожу рук. Аллергический тип дерматита развивается не сразу, а в результате систематического воздействия аллергена, которым может быть даже элемент крема для рук. При отсутствии необходимых мер по исключению контакта с аллергеном, процесс приобретает системный характер и вызывает сложные изменения кожных покровов;
- реакция на контакт с сильной бытовой химией. Такое наблюдается очень часто, ответ развивается чуть ли не молниеносно;
- пищевая аллергия – элемент системной реакции организма на попавший в пищеварительный тракт аллерген, проявившийся в качестве кожных изменений;
- реакция на укусы насекомых в области рук. Высыпания свидетельствуют о повышенной чувствительности к веществам, выделяемым отдельными насекомыми при укусе;
- реакция на погодные условия. У некоторых людей имеется отчётливая аллергия на холод, сопровождающаяся симптомами, схожими с обморожением;
- при сочетании ослабленного иммунитета и употребления некачественных продуктов питания также может появляться сыпь на руках.
Аллергия на руках – распространённый тип иммунного ответа на раздражитель
Замечание врача: кожные изменения в области рук могут свидетельствовать не только об аллергии, но и о различных заболеваниях кожи. Это может быть эпидермофития (грибковая болезнь, проявляющаяся появлением большого количества чешущихся пузырьков), экзема (хроническая проблема, сопровождающаяся отёком и покраснением дермы), чесотка (болезнь, провоцируемая чесоточным зуднем) и т.д.
Развитие аллергической реакции обычно происходит при сочетании влияния аллергена и такого фактора, как:
- стрессовая ситуация, психологическое напряжение;
- ослабление организма, снижение иммунитета;
- гормональные сбои и перестройки организма;
- наследственность.
Проявления аллергической реакции зависят от того, какая именно причина их спровоцировала, поэтому целесообразно рассматривать проявления, исходя из фактора, побудившего их.
Протекает в двух формах — хронической и острой. При остром течении сначала появляется покраснение и отёк, после чего формируются пузыри, наполненные прозрачной жидкостью. При дальнейшем развитии процесса образования лопаются, а на их месте остаются рубцы.
При хроническом процессе кожа на руках утолщается и шелушится.
Контакт с бытовой химией
При воздействии агрессивных средств реакция развивается быстро, появляются высыпания, сопровождающиеся сильным зудом. Формируются многочисленные трещинки и ранки, которые в наибольшей степени беспокоят в области сгибов (например, в суставах фаланг пальцев).
Локализация проблемы может быть самой разной, место поражения определяется зоной активного воздействия агрессивного компонента или аллергена – наиболее часто реакция затрагивает подушечки пальцев и тыльную сторону ладони.
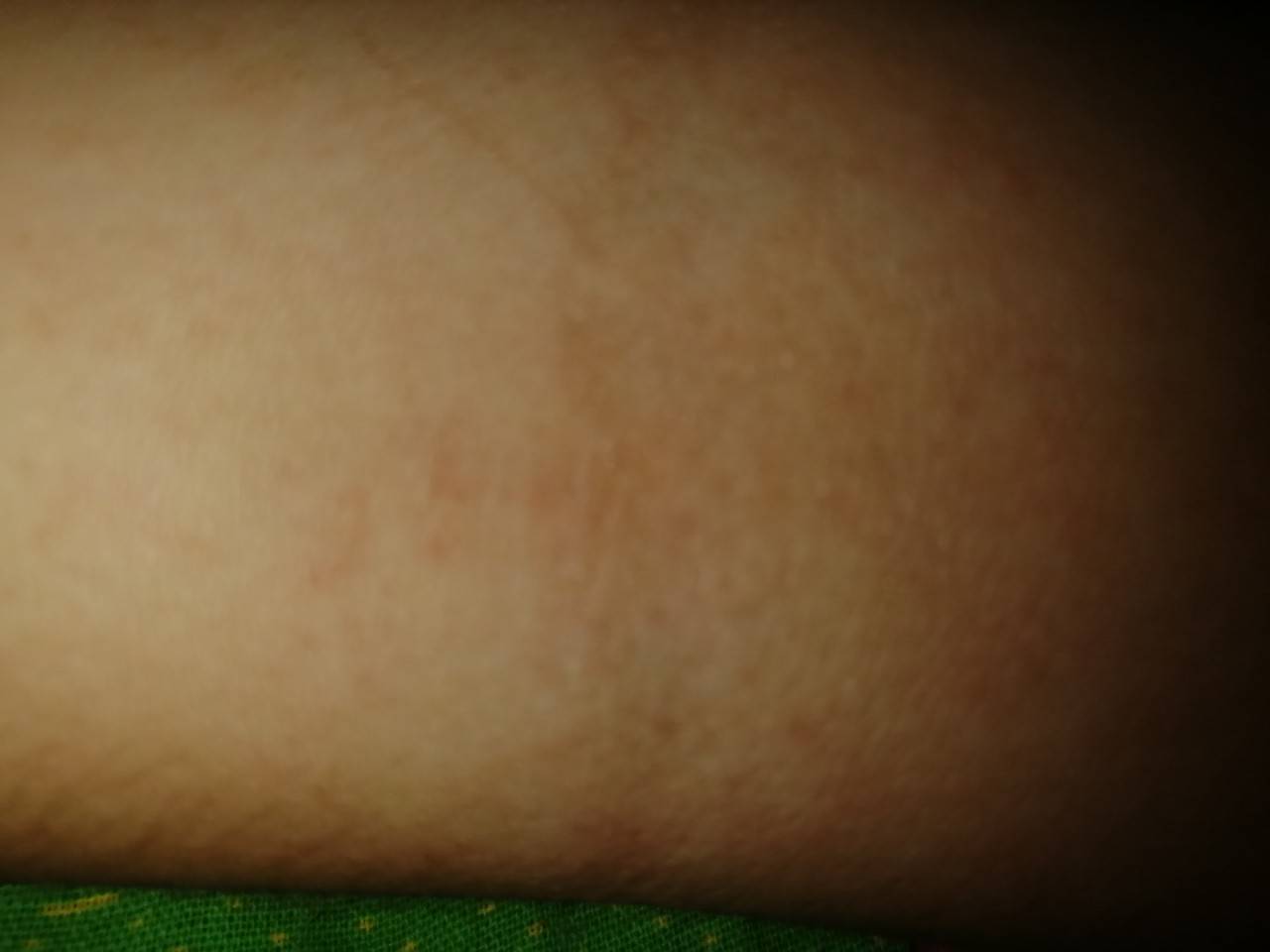
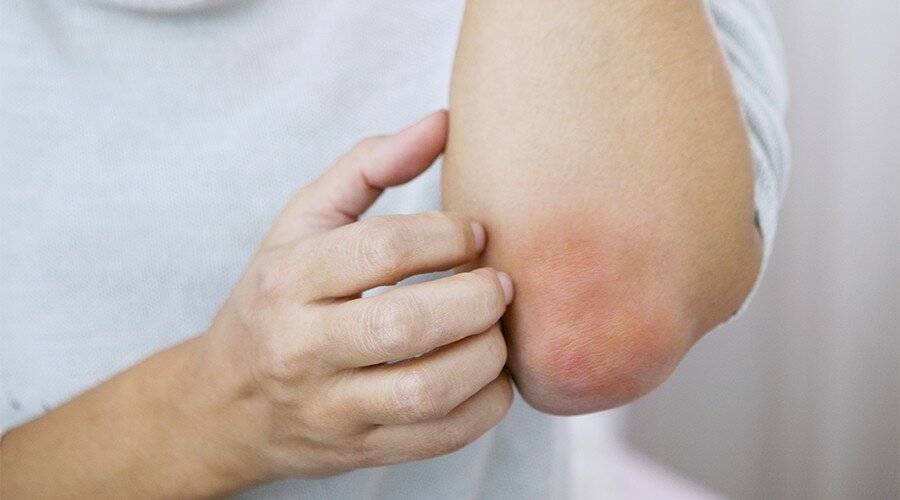
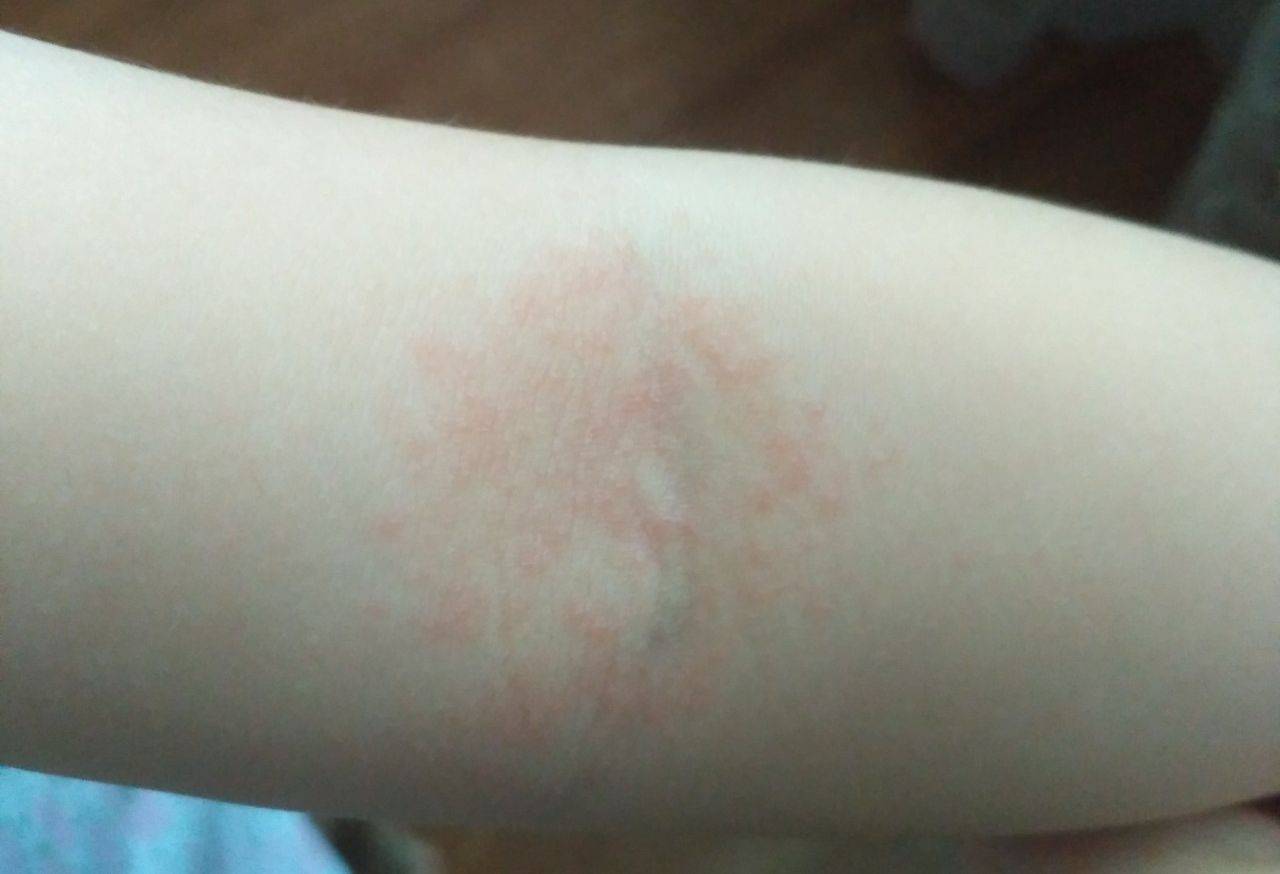
Обычно появляется в области локтя, плеча и предплечья, но может располагаться и на кистях. Возникают покраснения и мелкая красная сыпь.
Реакция на укус насекомого
Высыпания носят точечный характер, вокруг них может формироваться зона отёчности. Поражённая область сильно чешется.
Появляется зуд и жжение, кожа покрывается пятнами красного цвета и мелкой сыпью, пересыхает и трескается. При более тяжёлой форме могут образовываться даже волдыри и отёк всей кисти.
Диагностика
Диагноз локтевого артрита ставится на основании опроса и осмотра больного и подтверждается данными лабораторного и инструментального обследования. Без точного диагноза невозможно назначить адекватное лечение, поэтому при подозрении на локтевой артрит нужно срочно обращаться в клинику. Провести полноценное обследование в домашних условиях невозможно.
План обследования:
- Лабораторные анализы крови и мочи, а также исследование синовиальной жидкости, взятой при проведении артроскопии; выявляются признаки воспаления, аутоиммунного процесса, инфекций.
- Инструментальные исследования:
- рентгенография сустава – выявляет костные изменения;
- УЗИ – выявляет наличие повышенного объема синовиальной жидкости;
- компьютерная или магнитно-резонансная томография (КТ или МРТ) – дают четкое представление о патологическом процессе в локте;
- артроскопия – осмотр внутренней поверхности синовиальной оболочки с помощью эндоскопической аппаратуры и взятие синовиальной жидкости для лабораторного исследования.
Профилактические рекомендации
Для профилактики раздражений на локтях следует исключить внешние факторы, изначально спровоцировавшие нарушение.
Минимизировать риск появления недуга помогут коррективы образа жизни
Детям, склонным к воспалениям эпидермиса, не рекомендуется пересушивать кожу, злоупотреблять банными процедурами, следует проявлять особую осторожность при использовании бытовой химии
Во избежание дальнейшего распространения сыпи следует избегать повреждений пораженной кожи, ограничить контакты с раздражителями. Одевать малыша в мягкие дышащие вещи из натуральных тканей (хлопковых, льняных). Обеспечить ребенку здоровую диету.
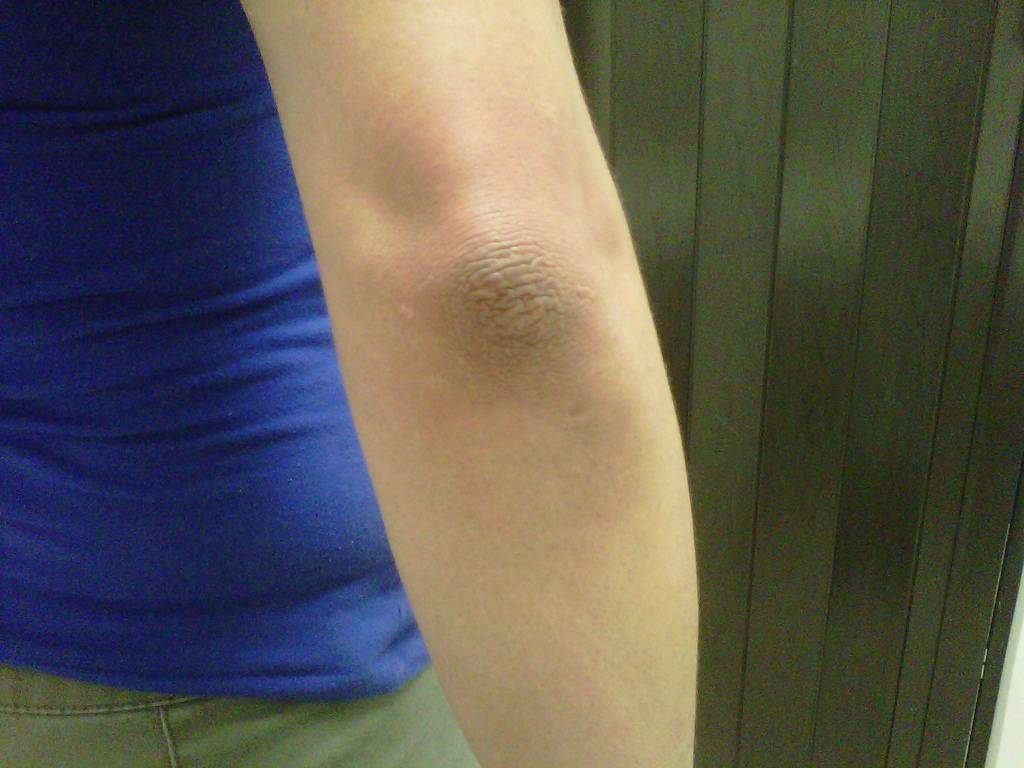
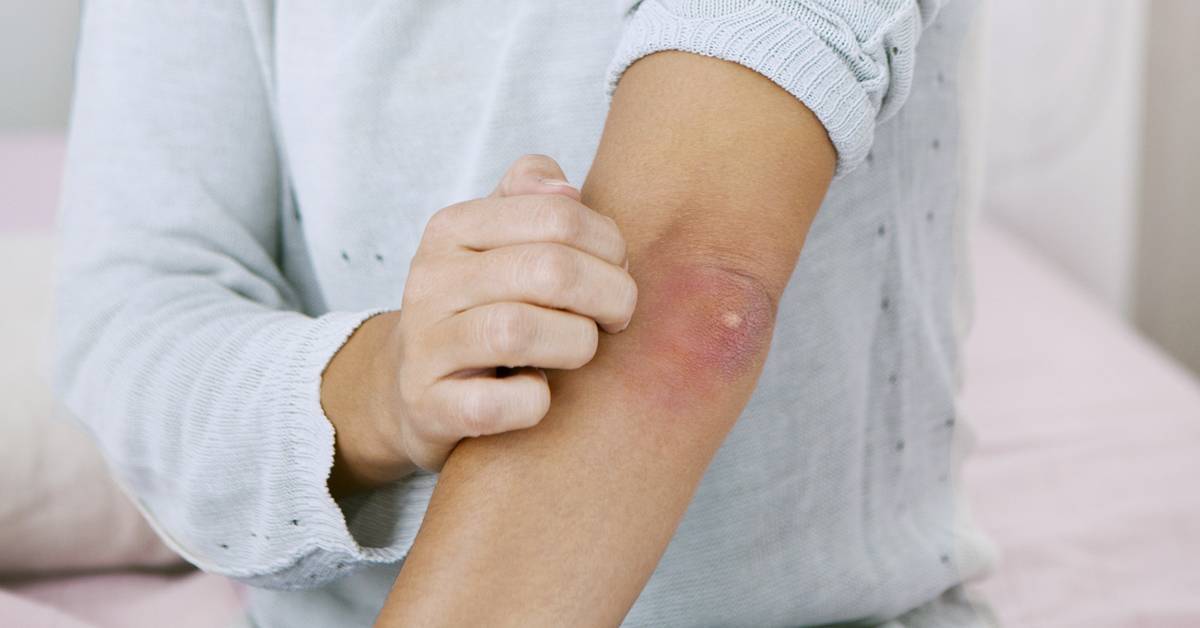
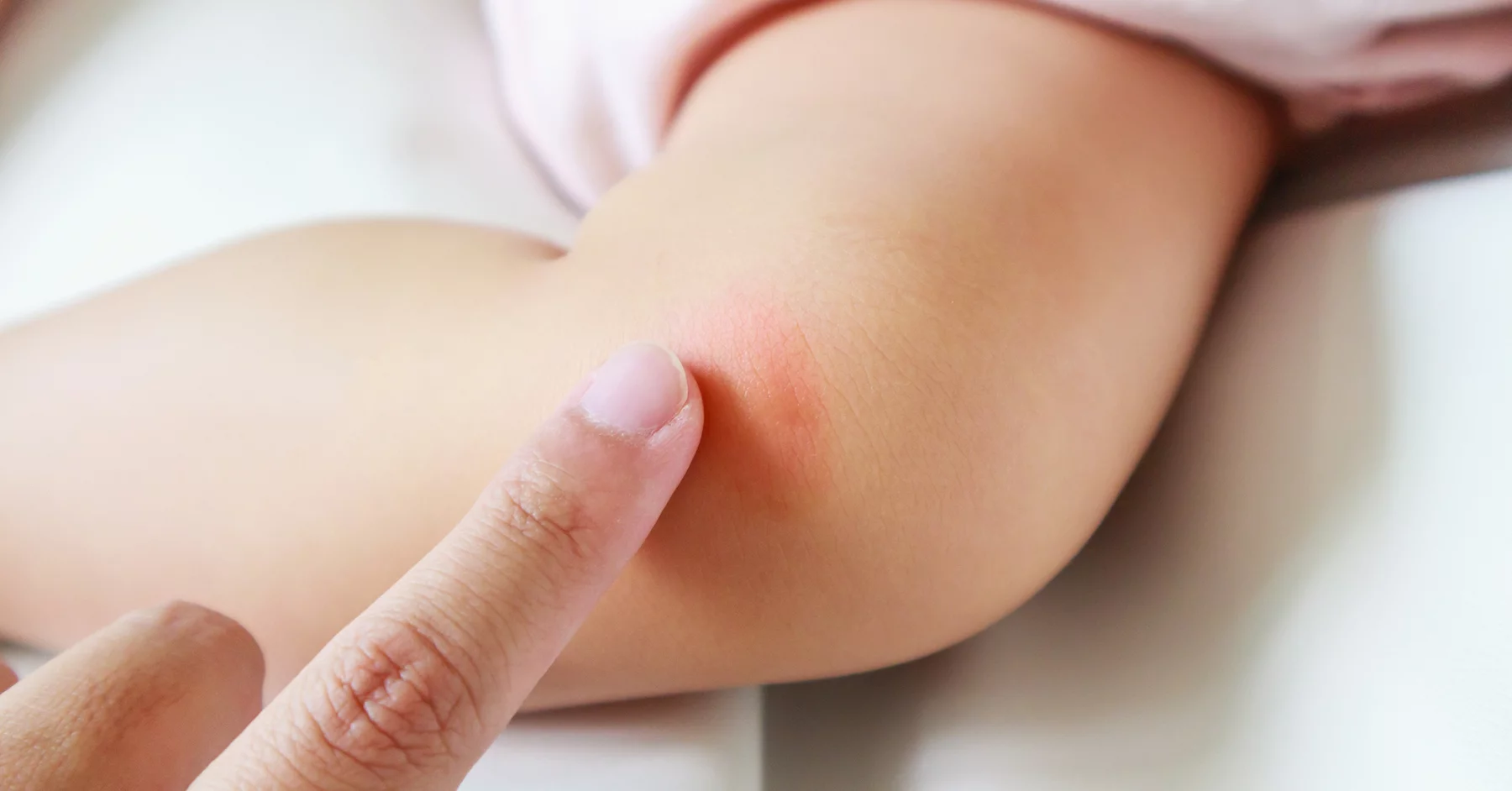
Изменения кожи в области локтя
Кожа способна покраснеть на локтях при различных сбоях в организме
Следует с опаской и надлежащим вниманием воспринимать появившиеся изменения, предупредив череду неприятных осложнений
Похожие и рекомендуемые вопросы
Сыпь у ребенка на руках и ногах Моему сынишке 3 года. Несколько дней назад между пальцами.
Красные пятна под коленом, зуд У дочки такие пятна уже пол года, но до этого они были.
Высыпания у ребенка в 6 месяцев Ребенку 6 месяцев на скуле вскочили прыщики. Они по.
Сыпь под кожей на пальцах рук После уборки появилась мелкая подкожная сыпь на руках.
Аллергодерматит у ребёнка У сына (ему 1г. 8мес.) 3 недели назад появилась сыпь на.
Пятна чешутся, давно У меня на верхней части спины, на груди и плечах пятна розового.
Сыпь на ногах без зуда В начале октября появилась сыпь (без зуда) на ногах (ориентировочно.
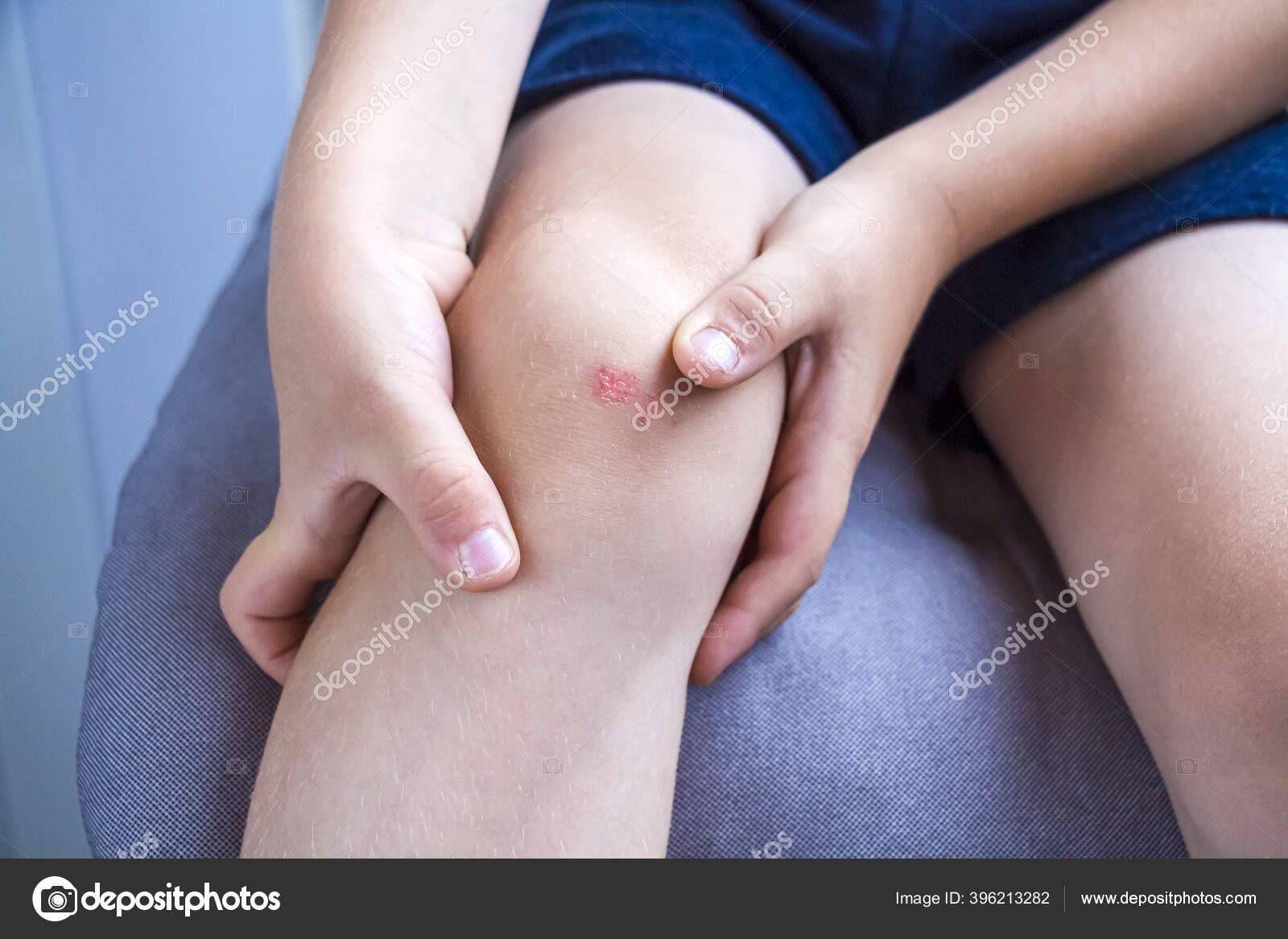
Прыщики на локте у ребёнка Месяца 2 назад у дочери высыпали прыщики на локте. Думала.
Сыпь на лице фото У меня дней 5 назад появилась сыпь на лице, в том числе под глазами.
Сыпь на подбородке У меня постоянная сыпь на подбородке, устала с ней бороться. Нечего.
Белые точки и пятно на руке У ребенка 8 лет около 3х недель назад появилось бледное.
Непроходящая чесотка у ребенка Очень прошу помощи. В ноябре 16 года у дочки 3 лет.
Прыщики на щеке у ребенка Моему сыночку 2 годика и я недавно заметила небольшое покраснение.
Непонятная сыпь под кожей У меня непонятная появилась уже около 2х лет сыпь под кожей.
Появляется сыпь как укусы комаров Хочется найти помощь в жуткой напасти. Если начать.
Психогенная природа жжения и зуда
Термин «психосоматика» в наше время довольно распространен. Он определяется как появление телесных проявлений на основе психологических факторов.
Если в процессе обследования больного не удается найти объективных причин, вызывающих подобные впечатления, дело, наверняка, в психической сфере человека. А точнее, в ее негативных проявлениях.
Например, зудящие и жгучие ощущения в теле развиваются на фоне перенесенной стрессовой ситуации. Если она была однократной, то после ее устранения проходят и неприятные проявления.
Что касается хронического стресса, то данные симптомы могут сохраняться либо даже усиливаться. Это, в свою очередь, увеличивает нервное напряжение и усугубляет ситуацию. Получается замкнутый круг.
Появлению кожных парестезий при психологических расстройствах есть вполне доступное к пониманию объяснение. При негативных эмоциях в организме повышается выработка серотонина и дофамина. Именно эти нейромедиаторы и провоцируют возникновение зуда и жжения, как правило, без видимых кожных элементов. Но иногда возможно появление и сыпи, сухости и шелушения.
Атопический дерматит
Болезнь представляет собой значительное скопление мелких прыщей, сопровождающееся сильным зудом. Кожа начинает чесаться, в результате чего происходит ее механическое повреждение. Причиной развития дерматита может являться контакт с определенными аллергенами либо сильными токсинами. Чаще всего такая реакция возникает на бытовую химию, пыль, продукты питания, косметические средства, лекарственные препараты. Решить проблему можно путем избавления от аллергена. При невозможности определить конкретную причину, вызвавшую аллергическую реакцию, рекомендуется обратиться за помощью к медикам и сдать соответствующие анализы.
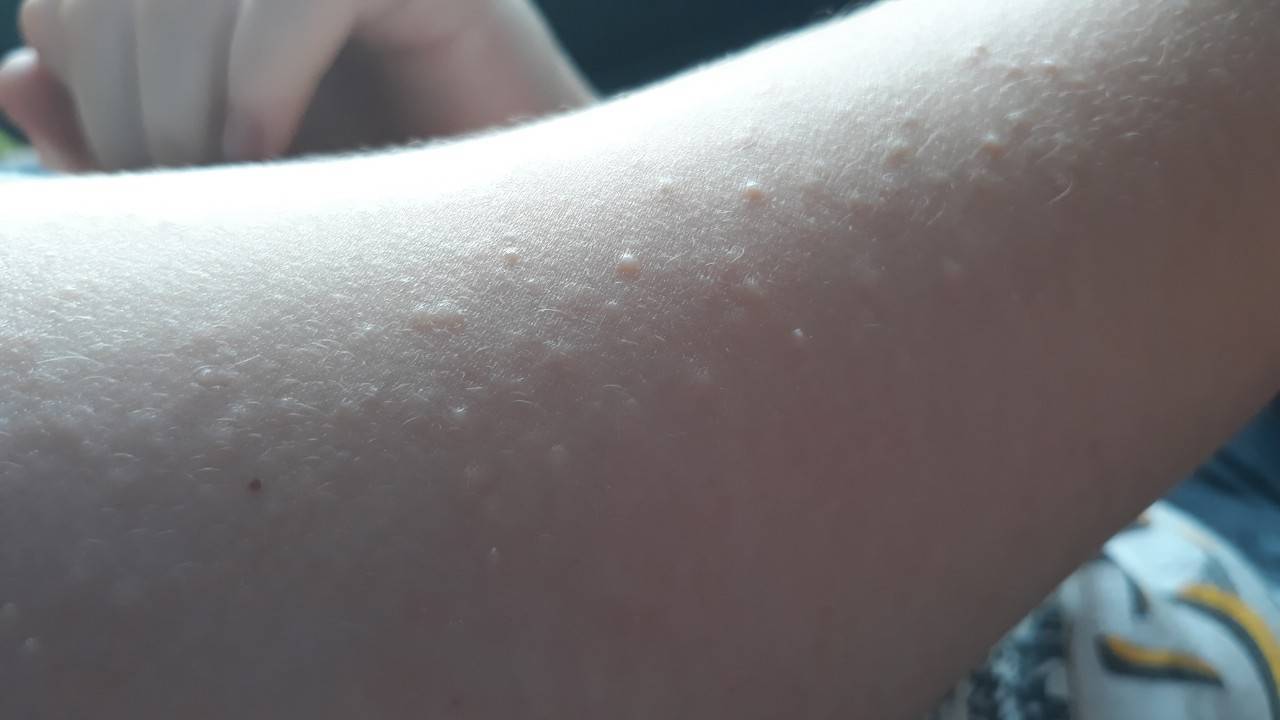
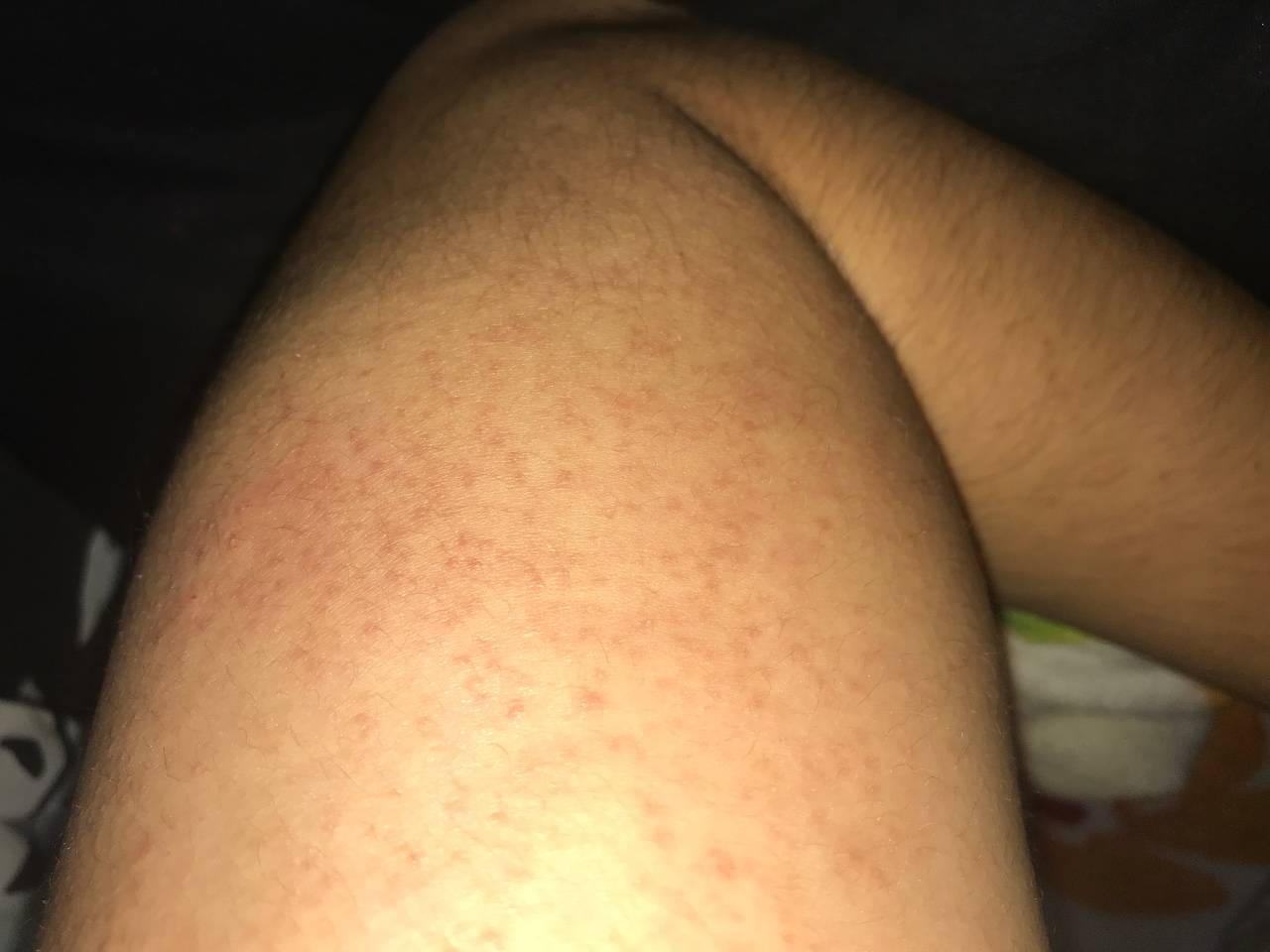
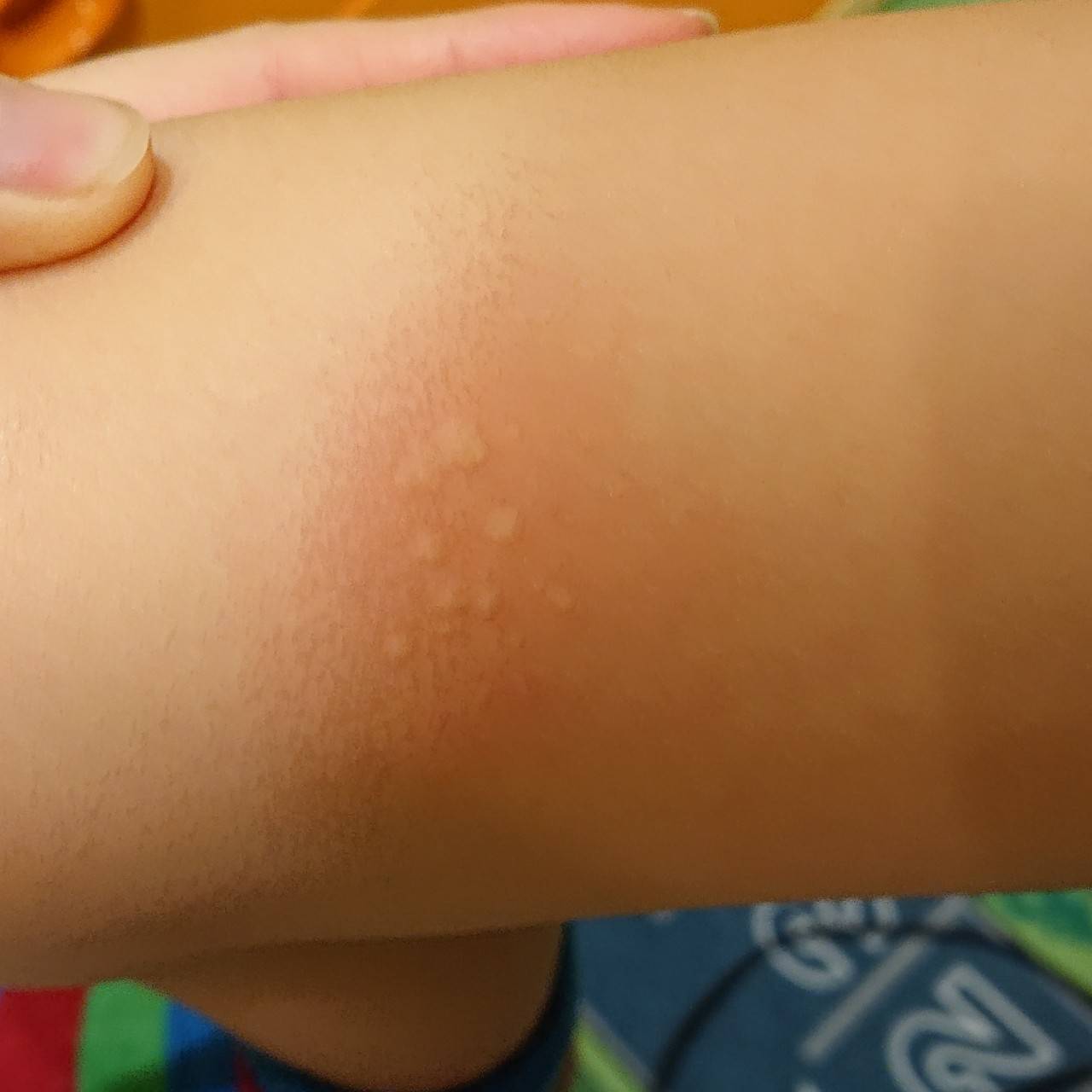
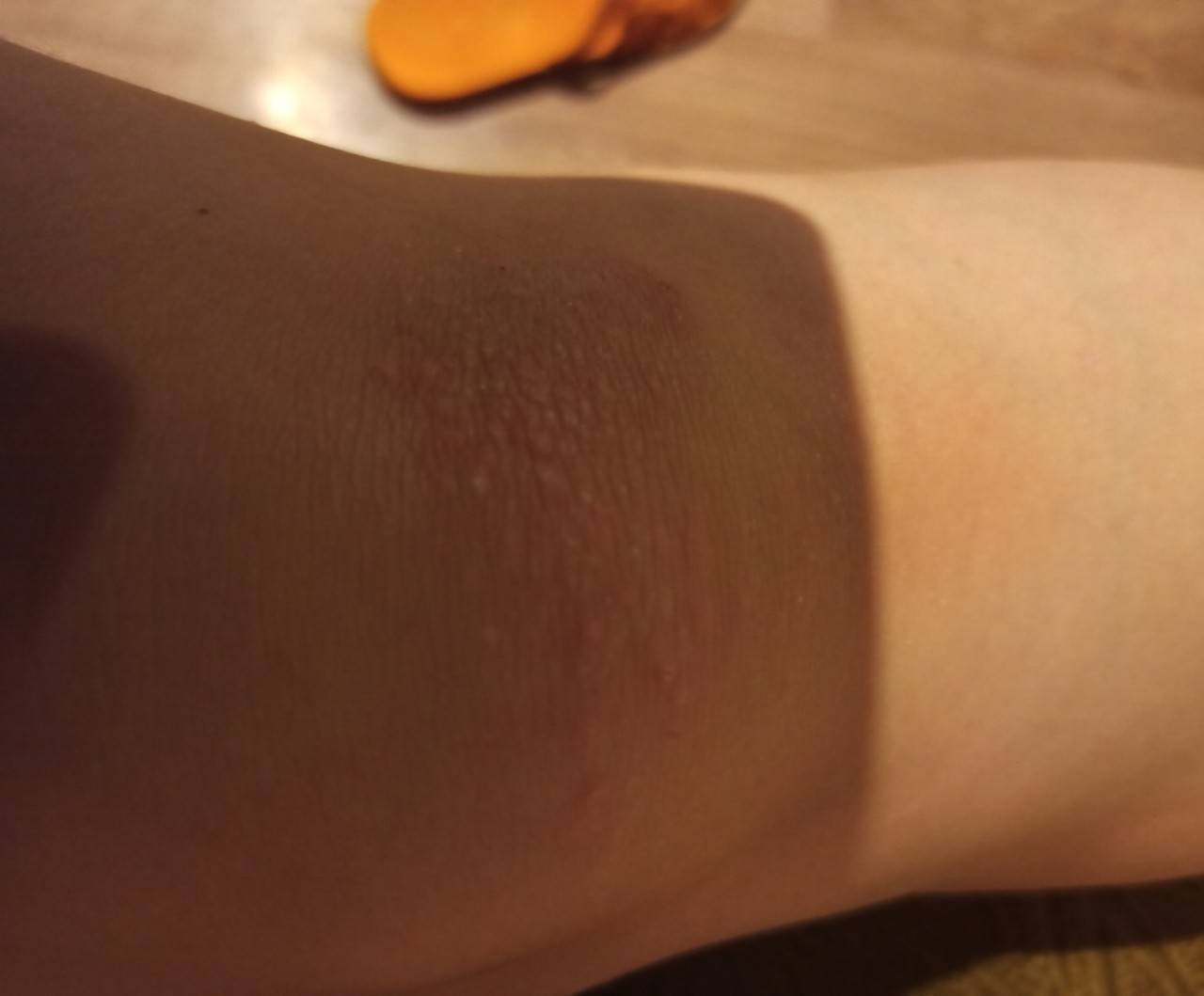
Сыпь на локтях может являться признаком микоза – грибковой болезни. Патоген, как правило, предпочитает «селиться» в местах повышенной влажности: это паховая зона, подмышечные впадины, пространство между пальцами ног. При сильном раздражении болезнь способна распространиться по всему телу, затронув в том числе сгибы локтей. Микоз проявляется овальными пятнами из красноватых мелких прыщей, которые впоследствии превращаются в налет беловатого цвета.
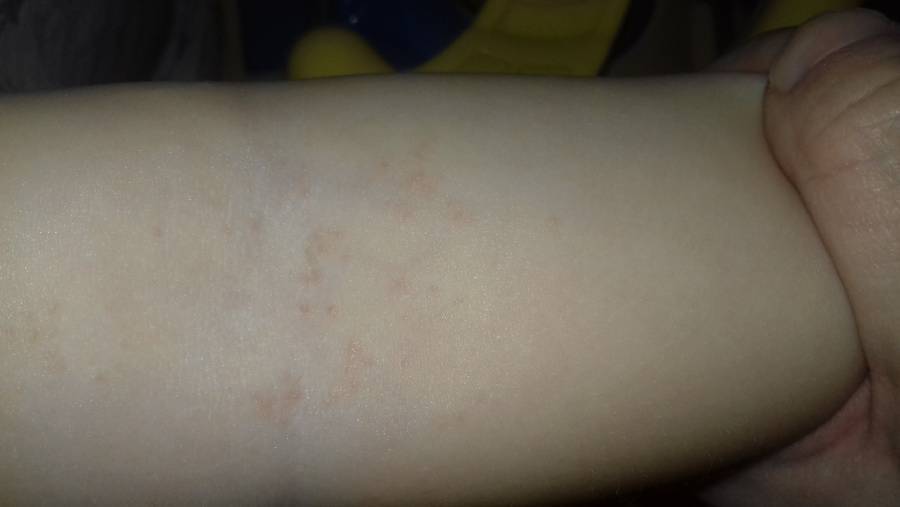
Факторы появления сыпи
Оказывается, сыпь на локтях позволяет видеть те или иные изменения, случающиеся внутри организма. Дефект появления сыпи является косметическим, но его причины, как правило, ищутся непосредственно в организме.
Если обнаружены начальные высыпания, общее состояние организма должно анализироваться, после чего определяется провоцирующий фактор. Среди данных факторов следует отметить:
- Присутствие гормональных изменений из-за полового созревания, а также менструального цикла.
- Депрессивные ситуации, стрессы неврозы.
- Определенные лекарственные препараты, вроде определенных антибиотиков.
- Некоторые вредные привычки.
- Недостаток витаминов.
- Неправильное питание.
- Недостаточный уход за кожей.
- Возможное переохлаждение.
- Перегрев.
Данные причины могут устраняться при необходимости, нивелироваться или берутся врачом под полный контроль. К примеру, рекомендован прием антидепрессантов, а также поливитаминных комплексов, необходимо соблюдать диету, правильный режим, отсутствие вредных привычек.
При нормальном жизненном образе чистота кожи гарантируется. Если сыпь возникает из-за гормональных изменений, тоже правильное лечениепрямо связано с нормальным режимом. Следует избегать гормонального дисбаланса. Достаточно опасно, когда причиной высыпания оказывается какая-нибудь болезнь.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Общая информация о патологии
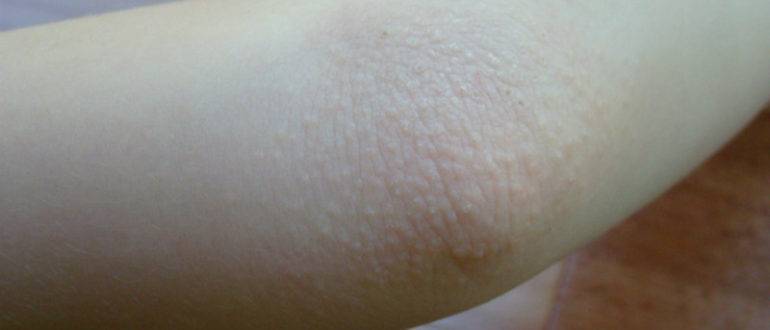
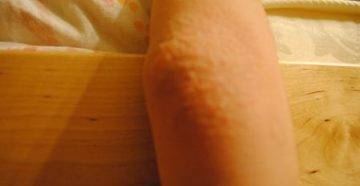
Кожный покров на локтях и коленях практически не имеет сальных желез, поэтому из-за отсутствия естественного увлажнения кожа в этих местах очень сухая. Отсутствие специального ухода и несоблюдение гигиенических мероприятий со временем приводят к образованию микроповреждений – сухие кожные участки трескаются и становятся «входными воротами» для различных инфекций. В результате появляются сыпь, светлые пупырышки, зуд и даже боль. Особенно часто этот недуг беспокоит в теплое время, когда локти и колени не защищены одеждой и подвергаются прямому контакту с окружающей средой.
Сыпь на локтях у ребенка или взрослого может стать проявлением многих неприятных болезней, которые надо вовремя правильно диагностировать
Происхождение высыпаний может иметь различную природу (аллергическую, инфекционную, вирусную) – важно своевременно обратить внимание на этот симптом, чтобы не запустить основное заболевание