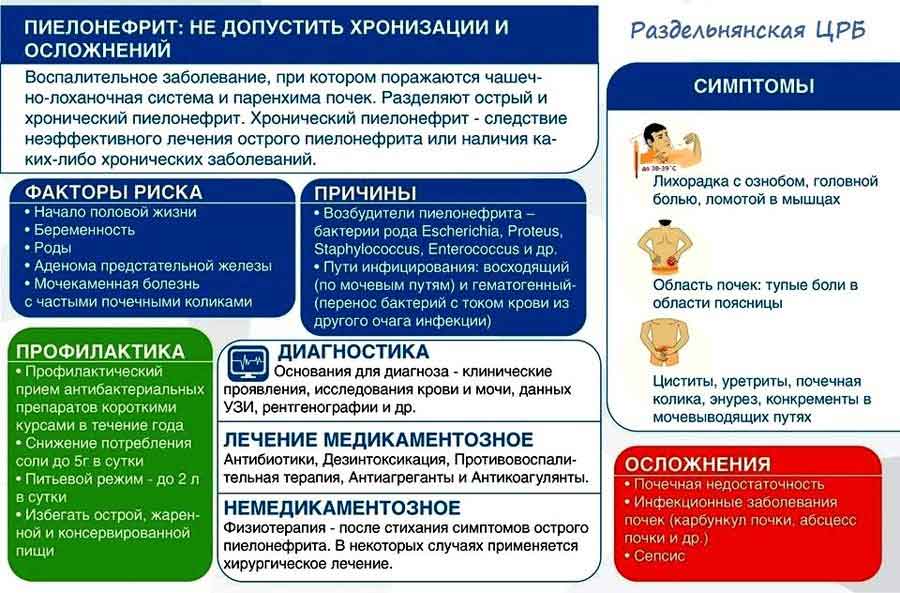
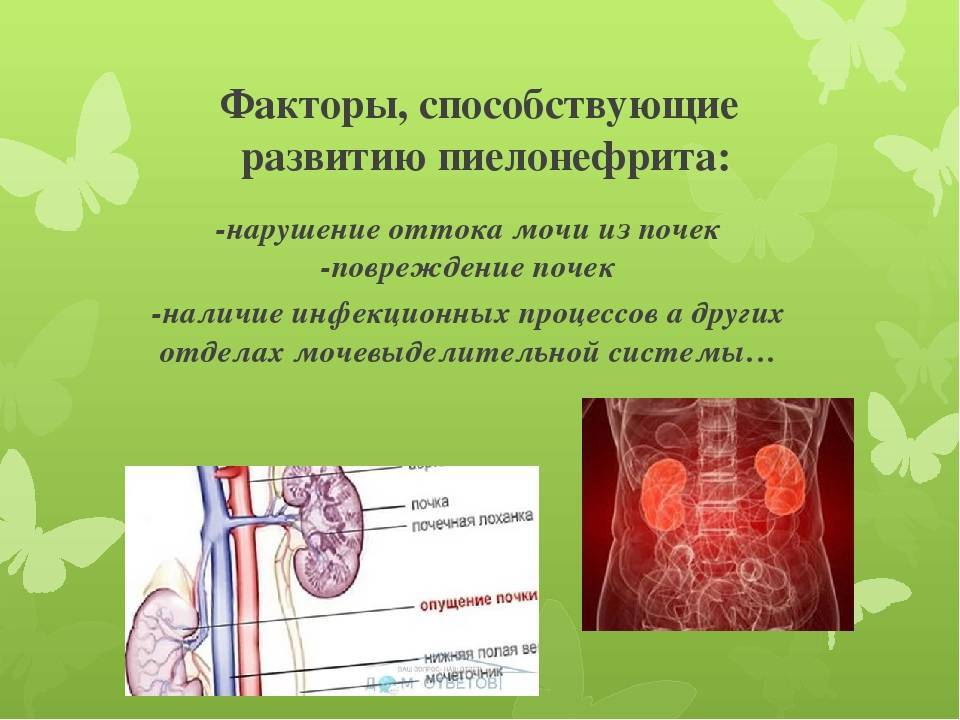
Симптомы Хронического пиелонефрита у детей:
При обострении хронического пиелонефрита у ребенка отмечают такие симптомы:
- температура повышена или повышается периодами
- боль в области поясницы и в животе
- интоксикационные проявления
- мочевой синдром
- дизурические симптомы
- нейтрофилез
- СОЭ выше нормы
В периоде ремиссии у детей проявляются такие симптомы:
- бледная кожа
- утомляемость выше обычной
- синий оттенок под глазами
- астенизация
Если течение болезни скрытое, то выше перечисленные симптомы могут не проявляться. При профилактическом осмотре или осмотре перед вакцинацией могут быть обнаружены неблагоприятные изменения в моче. Признаки хронической интоксикации могут быть в некоторых случаях замечены внимательными родителями. По мере развития болезни у пациентов меняется функция мозгового вещества почки, снижается эффективность осмотического концентрирования мочи. В диагностике имеет значение нарушение концентрационной способности почек
На ранней стадии склеротического процесса происходит удлинение и растяжение чашечек, сплющивание и уменьшение сосочков, подтягивание чашечек к периферии почек. Вследствие хронического иммунного повреждения патологический процесс в почках неуклонно прогрессирует, хотя могут быть и ремиссии.
Организация питания
| Разрешенные продукты | Запрещенные продукты |
|---|---|
| Группы продуктов:
При хронической почечной недостаточности ограничивается прием белка. |
Цель питьевого режима — «промыть» почки. Пить можно практически все, т.к. болезнь не приводит к задержке жидкости и соли:
| Если на фоне пиелонефрита возникает гестоз (поздний токсикоз с отеками и повышением давления) — питьевой режим организуется согласно рекомендациям лечащего врача. |
К каким докторам следует обращаться если у Вас Острый пиелонефрит у детей:
Педиатр
Нефролог
Детский уролог
Гинеколог
Андролог
Клинический иммунолог
Невролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого пиелонефрита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога |
| Консультация ортопеда-травматолога |
| Консультация эндокринолога |
| Консультация детского невролога |
| Консультация дерматолога |
| Консультация невролога |
| Консультация сосудистого хирурга |
| Консультация нейрохирурга |
| Консультация онколога-маммолога |
| Консультация гинеколога |
| Консультация маммолога |
| Консультация аллерголога |
| Консультация диетолога-нутрициониста |
| Консультация офтальмолога (окулиста) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Общие симптомы острого пиелонефрита:
1. Резкий озноб.2. Фебрильная температура тела (39-40 градусов).3. Мочеиспускание становится учащенным и болезненным.4. Потливость.5. Сильная жажда.6. Диспептические расстройства (общее недомогание, боли в животе, тошнота, рвота, диарея).7. Интоксикация организма (головные боли, резкая утомляемость, ухудшение самочувствия).
Местные симптомы:
1. Боли в области пораженной почки. (Тупая, ноющая, постоянная боль, усиливающаяся во время любых движений).2. Выявление положительного симптома Пастернацкого (во время постукивания ребром ладони по почкам возникает боль).3. Напряжение и болезненность мышц брюшной стенки с последующим возникновением инфильтрата почки.
Также существуют клинические формы острого пиелонефрита:
1. Острейшая. (Состояние пациента очень тяжелое, выявляется повышение температуры тела до 39-40 градусов и сильный озноб, повторяющийся несколько раз в день, примерно 2–3 раза).
2. Острая. (Симптомы также имеются, но в меньшей степени, чем в предыдущей форме, имеется интоксикация организма, сильное обезвоживание и озноб).
3. Подострая. (Здесь уже ярче проявляется местная симптоматика, нежели острая, которая либо слабо выражена, либо отсутствует совсем).
4. Латентная, иначе скрытая. Эта форма пиелонефрита не угрожает жизни пациента, но способна переходить в хроническую форму.При обнаружении таких симптомов, следует немедля обратиться к врачу (урологу или нефрологу) для последующих диагностики и лечения! Не следует откладывать визит к специалисту и тем более заниматься самолечением!Описываемое заболевание выявляют по анализу мочи. Иногда возникают симптомы перитонита. Пиелонефрит часто путают с недугами, связанными с брюшной полостью. Его можно принять за язву желудка, аппендицит или что-то еще. Если речь идет о первичном пиелонефрите, то нарушение функции почек обычно не наблюдается.
На заметку!
Для профилактики пиелонефрита важно помнить, что им чаще всего заболевают дети с хроническими очагами инфекции. Прчиной может быть как воспаление внутренних органов (желчного пузыря, желудка и т
д.), так и верхних дыхательных путей (хронический тонзиллит, аденоиды).
Грипп тоже может быть причиной возникновения пиелонефрита. За своевременной санацией (оздоровлением) очагов инфекции у ребенка родители должны обязательно следить (множество болезнетворных бактерий могут быть занесены через кровь в почки и вызвать в них воспалительный процесс).
Если имеются аденоиды, а миндалины часто воспаляются и лечащий врач рекомендует прибегнуть к оперативному вмешательству, родителям лучше прислушаться к совету.
Ребенок, перенесший пиелонефрит, должен наблюдаться у стоматолога, а при наличии кариеса зубов его немедленно надо вылечить.
О.В.Гончарова, доктор медицинских наук, педиатр-врач восстановительной медицины, главный научный сотрудник ФГУ «ЦНИИОИЗ Минздравсоцразвития РФ»
Выделяют формы пиелонефрита:
- острый пиелонефрит – заканчивается через 1-2 месяца полным выздоровлением;
- хронический пиелонефрит – признаки заболевания сохраняются более 6 месяцев от ее начала или наличия за этот период не менее двух рецидивов (обострений);
- первичный пиелонефрит – протекает на фоне снижения как местного, так и общего иммунитета, при наличии острой или хронической инфекции;
- вторичный пиелонефрит – протекает на фоне неправильного развития почек и мочевых путей (наиболее часто встречаются следующие пороки развития: удвоение почек, дистопия почек (нарушение месторасположения почек), нефроптоз, повышенная ветвистость лоханки, синдром Фрейли, пузырно-мочеточниковый рефлюкс (обратный заброс содержимого мочевого пузыря в мочеточник, уретероцеле).
Клиническая картина заболевания зависит от возраста ребенка. Общие симптомы: слабость, повышение температуры тела, снижение аппетита, иногда рвота. Местные признаки: боль в области поясницы, усиливающаяся при постукивании в этой зоне. При вовлечении в процесс мочевого пузыря (цистит) и мочеиспускательного канала (уретрит) на первый план выступает учащенное болезненное мочеиспускание, боли в животе. Дети грудного возраста плачут и ведут себя более беспокойно перед и во время мочеиспускания. В периоде новорожденности пиелонефрит чаще развивается у мальчиков. В дальнейшем, особенно в период становления половой функции, чаще болеют девочки.
Очень важно помнить, что нередко инфекция мочевыводящих путей может протекать бессимптомно. Настораживающие признаки: быстрая утомляемость ребенка, изменчивость настроения, бледность, возобновление энуреза (или ребенок часто встает ночью в туалет)
Нередко это заболевание диагностируют при случайном выявлении изменений в анализах мочи при оформлении в детские коллективы или при обследовании по поводу другой патологии.
Диагноз устанавливают лишь при наличии изменений в моче, выявляемых с помощью лабораторных методов диагностики:
- при общем анализе мочи – лейкоцитурия, бактериурия, следовая протеинурия (повышенное количество белка в моче) и гематурия (элементы крови в моче);
- бактериологическое исследование мочи – выявляются бактерии в моче (нужно повторять исследование от 3 до 7 раз, при наличии диагностически значимого титра бактериурии назначается терапия);
- при проведении пробы Зимницкого – может наблюдаться изменение относительной плотности мочи.
Также при необходимости могут проводиться дополнительные лабораторно-инструментальные методы исследования:
- при общем анализе крови – часто выявляют лейкоцитоз (увеличение общего количества лейкоцитов), нейтрофилез (разновидность лейкоцитов), увеличение СОЭ (скорость оседания эритроцитов – признак воспаления);
- при УЗИ почек – увеличение размеров почек при остром пиелонефрите;
- при нефросцинтиграфии – изменение функционального состояния почечной ткани, аномалии развития почек, изменение количества нормально функционирующей ткани почек;
- при экскреторной урографии – могут выявляться анатомические особенности строения почек, их положение, смещаемость, формы и размеры, строение и состояние чашечно-лоханочной системы, мочеточников и мочевого пузыря;
- при цистоскопии оценивается – состояние слизистой оболочки мочевого пузыря, расположение и форму устьев мочеточника, выявляются аномалии развития мочевого пузыря.
Обязательные условия для постановки диагноза – это:
клиническая триада (лихорадка, боль в пояснице, дизурия), лабораторные данные (лейкоцитурия, бактериурия), инструментальные данные (УЗИ почек и мочевого пузыря, экскреторная урография).
Причины пиелонефрита у беременных женщин
- сдавление увеличенной маткой мочеточников вызывает ухудшение пассажа (оттока) мочи. Нарушение оттока мочи приводит к расширению (увеличению объема) и деформации чашечно-лоханочной системы почек и создает благоприятные условия для размножения бактериальной флоры;
- снижение тонуса мочеточников вследствие специфического влияния прогестерона — гормона, снижающего тонус матки и способствующего вынашиванию беременности.
Пиелонефрит беременных (пиелонефрит, впервые в жизни проявившийся в период беременности), как правило, возникает после 20-ой недели беременности.
Классификация пиелонефрита
- I.
- Первичный пиелонефрит
- Вторичный пиелонефрит. Вторично пиелонефрит возникает на фоне других заболеваний как осложнение основного заболевания
- II. По длительности существования:
- Острый пиелонефрит
- Хронический пиелонефрит
- III. По степени активности воспалительного процесса:
- Активная стадия
- Частичная клинико-лабораторная ремиссия
- Полная клинико-лабораторная ремиссия
Симптомы (признаки) пиелонефрита у детей и подростков
- На фоне казалось бы полного здоровья возникает резкое повышение температуры тела до 38-39°С. Повышение температуры тела сопровождается тошнотой, рвотой.
- Расстройство мочеиспускания чаще отсутствует.
- Боли у младенцев и детей младшего возраста чаще отсутствуют. Дети школьного возраста в редких случаях жалуются на тупые ноющие боли в области поясницы, либо на острые режущие боли в животе. Острые боли в животе возникают при вовлечении в воспалительный процесс мочеточников вследствие спазма мочеточников.
- У детей 1-2 года жизни пиелонефрит может протекать с токсикозом и обезвоживанием. Причиной нарушения водноэлектролитного баланса, как правило, является кишечная палочка. Симптомы пиелонефрита, вызванного кишечной палочкой, напоминают симптомы кишечной инфекции.
- Реже на фоне формирующегося пиелонефрита и диссеминации (распространения по организму) инфекции поражается центральная нервная системы (ЦНС). Поражение ЦНС сопровождается судорогами, расстройствами сознания.
Принципы лечения пиелонефрита
Лечение острого пиелонефрита следует проводить в условиях стационара. Как правило, лечение в остром периоде предполагает 2 — 3-недельный курс с последующим лечением в условиях дневного стационара или в домашних условиях.
- Необходим строгий постельный режим до нормализации температуры тела и субъективного улучшения состояния.
- Диета с исключением продуктов, раздражающих почечную ткань (лук, чеснок, редис, редька, копчения, пряности, соления).
- Необходимо употребление большого количества жидкости в виде клюквенного и брусничного морсов.
- Антибактериальная терапия.
Международным признанием репутации и достижений Курортной клиники женского здоровья в разработке и внедрении эффективных и безопасных лечебных методик и качества предоставляемых медицинских услуг является награждение Курортной клиники женского здоровья в Пятигорске Международным сертификатом качества SIQS в сфере медицины и здравоохранения. Международный Сократовский Комитет, Оксфорд, Великобритания и Швейцарский институт стандартов качества, Цюрих, Швейцария. Подробнее…
Online-консультации врачей
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация невролога |
| Консультация эндокринолога |
| Консультация анестезиолога |
| Консультация нарколога |
| Консультация дерматолога |
| Консультация стоматолога |
| Консультация уролога |
| Консультация педиатра |
| Консультация косметолога |
| Консультация специалиста по лазерной косметологии |
| Консультация оториноларинголога |
| Консультация нефролога |
| Консультация вертебролога |
| Консультация пульмонолога |
Новости медицины
Лазерная фотокоагуляция сетчатки — послеоперационный период,
22.12.2021
Назвали витамины вызывающие рак,
07.12.2021
Уникальная операция: хирурги впервые пересадили искусственное сердце,
07.12.2021
Пилинги в косметологии: что это и показания к процедуре,
15.09.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
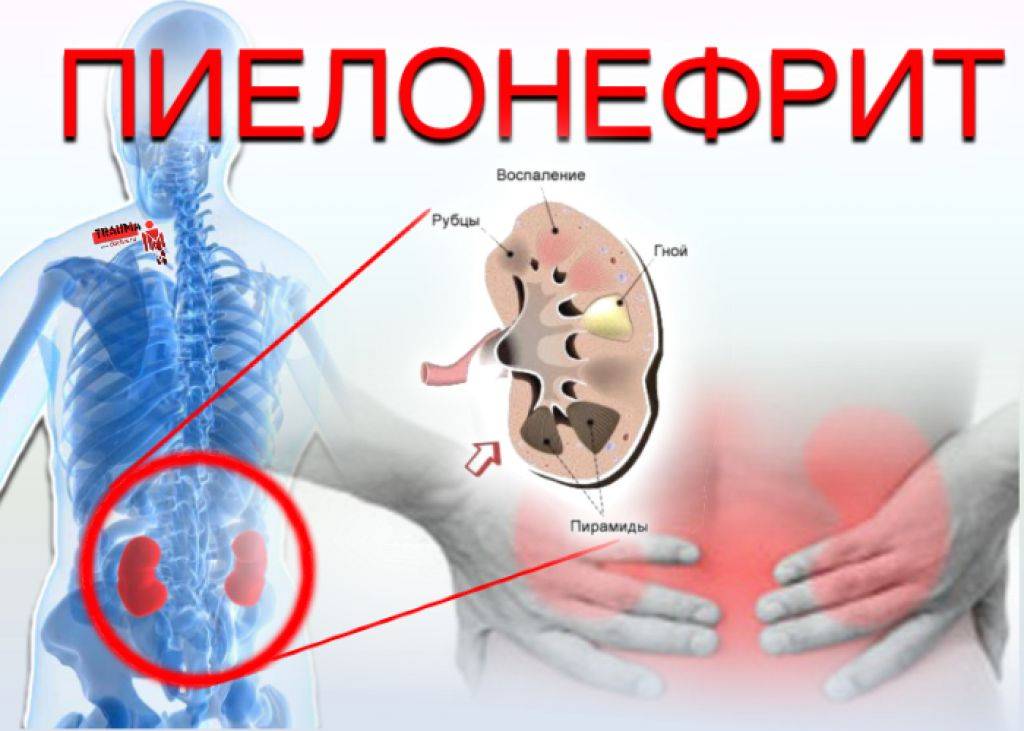
Какие стадии проходит острый пиелонефрит?
Инфекция проходит две стадии процесса: серозное и гнойное воспаление. Серозное подвергается обратному развитию, но в части случаев переходит в гнойную стадию, она развивается у каждого четвертого больного в нескольких видах: апостематозного пиелонефрита, карбункула и абсцесса.
В этот период почка воспалена и отечна, почечная капсула растягивается и это дает ощущение боли. Клетчатка вокруг органа тоже отекает, усугубляя болевой синдром. Лихорадку дает выброс в кровь бактериальных токсинов, выделяемых иммунными клетками биологически-активных веществ, продуктов клеточного распада. При заболевании, возникшем на базе нарушений оттока мочи, все клинические проявления более выражены.
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка
Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Симптомы Хронического пиелонефрита у детей:
При обострении хронического пиелонефрита у ребенка отмечают такие симптомы:
- температура повышена или повышается периодами
- боль в области поясницы и в животе
- интоксикационные проявления
- мочевой синдром
- дизурические симптомы
- нейтрофилез
- СОЭ выше нормы
В периоде ремиссии у детей проявляются такие симптомы:
- бледная кожа
- утомляемость выше обычной
- синий оттенок под глазами
- астенизация
Если течение болезни скрытое, то выше перечисленные симптомы могут не проявляться. При профилактическом осмотре или осмотре перед вакцинацией могут быть обнаружены неблагоприятные изменения в моче. Признаки хронической интоксикации могут быть в некоторых случаях замечены внимательными родителями. По мере развития болезни у пациентов меняется функция мозгового вещества почки, снижается эффективность осмотического концентрирования мочи. В диагностике имеет значение нарушение концентрационной способности почек
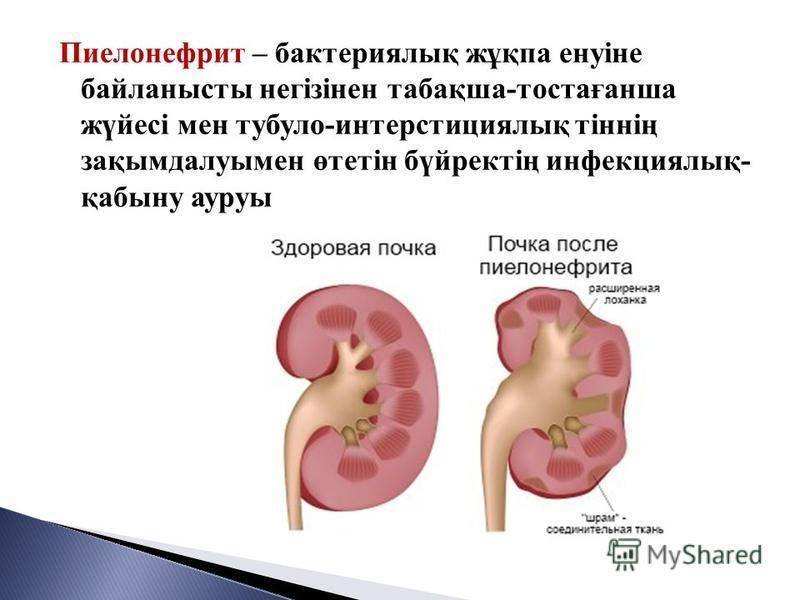
На ранней стадии склеротического процесса происходит удлинение и растяжение чашечек, сплющивание и уменьшение сосочков, подтягивание чашечек к периферии почек. Вследствие хронического иммунного повреждения патологический процесс в почках неуклонно прогрессирует, хотя могут быть и ремиссии.
Лечение острой и хронической форм пиелонефрита:
Лечением занимается только врач-уролог либо врач-нефролог. В зависимости от тяжести течения заболевания и продолжительности врач может назначить следующие принципы лечения:
1. Консервативная этиотропная терапия (препараты). Для лечения всех форм пиелонефрита используют антибиотики различных групп (пенициллины, цефалоспорины, фторхинолоны и т. д.) такие как амоксициллин, ампициллин, гентамицин, цефаклор, ципрофлоксацин и т. д.; сульфаниламиды: Сульфадимезин, уросульфан и другие; нитрофураны: например, фуразолин, фурагин; налидиксовая кислота (налидикс, неграм.), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др.) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.Фитопрепараты также обладают противовоспалительным, мочегонным и антибактериальным эффектами. Существует самый распространенный растительный фитопрепарат – канефрон. Обладает всеми вышеперечисленными действиями.
2. Физиотерапия. Это скорее дополнительный метод, нежели основной. Физиотерапия помогает улучшить состояние, функции почек и ускорить эффект этиотропной терапии.Виды физиотерапии: электрофорез фурадонина или кальция хлорида (можно использовать и другие препараты), ультразвук (если отсутствуют камни в почках), тепловое воздействие на почки (например, диатермия, лечебная грязь и т. д.), СВЧ – терапия и др.
3. Если все методы лечения оказываются бесполезными, а состояние пациента остается на прежнем уровне или ухудшается, то применяется хирургический метод. В основном хирургическое вмешательство проводится при гнойном пиелонефрите, карбункуле почки или абсцессе. В зависимости от состояния врач сам выбирает вид хирургической коррекции.
Какие консультации необходимы при воспалении почек?
В международной клинике Медика24 пациентов с пиелонефритом наблюдает уролог – универсальный специалист, в одном лице диагност, клиницист и хирург. В большинстве государственных медицинских учреждений кадровый дефицит отводит ему роль консультанта.
Может потребоваться компетентное мнение нефролога, особенно при сопутствующем иммунодефиците или признаках недостаточности почек. Пациента с пиелонефритом на фоне сахарного диабета параллельно должен наблюдать эндокринолог.
В международной клинике Медика24 все пациенты получают помощь всех необходимых специалистов по стандарту с корректировкой по индивидуальной программе. Обратитесь за помощью в Центр урологии по телефону: +7 (495) 230-00-01
В самом начале острый пиелонефрит, развивающийся при отсутствии нарушений оттока мочи – первичный часто принимается за другое воспалительное заболевание: ОРВИ, обострение хронического холецистита и даже аппендицит или инфекцию, потому что нет главного симптома – в моче не появились признаки воспаления.
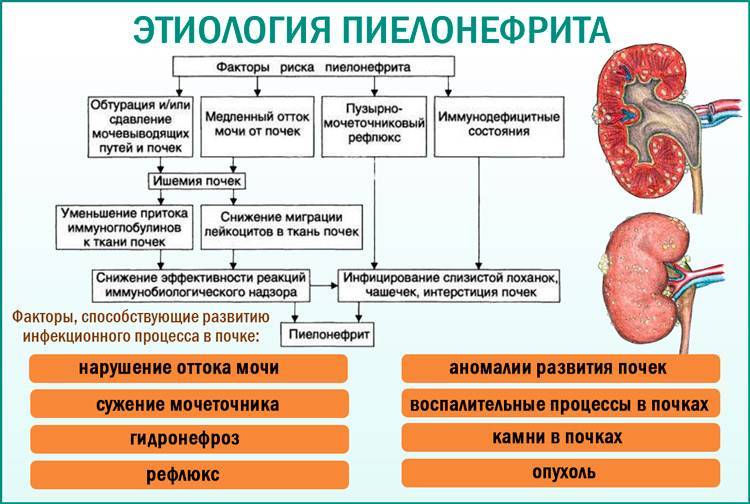
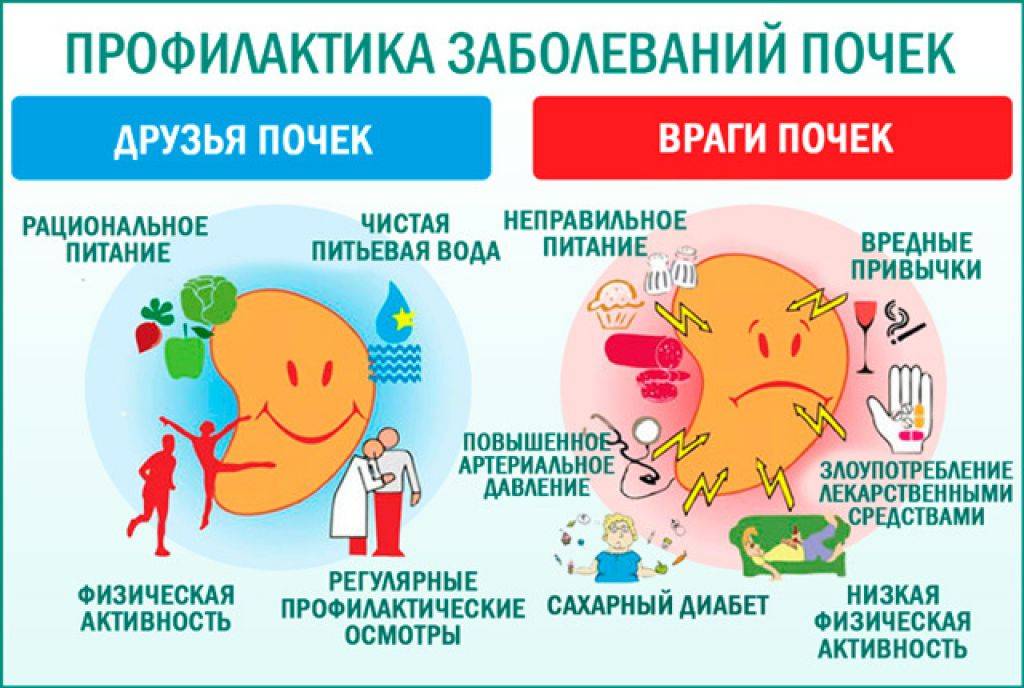
Приводящие к воспалению почек факторы риска
При наличии препятствия нормальному оттоку мочи существуют факторы, при которых вероятность развития инфекции мочевыводящих путей усугубляется. Причины практически те же, что помогают инициации острого цистита:
- Инфекции, передающиеся половым путем, и издержки сексуального поведения;
- Возрастное снижение выработки гормонов, дисгормональные нарушения и использование гормональных препаратов, чаще всего контрацептивов;
- Иммунные возможности, сцепленные с группой крови, которые обозначают, как «секреторный тип»;
- Осложнение сахарного диабета – поражение мелких сосудов или микроангиопатия.
О чем расскажут обследования?
Дальше начинается поиск первопричины заболевания, мешающей нормальному оттоку мочи патологии.
Давний и серьезно осовремененный инновациями метод – обзорная урография найдет камни. Использование при рентгенографии контрастного вещества, выделяемого почками – экскреторная урография выявит специфические признаки воспаления почки и уровень блокировки оттока мочи.
Визуальная диагностика – КТ и МРТ также нацелены на поиск главной причины, способствовавшей развитию воспаления: аномалии выводящих мочу путей, опухоли или мочекаменной болезни. Такая диагностика необходима при отсутствии позитивной реакции на 3-дневное лечение и продолжающейся лихорадке.Выделение почками радиоактивных изотопов позволяет оценить их функцию и симметричность повреждений.
В некоторых случаях потребуется биопсия почки, чтобы провести дифференциальную диагностику в сомнительных случаях, когда все предшествующие исследования не дали однозначного ответа.
Лечение пиелонефрита
Учитывая частоту заболеваемости пиелонефритом и высокую вероятность развития осложнений, подход к лечению должен осуществляться исключительно на профессиональном уровне. Самолечение чревато увеличением риска осложнений, а при острой форме – переходом в хроническую.
При выборе схемы лечения наши врачи руководствуются не только основными принципами лечения пиелонефрита, но и учитывают целый ряд прочих факторов: наличие сопутствующих заболеваний, состояние иммунной системы, возраст пациента.
При остром пиелонефрите выбор лечебной тактики будет зависеть от характера воспалительного процесса, формы заболевания, а также от индивидуальных особенностей течения. Общий подход к лечению базируется на подборе:
- диеты
- режима
- гидратации
- дезинтоксикационной терапии
- антибактериальных медикаментов
Антибактериальная терапия является основным средством в быстром купировании симптомов острого пиелонефрита. Она сочетается с препаратами, оказывающими дезинтоксикационное действие, антигистаминными медикаментами, а также теми средствами, которые способствуют активизации защитных реакций организма. С целью повышения эффективности комплексной терапии острого пиелонефрита таже может быть назначена гипербарическая оксигенация.
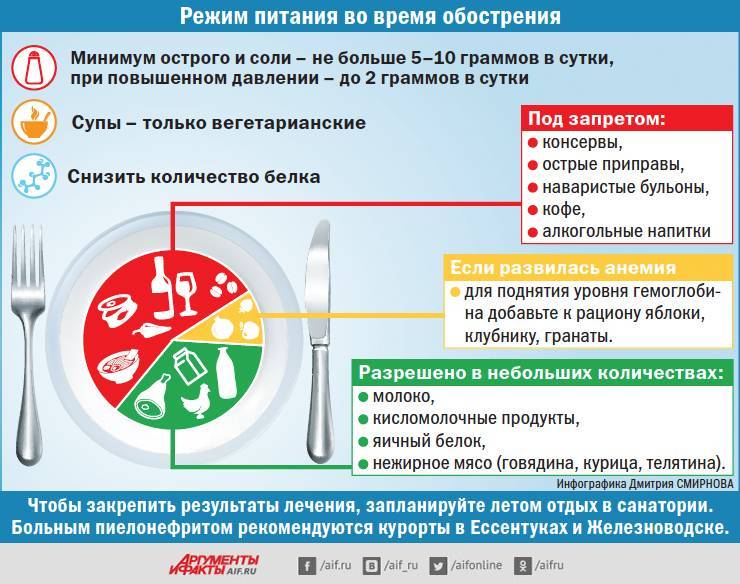
При хроническом пиелонефрите подход к лечению определяется такими факторами, как давность заболевания, частота и продолжительность обострений. Режим в период обострения рекомендуется постельный, а при отсутствии обострения – обычный, исключая выраженные физические нагрузки, занятия профессиональным спортом.Диетического питания следует придерживаться всем пациентам, страдающим хроническим пиелонефритом, но в период обострений оно должно контролироваться более строго и соответствовать рекомендациям врача. В случае такого осложнения, как ренальная артериальная гипертензия, следует к минимуму свести употребление соли и уменьшить водные нагрузки в период выраженности отечного синдрома.
Медикаментозное лечение острого пиелонефрита направлено на устранение инфекционной причины заболевания. Еще одной группой препаратов, которые рекомендуется применять для лечения хронического пиелонефрита, являются средства, улучшающие микроциркуляцию в почечной ткани и уменьшающие проницаемость капилляров. В качестве вспомогательных средств, необходимых для проведения противорецидивного лечения, используют адаптогены, поливитамины, фитотерапевтические препараты с уросептическим эффектом.
В Клинике ЭКСПЕРТ придерживаются принципа этапности в лечении.
На первом этапе составляется план лечения, который включает:
- режим
- диету
- подбор базисной терапии антибактериальными препаратами в сочетании с растительными уросептиками.
На втором этапе оценивается эффективность проводимой терапии:
- Если на фоне применения антибактериальных препаратов активность заболевания снижается, клиническая симптоматика становится менее выраженной, то расширяется режим и диета, назначается профилактический курс лечения и назначается дата повторного визита к врачу.
- Если на фоне проводимой терапии улучшения самочувствия не наступает, решается вопрос о назначении более сильных антибактериальных препаратов.
Третий этап лечения осуществляется после достижения стойкой ремиссии. Он представляет собой схему курсового профилактического лечения.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии. Некоторые препараты способствуют снижению риска развития обострений и хронической почечной недостаточности.
Лечение Хронического пиелонефрита у детей:
Ребенок должен соблюдать режим, важное условие которого – достаточное время сна. С ребенком гуляют на свежем воздухе ежедневно, проводят гигиенические мероприятия
При обострении малыш должен придерживаться диеты от 7 до 10 суток. Рацион базируется на молочных и растительных продуктах, белок ограничивают из расчета 1,5-2, г/кг массы тела. Соль в рационе должна присутствовать в количестве до 2-3 г в сутки. Для лечения важно достаточное питье, которое в половину должно превышать возрастную норму. Ребенку дают компоты, некрепко заваренный чай, соки. Также можно слабощелочные минеральные воды, например, Славянскую. Рассчитывают количество воды так: расчета 2-3 мл/кг массы тела на прием в течение 20 дней по 2 курса в год. Ребенок должен мочиться в среднем каждые 2-3 часа (часто).
Этиотропное лечение приписывают в зависимости от высева возбудителя. После того, как симптомы перестают проявляться, врачи назначают поддерживающую терапию, в каждом месяце – 7-10 дней, всего 3-4 месяца. Если риск прогрессирования у ребенка высокий, то профилактика проводится несколько лет.
При пузырно-мочеточниковом рефлюксе лечение продолжают до 10-12 месяцев. Для лечения нужна такие препараты:
- витамины
- антиоксиданты
- для повышения реактивности организма
- для улучшения кровотока в почках
В периоде стойкой ремиссии ребенку проводят ЛФК и закаливающие процедуры.
Прогноз при хроническом пиелонефрите у детей
При первичном хроническом пиелонефрите прогнозируют выздоровление. При вторичном у ребенка всё больше снижаются почечные функции, нарастают нефросклеротические изменения и гипертензии. Может развиться хроническая почечная недостаточность.
Лучшие фрукты во время беременности
Фрукты могут стать отличным перекусом и заменой для кондитерских изделий, которые рекомендуется полностью исключить из питания. Ниже перечислим 12 лучших фруктов, которые можно включить в здоровое питание для беременных.
1. Абрикосы
Абрикосы содержат: витамины А, С и Е, кальций, железо, калий, бета-каротин, фосфор, кремний. Все эти питательные вещества помогают развитию и росту ребенка. Железо предотвращает анемию, а кальций укрепляет кости и зубы.
2. Апельсины
Витамин С предотвращает повреждение клеток и способствует усвоению железа.
Фолиевая кислота помогает предотвратить дефекты невральной трубки, которые вызывают аномалии головного и спинного мозга у ребенка. Дефекты невральной трубки могут вызывать такие состояния, как расщепление позвоночника, когда спинной мозг не развивается должным образом, и анэнцефалия, при которой отсутствует значительная часть головного мозга и черепа.
3. Манго
Манго богаты витаминами А и С. Одна чашка нарезанного манго обеспечивает 100 процентов рекомендуемой суточной нормы витамина C и более трети суточной нормы витамина A.
Ребенок, родившийся с дефицитом витамина А, будет иметь низкий иммунитет и высокий риск послеродовых осложнений, таких как респираторные инфекции.
4. Груши
Груши содержат значительное количество пищевых волокон, калия, фолиевой кислоты.
Употребление большого количества клетчатки в рационе беременных улучшает работу кишечника. Клетчатка — натуральное средство для профилактики запора — распространенного симптома беременности.
5. Гранаты
Гранаты содержат большое количество витамина К, кальция, фолиевой кислоты, железа, белка и пищевых волокон. Плотные питательные вещества, содержащиеся в гранате также являются хорошим источником энергии, а их высокое содержание железа помогает предотвратить дефицит железа.
Витамин К также необходим для поддержания здоровья костей. Исследования показывают, что употребление гранатового сока может помочь снизить риск повреждения плаценты.
6. Авокадо
Авокадо является отличным источником витаминов С, Е и К, мононенасыщенных жирных кислот, витаминов группы В, калия и меди.
Этот фрукт содержит полезные жиры, которые обеспечивают энергией, стимулируют клетки, отвечающие за формирование кожи и тканей головного мозга развивающегося ребенка.
7. Гуава
Гуава содержит витамин Е и фолат, что делает его идеальным фруктом для беременных.
Гуава — отличный выбор фруктов для людей, которые хотят получить больше следующих питательных веществ: витамины С и Е, полифенолы, каротиноиды, изофлавоноиды. Гуава содержит разнообразную комбинацию питательных веществ, что делает ее идеальной.
Употребление гуавы во время беременности расслабляет мышцы, улучшает пищеварение и уменьшает запоры.
8. Бананы
Бананы содержат высокий уровень витамина С, калия, витамина В-6. Высокое содержание клетчатки в бананах помогает при запорах, связанных с беременностью. Есть свидетельства того, что витамин B6 уменьшает тошноту и рвоту на ранних сроках беременности.
9. Виноград
В винограде содержатся очень важные для организма человека вещества — витамины С и К, пектин, органические кислоты, антиоксиданты.
Питательные вещества в винограде облегчают биологические изменения, которые происходят во время беременности. Они содержат иммуностимулирующие антиоксиданты, которые также помогают предотвратить инфекции.
10. Шиповник
Плоды шиповника — хороший источник витамина С. Они положительно влияют на углеводный обмен. Ягоды также содержат много воды, поэтому являются отличным источником увлажнения.
Витамин С помогает усваивать железо и повышает иммунную систему организма.
11. Яблоки
Яблоки богаты витаминами А и С, калием, клетчаткой. Исследования показывают, что употребление яблок во время беременности может снизить впоследствии вероятность развития астмы и аллергии у ребенка.
12. Сухофрукты
Сухофрукты богаты витаминами и минералами, клетчаткой. Они содержат все те же питательные вещества, что и свежие фрукты. Таким образом, беременные женщины могут получить свою суточную норму витаминов и минералов, съев порцию сухофруктов, которая по весу будет меньше, чем эквивалентное количество в свежих фруктах.
Тем не менее, важно помнить, что сухофрукты могут содержать много сахара и не содержат воды, которая есть в свежих фруктах. Это означает, что они не помогают пищеварению