Профилактика
Способы профилактики универсальны и доступны всем:
- здоровый образ жизни;
- качественное и насыщенное витаминами питание;
- хороший сон;
- физическая активность, при отсутствии противопоказаний;
- необходимо следить за состоянием репродуктивной системы постоянно, избегать абортов и заболеваний по возможности;
- отсутствие стрессов и неврозов;
- своевременно посещать врача во время беременности и все медицинские процедуры.
Конечно, полностью предугадать развитие каких-то патологий невозможно. Но здоровый образ жизни, контроль за собственным самочувствием и планирование беременности – это все повышает шансы благополучно выносить малыша.
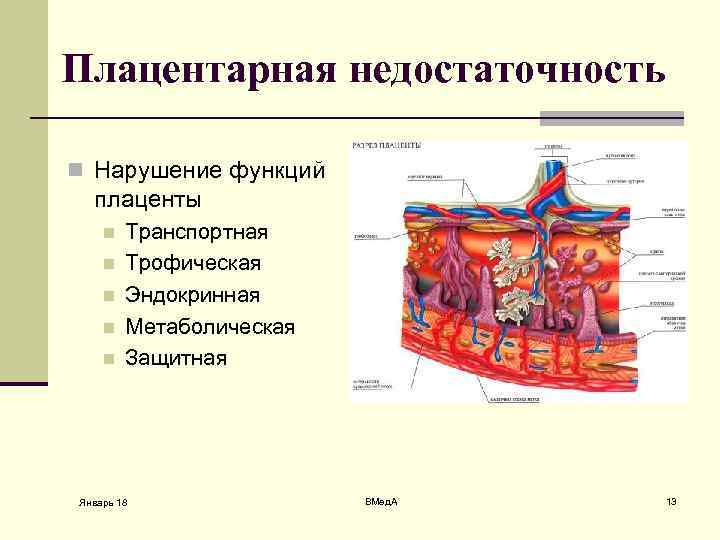
Причины фетоплацентарной недостаточности
Исследования и анализ факторов, способствующих развитию фетоплацентарной недостаточности, позволили ученым объединить их в единую группу:
- Разнообразные материнские заболевания хронического характера: астма, пороки сердца, диабет, патологические отклонения эндокринной системы;
- Инфекционные заболевания, которыми женщина болеет в период беременности, которые способствуют ухудшению состояния плаценты: кариес, ОРВИ, инфекции половой системы;
- Непростое протекание беременности, сопровождающееся гестозом, резус-конфликтом и возможной угрозой выкидыша;
- Патологические процессы в матке: миома, аденомиоз, эндометрит и т.д;
- Нестандартно низкое прикрепление плаценты с ухудшенным кровоснабжением;
- Прерывание беременности, выкидыши;
- Внешние факторы: вредные условия труда матери, нерациональное питание и плохая экология;
- Стрессовые ситуации и эмоциональные нагрузки;
- Курение;
- Возрастная категория пациенток в большинстве случаев не достигает восемнадцати лет, следующий всплеск происходит после тридцати пяти лет.
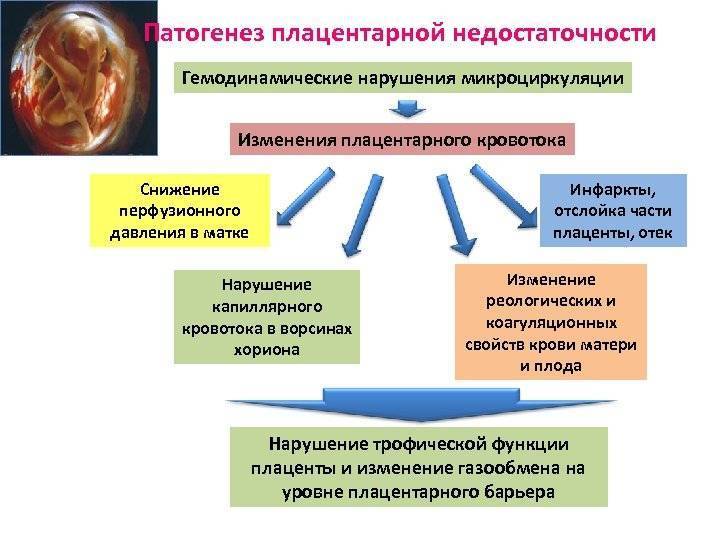
При нормальном течении беременности, сосуды плаценты находятся в расширенном состоянии, что позволяет поставлять плоду необходимое количество питательных веществ и кислорода. При патологических процессах наблюдается образование спаек, которые нарушают кровоток. В данном случае необходимо учитывать уровень свертываемости крови. Если уровень свертывания высокий, то кровь будет иметь вязкую текстуру, что провоцирует образование тромбов, нарушающих миграцию крови в плаценте.
Фетоплацентарная недостаточность оказывает влияние на развитие и состояние ребенка. Чаще всего плод начинает испытывать гипоксию. Возникает высокая вероятность получения родовых травм. Малыши намного сложнее адаптируются к окружающему их миру, что ведет к нарушениям функционирования нервной системы. Большинство деток, мамы которых страдали от фетоплацентарной недостаточности, в будущем легко поддаются воздействию респираторных вирусов.
Симптомы
Одинаковых и точных признаков ФПН нет. Все зависит от формы патологии. Естественно, что при острой недостаточности симптомы невозможно не заметить: изменяется самочувствие женщины, кровотечение открывается, а ребёнок резко затихает и прекращает шевелиться.
Хроническая форма протекает спокойно, лишь возможны небольшие кровяные выделения периодически, а размеры живота не соответствуют норме по сроку беременности.
Именно поэтому, женщина должна посещать все назначенные УЗИ и скрининги. Именно с помощью данных процедур врач может оценить функциональность и состояние плаценты.
Лечение ФПН

Не существует единой схемы терапии, которая была бы эффективна для всех пациенток с фетоплацентарной недостаточностью. Тактика ведения беременности после выявления нарушений маточно-плацентарного кровотока зависит от степени тяжести ФПН, а также сопутствующих симптомов. Для отслеживания динамики состояния плода женщине кроме медикаментозного лечения могут назначить:
- УЗИ плода – каждые 7 или 14 дней;
- КТГ – ежедневно;
- допплерометрию – каждые 3-5 дней.
Наиболее благоприятный прогноз врачи дают при компенсированной форме фетоплацентарной недостаточности. В этом случае после прохождения амбулаторного лечения у женщины сохраняются высокие шансы доносить ребенка до положенного срока и родить естественным путем.
При выявлении более тяжелой степени ФПН пациентку госпитализируют в стационар для наблюдения за динамикой развития патологии. Если состояние будущей матери или ребенка ухудшается, лечащий врач может настоять на экстренном родоразрешении независимо от срока беременности.
Профилактика
Способы профилактики универсальны и доступны всем:
- здоровый образ жизни;
- качественное и насыщенное витаминами питание;
- хороший сон;
- физическая активность, при отсутствии противопоказаний;
- необходимо следить за состоянием репродуктивной системы постоянно, избегать абортов и заболеваний по возможности;
- отсутствие стрессов и неврозов;
- своевременно посещать врача во время беременности и все медицинские процедуры.
Конечно, полностью предугадать развитие каких-то патологий невозможно. Но здоровый образ жизни, контроль за собственным самочувствием и планирование беременности – это все повышает шансы благополучно выносить малыша.
Причины
Фетоплацентарная недостаточность может развиваться под действием множества причин. Всю совокупность причин плацентарной недостаточности при беременности можно разделить на несколько групп:
Экстрагенитальные заболевания женщины:
- сердечно-сосудистой системы (хроническая недостаточность кровообращения, пороки сердца, артериальная гипотензия/гипертония);
- гематологические (антифосфолипидный синдром, анемия беременных);
- почечные (почечная недостаточность);
- нейроэндокринные (гипер/гипотериоз, сахарный диабет, патология гипоталамуса/надпочечников);
- легочные (астма бронхиальная);
- острые/хронические инфекции с рецидивами в процессе беременности.
Генитальная патология беременной:
- патологические изменения/аномалии матки (рубец на матке, фиброма матки, седловидная/двурогая матка);
- хронический эндометрит/эндоцервицит, эндометриоз.
Акушерская патология:
- токсикоз беременности (гестоз);
- резус-конфликт;
- беременность многоплодная;
- тазовое предлежание плода;
- предлежание плаценты.
Зачастую встречаются комбинированные причины плацентарной недостаточности.
Важно также отметить и факторы риска развития фетоплацентарной недостаточности, к которым можно отнести возраст беременной, наличие вредных привычек, наличие абортов в анамнезе, экологически неблагоприятная среда, социально-бытовая неустроенность
Также в разделе
Особенности ремоделирования миокарда левого желудочка при туберкулезе у подростков. Н.А. Гаджиева.
Азербайджанский медицинский университет, г. Баку.
При туберкулезе значительно возрастает риск возникновения сердечно-сосудистых осложнений,…
Секретное оружие ускорения обмена веществ Вы наверняка слышали слово “метаболизм”. И все же, что вы знаете о метаболизме, или обмене веществ, и как это влияет на потерю или набор веса?
Метаболизм – это…
Порівняльний аналіз клініко-фенотипних та ехокардіографічних ознак при некомпактності лівого шлуночка, дилатаційній кардіоміопатії та множинних аномальних хордах. Н.Ю. Осовська, В.К. Сєркова, Ю.А. Іванів.
Вінницький державний медичний університет ім. М.І. Пирогова.
На сьогоднішньому етапі все більше уваги приділяється…
Закаливание детей Маргарита Анисонян
Автор благодарит в подготовке материала Центр традиционной фито-и гирудотерапии и лично доктора Е.И. Мингинович. www.fito-center.boom.ru
Сегодня…
Профилактика венозной тромбоэмболии у пациентов на госпитальном этапе /Prevention of Venous Thromboembolism among Hospitalized Medical Patients/ Samuel Z. Goldhaber, MD, Cardiovascular Division, Department of Medicine, pigham and Women’s Hospital, Boston, Mass. (S.Z.G.), USA; Alexander G.G. Turpie, MD, Department of Medicine, McMaster University, HHS-General Hospital, Hamilton, Ontario, Canada
История болезни. У…
Виявлення атеросклеротичних та стенотичних змін у вінцевих артеріях при ішемічній хворобі серця за допомогою 16-зрізової мультиспіральної комп’ютерної томографії. Однією з найбільш актуальних медичних та соціальних проблем в Україні на сьогоднішній день є ішемічна хвороба серця (ІХС) . У багатьох країнах світу ІХС – на…
Современные методы терапии больных с привычным невынашиванием беременности Тактика ведения беременности у больных с привычным невынашиванием представляет собой актуальную проблему современного акушерства
Особую важность…
Современное лечение инфекционного эндокардита В.Б. Белобородов
Российская медицинская академия последипломного образования, ГКБ им
С.П. Боткина, Москва
Под термином “инфекционный эндокардит” (ИЭ)…
Актуально о пневмокониозах Васильева О.С.
Условия труда могут явиться причиной развития легочных заболеваний. Этому способствуют вредные и неблагоприятные факторы, присутствующие в…
Клинико-нейрофизиологические аспекты эффективности комбинированной нейропротекторной терапии с применением Цераксона и Актовегина у больных в остром периоде мозгового ишемического инсульта Козелкин А.А., Кузнецов А.А., Медведкова С.А., Кафедра нервных болезней с курсом психиатрии, наркологии и медицинской психологии Запорожского государственного…
Диагностика
Чтобы поставить точный диагноз ФПН проводится комплексное обследование, включающее следующие этапы:
- врач изучает анамнез пациентки, собирает все данные и жалобы;
- внешний осмотр и замер живота, веса, чтобы определить как растёт плод;
- анализ мазка;
- УЗИ плода;
- КГТ и фонокардиография;
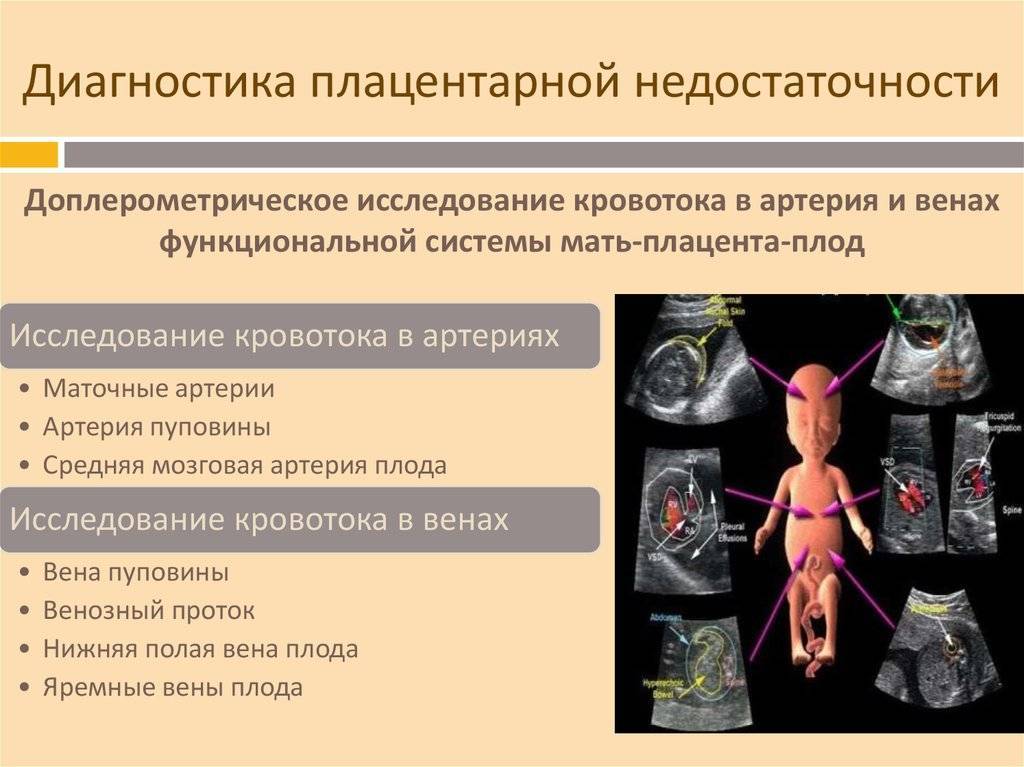
- допплерография – изучение кровотока.
Существует группа риска, куда входят некоторые категории женщин, имеющих большую вероятность развития ФНП при беременности:
- возраст от 35;
- работа на тяжёлом производстве;
- плохое и скудное питание;
- многоплодная беременность;
- в анамнезе аборты, хирургические операции, болезни женских органов;
- имеющие хронические болезни;
- злоупотребляющие вредными привычками.
Такие пациентки требует повышенного внимания.
Профилактика
Специфические профилактические мероприятия не разработаны. Вместе с тем определённый эффект может быть достигнут за счет:
- Предварительного полного обследования женщины на стадии планирования беременности. Отказа от вредных привычек/сильнодействующих лекарственных средств.
- Посещение врача при появлении первых признаков рецидива хронических заболеваний.
- Лечения инфекций, передаваемых половым путем.
- Профилактики различных сезонных заболеваний респираторного тракта (грипп).
- Ведения здорового образа жизни (сбалансированное питание, полноценный ночной сон, прогулки на свежем воздухе, прием специальных витаминов для беременных, избегание стрессовых ситуаций).
- Контроля за динамикой увеличения веса тела в период беременности. Прибавка массы тела к окончанию беременности в среднем должна составлять около 10,4 кг.
- Проведения профилактических курсов приема медикаментозных препаратов в периоде 14-16/28-34 недель гестации (Магне В6, Эссенциале форте, Энтеросгель и др.).
Причины возникновения патологии
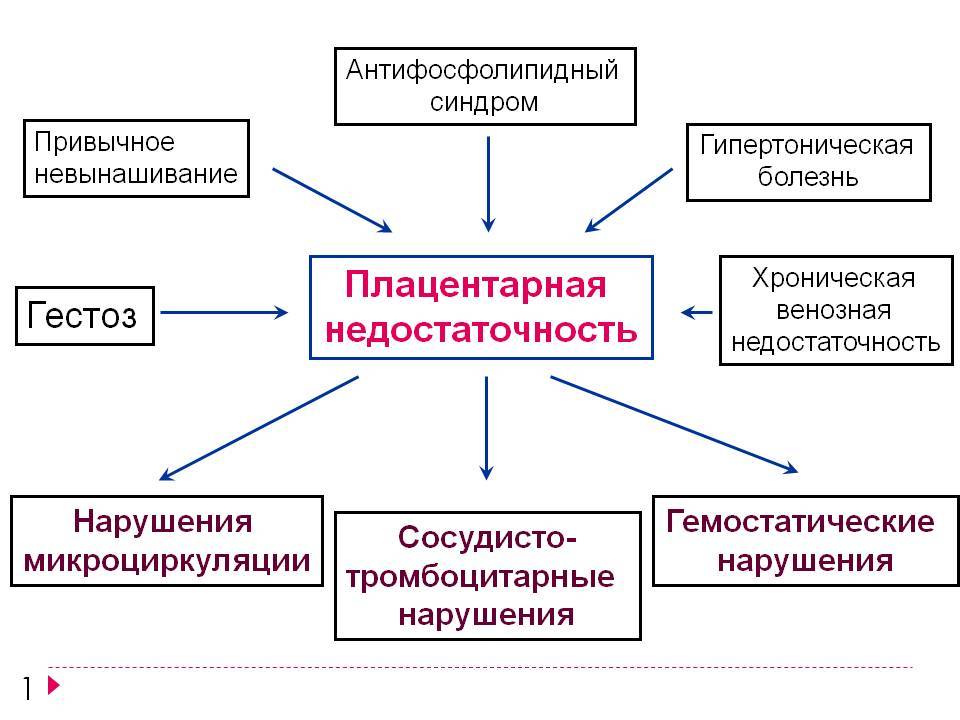
Развитие плацентарной недостаточности практически никогда не происходит под воздействием единственного фактора. В большинстве случаев патологический процесс возникает вследствие влияния целого комплекса причин, которые подразделяются на две большие группы – экзогенные (внешние) и эндогенные (внутренние) факторы.
Факторы внутреннего действия
Первичная форма плацентарной недостаточности развивается под воздействием внутренних факторов. В группу риска входят женщины с пороками развития половых органов и беременные, страдающие от соматических заболеваний хронического течения, в число которых входят:
- заболевания дыхательной системы;
- патологии крови;
- почечная недостаточность;
- болезни сердечно-сосудистой системы;
- заболевания эндокринной системы (болезни щитовидной железы, надпочечников, сахарный диабет);
- воспалительные процессы, возникшие в результате проникновения инфекции.
К причинам возникновения недостаточности эмбрионального органа, связанным с патологиями репродуктивной системы, относятся:
- преждевременные роды, патологии плода или летальный исход при предыдущих беременностях;
- привычное невынашивание в анамнезе;
- аборты;
- многократные роды;
- опухоли яичников;
- отклонения в анатомическом строении матки, миома и другие новообразования;
- эндометриоз;
- нарушение менструального цикла.

Резус-конфликт при беременности (кровь матери имеет отрицательный резус-фактор, а у ребенка – положительный) также повышает риск развития плацентарной недостаточности. В группу риска входят беременные до 18 лет и женщины в возрасте старше 35 лет с первой беременностью. При многоплодной беременности вероятность дисфункции плаценты значительно возрастает, чем при вынашивании одного малыша.
Внешние факторы
Вторичная форма синдрома может развиться из первичной или стать следствием воздействия экзогенных факторов. К числу последних относятся вредные привычки будущей мамы. У курящих женщин и беременных, страдающих от алкоголизма или наркомании, риск развития недостаточности эмбрионального органа повышается. К внешним факторам относятся:
- воздействие ионизирующей радиации;
- психоэмоциональный стресс;
- действие химических веществ и биологически активных соединений (в том числе некоторых лекарственных препаратов);
- повышенные физические нагрузки;
- несбалансированное питание;
- сильная загазованность воздуха в регионе проживания будущей матери.

Лечение фетоплацентарная недостаточность
Чтобы терапия дала желаемый результат, необходимо выявить и устранить причину, провоцирующую развитие фетоплацентарной недостаточности. Необходимо вовремя обращаться к специалистам за помощью и контролировать протекание беременности: лечить инфекционные заболевания, гестоз, принимать всевозможные меры для предотвращения самопроизвольного прерывания беременности.
Каждый тип отклонения нуждается в особом подходе и отдельном методе лечения. При компенсированной форме нарушения функциональности плаценты беременную не госпитализируют, а декомпенсированная и субкомпенсированная формы нуждаются исключительно в стационарной терапии.
Будущей маме приписывают полный покой, постоянный отдых и ночной сон не менее десяти часов. Женщину стоит любыми методами отстранить от стрессовых нагрузок и эмоциональных всплесков
Особое внимание следует уделять рациону. Принимаемая пища должна соответствовать правилам правильного питания, поскольку ребенок должен получать определенное количество элементов, белка и различных витаминов, способствующих его развитию и росту
Если беременность припадает на зимнюю пору, когда отсутствуют сезонные фрукты и овощи, следует употреблять поливитамины.
Определенного средства, способного устранить фетоплацентарную недостаточность, нет, поэтому необходимо разработать комплексный подход, направленный на стабилизацию репродуктивных процессов, улучшение морфологического строения плаценты.
При лечении нарушения плацентарного строения назначают кислородные коктейли. Сегодня наборы для приготовления коктейлей можно купить в любой аптеке, а их основой являются простая вода или соки.
Медикаментозное лечение предусматривает применение следующих поддерживающих препаратов: курантил, актовегин, эуфиллин. Чтобы расслабить матку доктор может назначить капельницы магнезии или гинипрала. Если у женщины наблюдается повышенный уровень свертываемости крови, для коррекции назначаются антиагреганты: гепарин, граксипарин, клексан. Любой препарат назначается исключительно доктором, поскольку каждый случай требует индивидуального подхода.
Решение о родоразрешении женщины принимается в зависимости от эффективности проведенной терапии и срока гестации. Если отсутствует четко выраженное страдание малыша, шейка матки является зрелой, а плацента не начала отслаиваться раньше времени — женщина может родить естественным путем. Отсутствие результатов лечения, ухудшение состояния матери и ребенка, а также декомпенсированная фетоплацентарная недостаточность являются показателями к неотложному родоразрешению. Стандартно в таком случае делают кесарево сечение.
Классификация ФПН
ФПН по срокам образования:
- Первичная – развивается до 16 гестационной недели, главная причинам- проблемы в имплантации, плацентации.
- Вторичная – происходит после 16 недели из-за внешних неблагоприятных факторов.
ФПН по стадии развития:
- Острая форма – развивается быстро и в любой момент течения беременности, даже возможно образование патологии при родах. Орган перестаёт предавать кислород, в результате развивается гипоксия и угроза летального исхода для ребёнка. Чаще это происходит из-за тромбоза, отслойка, инфаркта плаценты.
- Хроническая форма – развивается в основном из-за проблем в кровообращении матка-плацента. Формируется патология во втором триместре и активно проявляется в последние недели вынашивания.
Наиболее распространяя является хроническая фетоплацентарная недостаточность, её подразделяют на несколько форм:
- компенсированная – не опасна для жизни ребёнка и купируется защитным механизмом организма. Врач же при таком диагнозе более тщательно ведёт беременность и при необходимости прописывает терапию;
- декомпенсированная – представляет угрозу для развития плода, легко обходит защиту и требует лечения. Может стать причиной гипоксии, задержки развития и вызвать патологии сердца, сосудов;
- субкомпенсированная – данная форма не поддаётся защитным механизмам и вызывает осложнения у плода (патологии и болезни), срывает нормальное течение беременности;
- критическая – наиболее опасная. Функционирование плаценты практически полностью нарушено и гибель плода неизбежна.
ФПН степени:
- 1 – выделяют 1а – патология из-за нарушения кровотока в матке-плацента и 1б – нарушен в форме плод-плацента;
- 2 – дисфункция кровотока обоих формах: матка-плацента и плод-плацента;
- 3 – критическая степень. Нарушен кровоток в форме плод-плацента, а матка-плацента может либо функционировать, либо работать , но не в полную меру.
От вида, формы и степени патологии зависит терапия, жизнь ребёнка и его развитие.
Методы диагностики плацентарной недостаточности
В первую очередь врач проводит сбор анамнеза и осмотр пациентки, обязательно оценивается состояние шейки матки, измеряется окружность живота. Кроме этого, берется мазок на флору и цитологию, назначаются другие лабораторные обследования:
- общий анализ мочи;
- анализы крови: общий, биохимический, на уровень эстриола и на свертываемость;
- исследование на плацентарный лактоген и ХГЧ.
Также проводится ультразвуковое исследование. Во II и III триместрах назначается допплерография – это исследование позволяет оценить кровообращение в системе “мать-плацента-плод”.
Кардиотокография позволяет подтвердить плацентарную недостаточность (по итогам исследования диагностируется аритмия, учащенное или замедленное сердцебиение), а эхография оценивает степень зрелости эмбрионального органа.
Классификация фетоплацентарной недостаточности
Исследования в области медицины предлагают следующий способ систематизации видов фетоплацентарной недостаточности:
- В зависимости от скорости развития:
- первичная недостаточность: развивается после шестнадцатой недели беременности, основана на аномальных изменениях плацентарных и имплантационных процессов;
- вторичная недостаточность: проявляется на более поздних сроках, поскольку плацента функционирует абсолютно нормально и никакие отклонения не наблюдаются.
- За симптоматическими признаками:
- острая недостаточность: имеет свойство проявляться независимо от срока беременности, даже во время родового процесса. Отклонение такого рода перекрывает доступ газов к плаценте, что ведет к острой гипоксии плода и дальнейшей смерти ребенка. Причиной появления фетоплацентарной недостаточности острого типа становится ранняя отслойка плаценты, образование тромбов, кровоизлияния;
- хроническая недостаточность встречается в медицинской практике намного реже. Проявляется она после третьего месяца вынашивания плода, но клинические симптомы зачастую выражаются только в третьем триместре. Причиной образования недостаточности считается раннее старение плаценты, характеризующееся образованием в избыточном количестве фибриноида, нарушающего транплацентарный обмен. Выходит, что хроническая фетоплацентарная недостаточность проявляется из-за нарушения обмена крови между маткой и плацентой.
Хроническая фетоплацентарная недостаточность делится еще на четыре типа:
- компенсированная: наблюдается ухудшение состояния плаценты, однако плод продолжает развиваться, поскольку нарушения не являются критическими. Материнский организм компенсирует все изменения, а правильно выбранное лечение оставляет высокие шансы на рождение здорового малыша.
- декомпенсированная: наблюдается нарушение работы компенсаторного механизма. Беременность может прогрессировать, но плод подается серьезному влиянию, что ведет к задержке его развития, сердечной недостаточности, гипоксии. К сожалению, данный тип нарушений может стать причиной внутриутробной гибели плода.
- субкомпенсированная: защитных реакций материнского организма уже недостаточно для обеспечения жизнедеятельности плода. У большинства пациенток наблюдалась задержка развития ребенка и прочие серьезные осложнения.
- критическая недостаточность: признана самой опасной формой. Изменения в фетоплацентарном комплексе достигают показателей, на которые уже невозможно повлиять. Избежать гибели плода в данной ситуации нереально.
По степени нарушения кровообращения:
- при первой степени наблюдается маточно-плацентарная недостаточность. В таком случае кровоток между плацентой и плодом не нарушается, поэтому жизни и развитию плода такой тип особо не угрожает;
- первая б степень: несмотря на плодово-плацентарную недостаточность, маточно-плацентарный кровоток удается сохранить;
- вторая степень характеризуется нарушениями как плодово-маточного, так и плацентарного кровотоков, однако диастолический кровоток сохраняется;
- третья степень является критической, поскольку плодово-плацентарный кровоток нарушен, плод не получает необходимое количество элементов и замирает.
Лечебные мероприятия
Продлить срок вынашивания и добиться успешного родоразрешения в поставленные сроки – это основная цель лечения плацентарной недостаточности. Если синдром выявлен на сроке 33 недели и раньше, врачи постараются сохранить беременность как можно дольше. На более поздних сроках доктор принимает решение о тактике терапии в зависимости от степени дисфункции фетоплацентарной недостаточности. На способ и срок родоразрешения влияет состояние матери и ребенка.
Острая форма синдрома и декомпенсация являются показаниями для госпитализации и стационарного лечения беременной в случае, если гестационный срок слишком мал для родоразрешения. Терапия занимает минимум 1 месяц в стационаре, затем следуют 2–4 недели амбулаторного лечения.

Терапевтические мероприятия включают прием:
- седативных препаратов (настойка пустырника) и средств, воздействующих на нервную систему (нейромедиаторы, например Глицин);
- антигипоксантов (Милдронат);
- гестагенов (Дюфастон);
- витаминных комплексов;
- препаратов железа (если диагностирована анемия);
- блокаторов кальциевых каналов для снижения тонуса матки (Коринфар);
- психостимулирующих средств для стимуляции мозгового кровообращения (Ноотропил);
- антиагрегантов (Трентал) и антикоагулянтов (Фраксипарин) для улучшения реологии крови;
- средств, снимающих спазмы (Но-Шпа);
- электролитов для улучшения кровообращения (Реосорбилакт);
- ангиопротекторов для улучшения обмена веществ в тканях (Троксевазин);
- в некоторых ситуациях проводится оксигенотерапия, назначаются внутривенные инъекции Новокаина, Глюкозы, Эуфиллина.
Диагностика
Чтобы поставить точный диагноз ФПН проводится комплексное обследование, включающее следующие этапы:
- врач изучает анамнез пациентки, собирает все данные и жалобы;
- внешний осмотр и замер живота, веса, чтобы определить как растёт плод;
- анализ мазка;
- УЗИ плода;
- КГТ и фонокардиография;
- допплерография – изучение кровотока.
Существует группа риска, куда входят некоторые категории женщин, имеющих большую вероятность развития ФНП при беременности:
- возраст от 35;
- работа на тяжёлом производстве;
- плохое и скудное питание;
- многоплодная беременность;
- в анамнезе аборты, хирургические операции, болезни женских органов;
- имеющие хронические болезни;
- злоупотребляющие вредными привычками.
Такие пациентки требует повышенного внимания.
Причины
На развитие ФПН влияют многочисленные факторы:
- болезни щитовидной железы, гипоталамуса (сахарный диабет, астма, проблемы с сердцем и другие);
- железодефицитная анемия провоцирует развитие ФПН при беременности. Организм в это время нуждается в удвоенном количестве железа, зачастую возникает его недостаток, что ведёт к дисфункции кровотока, свёртываемости и это может нарушить кровообращение в плаценте;
- инфекционные болезни и инфекции. На ранних сроках могут привести к выкидышу, а во втором и третьем триместре к патологии детского места;
- аномальное строение матки, хирургические операции и болезни женских органов (миома, эндометриоз и другие);
- многоплодная беременность;
- поздний гестоз;
- резус-конфликт;
- предлежание плаценты;
- плохое питание женщины;
- злоупотребление алкоголем, сигаретами, наркотиками и лекарственными препаратами.
Список причин обширный и поэтому, чтобы контролировать ситуацию и развитие беременности нужно своевременно посещать врача и проходить все рекомендуемые обследования.