Препарат Креон® при муковисцидозе
Узнать больше
Креон – ферментный препарат, разработанный специально для поддержания пищеварения и широко применяющийся при муковисцидозе1. Креон
– единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер2. Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах3,4,5. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Благодаря минимикросферам Креон равномерно перемешивается с пищей в желудке и одновременно с каждой ее порцией попадает в кишечник, где уже происходит ключевой этап пищеварения и усвоения питательных веществ6. Креон разрешен детям с рождения, его капсулы удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком, подбирая индивидуальную дозу6.
Также в линейке Креон есть специальная форма –
Креон Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон Микро можно прочитать здесь.
Возможные осложнения
Обезвоживание является достаточно опасным для здоровья ребенка явлением. Постепенная или быстрая потеря жидкости может привести к таким осложнениям, как нарушение деятельности головного мозга, сердца, а также стать причиной судорог, потери сознания, нарушения сердечного ритма и других опасных для ребенка состояний.
Рекомендуем: Полиомиелит у детей
Зачастую обезвоживание может привести к повреждению почек, шоку и даже летальному исходу при низком иммунитете ребенка. При любой ситуации, которая влечет за собой потерю жидкости, необходимо начать меры по ее восстановлению и обратиться к врачу.
Какие симптомы требуют особого внимания
Мы перечислили физиологические проблемы дыхания. Но иногда дело обстоит намного серьезней, чем обычный насморк. Перечислим признаки, которые должны стать для родителей веским аргументом для срочного посещения детского кардиолога.
Цианоз
Если задержка дыхания при кормлении сопровождается еще посинением носогубного треугольника, этот признак свидетельствует о недостатке кислорода. При тяжелых формах сердечных патологий синеет подбородок и пальчики малыша. Этот симптом характерен для врожденных пороков и сердца, и аномалий сосудов.
Одышка
Этот признак тоже говорит о недостатке кислорода. Поскольку при сосании ребенку приходиться тратить больше сил, этот симптом выражен сильнее, чем в состоянии покоя. Поводом для беспокойства можно считать частые перерывы на отдых во время сосания. В норме таких пауз не больше двух, а ребенок с патологией сердца делает перерывы после 2-3 глотков.
Быстрая утомляемость
Активность младенцев с врожденными пороками сердца намного ниже, чем у здоровых детей. Они не способны высасывать норму во время кормления, поэтому недобирают в весе. Усугубляет проблему частое дыхание. Ребенок просто задыхается при напряжении.
Боли в области груди
Грудные малыши не могут пожаловаться на такой симптом, но наблюдательная мама заметит, при каких обстоятельства и, как часто ребенок начинает беспокоиться.
Если все описанные признаки повторяются с малютки во время кормления регулярно, необходимо срочно проконсультироваться с детским кардиологом. Полномасштабное обследование позволит установить причину проблемы, а опытный детский кардиолог назначит ребенку адекватную терапию.
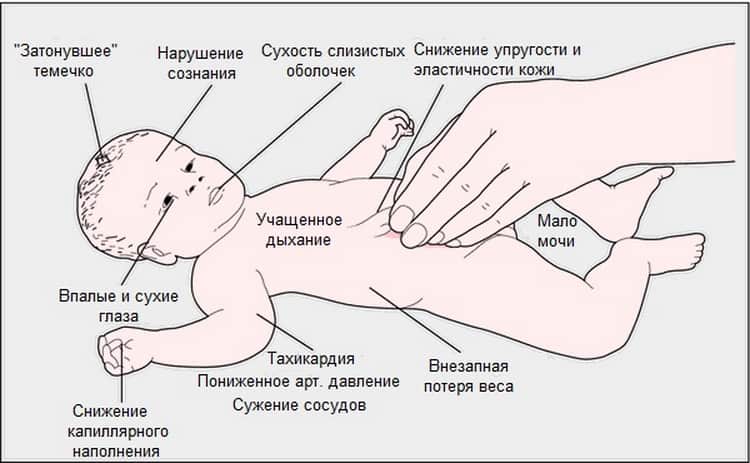
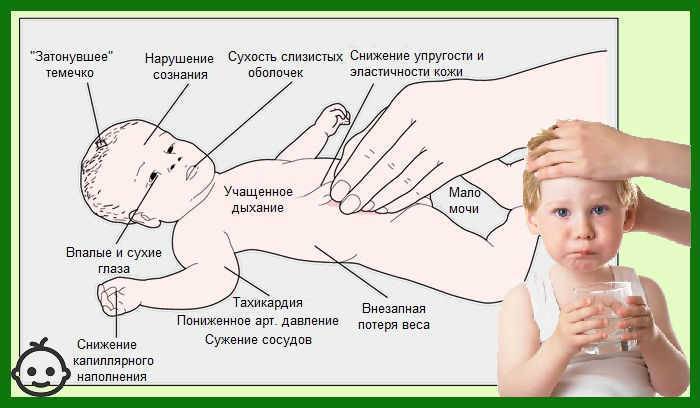
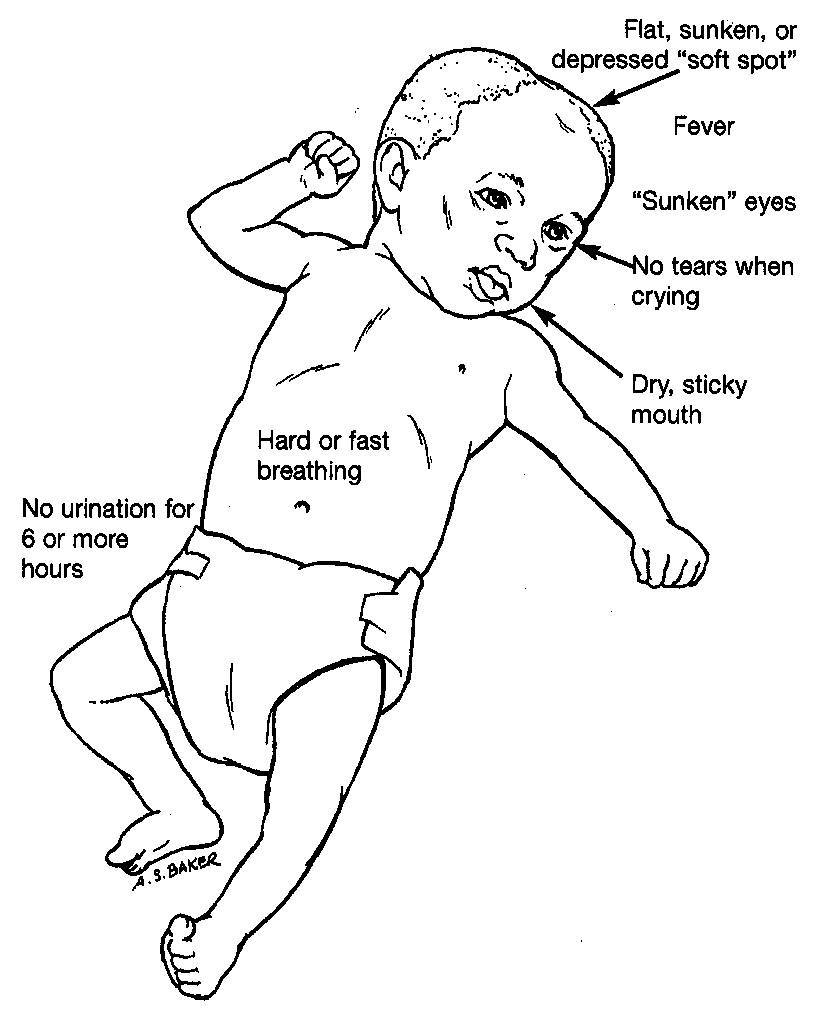
Симптомы
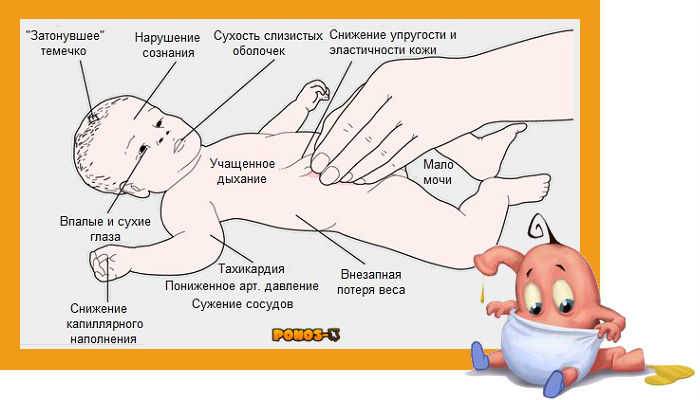
Характерными признаками обезвоживания организма ребенка являются следующие симптомы:
- Редкое мочеиспускание.
- Моча темнее, чем обычно с выраженным запахом.
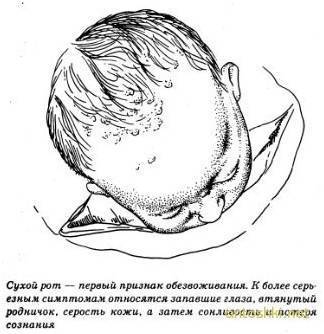
- Пересохший рот.
- Вялость, сонливость.
- Отсутствие слез.
- Холодные конечности.
- Ввалившиеся глаза.
- Головокружение, а иногда бред.
- Сухая слизистая.
- Учащенный пульс.
- Спазмы мышц.
Первые симптомы дегидратации становятся заметны через 1-2 дня после начала заболевания. У малышей до года может западать передний родничок, измениться цвет кожи.
Из-за того, что новорожденные теряют жидкость через мочу и кал, легкие и кожу, а также слабо сосут грудь, обезвоживание может иметь быстрые темпы развития. Ребенок способен потерять значительную массу тела.
Токсичные вещества, накапливаясь в организме при дегидратации, вызывают не только дискомфорт, но физическое и психологическое страдание ребенка. Родителей должно насторожить поведения их дитя, который носит сухой подгузник, раздражителен, пребывает в сонливом или беспокойном состоянии.
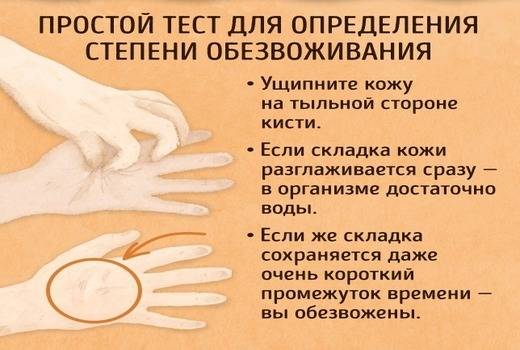
Для того, чтобы определить обезвоживание, достаточно измерить малышу пульс или понаблюдать за его дыханием. При недостатке магния и калия, который наблюдается при потере жидкости, развивается тахикардия, а время между вдохом и выдохом заметно сокращается.
Чем младше ребенок, тем выше вероятность того, что процесс обезвоживания приведет к тяжелым осложнениям
Родителям важно внимательно наблюдать за ребенком, чтобы вовремя предотвратить патологический процесс
Общие правила
Наиболее часто встречающимся симптомом при заболеваниях кишечника является диарея — учащенное (более 3 раз) опорожнение кишечника с жидкими или кашицеобразными испражнениями. При поносе содержание воды в кале увеличивается до 85%. Данный симптом отмечается при острых кишечных инфекциях, целиакии, синдроме раздраженной толстой кишки, язвенном колите, болезни Крона, гастроэнтеритах, хронических колитах, онкологических заболеваниях кишечника. Острая диарея наблюдается при кишечных инфекциях, и ее продолжительность не более 2–3 недель. Все остальные заболевания протекают хронически с периодами обострений и ремиссий.
При всех заболеваниях кишечника, протекающих с поносом, назначается Стол №4. Целью его назначения при этом состоянии является уменьшение воспаления, бродильных и гнилостных процессов и нормализация пищеварения.
Диета при расстройстве кишечника и желудка в значительной степени ограничивает все возможные раздражители кишечника: механические, химические и термические. Исключены продукты, которые симулируют секрецию органов ЖКТ (желудка, поджелудочной железы, печени), усиливают процессы брожения и гниения. Блюда варятся или готовятся на пару, подаются в жидком, или протертом виде.
Исключаются очень горячие, а также холодные блюда. Ограничений в отношении соли нет (8-10 г), питьевой режим 1,5-2 л в лень. Прием пищи организуется до 5-6 раз в день, дробными порциями и только в теплом виде. За счет уменьшения жиров (до 70 г) и углеводов (250 г) рацион имеет пониженную энергоценность (2000 ккал). При этом сохраняется нормальное содержание белка (90 г).
Питание при расстройстве желудка (кишечника) имеет ряд особенностей:
- шестиразовое питание, основа которого — протертые, пюреобразные, кашицеобразные блюда, слизистые супы, что исключает механическое раздражение кишечника;
- включение продуктов, ослабляющих моторику: богатые танином (черника, черемуха, чай, кагор, какао на воде), вязкие вещества (слизистые супы, кисели, протертые каши) и теплые блюда. Также допустимы индифферентные блюда из нежирных сортов мяса и птицы, отварной нежирной рыбы, черствого пшеничного хлеба, сухарики, свежеприготовленный творог;
- отварной и паровой способы приготовления всех блюд;
- запрещена холодная пища, усиливающая перистальтику кишечника. Температура блюд 20-40°С (теплые);
- исключение продуктов, которые усиливают бродильные и гнилостные процессы, также богатых эфирными маслами (редис, репа, редька, шпинат, щавель, чеснок, лук, грибы).
Что нельзя делать при ОРВИ и гриппе у ребенка?
- 1. Так как жаропонижающие назначаются согласно возрасту ребенка, как правило, дозировка корректируется по весу ребенка. Следует избегать длительного регулярного приема (2–4 раза в день) жаропонижающих средств из-за опасности побочных эффектов и возможного затруднения диагностики бактериального осложнения (отит, пневмония и др.). Давать повторную дозу следует лишь при новом подъеме температуры. Если температура не снижается в течение нескольких часов, необходимо вызвать скорую помощь.
- 2. Ребенка с повышенной температурой нельзя укутывать. Если тепло одеть ребенка, то можно нарушить процесс образования тепла и теплоотдачи, который помогает поддерживать нужную температуру тела. Укутывание может привести к перегреву и потере сознания.
- 3. Нельзя закрывать окна в помещении. Больной ребенок нуждается в свежем воздухе. Также частое проветривание облегчает дыхание.
- 4. Нельзя принимать антибиотики без причины. Антибиотики на вирусы не действуют и не предупреждают бактериальные осложнения.
- 5. Не стоит самостоятельно применять препараты для лечения кашля. Разные препараты направлены на лечение определенных проблем кашля. Не всем показаны противокашлевые препараты или муколитики. Более того, чаще всего такие препараты не нужны в лечении. Все индивидуально и прием таких лекарство должен быть согласован с педиатром.
- 6. Нельзя отказываться на несколько недель от прогулок. Кратковременные прогулки будут только на пользу. Ребенку нужен свежий воздух и движение. Конечно же, прогулки оправданы только после снижения лихорадки и при нормализации состояния, если ребенок активен.
- 7. Не совсем оправдан отказ от банных процедур во время ОРВИ на несколько дней или недель. Напротив, ребенку купаться можно. Исключениями являются, конечно же, высокая температура и отит.
- 8. В отношении ребенка должны быть исключены любые методы самолечения.
Все лечебные мероприятия проводятся только по назначению и под контролем врача.
Лечение
Лечение требуется в том случае, если появляются осложнения со стороны дыхательных путей или есть подозрение на раздражение слизистой пищевода. В таком случае специалист назначит препараты, которые снижают кислотность желудочного содержимого. Это не поможет от срыгивания, но предотвратит дальнейшую травматизацию пищевода. Конкретные препараты подбираются индивидуально на приеме у педиатра.
Если причиной срыгивания является анатомический дефект, то может потребоваться хирургическое лечение. Показания к операции, её объём уточняется хирургом.
- Аденовирусная инфекция у детей
- Вакцинация против вируса папилломы человека («Гардасил»)
Опасные признаки
Ответственные родители должны знать об опасных симптомах, при которых необходима консультация врача:
- Ребенок проявляет сильное беспокойство, часто вертится и выгибает спину во время срыгивания или кормления. Такой симптом может говорить о хроническом раздражении пищевода.
- Срыгивания частые, обильные, наблюдаются после каждого кормления.
- У ребенка есть признаки обезвоживания.
- Срыгивания, впервые возникшие после первого полугодия.
- Длительные срыгивания без улучшения (та же частота и тот же объём срыгиваний у ребёнка в 1 год и старше).
- Срыгивание сопровождается повышением температуры.
- Ребенок не набирает вес или даже теряет его.
- Вы не можете самостоятельно точно определить, срыгивания у ребенка или рвота.
Есть еще более опасные симптомы, при появлении которых необходимо вызвать службу скорой помощи:
- Ребенок перестал дышать после срыгивания.
- На губах и лице появляется синюшный оттенок.
- После срыгивания ребенок потерял сознание.
- Рефлюктат (желудочное содержимое) зеленого или коричневого цвета – это может быть признаком кишечной непроходимости или желудочного кровотечения.
Аспирация чрезвычайно опасна у грудничков, которые не в состоянии самостоятельно избавиться от пищи в дыхательных путях. Единственное, что могут сделать родители – вызвать скорую. Не рекомендуется пытаться самостоятельно помочь ребенку.
Несколько случайных отзывов
27.09.2014Лопатко Л.Н. (бабушка)
Сергей Сергеевич, выражаю Вам глубокую благодарность за внука Ларичева Егора, потому что только Вы помогли ему распрощаться с больным зубом. Мой внук благодаря Вам поборол свой страх. Успехов в труде Вам и крепкого здоровья.
05.05.2018Анонимно
Я хотела бы сказать слова благодарности всему коллективу клиники, а также отдельно сказать большое спасибо Рубанову Сергею Сергеевичу, Шарову Александру Викторовичу, Медсестрам Светлане и Галине Петровне. На лечение зубов, мой сын Саша, 3года 10 месяцев, категорически не соглашался, даже лечение с закисью азота нам не особо помогало. Когда зубы начали болеть и тянуть было уже нельзя , встал вопрос о лечении под наркозом. Страх от слова “наркоз” бежал впереди мамы )), но , благодаря доходчивому, спокойному объяснению врача и анестезиолога об этапах работы и поведении организма при том наркозе под которым проводится лечение, мы согласились и ни разу не пожалели об этом. Лечение состоялось 8 апреля 2018 года. Теперь у ребёнка здоровые , красивые зубы. Кроме того, Сергей Сергеевич всегда находится на связи, не отказывал в помощи, консультации до и после лечения. Саша к своим зубам допускает теперь только его )))
27.01.2021Софья
Хочу поблагодарить врача Рубанова Сергея Сергеевича и анастазиолога Шарова Александра Викторовича! Спасибо вам огромное за проделанную работу!
Ребёнку 3 года 11 месяцев, множество кариесов и пульпитов, которые к сожалению начали преследовать нас с 8 месяцев( от наркоза отошёл быстро, сразу же поехали выбирать игрушки, на следующий день даже и не вспомнил ничего)
А самое главное ребёнок с радостью ждёт следующего посещения стаматолога)!!! Надеюсь теперь только к Вам на проф осмотр и чистки будем ходить)
Всем очень советую проводить лечение именно у них! Еще раз за все огромное спасибо!
11.06.2021Юлия
Хочу выразить огромную благодарность всему персоналу клиники Эдкарик, а особенно нашему любимому врачу Рубанову Сергею Сергеевичу. В клинике действительно особое отношение к маленьким пациентам, и один из наших мальчишек, немного боязливый, с лёгкостью прошёл все процедуры перед лечением зубов. В нашей обычной поликлинике мы кровь из пальца с трудом сдаём, а здесь все анализы и даже кардиограмму – влегкую и с улыбкой! Чуткое и внимательно отношение Сергея Сергеевича окончательно подкупило маленького пациента :). Так как у нас разрушилось несколько зубов, а ребёнок ещё маленький предложили вылечить сразу все зубки под наркозом. О такой процедуре я, конечно, уже слышала, но слова “общий наркоз” это все равно боязно. Врач очень подробно все рассказал и объяснилил и мы решились на операцию. В итоге оказалось совсем не страшно
Очень внимательное отношение к здоровью ребёнка: операцию нам переносили несколько раз из-за отклонений в анализах (обнаружилась анемия), врачам совсем не важно сделать больше операций им действительно важно здоровье, благополучие пациента и положительный результат. Конечно несколько часов ожидания были тревожными, но сын очень хорошо перенёс и операцию и наркоз, а отходил от наркоза очень легко, и через пару часов уже с удовольствием лопал мороженное (с разрешения врача, конечно :))
Спасибо Сергею Сергеевичу за профессионализм и не равнодушное отношение к своему делу и нашим детям. Современная клиника, оборудование и квалифицированный медперсонал делает клинику Эдкарик совсем не похожей на “страшные” зубные кабинеты из моего детства и лечить зубы своим детям я буду теперь только здесь!
Смотреть все
Оставить отзыв
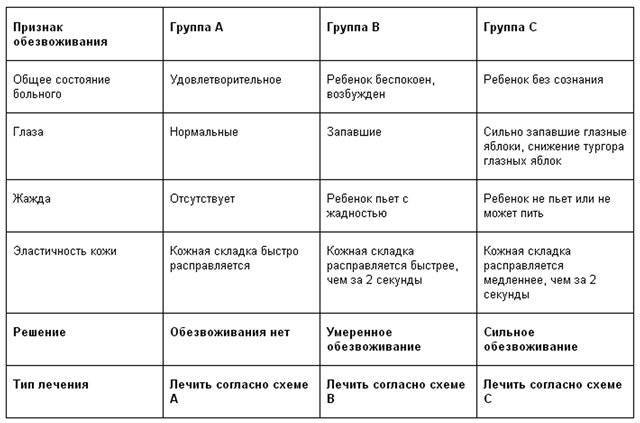
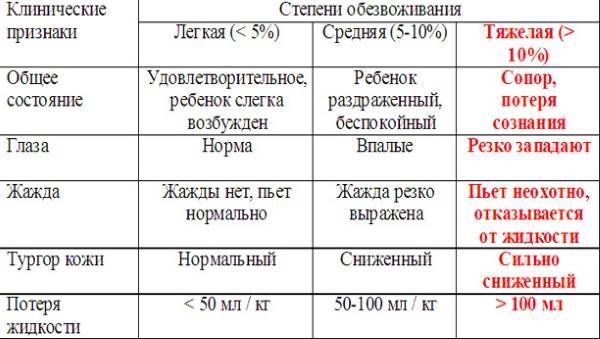
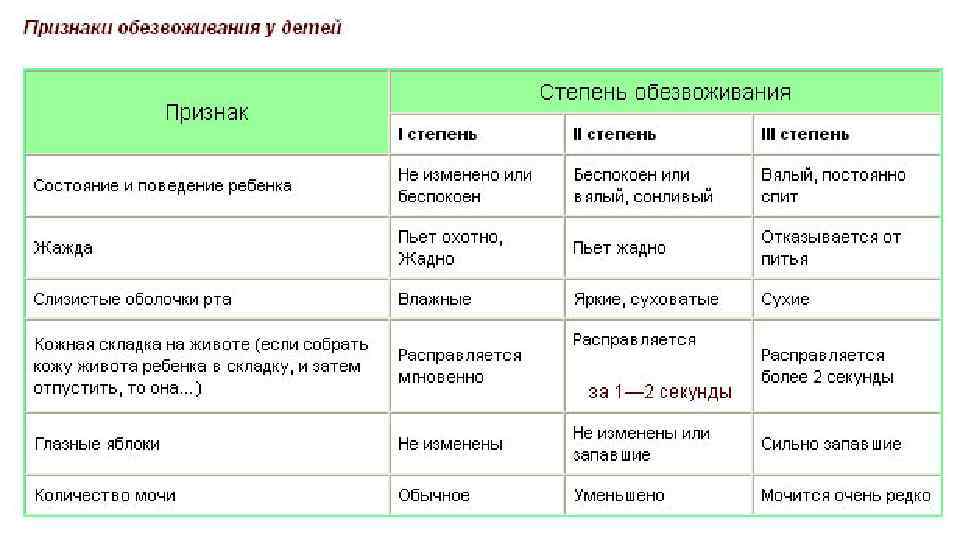
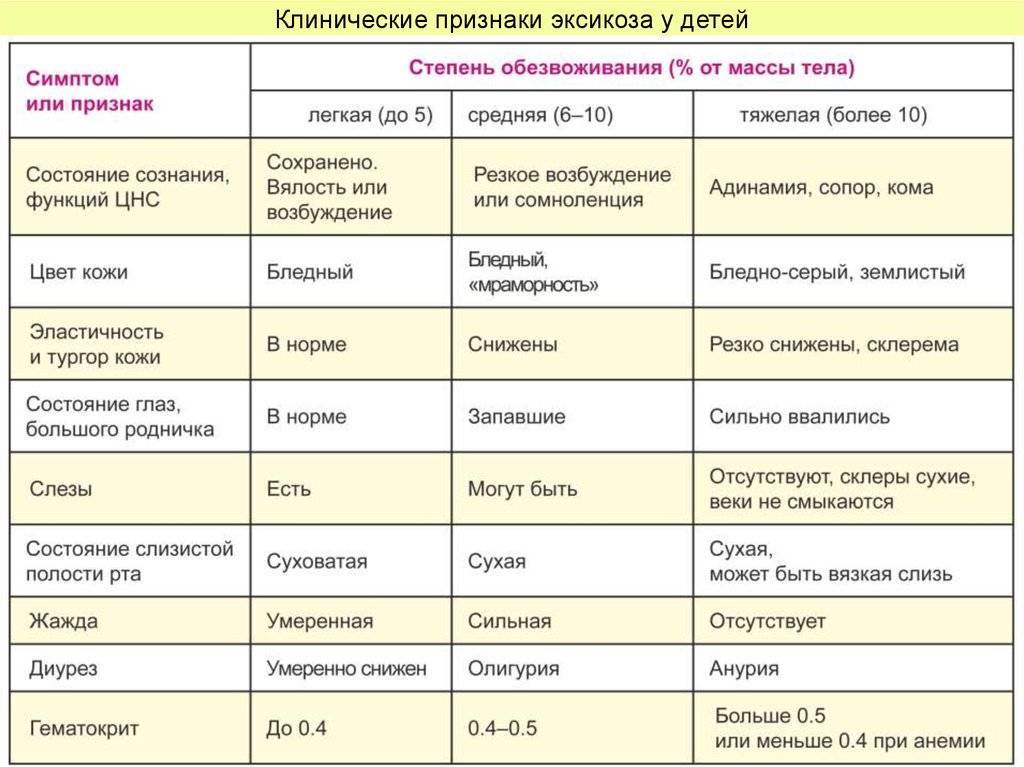
Как определить степень обезвоживания
Симптомы обезвоживания у детей до года зависят от степени дегидратации. Различают три стадии потери жидкости организма, определить которые помогут характерные признаки:
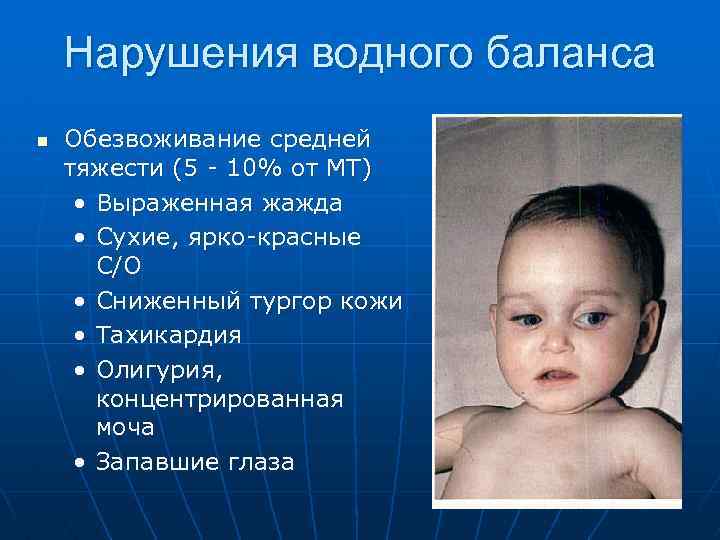
- Легкая форма – вызывает потерю веса не более 5%. В большинстве случаев ее провоцируют кишечные инфекции, сопровождающиеся поносом. Основные симптомы этой стадии: жажда – малыш часто просит воду или грудь, редкая рвота, стул 5-6 раз в день, слизистая рта в норме. Определить проблему несложно, она вполне поддается домашнему лечению.
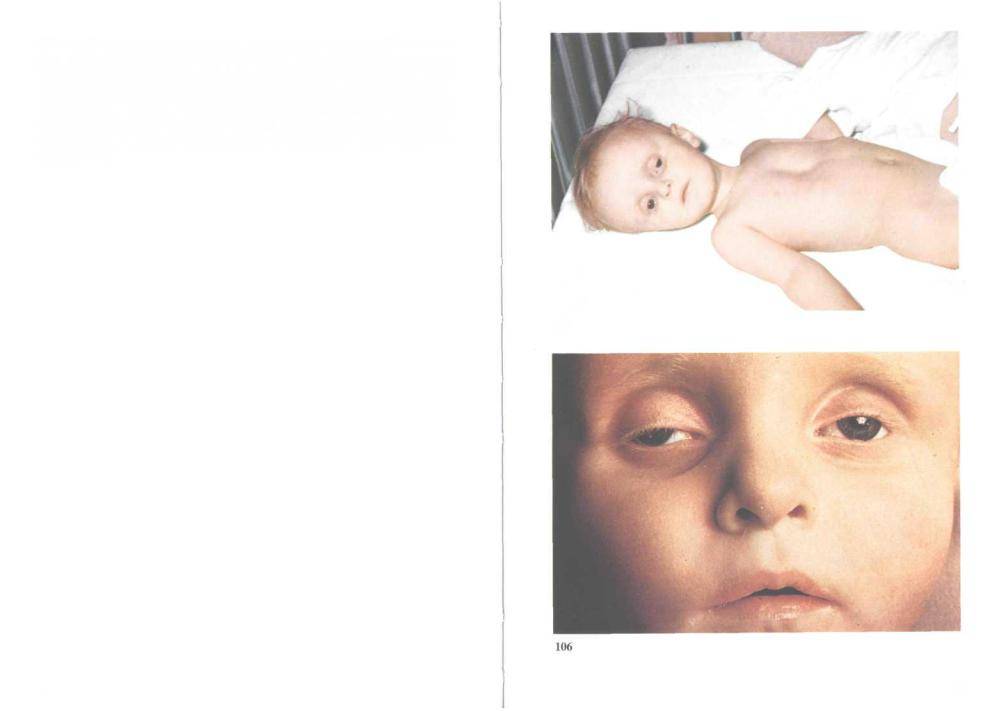
- Средняя форма – развивается спустя 24-36 часов, она характеризуется частой рвотой и стулом до 10 раз в сутки. В результате выделений потеря веса достигает 9%. Кожа ребенка теряет эластичность, слизистые пересыхают, пульс замедляется. У грудничков заметно западает область родничка. Мочеиспускание становится редким – 3 раза в день. Моча приобретает темный цвет и резкий запах. Перечисленные признаки обезвоживания у ребенка до года требуют стационарного лечения.
- Тяжелая форма обезвоживания появляется при жидком стуле более 10 раз в сутки, сопровождающимся рвотой. Симптомы тяжелой дегидратации схожи с состоянием средней степени, но они проявляются сильнее: глубже западает родничок и глаза ребенка, лицо лишается мимики, полость рта и глаза пересыхают, снижается температура конечностей, сердцебиение учащается, малыш может терять сознание или чувствовать сильную сонливость. Такое состояние крайне опасно, кроха теряет 10% веса, резко уменьшается объем крови и количество ионов калия. Если перечисленные признаки наблюдаются у детей, им необходима неотложная помощь медиков.
При отсутствии квалифицированной помощи состояние обезвоживания переходит в крайне тяжелую форму, при которой теряется до 20% веса. Критический недостаток воды приводит к серьезным изменениям внутренних органов и систем, но ребенка еще можно спасти при оказании интенсивной помощи. Дальнейшее уменьшение количества жидкости, превышающее 22%, вызывает необратимые процессы и летальный исход.
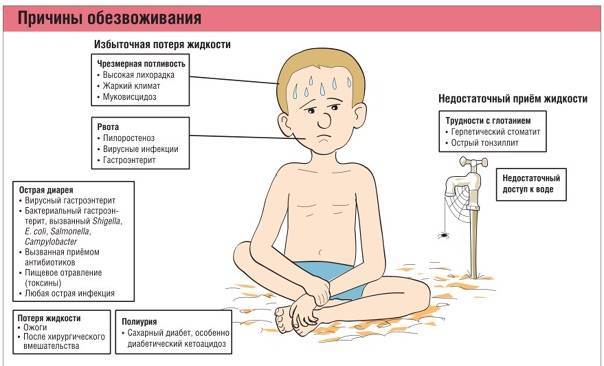
Причины возникновения недостатка жидкости в организме малыша
Причины обезвоживания у грудничка могут быть различными. Это относится большей частью к ребенку до года, который не умеет говорить и не может выразить свои желания словами.
- Физиологические особенности. Грудной ребенок теряет жидкость гораздо интенсивнее взрослого. Именно для младенца справедливо утверждение о том, что человек на 80% состоит из воды. Во взрослом возрасте этот процент уменьшается до 60. У ребенка более тонкая кожа, клеточные мембраны малыша легко проницаемы, поэтому вода испаряется с большей скоростью.
- Потери жидкости из-за рвоты или диареи во время инфекционных заболеваний ЖКТ. Неукротимая рвота или изнуряющий понос быстро нарушают шаткий водно-солевой баланс в детском организме и не позволяют восстановить его за счет потребляемой жидкости, особенно если каждый выпитый глоток оборачивается новым приступом рвоты.
- Лихорадка или высокая температура во время ОРВИ и ангины — распространенная причина обезвоживания. Младенец испытывает проблемы с глотанием из-за воспаленного горла, поэтому меньше пьет и не успевает восполнять объемы потерянной жидкости.
- При перегреве с потом и дыханием ребенком теряется много жидкости. А перегрев у маленьких детей – явление распространенное. Несовершенная терморегуляция может привести к таким последствиям даже при незначительном превышении температурных норм в окружающей среде.
- Несбалансированный питьевой режим. Новорожденный может испытывать жажду, но не может дать знать об этом родителям. Неопытные родители не представляют, сколько воды давать малышу в день, или даже не в курсе, что его вообще надо допаивать водой.
Меры профилактики
Чтобы не столкнутся с подобной проблемой, рекомендуется:
- не пропускать регулярные визиты в поликлинику;
- при возникновении проблем и изменении состояния младенца – обращаться за помощью в экстренном порядке;
- следить за ребенком, контролировать ситуацию путем оценки поведения и потребностей младенца;
- давать малышу жидкость, отказаться от длительных прогулок в жаркое время года, ограничить пребывание на солнце;
- поддерживать в помещении комфортную температуру;
- регулярно и в достаточном количестве кормить малыша.
Чтобы у грудничка не проявились симптомы обезвоживания за ним нужно осуществлять должный уход
Уделяйте ребенку достаточное количество времени, обращайте внимание на малейшие изменения в его состоянии. Это поможет своевременно оказать малышу помощь, если возникнут какие-либо проблемы
Чем именно ребенок часто болеет летом?
Лето – удачное время для купания, загорания под солнышком, прогулок в парке, игр на детской площадке, загородных поездок или путешествия за границу. Все условия лета способствуют укреплению иммунитета ребенка, повышению его бодрости, здоровья. Однако родителям не стоит терять бдительность. Согревающее солнышко и высокая влажность становятся благоприятными факторами для увеличения количества инфекций, которыми малыш может заразиться в два счета, так же легко, как и подхватить грипп зимой.
Какие же заболевания чаще всего фиксируют у детей именно в теплое время года?
Кишечные инфекции
Купание в речной, озерной или морской воде может способствовать развитию кишечных инфекций, если ребенок нечаянно наберет грязную воду в рот. Вирусы и микробы из такой воды быстро размножаются, проникают в пищеварительный тракт, могут становиться причиной обострения гастрита, энтерита, интоксикации.
Чаще всего лидируют среди кишечных инфекций, которыми ребенок болеет летом, ротавирус, энтеровирус.
Особенную опасность представляет купание в водоемах со стоячей водой (пруды, озера). При нагревании до 25 градусов здесь активно начинают развиваться водоросли, разнообразные микроорганизмы. Чтобы обезопасить ребенка, следует его купать не у самого берега, где поверхность прогревается полностью, до дна, а чуть дальше – на 2-3 метра от береговой линии.
Характерными признаками кишечных инфекций являются:
- тошнота, рвота;
- общая слабость в теле;
- боли в области живота;
- повышение температуры тела;
- жидкий стул.
Важно при ухудшении самочувствия малыша не допустить обезвоживания организма. Поэтому наряду с назначенным лечением следует обеспечить обильное питье ребенку
ОРВИ
Насморк, першение в горле, повышение температуры тела, общая слабость в теле — такие признаки характерны для типичной картины развития острой респираторной вирусной инфекции. Игнорировать симптомы, рассчитывая, что насморк или першение в горле пройдут сами по себе, не стоит. Обратиться к педиатру и начать лечение следует как можно раньше, чтобы не допустить развития осложнений.
При лечении ОРВИ у детей врачи часто выписывают капли или спрей Деринат. Это средство обладает высокой активностью против вирусов, помогает укрепить иммунитет и избежать возможных осложнений простуды.
Деринат способствует:
- восстановлению и укреплению слизистой оболочки носоглотки, улучшению её барьерных свойств против бактерий и вирусов;
- поддержке иммунной системы в период высоких нагрузок;
- нейтрализации вирусных частиц, препятствуя их размножению.
Принимать препарат можно не только для лечения, но и для профилактики. Например, если вы планируете отправиться в отпуск, то для избегания проблем с акклиматизацией ребенка можно начать прием капель Деринат за месяц до планируемой даты отъезда. Средство можно давать детям с первого дня жизни. Подробнее о препарате и о том, как он работает, читайте на нашем сайте.
Ангина
К числу заболеваний, которыми ребенок часто болеет летом, относится и ангина. Врачи очень просто объясняют всплеск заболеваемости: дети, сильно разогревшись в летний зной, освежаются холодной водой, едят много мороженого, купаются в холодной воде и прячутся от уличной жары в помещениях с кондиционерами. В результате скачка температуры происходит активное размножение бактерий гнойного стрептококка на миндалинах. Так запускается механизм развития ангины, которая сопровождается классической чередой симптомов:
- высокой температурой тела (до 39-40 градусов);
- болями в горле при глотании, приеме пищи.
Самостоятельно лечить ангину ни в коем случае нельзя, нужно непременно обратиться к врачу. Исходя из состояния ребенка, врач назначит подходящие лекарства, а также решит, нужны ли малышу антибиотики, и какие именно.
Паразитарные инфекции
Наиболее вероятные среди них – лямблиоз, аскаридоз и гельминтоз. Яйца этих паразитов могут попасть в пищеварительный тракт с немытых овощей или фруктов, после контакта с шерстью животных, в результате проглатывания озерной или речной воды при купании.
Признаками наличия паразитов в организме ребенка являются:
- слабость, вялость малыша;
- несвойственный аппетит;
- боли в животе;
- нарушения стула;
- зуд кожи.
Для профилактики паразитарных инфекций нужно следить за гигиеной рук ребенка, выбирать безопасные места для купания, гулять на детских площадках, защищенных от проникновения животных, а также смотреть, чтобы кроха во время игр и прогулок не брал посторонние предметы в рот.
Лечение паразитарных инфекций достаточно серьезное, конкретные препараты подбирает только врач.