Желтуха у детей и ее причины
Желтуха – это физиологическое расстройство, которое возникает вследствие повышения в крои концентрации билирубина. К симптомам относится окрашивание белков глаз в желтый цвет, сонливость, небольшое повышение температуры, потеря аппетита и т.д.
Желтуха может возникать не только у взрослых, но и у новорожденных детей. При этом детская желтушка возникает по абсолютно естественным причинам вследствие распада старых красных кровяных телец, которые образовались на этапе внутриутробного развития плода.
Механизм повышения концентрации билирубина в крови такой: после появления организму требуются дополнительные кровяные клетки, вследствие этого происходит распад пренатального гемоглобина, в состав которого входит билирубин, что и провоцирует появление желтушки.
При этом организм достаточно хорошо самостоятельно утилизирует лишний билирубин, а со временем концентрация этого вещества приходит в норму. Медицинские исследования показывают, что обычно детская желтуха появляется в возрасте 3-4 дней, а пропадает она сама собой где-то на 2-3 неделю жизни.
На возникновение желтухи у детей влияют следующие факторы:
Физиологические факторы. Из-за особенностей развития детского организма происходит избыточное накопление билирубина, что в конечном счете и приводит к появлению желтухи. При этом в норме лишний билирубин связывается со специальными белками, которые постепенно расщепляют это соединение на более безопасные для организма компоненты. Однако в случае избыточной концентрации вредоносного билирубина белки не успевают выполнить утилизацию, что и приводит к желтушке. Исследования показывают, что эта причина является основной, а около 70% случаев желтушки у детей связано именно с физиологией.
Недостаток грудного вскармливания. В грудном молоке матери содержатся специальные иммунные клетки, которые могут бороться с лишним билирубином, поэтому при отсутствии грудного молока может развиться желтушка. Однако этот фактор не нужно переоценивать, поскольку медицинские исследования показывают, что только 10-15% случаев желтушки можно связать с недостатком грудного кормления.
Низкое качество грудного молока. В некоторых случаях желтуха возникает из-за плохого качества молока, когда в его состав включаются некоторые ядовитые компоненты, которые стимулируют выработку билирубина. При этом исследования показывают, что питание и образ жизни в данном случае имеют очень слабое значение, а вредные вещества выделяются в связи с физиологическими особенностями организма матери
При этом очень важно не переоценивать и этот фактор, поскольку низкое качество молока вызывает желтуху у детей только в 2-5% случаев.
Несовместимость резус-фактора у матери и ребенка. Если по своему составу кровь у матери и у ребенка сильно отличается, то существует небольшая вероятность (около 5%), что организм матери начнет синтезировать кровяные антитела, которые спровоцируют увеличение концентрации билирубина в организме малыша, что приведет к появлению желтухи прямо после родов
Однако сегодня существует большое количество эффективных лекарств, которые позволяют предотвратить подобное расстройство. Для этого матери делается специальный укол, который ослабляет выработку защитных антител, что приводит к замедлению негативных процессов в организме, поэтому желтуха у малыша не возникает.
Виды лишая у детей
То, как проявляется лишай на коже детей, зависит от вида этого заболевания.
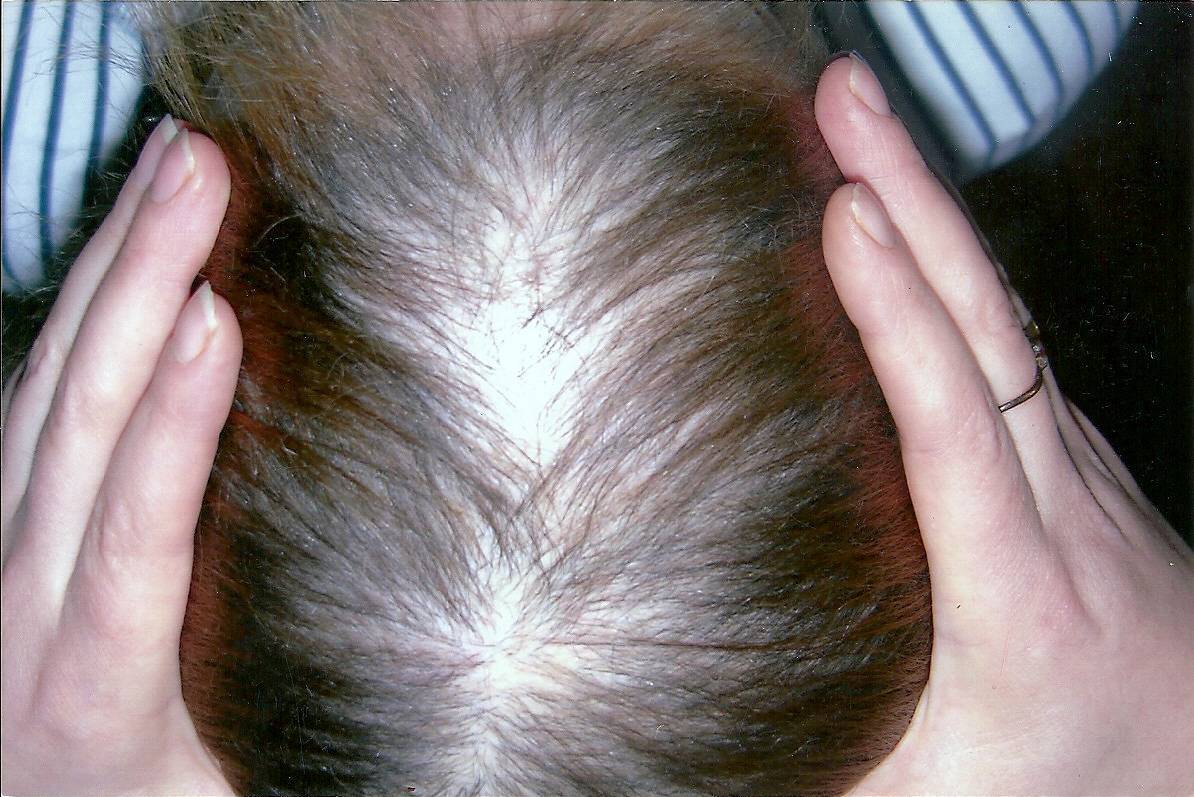
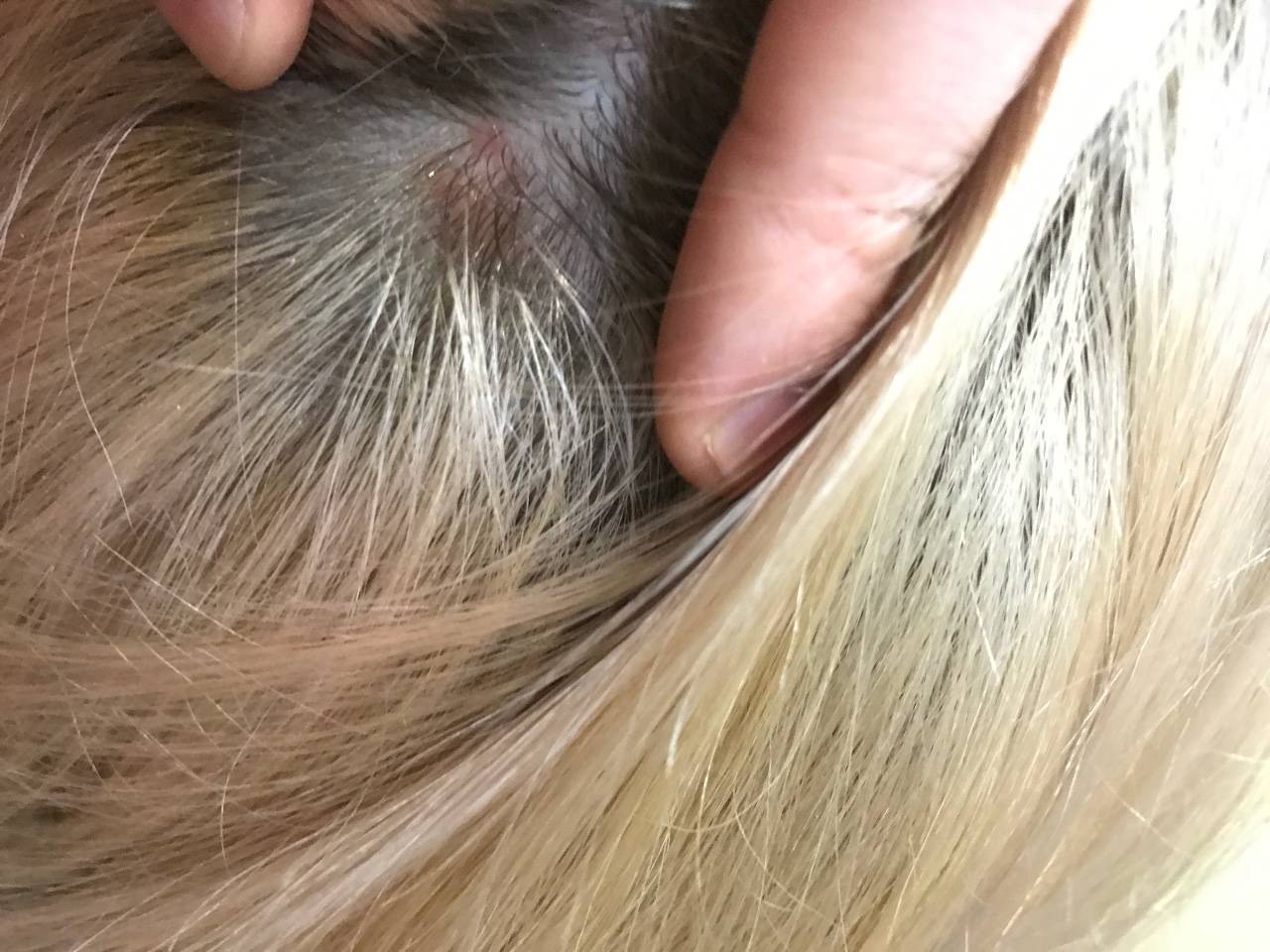
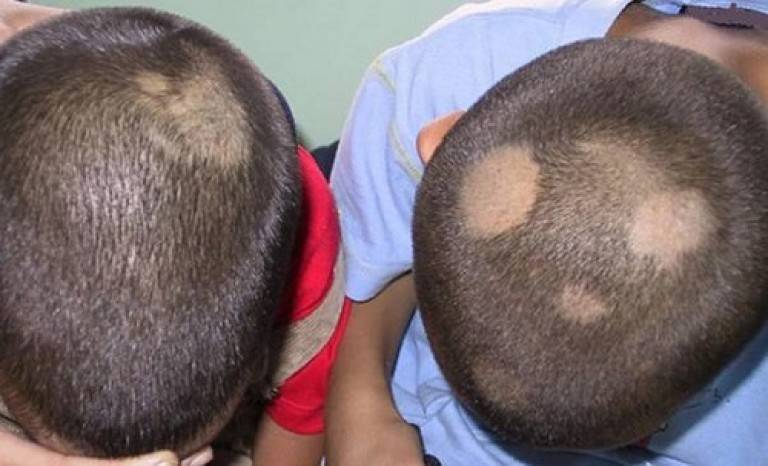
Стригущий лишай
Самый распространенный вид, имеет грибковую природу. Воздействию патологии подвергаются ногти, кожа, волосы. Эта форма патологии имеет у детей инкубационный период от одной до шести недель. Клиническая картина: красноватые пятна – овальные и круглые, – покрытые чешуйками кожи и корочками. Болезнь характеризуется сильным шелушением, жжением и зудом. Если поражена голова, то формируются очаги облысения. В пределах кожных пятен волосы выглядят обломанными на уровне до восьми миллиметров от поверхности головы. Иногда повышается температура тела, опухают лимфоузлы, снижается аппетит.
Эта форма болезни осложняется тем, что внешние признаки и лечение откладываются, по сравнению с моментом заражения. Если причина – это заражение от животного, то проявления болезни могут отсутствовать до недели. Если заражение произошло от другого ребенка, то инкубационный период длится до полутора месяцев. Чем лечить стригущий лишай, определяет врач после того, как будет уточнен вид грибка у ребенка. Обычно лечение проходит в домашних условиях, но иногда необходимо пребывание в стационаре.
Розовый
Появляется на теле (на спине, животе, груди, боках, плечах). Сначала появляется ярко-розовое пятно диаметром до пяти сантиметров. Через одну-полторы недели от него распространяются мелкие высыпания. Форма – овальная. В центре пятен кожа шелушится, вокруг них – красный контур. Обычно сыпь локализуется в естественных кожных складках. Зуд обычно умеренный. Высыпания удерживаются до полутора месяцев, потом проходят без следа
Важно предотвратить их травмирование, вследствие чего может быть занесена инфекция
Разноцветный
Чаще всего разноцветный лишай поражает верхнюю часть тела, волосистую часть головы и лицо ребенка. Сначала около волосяных луковиц формируются точки желтого оттенка, потом они вырастают до пятен, цвет которых – от розоватого до коричневого с желтым оттенком. Сверху пятна покрыты чешуйками. Постепенно они разрастаются и могут сливаться в обширные элементы. Цвет может стать бурым.
Как устранить шелушение
Кожа новорожденного чрезвычайно тонкая, нежная, безусловно, она очень склонна к раздражениям, особенно от агрессивных выделений. Поэтому нужно осуществлять за ней должный уход: вовремя менять подгузники, подмывать ребенка теплой водой и специализированными средствами для очищения, протирать лицо и складочки на шее после каждого срыгивания и кормления, ежедневно купать малыша и проводить воздушные ванны. Все потенциально проблемные места после очищения смазывать специальными детскими косметическими средствами.
Важно при уходе не использовать обычное, «взрослое» мыло – оно сильно сушит кожу малышей. Для этого есть специальное средство – гипоаллергенный Крем-гель для подмывания младенцев с пантенолом Моё солнышко
Он содержит декспантенол, который хорошо увлажняет кожу, а также молочную кислоту, нейтрализующую вредное воздействие щелочной среды при контакте с намокшим подгузником.
В некоторых случаях родители лишены возможности подмыть ребенка. В таких случаях мы советуем использовать Влажные детские салфетки с пантенолом Моё солнышко. Они мягкие, гипоаллергенные, содержат увлажняющие и смягчающие компоненты, и ионы серебра. Благодаря такому особому составу пропитки салфетки бережно очищают, предотвращая сухость и раздражение даже очень нежной, чувствительной кожи.
Профилактика покраснения и раздражения кожи
Негативные реакции со стороны кожных покровов в детском возрасте редко вызваны тяжелыми заболеваниями и в большинстве случаев эту проблему можно решить своевременно начатым лечением и соблюдением профилактических мер.
Профилактика атопического дерматита:
- отрегулировать рацион ребенка, исключить продукты, вызывающие негативные реакции организма;
- увлажнять кожу гипоаллергенными косметическими средствами;
- исключить или свести к минимуму окружающие аллергены – домашних животных, синтетическую одежду, некоторые продукты, агрессивные моющие средства;
- регулярно проводить влажную уборку помещения;
- для стирки одежды и пеленок малыша использовать специальные средства.
Чтобы не допустить тяжелого течения болезней, вызванных вирусной, бактериальной или грибковой инфекциями, необходимо своевременно выявлять заболевания и проводить соответствующее лечение.
Не допустить появления покраснения и раздражения кожи младенца, вызванной опрелостями, можно при соблюдении следующих рекомендаций:
- постельное белье и одежда ребенка должны быть исключительно из натуральных, хорошо дышащих тканей;
- регулярно менять подгузники или пеленки малыша, не допускать длительного нахождения младенца мокрым;
- после каждой дефекации малыша нужно подмывать теплой водой;
- во время купания рекомендуется добавлять в ванночку отвары череды или ромашки;
- время от времени малыша нужно оставлять раздетым на пеленальном столике для принятия воздушных ванн;
- во время купания можно использовать только средства, предназначенные для чувствительной кожи;
- использовать мягкие полотенца для промакивания тела после мытья, тереть кожу не нужно;
- присыпки и масла для ухода применяют по отдельности;
- следить за тем, чтобы ребенок не испытывал дефицита витаминов.
Для профилактики аллергических реакций, при которых возникает покраснение и раздражение кожи, необходимо соблюдать осторожность при введении нового прикорма. Нельзя вводить в рацион младенца несколько продуктов сразу, начинать нужно с овощных или фруктовых пюре
Новый продукт дают в ограниченном количестве (например, чайную ложку) и следят за реакцией организма. При отсутствии аллергии количество продукта увеличивают.
Большое значение в профилактике принадлежит прогулкам на свежем воздухе. С ребенком нужно гулять ежедневно в течение 2-3 часов
В отопительный период в помещении важно не допустить пересыхания воздуха. Для этого рекомендуется пользоваться специальными увлажнителями или хотя бы поставить в комнате емкость с водой.
Если покраснение, зуд, раздражение кожи всё же возникли, помимо общего лечения, необходимо использование специальных косметических средств с эффективным местным действием. Их применение направлено на быстрое устранение внешних проявлений аллергии и других заболеваний.
В каких случаях нужна специализированная помощь
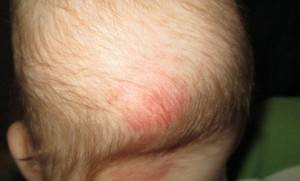 К сожалению, далеко не всегда красные пятна на коже могут оказаться безобидными. Некоторые проблемы требуют обязательного обращения к специалисту и назначения соответствующего лечения (вплоть до оперативного вмешательства). Можно выделить два основных нарушения, при которых не обойтись без врачебной помощи:
К сожалению, далеко не всегда красные пятна на коже могут оказаться безобидными. Некоторые проблемы требуют обязательного обращения к специалисту и назначения соответствующего лечения (вплоть до оперативного вмешательства). Можно выделить два основных нарушения, при которых не обойтись без врачебной помощи:
- гемангиома;
- ангиодисплазия.
Гемангиомой называют врожденное нарушение кровеносных сосудов кожи. Из-за неправильного развития капилляров на коже появляется пятно, которое хорошо прощупывается. Оно может быть либо красным, либо багровым, либо даже синим. Главной неприятностью данного нарушения является возможность возникновения сильного кровотечения при повреждении новообразования. Гемангиомы могут увеличиваться в размерах и не проходят самостоятельно. Зачастую никакого лечения не назначают. Возможно, ребенка будут периодически направлять на ультразвуковое исследование. Но если гемангиома образуется во внутренних органах (например, в печени) – может потребоваться оперативное вмешательство.
Ангиодисплазия также является врожденным пороком развития кровеносных сосудов. В отличие от гемангиом, данный вид пятен не прощупывается, хотя и ярко заметен на коже. Цвет пятна может быть как красным, так и багряным. Ангиодисплазия может возникнуть у плода в первые пять месяцев беременности матери, ведь в этот период происходит формирование кровеносной системы
Поэтому специалисты рекомендуют уделять особое внимание своему здоровью на первых двух триместрах. Также виновниками ангиодисплазии могут стать и хромосомные нарушения
Существует несколько способов лечения, например, лазерный фототермолиз. В любом случае лечение должен назначать врач.
Обратите внимание, ни одно из указанных нарушений не лечится самостоятельно. Не пытайтесь использовать какие-либо кремы или мази, которые вам порекомендовали знакомые
Если у вас есть какие-либо подозрения – сразу же обратитесь к специалисту.
- Общая характеристика высыпаний
- Ключевые причины проявлений
- Особенности проведения лечебных мероприятий
Мамочка с самых первых дней жизни своего ребенка старается внимательно следить за состоянием его здоровья. Неудивительно, что красные пятна на затылке у грудничка могут сильно ее беспокоить. Особенно если они носят систематический порядок. Волноваться не следует. Чаще всего сыпь носит безобидный характер. Однако и игнорировать ее появление также не рекомендуется. Правильно оценить общую клиническую картину сможет только педиатр.
ЧТО МОЖНО СДЕЛАТЬ
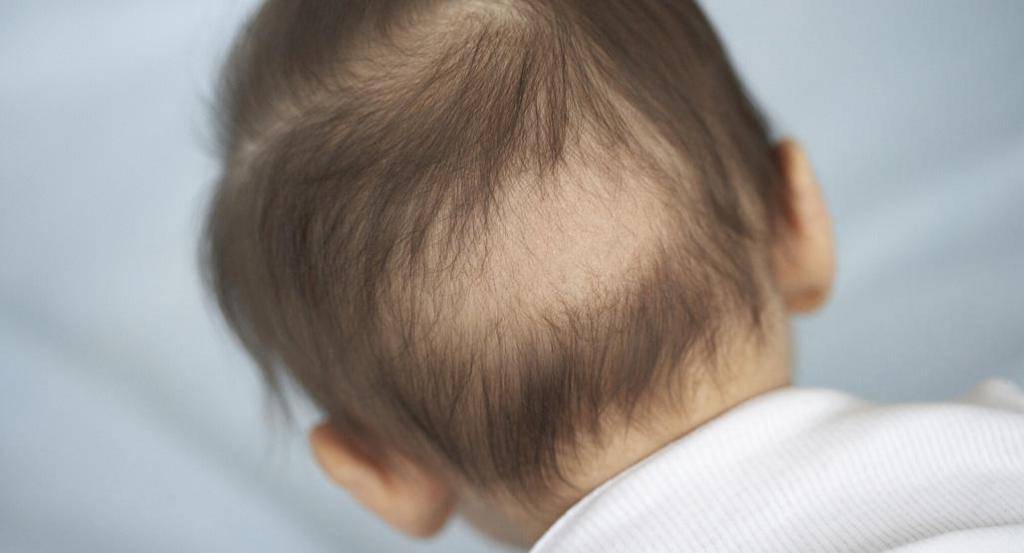
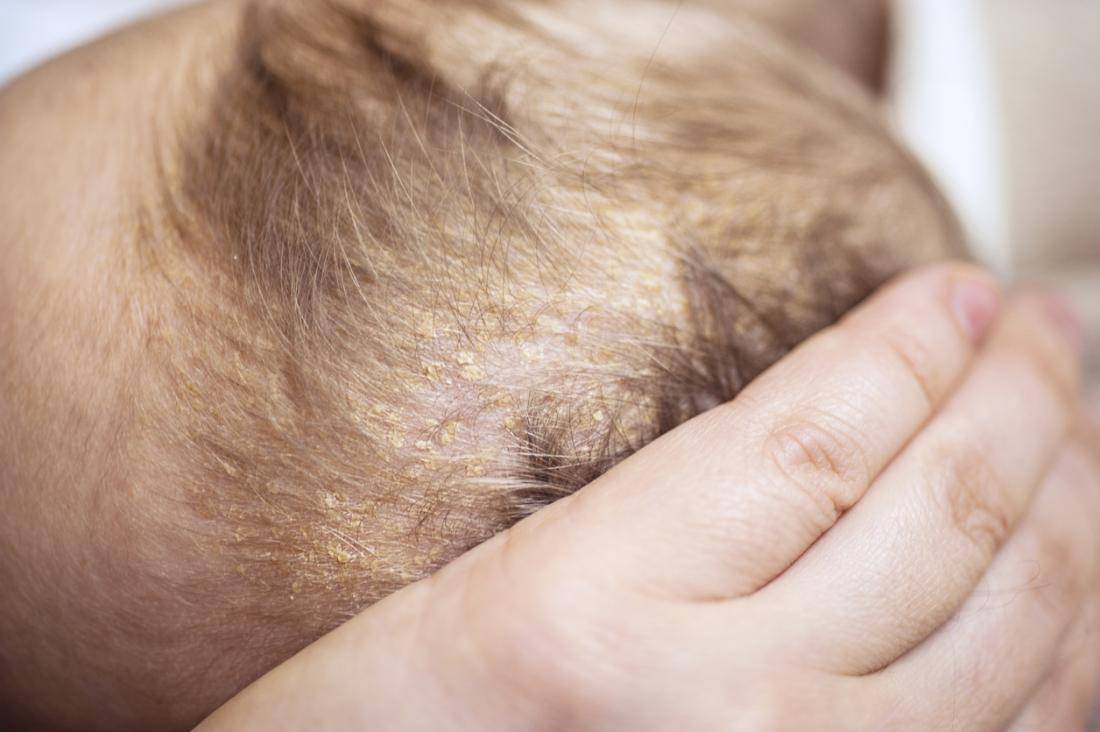
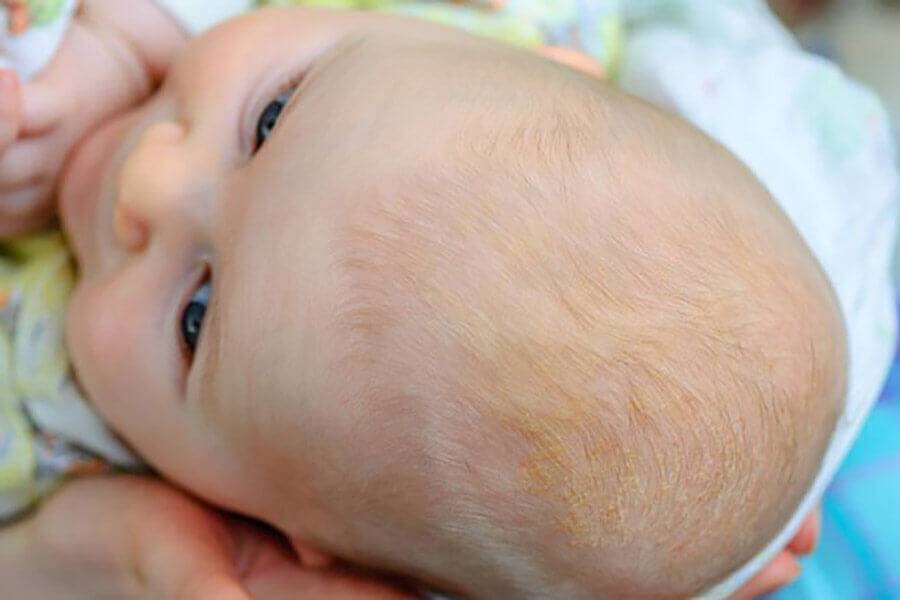
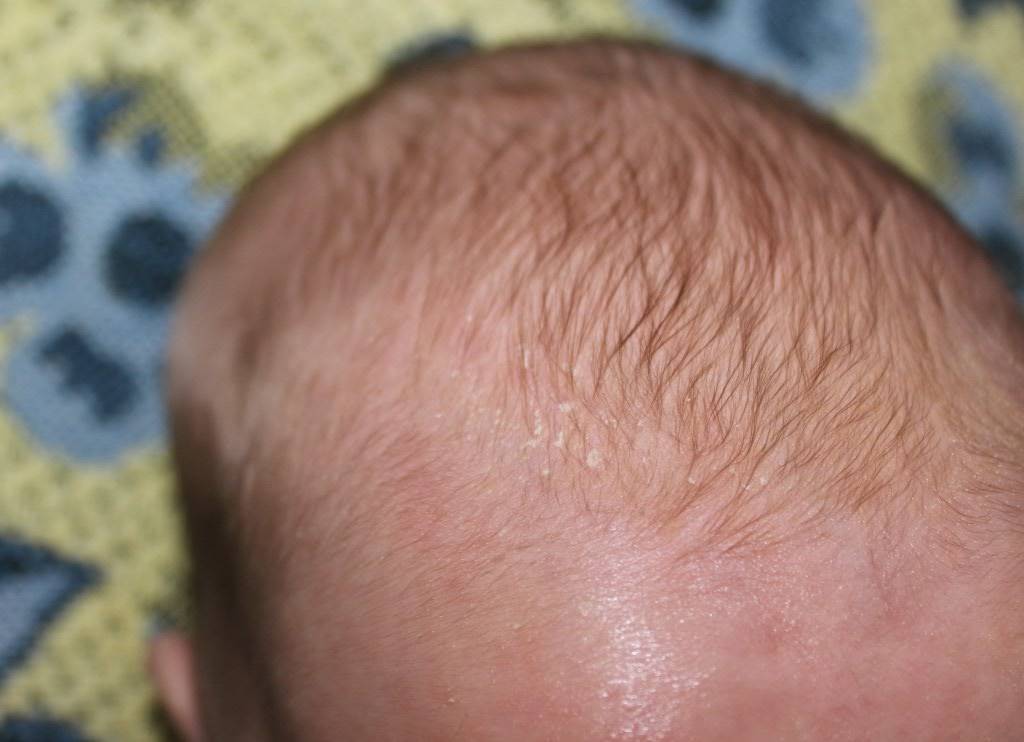
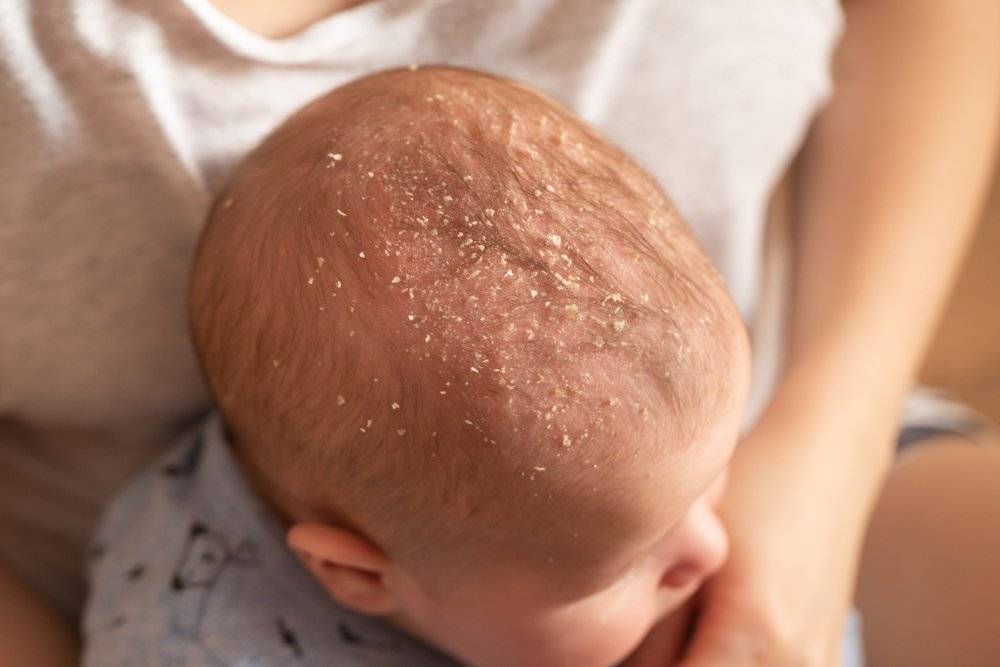
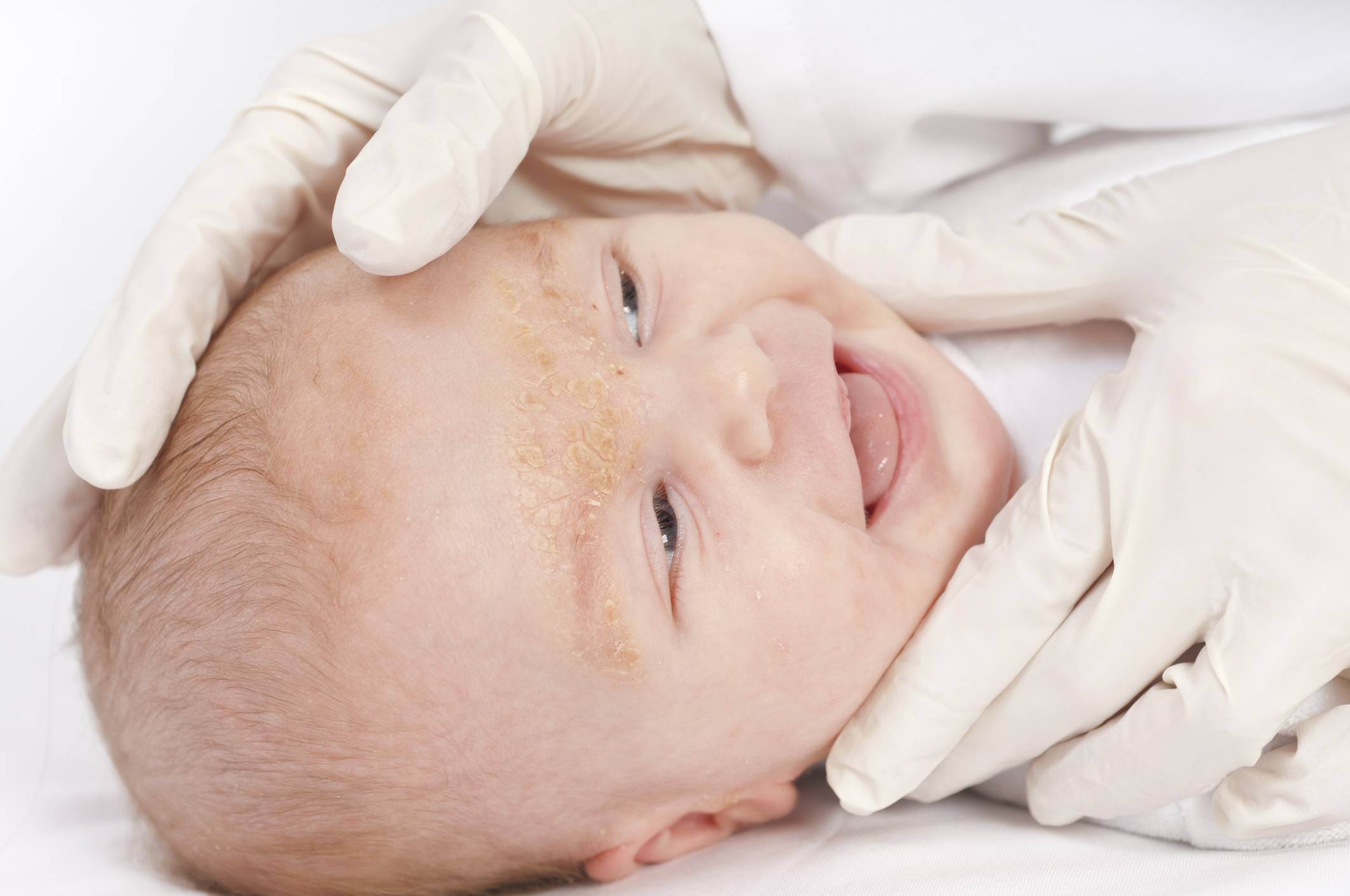
У грудных детей патология часто проходит без лечения к 6-7 месяцам. При незначительных поражениях достаточно смазывать кожу головы оливковым или другим растительным маслом перед мытьем. После того, как корочки размягчатся, их аккуратно удаляют при помощи щеточки и моют ребенку голову обычным способом. Каких-либо ограничений к процессу купания новорожденного ребенка с себореей, нет. Большое значение имеет поддержка нужной температуры и уровня влажности в доме, где живет малыш.
Родителям не нужно опасаться процедуры удаления корочек. Она не доставляет боли или дискомфорта младенцу. Процедура необходима не столько для улучшения внешнего вида малыша, как для профилактики воспаления и попадания инфекции.
При наличии себореи на голове у ребенка грудного возраста следует соблюдать следующие меры:
- кормящей матери нужно исключить из меню продукты, способные вызывать аллергические реакции – морепродукты, грибы, шоколад, цитрусовые, орехи, сладости;
- тщательно подбирать гипоаллергенные смеси, если малыш находится на искусственном вскармливании;
- пользоваться одеждой только из натуральных тканей;
- следить за тем, чтобы у ребенка не возникала потница.
Если себорея на голове у детей возникает в старшем возрасте, важно пересмотреть питание. При заболевании соблюдают специальную диету
Она должна включать молочные продукты, мясо и рыбу нежирных сортов, овощи, фрукты и ягоды, растительные масла, негазированную воду, травяные чаи и натуральные соки.
Овощи лучше употреблять в сыром виде, мясо и рыбу запекать или готовить в пароварке. Рекомендуется избегать длительного тушения или жарки продуктов. При себорее полезны блюда, приготовленные на основе желатина.
Соблюдение диеты также требует употребления большого количества жидкости, не менее 2 литров в стуки. Это могут быть чаи на травах, компоты из сухофруктов, негазированная вода.
Продукты, которые требуется исключить из меню:
- мясо и рыба жирных сортов;
- маринады и копчения;
- консервы;
- фастфуд и сладости;
- картофель;
- цитрусовые, яйца, мед и другие высокоаллергенные продукты;
- хлебобулочные и кондитерские изделия;
- алкоголь и газированную воду.
Физическое развитие ребенка до 1 года
Сегодня я предлагаю обсудить физическое развитие ребенка до 1 года. Считается, что это одна из наиболее значимых тем в жизни малыша первого года жизни. За какие-то 12 месяцев кроха вырастает в полтора раза и прибавляет в массе трехкратно! Ни в какой другой период своей жизни человек не повторит эти прибавки
Поэтому именно показатели физического развития являются в первые 12 месяцев основным сигналом для родителей и наблюдающего малютку педиатра, что либо все в порядке, либо чему-то нужно уделить особое внимание
Разумеется, каждый ребенок уникален. И то, как он будет расти и набирать массу, зависит не только от питания и других условий жизни, но и от наследственных данных. Но в то же время существуют определенные правила и нормы развития ребенка первого года жизни. На них остановимся поподробнее.
Основными оцениваемыми педиатрами показателями являются:
— соотношение роста и массы.
Для гармоничного роста малыша есть свои правила и законы :
Рост — отражение благополучия организма в целом. Замедление скелетного роста сопровождается задержкой нарастания объема и созревания мышц, сердца и других внутренних органов.
Скорость роста замедляется с возрастом. Наивысшие темпы прибавки длины тела характерны для внутриутробного развития. Чуть медленнее — первые месяцы жизни.
Увеличение длины тела происходит скачками. Для ребенка характерна не только «сезонная» динамика, но и чередование периодов «вытяжения» (вырастания) и «округления» (набора массы тела).
Более интенсивно растут части тела, наиболее удаленные от головы. Именно этот факт позволяет в итоге приблизить пропорции малыша к взрослым соотношениям.
Как правильно провести измерения
Лучше это делать с помощником, который будет придерживать малютку так, чтобы лопатки, крестец и пятки касались ровной поверхности, на которой лежит ребенок. В первые месяцы жизни, возможно, понадобится легкое надавливание на колени ребенка для полного распрямления ножек. Замеры производятся ростомером либо сантиметровой лентой.
Как оценить полученный результат:
можно использовать прибавки роста по месяцам:
1–3 месяцы — по 3 см ежемесячно;
4–6 месяцев — по 2,5 см ежемесячно;
7–9 месяцев — 1,5–2 см ежемесячно;
10–12 месяцев — 1 см в месяц.
Несложно подсчитать, что за первый год жизни малютка вырастает в среднем на 25 см;
врачи используют центильные таблицы, где каждый оцениваемый показатель сравнивается со средним в популяции. Для их создания используются замеры, полученные у большого количества детей того же возраста и пола.
Поясню на примере: для создания центильной шкалы длины тела можно выстроить в шеренгу по росту 100 обычных мальчиков возраста 1 года. Рост первых 3 ребят будет оценен как самый низкий, рост последней троицы — самый высокий. Самый встречаемый рост — от 25 до 75 см. Если записать длину тела по частоте встречаемости в виде таблицы — получится центильная шкала оценки длины тела у мальчиков 1 года.
То есть, используя центильные таблицы, вы сравниваете рост своего ребенка со среднестатистическими показателями, характерными для вашего пола и возраста. Соответственно, если показатель попадает в средний интервал (25—50—75%), рост вашего малыша совпадает с большинством здоровых детей того же пола и возраста. Зоны внимания, где желательно обращение к педиатру, — это 0—3—10%, 90—97—100%.
Симптомы появления паразитов у детей
Один из основных симптомов глистов у детей — аппетит. Ребенок ест плохо или наоборот много ест, и при этом остается худым. Такая быстрая потеря веса случается часто. Это связано с тем, что паразиты поедают все полезные и питательные вещества, а потому организм испытывает авитаминоз. Зараженные дети, ведущие малоподвижный образ жизни, скучные, капризные, ведь черви питаются углеводами, придающими энергию, бодрость.
Еще один из симптом – нарушение функции пищеварительного тракта. Детей беспокоят запоры или диарея, развивается зоб, колит. Возникает тошнота, рвота и чувство тяжести в области пупка или печени. В процессе своей деятельности паразиты выделяют токсичные вещества, которые приводят к интоксикации организма. Это грозит появлением нервозности, повышенной возбудимости, головными болями, температура тела может подняться до 37,5°.
Признак наличия паразитов в детском организме — бессонница и скрежет зубами во время ночного отдыха. Из-за хронической усталости дети могут отставать в развитии от сверстников, учащаются заболевания ОРЗ, грипп, ангина, стоматит, гайморит. При заражении паразитами кожа тускнеет, часто возникают аллергические реакции в виде дерматита, экземы, которые трудно поддаются лечению. Может появиться сухой кашель, ринит, бронхиальная астма. Волосы и ногти портятся.
Если у годовалого ребенка есть глисты, их симптомы можно обнаружить только в кале. На стадии размножения паразитов в кале обнаруживаются круглые личинки паразитов или сам червь. Яйца сопровождается зудом кожи вокруг заднего прохода.
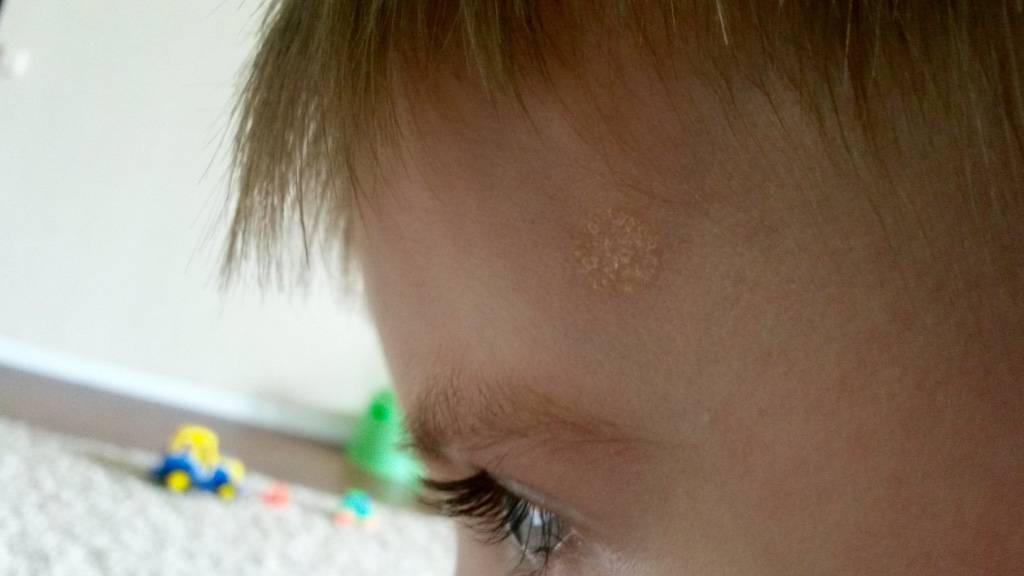
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
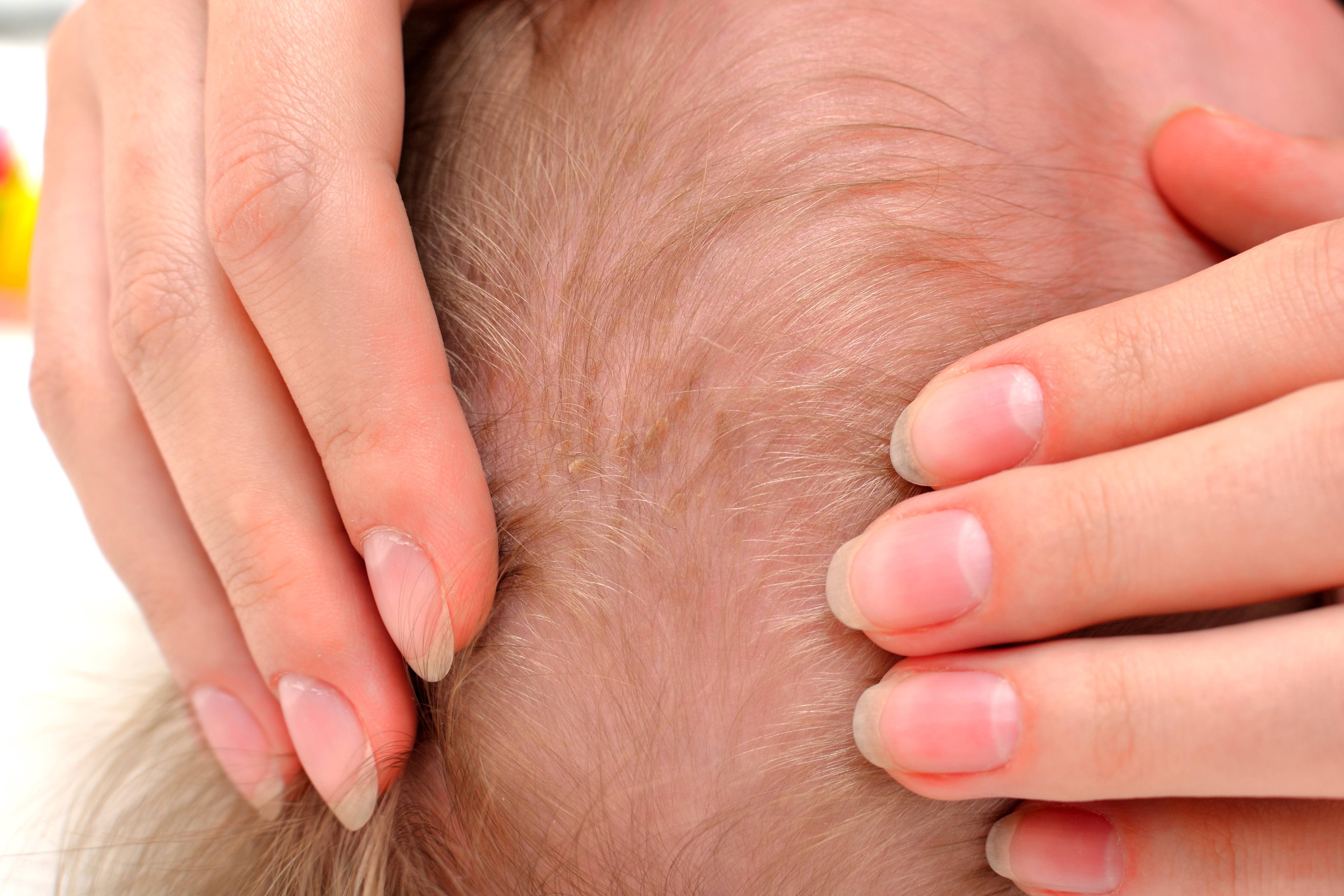
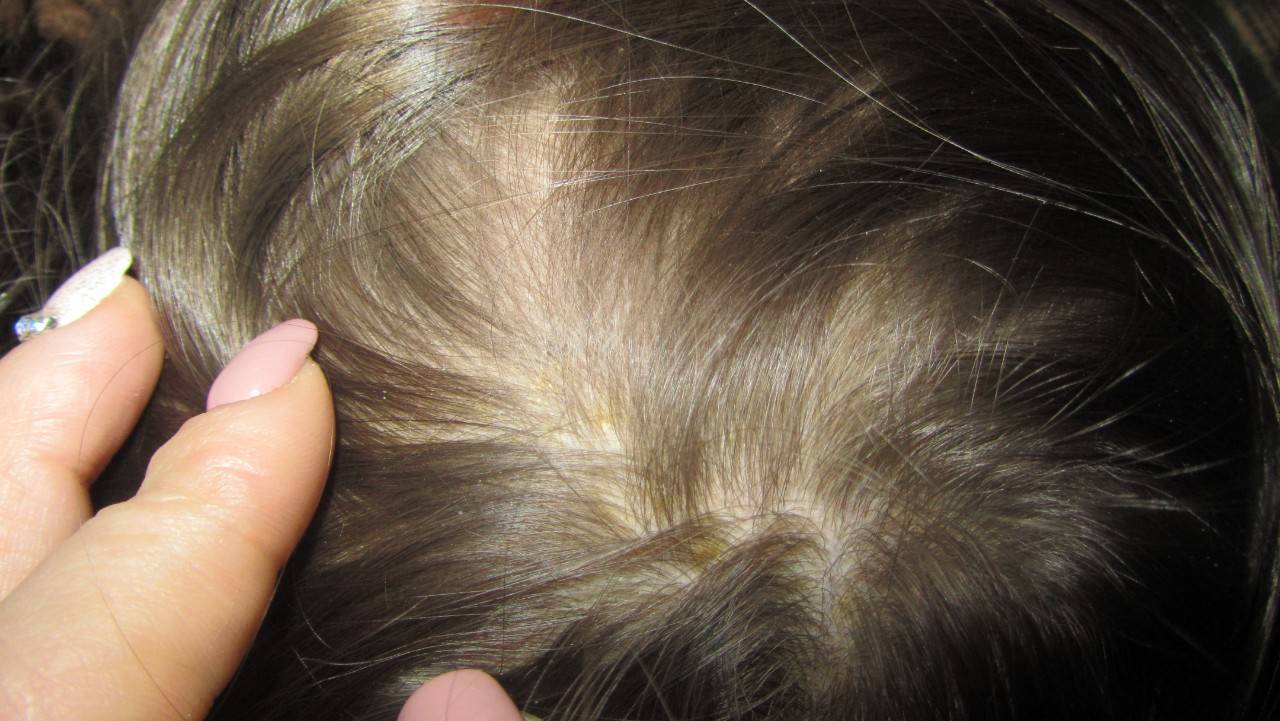
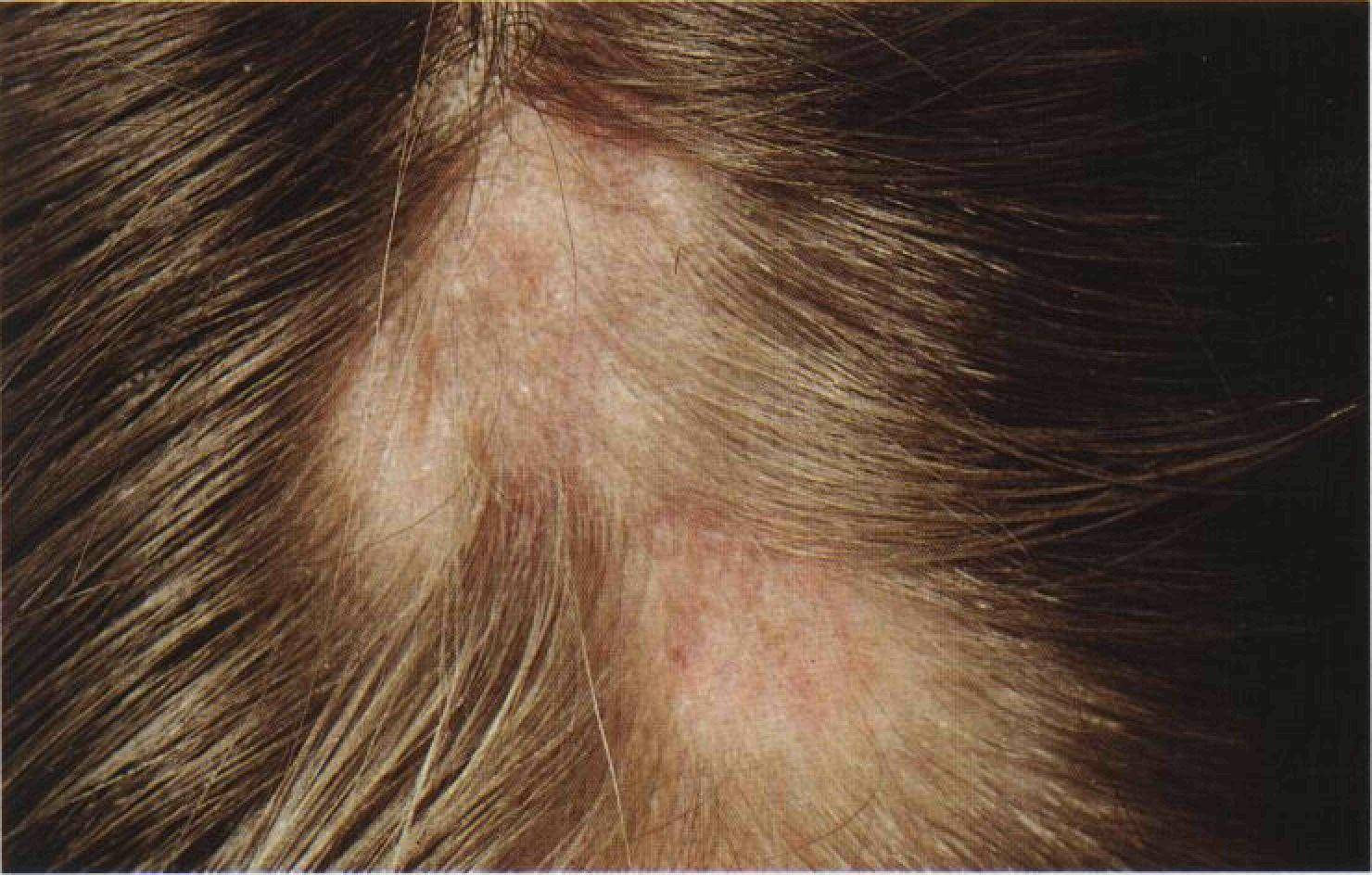
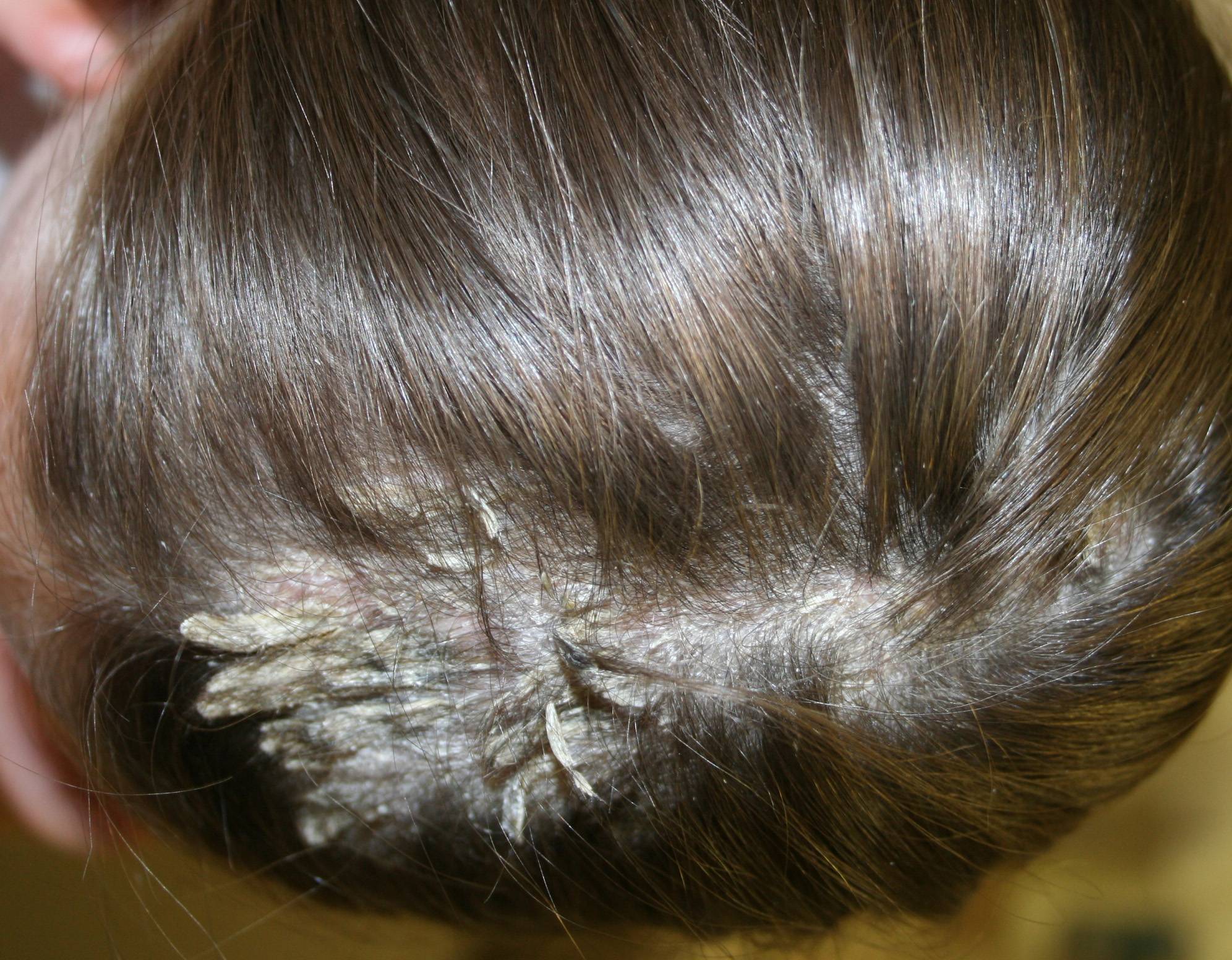
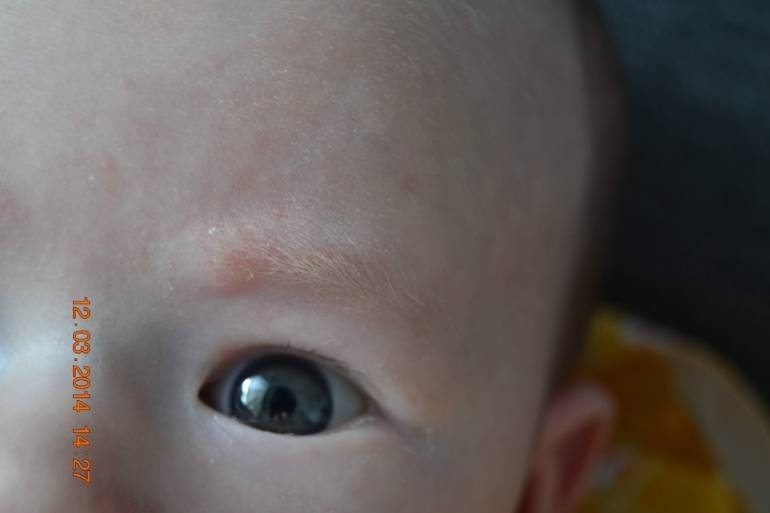
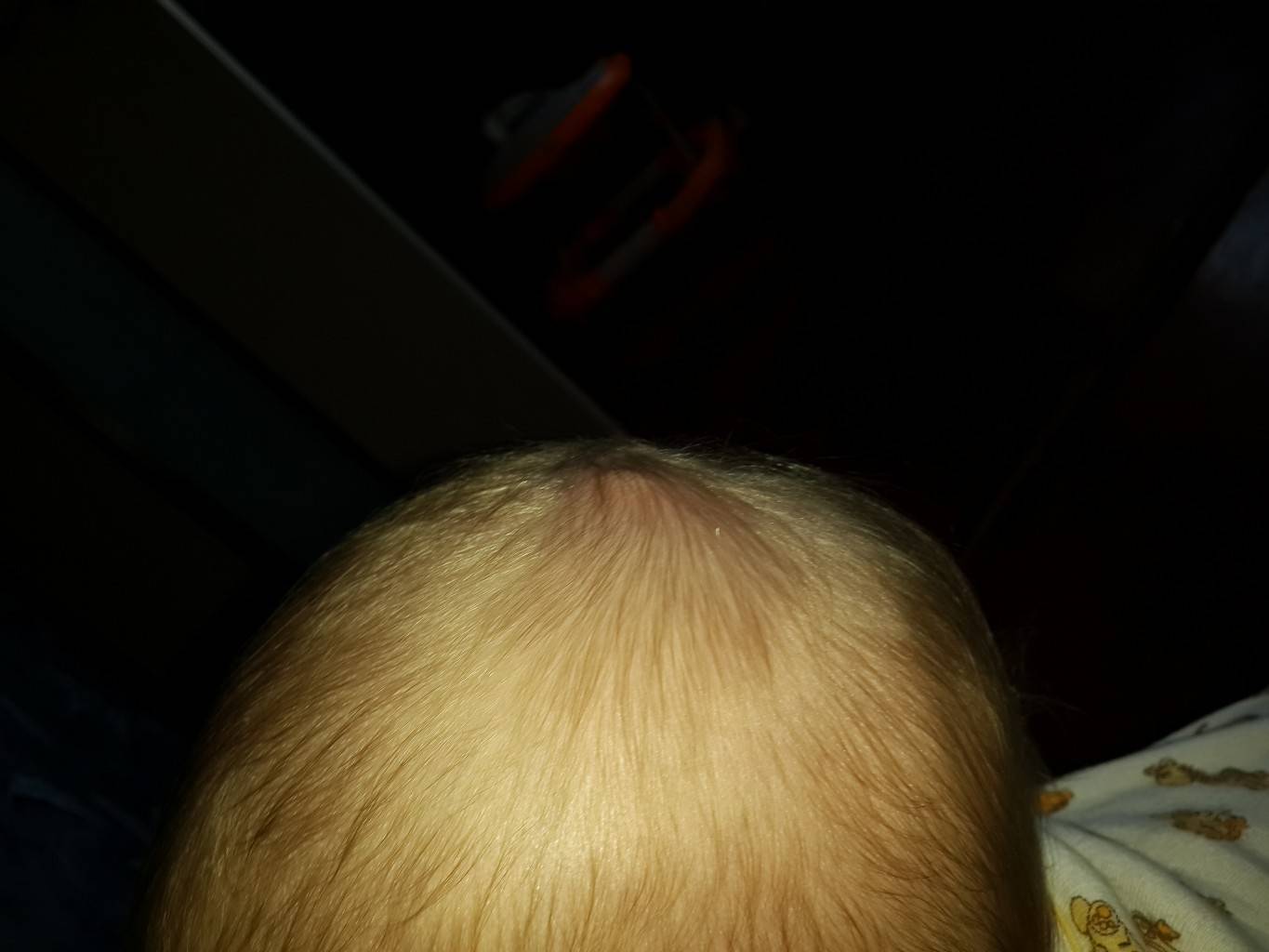
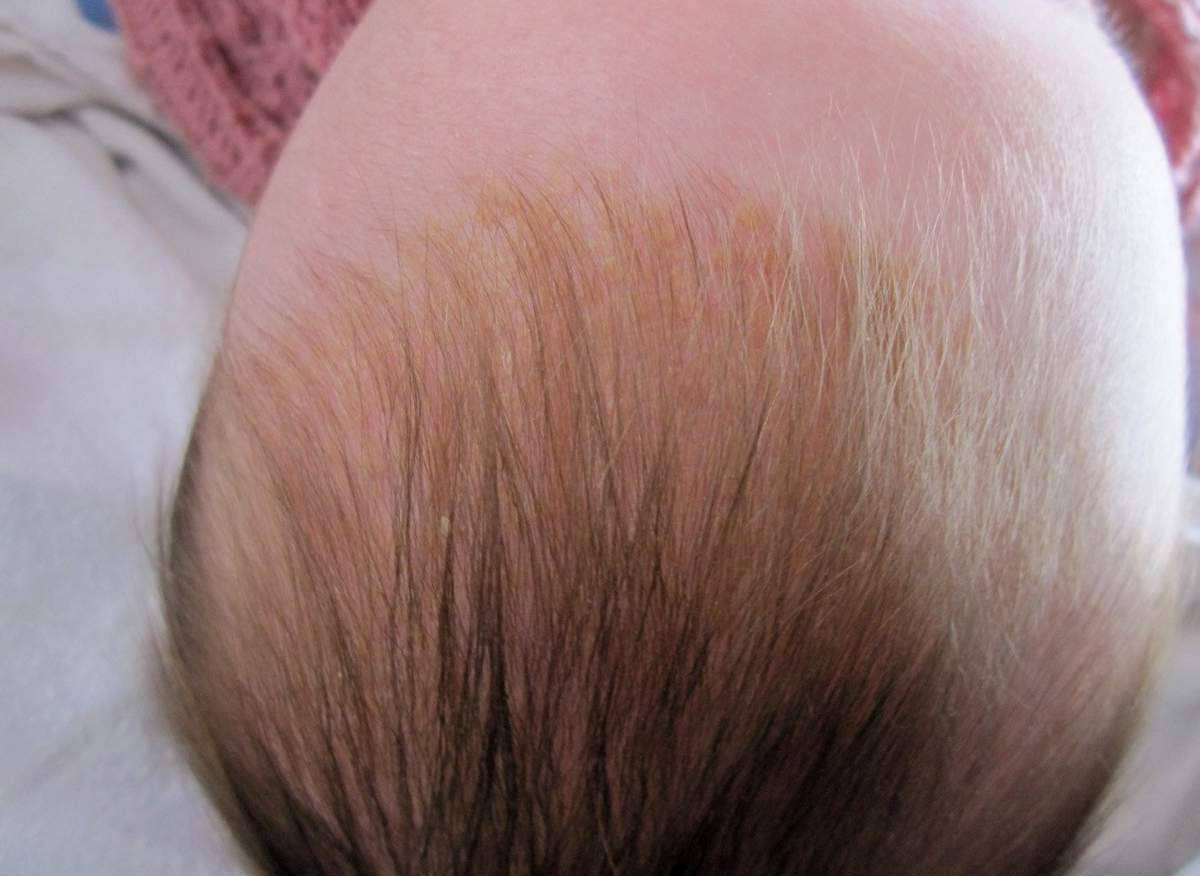
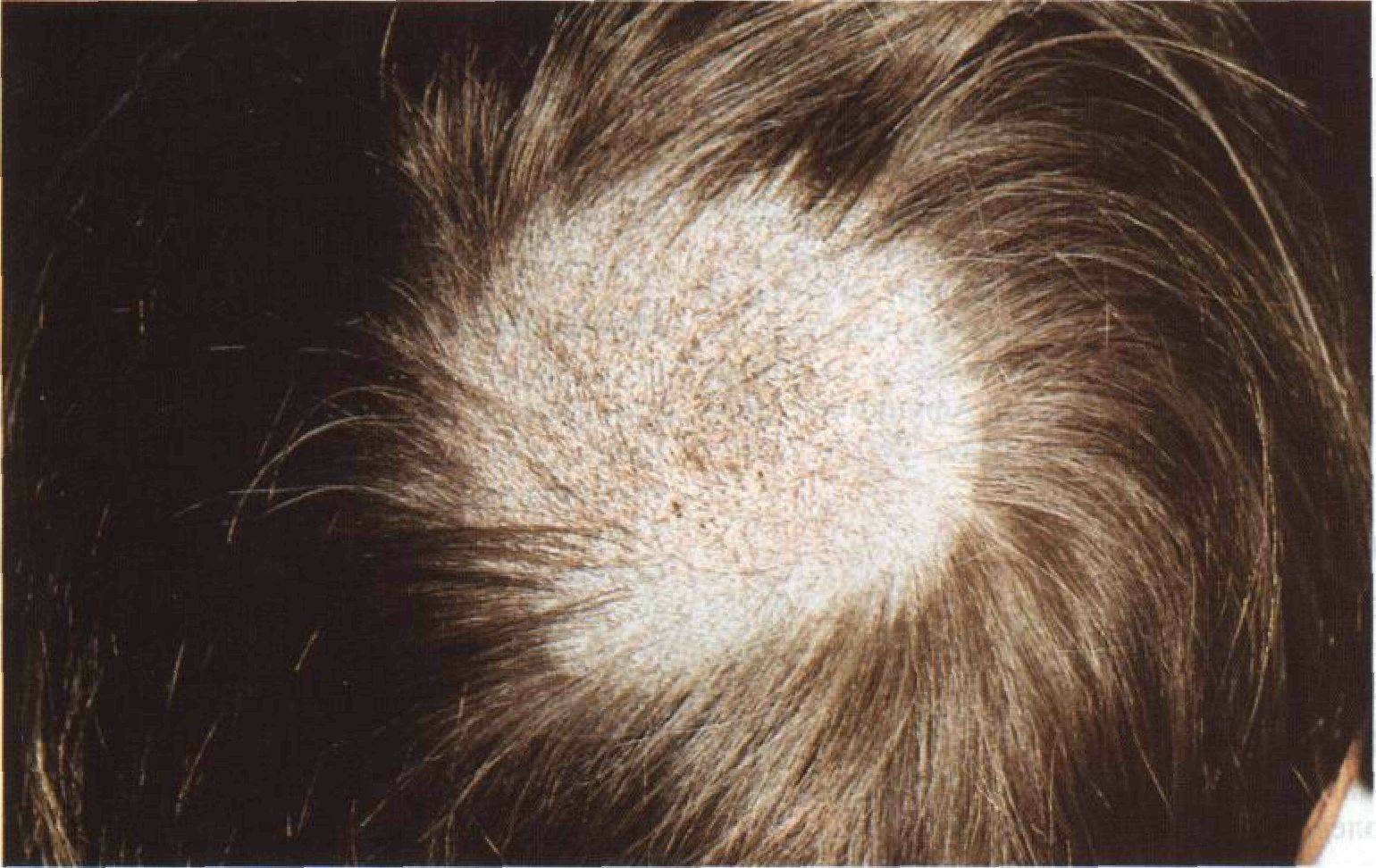
Как выглядит перхоть
Белые хлопья, хорошо заметные на темной одежде, — это ничто иное, как перхоть. Она представляет собой чешуйчатые частицы ороговевшей кожи, появляется у корней волос, а потом легко осыпается. Чаще всего недуг провоцируется активностью грибка Malassezia. Он присутствует на коже каждого человека, однако лишь при определенных условиях начинает множиться и вызывает перхоть.
Когда грибок на коже головы активизируется, человек чувствует зуд. В зависимости от причин, вызвавших стихийное размножение микроорганизмов, и особенностей работы сальных желез себорея (именно так называют заболевание, сопровождаемое шелушением) делится на сухую, жирную, смешанную. Также она может проявляться в других формах.
Когда стоит обратиться к врачу?
Если пятно на затылке у ребенка – это простой невус, обращения к врачу он не потребует. Скорее всего, его вам покажут еще в роддоме и объяснят, что беспокоиться не нужно.
Другое дело, если за пятно аиста ошибочно приняли другую патологию развития сосудов: пламенеющий невус или гемангиому. Эти состояния требуют другого подхода к наблюдению и иногда их нужно лечить.
Если состояние пятна вас по какой-то причине беспокоит: например, оно долгое время не бледнеет или, наоборот, стало темнеть, увеличиваться в размерах, шелушиться, воспаляться – обязательно покажите ребенка врачу, чтобы уточнить диагноз и при необходимости назначить лечение.
Подводим итоги:
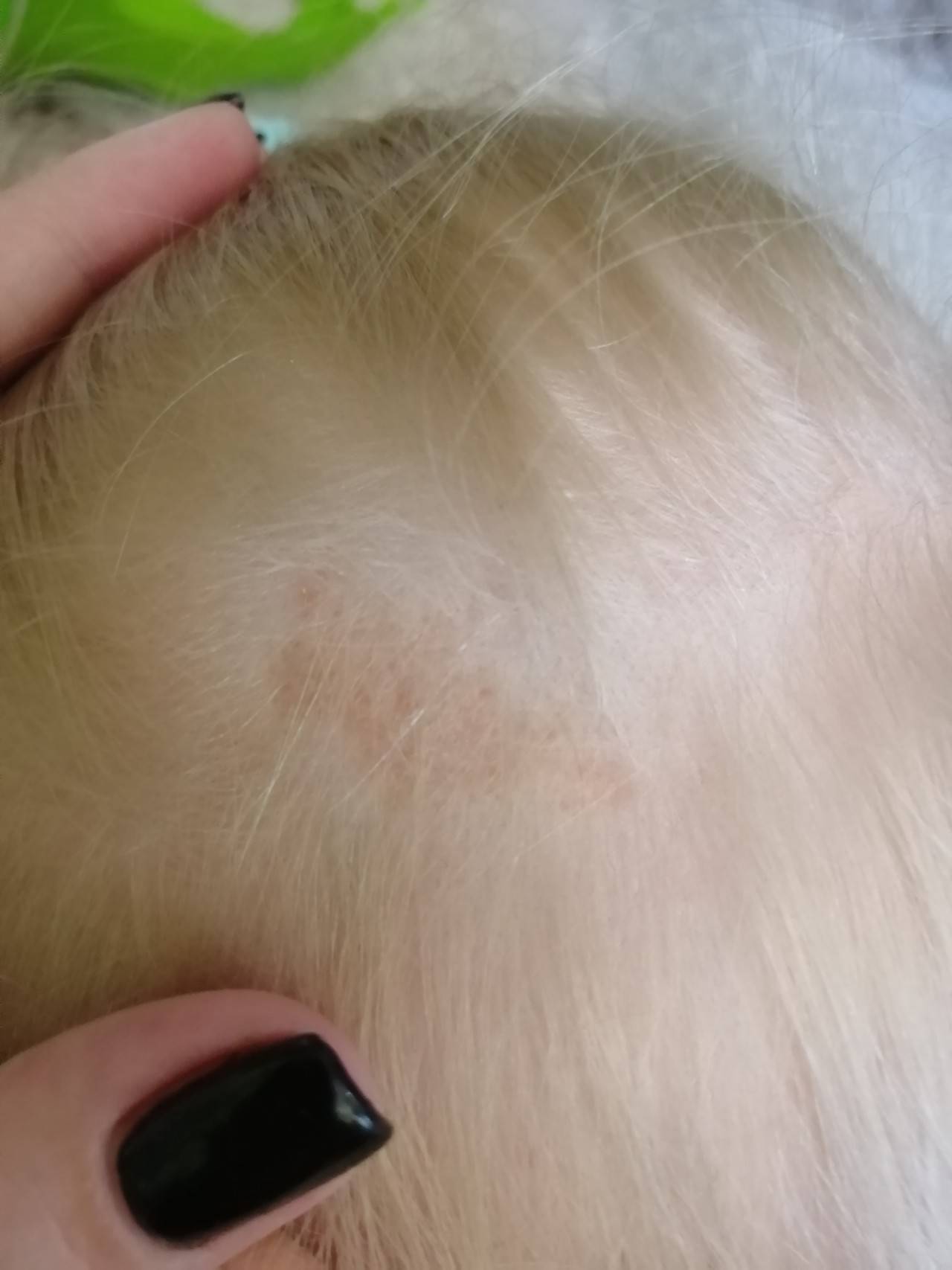
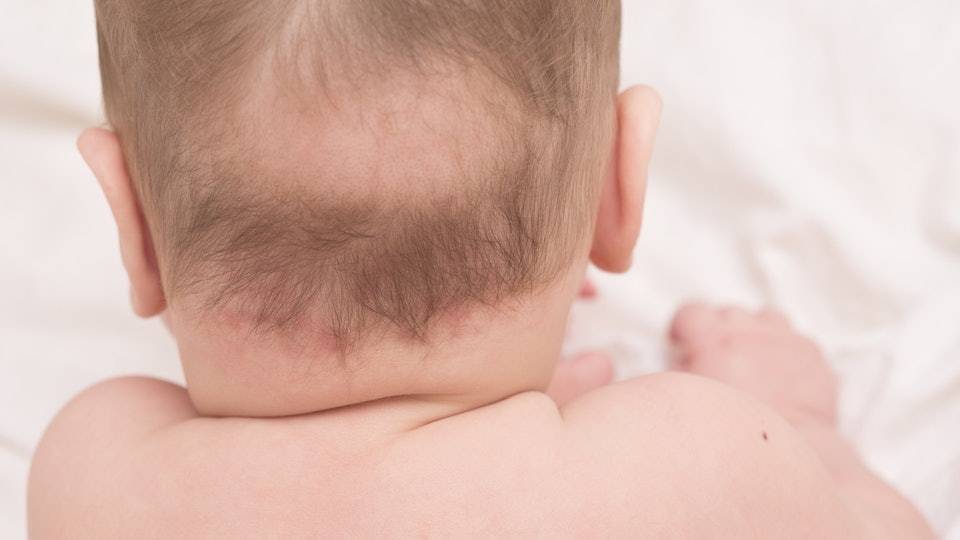
- Пятно аиста, или, по-научному, невус Унны (простой невус) – это ярко-розовый или красный участок кожи на затылке новорожденного. Капилляры на нем расширены, а кровоток усилен, отсюда интенсивная окраска. Образуется это пятно внутриутробно и от течения родов не зависит.
- Пятно аиста может исчезнуть к двум годам, а может побледнеть и остаться на коже навсегда.
- Лечить простой невус не нужно, достаточно наблюдения.
- К врачу нужно обратиться, если состояние пятна ухудшилось: оно стало ярче, больше, воспалилось, появилось шелушение или высыпания. Врач уточнит диагноз и назначит лечение.
(3
оценок; рейтинг статьи 2.7)
Правильный уход за кожей новорожденного
Перед тем, как прикасаться к крохе, маме или папе обязательно нужно обратить внимание на свои ногти. Помните: ногти должны быть максимально коротко острижены и подпилены, на пальцах и запястьях не должно быть украшений
Если на руках присутствуют какие-либо гнойные ранки или другие дерматологические дефекты, постарайтесь доверить уход за ребенком здоровому родителю.
Все детские средства гигиены должны быть pH-нейтральными, гипоаллергенными и качественным. Крема, пенки, эмульсии, присыпки не должны содержать ароматизаторов и красителей.
- Умывание. Первым этапом ухода за новорожденными является утреннее умывание. Как только пупсик проснулся, его личико нужно умыть кипяченой водой. Удобнее всего делать это на пеленальном столике, чтобы под рукой были все нужные средства. Первое время лучше умывать малыша водой температуры 37 градусов.
- Обработка глаз. Глазки малыша следует обрабатывать ватным спонжом или шариком, смоченным в воде. Глазки протирают от края к носу. Обязательно использовать для каждого глаза свой спонжик или ватный шарик. Небольшие нагноения на глазках рекомендуется удалять отваром ромашки или фурацилином, а затем – закапать глазные капли, назначенные врачом.
- Обработка ноздрей. Нос новорожденного очищают ватными трубочками, смоченные в физрастворе.
- Обработка ушей. Ушную раковину малыша обрабатывают ватным диском, смоченным водой. Также нельзя забывать о зоне за ушами.
Лобик, щечки и подбородочек следует обмыть влажным тампоном, двигаясь плавно от лба к низу. Смазывать кожу малыша маслом нет необходимости.
Уход за телом
После дефекации ребенка следует подмыть с пенкой или гелем под проточной водой и поменять подгузник. Чем дольше кроха будет лежать в грязном подгузнике, тем выше вероятность появления проблем с кожей.
После подмывания можно воспользоваться специальным кремом под подгузник, который не допустит проблем. Крем «ЛА-КРИ под подгузник» обеспечит полноценный уход за нежной кожей малыша. Крем создает защитную пленку на коже, снимая раздражения и покраснения. Средство предотвращает появление опрелостей, смягчает и питает кожу. Крем ЛА-КРИ с оксидом цинка, пантенолом, маслом ши, жожоба, пчелиным воском и экстрактом солодки избавляет кожу от покраснения и раздражения, обеспечивает бережную и надежную защиту от опрелостей, смягчит и напитает нежные покровы малыша.
Ребенок нуждается в ежедневных воздушных ваннах, способствующих закалке и предупреждающих появление потницы и опрелостей. Кроху раздевают и дают свободно полежать 5-10 минут без одежды и подгузника вне зависимости от температуры воздуха в помещении.
Причины появления перианального дерматита
Обычно возникновение дерматита в области анального отверстия провоцируют различные микроорганизмы (грибки и бактерии) или аллергические реакции.
Самые распространенные причины появления дерматита в области ануса:
- нарушение или несоблюдение правил личной гигиены и ухода за кожей;
- ношение тесного или узкого нижнего белья, которое может раздражать кожу в этой интимной зоне. Особенно часто к дерматиту приводят трусики-танго и стринги, а также синтетическое белье;
- длительное расстройство кишечника, проявляющееся диареей;
- плохо прополосканное от стирального порошка и других моющих средств белье;
- «влажная» кожа анальной зоны, которая вызвана избыточным весом, избыточной работой потовых желез и сидячим образом жизни.
В результате всех этих причин вкупе со сниженным иммунитетом патогенные микроорганизмы начинают активно размножаться и вызывать воспаления кожи в области анального отверстия.
Кроме того, такие заболевания как рак прямой кишки, язвенный колит, болезнь Крона, проктит также могут провоцировать дерматит в области ануса
Вот почему так важно не увлекаться самолечением, а пойти на прием к доктору, который – в случае подозрений на злокачественные или воспалительные процессы в организме – проведет соответствующие исследования.
Дерматит в области ануса: диагностика
Итак, как только вы почувствовали дискомфорт в области ануса, необходимо обратиться к специалисту. Это может быть дерматолог или проктолог.
Первый этап – устный опрос. Врачу необходимо выслушать жалобы и попробовать выяснить причины развития дерматита. Затем доктор осматривает анальную область.
Для того чтобы определить, какова этиология заболевания, то есть, каковы ее причины, специалист возьмет соскоб на наличие патогенных грибов для лабораторного анализа. Кроме того, могут понадобиться и другие диагностические мероприятия:
- анализ на гельминтоз,
- ультразвуковое исследование,
- аноскопия,
- колоноскопия,
- рентгенологическое исследование.
Перианальный дерматит: лечение
Терапия дерматита анального связана с устранением первопричины, которая вызывает воспаление кожных покровов в этой зоне.
Необходимо следить за гигиеной области ануса, перестать носить синтетическое нижнее белье, отдать предпочтение хлопчатобумажному.
Если дерматит анальной зоны выступает в качестве симптома какого-либо другого заболевания, терапия должна быть направлена на излечение от этого конкретного недуга. Параллельно с этим проводится лечение дерматита с помощью противовоспалительных средств, а также антигистаминных препаратов для снижения зуда и покраснения на коже.
При грибковой этиологии (причинах заболевания) специалист порекомендует использование местных противогрибковых средств. Если причина дерматита – бактерии, следует воспользоваться антибактериальными препаратами. Выбрать подходящую терапию поможет доктор.
Специалисты ОН КЛИНИК проведут все необходимые диагностические процедуры и предложат детально выверенную тактику лечения. Ждем Вас в наших медицинских центрах!
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог