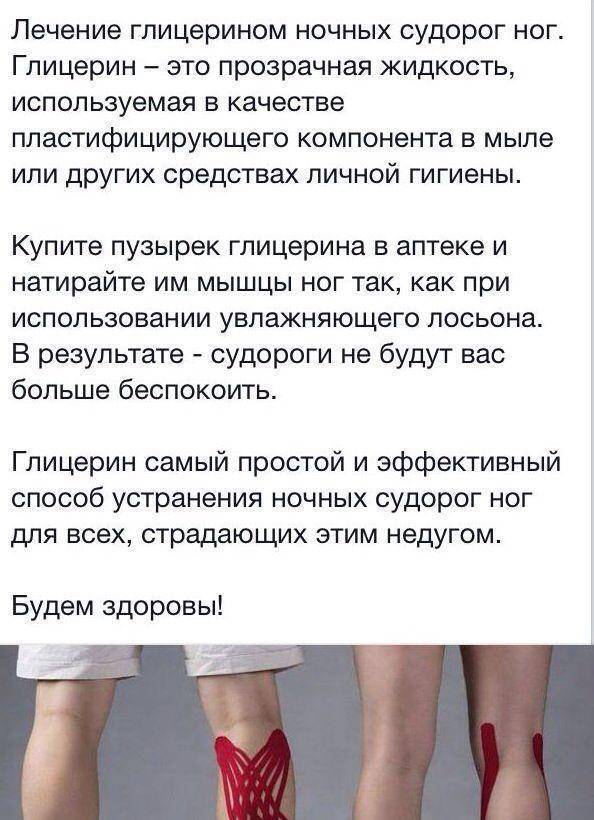
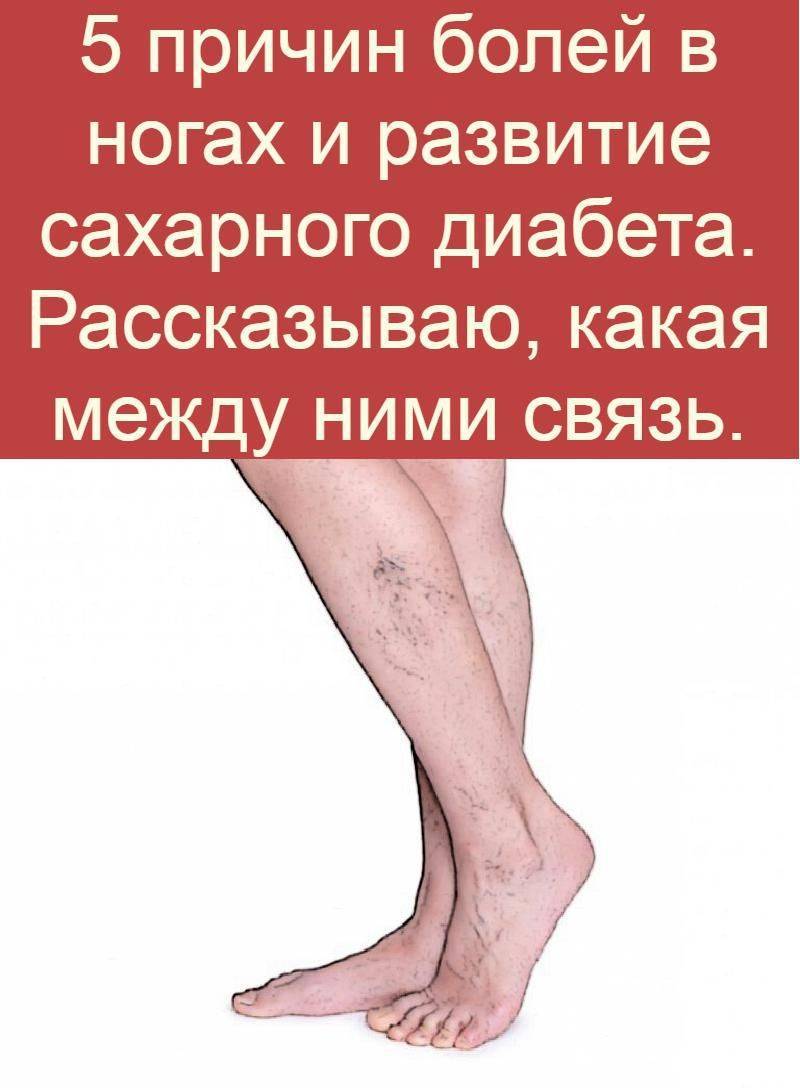
Как помочь своим суставам
Лимфатическая система и система кровообращения влияют на правильную циркуляцию крови в организме человека. Если их работа нарушается, то в лимфоузлах скапливаются клетки, призванные бороться с инфекцией. При гриппе и других инфекционных болезнях под действием антибиотиков срабатывает именно такая схема и нарушается система кровообращения. Сбой иммунной системы приводит к разрушению здоровых клеток. Патологический процесс в организме негативно сказывается на суставах — человек ощущает ломоту и воспаление.
Для того чтобы избежать таких проблем необходимо следить за рационом питания и режимом дня. Человек должен сам создать условия для нормального функционирования суставов, а для этого хорошо должны работать мышцы и связки. Для того чтобы создать правильные условия для суставов выполняйте упражнения, направленные на растяжку суставных тканей.
- Закрепите резиновый амортизатор, натянув его между стеной и рукой, и делайте тягу на разных уровнях (снизу, сверху и в среднем положении). Чем сильнее натяжение, тем лучше разрабатывается сустав.
- Отжимания полезны для суставов, поэтому выполняйте упражнение, отжимаясь от стены, пола или стула.
- Для коленных суставов полезно ходить на коленях по дому (надевайте наколенники).
- Чтобы помочь голеностопным суставам приседайте, держась рукой за стул или стену.
- Для тренировки позвоночника лягте на пол и поднимайте ноги к голове, отрывая таз от пола, потом плавно заводите ноги за голову.

Растяжка суставных тканей помогает быстрее решить проблему
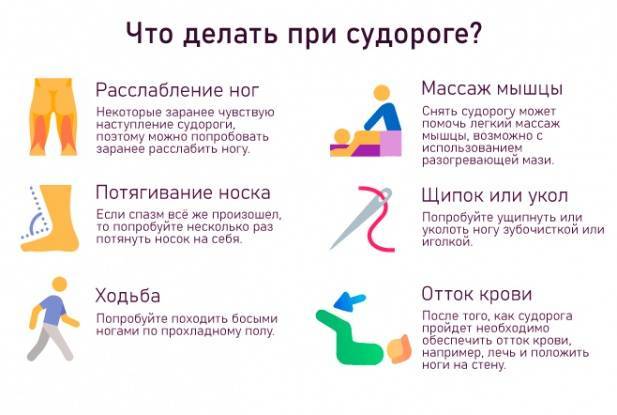
Физические упражнения, тем более при болях в суставах, вызывают дискомфорт. На следующий день может увеличиться отечность суставов, однако не сдавайтесь и продолжайте заниматься. Для облегчения своего состояния рекомендуется после тренировки прикладывать к суставам холодные компрессы.
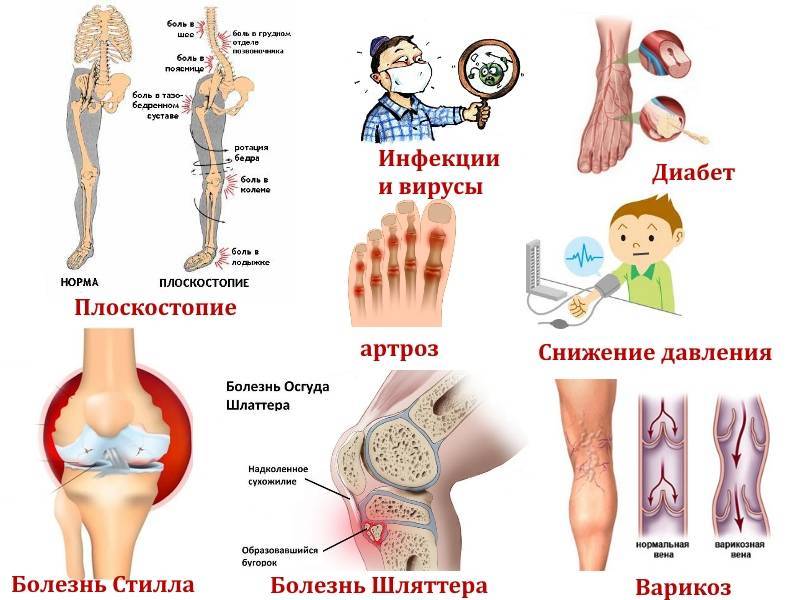
Травмы и заболевания, вызывающие боли в колене
Самой частой патологией, сопровождающейся болями в колене, являются:
- Закрытые и открытые травмы колена с внутрисуставными переломами, вывихами, разрывами менисков. Все они приводят к развитию воспалительных процессов (артритов), переходящих затем в дегенеративно-дистрофические (артрозы) с формированием постоянного болевого синдрома и нарушения функции колена. Это самая частая причина боли в коленях. В группе риска спортсмены. Даже незначительный ушиб колена может вызывать разрушение клеток суставных тканей, что приводит к развитию воспалительного процесса. При значительных травмах все эти процессы носят выраженный характер и сопровождаются длительными болями. Большое значение имеет нестабильность колена, развивающаяся при повреждении связочного аппарата. Со временем нестабильность нарастает, травмируются близлежащие ткани, что приводит к усилению боли в суставе колена, особенно, при спуске с лестницы. При отсутствии правильного лечения процесс может осложниться инфицированием, стать гнойным, угрожающим жизни больного или перейти в хронический с постепенным прогрессированием и разрушением сустава, сопровождающимся сильными болями.
- Артриты коленного сустава – воспалительные процессы различного происхождения, сопровождающиеся повышением температуры тела и нарушением общего состояния больного. Больные жалуются, что боль в колене ноет постоянно. Болезнь может иметь инфекционный, инфекционно-аллергический, аутоиммунный, обменный характер. Протекает воспалительный процесс также по-разному, в зависимости от вызвавшей его причины (гнойные, ревматоидные, псориатические, подагрические и другие артриты). Иногда возможно осложнение артрита кистой Бейкера, расположенной в подколенной области. Тогда появляется боль под коленом сзади. От разрушения сустава и инвалидизации спасет только адекватное лечение, назначенное врачом травматологом или ревматологом.
- Артрозы коленного сустава – дегенеративно-дистрофические процессы в суставе, развивающиеся после травм, острых и хронических воспалительных процессов и на фоне возрастных обменных нарушений у пожилых людей. Происходит разрушение или истончение хрящевой амортизационной ткани (менисков и хрящевого слоя, покрывающего суставные поверхности костей). Разрушение сустава прогрессирует медленно, но неуклонно. Беспокоят болезненность и хруст при движении. В пожилом возрасте это основная причина боли в коленях. Кости трутся друг о друга, строение их разрушается, сустав деформируется, все это сопровождается сильными болями.
- Кисты и опухоли.
Куда обращаться?
Если ребенок жалуется на боль в ногах, родителям следует обязательно начать обследование с посещения травматолога. Ребенка осмотрят, при необходимости сделают рентгеновский снимок той части нижней конечности, на которую малыш чаще всего сетует, и сообщат, есть ли у него механические травмы. Если их нет, со снимками на руках нужно отправиться к педиатру.
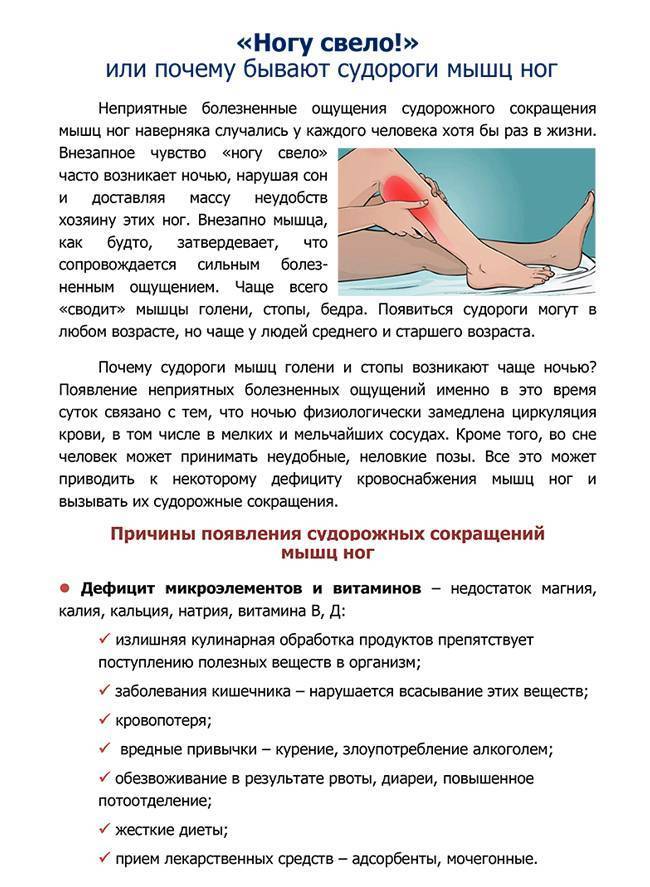
Детский врач обязательно назначит ребенку лабораторную диагностику: анализ мочи, клинический анализ крови, кровь на лейкоцитарную формулу. Кроме того, доктор должен убедиться, что у ребенка нет инфекционного заболевания, например, такого, как грипп, ведь при нем ноги тоже болят. По результатам анализов педиатр скажет, достаточно ли в организме малыша кальция и фосфора, их дефицит приводит к сильным спазмам икр (то самое состояние, когда «ногу свело»).
С готовыми анализами и рентгеновскими снимками ребенок отправится к неврологу, чтобы убедиться, что нет патологий по части нервной системы, а затем к хирургу-ортопеду, который будет исследовать кости, суставы, позвоночник, ступни на предмет пороков развития, отклонений в строении. Он ответит на вопрос, есть ли плоскостопие, деформация стоп, сколиоз, нарушение осанки, проблемы с суставами и связками. Может дополнительно потребоваться МРТ.?
Если и тут нарушений найдено не будет, а ноги по-прежнему будут болеть, придется посетить детского гематолога, который по анализам крови и дополнительным исследованиям узнает, нет ли у ребенка лейкемии, при которой боль в ногах – один из стартовых симптомов.
Лишь крайне небольшой процент детей с болями в ногах нуждается в оперативном вмешательстве, если речь идет о сосудистых или ортопедических отклонениях. При раннем обращении и своевременном выявлении недуга, более 90% патологий удается исправить консервативными методами.
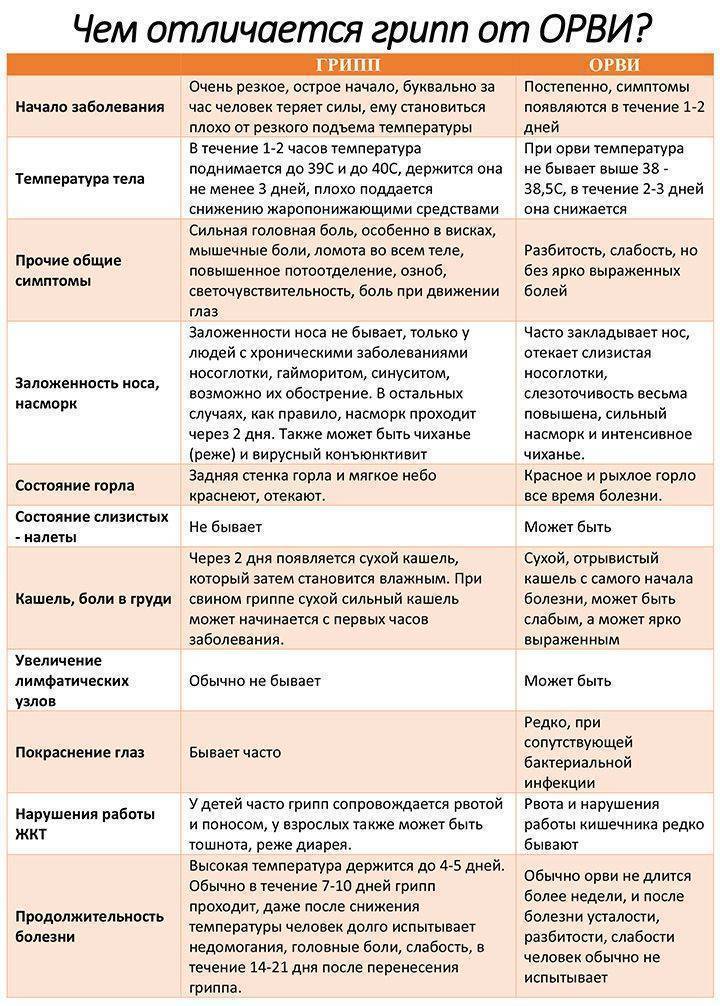
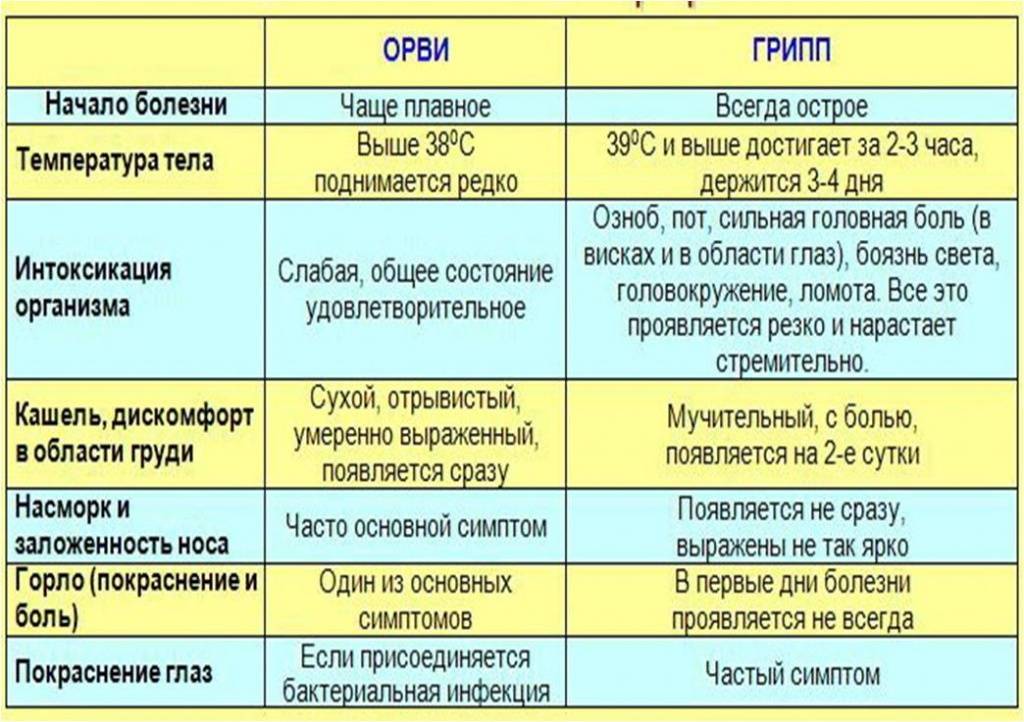
Признаки ОРВИ во время беременности
Первые симптомы вирусной инфекции у будущей мамы могут появляться одновременно, или же ухудшение состояния развивается постепенно. Скорость появления симптомов, выраженность зависят от вида возбудителя, исходного состояния женщины.
Признаки ОРВИ:
- насморк, затруднение носового дыхания;
- отсутствие обоняния;
- невозможность почувствовать вкус пищи;
- общая слабость;
- слезотечение;
- головная боль, головокружение;
- боли в мышцах, суставах;
- повышение температуры;
- першение, кашель, боли в горле;
- тошнота, рвота, диарея.
Нередко первые, даже незначительные проявления ОРВИ можно распознать в самом начале заболевания. Задача будущей мамы – наблюдать своим самочувствием и не игнорировать сигналы тела. Малейшее недомогание – основание для того, чтобы отдохнуть, обратиться к врачу.
Среди опасных осложнений сезонного гриппа:
- присоединение бактериальной инфекции;
- сепсис;
- синдром системной воспалительной реакции
- острая дыхательная недостаточность
- полиорганная недостаточность и гибель женщины.
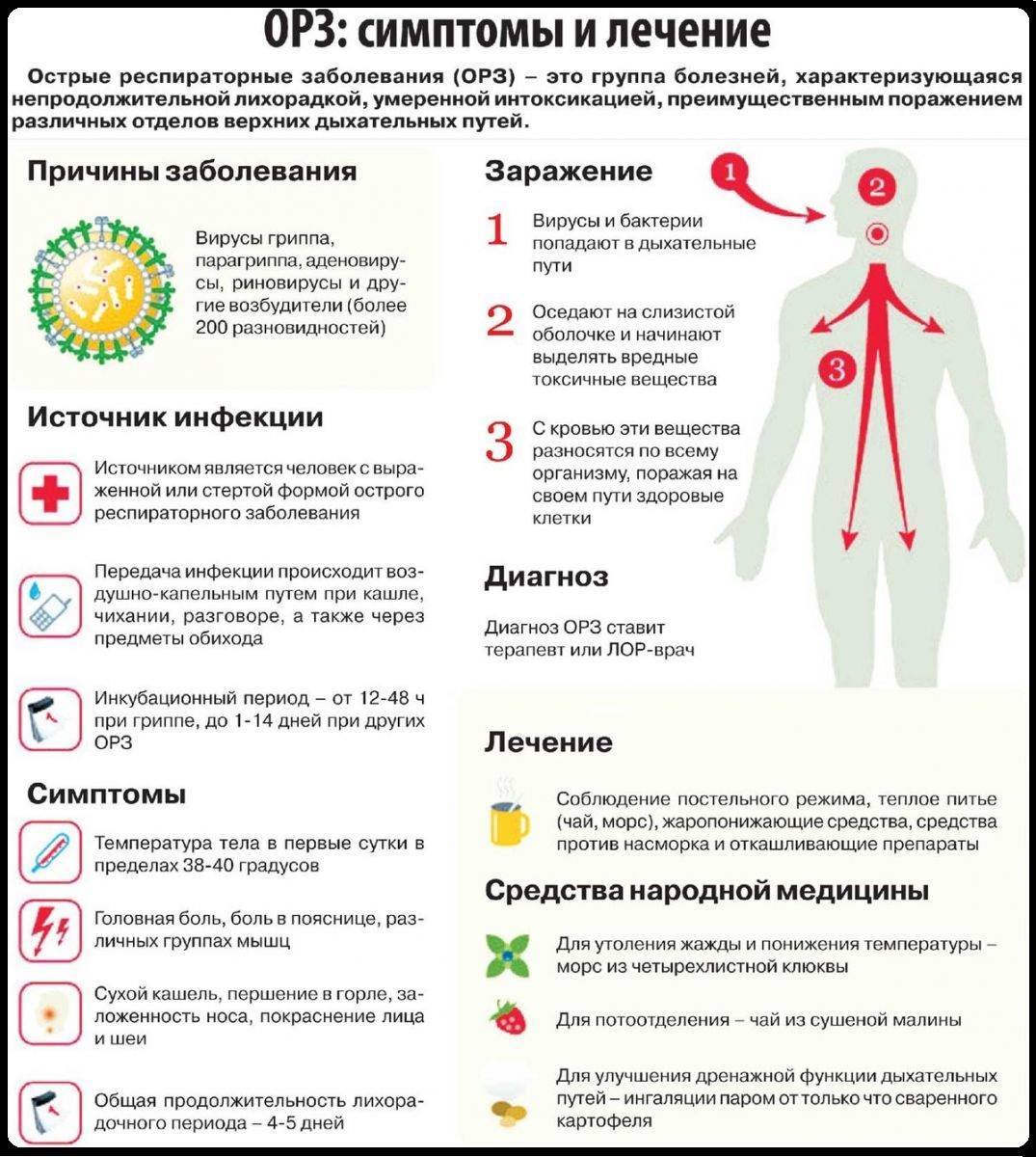
Почему болят ноги и как с этим бороться
Во время болезни, особенно при гриппе, который сопровождается высокой температурой, происходит нарушение правильного функционирования кровообращения в результате попадания в организм антибиотиков — химических веществ. Температура тела поднимается, в то время клетки иммунной системы самозащищаются, тогда как все остальные органы остаются незащищенными. Реакция иммунных клеток проходит по лимфатическим сосудам и останавливается на суставах. Сбой работы иммунной системы провоцирует атаку на активные клетки. Такой процесс влияет на суставы, вызывая у ребенка ломоту, боль при разгибании и сгибании ноги. Поэтому, при первой жалобе на боль в ногах, нужно немедленно проинформировать врача, который своевременно назначит адекватное лечение
И не важно, когда ноги заболели – во время болезни или же после высокой температуры. В любом случае, это серьезный сигнал, который требует немедленного вмешательства профессионалов
Профилактикой такого рода осложнений считается правильный рацион питания. Помимо этого, старайтесь, чтобы у ребенка был активный образ жизни, равномерные нагрузки, полноценный и здоровый сон.
Заболевания вен
Болью в ногах сопровождаются:
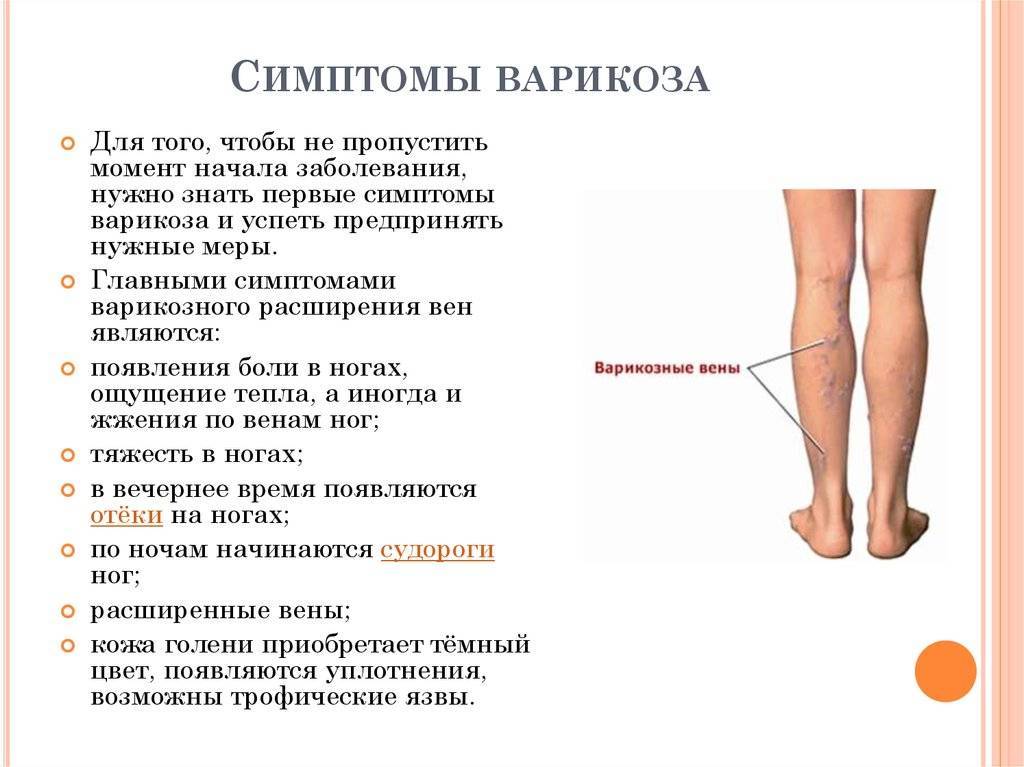
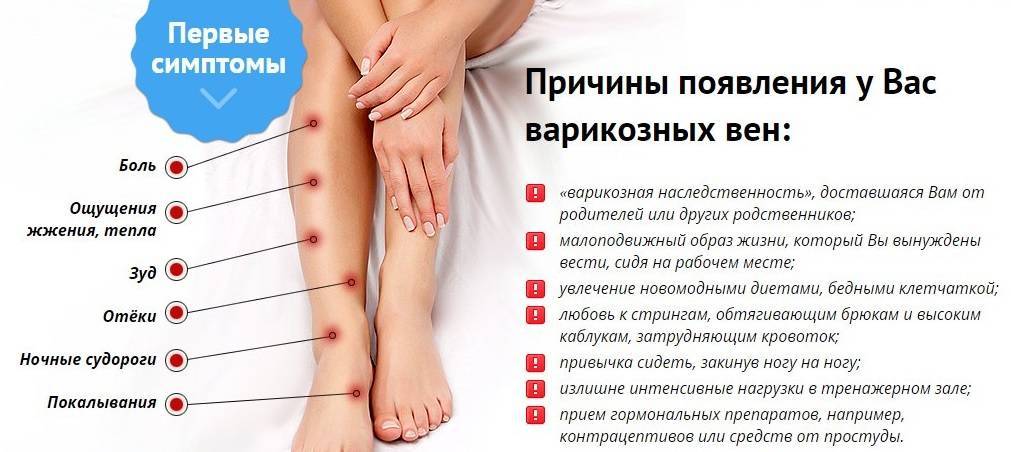
- варикозное расширение вен нижних конечностей;
- флебит и тромбофлебит;
- посттромбофлебитический синдром.
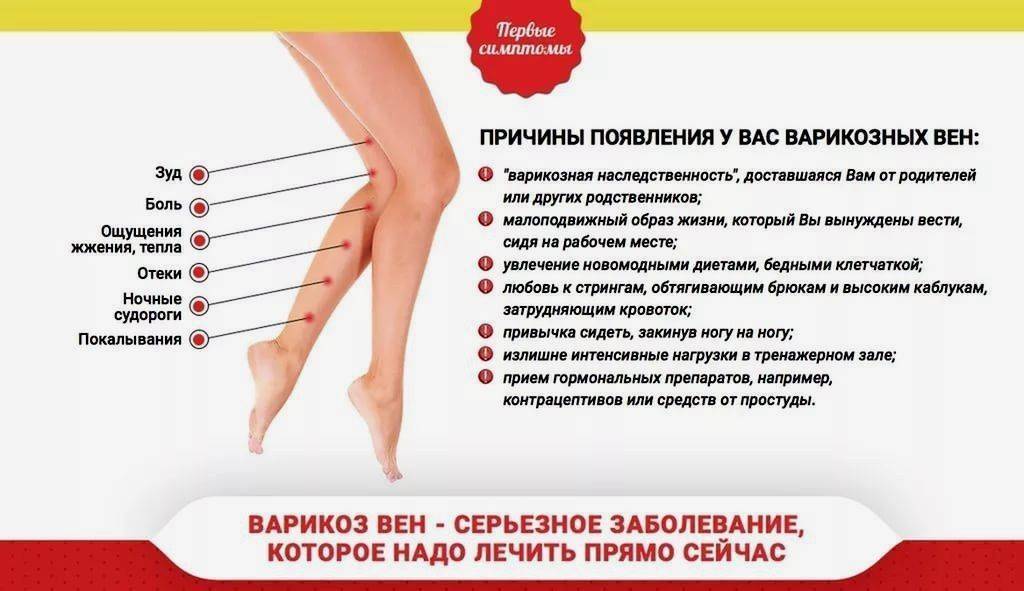
Варикозное расширение вен нижних конечностей
Это заболевание широко распространено и является очень актуальной проблемой медицины и косметологии.
Флебит и тромбофлебит
Флебит – это воспаление вены. Тромбофлебит является осложнением флебита либо варикозного расширения вен нижних конечностей. При тромбофлебите в воспаленной вене образуется тромб. Беспокоят боли, возможны отеки ног.
Тромбоз глубоких вен чреват осложнениями, самые опасные из которых – венозная гангрена конечности (при высокой закупорке и перекрытии всех путей оттока венозной крови) и тромбоэмболия легочной артерии. Риск тромбоэмболии наиболее высок при наличии не фиксированного – флотирующего тромба. Чем крупнее оторвавшийся фрагмент тромба, тем больше вероятность неблагоприятного исхода, вплоть до летального
Нередкое осложнение тромбофлебита глубоких вен – посттромбофлебитический синдром.
МЕДИЦИНСКИЕ ИЗДЕЛИЯ
Назаваль ПЛЮС»
«Назаваль ПЛЮС» представляет собой мелкодисперсный порошок целлюлозы, который при попадании в полость носа связывается со слизью и формирует на слизистой оболочке гелеобразный слой, препятствующий проникновению вирусов в организм. За счет экстракта дикого чеснока (аллицин и аджоены) подавляется рост бактерий и вирусов, а также происходит их нейтрализация .
Медицинское изделие «Назаваль ПЛЮС» может применяться у детей и взрослых, а также женщин в период беременности и кормления грудью.
Экстренная защита | Сезонная защита |
Перед контактом с заболевшим, в местах массового скопления людей, в общественном транспорте | Для ежедневной защиты от респираторных вирусов в течение всего дня |
По 1 впрыску в каждый носовой ход на вдохе однократно (за 10-15 мин до контакта, посещения общественного места, поездки) | По 1 впрыску в каждый носовой ход на вдохе 3-4 раза в день (через каждый 5-6 часов) |
Экстракт натуральной перечной мяты, входящий в состав «Назаваль ПЛЮС» служит индикатором правильного применения. Появление легкого запаха мяты после впрыска свидетельствует о том, что порошок из флакона попал в полость носа.
Методика применения:
Шаг 1. Перед применением, если необходимо, проведите гигиеническую очистку полости носа или высморкайтесь.
Шаг 2. Аккуратно встряхните флакон. При первом использовании рекомендуется сделать 2 пробных впрыска в воздух.
Шаг 3. Зажмите пальцем один носовой ход, сделайте впрыск порошка на вдохе в противоположный носовой ход, ИНТЕНСИВНО нажав на стенки флакона. Такую же процедуру повторите с другой стороны.
Рекомендуется использовать повторно после каждого очищения носовой полости для возобновления защитного слоя.
При необходимости совместного применения с другими назальными лекарственными средствами «Назаваль ПЛЮС» следует использовать не ранее, чем через 30 минут после их применения, предварительно очистив носовые ходы. Не рекомендуется использовать «Назаваль ПЛЮС» после применения назальных мазей и назальных капель на масляной основе.
Также среди покупателей значительно вырос спрос на медицинские изделия, применяемые для защиты слизистой оболочки полости носа от аэроаллергенов, поскольку принцип действия одинаков.
Назаваль
Имеющееся на фармацевтическом рынке медицинское изделие «Назаваль» также, как и «Назаваль ПЛЮС» содержит мелкодисперсный порошок целлюлозы, но без экстракта дикого чеснока. Рекомендован для защиты слизистой носа от аллергенов и поллютантов, а также других агрессивных факторов внешней среды, вдыхаемых с воздухом. «Назаваль» может применяться у детей и взрослых, а также женщин в период беременности и кормления грудью.
Аллергоспас
Медицинское изделие «Аллергоспас» имеет в составе экстракт мальвы лесной с высоким содержанием полисахаридов. За счет этого при контакте со слизистой носа содержащийся в спрее раствор превращается в гель, образуя тонкую защитную пленку. Рекомендуется использовать при первых контактах с аллергенами (пыльца растений, пылевые клещи, плесень и т.д.), до появления аллергической реакции.
Аллергоспас» противопоказан детям до 12 лет, а также беременным и кормящим женщинам.
На этом список средств из ассортимента аптек, обладающих барьерной функцией, исчерпан. Если в вашей аптеке, еще остались эти наименования, вы можете предлагать их посетителям, с узким запросом: «Можно ли что-то для носа, чтобы защитить себя от коронавируса» или с более широким: «Порекомендуйте средства защиты от коронавируса
Список литературы:
- Практика самолечения в городах России: результаты многоцентрового описательного исследования «ФарСаР» / Л.П. Жаркова, И.В. Андреева , Е.С. Пасечник , С.Н. Козлов // КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ И ТЕРАПИЯ, 2016, 25 (2)
- Ненашева, Н.М. Возможности немедикаментозной защиты против респираторных инфекций / Поликлиника. – 2013. – № 2. – с. 70-73
Фармконсультирование во время пандемии COVID-19 на нашем информационном портале:
Отвечаем на вопросы о системе НМиФО в прямых эфирах Вконтакте: https://vk.com/pharmznanie
Обсудить последние новости со всеми коллегами России вы можете в чатах:
После гриппа болят ноги у ребенка
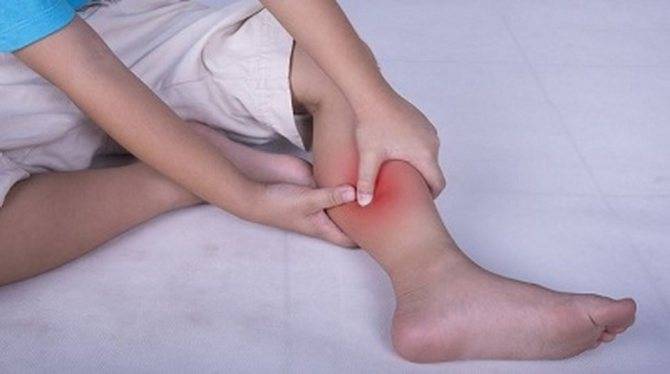
Грипп – довольно опасное заболевание, которое нередко вызывает различные осложнения, особенно у маленьких детей. В частности, многие малыши после перенесенной болезни жалуются на боль в нижних конечностях.
При этом, если кроха отличается хрупким телосложением, у него дополнительно может наблюдаться хруст и холод в суставах. Если же ребенок достаточно крупный, болезненные ощущения обыкновенно сопровождаются отечностью ног.
Почему у ребенка после гриппа сильно болят ноги?
В человеческом организме, как взрослого, так и ребенка, непрерывно происходит циркуляция крови по большому и малому кругу. Если схема кровообращения по каким-либо причинам нарушается, в лимфатических узлах может возникать скопление клеток, которые борются с инфекцией и стараются не допустить ее дальнейшего распространения.
При гриппе и других простудных заболеваниях, под воздействием попавших в организм инфекционных агентов, могут возникать нарушения нормального функционирования системы кровообращения. Особенно часто такая ситуация наблюдается тогда, когда для лечения заболевания применяются химические вещества – антибиотики.
Поскольку при гриппе у ребенка всегда возникает ответная реакция защитных клеток, они в большом количестве могут оседать на лимфоузлах и суставах. При таких обстоятельствах могут возникать различные нарушения иммунной системы крохи, при которых атакуются как больные, так и здоровые клетки детского организма.
Именно этот процесс крайне неблагоприятно сказывается на суставах. У ребенка могут возникнуть интенсивные болевые ощущения в области икр, ограничение подвижности и вращения нижних конечностей, ломота в суставах, а также боли при сгибании и разгибании.
Что делать, если у ребенка после гриппа болят икры ног?
Если у ребенка болят ноги, как при гриппе, так и после него, необходимо обратиться к врачу для проведения обследования и назначения соответствующего лечения. Как правило, в такой ситуации применяются следующие противовоспалительные препараты:
- для лечения самых маленьких деток – препарат «Найз» в форме суспензии;
- для мальчиков и девочек старше 3 лет – таблетки «Найз»;
- для детей от 6 лет – суспензии «Нимика» или «Нимулид», а также мазь и таблетки «Диклофенак».
Кроме того, значительного эффекта можно добиться путем применения травяных примочек и компрессов, лечебных ванночек и массажа. В частности, хорошо помогают ванночки с добавлением морской соли, отвара березовых листьев или хвойных иголок. Свежие листья и почки березы также можно использовать для примочек.
Для приготовления компрессов лучше всего подойдут листья хрена и капусты – их необходимо ошпарить крутым кипятком, несколько секунд подержать на весу, а затем в горячем, но не обжигающем, виде приложить к ножкам малыша. Сверху такой компресс нужно прикрыть бумагой и платком, а через четверть часа удалить.
Наконец, ребенку, у которого возникли любые осложнения после перенесенного гриппа, необходимо как можно больше отдыхать, правильно питаться и избегать нервных стрессов и потрясений.
Что именно болит в колене
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, – гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
Строение коленного сустава
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Иммунитет у детей. Почему дети болеют чаще?
Иммунная система детей развивается на протяжении всего периода детства.
Иммунитет у грудничков несовершенен и эта особенность является специальным механизмом, который защищает организм от слишком бурных иммунных реакций на инфекции.
В первые недели жизни малыша защищают антитела, которые он получил от мамы и дальше продолжает их получать с грудным молоком. Но такой защиты иногда недостаточно.
Более того, пока иммунитет только развивается, возникают периоды максимального риска развития инфекционных заболеваний, они называются критическими периодами:
1. Первый критический период
Это период уязвимости новорожденных, который приходится на первые 28 дней жизни. В этот отрезок времени организм ребенка защищен только благодаря антителам, полученным от мамы через плаценту и с грудным молоком. Риск заболеть бактериальными и вирусными инфекциями в этот период очень высок. Недоношенные новорожденные составляют особую группу риска.
2. Второй критический период
Продолжается с 4 по 6 месяц жизни и сопровождается снижением количества материнских антител. Из-за некоторых механизмов, которые тоже еще слабо развиты, происходит выработка собственных антител, но их пока недостаточно для защиты малыша. Поэтому восприимчивость организма к воздушно-капельным и кишечным инфекциям в данный период тоже высока.
Таким образом, у детей до года ослаблены все основные механизмы защиты организма от бактерий и вирусов.
3. Третий критический период
Приходится на 2 год жизни. Именно с этого возраста ребенок начинает все больше контактировать с внешним миром и различными инфекциями. Чувствительность ребенка к респираторным и кишечным инфекциям все еще высока. Механизмы иммунной защиты малыша еще развиты не полностью.
4. Четвертый критический период
Наступает к 6-7 годам. Дети данного возраста тоже склоны к инфекционным заболеваниям, так как меняются некоторые показатели иммунной системы.
5. Пятый критический период
Подростковый возраст с 12-15 лет, причем у мальчиков и у девочек возраст может чуть различаться. Это связано с повышением секреции половых гормонов, что немного ослабляет иммунитет. Для детей этого возраста характерна высокая чувствительность к вирусным инфекциям.
Симптомы болей роста в ногах
Если у вашего ребенка есть боли роста, он может сказать, что у него ноющие или жгучие ощущения в обеих ногах – в мышцах бедер, икрах или стопах. Боли также могут возникать в руках или других частях тела, хотя это встречается гораздо реже. Боли в ногах обычно возникают ночью и иногда могут даже разбудить ребенка. Они также распространены в дневное время, но редко настолько опасны, чтобы мешать повседневной деятельности. У большинства детей боль или дискомфорт в ногах имеет тенденцию приходить и уходить. Трудно сказать, когда начнутся и когда пройдут такие боли. Ребенок с болями роста в ногах обычно начинает сам или позволяет родителям массировать болезненную область. Это может помочь определить разницу между болями роста и более серьезным заболеванием. Дети, у которых боли в ногах вызваны более серьезной причиной, обычно никому не позволяют прикасаться к болезненной области.
Сердечно-сосудистая система
Боли в ногах могут ощущать детки и взрослые при патологии сердечно-сосудистой системы. Дело в том, что в этом случае наблюдается нехватка кровоснабжения в нижние конечности и ножки становятся слабыми. Пока ребенок сидит, то ноги не болят. Но стоит ему побежать или включиться в активную игру, как они сразу же начинают беспокоить малыша. В этой ситуации при прощупывании пульса можно убедиться в том, что на ногах он слабее, чем на руках. Иногда боли могут проявлять себя только ночью и сопровождаются головной болью и неприятными ощущениями в области груди. При наличии таких симптомов, ребенка следует обязательно показать педиатру, который после анализов, ЭКГ и УЗИ направит его к кардиологу.

Особенности лечения болей в колене у детей
В детском и подростковом возрасте лечение остеоартроза и других патологий носит консервативный характер. Оно включает прием медикаментов, физиотерапию, лечебную физкультуру, вспомогательные мероприятия, например массаж или иглоукалывание, а также налаживание режима питания и физической активности. При необходимости подросткам назначают внутрисуставные инъекции жидкого эндопротеза, который распределяется внутри сустава и прекращает трение истонченных хрящей при остеоартрозе.
В крайне редких случаях избавиться от боли в колене можно только хирургическим путем. К операциям прибегают:
- если кости или сустав сильно деформированы;
- если в суставе есть киста или абсцесс;
- в других сложных случаях, которые не поддаются консервативному лечению.
Комплексная терапия под контролем хорошего специалиста помогает быстро избавиться от боли в колене, снять воспаление и отечность, если они есть, а также улучшить кровообращение в ногах. Задача ортопеда – помочь детскому организму нормально развиваться, несмотря на сбои, усилить местный иммунитет и восстановить естественное строение сустава. Современные методики позволяют решать самые сложные проблемы со здоровьем. Главное условие – максимально раннее обращение!
Особенности лечения
Как правило, лечение при болезненности в ногах включает в себя несколько консервативных методов. Хирургическое вмешательство требуется только при сильном разрушении костно-мышечной ткани или накоплении гноя, а также при некоторых патологиях сердца.На ранних стадиях болезни ног лечатся с помощью:
- медикаментозной терапии;
- ЛФК;
- физиотерапии;
- массажа;
- рефлексотерапии (иглоукалывания, биопунктуры).
Комплексная терапия позволяет устранить воспалительные процессы и избавиться от боли, нормализовать кровообращение, улучшить питание тканей, укрепить мышцы и связки и обеспечить условия для здорового, гармоничного развития организма. При своевременной помощи даже опасные заболевания, такие как инфекционный артрит, успешно лечатся без долговременных последствий для организма.В сети клиник «Здравствуй!» имеются все возможности для ранней и точной диагностики заболеваний, вызывающих боли в ногах. Опытный и внимательный медперсонал создает комфортные условия лечения, а разработка для каждого пациента индивидуального лечебного плана исключает риск развития осложнений.