Как избавиться от першения в горле?
Немедикаментозные методы. Перед тем, как избавиться от першения в горле, необходимо выяснить точные причины, вызвавшие его появление. В ситуациях, когда диагноз простудного заболевания не вызывает сомнений (есть другие типичные симптомы), а сама инфекция протекает относительно легко, можно ограничиться немедикаментозной терапией и применением безопасных лекарственных, предпочтительнее натуральных средств.
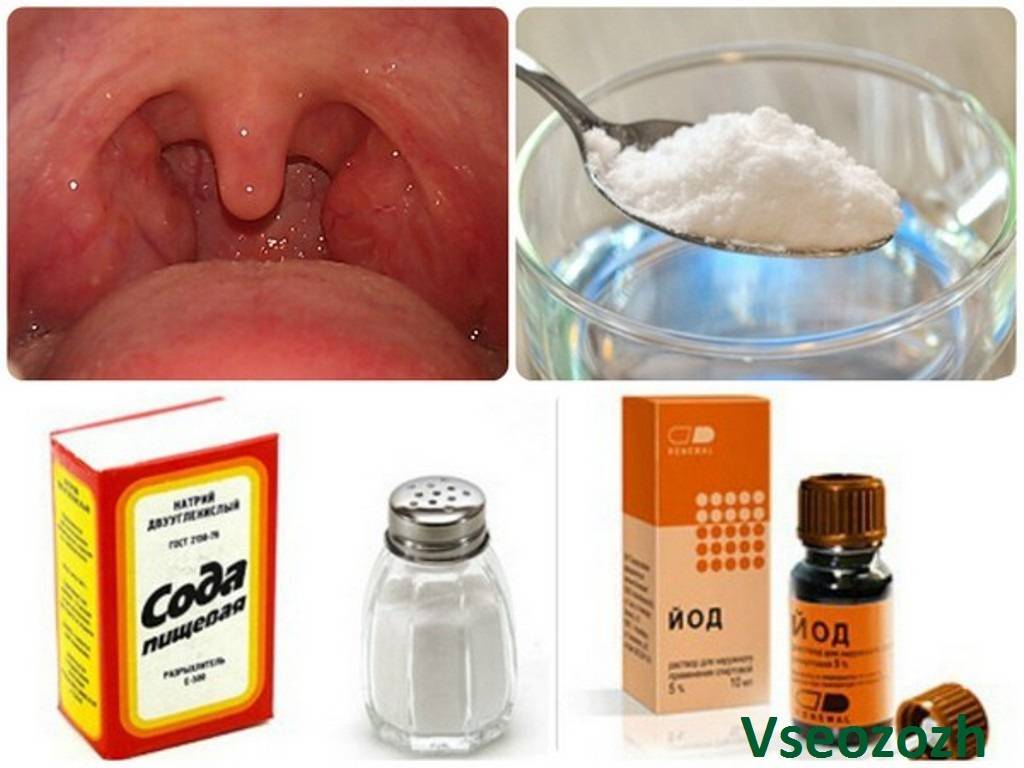
- теплое питье. Рекомендуется прием именно теплой (не горячей и не холодной!) жидкости, температурой около 40°C. При неаллергическом воспалении раздражение слизистой гортани могут назначить отвары трав, чай с медом, молоко с небольшим количеством сливочного масла и содой (на кончике ножа). При склонности к аллергии предпочтительнее использовать подогретую минеральную воду, чай, простую кипяченую воду. Жидкость следует пить мелкими глотками, удерживая некоторое время во рту, как можно чаще;
- полоскания теплыми щелочными растворами, отварами противовоспалительных трав;
- согревающие, отвлекающие и физиопроцедуры (ножные ванны, ингаляции, КУФ и др.).
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться – за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание – это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.
Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, – например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус – возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко – бактериальный, грибковый, аллергический и травматический фарингиты.
Другие возможные причины боли в горле
Почему может болеть горло, когда температуры нет
Существуют и другие возможные причины боли в горле:
- механические травмы;
- перенапряжение мышц гортани и глотки;
- языкоглоточная невралгия;
- попадание содержимого желудка в полость пищевода;
- опухолевые процессы;
- при заболеваниях щитовидной железы может ощущаться боль при глотании;
- боль в области горла может ощущаться при стенокардии и инфаркте миокарда, а также при остеохондрозе шейного отдела позвоночника (в этом случае усиления боли при глотании не наблюдается).
В этих случаях боль в горле обычно не сопровождается повышением температуры и другими характерными симптомами ОРЗ (пациенты жалуются на боль в горле без температуры).
Гнойная ангина: лечим правильно!
Какими способами правильно вылечить ребёнка и какую тактику лечения использовать, расскажет ЛОР-врач.
Классическая схема лечения включает:
лечение антибиотиками (лечиться нужно под контролем ЛОР-врача: только он сможет определить, какой препарат будет эффективным, что позволит вылечить малыша быстро и без осложнений)
Важно! Даже если малышу стало легче после нескольких дней такого лечения, и вы считаете, что малыш вылечился, не прекращайте приём лекарства – следуйте назначениям врача!
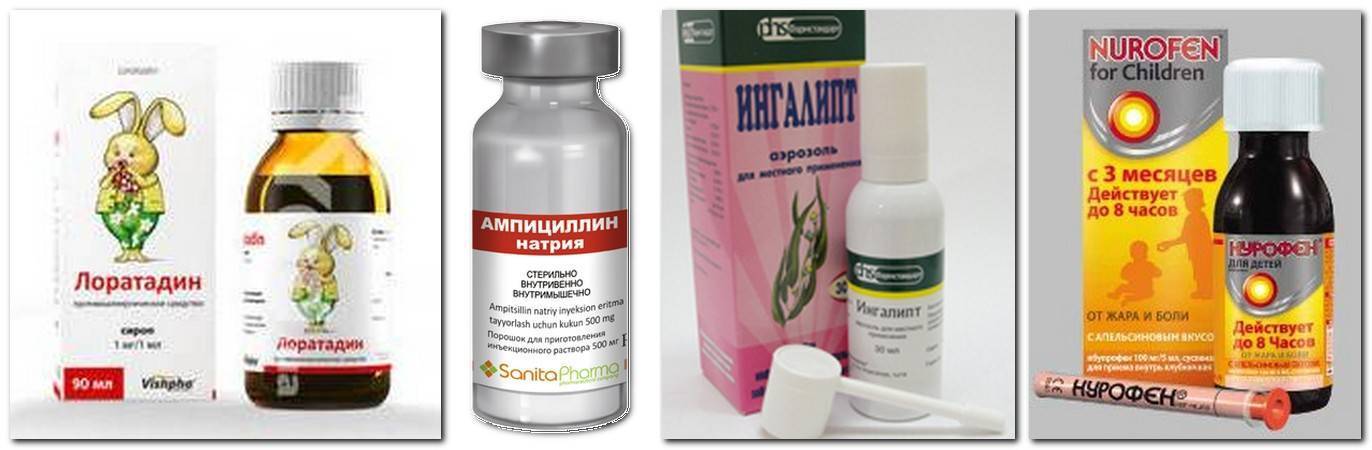
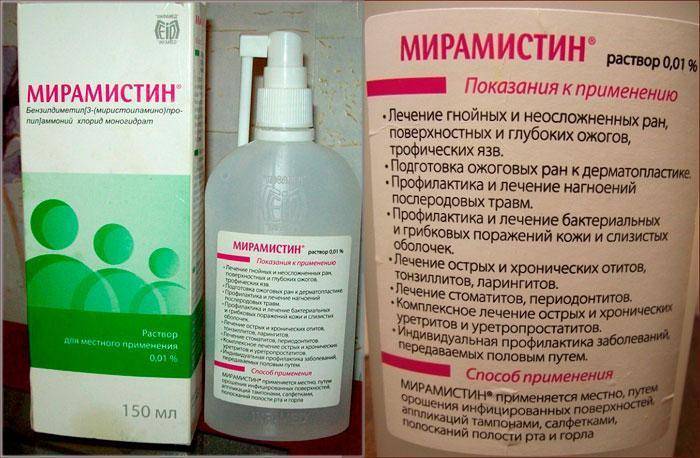
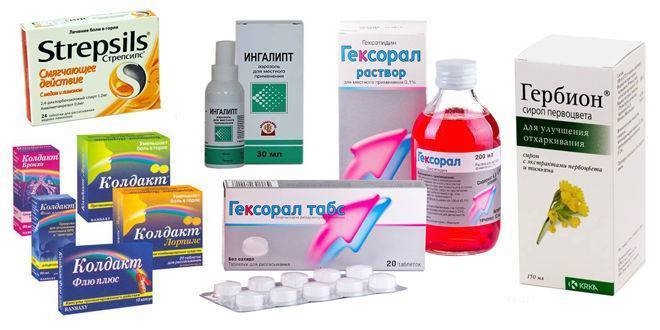
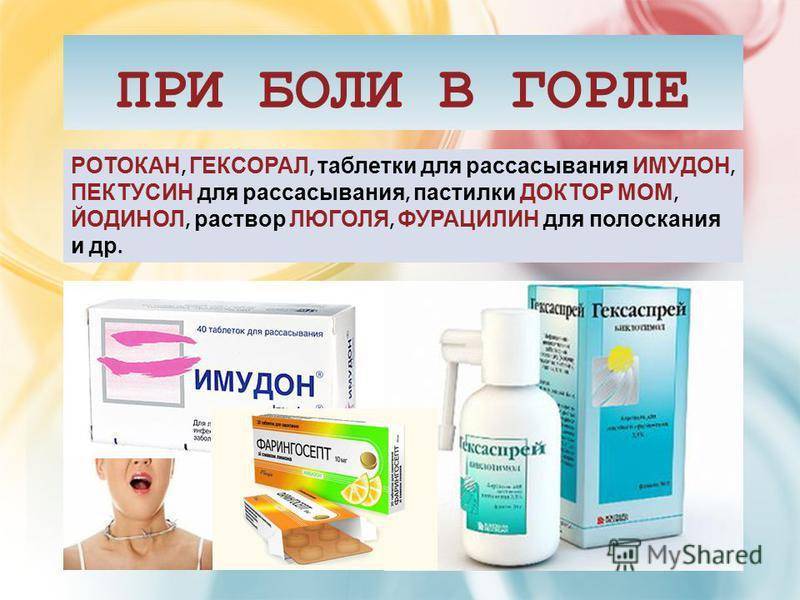
лечение антисептическими препаратами («Мирамистин», «Гексорал», «Ингалипт» и т.п.)
лечение боли в горле специальными таблетками и пастилками;
использование жаропонижающих средств;
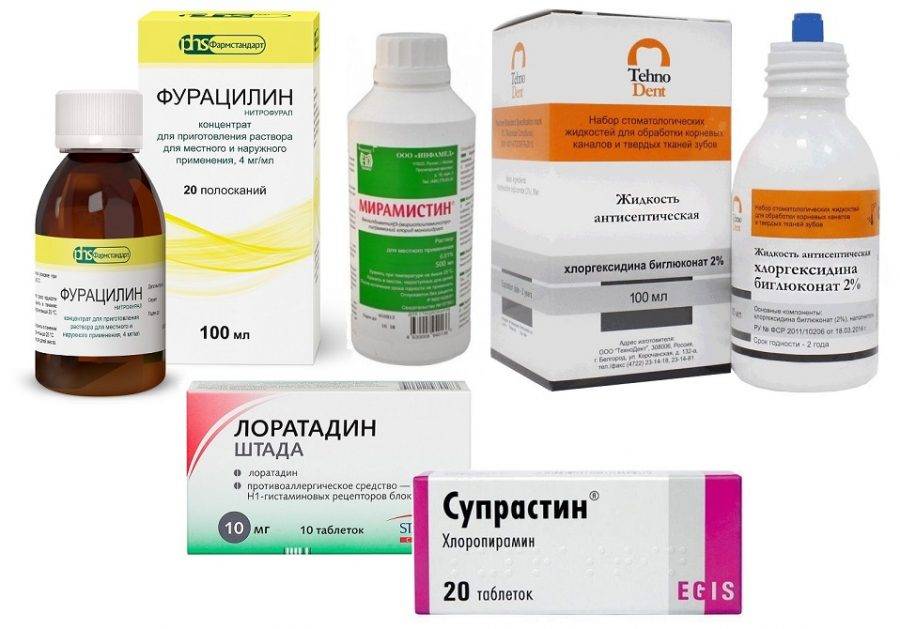
полоскания горла – для лечения можно выбрать раствор фурацилина, хлорофилипта, ротокана, отвары лекарственных трав;
физиотерапевтическое лечение в ЛОР-клинике – физиопроцедуры усиливают действие лекарств, и позволяют вылечить малыша гораздо быстрее.. Лечить ребёнка от гнойной ангины нужно под контролем оториноларинголога
Если вы столкнулись с этим недугом, обращайтесь в «ЛОР Клинику Доктора Зайцева». Мы быстро поставим на ноги вас или вашего малыша, а само лечение будет качественным и эффективным
Лечить ребёнка от гнойной ангины нужно под контролем оториноларинголога. Если вы столкнулись с этим недугом, обращайтесь в «ЛОР Клинику Доктора Зайцева». Мы быстро поставим на ноги вас или вашего малыша, а само лечение будет качественным и эффективным.
Телефоны для записи на приём: +7 (495) 642-45-25; +7 (926) 384-40-04.
Звоните! Мы вам обязательно поможем!
Всегда ваш, .
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
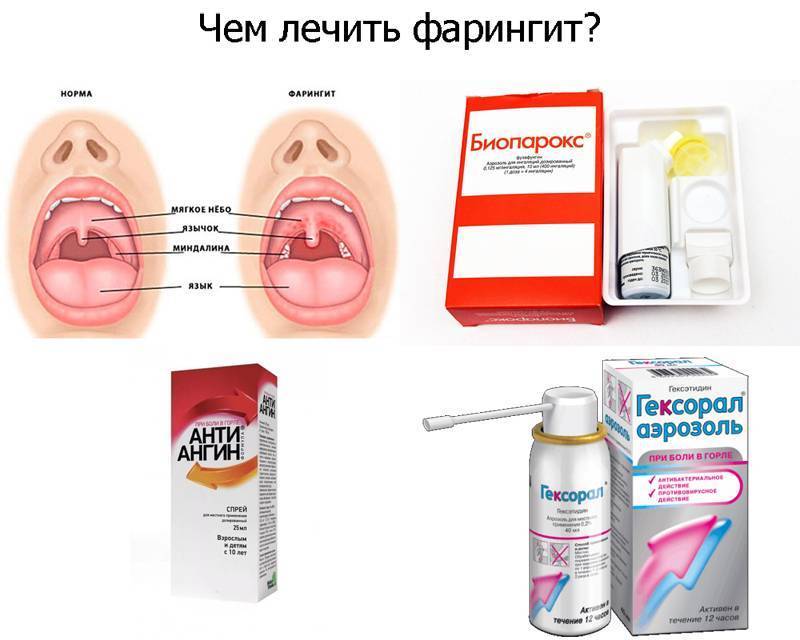
Методы лечения фарингита
Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.. При хроническом фарингите важно убедиться, что выздоровление действительно состоялось
Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов
Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
Антибактериальная терапия
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Физиотерапия
Как дополнительный вспомогательный метод лечения при фарингите может использоваться физиотерапия. С этой целью могут применяться электрофорез с применением антисептиков, УВЧ и дарсонвализация.
Профилактика фарингита
В целях профилактики фарингита врачи «Семейного доктора» советуют:
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Медикаментозное лечение трахеита
Схема медикаментозного лечения острого трахеита составляется с учетом природы заболевания и выраженности имеющихся у пациента симптомов.
Воздействие на причину
Если возбудителем стал тот или иной вирус, обычно применяются противовирусные средства, а также иммуностимуляторы (например, препараты на основе эхинацеи). При тяжело протекающем и затяжном трахеите бактериальной природы врач может ввести в схему лечения антибиотики. Если же болезнь протекает без осложнений, с ней обычно удается справиться и без этих средств. Но решение о рациональности и продолжительности антибиотикотерапии должен принимать только врач.В некоторых случаях при трахеите до начала лечения противомикробными средствами проводится бактериологическое исследование мокроты. Ее высевают на питательные среды для определения вида возбудителя и его чувствительности к основным группам препаратов. Это поможет подобрать наиболее подходящий антибиотик.
Лечение кашля и очищение дыхательных путей
Большое внимание при лечении острого трахеита нужно уделить, разумеется, кашлю – основному симптому болезни. При сухом, изнуряющем непродуктивном кашле применяют препараты, подавляющие кашлевый рефлекс
Такая мера бывает необходима в первые дни трахеита.На следующей стадии заболевания основной задачей лечения является очищение дыхательных путей от образующейся мокроты. Для этого необходимо облегчить ее отхождение с помощью муколитических и отхаркивающих средств. Но одновременно с противокашлевыми препаратами их применять нельзя. Также недопустимо подавлять влажный кашель. Это чревато застоем мокроты и переходом воспаления на нижележащие отделы дыхательной системы, вплоть до развития бронхопневмонии.
Поддерживающая терапия
Для облегчения симптомов трахеита могут быть полезны лекарственные травы. При трахеите их можно использовать в виде отваров и настоев. Но более удобный и надежный способ лечения – применение готовых средств растительного происхождения с тщательно подобранным и сбалансированным составом. Например, в схему комплексной терапии трахеита можно включать сироп от кашля Доктор МОМ, который содержит экстракты солодки голой, девясила кистецветного, адатоды васики, паслена индийского и других лекарственных растений – всего 10 лекарственных растений. Он подходит как взрослым, так и детям старше 3 лет. Это средство способствует разжижению мокроты и помогает выводить ее из респираторного тракта, а также снимает воспаление.Для взрослых есть еще и растительные пастилки от кашля Доктор МОМ на основе экстрактов солодки голой, имбиря и эмблики лекарственной. Они тоже смягчают кашель, оказывают противовоспалительное и отхаркивающее действие. Такие пастилки можно использовать как вспомогательное средство при лечении трахеита. Они помогают справиться с приступами кашля и облегчают течение заболевания.
Причины возникновения гнойной ангины
Гнойная ангина – это инфекционное заболевание. Причина её возникновения – активизация болезнетворных микроорганизмов (стафилококков, стрептококков и др.). Главный возбудитель гнойной ангины у маленького ребёнка – β-гемолитический стрептококк. Даже у здорового ребёнка эта патогенная микрофлора в небольших количествах присутствует на слизистых оболочках носоглотки. Это вариант нормы, и присутствие микроорганизмов в этом случае опасным не является.
Ребёнок заболевает тогда, когда патогенная микрофлора активизируется, к примеру, из-за перенесённых инфекционных заболеваний (грипп, ОРВИ), а также иных причин:
- первая причина – ослабленный иммунитет, когда защитных сил организма ребёнка не хватает для того, чтобы противодействовать болезнетворным микроорганизмам;
- вторая причина – стоматологические заболевания (кариес, болезни дёсен и т.п.). Инфекция с кариозных зубов может легко перейти на миндалины, что станет причиной их воспаления. Поэтому необходимо своевременно вылечивать больные зубы и регулярно посещать стоматолога.
- переохлаждение – частая причина возникновения тонзиллита у маленьких детей, порой достаточно промочить ноги, чтобы появились первые симптомы болезни;
- несбалансированное питание (нездоровая пища – одна из причин снижения иммунитета у маленького ребёнка);
- ещё одна причина – неблагоприятные условия проживания, например, в районах с плохой экологией;
- высокая утомляемость – чтобы причиной заболевания не стала повышенная утомляемость, необходимо соблюдать у маленьких детей режим сна и отдыха.
Маленький ребёнок может заболеть двумя путями – воздушно-капельным и контактно-бытовым. Причина заражения воздушно-капельным путём – контакт с другим больным ребёнком или взрослым. Бактерии передаются по воздуху от чихающего или кашляющего человека или в процессе разговора.
Причиной возникновения заболевания может также быть использование личных предметов больного. Маленькому ребёнку достаточно поиграть в игрушки другого больного малыша, чтобы через какое-то время проявились типичные признаки гнойного тонзиллита. Возникновение заболевания может быть также спровоцировано использованием посуды больного или полотенца. Так проявляются причины заражения контактно-бытовым способом.
Разновидности гнойной ангины
Возникновение тонзиллита начинается с достаточно лёгкой формы болезни – катаральной. Основные симптомы этого вида воспаления – покраснение и отёчность гланд. Если эти признаки вовремя не были замечены, и грамотное лечение не проводилось, то воспалительный процесс затрагивает глубокие ткани гланд, и болезнь принимает более опасное, осложнённое течение. Так проявляется гнойная ангина. То есть появление гноя в нёбных миндалинах – это сам по себе типичный симптом осложнения.
В зависимости от локализации воспаления и степени его интенсивности выделяют несколько видов гнойной ангины:
фолликулярная – причиной этой формы заболевания является воспаление фолликул гланд, в которых скапливаются гнойные массы. В фолликулах во время атаки болезнетворных микроорганизмов происходит усиленная выработка лейкоцитов, которые непосредственно сражаются и уничтожают патогенную микрофлору. Основные симптомы этой разновидности тонзиллита: отёчность и покраснение гланд, появление на них желтоватого налёта.
лакунарная – причиной этой разновидности тонзиллита является воспалительный процесс в лакунах миндалин. Лакуны – это особые каналы в гландах, по которым выводятся наружу погибшие в схватке с лейкоцитами бактерии. Гнойные массы попадают в лакуны из фолликул. Основные признаки этой формы: покраснение и увеличение миндалин, на их поверхности заметен гнойный налёт.
фибринозная – эта форма заболевания развивается, если не лечить выше указанные разновидности тонзиллита. При этой болезни поверхность гланд и нёбо покрываются желтоватой плёнкой. Схожие симптомы имеет дифтерия. Отличие в том, что при тонзиллите эта плёночка легко удаляется
Для назначения эффективного лечения важно на этапе диагностики сделать правильные выводы и отличить одно заболевание от другого.
флегмонозная – одна из самых опасных форм болезни, при которой поражается околоминдаликовая клетчатка гланд. Другое её название – абсцесс
Главный признак заболевания – формирование гнойника. Болезнь протекает тяжело для пациента. При этой форме тонзиллита вероятность возникновения опасных осложнений очень велика. В начале болезнь протекает с типичными симптомами ангины. Примерно через пару дней проявляются признаки и симптомы, характерные для паратонзиллита: сильная отёчность горла с одной стороны, заметное увеличение одной из миндалин. Типичный признак абсцесса – возникновение через несколько дней гнойника – это выпирает полость с гноем. Другими симптомами болезни являются повышенное слюноотделение, запах изо рта, невозможность полноценно поворачивать голову, а в некоторых случаях, и открыть рот. Развитие этих симптомов опасно тем, что гнойные массы могут прорваться и с кровотоком разнестись по другим органам – сердцу, почкам, головному мозгу. Последний вариант наиболее опасен – он может спровоцировать развитие гнойного менингита.
Чтобы не допустить всех этих опасных проявлений тонзиллита, необходимо вовремя распознать первые признаки и симптомы ангины на начальной стадии (катаральная форма) и грамотно её вылечить.
Разновидности гнойной ангины
В оториноларингологии выделяют несколько форм заболевания: катаральную, фолликулярную, лакунарную, и флегмозную, язвенно-некротическую, зубную и латентную (Симановского-Плаута-Венсана). Сразу после постановки диагноза, в тот же день должно быть начато квалифицированное лечение заболевания у взрослых и детей, вне зависимости от формы болезни. В этой статье мы опишем самые основные формы ангины.
При фолликулярной ангине миндалины сильно увеличиваются, и на их поверхности появляются гнойные точки. Болезнь начинается стремительно с резкого повышения температуры до 40°С. Лимфатические узлы увеличиваются, а при нажатии на них больной испытывает неприятные ощущения. Больного одолевают головные боли, «ломота» во всём теле и общее недомогание.
При лакунарной ангине гнойные массы проникают в толщу всей миндалины, заполняют её лакуны. К симптомам фолликулярной ангины добавляется реакция со стороны ЖКТ: рвота, диарея, тошнота. На миндалинах заметен характерный налёт желтоватого оттенка, при удалении которого больной чувствует улучшение, а температура тела спадает.
Флегмонозная — наиболее тяжёлая форма заболевания. Она характеризуется скоплением гнойных масс в миндалине, температура больного достигает 40°С. Параллельно возникает отёк шеи, околочелюстной области. Возможна остановка дыхания. Больной испытывает сильнейшую боль: становится невозможно ни говорить, ни глотать. Пациента немедленно нужно отправить в стационар, поскольку при отсутствии оперативной помощи существует риск летального исхода.
Подобное деление, разумеется, достаточно условно, поскольку одна разновидность болезни может перейти в другую и вызвать тяжёлые проблемы со здоровьем (при условии, что квалифицированное лечение заболевания у взрослых не оказывается).
Когда боль в горле – один из основных симптомов
(как правило, в этих случаях боль в горле сопровождается температурой)
Заболевания, при которых боль в горле является основным или типичным симптомом:
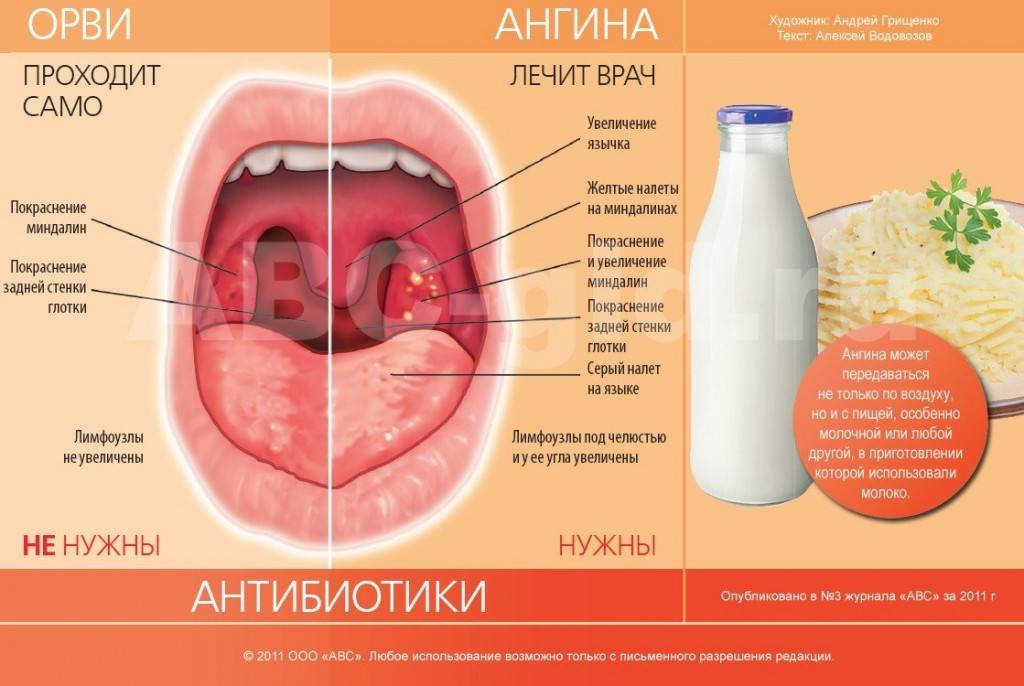
- фарингит – воспаление глотки. В горле ощущается сухость и першение, становится больно глотать, поднимается температура (до 37,5-38 °C). Часто развивается на фоне насморка;
- ангина (тонзиллит) – воспаление нёбных миндалин. Характеризуется сильной болью в горле, наиболее выраженной при глотании, резким подъёмом температуры до 38 °C и выше, отеком и покраснением миндалин. Увеличиваются подчелюстные лимфатические узлы, наблюдается общая слабость;
- паратонзиллярный абсцесс – воспаление тканей, прилегающих к миндалинам. Обычно развивается как осложнение ангины или стрептококкового фарингита. Характеризуется возобновлением боли в горле, сильной и «стреляющей», высокой температурой – до 39 °C, увеличением миндалины с одной стороны;
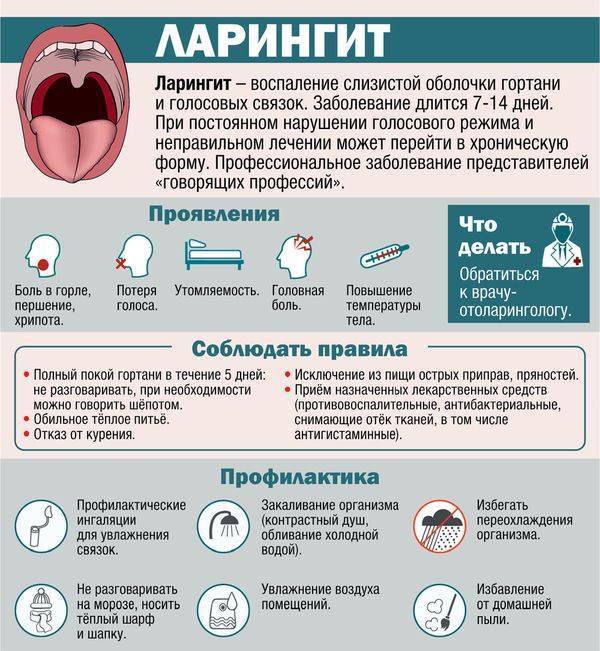
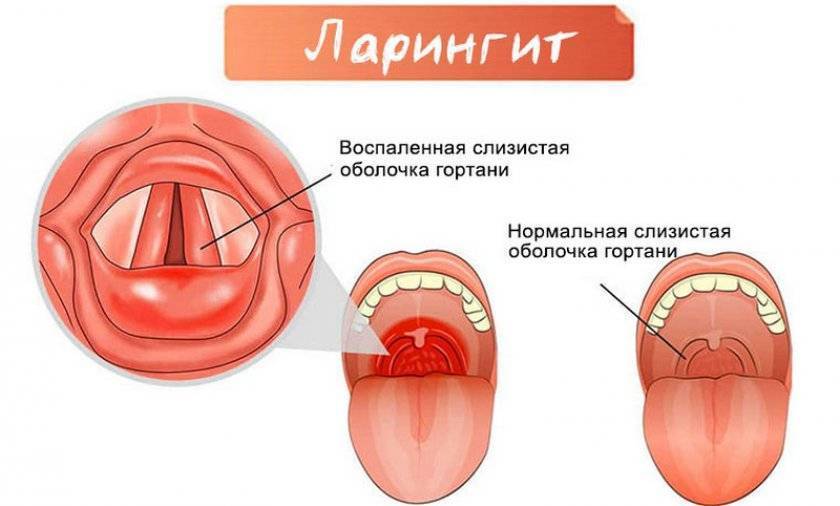
- ларингит – воспаление гортани. Для ларингита характерны першение в горле, кашель и боль при глотании.