Возможные нарушения прав пациентов
- Обследование для установления причин бесплодия как женщинам, так и мужчинам должно быть проведено в течение 3-6 месяцев. Несоблюдение и затягивание указанных сроков является критерием неудовлетворительного качества оказания медицинской помощи при бесплодии. Если пациент столкнулся с несоблюдением сроков со стороны медицинской организации, ему следует обратиться в свою страховую медицинскую организацию по телефону, указанному на полисе ОМС. По закону на страховые медицинские организации возложена обязанность контролировать качество медицинской помощи и защищать интересы и права пациентов.
- Для получения квоты необходимо собрать пакет документов, требуемый врачебной комиссией. В ситуации, когда, обратившись в медицинскую организацию, оказывающую услуги по ОМС, пациент получает отказ в получении ЭКО по причине отсутствия квоты, ему такжеследует обратиться в свою страховую медицинскую организацию для уточнения деталей.
- Большая часть необходимых для проведения процедуры ЭКО обследований входит в программу ОМС, то есть обследование можно провести бесплатно. Если в клинике просят заплатить за какой-либо анализ или исследование, пациент может узнать, правомерно это или нет, позвонив в свою страховую медицинскую организацию, представитель которой уточнит информацию и при необходимости свяжется с администрацией медицинской организации для урегулирования ситуации.
- Также в своей страховой медицинской организации можно уточнить региональные особенности и условия выполнения процедуры ЭКО – какие исследования входят в ОМС на данной территории, какие документы необходимо собрать в конкретном регионе, можно ли получить направление на ЭКО старше определенного возраста.
При возникновении вопросов, связанных с получением услуг экстракорпорального оплодотворения или любых других вопросов, касающихся услуг в сфере ОМС, пациент вправе обратиться к страховому представителю в страховую медицинскую организацию, выдавшую полис ОМС. «Горячие» линии для консультирования застрахованных работают круглосуточно.
Всероссийский союз страховщиков (ВСС) – единый союз профессиональных участников страхового рынка на федеральном уровне. ВСС призван координировать деятельность своих членов, представлять и защищать их общие интересы в отношениях с российскими и зарубежными организациями и органами власти. В состав объединения входят 222 страховых организации, включая ведущие страховые медицинские организации, среди которых ООО «АльфаСтрахование-ОМС», ООО «Арсенал МС», ООО ВТБ МС, ООО «СК «Ингосстрах-М», ООО «Капитал МС», ООО МСК «Медика-Восток», ООО «СМК РЕСО-Мед», АО «СК «СОГАЗ-Мед», и многие другие.
КOММЕНТАРИИ
Как получить квоту на ЭКО
Квота на ЭКО определяет количество попыток, которые женщина может провести на льготных условиях. Стоимость каждой процедуры равна примерно 100 000 рублей. Для того, чтобы получить квоту, необходимо выполнить следующие действия:
- Получить лечение, а также выполнить все рекомендации врача для осуществления оплодотворения естественным путем.
- При отсутствии положительного результата получить в женской консультации справку, подтверждающую бесплодие.
- Пройти медицинскую комиссию, которая на основании предоставленного заключения и прописанного в нем диагноза, выдаст направление на экстракорпоральное оплодотворение.
Перечень нужных документов

Всю необходимую информацию о стоимости ЭКО можно получить в женской консультации или представительстве страховой компании
В список необходимых документов для получения квоты входят:
- заключение лечащего врача, у которого наблюдается женщина, о том, что она бесплодна, несмотря на прохождение лечения, регулярную половую жизнь, а также постоянный контроль состояния в медицинском учреждении;
- анамнез всех особенностей организма пациентки;
- удостоверения личности обоих супругов;
- результаты различных обследований, которые проводились женщине во время прохождения лечения бесплодия;
- копия медицинского полиса женщины;
- заявление на возможность обработки личных данных.
Срок действия
Сколько она действительна и нужно ждать одобрения? Квота на бесплатное экстракорпоральное оплодотворение действует в течение трех месяцев, то есть паре, получившей направление на ЭКО, нужно обратиться в выбранную клинику к репродуктологу не позднее, чем через 90 календарных дней.
Документы для получения квоты на ЭКО
Вот полный список, какие документы нужны для получения квоты на ЭКО по ОМС в 2021 году:
- Результаты всех анализов и обследований (непросроченных).
- Официальная выписка от гинеколога. Такая выписка должна содержать диагноз – бесплодие.
- Направление на ЭКО с печатью и подписью главного врача.
- Действующие паспорта супругов/партнеров (с копиями).
- Оригиналы и копии СНИЛС обоих супругов/партнеров.
- Заявление о предоставлении процедуры ЭКО по территориальной программе обязательного медицинского страхования.
 Документов для заявки на квоту по ЭКО достаточно много. Большая часть из них анализы и заключения врачей. В начале оформления квоты нужны только паспорт, полис ОМС и СНИЛС обоих супругов/партнеров.
Документов для заявки на квоту по ЭКО достаточно много. Большая часть из них анализы и заключения врачей. В начале оформления квоты нужны только паспорт, полис ОМС и СНИЛС обоих супругов/партнеров.
Если документы примут, и комиссия удовлетворит заявление, пациента занесут электронную очередь на ЭКО. Также будет присвоен номер пациента. По номеру можно и нужно отслеживать свою позицию в очереди. Очередь отслеживается квартальном реестре. Доступ к реестру находится в соответствующем разделе сайта Минздрава РФ.
Сколько ждать в очереди?
Обычно ожидание занимает от 2-х до 3-х недель. Иногда приходится ждать месяц, бывает два. У всех по-разному. Все зависит от количества заявок. В 2021 году еще сложная эпидемиологическая обстановка. Короновирус только начал отступать, но ограничения снимать не спешат.
Про очередь на ЭКО очень подробно рассказывает девушка из следующего видео:
Стоимость ЭКО
Для тех, у кого есть полис ЭКО оплата происходит по квоте. Процедуру может выполнять частная клиника, страховая компания оплачивает максимально 141 000 рублей в 2021 году. Это максимальная сумма, на которую может рассчитывать пациент.
Если в процессе обследования выяснится, что понадобятся процедуры, не входящие в перечень бесплатных услуг, или лимит будет превышен – разницу оплачивает пациент. Обычно платить не приходится. Благодаря добавлению с прошлого года в квоту ИКСИ и ПГТ превысить сумму квоты редко получается.
Коротко про ИКСИ по ОМС
ИКСИ показан прежде всего при мужском факторе бесплодия. В ситуациях при которых качество эякулята достаточно низкое без ИКСИ просто не обойтись. До недавнего времени такой услуги по ОМС не оказывали. Это крайне полезное нововведение с прошлого года.
В каких случаях предлагают сделать ИКСИ при ЭКО:
- Мужское бесплодие.
- Применение сперматозоидов, полученных хирургическим путем. Забор сперматозоидов таким способом требуется при обструктивной и необструктивной азооспермии, расстройстве эякуляции, 100% некрозооспермии в эякуляте.
- При использовании ооцитов после криоконсервации.
- Когда планируется ПГТ (PGD) (генетическое исследование перед оплодотворением).
- Если предыдущее ЭКО оказалось неэффективным.
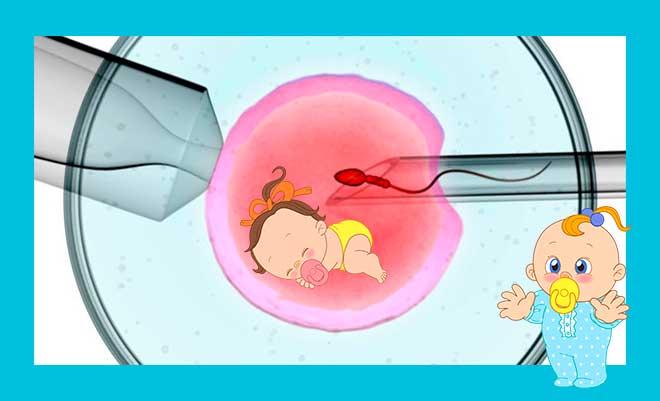 Вот так делается ИКСИ. На картинке видно, как сперматозоид вводится напрямую в яйцеклетку. Эта технология ЭКО так и расшифровывается : ICSI — IntraCytoplasmic Sperm Injection. Переводится дословно — введение сперматозоида в цитоплазму. Такая технология значительно повышает шансы.
Вот так делается ИКСИ. На картинке видно, как сперматозоид вводится напрямую в яйцеклетку. Эта технология ЭКО так и расшифровывается : ICSI — IntraCytoplasmic Sperm Injection. Переводится дословно — введение сперматозоида в цитоплазму. Такая технология значительно повышает шансы.
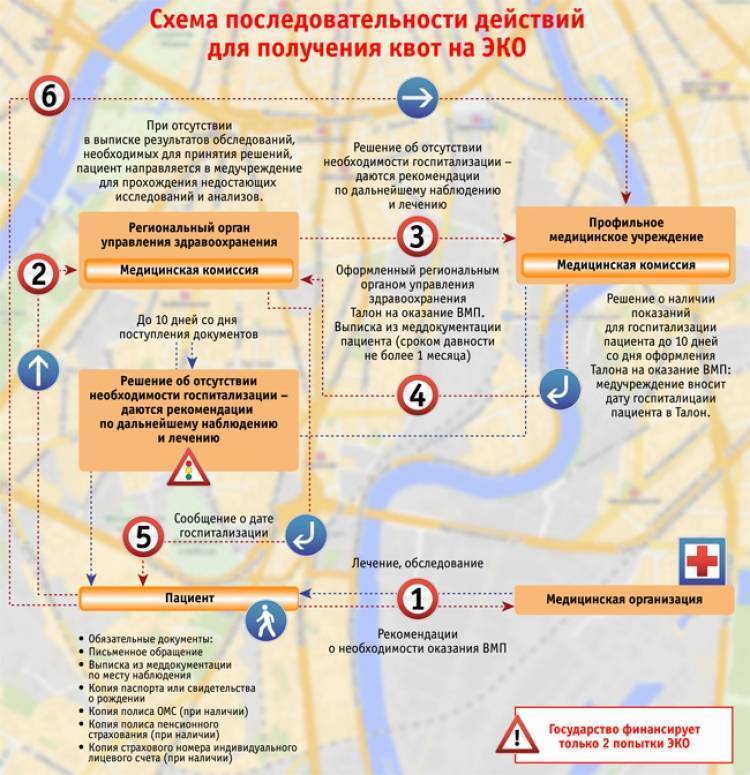
Шаг 3. Рассмотрение документов
Лечащий врач назначает лечение и определяет в какой из перечней ВМП (по полису ОМС или через квоты) требуемое лечение попадает.
Документы передаются комиссии. Дальнейший алгоритм развития событий зависит от того, включена ли ВМП в ОМС.
| Тип ВМП | ВМП по ОМС (1 раздел ВМП) | ВМП сверх базовой программы ОМС (2 раздел ВМП) |
| Куда передать пакет документов? | В медицинское учреждение, оказывающее необходимую помощь | В Департамент (Министерство) здравоохранения вашего региона |
| Кто занимается передачей документов? | Пациент, либо передача через руководителя направляющей медицинской организации | Пациент, либо передача через руководителя направляющей медицинской организации |
| Орган, принимающий решение | Врачебная комиссия органа управления здравоохранением территории | Врачебная комиссия принимающей медицинской организацией |
| Кто формирует талон? | Принимающая медорганизация | Департамент здравоохранения вашего региона |
| Условия формирования талона | Формируется автоматически при наличии необходимых документов | Формируется в случае принятия положительного решения |
| В течение какого времени комиссия даст ответ? | 7 рабочих дней со дня оформления талона | 10 дней |
| Куда будет направлен ответ комиссии? | В медорганизацию, которая направила пациента; или его представителю почтой; или на электронный ящик по письменному заявлению. | В медорганизацию, которая направила пациента; или его представителю почтой; или на электронный ящик по письменному заявлению. |
| При положительном решении | Вы получите протокол – медицинские показания с указанием возможной даты госпитализации. Вся информация будет внесена в ваш талон. | Вы получите заключение – медпоказания, диагноз и код диагноза по МКБ-10, код вида ВМП, наименование организации, где будет оказана услуга ВМП |
| При отрицательном решении | Вы получите информацию об отсутствии медпоказаний/о наличии противопоказаний/о необходимости провести дополнительное обследование/об отсутствии данного вида ВМП в учреждении. | Вы получите информацию об отсутствии медицинских показаний, рекомендации по дальнейшему наблюдению/лечению, рекомендацию о прохождении доп. обследования, сведения о наличии показаний для направления пациента в другую клинику. |
| Что дальше? (при положительном ответе) | Следите за статусом талона в профильном отделе Департамента здравоохранения города Москвы/в принимающей медицинской организации/на сайте. | Следите за статусом талона в профильном отделе Департамента здравоохранения города Москвы/в принимающей медицинской организации/на сайте. |
| Сколько ждать? | Вы можете узнать предполагаемую дату операции, введя номер талона на сайте. Ожидание составит от нескольких недель до нескольких месяцев (зависит от места в очереди). С вами свяжутся представители принимающей медорганизации. | Вы можете узнать предполагаемую дату операции, введя номер талона на сайте. Ожидание составит от нескольких недель до нескольких месяцев (зависит от места в очереди). С вами свяжутся представители принимающей медорганизации. |
Как делают ЭКО?
Если коротко описать, как делают ЭКО то вся процедура делится на четыре этапа. На первом этапе происходит стимуляция суперовуляции гормональными препаратами. Такая стимуляция бывает по короткому протоколу, бывает по длинному. Такая суперовуляция нужна для созревания в яичниках наибольшего количества пригодных для искусственного оплодотворения яйцеклеток. При обычной овуляции яйцеклеток созревает гораздо меньше.
Второй этап – пункция. С помощью прокола в стенке матки извлекаются яйцеклетки. Процедура не из приятных. Благо делается местное обезболивание. Однако неприятных и даже болезненных ощущений все же не избежать. Придется потерпеть ради благого дела.
На третьем этапе ЭКО происходит искусственное оплодотворение яйцеклетки спермой мужа/партнера. Перед оплодотворением сперму специальным образом подготавливают, нужно приготовить суспензию. Далее яйцеклетки помещаются в питательную среду, схожую со средой внутри матки. Суспензия сперматозоидов смешивается с яйцеклеткой в специальных ячейках. После, оплодотворенные яйцеклетки помещаются в инкубатор, где в особых условиях начинается процесс культивирования.
На четвертом этапе происходит перенос получившихся эмбрионов в полость матки. Это так называемая подсадка эмбриона. Для переноса могут быть использованы как трехдневные эмбрионы, так и пятидневные. Подсадка не так болезненна, как пункция, но приятного тоже мало. После подсадки эмбрионов программа ЭКО считается завершенной.
 Вот так, в гинекологическом кресле происходит пункция фолликулов.
Вот так, в гинекологическом кресле происходит пункция фолликулов.
Когда начнется беременность после ЭКО?
Спустя 12 дней после подсадки эмбриона женщина сдает анализ крови на ХГЧ. Это гормон, который вырабатывается в начале беременности. Он должен постоянно нарастать в крови. Также проводится контрольное УЗИ на 14 день после подсадки. Именно после УЗИ будет известно окончательно наступила ли беременность.
Неудачное ЭКО главные причины
- Основной причиной, по которой происходят неудачные ЭКО, является низкое качество полученных эмбрионов. Для того чтобы процедура прошла успешно, необходимо помещать в полость матки женщины те эмбрионы, которые состоят из 6-8 клеток, а также имеют высокие показатели деления. Некачественные эмбрионы могут получиться в тех ситуациях, когда квалификация эмбриолога недостаточная, либо же имеются нарушения в мужских и женских половых клетках (яйцеклетки, сперматозоиды).
- Неудачное ЭКО может возникать при каких-либо нарушениях внутреннего слоя матки (эндометрия). В норме, для качественного и успешного прикрепления эмбриона в полости матки необходимо наличие эндометрия толщиной в 7-14 миллиметров. Чаще всего патология эндометрия, которая определяется после неудачного ЭКО — это хронический эндометрит, полипы, гиперплазия или же истончение эндометрия. Все эти нарушения достаточно легко диагностируются с помощью ультразвукового исследования (УЗИ).
- Неудачное ЭКО может быть следствием непроходимости маточных труб пациентки, а также при скоплении жидкости в них. Это достаточно серьезная патология, которая требует лечения, и чаще всего хирургическим путем.
- Генетические нарушения у одного или же у обоих супругов могут провоцировать ситуацию, когда ЭКО неудачные.
- Наличие особых антител в организме женщины, которые не позволяют наступить беременности даже посредством искусственного оплодотворения.
- Гормональный дисбаланс в организме женщины. Научно доказано, что весь процесс созревания яйцеклеток, их выхода из яичников при овуляции, оплодотворение, прикрепление (имплантация) в матке и дальнейшая беременность регулируются гормонами. А значит, какой-либо гормональный сбой нарушает целостность этой цепочки и приводит к тому, что ЭКО неудачные.
- Наличие вредных привычек обоих супругов. Пагубное влияние алкоголя, никотина, наркотических веществ доказано давно и не подвергается никаким сомнениям.
- Возрастной фактор. Чем старше возраст женщины, которой проводится ЭКО, тем выше риск того, что эти ЭКО будут неудачные. То же касается и партнера, чьи сперматозоиды применяются для оплодотворения яйцеклетки.
- Ожирение — это проблема, которая имеет серьезное общее влияние на состояние здоровья женщины. Оно может быть причиной того, что ЭКО неудачные.
- Поликистозные изменения яичников, приводящие к тому, что качество яйцеклеток снижается и оплодотворить их сперматозоидам намного сложнее.
- Истощение яичников, которое возникает по каким-либо причинам и приводит к снижению фолликулярного резерва. При наличии такой патологии у пациентки очень трудно получить качественные яйцеклетки в необходимом количестве.
- Инфекционные заболевания, такие как герпес, микоплазмоз, хламидиоз, цитомегаловирусная инфекция, Эпштейн-Бар инфекция, гепатит В, С и прочие, повышают вероятность того, что будет неудачное ЭКО.
- Спаечные процессы, которые имеются в малом тазу женщины, тоже приводят к тому, что попытки ЭКО неудачные.
- Наличие приобретенных или врождённых аномалий строения матки у пациентки (двурогая или седловидная матка, миома матки и пр.) может быть серьезным препятствием на пути наступления беременности.
- Неудачное ЭКО может быть следствием хронических соматических заболеваний желудочно-кишечного тракта, сердечно-сосудистой системы, дыхательной системы, а также других органов и систем организма женщины.
В том случае, когда даже повторное ЭКО неудачное, нужно более тщательно искать причину, которая к этому приводит.
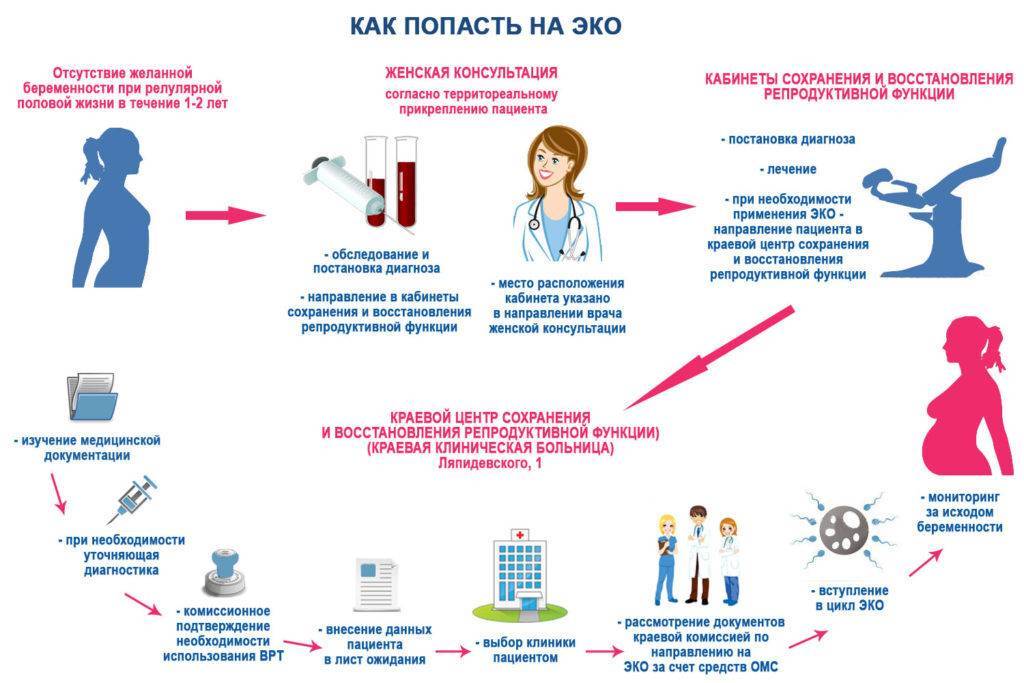
Как сделать ЭКО по полису ОМС бесплатно: алгоритм действий
Чтобы сделать бесплатное ЭКО, нужно выполнить ряд последовательных действий, включающих в себя сбор необходимых документов и сдачу анализов. Рассмотрим особенности каждого этапа.
Визит к гинекологу
Для того чтобы получить разрешение на бесплатное искусственное оплодотворение, нужно посетить женскую консультацию или центр планирования семьи по месту жительства. Гинеколог должен определить причину, по которой зачатие не наступает, назначив соответствующие диагностические мероприятия.
Обследоваться и пройти курс лечения от бесплодия

Следует помнить, что каждое проведенное диагностическое мероприятие имеет свой «срок действия», иногда очень короткий. Поэтому перед началом диагностики лучше уточнить, с каких исследований нужно начинать, какие оставить напоследок.
Медицинское обследование проходят оба партнера.
Если в процессе диагностики будут выявлены заболевания, гинеколог назначит лечение. После успешного устранения патологий женщине придется повторно пройти обследование, чтобы перейти на следующую ступень подготовки к бесплатному ЭКО.
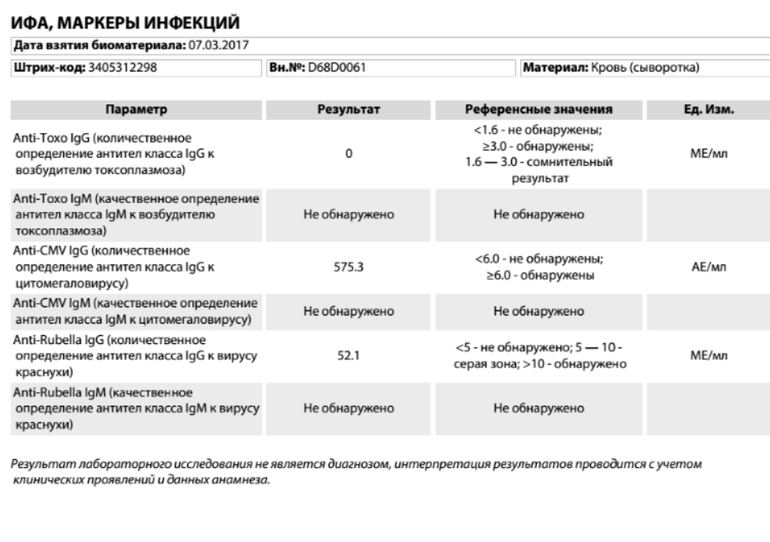
Список анализов для ЭКО по ОМС

Список лабораторных исследований может несколько отличаться в клиниках разных регионов. Однако в любом случае будут обязательны анализы перед ЭКО по ОМС:
- Мазок на флору;
- Исследования на выявление таксоплазмоза и краснухи;
- Гемостазиограмма (диагностика свертываемости крови);
- Биохимия крови;
- Гормональные исследования;
- Общий анализ крови;
- Общий анализ мочи;
- Анализ на ЦМВ;
- Диагностика на выявление антифосфолипидных тел.
Помимо анализов пациентка должна пройти следующие исследования:
- УЗИ брюшной полости;
- УЗИ щитовидной железы;
- УЗИ грудных желез;
- Рентгеновское исследование маточной полости и труб в середине менструального цикла;
- Цитология шейки матки;
- Биопсия эндометрия.
После диагностических мероприятий измеряется вес пациентки, а затем терапевтом дается заключение о ее общем состоянии здоровья.
Мужчина, который хочет стать отцом, также должен пройти обследование:
- Спермограмму;
- Осмотр и диагностика у врача-уролога.
Оба будущих родителя проходят следующие исследования:
- Анализы на выявление инфекций, передаваемых половым путем, а также на ВИЧ и сифилис;
- Исследования на наличие антигенов вируса простого герпеса;
- Флюорографическое обследование легких;
- Диагностика гепатитов;
- Определение резус-фактора и группы крови.
Также важно получить заключение генетика о развитии возможных отклонений
Собрать документы (список)
После того, как тягостное время сдачи анализов и выяснение их результата завершено, пора приступать к сбору нужной документации.
Хорошо, что их количество минимально:
- Паспорт и ксерокопии его основных страниц;
- Карта СНИЛС и ее копия;
- Медицинский полис и его копия;
- Заявление, написанное по образцу;
- Подтверждение бесплодия выпиской из медицинской карты, которая заверена главным врачом;
- Результаты лабораторных и аппаратных исследований;
- Согласие пары в письменном виде на то, что их личные данные будут подвержены обработке.
- Выписка из протокола заседания медицинской комиссии клиники, находящейся по месту жительства пациентки.
Подготовленный пакет документов сдают и ожидают вынесение решения.
Выбрать клинику
Во время томительного ожидания решения комиссии, нужно изучить список клиник ЭКО. Помните, что рассматривать вы можете только те варианты медицинских учреждений, которые делают ЭКО за счет средств ОМС. Их перечень можно найти на сайте Министерства здравоохранения. Узнать, где делают ЭКО бесплатно в регионах, можно в областных фондах ОМС.
Сдать документы и получить направление
Собранные документы направляются в специально созданную комиссию, цель которой – изучить ситуацию и решить, положено ли данной пациентке направление на ЭКО по ОМС. Принятие решения по каждой заявке не должно превышать 10 рабочих дней.
В том случае, если получить направление на ЭКО удалось, женщину внесут в лист ожидания, а решение запротоколируют. Там в порядке очереди записаны пациентки, нуждающиеся в бесплатном проведении экстракорпорального оплодотворения. Когда подойдет ее очередь, женщину известят.
Обратиться в клинику
Когда проведение ЭКО бесплатно по полису ОМС утверждено, нужно обратиться в выбранную клинику для предварительной беседы с репродуктологом. Врач расскажет об особенностях искусственного оплодотворения, даст направление на необходимые анализы, которые нужны для уточнения выбора протокола.
На этапе консультирования также определяют сроки проведения каждого этапа и время подсадки эмбриона.
Читайте о том, какие существуют протоколы ЭКО, чем они отличаются друг от друга и чем руководствуются врачи при выборе схемы экстракорпорального оплодотворения.
Оформляем квоту правильно
Если поставлен диагноз – бесплодие, то для оформления квоты женщина должна получить:
- выписку из амбулаторной карты с выдачей заключений специалистов и расшифровкой результаты исследований;
- лист маршрутизации для клиники, где будет оказываться специализированная помощь в рамках территориальной программы.
Начиная с 2019 г процесс получения квоты упрощен. После сбора документов пациентки перенаправляются на комиссию по отбору и направлению в специализированную клинику лечения бесплодия с помощью репродуктивных технологий. На рассмотрение документации отводятся 10 рабочих дней. Посетить региональное учреждение женщина должна своевременно. У полиса есть срок действия, по окончании которого придется вновь проходить комиссию и получать новое направление.
Если обследования и анализы пройдены, то стоит позаботиться о сборе следующих документов:
- СНИЛС;
- полис;
- паспорт гражданина России;
- выписка о диагнозе из медицинского учреждения.
Обязательно стоит подготовить копии документов при подаче на комиссию. Написать соответствующее заявление на квоту.
Оформлением документации и получением решения врачебной многие клиники занимаются сами. Женщинам же остается получить документы и посетить сразу клинику ЭКО.
Если будет выдан отказ, то женщинам придется пролечиться при имеющихся отклонениях. При наличии противопоказаний также стоит их устранить, чтобы обратиться с заявлением вновь спустя 2-4 месяца. Решение по квотам комиссия выносит 1 раз в квартал.
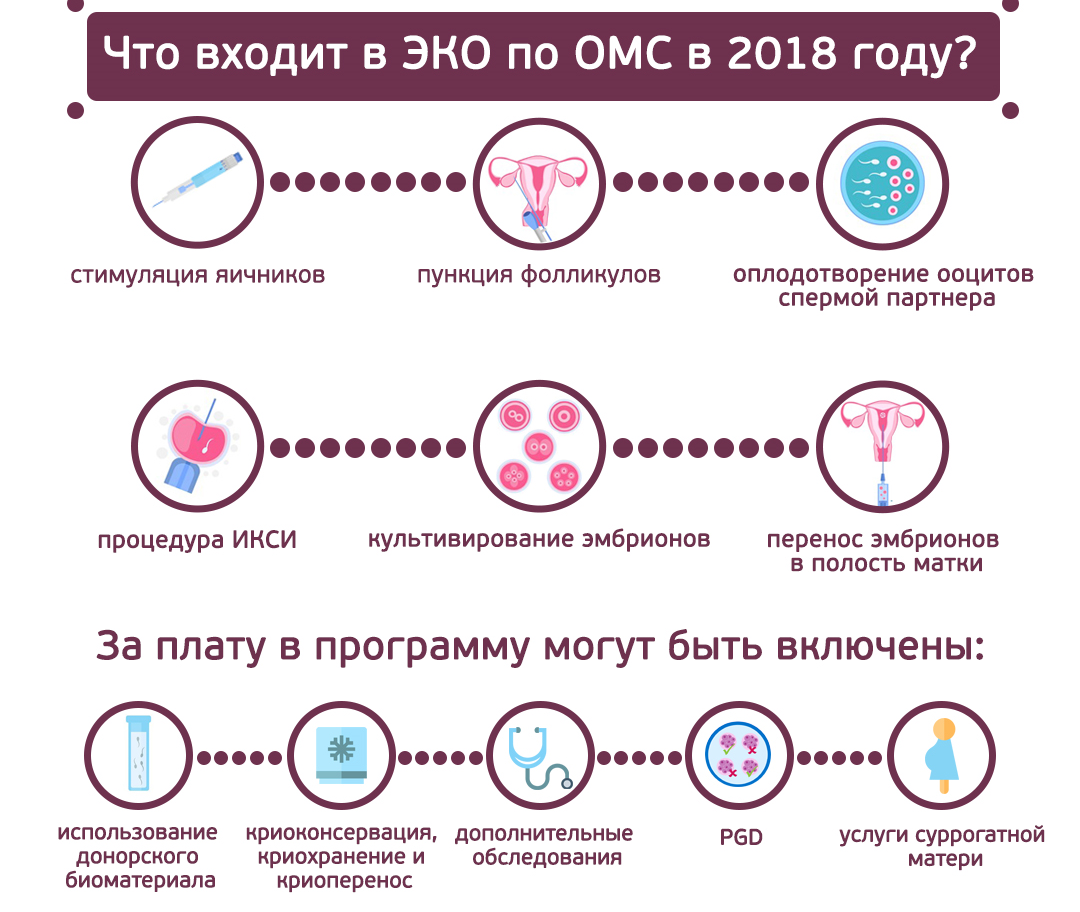
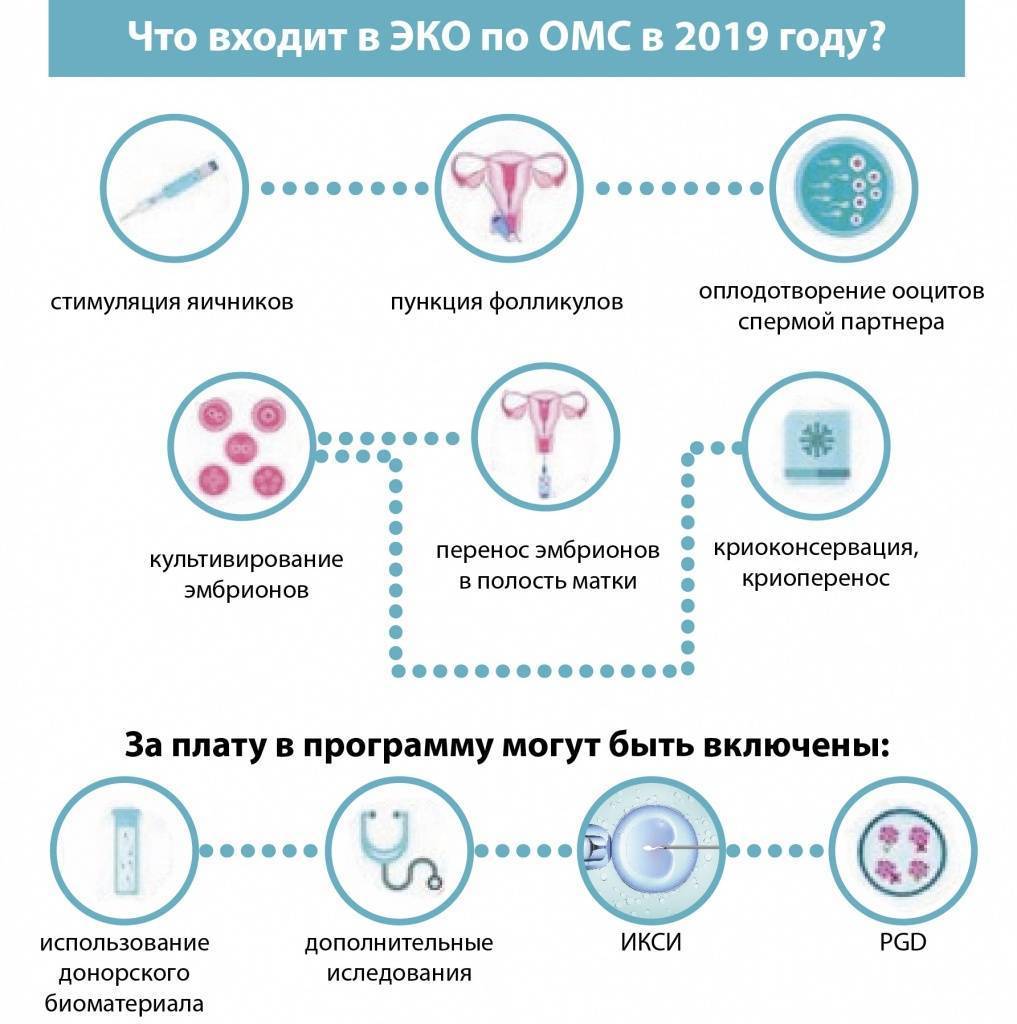
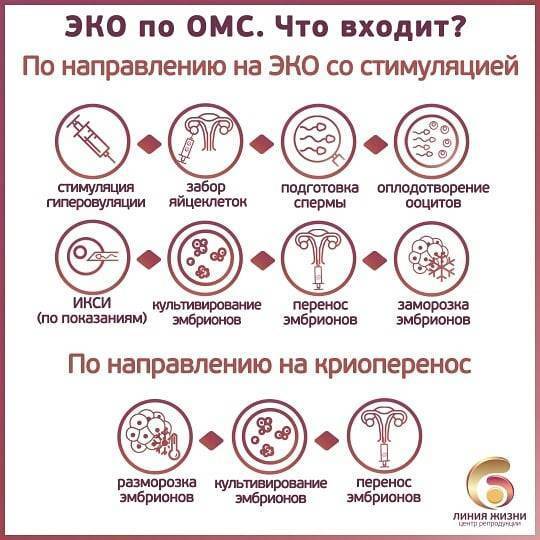
Что входит в процедуру ЭКО по квоте?
Выделяемая государством по ОМС помощь покрывает все ключевые моменты процедуры: осмотры у врачей, требующиеся перед проведением процедуры анализы, а также непосредственно само ЭКО.
- стимуляция яичников и последующее наблюдение процесса образования фолликулов;
- пункция яичников с целью забора ооцитов (женских половых клеток, созревших и готовых к оплодотворению);
- проведение непосредственно экстракорпорального оплодотворения яйцеклеток в условиях in vitro (т.е. вне организма);
- культивирование эмбрионов и перенос части из них в полость матки;
- криоконсервация остающихся после процедуры ЭКО эмбрионов;
- мониторинг уровня ХГЧ (в крови) для диагностики состояния женщины, подтверждения или опровержения ожидающейся беременности.
Известно, что традиционное ЭКО подразумевает помещение в одну пробирку сперматозоидов и яйцеклетки, где создаются все условия для их взаимодействия. Нередко этого оказывается недостаточно и требуется вручную провести их объединение, что и называют процедурой ИКСИ. Раньше, если она требовалось, доплачивать за нее приходилось из своих средств.
Как получить направление на криоперенос по ОМС в 2022 году?
Основным документом для оформления квоты является выписка из амбулаторной карты.
В выписке указывают выявленные показания для лечения методом ЭКО, она включает историю болезни, информацию об уже пройденном лечении, результаты обязательного обследования перед ЭКО. Кроме того, потребуется выписка из протокола стимуляции и эмбриопротокола — её нужно взять в клинике, в которой хранятся эмбрионы.
Как правило, будущие родители, которые планируют криоперенос по ОМС уже проходили программу ЭКО по полису, собирали для нее документы, сдавали анализы, получали выписку и направление. Этот процесс придется повторить за небольшими исключениями.
Ваши шаги будут такими.
1. Сделать исследования и анализы для криопереноса по ОМССписок медицинских анализов и исследований, обязательных для вступления в программу ВРТ, регламентирован Приказом Минздрава, найти его можно на нашем сайте
Обратите внимание: если перед базовой программой ЭКО по полису обследоваться нужно обоим будущим родителям, то перед криопереносом — только маме. . 2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
3. Подать пакет документов в региональную комиссиюКвоты на криоперенос по ОМС в 2022 году, как и раньше, оформляются региональными министерствами здравоохранения. Контактные данные вашей комиссии можно узнать на сайте Минздрава РФ. Пакет документов следующий:
- заявления (от каждого партнера);
- ксерокопии паспортов (каждого партнера);
- копия полиса ОМС женщины;
- копия СНИЛС женщины;
- выписка из ЖК.
Комиссия рассматривает полученные документы, принимает решение, и вы получаете направление на криоперенос за счет средств фонда ОМС. Как правило, будущим мамам приходится немного подождать своей очереди. Проверить её продвижение можно на сайте регионального Минздрава, в листе ожидания ЭКО.
Обратите внимание! В направлении указывается медицинское учреждение, в котором будет проводиться перенос. Клинику выбирает пациент и заранее сообщает о своем выборе комиссии
Чтобы пройти программу у нас, выбирайте в реестре участников территориальных программ ООО «Центр репродукции «Линия Жизни» (№ 775235).
4. Обратиться в «Линию жизни»Свяжитесь с нами сразу после получения направления, чтобы записаться на консультацию репродуктолога и назначить вместе с доктором дату криопереноса. Если какие-то из обязательных анализов на тот момент будут просрочены, их потребуется сдать заново. Начать программу лечения возможно только при наличии отрицательного результата ПЦР-теста на COVID-19. Тест должен быть выполнен не ранее, чем за 7 дней, и не позднее, чем за 1 день, до начала протокола (допускается применение экспресс-тестов). Пациенты могут сдать все анализы, включая ПЦР-тест на COVID-19, за счет средств ОМС или за счет личных средств в любом удобном месте, включая нашу клинику. И предоставить оригиналы результатов анализов со всеми печатями.
Сделать криоперенос в нашем центре репродукции могут не только те будущие родители, чьи эмбрионы получены у нас и хранятся в криобанке «Линия жизни». Приглашаем и тех пациентов, кто делал ЭКО со стимуляцией в других клиниках. Перевозку «снежинок» мы возьмем на себя. А если их несколько, то в дальнейшем вы сможете воспользоваться нашими услугами по хранению эмбрионов.
Преимущества криопереноса по ОМС в «Линии жизни»
Получив направление к нам, вы станете пациентами центра ЭКО мирового уровня. Выбирайте любую из двух московских клиник «Линия жизни», в каждой работают опытные репродуктологи и эмбриологи — члены международных профессиональных организаций, кандидаты медицинских наук.
Высокий профессиональный уровень наших специалистов подтверждается отзывами счастливых родителей и признанием европейских и американских коллег. Протокол подготовки будущих мам к криопереносу и техника переноса соответствуют актуальным рекомендациям Европейского общества репродуктивной медицины и эмбриологии (ESHRE)
«Линия жизни» — один из немногих российских центров репродукции, которые во всем соответствуют международным стандартам и при этом работают по ОМС. Наши врачи сделают все возможное, чтобы через 14 дней после криопереноса вы узнали, что ждете ребенка!
Решение комиссии областного уровня
В данный орган входит 5 специалистов. На рассмотрение документов им отводится 10 суток. Если комиссия приняла положительное решение, она определяет клинику, где пациент будет проходить лечение. Специалисты направляют в выбранное медицинское учреждение пакет документов и информируют об этом заявителя.
Каждый человек, интересующийся тем, как оформить квоту на лечение или операцию, должен быть готов к тому, что при положительном решении существует вероятность того, что ему придется отправиться в другой регион страны. Как правило, комиссия выбирает клинику в городе постоянного проживания заявителя. Однако далеко не все медицинские учреждения оснащены специализированным оборудованием.
Работа комиссии областного уровня строго протоколируется. В документ заносятся следующие данные:
- Ф. И. О. специалистов.
- Основание для заседания комиссии.
- Информация о заявителе.
- Показания к получению квоты.
- Диагноз и его код по МКБ-10.
- Целесообразность проведения дополнительного обследования.
- В случае отрицательного решения указываются основания для отказа.
Затем пакет документов вместе с копией протокола и талоном на оказание бесплатной помощи отправляется в выбранное медицинское учреждение.