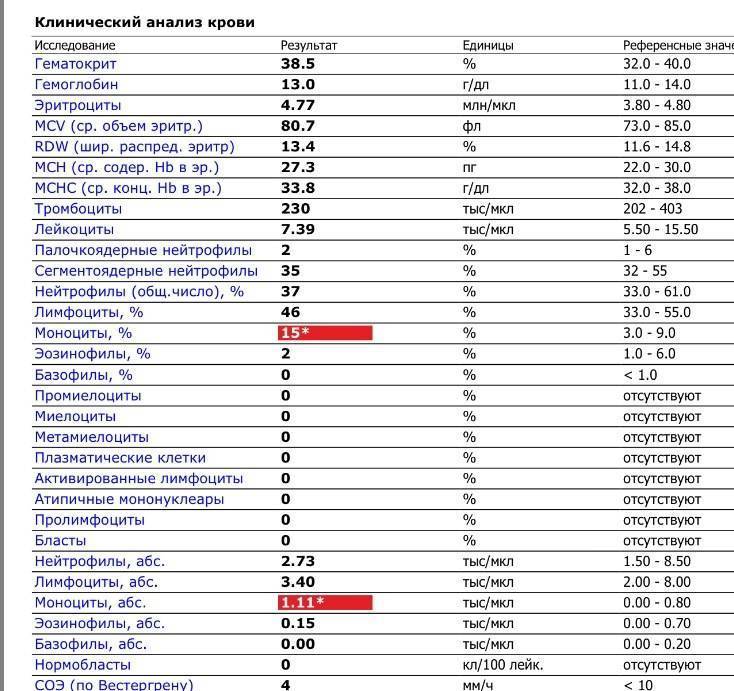
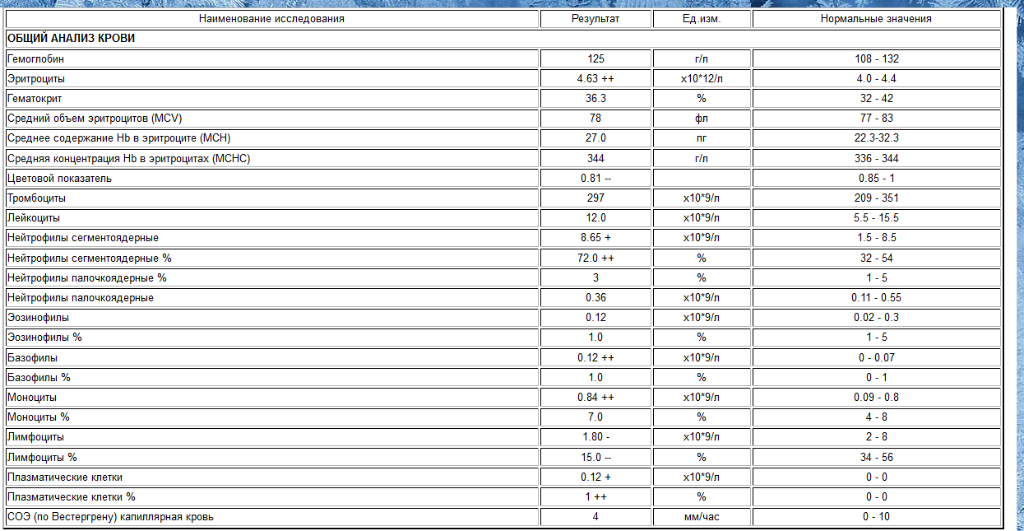
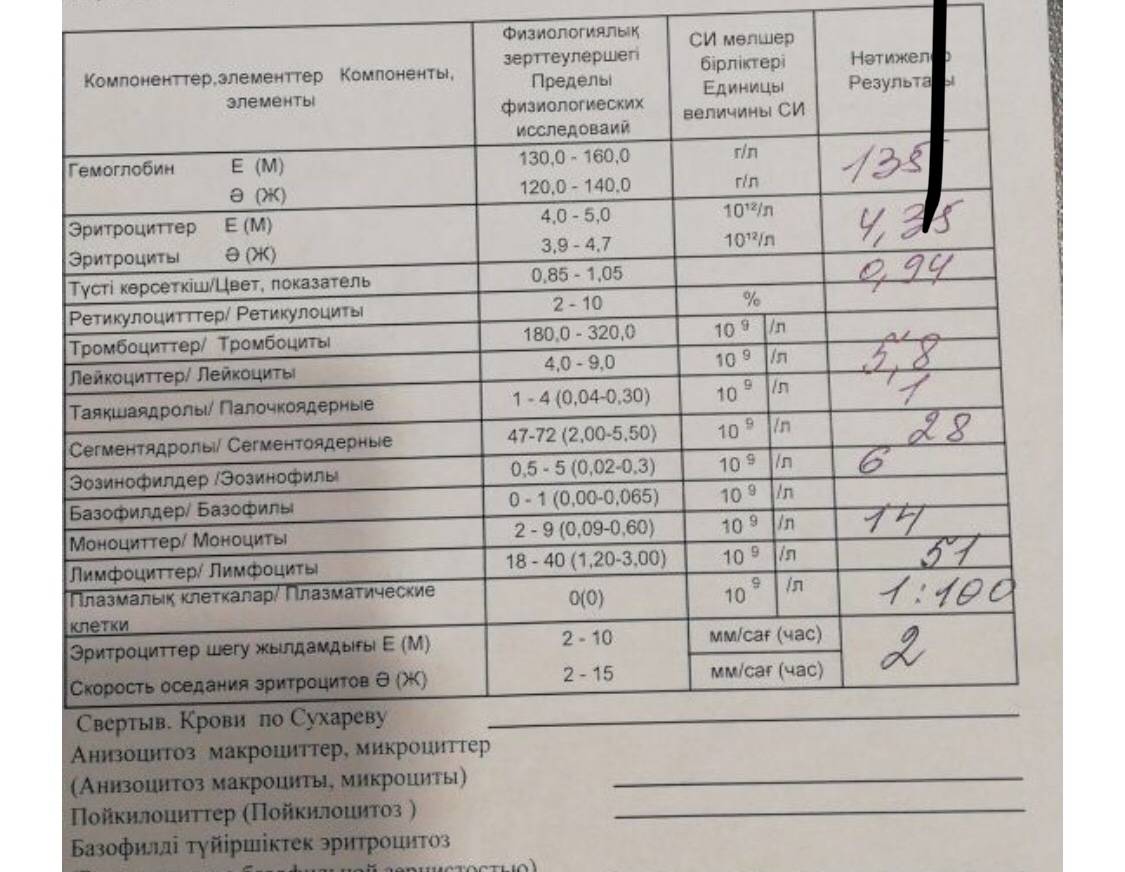
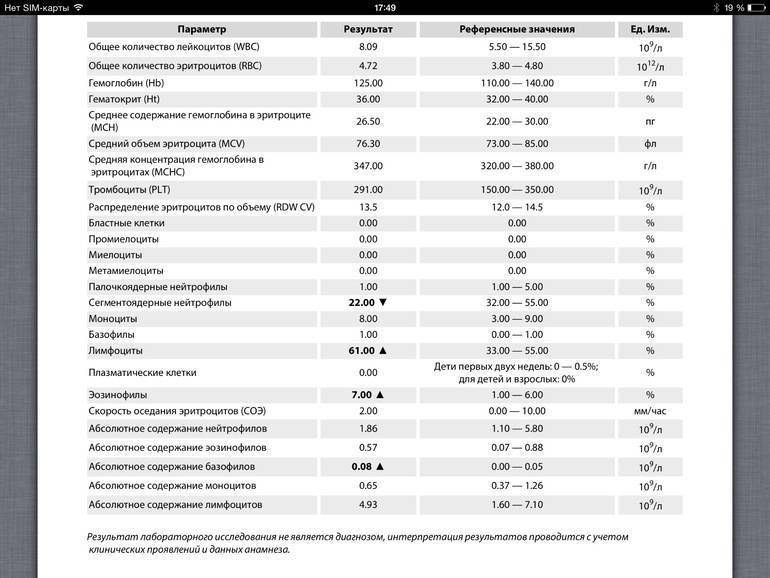
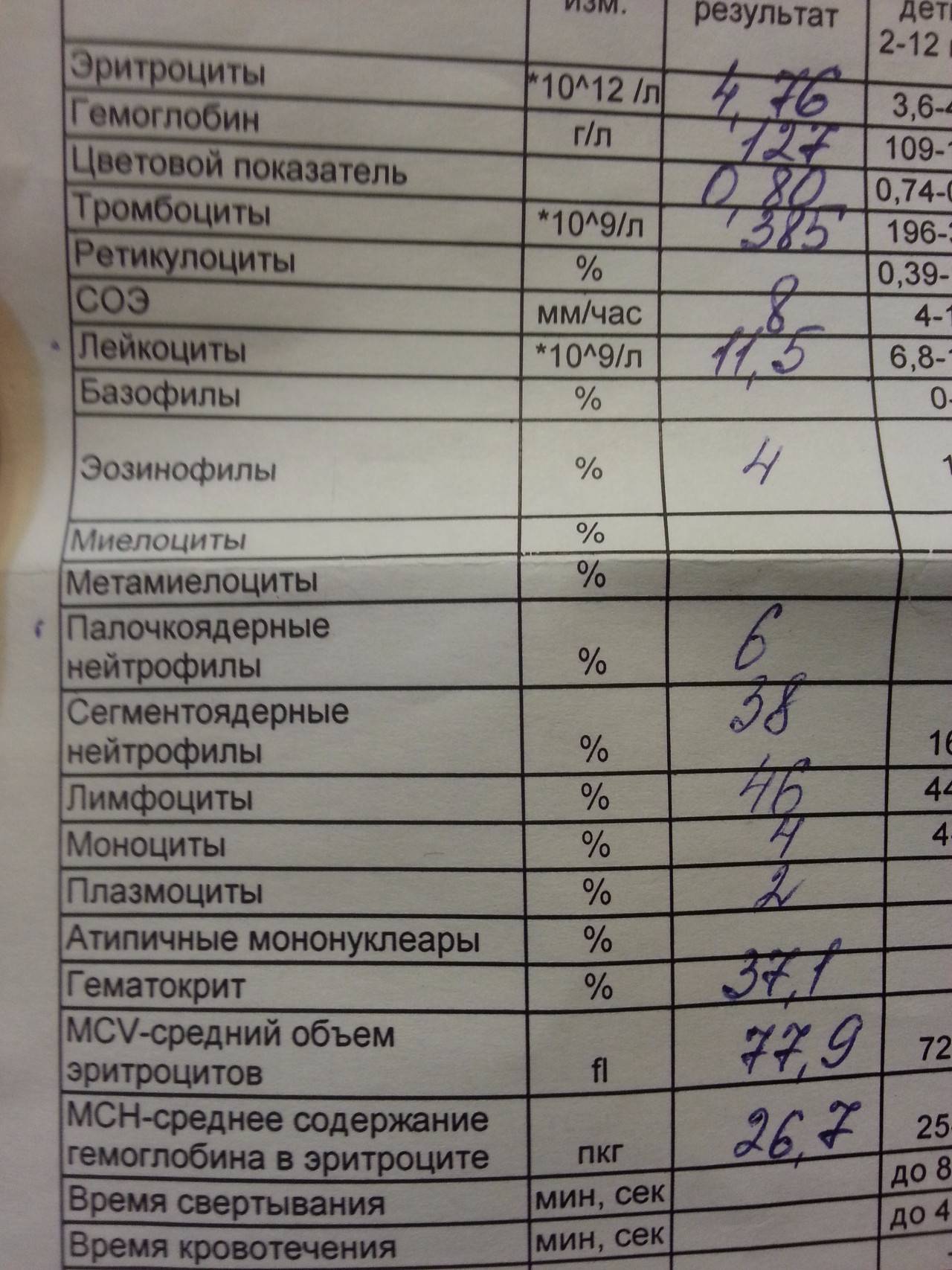
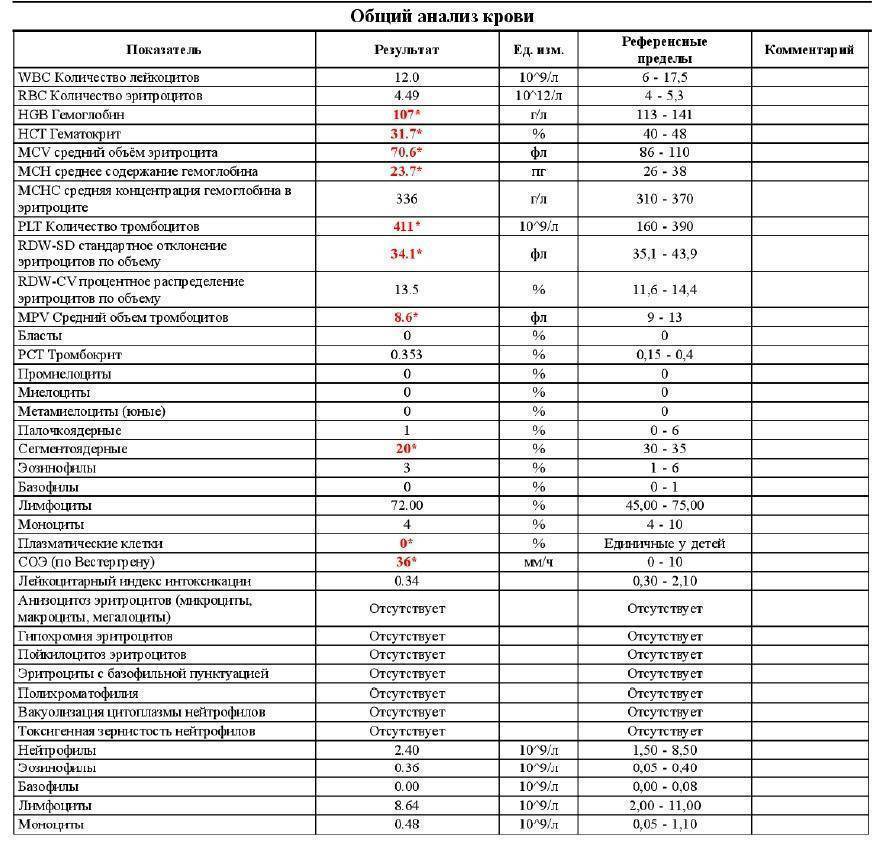
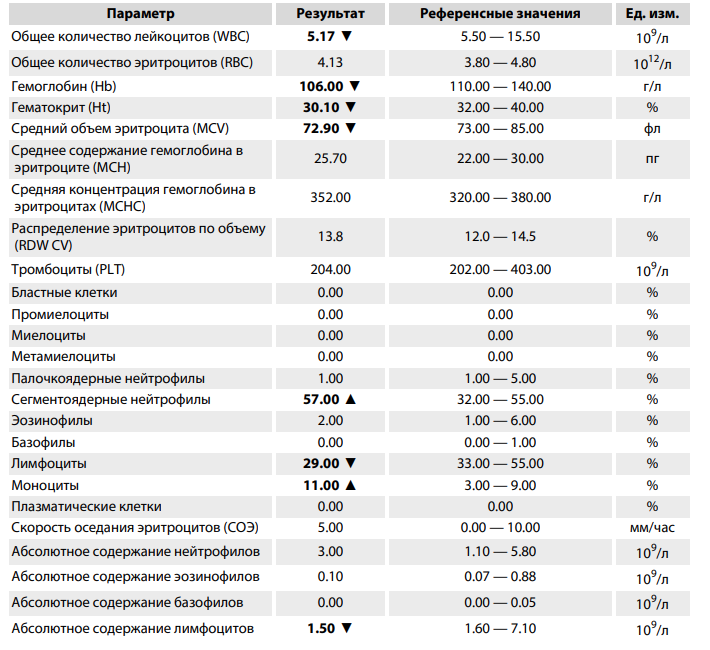
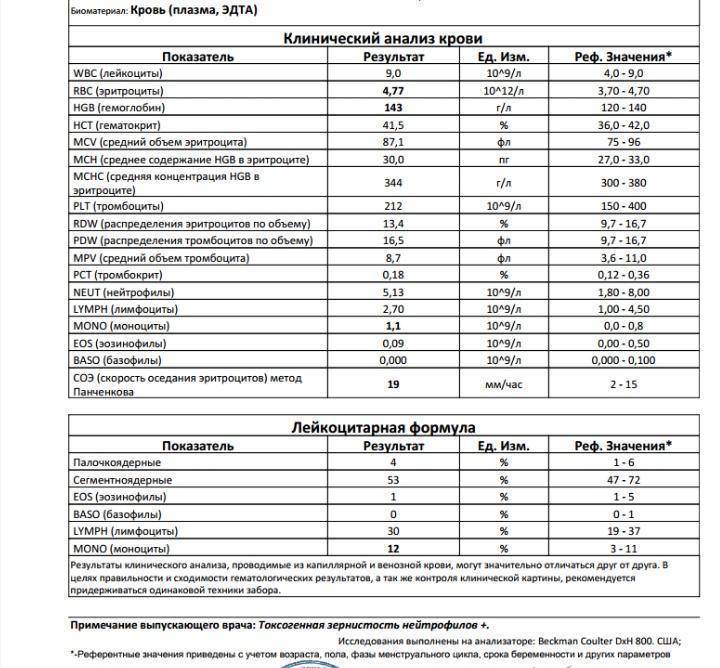
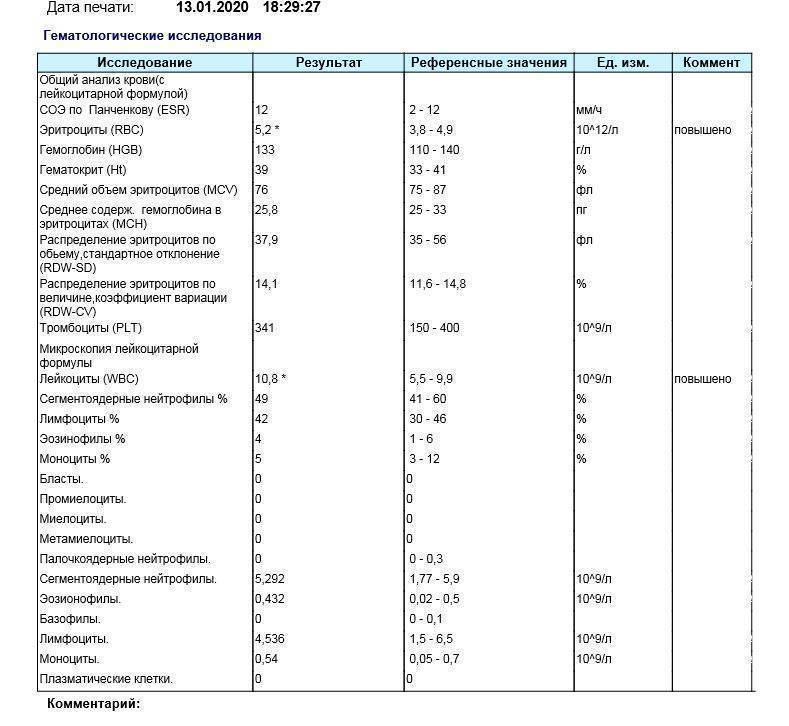
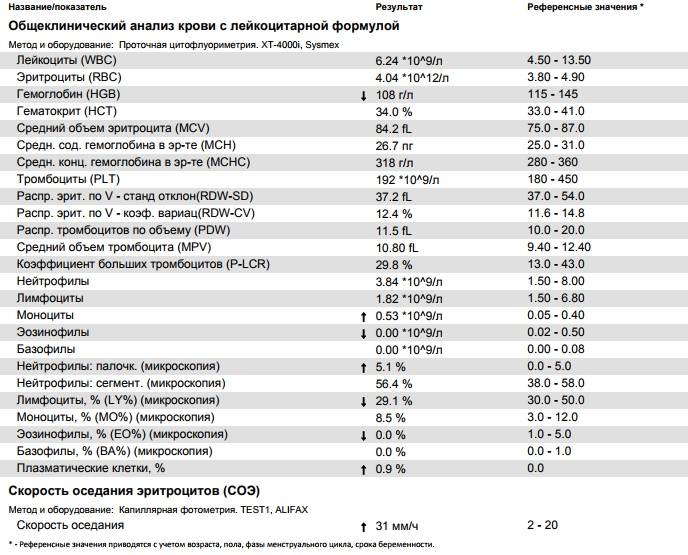
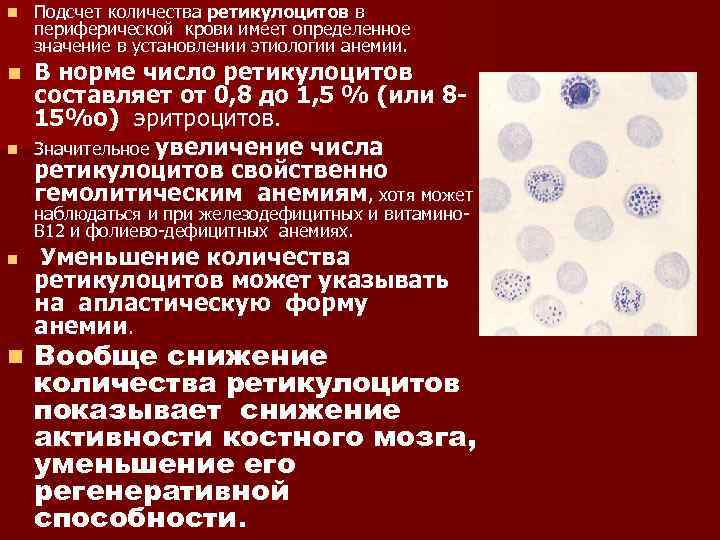
Когда сдавать общий анализ крови с микроскопией
К сожалению, не всегда врачи назначают анализы
При постановке диагноза многие обращают внимание только на симптоматику: сопли, горло, температура, кашель и т.д. И это иногда чревато серьезными последствиями.
Наши клиенты часто звонят нам и рассказывают истории, связанные с диагностикой и лечением. И вот одна из них. Месяц назад у Виталия заболела дочь. У нее держалась высокая температура, были сопли. Попытки сбить температуру не дали результата: она держалась от +37,5 до +39. Виталий обратился к педиатру. Тот осмотрел ребенка и принял решение наблюдать за ним в течение четырех дней. На пятый день улучшений не было, о проявился еще один симптом — начали болеть уши. Педиатр отправил Виталия с дочерью к отоларингологу. ЛОР при первом же осмотре поставила девочке диагноз: двусторонний гнойный отит. Ребенка ждало хирургическое лечение, курс антибиотиков и физиотерапии. А всего этого можно было избежать, если бы Виталий перед приемом педиатра отвел дочь на сдачу
общего анализа крови с микроскопией или педиатр назначил бы его на первом приеме. Он стоит всего 310 рублей, делается за один день.
Тест на выявление плазмоцитов
Тест на определение плазмоцитов требует минимальной подготовки
Врач может направить на анализ по выявлению плазмоцитов, если пациента беспокоят различные недомогания: ломота в суставах, вялость, беспричинная усталость, субфебрильная температура, болевые ощущения в области живота, увеличение лимфатических узлов.
Плазмоциты выявляются во время проведения общего анализа крови. Чаще всего образец крови берут из пальца, реже из вены. Перед изъятием крови рекомендуется не употреблять пищу в течение 8 часов.
Если в результате анализа обнаружилось присутствие плазмоцитов, необходимо пройти дополнительные обследования, чтобы установить причину. Только после этого врач назначает лечение.
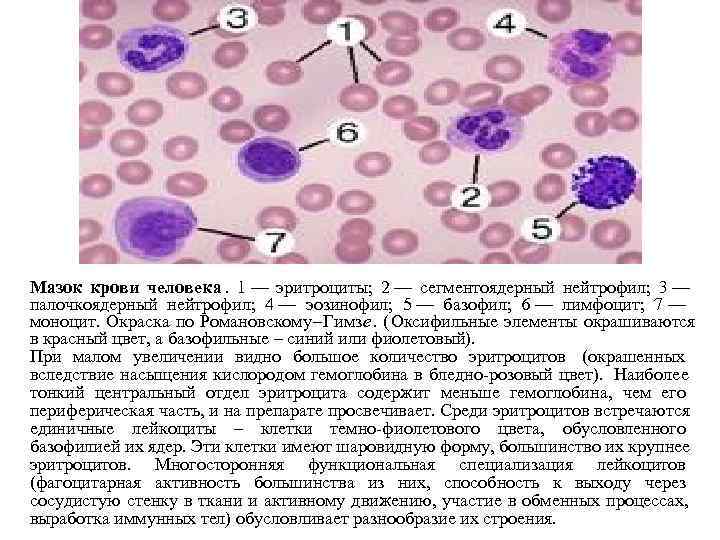
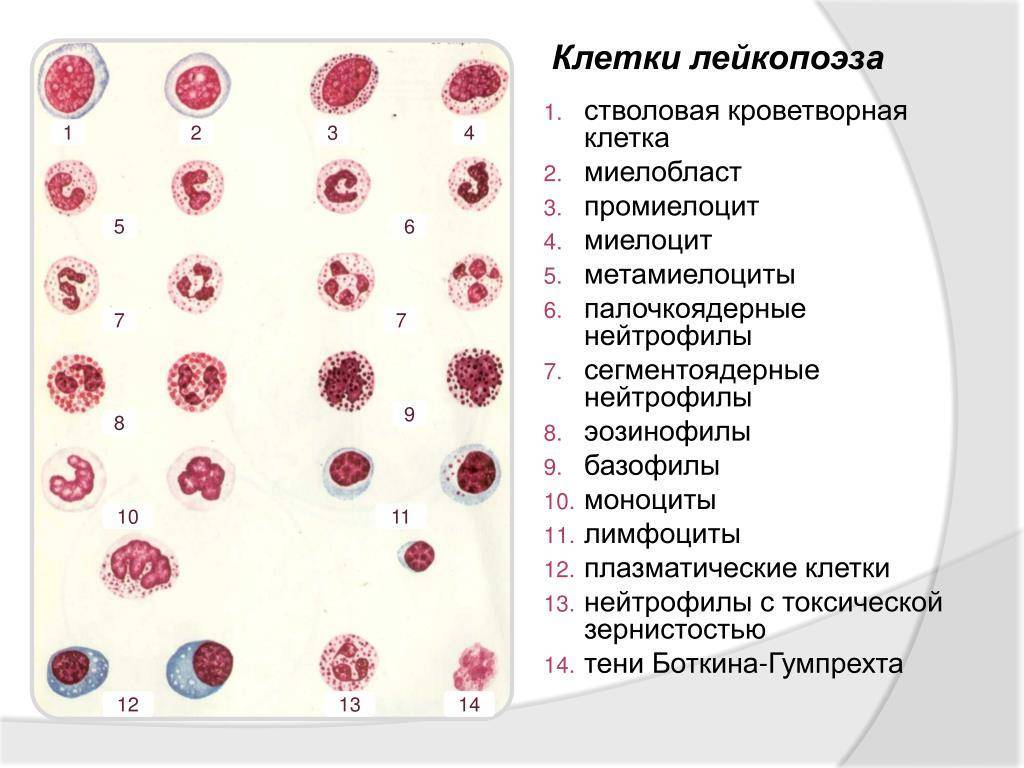
Как и зачем отличать палочкоядерный нейтрофил от сегментоядерного?
Оказывается, это очень просто сделать глазами, но почти невозможно определить с помощью машины. Именно поэтому стоит делать не просто общий анализ крови, а общий анализ крови с микроскопией, т.е. с ручным исследованием. Представим ситуацию, у вас или ребенка пятый день держится температура, вы сделали общий анализ крови с микроскопией. По результатам – завышен уровень палочкоядерных нейтрофилов. Это значит, что болезнь не вирусная, а уже бактериальное осложнение. И в этому случае педиатр или терапевт понимает, что пора давать антибиотики. Если начать пить их раньше — когда болезнь вирусная — антибиотики не только не помогут бороться с инфекцией, но и будут способствовать ослаблению иммунитета. Это ослабит организм и риск бактериального осложнения вырастет в несколько раз.
Лимфоцитоз у детей
Особенностью детского возраста являются достаточно значительные изменения в формуле крови. Выделяют два так называемых перекреста, когда происходят резкие изменения соотношения клеток крови. Первый происходит в возрасте около недели после рождения, когда количество лимфоцитов начинает превышать количество остальных клеток крови. Второй перекрест происходит в 5-6 лет, когда количество лейкоцитов начинает преобладать над лимфоцитами.
Эти явления носят физиологический характер и являются проявлениями нормального развития иммунной, кроветворной систем. Но встречаются и патологические лимфоцитозы, которые свидетельствуют о развитии разнообразных болезней (в основном инфекционной природы).
Основной причиной повышения лимфоцитов в детском организме выше нормы являются инфекционные болезни, вызываемые различными вирусами. Чаще всего это заболевания, характерные для детского возраста – корь, краснуха, простудные инфекции. Может расти уровень лимфоцитов и по другим причинам:
- Аллергические реакции.
- Авитаминоз, систематическое недоедание.
- Бронхиальная астма.
- Отравления химическими веществами.
Несмотря на то, что повышение лимфоцитов в детском организме далеко не всегда сопровождается характерными симптомами, существует ряд признаков свидетельствующих об этом. К ним относятся:
- Повышение температуры тела.
- Сыпь.
- Увеличение миндалин и других региональных лимфоузлов.
- Нарушения пищеварения.
- Симптомы общего недомогания – слабость, быстрая утомляемость.
При проявлении таких симптомов нужно обратиться к педиатру и пройти рекомендуемые обследования. После постановки диагноза врач назначит соответствующее лечение, которое устранит причину активизации иммунной системы.
Нужно учитывать, что нормальный уровень лимфоцитов восстанавливается с запозданием. Даже после полного восстановления после инфекции либо других заболеваний пройдет от нескольких недель до 1-2 месяцев до нормализации уровня белых кровяных клеток. Это физиологический процесс, который не требует дополнительного лечения и не должен вызывать беспокойства.
О чем свидетельствует увеличение плазмоцитов?
Увеличение данного вида клеток у детей может быть следствием наличия:
- заболеваний вирусной этиологии (ветрянки, краснухи, кори, доброкачественного лимфобластоза);
- туберкулеза;
- сепсиса;
- аутоиммунных патологий;
- сывороточной и миеломной болезни;
- радиоактивного облучения;
- злокачественных новообразований.
Обнаружение повышенного количества этих клеток в крови ребенка не должно служить основанием для паники. Они образуются даже в процессе обычного простудного заболевания и исчезают только через 2-3 дня после полного выздоровления. В данной ситуации рекомендуется показать малыша врачу. Специалист для выяснения причины повышения уровня плазмоцитов назначит маленькому пациенту ряд дополнительных исследований.
Обследование на токсоплазмоз при беременности
Если в процессе беременности у беременной выявлены симптомы которые могут свидетельствовать о развитии острого токсоплазмоза необходимо при помощи серологических методов установить уровень специфических иммуноглобулинов.
Для выявления острой стадии заболевания лучше всего подходит иммуноферментный метод (ИФА). Он наиболее точно показывает концентрацию IgM, повышение уровня которого свидетельствует о протекающем, либо недавно присутствовавшем остром токсоплазмозе.
Определение уровней IgG менее информативно так как эти антитела сохраняются долгое время после перенесенной инфекции и свидетельствуют скорее о носительстве, чем о недавнем заражении либо обострении. Женщины, перенесшие инфицирование токсоплазмой до беременности застрахованы от заражения плода и не входят в группу риска.
Также важно получение иммунологической картины в динамике, для чего специфические тесты проводятся не реже 1 раза в 2 недели. Изучение динамики изменений титров антител позволяют с большей точностью установить диагноз. Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности
В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом
Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности. В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом.
Симптомы
У кошек заболевание может протекать как в роли основного, так и промежуточного хозяина.
В первом случае недуг затрагивает эпителий кишечника. Животное переносит токсоплазмоз в относительно легкой форме с нарушениями стула в виде поноса, или не имеет клинических проявлений.
Болезнь напрямую связана с состоятельностью иммунной системы, поэтому чем более она ослаблена, тем в более острой форме протекает токсоплазмоз.
Основные формы:
- Скрытая – не как не проявляет себя клинически, возможно небольшое увеличение лимфатических узлов.
- Подострая – вызывает незначительное повышение температуры, появление отделяемого из носа, похудение и кратковременный понос. По своим признакам недуг часто похож на легкую простуду.
- Острая – болезнь сопровождается лихорадкой, повышенным слюноотделением и гнойными выделениями из глаз. У кошки появляется одышка и частое покашливание. На ряду с этим происходит отказ от еды и анорексия.
Иногда токсоплазма может затрагивать нервную систему, чаще всего такая тяжелая форма протекает у котят, зараженных внутриутробно. У них на фоне недуга может развиваться энцефалит, детеныши очень вялые и анорексичные. Котята постоянно спят, возможно проявление парезов или дискординации. Часто регистрируют внезапную смерть зараженного потомства.
На вскрытии отмечается поражение печени и легких.
Если токсоплазмоз поражает животного с опасной вирусной инфекцией (вирусный лейкоз кошек, вирус иммунодефицита и прочее) заболевание протекает в крайне тяжелой форме и может приводить к смерти питомца.
Диагностика
Одним из первых методов диагностики является сбор анамнеза и клинические признаки. Токсоплазмоз подозревают у тех животных, у которых повышение температуры сопровождается кашлем, поносом и увеитом.
Характерны изменения в общем анализе крови – увеличение количества нейтрофилов и эозинофилов, анемия и лимфоциты. В биохимии отмечается повышение печеночных ферментов – АЛТ и АСТ, щелочной фосфотазы и биллирубин.
Для подтверждения изменений в легких и увеличения печени используют рентгенографию и ультразвуковую диагностику.
Кошка начинает распространять ооцисты с каловыми массами через 5 дней после инвазирования и выделяют во внешнюю среду в течение 1 или 2 недель. В этот период возможно проведение сбора кала на обнаружения форм паразита. Однако есть малая доля вероятности рассмотреть цисты под микроскопом из-за маленьких размеров (порядка 10* 12 мкм).
Обязательно проводится иммуносерологический анализ крови на обнаружение специфических антител. Для этого применяют специальные экспресс тесты или сравнение титров антител иммуноглобулинов M и G.
Также можно обнаружить паразитов напрямую, собирая на исследование цереброспинальную жидкость, бронхоальвеолярную слизь и ткани лимфатических узлов.
Самый быстрый способ – ПЦР-диагностика, которая позволяет определить наличие паразитов в ликворе, крови и околоплодных водах. Часто используется для профилактических анализов.
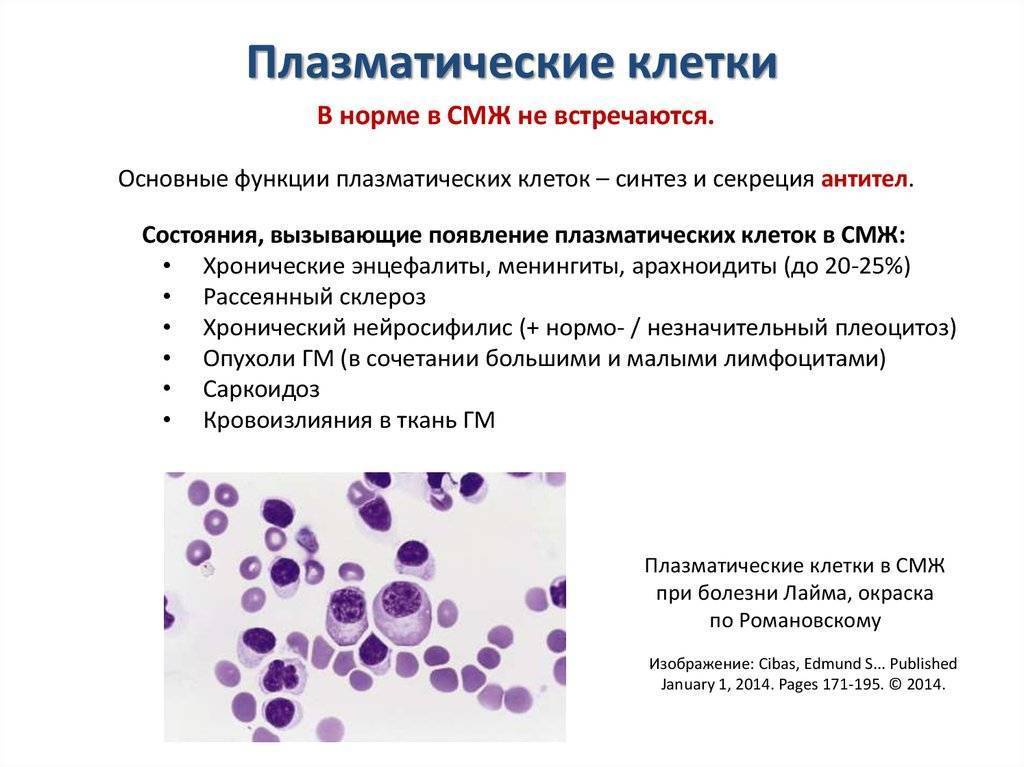
Когда наличие плазматических клеток — норма?

Плазмоциты некоторое время могут циркулировать после инфекции
У здорового взрослого человека плазмоциты не должны присутствовать в кровяном потоке. Они могут появляться в соотношении 1-2 на 1000 лейкоцитов, поэтому при диагностировании образца крови чаще всего не обнаруживаются.
После перенесённого заболевания трансформированные клетки продолжают некоторое время циркулировать в плазме. Поэтому в случае обнаружения плазмоцитов, необходимо пересдать анализ через несколько дней.
Для детей наличие небольшого процента плазматических клеток — норма. Начиная с 5-го дня жизни и до окончания периода полового созревания в крови может содержаться от 0,25 до 0,5% плазмоцитов. Процентное значение рассчитывается в соотношении к общему числу лейкоцитов.
Неинфекционные причины
Причины следующие:
- Онкологические заболевания. При поражении опухолью самих клеток крови происходит их быстрый рост и размножение, но страдает их функция. При таких причинах уровень лимфоцитов возрастает в три-шесть раз больше нормы. Поэтому у людей с риском развития болезней крови необходимо следить за уровнем лимфоцитов.
- Лимфолейкоз-раковое поражение лимфатической системы. Болезнь к которой склонны люди пожилого возраста. Чаще носит благоприятное течение. Критерием стихания процесса является снижение лимфоцитов. Кроме лимфоцитоза присутствуют другие признаки заболевания: анемия, тромбоцитопения (уменьшения тромбоцитов крови), увеличение размеров селезенки, увеличение размеров печени, увеличение размеров и болезненность лимфатических узлов, находящихся в области шеи, паховых и подмышечных областях.
- Болезни эндокринных органов. Например при гипертиреозе (болезнь щитовидной железы) возрастает уровень тиреоидных гормонов, которые стимулируют синтез лимфоцитов крови. Дополнительные симптомы гипертиреоза включают: учащенное сердцебиение, выпученные глаза, депрессия, похудение.
- Некоторые инфекционные болезни. Вирус герпеса, вызывающий инфекционный мононуклеоз, внедряется в лимфоциты и так же вызывает их рост в крови.
- Болезни иммунной системы. При которых происходит повреждение тканей организма измененными лимфоцитами (Т-киллеры). Популяция их возрастает, что повышает их уровень в крови.
- Факторы внешнего воздействия: облучение организма, способствуют росту лимфоцитов.
- Выраженный иммунный ответ. Существуют люди с особенностями иммунного ответа. При незначительном воспалительном процессе у них резко увеличиваются лимфоциты. В такой ситуации необходимо провести комплекс обследований для установки истинной причины чтобы не пропустить онкологическое заболевание.
- Беременность. Вынашивание ребенка это нагрузка на иммунную систему женщины. Генетическая половина отца ребенка провоцирует развитие иммунных реакций в материнском организме. При выраженном процессе существует риск угрозы выкидыша. Врачи ведут контроль уровня лимфоцитов у женщины на протяжении беременности, особенно в её первой половине.
В крови повышены лимфоциты.
Дополнительный круг состояний и заболеваний проявляющихся повышением лимфоцитов
- недоедание,
- болезни нервной системы-неврастения,
- эндокринная патология,
- язвенный колит,
- реакция организма на некоторые медицинские препараты.
Во время лечения лимфоциты не сразу приходят в норму, это длительный процесс. Обычно восстанавливаются нормальные показатели после полного стихания воспаления в организме.
Снижение лимфоцитов крови не менее важно, чем их повышение. Это может быть маркером различных болезней человеческого организма:
Наследственные заболевания.
Инфекционные заболевания сопровождающиеся подавлением иммунитета: сепсис, СПИД, туберкулез.
Первичные и вторичные иммунодефициты.
Воздействие химических и токсических веществ.
Гематологические заболевания: анемия.
Уровень лимфоцитов-показатель, на который надо обращать внимание при оценке клинического анализа крови. Он свидетельствует о неполадках в организме человека.
Важно серьезно относиться к своему здоровью и при малейшем недомогании обращаться к врачу
Важно серьезно относиться к своему здоровью и при малейшем недомогании обращаться к врачу
Почему при общем анализе крови у детей может быть обнаружено большое количество плазмоцитов?
Данные клетки участвуют в работе иммунитета, а значит их повышенное количество говорит о прогрессирующем или прошедшем воспалительном процессе, имеющем вирусную либо инфекционную природу. Это могут быть:
- острая гнойная инфекция (сепсис);
- бактериальные поражения такими патогенами, как стрептококк, стафилококк и кандиды;
- радиационное облучение;
- онкология;
- простудные инфекции, такие как ОРВИ, ОРЗ, грипп;
- инфекционные заболевания различного происхождения;
- туберкулез, дисбактериоз, сывороточная болезнь;
- аутоиммунные патологии;
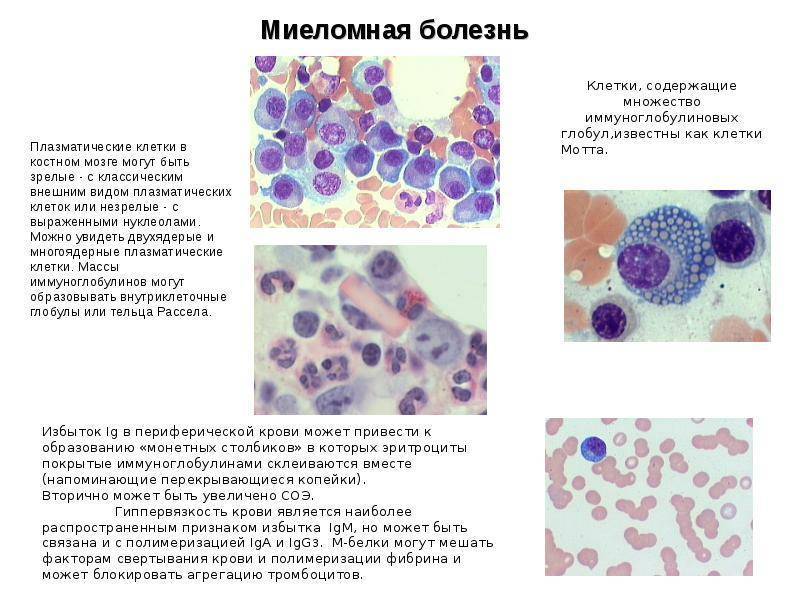
- миеломная болезнь (плазмоцитома);
- корь, инфекционный мононуклеоз, краснуха или ветряная оспа (см. также: симптомы мононуклеоза у ребенка).
После выздоровления повышенное содержание плазмоцитов в крови сохраняется несколько суток, после чего их количество приходит в норму. Ребенок недавно перенес болезнь – это и есть возможная причина подобных результатов анализов.
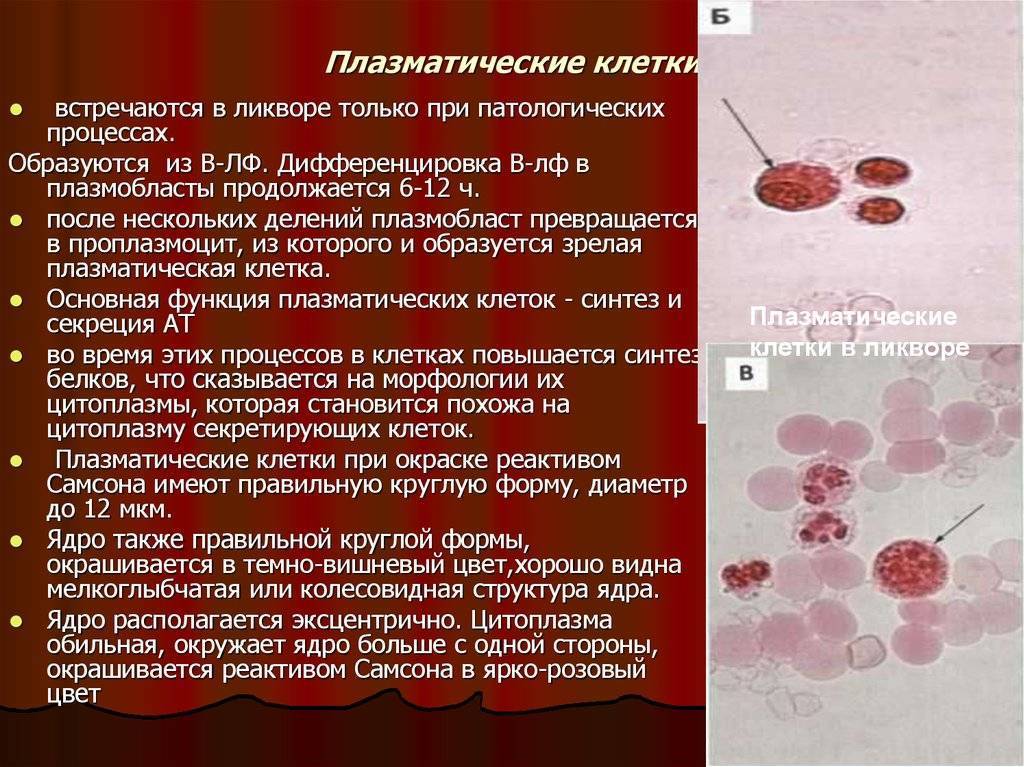
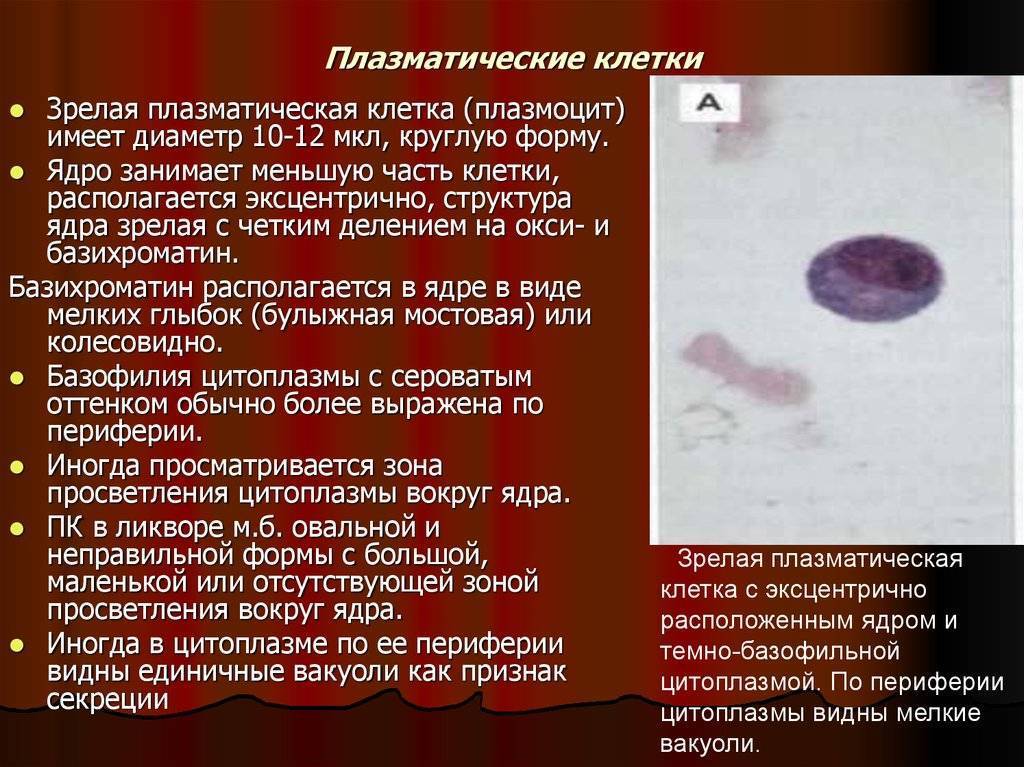
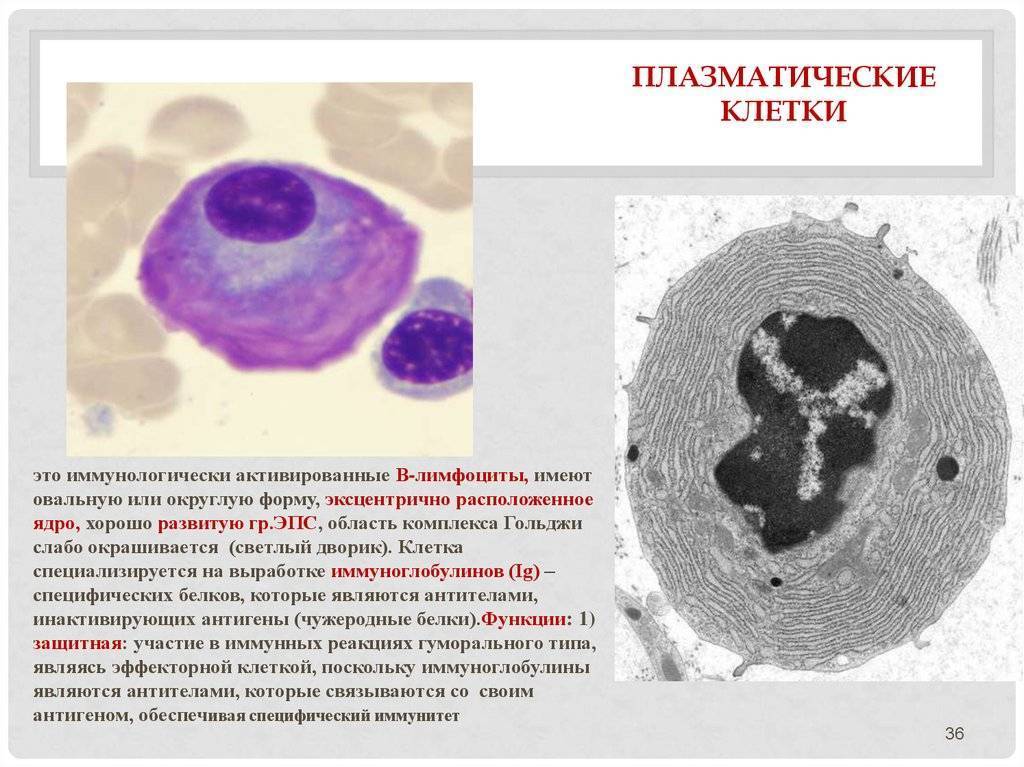
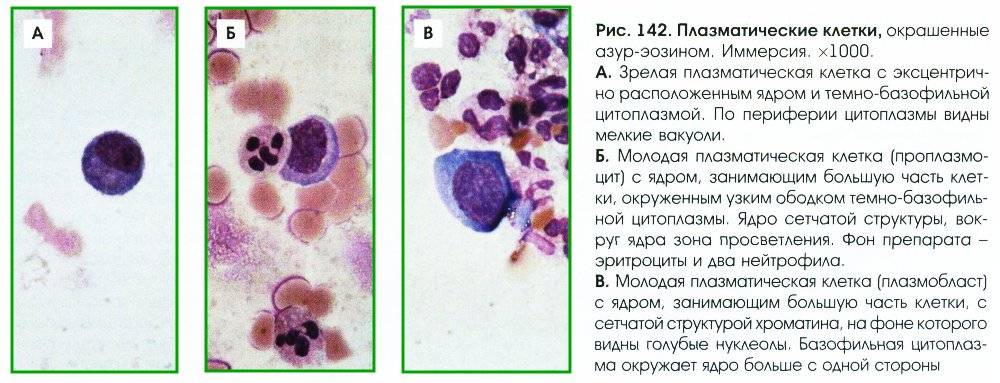
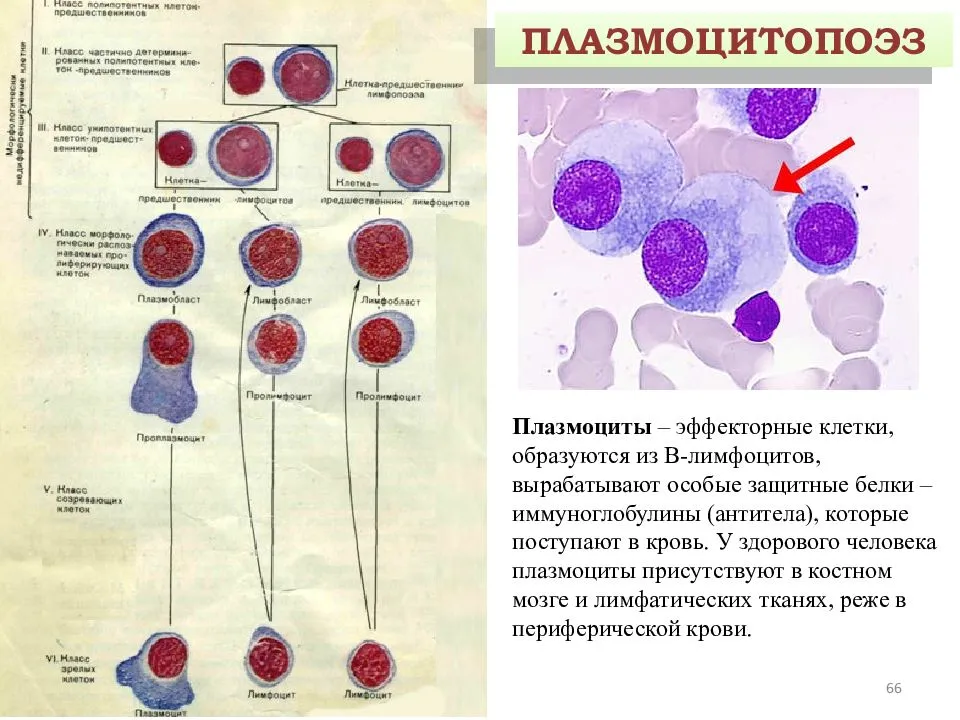
Что такое плазматические клетки?
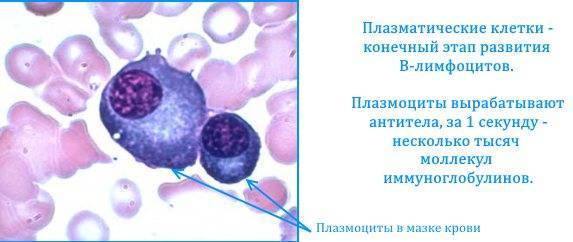
Плазмоциты, или плазматические клетки имеют овальную или округлую форму, диаметр 16–19 мкм и относятся к классу, который обеспечивает защитную функцию организма – лейкоцитам. Они образуются из лимфоцитов группы В, и основная их функция направлена на продуцирование специфических иммуноглобулинов или, попросту говоря, антител (АТ).
В-лимфоцит после получения сигнала от головного мозга о попадании в организм какого-либо антигена (АГ) оседает в лимфоузлах, а затем запускается процесс его преобразования в плазмоцит. То есть получается, что плазматическая клетка – это конечный этап формирования В-лимфоцита, который стал активным и способен продуцировать АТ, подходящие к конкретно одному-единственному антигену.
Данная разновидность лейкоцитов, как правило, концентрируется в красном костном мозге, лимфатических узлах и селезенке. Большинство плазмоцитов живут не более 3–4 дней, после чего они погибают. Но некоторые трансформируются в фазу ожидания и сохраняются в красном костном мозге до определенного времени.
Как только в организм попадают антигены аналогичного вида, данные клетки активизируются и выполняют свою основную функцию – выступают на борьбу с вредоносными агентами. Параллельно с плазмоцитами образуются и развиваются клетки иммунной памяти, которые способны сигнализировать о повторном внедрении вредоносных антигенов спустя многие месяцы и даже годы.
Для них характерен продолжительный жизненный цикл, и он может составлять от нескольких месяцев до конца жизни человека. Именно эти элементы крови обеспечивают длительный иммунитет к некоторым перенесенным на протяжении жизни инфекционным заболеваниям, предупреждая таким образом повторное развитие патологии. Тогда как жизнь плазматических клеток намного короче и длится всего несколько дней.
Интересный факт! Каждая плазматическая клетка продуцирует несколько тысяч иммуноглобулинов за одну секунду.
Общие рекомендации
Общий анализ крови, включающий и определение концентрации плазматических клеток, выполняется практически во всех случаях обращения пациентов в больницу
Особенно важно провести этот анализ при первых признаках недомогания
К ним относятся головная боль, головокружение, повышение температуры тела, ломота в суставах конечностей и прочие явные проявления попадания бактериальной или вирусной инфекции в организм. Не следует тратить время на поиск похожей симптоматики на форумах, сопоставлять свои ощущения с указанными проявлениями, так как это лишь приводит к потере драгоценного времени, которое могло бы пойти на диагностику и лечение.
Особенно опасно такое промедление для здоровья ребенка, потому как детский организм наиболее чувствителен к различным инфекциям и могут быстро развиться опасные для его жизни осложнения.
Нелишним будет очередной раз напомнить, что вовремя проведенная диагностика, верно установленная патология и правильно подобранный терапевтический курс поможет не только снизить высокие показатели плазматических клеток, но и привести состояние здоровья в норму. А общий анализ крови – быстрый и простой метод, позволяющий узнать, все ли в порядке с организмом.
Механизм появления плазматических клеток

Функция плазматических клеток — защитная
В отличие от других клеток иммунитета, плазматические не присутствуют в крови постоянно. Они содержатся преимущественно в лимфатических тканях, селезёнке и костном мозге, покидая свои убежища только в случае опасности для организма. Основной их функцией является выработка антител.
Механизм появления происходит следующим образом:
- иммунные клетки подают сигнал мозгу о том, что внедрились патогенные организмы определённого вида;
- мозг подаёт сигнал В-лимфоцитам с информацией о том, какой именно вирус либо бактерия проникла;
- В-лимфоциты перемещаются в лимфатические узлы, где перестраиваются в плазмоциты (плазматические клетки) для борьбы с конкретным возбудителем болезни;
- плазмоциты начинают выработку иммунного ответа, образуя за секунду несколько тысяч молекул белковых соединений — антител.
В процессе трансформации В-лимфоцитов часть новообразовавшихся клеток переходит в так называемые клетки памяти. Они живут десятилетиями в костном мозге, неся в себе антитела против каждой бактерии или вируса. Плазмоциты же погибают в течение несколько дней после зарождения.
Обследование больных ВИЧ-инфекцией
Диагностика заключается в регулярном отслеживании титров иммуноглобулинов G серологическими методами. Титрование иммуноглобулинов M неинформативно так как у большинства ВИЧ-позитивных уровень антител этой группы крайне вариабелен.
В прямом выявлении возбудителя путем микроскопии образцов ткани либо заражения лабораторных животных как правило необходимости нет. Диагноз достаточно точно можно установить за счет серологической диагностики и наличия специфической клиники токсоплазмоза. У ВИЧ-позитивных больных она более выражена, что значительно упрощает постановку диагноза.
Как лечат ГБН?
В лечении используются два подхода — консервативный и оперативный. К первому относят фототерапию и инфузионную терапию с внутривенными иммуноглобулинами, ко второму — заменное переливание крови. Формы лечения в зависимости от степени тяжести определяют врачи.
Конечно, фототерапия самый эффективный и безопасный метод лечения. В его основе — лечебное воздействие ультрафиолетовых лучей с определенной длиной волны, проникающих через кожу малыша и помогающих образовываться нетоксичной водорастворимой форме билирубина, которая в последствии легко выводится из организма. Как следствие, уровень билирубина в крови ребёнка падает, и организм не страдает от его токсического воздействия.
После постановки диагноза фототерапия проводится «нон-стоп». При этом ребенок теряет много жидкости, и восполняют ее как раз за счет внутривенного введения, частого прикладывания к груди и восполнения питьем.
В качестве побочных эффектов от лечения могут наблюдаться мелкоточечная сыпь и окрашивание мочи, кала и кожи в бронзовый цвет, все это не требует специального лечения, и проходят через некоторое время.
Операция заменного переливания крови проводится при тяжёлых формах гемолитической болезни новорождённых, и выполняется в условиях реанимационного отделения.
Лечение анемии у детей
Когда анемия у детей является не самостоятельным заболеванием, а симптомом другой патологии, все меры направляются на лечение первичного очага. В других же случаях первое, что должны делать родители, если у ребенка анемия, – это скорректировать его рацион. Необходимо не только сбалансированное питание, но и правильный режим приема пищи.
Детям старшего возраста рекомендуется употреблять больше говядины, печени, морепродуктов, зелени, бобовых, зеленых овощей и фруктов, овощных и фруктовых соков (свежевыжатых, а не пакетированных).
Если анемией болеет грудной младенец, находящийся на вскармливании материнским молоком, то нужно в первую очередь скорректировать рацион матери – включить в него не только богатые железом продукты, но и препараты железа, поливитаминные комплексы. Не следует затягивать с введением прикорма – мясного пюре, яичного желтка, фруктовых и овощных соков, овощей. Когда ребенок – на искусственном вскармливании, то педиатр должен назначить специальную молочную смесь с повышенным содержанием железа.
Клинические рекомендации для детей при анемии также включают дополнительный сон, достаточные прогулки на свежем воздухе, УФО, массаж, ежедневную гимнастику.
Осложнения заболевания
Если анемия у ребенка существует длительное время, то ее последствиями могут быть: выпадение волос, высокая ломкость ногтей. Тяжелая форма патологии может приводить к повышенной кровоточивости (геморрагический синдром), потерям сознания.
Причины миеломной болезни
В-лимфоцитаУ кого повышен риск развития миеломной болезни?
- Мужчины. Миеломная болезнь развивается, когда уровень мужских половых гормонов снижается с возрастом. Женщины болеют значительно реже.
- Возраст 50-70 лет. Люди младше 40 лет составляют лишь 1% больных. Это обясняется тем, что с возрастом иммунитет слабее выявляет и уничтожает раковые клетки.
- Генетическая предрасположенность. У 15% больных родственники также страдают от этой формы лейкоза. Такая особенность вызвана мутацией гена, который отвечает за созревание В-лимфоцитов.
- Ожирение нарушает обмен веществ, снижает иммунитет, что создает условия для появления злокачественных клеток.
- Радиоактивное облучение (ликвидаторы аварии на ЧАЭС, люди прошедшие лучевую терапию) и длительное воздействие токсинов (асбест, мышьяк, никотин). Эти факторы повышают вероятность мутации в процессе формирования плазмоцита. В результате он превращается в миеломную клетку, которая дает начало опухоли.
Лабораторные исследования для определения уровня плазмоцитов в крови у ребенка
Для определения этого показателя используется одна из наиболее доступных диагностических методик – общий (клинический) анализ крови. С помощью скарификатора служащий медицинского учреждения делает прокол на коже пальца руки (как правило, безымянного), затем производит забор биоматериала в тонкую стеклянную колбу.
Под микроскопом лаборант осуществляет подсчет количества всех содержащихся в собранной крови клеток, включая плазматические. Расшифровку результата анализа делает врач. Только обученный специалист может соотнести полученный результат с показателями нормы. При превышении нормы плазмоцитов принимаются меры для выяснения того, почему это произошло. Только после установления точной причины ребенку назначается курс лечения.
Сдачу крови на анализ рекомендуется проводить утром на голодный желудок. При нарушении этого условия итоговые показатели исследования могут быть искажены. Результаты процедуры, как правило, готовы на следующий день.
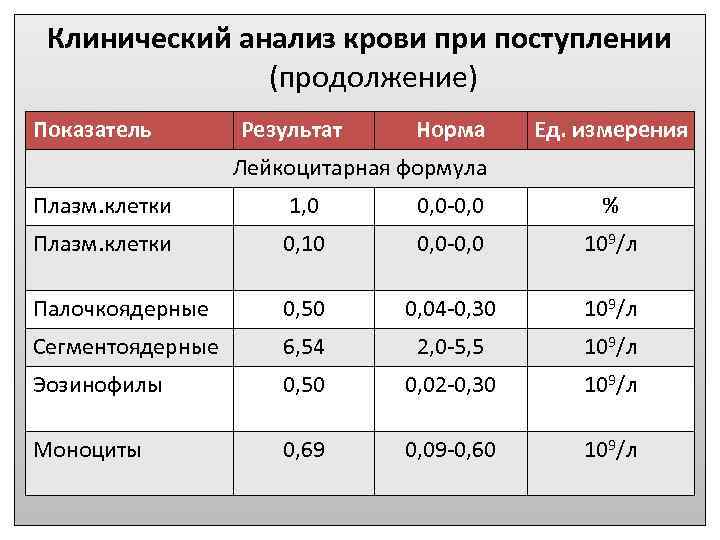
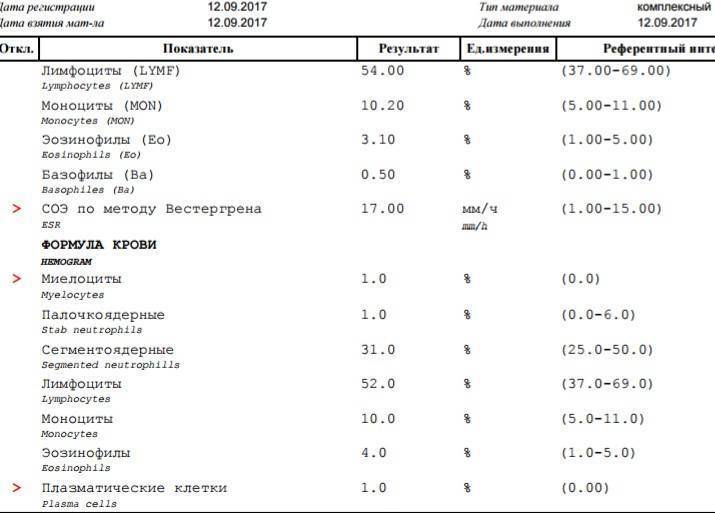
Норма количества плазматических клеток в крови у ребенка
Наличие нескольких единиц плазмоцитов в крови у ребенка считается нормой. Если на 1000 всех кровяных клеток обнаруживается не более 1-2 плазматических, поводов для беспокойства нет. Исключение составляют младенцы – нормальным считается значение в пределах 1-2% от общего числа клеток. Определенное количество плазмоцитов постоянно присутствует в селезенке, лимфатических узлах и костном мозге.
При проведении клинических исследований, во время которых отбирается не более 200 клеток, определить количественный показатель плазмоцитов в крови не представляется возможным. Для этого показан общий анализ крови.
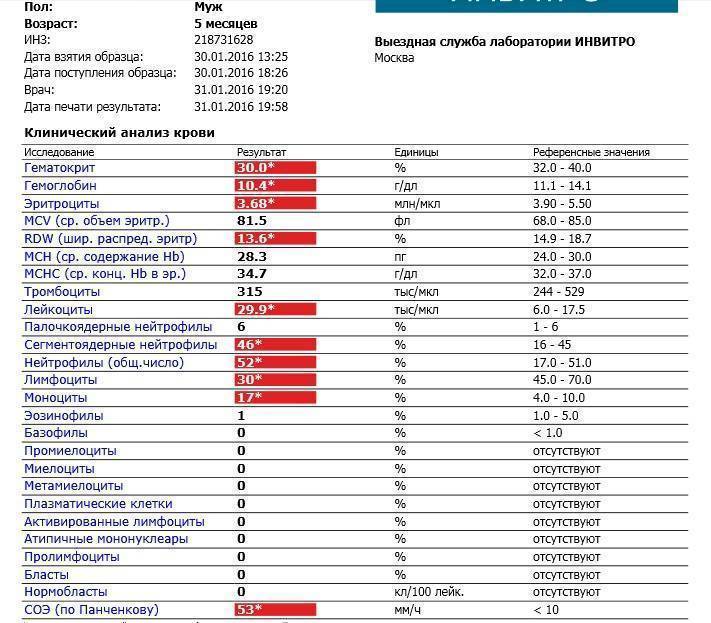
ЧИТАЕМ ТАКЖЕ: расшифровка общего анализа крови у детей: таблица
Исследование направлено только на подсчет увеличенного количества этих клеток, поскольку снижение никак не отражается на детском здоровье. Кровь берется из вены или из пальца (эта процедура дешевле и проще, поэтому используется чаще).