Способы лечения
Специфического лечения нет.
При дилатационной кардиомиопатии проводится терапия сердечной недостаточности:
- Дигоксин у малых дозах.
- Ингибиторы АПФ: каптоприл (подросткам – эналаприл).
- Мочегонные: фуросемид.
- При тяжелой сердечной недостаточности в отделении интенсивной терапии применяют допамин и добутамин, стероидные противовоспалительные, оксигенотерапия за показаниями. Лечение аритмий за протоколами.
- При нарушении микроциркуляции и склонности к тромбообразованию: гепарин подкожно или внутривенно, непрямые антикоагулянты (варфарин, ривароксабан, дабигатран).
- Кардиопротекторы: панангин, милдронат, кардонат.
При гипертрофической кардиопатии:
Сердечные гликозиды и другие кардиотоники противопоказаны.
- Ограничиваются физические нагрузки (особенно если это подросток).
- Применяются бета-адреноблокаторы: пропранолол. Иногда антагонисты кальция: верапамил.
- Профилактика инфекционного эндокардита: антибиотики.
- При сердечной недостаточности: ингибиторы АПФ, диуретики.
- Противоаритмические при необходимости.
- При неэффективности консервативной терапии – кардиохирургическое лечение.
При рестриктивной кардиомиопатии:
- Сердечные гликозиды и другие кардиотоники противопоказаны.
- Спорт запрещен. Физические нагрузки ограничиваются (особенно детям).
- Антагонисты кальция: верапамил, дилтиазем.
- Антиаритмики: амиодарон.
- Лечение сердечной недостаточности.
ГИПЕРЭОЗИНОФИЛЬНЫЙ СИНДРОМ
Имеет две формы: эндомиокардиальный фиброз и эндокардит Леффлера. Общим является патологическая эозинофилия в крови и эндокарде, которая вызывает рестриктивную кардиомиопатию с фиброзным утолщением эндокарда в области верхушки и подклапанных структур, вызывая нарушение наполнения желудочка. Причина гиперэозинофилии не установлена, может быть связана с паразитарными и протозойными инфекциями, малигнизацией (лейкемия) или аллергическими, или аутоиммунными реакциями.
Ранее считалось, что это различные формы одного заболевания, которые возникают вследствие повреждения тканей из-за токсического эффекта эозинофилов и имеют сходные патологические изменения при продвинутых стадиях. Однако существуют важные различия.
Возможные осложнения

Кардиопатия влияет на электропроводимость импульсов в сердце. Если не соблюдать рекомендации специалистов, возможны неблагоприятные для здоровья последствия:
- аритмия, развивающаяся в 10% случаев и требующая лечения препаратами или установки кардиостимулятора;
- инфекция клапанов, стенок сердца и сосудов – эндокардит;
- перикардит;
- отек легких;
- тромбообразование;
- сердечная недостаточность в хронической форме (появляется на поздних стадиях кардиопатии);
- внезапная смерть (у детей — редкое явление) (рекомендуем прочитать: до какого возраста у младенцев развивается синдром внезапной смерти?).
Функциональная кардиопатия
При провисании митрального клапана и обилии сухожильных нитей врач ставит диагноз функциональная кардиопатия. Подобные нарушения в строении сокращенно называются МАРС (малыми аномалиями развития сердца). Они способствуют возникновению приступов аритмии при физической активности. Если ребенок будет продолжать перенапрягаться (на физкультуре, при игре с друзьями, занимаясь на секции), то со временем начнет развиваться сердечная недостаточность.
Составление схемы лечения кардиологом потребуется при наличии у ребенка стойкой аритмии и проявлений митральной регургитации (обратного оттока крови). В качестве средств лечения врачом будут назначены медикаменты на основе магния и антиаритмические препараты
Не менее важно составить график дня, чтобы убрать нагружающие сердце мероприятия
При выявлении функциональной кардиопатии, независимо от ее тяжести, родители должны оградить своего ребенка от физических и умственных перегрузок и соблюдать все рекомендации кардиолога. Самостоятельно использовать препараты для коррекции ритма сердца, а также увеличивать или уменьшать указанные в схеме лечения дозировки недопустимо. Сердечная мышца ребенка еще не до конца не окрепла, а наличие патологических изменений в структуре миокарда лишь усугубляет ситуацию, поэтому только врач может назначать курс терапии и изменять его.
Для насыщения сердца полезными веществами потребуется изменить рацион питания ребенка. Из него желательно убрать сладости, фаст-фуд и другую вредную пищу в пользу овощей и фруктов, богатых витаминами и микроэлементами.
Online-консультации врачей
| Консультация детского психолога |
| Консультация невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация инфекциониста |
| Консультация гастроэнтеролога детского |
| Консультация семейного доктора |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация стоматолога |
| Консультация сурдолога (аудиолога) |
| Консультация пластического хирурга |
| Консультация нейрохирурга |
| Консультация проктолога |
| Консультация эндоскописта |
| Консультация психиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Классификация и симптомы детской кардиопатии
Врожденная и приобретенная
Врожденную кардиопатию могут выявить на первых месяцах жизни малыша, но чаще у ребенка отсутствуют жалобы вплоть до 6-7 лет. Иногда во время подвижных игр он может уставать быстрее сверстников, делать остановки для отдыха.
Приобретенная аномалия диагностируется в 9-12, иногда — в 15-16 лет. Она может быть связана с повышенной физической активностью подростка, гормональной перестройкой и различными болезнями, перенесенными в детстве.
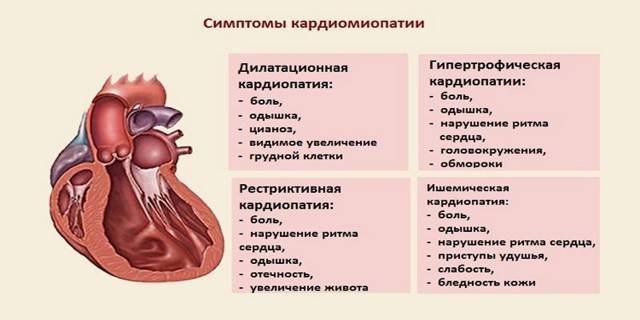
Ребенок может жаловаться на боли в груди, появление одышки при незначительной физической активности. Отмечаются учащенный сердечный ритм и лишний вес.
Функциональная и диспластическая
Функциональная кардиопатия у детей возникает из-за физических перегрузок (неправильно выстроенные уроки физкультуры, профессиональный спорт). Миокард пытается быстро адаптироваться к новому режиму работы, в кровь поступает меньше кислорода. При функциональном типе патологии отмечаются такие симптомы:
- усталость и слабость;
- одышка даже при стандартной скорости ходьбы;
- плохая выносливость;
- приступы тахикардии, проявляющиеся бледностью или синюшностью кожи;
- сильное потоотделение, отеки.
Диспластическая форма недуга возникает как самостоятельная патология и не является следствием сбоев в работе организма или других заболеваний. Она характеризуется замещением отдельного участка сердечной мышцы соединительной тканью, из-за чего электроимпульсы проходят недостаточно быстро. Диспластическая кардиопатия у детей проявляется:
- бледностью кожи;
- нехваткой кислорода;
- нарушением ритма сердца;
- головокружениями;
- обмороками;
- сильной потливостью.
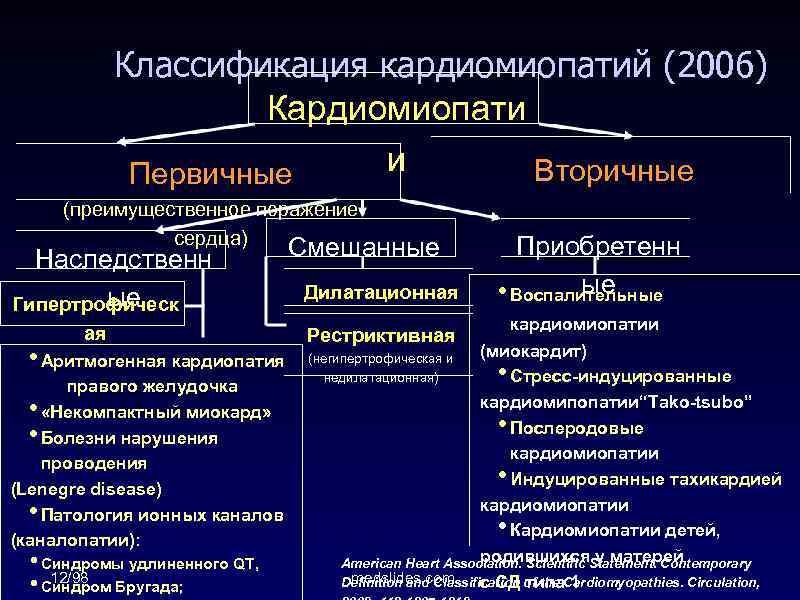
Первичная и вторичная
Первичную кардиопатию от вторичной часто отличить тяжело – определение того или иного типа осуществляется после детального и всестороннего обследования ребенка. Различаются причины их возникновения:
- первичная чаще всего является следствием врожденного заболевания и проявляется в первые годы жизни;
- вторичная кардиопатия у детей – это болезнь, развивающаяся как следствие какого-либо недуга (сахарного диабета, астмы, ВИЧ, рака, затяжной простуды и т.д.).
Вторичную форму патологии заподозрить проще, т.к. при ее развитии ребенок уже находится под наблюдением педиатра и проходит лечение основного заболевания. Симптомы разнообразны и у большинства детей не говорят о проблемах с сердцем, а зависят от первичной болезни. При появлении подозрений на изменения миокарда малыш направляется к кардиологу.
Общие сведения
Функциональная кардиопатия у взрослых и детей – группа невоспалительных заболеваний сердца, которые спровоцированы нарушением клеточного метаболизма или связаны с врожденными отклонениями развития. Код по МКБ – Q20.
Выделяют органическую и функциональную группу заболевания. Последняя описывает состояние, когда дисфункции миокарда и клапанного аппарата еще не наблюдается. Отличается он от видимой патологии отсутствием анатомических изменений.
Такой процесс временный и изменения происходят на микроскопическом уровне. Через определенный промежуток времени, когда компенсаторные механизмы истощаются, наблюдаются нарушения в работе миокарда и строении. Функциональный уровень постепенно переходит в органический. До 95% подобных нарушений требует не только консервативного лечения, но и хирургического.
В большинстве случаев аномалию развития сердца обнаруживают в детстве у малышей 2-3 лет жизни. Диагноз пугает всех родителей, когда болеет ребенок. Это объясняется недостаточным уровнем осведомленности.
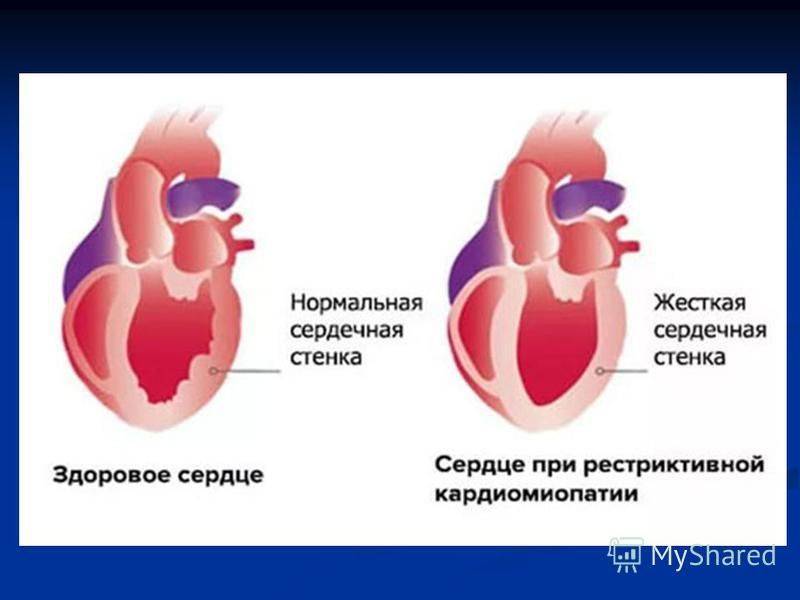
Патологическая анатомия
Размеры сердца небольшие, масса его составляет от 170 до 500 г. Характерно прогрессирующее утолщение (может достигать 1 см) пристеночного эндокарда, очень плотного на ощупь, состоящего из фиброзной ткани. Фиброз локализуется преимущественно в эндокарде верхушек обоих желудочков, задней стенки ЛЖ и задней створки митрального клапана, фиброз также может захватывать сосочковые мышцы и хорды, что приводит к нарушению функции клапанного аппарата и формированию порока сердца. В предсердиях и желудочках выявляют пристеночные тромбы. Перикард не изменен.
В развитии рестриктивной кардиомиопатии выделяют три морфологические стадии:
- некротическую — длится около 5 нед, характеризуется гиперэозинофилией, массивной дегенерацией и гибелью эозинофильных гранулоцитов, выраженной инфильтрацией эндокарда дегранулированными эозинофильными гранулоцитами, наличием миокардита в сочетании с артериитом;
- тромботическую — длится до 10 мес, характеризуется пристеночным внутриполостным тромбообразованием и нарушениями микроциркуляции в коронарном русле, обратным развитием инфильтрации миокарда и утолщением эндокарда;
- стадию фиброза — длится годами, характеризуется наряду с поражением париетального эндокарда поражением сосочковых мышц и клапанного аппарата, возникновением митральной и трикуспидальной недостаточности.
Фиброз может быть значительно выражен во внутренних слоях миокарда с последующим развитием гипертрофии и дилатации сердца, может носить очаговый или диффузный характер.
Характерна гистологическая картина: выявляются слои утолщенного эндокарда, под тромбами отмечаются слои коллагеновой ткани, под которой размещается грануляционная ткань с большим количеством кровеносных сосудов и воспалительной инфильтрацией, преимущественно эозинофильной. В эндокарде и миокарде могут быть очаги некроза, позднее — склеротическое утолщение эндокарда. Волокна миокарда ориентированы нормально, иногда гипертрофированы.
При инфильтративных заболеваниях происходит накопление амилоида (амилоидоз), гранулемы (саркоидоз), железа, преимущественно в саркоплазматическом ретикулуме (гемохроматоз) или гликогена в миокарде или интерстиции.
Особенности лечения
Для этого необходим аппарат АИТ, которым обычно лечат детей в возрасте 10-14 лет. Поскольку в последние годы все больше людей слишком чувствительны к некоторым видам лекарственных препаратов, специалисты разрабатывают новые, немедикаментозные средства.
Вся терапия полностью зависит от формы патологии. Функциональная кардиопатия лечится физиотерапевтически.
Для этого используется специальный аппарат, который при помощи интерференционных токов действует на организм. По своему принципу данная процедура является в большей степени профилактической, чем лечебной.
По механизму действия она такая же, как подобные процедуры, которые проводят в санаториях. Происходит улучшение всех обменных процессов, в том числе и кровообращения.
Снижаются некоторые болевые ощущения.
При лечении крайне важно, чтобы пациентом соблюдался правильный образ жизни и распорядок дня. Необходимы регулярные прогулки и сбалансированное питание
Все инфекционные заболевания, включая банальную простуду, нужно своевременно лечить. Любое проявление и симптом, похожий на признак сердечной патологии нельзя игнорировать ни в коем случае.
Во время диагностированное заболевание и начатое лечение всегда имеет высокий шанс на благоприятный исход. Практически любая кардиопатия в детском возрасте имеет очень высокую вероятность полного излечения.
К своевременному лечению родителей должен стимулировать тот факт, что кардиопатия продолжает оставаться главной причиной пересадки сердца у детей.
Лечение включает в себя:
- Здоровое питание и физическая активность. Продукты должны содержать полноценный белок и минимум трансжиров – постное мясо, домашняя птица без кожи, рыба, бобы, обезжиренное молоко и молочные продукты. Ограничение употребления соли и сахаросодержащих продуктов.
- Лечение основных установленных заболеваний , таких как диабет и высокое кровяное давление.
- Медикаментозная терапия. При необходимости назначают препараты снижающие кровяное давление, регулирующие сердечный ритм, предотвращающие аритмию. Следующая группа медикаментов направлена на регуляцию баланса электролитов, которые помогают тканям и мышцам работать правильно. Также при необходимости борются с образованием тромбов при дилатационной кардиопатии.
- Хирургическое вмешательство. Во время операции доктор может устанавливать кардиостимулятор, который будет заставлять сердце сокращаться в нормальном ритме. Также возможно частичное удаление гипертрофированной межжелудочковой перегородки, которая выпирает в правый желудочек, замена митрального клапана, устранение обструкции.
Симптоматика и особенности
Выделяют приобретенный вариант патологии и врожденный. Первый наиболее распространен. Особенности заболевания заключаются в появлении симптомов и прогрессировании проявлений при потере эластичности мышечной ткани. У грудничка, как и у взрослого человека, возникают следующие характерные признаки:
- Одышка. Дети не могут объяснить, что им не хватает воздуха. Состояние оценивается по внешнему виду и поведению. В легкой степени появляется беспокойство, кожа незначительно покрывается потом. При прогрессировании симптома становятся синими мочки ушей, кончик носа, пальцы и губы.
 Такой признак наблюдается из-за недостаточного притока кислорода к тканям. Более тяжелый процесс приводит к участию в акте дыхания вспомогательной мускулатуры. У ребенка западают на вдохе надключичные и подключичные ямки, межреберные промежутки. У детей первых месяцев жизни наблюдается симптом парусения. При совершении дыхательных движений щеки втягиваются и надуваются, в зависимости от вдыхания и выдыхания.
Такой признак наблюдается из-за недостаточного притока кислорода к тканям. Более тяжелый процесс приводит к участию в акте дыхания вспомогательной мускулатуры. У ребенка западают на вдохе надключичные и подключичные ямки, межреберные промежутки. У детей первых месяцев жизни наблюдается симптом парусения. При совершении дыхательных движений щеки втягиваются и надуваются, в зависимости от вдыхания и выдыхания.
Взрослые люди начинают отмечать появление одышки только после выполнения интенсивной физической нагрузки. Постепенно она
беспокоит в обычных условиях – ежедневная ходьба, подъем по лестнице на несколько этажей. При тяжелой степени течения диспластической кардиопатии, нарушение функции сердечной мышцы заканчивается одышкой и в покое.
- Кашель без отделения мокроты, который самостоятельно появляется и исчезает.
- Отеки на ногах.
- Быстрая утомляемость при незначительной физической нагрузке, которая не исчезает после отдыха.
- Боли в сердце различной выраженности и характера.
Симптомы кардиомиопатии могут самопроизвольно исчезать. У малышей они выражены в меньшей степени, по сравнению с взрослыми людьми. В начальной стадии развития заболевание длительное время практически никак себя не проявляет. В этом периоде обнаруживается случайно, при проведении плановых обследований.
Вторичный тип
Первопричинами вторичного типа кардиомиопатии кроме алкогольной зависимости могут быть:
- Дисгормональное нарушение под влиянием гипертиреоза, а также гипотиреоза;
- Диабетические нарушения (дисметаболические) — вызваны недостатком в организме гормона инсулин, что приводит к высокому индексу в составе крови глюкозы. Повышенная глюкоза способна вызвать токсическое воздействие на клетки миокарда с последующим их разрушением. Продукт распада глюкозы — кетоновые тела, также пагубно влияют на состояние миокарда;
- Инфекционное влияние на миокард — при постинфекционной форме ангины происходит раздражение в районе миндалин, и они передают патологические импульсы на центры ЦНС (центральной нервной системы). Вследствие этого нарушается регуляция в процессе метаболизма и его активности, происходит увеличение энергетических затрат, а также увеличивается забор кислорода на метаболизм, развивается гипоксия, что приводит к патологиям миокарда;
- Вегетативно-дизовариальное нарушение (климактерическое) — это патология, которая происходит в момент климактерического синдрома и развитие проявляется в период менопаузы. Происходит данная патология под воздействием изменения гормонального фона, затихания функциональности женских половых гормонов и яичников. Симптоматика напоминает функциональную форму кардиопатии в детском организме. При данном типе кардиомиопатии не происходит развитие сердечной недостаточности.
Терапия вторичной группы заболеваний происходит с терапией первопричины патологии, а также прием медикаментов:
- Диуретические препараты;
- Бета — адреноблокаторы;
- Вазодилататоры периферического характера;
- Сердечные гликозиды (Дигоксин);
- Применение целебных растений и трав, а также настои кардиологических сборов;
- Реконструкция повреждённых клапанов, посредством оперативного вмешательства.
Кардиопатия у детей
С каждым годом врачи все чаще и чаще диагностируют у своих пациентов заболевания, поражающие сердечно-сосудистую систему. С течением времени постепенно увеличивается и количество таких патологий у подростков и детей. Основная масса отклонений от нормального развития приходится на долю кардиопатий. Данная патология подразумевает совокупность заболеваний, связанных с нарушением развития миокарда.
В переводе с греческого языка понятие «кардиопатия» дословно можно перевести как «нарушение сердца». Поэтому нередко любую сердечную патологию медики относят к этому понятию. Однако, все же принято кардиопатией называть ряд детских отклонений, имеющих определенную классификацию. Каждое изменение развития миокарда имеет свои характерные особенности.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация иммунолога |
| Консультация онколога |
| Консультация генетика |
| Консультация эндоскописта |
| Консультация невролога |
| Консультация гастроэнтеролога детского |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация неонатолога |
| Консультация пластического хирурга |
| Консультация дерматолога |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Классификация
Зная, что такое функциональная кардиопатия, за ребенком рекомендуется установить наблюдение. Для постановки точного диагноза, изменения распределены по группам в соответствии с классификацией следующим образом:
- Пролапс митрального клапана.
- Дополнительные одна или несколько сосочковых мышц.
- Неправильное их расположение.
- Большая подвижность хорд в полостях сердца за счет увеличения длины.
- Раздвоение сосочковых мышц.
- Прикрепление хорд снаружи передней или задней створок.
- Расширение кольца в месте прикрепления трикуспидального клапана.
- Смещение перегородочной створки.
- Увеличение или уменьшение просвета аорты.
- Изменение количество створок трикуспидального клапана у ребенка или взрослого человека.
- Пролапс клапана в нижней полой вене.
- Аневризма различного размера расположенная в межжелудочковой или межпредсердной перегородке.
- Незаращение овального окна.
Если в подростковом возрасте перечисленные функциональные изменения не исчезают, то патологию называют соединительнотканной дисплазией.
Диагностические методы
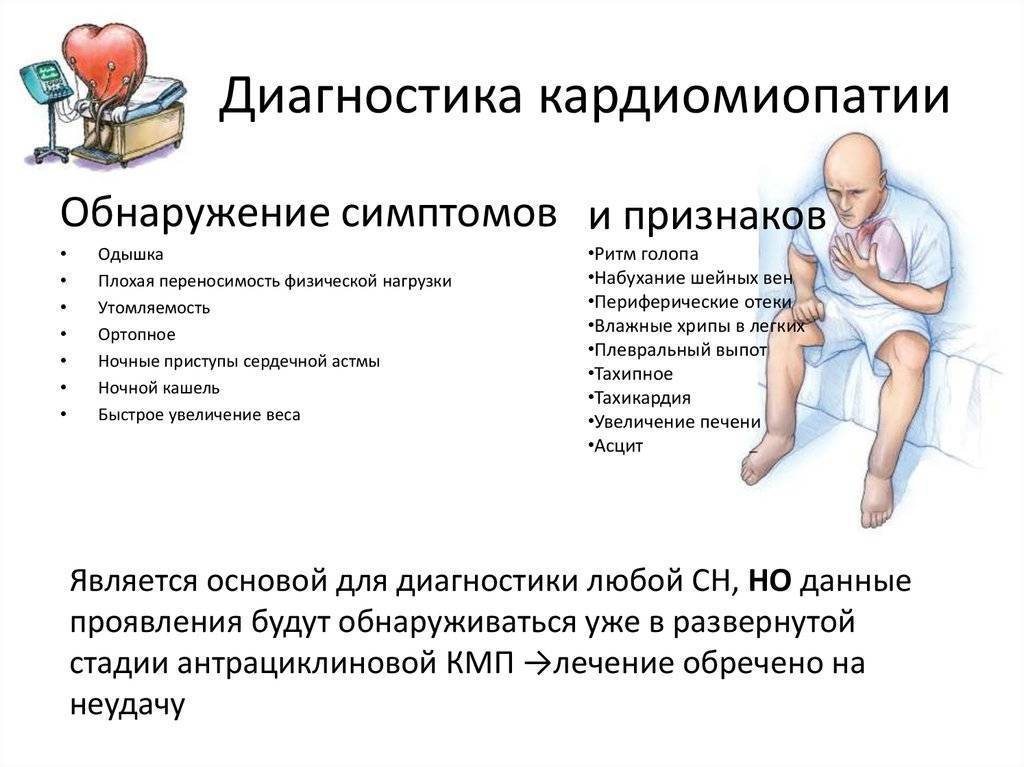
У грудничка выявить патологию можно по характерной симптоматике или с использованием инструментальных методов обследования. У детей постарше наличие проблемы можно заподозрить по их поведению во время игр или занятий спортом – они быстро устают, появляется одышка.
Кардиолог проводит опрос родителей и малыша, если у него есть жалобы, и предлагает пройти обследование, которое включает:
- УЗИ сердечной мышцы;
- эхокардиографию;
- электрокардиографию;
- общий анализ крови;
- компьютерную томографию;
- рентген для определения расширения желудочка;
- генетический анализ (в редких случаях).
Факторы развития
Особое место занимает стойкое увеличение артериального давления
При ФКП придают важное значение придают цифрам более 140/90 мм.рт.ст. Если причиной таких проявлений является не сердечная патология, то возможно развитие других форм
Чаще появляются признаки гипертрофической кардиомиопатии или дилатационной.
При значительном увеличении давления, нагрузка на миокард и сосуды повышается. Стенки теряют прежнюю эластичность, и со временем процесс циркуляции крови становится сложным.
Все клетки сердца богаты различными белками. При наличии дефекта в любом из них изменяется работа мышечных стенок. Если при обследовании не удается установить тонную причину симптомов, то склоняются к генетической предрасположенности к кардиомиопатии.
При дефиците кислорода в тканях постепенно развивается ишемия. У большинства пациентов нарушение возникает при патологии артерий сердца. Люди старшего возраста имеют склонность к атеросклерозу. Просвет сосудистых стенок сужается за счет отложения холестерина.
Патология становится предрасполагающим фактором для развития функциональной кардиопатии. Важен возраст более 50 лет, курение, ожирение, сахарный диабет, высокое артериальное давление.
Патология появляется не только у малышей и людей старшего возраста. Беременные, находясь в третьем периоде, или в первые месяцы после родов рискуют заболеть тоже. Это связано с гормональными перестройками и временным изменением гемодинамики.
В норме у женщин повышается объем циркулирующей крови. Дополнительно на организм действует стресс, артериальное давление. При появлении новорожденного ребенка возникает вторичная кардиопатия. Они относятся к обратимым. Своевременное лечение заболеваний, на фоне которых появились симптомы, приводит к восстановлению здоровья.
Особенности у новорожденных
У новорожденных данная патология нередко наблюдается после перенесения гипоксии, причем не имеет значения, внутриутробной или перинатальной. Обусловлено нарушением вегетативной регуляции сердечной деятельности и энергообменных процессов, что приводит к дисфункциям в работе миокарда.
Подобные дефекты в той или иной степени по разным данным встречаются у 40 — 70% новорожденных, испытывавших гипоксию. Причем их тяжесть зависит от того, наблюдалось ли продолжение состояния уже после рождения, и в некоторых случаях требуется специфическое лечение. Такая кардиопатия сохраняется примерно у трети детей, обычно в виде незначительных аномалий, на протяжении от месяца до 3 лет.
Прогноз
При развитии диспластической кардиопатии прогноз чаще неблагоприятный. Это связано с появлением сложностей при установлении диагноза. У большинства пациентов на ранней стадии обнаружить заболевание практически невозможно. Некоторые больные не предъявляют жалоб в течение всего периода прогрессирования кардиопатии (бессимптомная форма). Установление диагноза у них возможно только после присоединения осложнений.
К моменту выявления патологии, в большинстве случаев длительно протекает сердечно-сосудистая недостаточность. После подтверждения диагноза выживаемость таких пациентов в 30% случаев не превышает 5 лет. Если удалось добиться пересадки сердца, то показатель увеличивается до 10 лет.
В детском и взрослом возрасте при раннем установлении диагноза удается стабилизировать состояние и добиться отсутствия проявлений патологии. Для поддержания качества жизни все пациенты должны наблюдаться у кардиолога, самостоятельно контролировать свое самочувствие и принимать постоянно препараты по назначенной схеме.
Лечение
Терапия для большинства пациентов не разработана, в основном симптоматическая. Для некоторых форм рестриктивной кардиомиопатии (амилоидоз, гемохроматоз) существует специфическая терапия. В ранних стадиях заболевания назначают ГКС. В более поздних стадиях лечение в основном сводится к устранению симптомов застойной СН, которая является ведущим проявлением рестриктивной кардиомиопатии
Диуретики уменьшают симптомы застоя, однако их назначают с осторожностью из-за способности снижать преднагрузку, с помощью которой ригидные желудочки поддерживают сердечный выброс. Обычно лечение начинают с тиазидных диуретиков 1–2 раза в неделю, затем применяют петлевые диуретики
Ингибиторы АПФ могут улучшать функцию ЛЖ. Вазодилататоры, снижающие постнагрузку, могут вызвать артериальную гипотензию и их обычно не применяют.
Симптомы ишемии являются предвестниками внезапной смерти, необходимо применение блокаторов β-адренорецепторов.
Сердечные гликозиды помогают при наличии фибрилляции предсердий снизить ЧСС и удлинить диастолическое наполнение. Препараты наперстянки помогают несколько уменьшить нарушения гемодинамики, однако при отсутствии дилатации и сохраненной систолической функции ЛЖ при синусовом ритме применение сердечных гликозидов не оправдано.
β1-адреномиметики и ингибиторы ФДЭ увеличивают инотропную функцию сердца и улучшают его диастолическую функцию, однако препараты не рекомендуется применять длительно (повышают смертность), их назначают лишь в тяжелых случаях для краткосрочного лечения.
В некоторых случаях, если значительно выражена компенсаторная гипертрофия миокарда, могут быть применены блокаторы кальциевых каналов.
Для лечения тромбоэмболических осложнений используют непрямые антикоагулянты.
Единственным радикальным методом лечения рестриктивной кардиомиопатии является трансплантация сердца. Иногда эффективна резекция эндокарда с протезированием или пластикой митрального и трехстворчатого клапанов, однако это сопряжено с высокой летальностью (15–25%).
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью. Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии. Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
Этот же возраст у детей совпадает с появлением приобретенной кардиопатии. Вторая волна жалоб на боли в сердце обычно наступает ближе к 15 годам, когда подросток вступает в пубертатный период.
Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
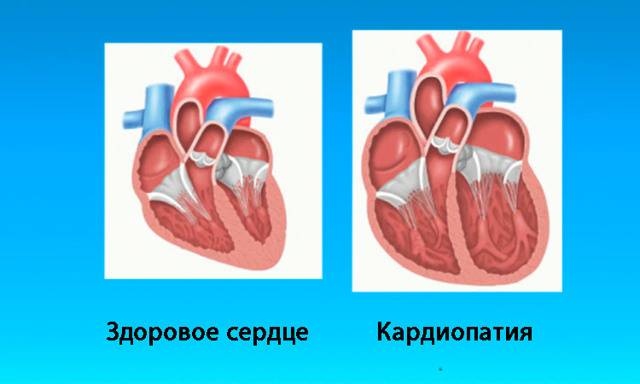
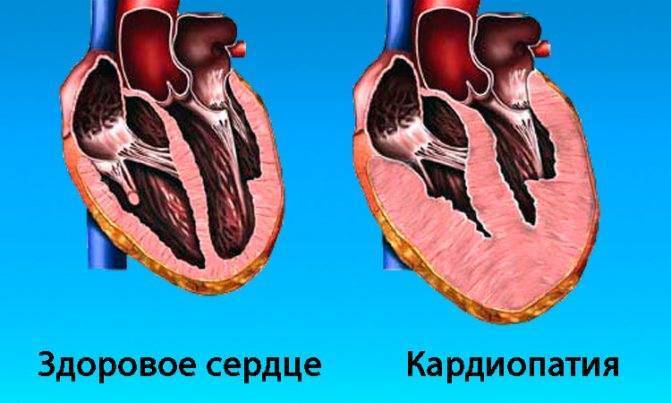
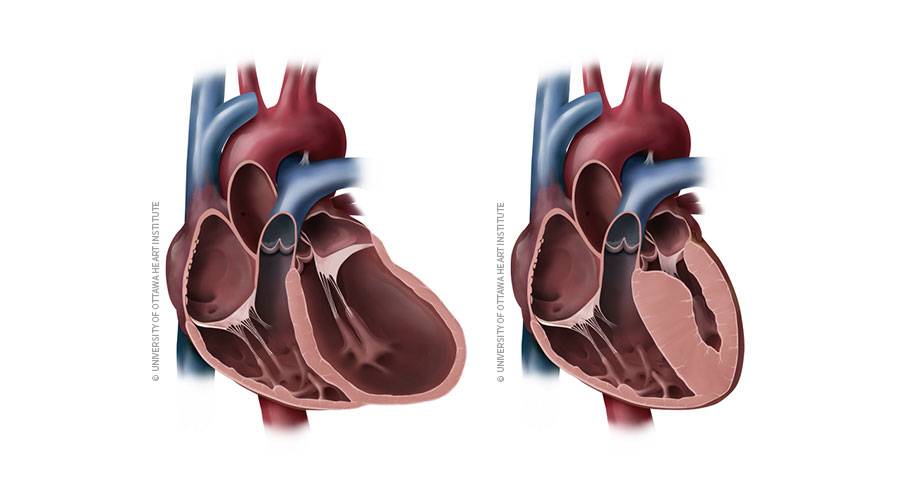
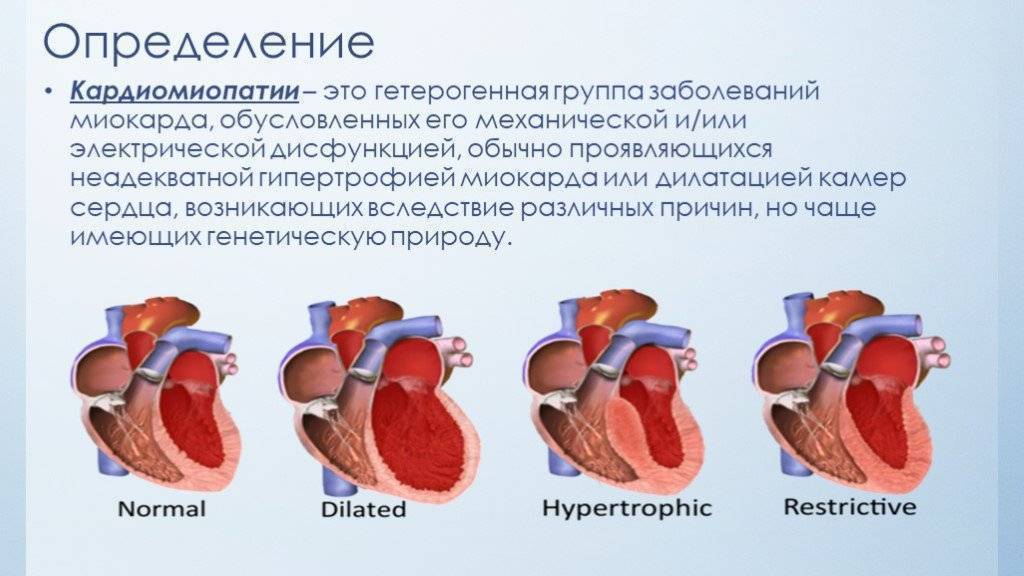
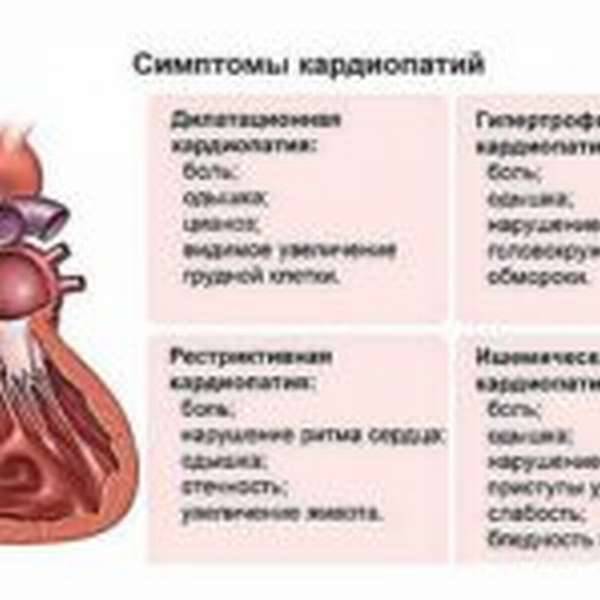
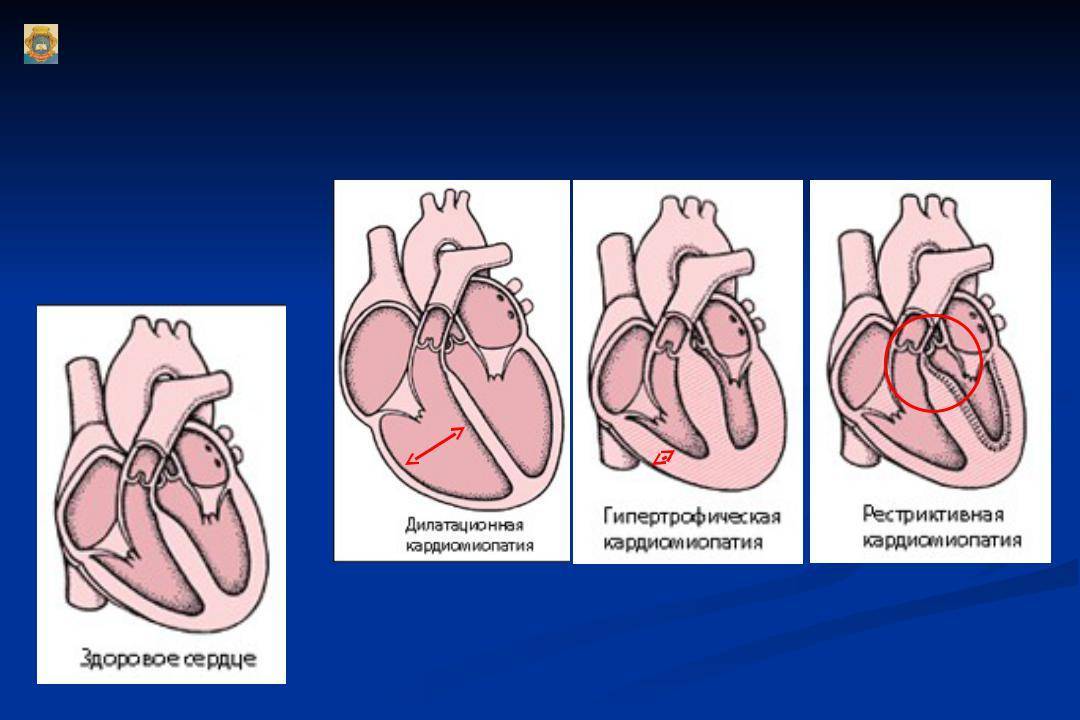
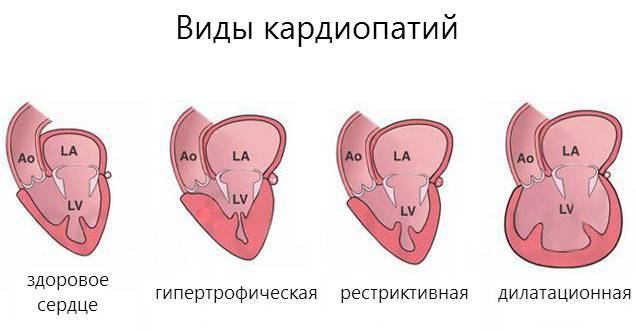
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка. Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено. Хотя в большинстве случаев дилатационную кардиопатию относят к приобретенным заболеваниям, не исключается вероятность врожденного порока.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Последствия патологии
 Если не соблюдать врачебные рекомендации и не выполнять назначения в полном объеме, могут возникнуть последствия, крайне неблагоприятные для здоровья. К ним относят:
Если не соблюдать врачебные рекомендации и не выполнять назначения в полном объеме, могут возникнуть последствия, крайне неблагоприятные для здоровья. К ним относят:
- артериальную гипертонию;
- стенокардию;
- прогрессирующую сердечную недостаточность;
- отек легочной ткани;
- перикардит;
- тромбообразование в сосудах всего организма.
Ухудшает прогноз для жизни несвоевременное обращение за помощью. Раннее проведение диагностики и выявление заболевания позволяет легче справляться с проблемой.
Диспластическая кардиопатия не относится к часто встречающимся заболевания
По этой причине важно проходить плановые обследования, особенно в детском возрасте. Для такого этапа развития патологии она наиболее характерна
При появлении описанных выше признаков болезни, необходимо обратиться к врачу для осмотра и инструментальных исследований. Это позволит исключить диспластическую кардиопатию у ребенка и найти точную причину неприятных симптомов.