Виды мигрени и характерные симптомы болезни
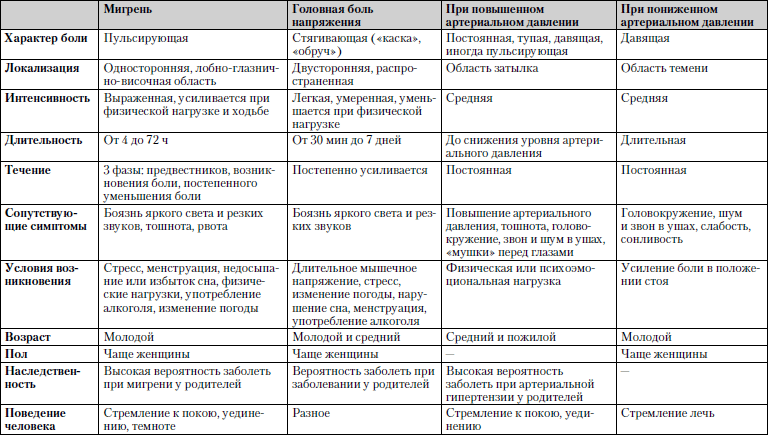
Мигрень – хроническая неврологическая патология, которая характеризуется головными болями высокой интенсивности (см. также: что можно дать ребенку до 5 лет от головной боли?). Как правило, они локализуются с одной стороны головы, но у детей возможны зеркальные боли. Выделяют две основные формы заболевания: мигрень с аурой и без. Некоторые специалисты выделяют еще и редкие типы болезни. Разберем все виды и симптоматику этого состояния:
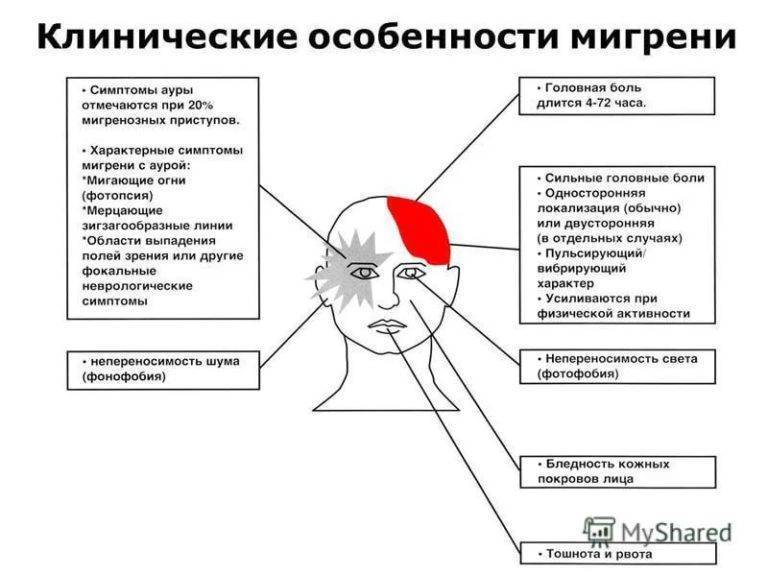
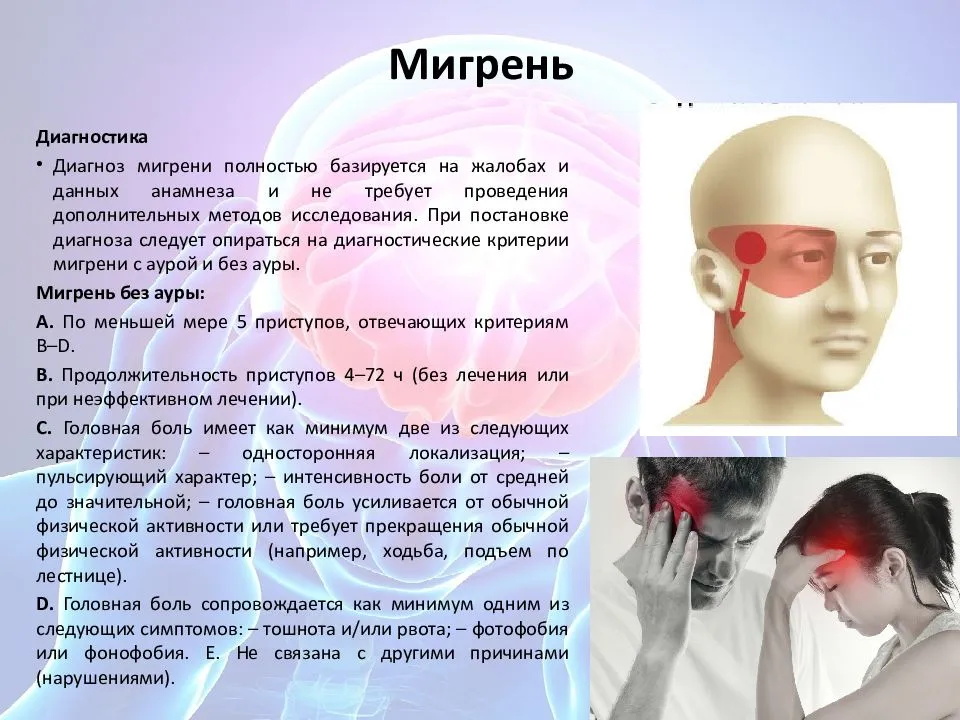
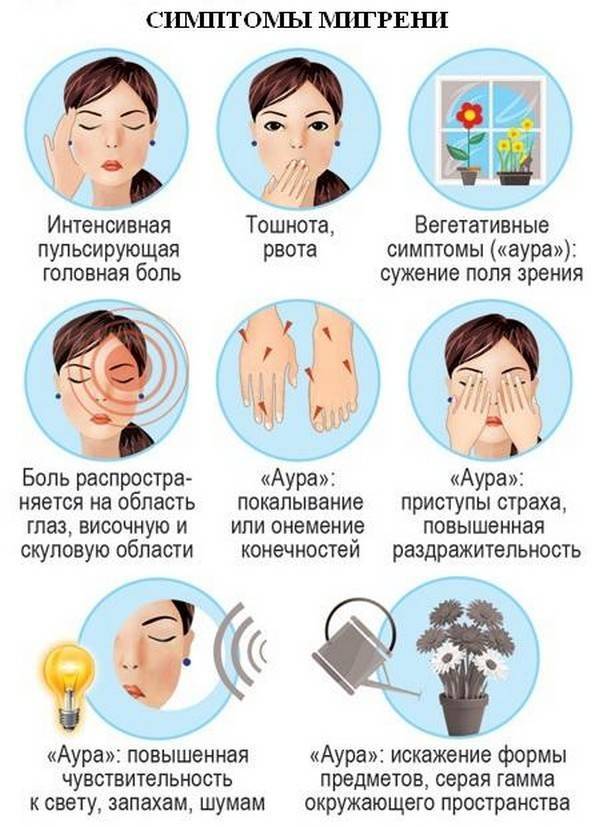
- Форма мигрени без ауры характеризуется мощным нарастанием или постоянной пульсирующей болью. Малыш предъявляет жалобы на сильнейшую болезненность во внутренней области глаза, лба, затылка. Родители могут заподозрить мигрень у ребенка по страдальческому выражению лица, попыткам держаться руками за голову или хвать себя за волосы. На пике боли возможна рвота. Малютка пытается инстинктивно защититься от света и звука.
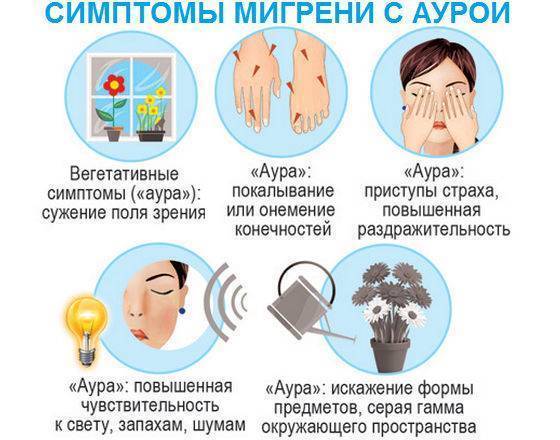
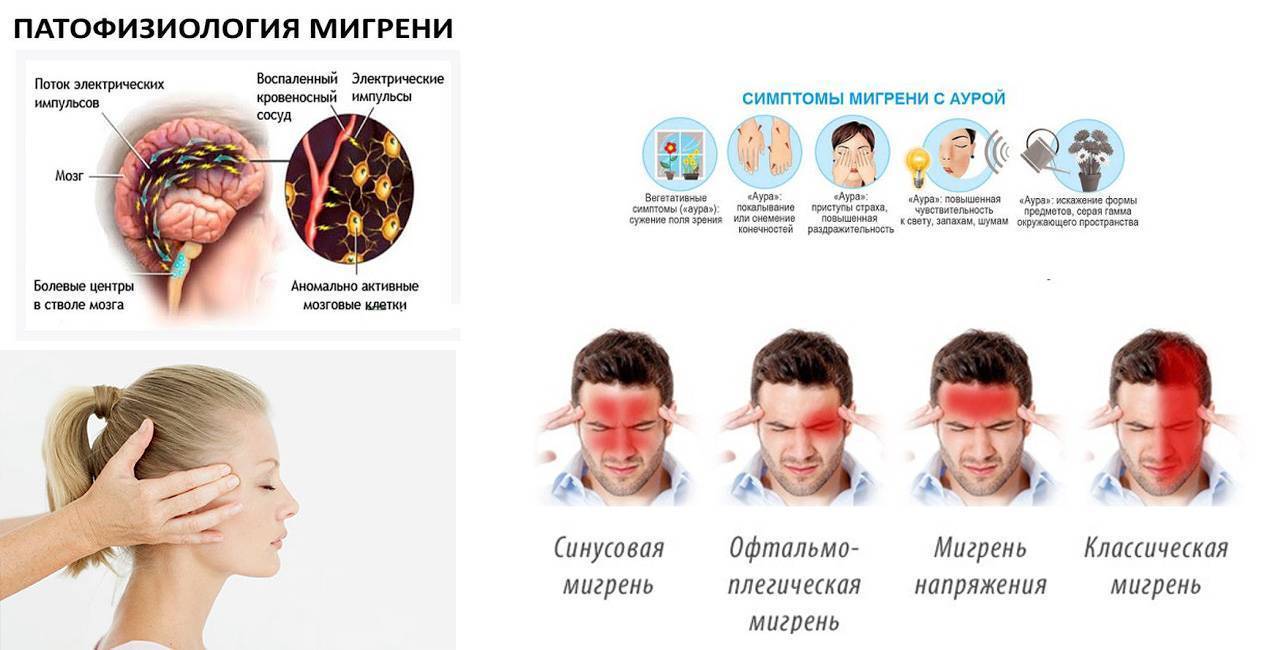
- Мигрень с типичной аурой выделяют у трети пациентов. Основные симптомы подобны предыдущей форме, однако приступу предшествует расстройство, называемое аурой. Существуют следующие виды этого состояния: зрительная (дети отмечают, что перед глазами появляются вспышки яркого света, мерцания, исчезновения кусочка видимого изображения); чувствительная (малыши говорят, что у них немеет часть лица, пальцы на одной из рук или ног, кончик языка); аура речевых нарушений (ребенок начинает плохо проговаривать слова, которые до этого произносились без проблем).
- При сочетании двух или более типов предвестников мигрени речь идет о комбинированной форме ауры. Дети не в состоянии объяснить, что они чувствуют, отсутствует концентрация внимания. Выглядят такие маленькие пациенты растерянными и напуганными.
- Редкие типы заболевания. Подобные формы встречаются гораздо реже, но забывать о них нельзя. Абдоминальная – болезненность в голове умеренная, концентрируется еще и в области пупка, сопровождается рвотой. Пароксизмальное головокружение – жалобы на то, что все вокруг кружится, ощущение потери опоры, нарушение координации.
ЧИТАЕМ ТАКЖЕ: болит голова в области лба у ребенка в 7 лет: что делать?

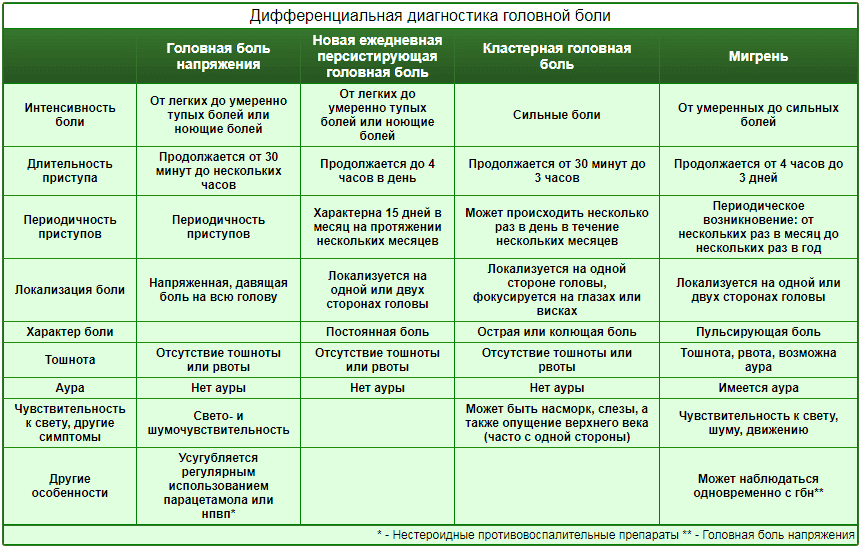
Диагностика мигрени
Специфических анализов для определения мигрени не существует. Для постановки диагноза большое значение имеет клиническая картина заболевания (выраженность и частота развития симптомов) и закономерности возникновения приступов.
Приступы головной боли при мигрени могут быть непредсказуемы и развиваться без сопутствующих симптомов. В этих случаях на постановку верного диагноза может уйти время. Во время первого визита врач может провести физический осмотр и проверить ваше зрение, координацию, рефлексы и ощущения. Это поможет исключить некоторые другие возможные причины головных болей.
Будьте готовы ответить на следующие вопросы:
- возникают ли головные боли с одной стороны головы;
- имеют ли они пульсирующий характер;
- какова интенсивность боли, мешают ли она заниматься ежедневными делами;
- усиливаются ли боли во время движения или физической активности;
- сопровождаются ли они тошнотой или рвотой;
- сопровождаются ли они чувствительностью к свету и звукам.
Патогенез (что происходит?) во время Мигрени у детей:
При развитие мигрени наблюдаются сосудистые нарушения, биохимические изменения и вегетативные расстройства. Ведущим патогенетическим механизмом является нарушение мозгового кровообращения, приводящее к нарушению регионарного тонуса сосудов, снижаются компенсаторные функции, наблюдается дезадаптация. Приступ мигрени является церебральным сосудистым кризисом, проявляющимся в виде спазма отдельных сосудов мозга с последующей гиперемией и отеком.
В патогенезе мигрени определенное место отводится нарушениям обмена некоторых вазоактивных веществ, к которым относят – катехоламины, серотонин, простагландины, гистамин, пептидные кинины и другие вещества. Такое расстройство вызывает сужение крупных артерий и вен, падение тонуса артерий и расширение их просвета, увеличение проницаемости сосудистой стенки, что ведет к усилению боли и возникновению рвоты во время приступа.
Существует и другая концепция патогенеза мигрени, когда повышение уровня глутамата в крови приводит к началу приступа. Также врожденная недостаточность гипоталамических образований может стать пусковым механизмом мигренозного приступа.
Профилактика мигрени
Как избавиться от мигрени? Можно ли победить мигрень? Лекарства только снимают симптомы, но не предупреждают развитие приступа. Однако средства от мигрени и некоторые препараты (противосудорожные средства, бета-блокаторы) могут приниматься регулярно, ежедневно, вне зависимости от наличия симптомов. В таких случаях целью назначения препарата является профилактика возникновения боли.
Чтобы избавиться от мигрени, необходимо придерживаться нескольких правил.
Это ведение дневника, куда нужно записывать дату и время начала приступа, симптомы и провоцирующие ситуации. Благодаря этому в скором времени вы поймете, что вызывает головную боль. Существуют и мобильные приложения, разработанные с этой целью.
Регулярные физические нагрузки и активный образ жизни, нормализация сна также предупреждают головные боли.
Питание и мигрень: диета, богатая тирамином (тирамин содержится в выдержанных сырах, обработанном мясе, оливках), алкоголь, шоколад, кофе, переедание могут провоцировать головные боли. Поэтому рационально избегать этих продуктов. Дополнительный прием пищевых добавок с витамином В2 может снижать частоту и тяжесть приступов мигрени
Прогноз
При своевременном обращении к врачу и подборе адекватной терапии прогноз для жизни является благоприятным. Пациенты находятся под динамическим наблюдением у врача на протяжении 4-12 месяцев после постановки диагноза. Далее визиты проходят 1 раз в 2-3 месяца для оценки корректности подобранной терапии. Приступы мигрени необходимо своевременно профилактировать. Для этого рекомендуется модифицировать образ жизни, избегать провоцирующих факторов, соблюдать назначенную терапию.
В многопрофильной клинике «Здоровье» диагностикой и лечением мигрени любой степени тяжести занимаются квалифицированные врачи-неврологи. Центр оснащен современным оборудованием, позволяющим провести дифференциальную диагностику различных состояний, течение которых схоже с симптомами мигрени. Запись на прием осуществляется по телефону. Также можно оставить заявку на официальном сайте. Администратор свяжется с вами для уточнения деталей записи.
Причины
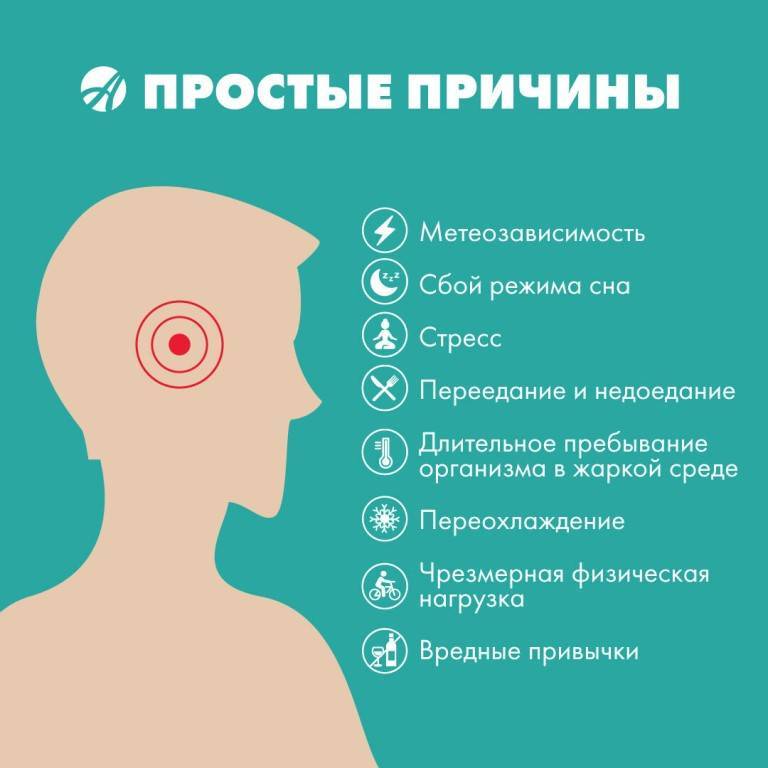
Мигрень возникает на фоне действия различных внешних и внутренних причин (триггеров), каждая из которых может вызвать очередной приступ:
- умственное и психоэмоциональное перенапряжение;
- постоянные сильные стрессы;
- нарушения сна, недостаточный отдых в ночное время;
- хроническое переутомление (умственное и физическое);
- курение;
- перенесенные травмы головы (даже много лет назад);
- чрезмерная для конкретного человека физическая нагрузка;
- гормональные всплески: период полового созревания, менструация («менструальная мигрень»), беременность;
- употребление продуктов, содержащих тирамин (шоколад, кофе, цитрусовые, орехи, сыр, копчености);
- употребление алкоголя, особенно слабоалкогольных напитков;
- резкие колебания атмосферного давления, перепады температуры воздуха;
- перенапряжение органов чувств: резкий звук, яркий свет, сильный неприятный запах и т.п.;
- пребывание в жарком или душном помещении и т.п.
Для каждого человека есть свои «опасные» факторы. Большинство из них можно вычислить, и в дальнейшем, по возможности, избегать.
Что провоцирует / Причины Мигрени у детей:
В большинстве случаев мигренью страдают девочки
Важное значение имеют наследственные факторы. Механизм наследования до сих пор не совсем ясен
Наследуется, по-видимому, не сама болезнь, а предрасположенность к определенному типу реагирования сосудистой системы на различные типы раздражителей.
Мигренью страдает 2-7% детского населения. Наиболее часто болезнь проявляется у детей в возрасте от 6 до 10 лет. Зафиксированы случаи мигрени у детей 1-3 лет, хотя оценить характер приступа возможно лишь при повторении типичных приступов после 3 лет, когда ребенок может выражать свои мысли самостоятельно или с помощью наводящих вопросов, а также, когда он постоянно жалуется на головную боль. У детей в возрасте до 6 лет частота мигрени составляет 1%, среди детей 10-12 лет – 4,5%, от 15-18 – 5,3%. До начала периода полового созревания мигрень встречается у девочек и мальчиков с одинаковой частотой, после периода полового созревания у девочек в 3 раза чаще.
На появление мигрени влияет 4 основных фактора:
Компьютерные игры и просмотр телевизора. Время проведения перед монитором достигает более 6 ч. в день. Такая нагрузка на нервную систему приводит к проявлению приступов головной боли.
Стрессовая обстановка в семье. Ссоры родителей становятся травмой для нервной системы ребенка
Поэтому родителям стоит обращать внимание на отношения в семье, а также отношения ребенка с другими детьми, его успеваемость в школе. Наследственная предрасположенность к заболеваемости.
Непереносимость определенных продуктов
Лечение
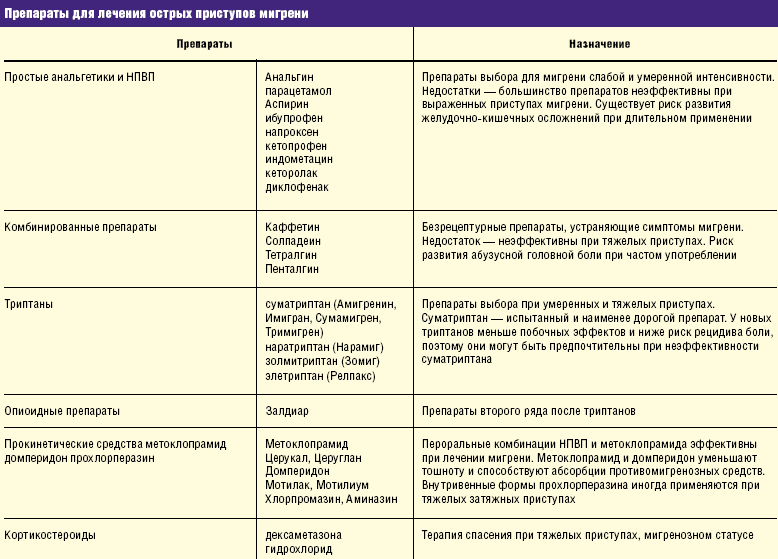
Мигрень приносит больному много неприятных моментов. Лечение этой болезни обычно симптоматическое. С эпизодической мигренью справляются с помощью абортивной терапии, которая призвана купировать приступ. Хорошо зарекомендовали себя при борьбе с мигренью анальгетики, такие как НПВС, триптаны, дегидроэрготамин. Принять рекомендованную дозу препарата следует обязательно в течение первого часа от начала головной боли. Если пройдет больше времени, эффективность будет намного ниже.
Применять лекарства бесконтрольно нельзя, иначе постепенно может развиться медикаментозно-зависимая головная боль. Учесть все показания и противопоказания для конкретного пациента может только квалифицированный специалист. Убрать приступ или облегчить его течение может кратковременный сон, погружение головы в теплую воду, свежий воздух, постельный режим, затемненность комнаты и покой.

Что делать при появлении головной боли?
Поскольку это характерное проявление коронавируса у большинства пациентов, паниковать не нужно. Специалисты советуют следить за общим самочувствием, дыханием и уровнем кислорода в крови. Периодически рекомендуется проводить пульсоксиметрию для определения сатурации. Если отмечаются другие признаки коронавирусной инфекции, следует вызвать врача для общего осмотра и оценки тяжести состояния. Терапевт при необходимости назначит диагностические процедуры или даст направление на госпитализацию.
Самолечение при COVID-19 чревато формированием опасных осложнений. Пациент не сможет самостоятельно определить причину возникновения цефалгии, а без постановки диагноза невозможно провести лечение. Если болевой синдром быстро усиливается и сопровождается вызывающей тревогу симптоматикой, необходимо сразу вызвать скорую помощь. Медики на месте проведут необходимые мероприятия для определения причины недуга и исключения связанных с ковидом осложнений.
Диагностика
Обследует пациентов с коронавирусом врач общей практики. При необходимости назначается консультация невролога. Специалист собирает анамнестические данные для оценки всех жалоб и определения тяжести состояния. Проводится неврологический осмотр для исключения поражения центральной нервной системы. С учетом результатов осмотра подбираются инструментальные и лабораторные методы исследования.
Виды диагностических процедур:
- Анализы. Клиническое и биохимическое исследование крови необходимо для определения тяжести протекания COVID-19 и выявления воспалительных осложнений. Коалуграмма покажет повышенную свертываемость крови, предрасполагающую к формированию тромбоза.
- Компьютерная или магнитно-резонансная томография — высокоточные методы визуального исследования. Врач получает объемные послойные изображения головного мозга и других структур, позволяющие обнаружить очаговые изменения. КТ и МРТ подходят для диагностики сосудистых патологий.
- Электроэнцефалография — метод оценки функционирования мозга с помощью регистрации биоэлектрических сигналов. Результаты ЭЭГ покажут признаки неврологических заболеваний.
- Эхоэнцефалография с допплерографией для обнаружения сосудистой патологии головного мозга. Это визуальное обследование в режиме реального времени, позволяющее оценить характер кровообращения и состояние сосудистого русла в области головы.
- Люмбальная пункция — забор спинномозговой жидкости из подпаутинного пространства с помощью пункции. Результаты показывают воспалительное или инфекционное поражение мозговых тканей.
Головная боль не всегда требует проведения специальных диагностических мероприятий. В большинстве случаев достаточно осмотра и исключения связанных с ковидом осложнений.
Профилактика мигрени
При мигренях делаются также и профилактические назначения, если приступы посещают больного чаще одного раза в месяц. Прием препаратов по указанной врачом схеме делает атаки болезни более редкими, их длительность становится меньше, а проявления бывают не такими выраженными. В результате заболевание не переходит в хроническую форму, а ответ на абортивную терапию становится лучше. Для профилактики выписываются антидепрессанты, бета-блокаторы и некоторые другие лекарства.
Специалисты советуют пациентам с симптомами мигрени спать не менее 8 часов в сутки, ложась в постель примерно в одно и то же время. Им следует выпивать до двух литров воды в день и умеренно солить пищу. Желательно ограничить употребление алкоголя и кофеинсодержащих напитков или полностью отказаться от них. Часто больным рекомендуют вести специальный дневник, куда следует каждый день перед сном записывать:
- время начала и окончания приступа, его длительность;
- предшествующие ему необычные ощущения со стороны глаз или других систем организма;
- в какой части головы ощущалась боль;
- тип боли (пульсирующая – усиливающаяся в такт биению сердца, сжимающая – напоминающая ощущения при сжатии головы обручем, колющая – похожая на резкие уколы иглой и т. п.);
- усиливалась ли боль от физических действий, например от подъема по лестнице;
- силу боли в течение всего дня (отметить на шкале «очень сильная – сильная – незначительная»);
- сопровождалось ли это состояние тошнотой и насколько она была выражена;
- были ли позывы на рвоту или отрыжка;
- имели ли место случаи рвоты во время приступа;
- раздражал ли больного обычный дневной свет, хотелось ли ему затенить комнату;
- стремился ли он уединиться в тихом месте, спрятавшись от привычных для него звуков;
- факторы, которые предположительно могли повлиять на возникновение приступа;
- все препараты с обезболивающим эффектом, которые были приняты в период головной боли. Указать нужно дозу и время приема.
Вести дневник надо в течение трех и более месяцев, чтобы выводы из сделанных записей были достоверными. Эти данные помогают врачу оценить эффективность назначений и вовремя их скорректировать. Больной же, проанализировав предшествующие мигрени события, может сознательно изменить свой образ жизни, исключив провоцирующие приступ факторы.

Методы лечения
Главные задачи при лечении мигрени заключаются в том, чтобы устранить симптомы заболевания, свести к минимуму частоту его эпизодов и повысить качество жизни пациента. Для достижения этих целей в «Меддиагностике» используют методики, которые были разработаны на протяжении более чем 40-летней истории существования центра.
Такое лечение предусматривает использование несколько групп препаратов:
- ненаркотические анальгетики;
- нестероидные противовоспалительные препараты;
- специфические антимигренозные препараты;
- препараты кофеина;
- агонисты серотонина;
- и др.
Медикаментозное лечение также используют для профилактики мигрени. Это бета-адреноблокаторы, антидепрессанты, селективные ингибиторы обратного захвата серотонина, блокаторы кальциевых канальцев, антиконвульсанты и др.
Также не всегда можно получить эффект от массажа и физиотерапии. Связано это с особенностями развития такой головной боли, как мигрень.
Исследования показали, что механизм развития боли при мигрени достаточно сложный. Мигрень – это боль, связанная с патологией сосудов. Наши многолетние наблюдения и клинические исследования показали, что развитие «сосудистой» мигренозной боли подчинено определенным законам. Более того, мигрень имеет свои ключевые механизмы развития, которые, как оказалось, можно выявить и отследить.
Ключевые изменения в сосудистом русле и кровотоке головного мозга диагностируются и отслеживаются в процессе лечения. Воздействуя на эти выявленные звенья развития и поддержания мигрени, можно не только эффективно уменьшить головную боль, но и в ряде случаев вылечить мигрень (читать больше).
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Лечение принципиально включает два направления: купирование приступа мигрени и профилактическое лечение, т.е. направленное на уменьшение частоты приступов. Последнее в свою очередь включает немедикаментозные методы и медикаментозные.
Немедикаментозные методы подразумевают избегание триггерных факторов, в том числе оптимизацию режима труда и отдыха, гигиену сна, прогулки на свежем воздухе и дозированные физические нагрузки.
Для медикаментозной профилактики используются препараты самых разных классов, поэтому доктор подбирает препарат с учетом индивидуальных особенностей пациента.
Профилактическая терапия подразумевает под собой ежедневный прием препарата на протяжении 6-12 мес.
Самой современной группой препаратов для профилактики мигрени являются моноклональные антитела, которые действуют на так называемый белок СGRP (кальцитонин-ген связанный пептид) или его рецептор. Этот белок – один из медиаторов боли, который выделяется в системе тройничного нерва и отвечает за головную боль при приступе мигрени.
Описанные препараты блокируют путь возникновения боли, в котором участвует белок CGRP. Препарат вводится в виде подкожной инъекции 1 раз в месяц.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
В нашем медицинском центре работают доктора, прошедшие специализированную подготовку по диагностике и лечению головной боли. Они установят диагноз, подберут необходимый курс лечения и определят стратегию профилактики головной боли.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациенту рекомендуется как до первого визита, так и во время лечения вести так называемый «дневник головной боли», который легко найти в сети интернет в свободном доступе. С его помощью можно отследить количество приступов в месяц, индивидуальные провоцирующие факторы, точные характеристики каждого приступа головной боли и в последующем отследить эффективность проводимого лечения.
Без квалифицированного лечения мигрени могут развиться осложнения – неврозы, психосоматические заболевания, депрессии. Может также присоединиться фоновая головная боль, плохо поддающаяся лечению.
Патогенез (что происходит?) во время Мигрени у детей:
При развитие мигрени наблюдаются сосудистые нарушения, биохимические изменения и вегетативные расстройства. Ведущим патогенетическим механизмом является нарушение мозгового кровообращения, приводящее к нарушению регионарного тонуса сосудов, снижаются компенсаторные функции, наблюдается дезадаптация. Приступ мигрени является церебральным сосудистым кризисом, проявляющимся в виде спазма отдельных сосудов мозга с последующей гиперемией и отеком.
В патогенезе мигрени определенное место отводится нарушениям обмена некоторых вазоактивных веществ, к которым относят – катехоламины, серотонин, простагландины, гистамин, пептидные кинины и другие вещества. Такое расстройство вызывает сужение крупных артерий и вен, падение тонуса артерий и расширение их просвета, увеличение проницаемости сосудистой стенки, что ведет к усилению боли и возникновению рвоты во время приступа.
Существует и другая концепция патогенеза мигрени, когда повышение уровня глутамата в крови приводит к началу приступа. Также врожденная недостаточность гипоталамических образований может стать пусковым механизмом мигренозного приступа.
Лечение и профилактика
Некоторые изменения в образе жизни могут помочь снизить частоту мигрени, и к ним относятся:
- Достаточное количество сна
- Уменьшение стресса
- Употребление достаточного количества воды
- Избегать употребления определенных продуктов
- Регулярные физические упражнения.
Лечение мигрени (абортивные методы лечения) и профилактика (профилактическая терапия) сфокусированы на избегании триггеров и контролировании симптомов.
Лекарственные препараты
Безрецептурные препараты, такие как напроксен, ибупрофен, ацетаминофен (парацетамол) и другие анальгетики, как например Excedrin (аспирин с кофеином), часто являются первыми абортивными методам лечения, для устранения или уменьшения головной боли.
Противорвотные средства также могут быть использованы для лечения таких симптомов, как тошнота и рвота.
Агонисты серотонина, такие как суматриптан могут быть также назначены при наличии сильных приступов мигрени, которые не реагируют на безрецептурные анальгетики. Кроме того, назначаются некоторые селективные ингибиторы обратного захвата серотонина (СИОЗС) – антидепрессанты такие как трициклические антидепрессанты – для уменьшения симптомов мигрени, хотя они рекомендуется для лечения мигрени не во всех странах.
Другой класс абортивных лекарств называют эрготаминами, и они обычно эффективны при назначении сразу, после появления первых признаков мигрени.
Другие препараты также используются для лечения мигрени, например, комбинации барбитуратов, парацетамола или аспирина и кофеина (Fioricet или Фиоринал) и комбинации ацетаминофена, дихлоралфеназона и изометептена (Amidrine, Duadrin и Midrin). Если рвота нарушает возможность глотания, то в таком случае назначаются противорвотные.
Профилактические методы лечения
Профилактика мигрени начинается с избегания триггеров, которые приводят к развитию приступа мигрени. Основными целями профилактических методов лечения являются снижение частоты, болезненности и продолжительности приступов мигрени и повышение эффективности абортивных методов лечения.
Есть несколько категорий превентивной терапии мигрени, начиная с изменения диеты и упражнений, до приема определенных медикаментов. Некоторые из них включают:
- Назначение бета-блокаторов, антиконвульсантов и антидепрессантов
- Назначение ботулинического токсина (Ботокса)
- Назначение трав и витаминов, таких как белокопытник, каннабиса, коэнзим Q10, пиретрум, цитрат магния, рибофлавин, В12, мелатонин
- Хирургическое лечение, при котором рассекается мышца, сморщивающая бровь и нерв zygomaticotemporal
- Имплантация в спинной мозг стимулятора
- Гипербарическая оксигенация
- Коррекция зрения
- ЛФК, нормализация сна
- Визуализация и самовнушение
- Мануальная терапия и иглотерапия
- Специальные диеты, такие как безглютеновая диета.
Профилактика болезни
Прежде всего родителям необходимо уделить больше внимания образу жизни своего ребёнка, даже если у него был хотя бы один раз приступ мигрени. Нужно принять меры по соблюдению ребёнком режима дня и питания, свести к минимуму эмоциональные и физические нагрузки малыша, чтобы не допустить перегрузок. Постарайтесь, чтобы ребёнок проводил больше времени на свежем воздухе, проявлял достаточную физическую активность, как можно меньше времени проводил перед экраном телевизора, смартфона и компьютера.
Обязательно обращайтесь к специалисту за медицинской помощью, если у вашего ребёнка:
- приступы мигрени происходят более 3 раз в месяц;
- болезнь оказывает заметное негативное влияние на его повседневную активность;
- приступы заболевания становятся тяжелее и продолжительнее;
- сопутствующие патологии, к примеру – ожирение, дефекты сна, судороги, тревожно-депрессивное расстройство, синдром дефицита внимания и гиперактивности.
Виды патологии
Наиболее часто мигрень классифицируется в зависимости от наличия ауры и ее типа. Выделяют следующие виды заболевания:
- классическая мигрень: перед приступом боли возникает типичная аура со зрительными, слуховыми, обонятельными и другими нарушениями;
- мигрень без ауры: признаки возникают внезапно на фоне относительного благополучия; в остальном клиническая картина характерна для заболевания.
В зависимости от преобладающей симптоматики, выделяют следующие типы мигрени:
- глазная (офтальмическая): сопровождается классическими нарушениями зрения: блики, мерцания, засветки в определенных участках полей зрения;
- ретинальная: болезнь проявляет себя полной или частичной потерей зрения на один глаз из-за нарушения кровообращения в сосудах сетчатки;
- офтальмоплегическая: проявляется двоением в глазах, визуальными искажениями, опусканием века;
- базилярная: сопровождается головокружением, звоном в ушах, шаткостью при ходьбе, нечеткостью речи;
- гемиплегическая: характеризуется потерей чувствительности и расстройством двигательной функции одной из рук или руки и ноги с одной стороны;
- шейная: возникает на фоне нарушения кровотока в позвоночных артериях и сопровождается очень сильной головной болью;
- афатическая: боль сопровождается нарушениями речи, как при инсульте;
- абдоминальная: дополнительно проявляет себя сильными болями по всему животу, диареей, тошнотой и рвотой; эта форма очень часто встречается у детей;
- «обезглавленная»: пациент не ощущает головной боли, как правило, отмечаются только зрительные нарушения, при этом продромальный период и аура протекают типично.
Особняком стоит мигренозный статус. Это тяжелое состояние, при котором два или больше приступов следуют подряд с промежутком менее 4 часов между ними. К этому же виду относят боль, затянувшуюся более чем на 3 дня. На фоне мигренозного статуса у пациента появляется многократная рвота, не позволяющая нормально питаться, пить и принимать лекарства.
Отличия от мигрени без ауры
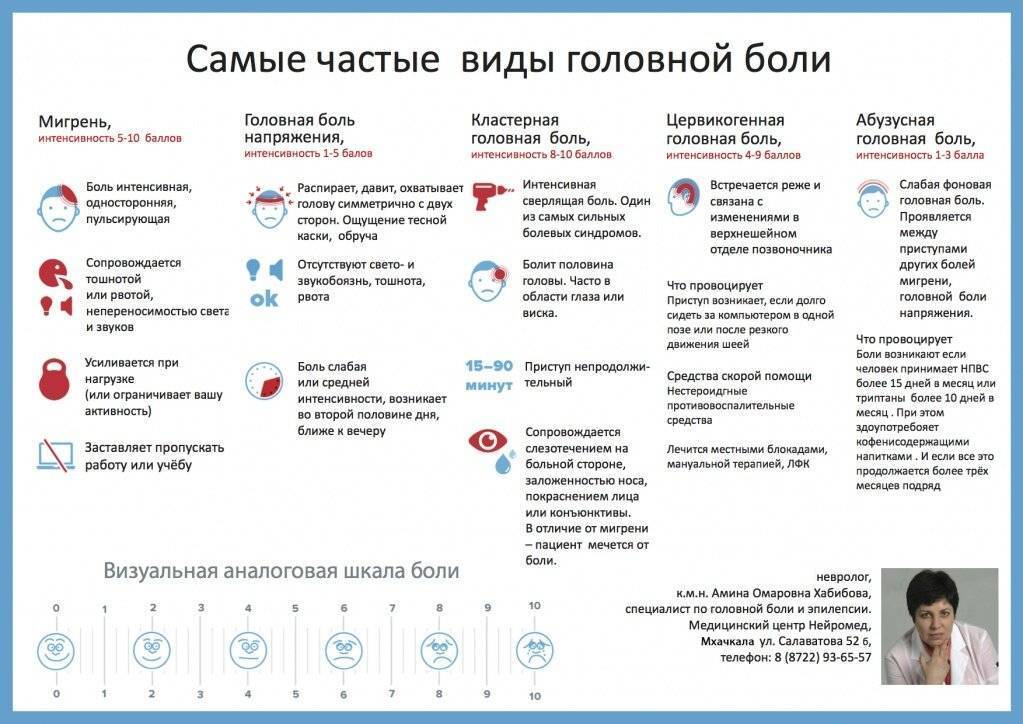
Мигрень без ауры называется «классической». Ею болеют примерно 80% пациентов. Проявляется мигрень без ауры пульсирующей болью в одной точке. Ей не предшествуют никакие зрительные, слуховые или сенсорные нарушения. Иногда люди даже не понимают, что это именно мигрень, а думают, что у них просто болит голова. По этой причине больные не обращаются к врачу, что чревато последствиями.
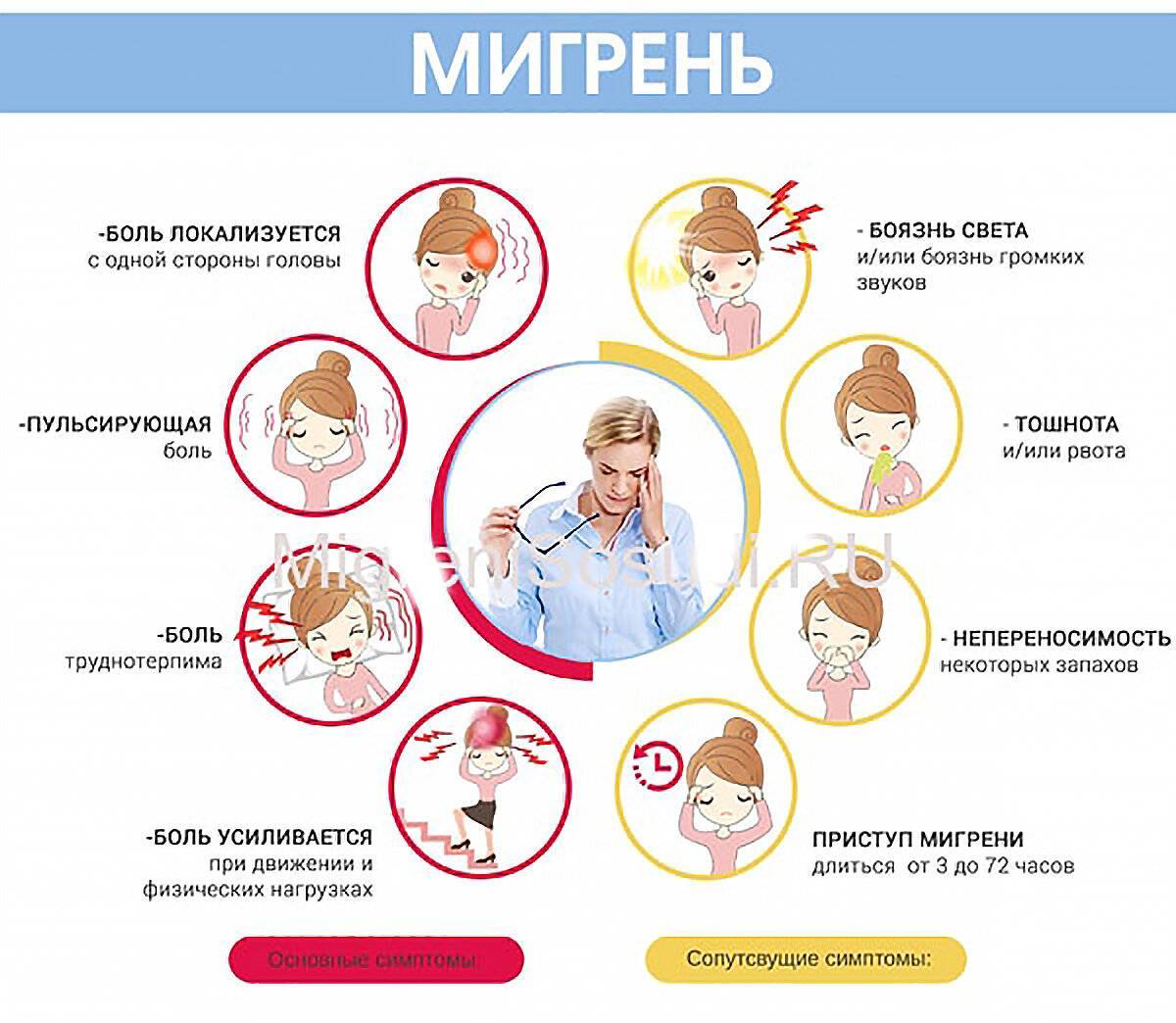
У вас мигрень без ауры, если присутствуют следующие проявления:
- 5 эпизодов боли.
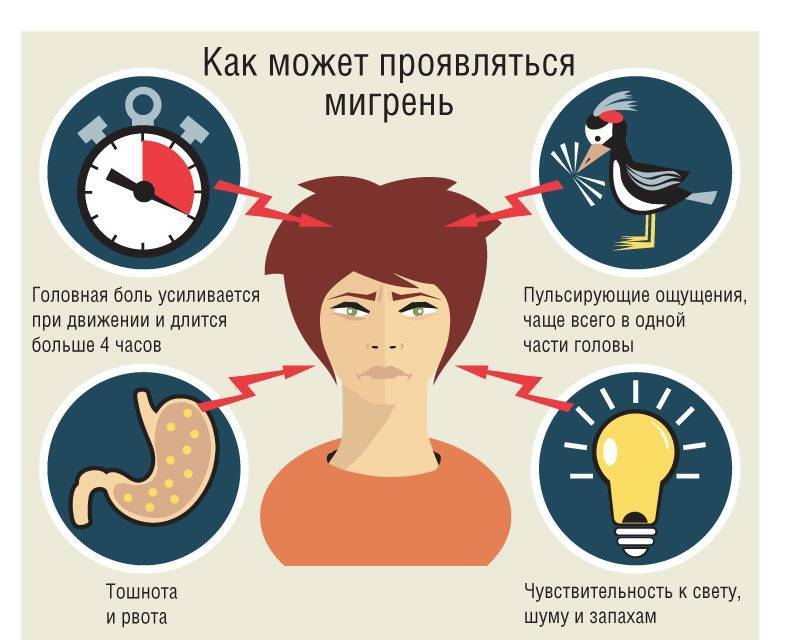
- Приступы продолжаются от 4 до 72 часов, если не принимать лекарства.
- Боль пульсирует, сосредоточена на одной стороне головы. Может болеть лоб, шея, а потом – лицо или затылок.
- При любой физической активности боль становится сильнее.
- Может тошнить, возникать боязнь света, звуков, голосов.
Как лечить заболевание?
Если мигрени нечастые, длятся недолго и не слишком болезненные, лечение вам может и не потребоваться. Если они часто случаются и влияют на вашу способность выполнять повседневные дела или наслаждаться жизнью, вам следует подумать о лечении.
Лекарства от мигрени нет, но лечение может помочь контролировать симптомы. Лечение тихой мигрени такое же, как лечение мигрени с головной болью.

Следующие лекарства, отпускаемые без рецепта, могут помочь в лечении симптомов острой мигрени:
- аспирин
- ибупрофен
- напроксен
- ацетаминофен
Хоть кофеин и может быть причиной мигрени, он также может помочь ослабить острые симптомы мигрени. Некоторые люди думают, что чашка кофе или прием Экседрина, который содержит кофеин, помогает. Если ваша мигрень сопровождается тошнотой и рвотой, ваш врач может назначить лекарства от тошноты.
Если вы часто испытываете мигрень, вам могут посоветовать принимать профилактические лекарства. К ним относятся сердечно-сосудистые препараты – бета-блокаторы, в том числе пропранолол и метопролол. Другой вариант – это блокаторы кальциевых каналов, такие как верапамил и дилтиазем. Ваш врач также может назначить трициклические антидепрессанты, такие как амитриптилин или нортриптилин.
Некоторые способы лечения мигрени имеют побочные эффекты. По этой причине некоторые люди пробуют альтернативные методы лечения перед назначением лекарств. Альтернативные варианты могут включать:
- БОС
- массажная терапия
- бихевиоральная терапия
- иглоукалывание
Эти методы лечения часто эффективны в борьбе со стрессом, который может стать причиной. Они также могут облегчить обострения.
Диагностика мигрени с аурой
Диагноз ставит невролог, именно к нему нужно обратиться с такой проблемой как можно скорее. Врач должен исключить кисту, опухоль, энцефалит и сосудистые патологии, которые вызывают похожие симптомы. Поэтому проводится неврологическое обследование, КТ или МРТ головного мозга, пациент направляется на консультацию к офтальмологу для осмотра и определения полей зрения.
Обязательно проводится ЭЭГ (электроэнцефалография), которая дает информацию о функциональной активности и особенностях биоритма мозга конкретного пациента. По результатам ЭЭГ потом врач выбирает медикаменты для терапии.
Как лечить мигрень с аурой и как снять боль эффективно и быстро
Так как избежать приступа практически невозможно при наличии пускового механизма, нужно знать способы улучшить состояние, потому что мигрень – не приговор.
Окончательный диагноз ставит невролог. Он расскажет, что делать, как лечить болезнь, как увеличить интервалы между приступами.
Лечение мигрени основано на том, чтобы устранить боль и сделать так, чтобы она повторялась как можно реже или вообще ушла. Могут применяться НСПВ или специфические лекарства, чаще всего триптаны. Также для лечения мигрени используется внутривенная инфузионная терапия. Эффективность обезболивания прямо пропорциональна времени приема препаратов. Купировать приступ можно, когда он только начался. К сожалению, многие пропускают этот момент с мыслью «а вдруг не разболится». Однако на пике приступа таблетки почти не действуют, потому что при мигренозном гастростазе в кишечнике очень затруднено всасывание любых веществ.
Альтернативные способы облегчить состояние – это физические нагрузки, ЛФК, физиотерапия, психотерапия. Особенно полезен массаж воротниковой зоны, потому что спазм мышц в этой области может провоцировать приступ. В последнее время мигрень успешно лечат инъекциями ботулотоксина типа А. Уколы делают ремиссию более продолжительной, а в некоторых случаях очень надолго избавляют от боли.
Корень имбиря
Имбирь обладает способностью блокировать простагландины, благодаря чему снижает силу боли. Такой же принцип применяется в большинстве НСПВ. В домашних условиях готовят имбирный чай. Корень имбиря измельчают, затем добавляют в кипящую воду и варят 10 минут на медленном огне. Далее чай процеживают и пьют просто так или с лимоном и медом.
Ромашка
Оказывает противовоспалительный и успокаивающий эффект. Нужно взять две ложки аптечной ромашки на стакан воды и варить смесь 5 минут на медленном огне. Далее отвар нужно процедить и пить просто так или с лимоном и медом.
Лаванда
Лавандовое масло используют для ингаляций. Раствор готовят так: чайную ложку масла разводят в трех стаканах кипящей воды. Над получившимся раствором дышат 15 минут. Масло лаванды можно смешать с маслом перечной мяты и нанести смесь на виски, немного аккуратно помассажировав. Лучше всего совмещать массаж и ингаляции.
Головная боль как симптом простуды
Головная боль при простудных заболеваниях обычно локализуется в области глазных яблок и лба. Она может быть как односторонней, так и двусторонней. Болевые ощущения умеренные, но в случае развития осложнений они могут усиливаться, причиняя значительный физический дискомфорт. Если при цефалгии становятся обильнее слизистые выделения из носа, это может говорить о распространении вирусной инфекции на носоглотку. Головная боль, кашель, насморк, которые не уменьшаются на фоне противовирусного лечения, часто говорят о возникновении гайморита. Также возможно появление сухого или влажного кашля, боли в горле и повышение температуры. Эти дополнительные признаки свидетельствуют о сложном течении простуды и осложнении респираторно-вирусных заболеваний ларингитом, ангиной или бронхитом — в зависимости от интенсивности дополнительных проявлений болезни.Пульсирующая головная боль может говорить о развитии опасного осложнения — менингита, особенно если приступы сопровождают рвотные позывы. А головная боль при простуде без температуры может свидетельствовать об ослаблении защитных сил организма или высоком риске скрытого течения инфекционных заболеваний.
Итог
Тихие мигрени могут по-разному влиять на вашу повседневную жизнь. Некоторые люди могут испытывать их редко, с небольшой длительностью по времени и небольшим количеством симптомов. Другие испытывают их ежедневно, и их симптомы куда серьезнее. Поскольку данная болезнь проходит безболезненно, вы можете испытывать симптомы ауры, даже не подозревая, что у вас мигрень. Некоторые люди не замечают таких симптомов, как напряжение глаз или стресс.

Если обнаружили тихую мигрень и внезапно вы почувствовали сильную головную боль, помутнение сознания, слабость или другие симптомы ауры, которые нетипичны для вас, обратитесь за неотложной медицинской помощью, чтобы исключить инсульт или другое неврологическое состояние. Не нужно думать, что у вас классическая мигрень.
Поскольку симптомы могут быть неочевидными, такая мигрень недооценена и недостаточно изучена. Обратитесь к врачу, если подозреваете, что у вас именно она. Как только диагноз подтвердится, вы можете выбрать подходящие варианты лечения и начать изменения в вашем образе жизни, чтобы избежать факторов, провоцирующих мигрень.