Эффективность и шансы забеременеть
Вероятность оплодотворения даже в естественном цикле зависит от ряда факторов: в первую очередь, это качество яйцеклеток, которое влияет на качество образующихся эмбрионов. В возрасте до 35 лет примерно 50% яйцеклеток непригодны для оплодотворения. С возрастом количество «проблемных» яйцеклеток возрастает и к 38-40 годам пригодна для оплодотворения лишь каждая 5я-7я яйцеклетка. Таким образом, даже идеально подготовленная «встреча» сперматозоида и яйцеклетки не всегда заканчивается беременностью (иногда уже образовавшийся эмбрион не имплантируется в силу генетических нарушений). Поэтому, в возрасте старше 35 лет наиболее эффективным методом лечения бесплодия признано ЭКО и необоснованные инсеминации только затягивают ситуацию, снижая вероятность успеха в будущем.
Общая (усредненная) вероятность беременности после инсеминации по миру не превышает 20-25%. Зачастую проведение инсеминации становится своеобразным шагом к ЭКО, особенно в «пограничных случаях», когда надежда на беременность остается, и пара хочет испытать шанс на беременность наиболее близким к естественному способом.
Что такое экстракорпоральное оплодотворение
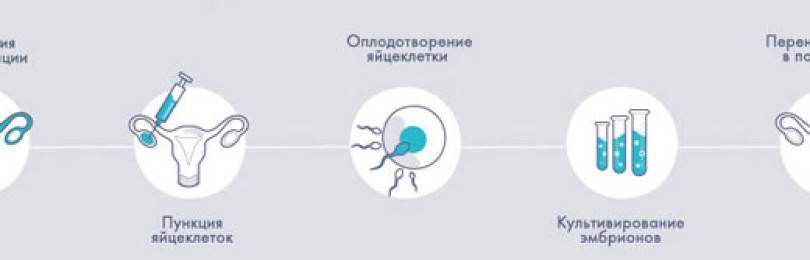
Разновидность искусственного оплодотворения, при котором все его этапы проходят вне организма женщины, в лабораторных условиях.
Показаниями являются все виды бесплодия, от мужского (снижение/отсутствие сперматозоидов в эякуляте) до сложнейших форм женского, а также генетические заболевания у родителей, при которых рождение здорового потомства без применения репродуктивных технологий невозможно, либо крайне проблематично.
Процедура требует стимуляции яичников, взятия яйцеклеток, оплодотворения в лабораторных условиях с последующим культивированием эмбрионов до 5-6го дня, и переносом эмбриона в матку. В настоящее время включает в себя множество модификаций, включая искусственное дозревание яйцеклеток, полученных без стимуляции, в лабораторных условиях (IVM).
Результаты искусственной инсеминации
Рекомендуется проводить подряд не более 4 попыток, поскольку результаты искусственной инсеминации свидетельствуют, что 87% пациенток, кому помогла искусственная инсеминация, беременеют непосредственно в течение первых 3 циклов искусственной инсеминации. Вероятность наступления беременности при дальнейших попытках не превышает 6% на одну процедуру. Поэтому при неэффективности 3 – 4 инсеминаций следует переходить к процедуре ЭКО. Результаты поведения искусственной инсеминации показывают, что эффективность этой процедуры колеблется от 3% до 40% и зависит от множества факторов. Эффективность данного метода в среднем составляет 17%. Основным условием эффективной искусственной инсеминации является хорошая проходимость маточных труб, нормальные показатели спермограммы. Вероятность наступления беременности повышается, если:
- стимуляция овуляции предшествует инсеминации;
- возраст – моложе 30 лет;
- показатели спермограммы не выходят за пределы нормы.
Преимущества внутриматочной инсеминации
Внутриматочная инсеминация является вспомогательной репродуктивной технологией. Ее применение имеет свои ограничения, о которых будет написано ниже. Главное же преимущество внутриматочной инсеминации перед технологией ЭКО (экстракорпорального оплодотворения) – гораздо более низкая стоимость. Проведение процедуры ЭКО даже по короткому протоколу требует около 16000 гривен только на лекарственные препараты для стимуляции созревания яйцеклеток. К этой сумме добавляются стоимость расходных материалов, амортизация дорогостоящего оборудования и оплата труда специалистов. Поэтому цены на ЭКО в Украине начинаются от 50000 грн. и могут достигать в несколько раз больших величин. При этом проведение ЭКО не гарантирует 100% наступления беременности. По статистике у женщин, моложе 35 лет наступление беременности при ЭКО происходит только в 47.5 % случаев за один цикл (по статистике среди топ – клиник США). Стоимость внутриматочной инсеминации значительно ниже – от 7200 грн. (включая подготовительный период, но без стоимости препаратов). При внутриматочной инсеминации с использованием стимуляции созревания и выхода яйцеклеток вероятность наступления берменности у пары с бесплодием неясного происхождения составляет от 1.2% у женщин старше 43 лет, до 16% у женщин до 35 лет за один цикл. Если бесплодие связано с шеечным фактором, процент наступления беременности повышается. Конечно, метод ЭКО эффективнее, но стоимость внутриматочной инсеминации ниже в 10 раз. Учитывая, что повторять инсеминацию можно в течение 6 месячных циклов, суммарно наступление беременности достигает 70%. Таким образом внутриматочная инсеминация подходит тем людям, которым не по средствам осуществить 1 – 2 процедуры ЭКО.
Как вести себя после инсеминации (что можно и что нельзя делать)?
Можно ли принимать ванну после искусственной инсеминации?
в том числе в домашних условияхвместе с содержащимися в ней мылами, гелями или другими веществамибез использования гигиенических средствто есть, отлежав в гинекологическом кресле положенные полтора – два часа
Признаки беременности после искусственной инсеминации
зачатииНа наличие беременности могут указывать:
- тошнота;
- рвота;
- изменение аппетита;
- нарушения вкуса;
- нарушение обоняния;
- слабость;
- повышенная утомляемость;
- повышенная раздражительность;
- плаксивость;
- учащенное мочеиспускание;
- увеличение живота;
- нагрубание молочных желез;
- отсутствие менструации.
то есть после выполнения процедуры
На какой день после инсеминации делать тест на беременность и сдавать кровь на ХГЧ?
гонадотропинХГЧтестов на беременностьдля этого используются стандартные экспресс тесты, которые можно купить в любой аптекедля этого необходимо сдавать кровь на анализ в лабораторию
Зачем назначают УЗИ после инсеминации?
Целью проведения УЗИ после инсеминации является:
- Подтверждение наступления беременности. Если оплодотворенная яйцеклетка прикрепилась к стенке матки и начала развиваться, через несколько недель эмбрион достигнет значительных размеров, вследствие чего его можно будет определить во время ультразвукового исследования.
- Выявление возможных осложнений. Одним из грозных осложнений инсеминации может быть внематочная беременность. Суть данной патологии заключается в том, что оплодотворенная сперматозоидом яйцеклетка прикрепляется не к стенке матке, а к слизистой оболочке маточной трубы или вовсе начинает развиваться в брюшной полости. Лабораторные анализы (определение ХГЧ в крови или в моче женщины) при этом будут свидетельствовать о том, что беременность развивается. В то же время, прогноз в данном случае неблагоприятен. При внематочной беременности эмбрион погибает в 100% случаев. Более того, если данное состояние не будет своевременно выявлено, это может привести к развитию осложнений (например, к разрыву маточной трубы, к кровотечению и так далее), что поставит под угрозу жизнь женщины. Вот почему во время ультразвукового исследования врач не только выявляет наличие эмбриона в полости матки, но и внимательно исследует другие отделы половой системы с целью ранней диагностики внематочной беременности.
Что эффективнее: ЭКО или инсеминация
Вопрос, который беспокоит всех, выбирающих метод лечения бесплодия: что же лучше, инсеминация или ЭКО?
Преимущества инсеминации состоят в том, что:
Методика испытана, отработана до мелочей;
Стоимость её невысока («сдвоенная» инсеминация в 4-6 раз дешевле ЭКО со стимуляцией);
Применима при умеренно сниженной фертильности спермы;
Возможно повторение (нескольких попыток);
Минимально влияет на здоровье/самочувствие пациентов (осложнения практически исключены);
Недостатки инсеминации также очевидны:
Низкая средняя эффективность: даже при проведении инсеминации с «легкой стимуляцией» вероятность беременности после отдельной процедуры невелика: в лучших клиниках она доходит до 25% (обычно не выше 20%);
Необходимость частого мониторирования роста фолликула/ фолликулов: иногда приходится до 4-5 раз посетить врача перед процедурой;
Строгие требования к качеству спермы: фертильность её должна быть не ниже определенных показателей: в случаях с выраженными нарушениями методика неэффективна;
Относительные ограничения по возрасту: проводить инсеминацию пациенткам старше 35 лет чаще всего неразумно и чревато затягиванием достижения главной цели – получения беременности;
Простота и «рутинность» методики не должна обманывать: обязательно наличие оснащенной эмбриологической лаборатории и квалифицированного персонала.
ЭКО помогает справиться с любыми формами бесплодия, оно дороже и сложнее по выполнению, в два и долее раз эффективнее, но иногда (к счастью, крайне редко) встречаются осложнения. Безвредность ЭКО доказана многочисленными данными статистики заболеваемости.
С позиции максимально быстрого достижения главной цели (беременности) при выборе метода лечения бесплодия следует, в первую очередь, ориентироваться на эффективность процедуры – в зависимости от имеющейся формы бесплодия.
Ниже в таблицах приведены научные (!) данные об эффективности ЭКО/ВМИ в различных ситуациях.
Таблица 1. Частота наступления беременности (%) при использовании разных методов искусственной инсеминации при лечении женского бесплодия при фертильной сперме партнера:
Искусственное оплодотворение (ВМИ) | Искусственное оплодотворение (ЭКО) | |
Маточных труб нет | 30-50 | |
Трубы непроходимы | 30-50 | |
Трубы частично проходимы | 0-5 | 30-50 |
Эндометриоз | 15-17 | 30-50 |
Неясное бесплодие | 15-22 | 30-50 |
Если у женщины нет матки | ||
Если у женщины нет яичников | Донорские яйцеклетки |
Таблица 2. Частота наступления беременности (в %) при использовании разных методов искусственного оплодотворения при лечении мужского бесплодия при подтвержденной фертильности женщины:
Вид лечения | | | |
Внутриматочная инсеминация | 10-15 | ||
ЭКО | 27-35 | 4-10 | |
ЭКО/ИКСИ | 30-50 | 35-40 | 35-40 после получения сперматозоидов путем пункции яичка или его придатка (ТЕЗА) |
Таким образом, по статистике, самым эффективным способом лечения бесплодия при всех его формах является ЭКО. Невысокая цена инсеминации может влиять на выбор метода лечения только в некоторых случаях (см.ниже).
Проведение внутриматочной инсеминации
За 2-3 недели до процедуры пациентка проходит предварительную подготовку, которая включает следующие меры:
- полный отказ от вредных привычек – курения, употребления алкоголя, наркотических и психотропных средств;
- ограничение или исключение употребления некоторых медикаментозных препаратов (например, гормональных контрацептивов или лекарств);
- коррекцию пищевого поведения и рациона, прием витаминно-минеральных комплексов (по рекомендации врача);
- отказ от любых форм сексуальной активности (полового акта, петтинга, мастурбации и т. д.) для предотвращения спонтанной овуляции;
- ограничение физических нагрузок и психологического стресса.
Если у женщины нарушен овуляционный цикл, ей предварительно могут назначить курс гормональных инъекций для стимуляции яичников и подготовки матки к беременности.
Мужчина также должен соблюдать определенные правила:
- Исключить вредные привычки (курение, наркотики, алкоголь);
- Избегать посещения бани и сауны, чтобы исключить перегревание семенных желез;
- Ограничить физические и эмоциональные нагрузки;
- За 2-3 дня до процедуры исключить половую активность (в том числе мастурбацию).
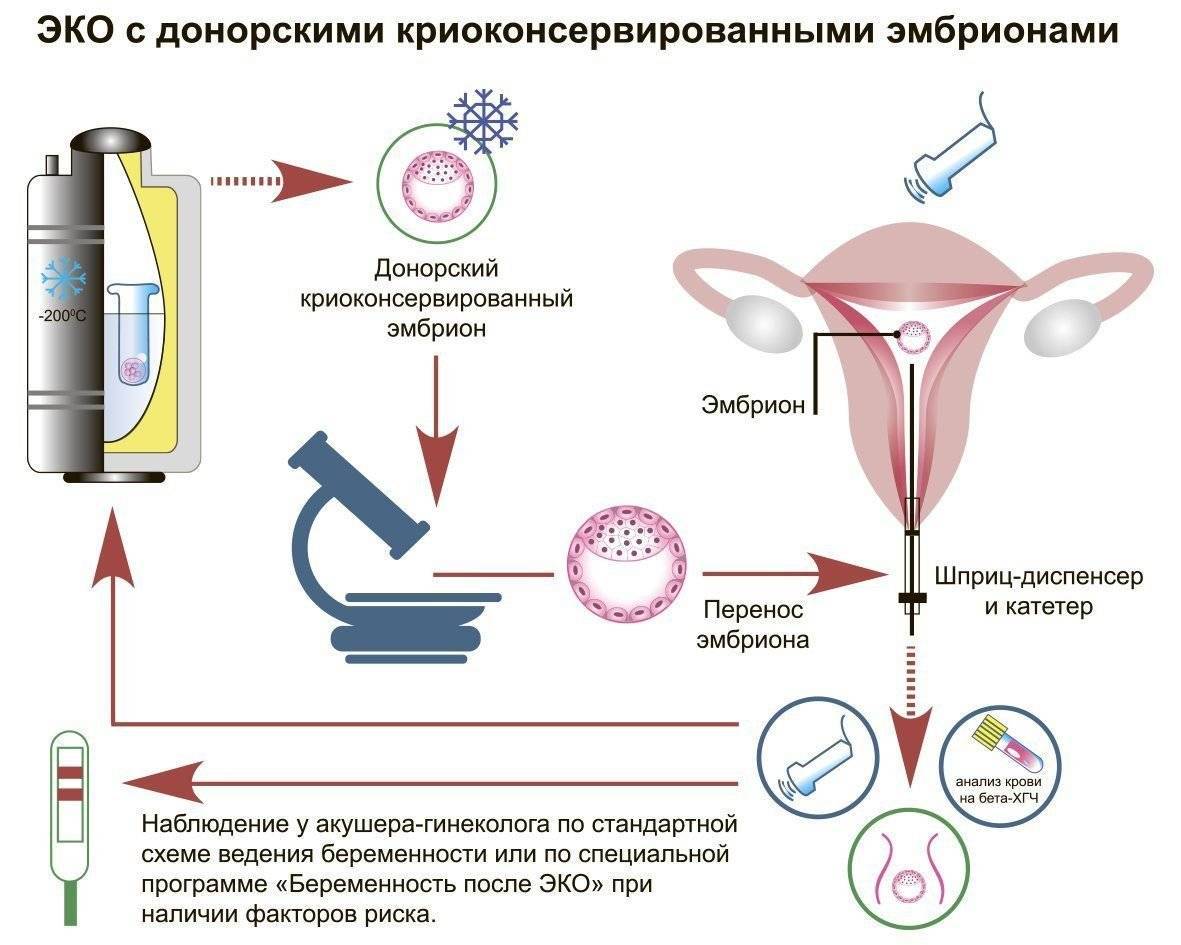
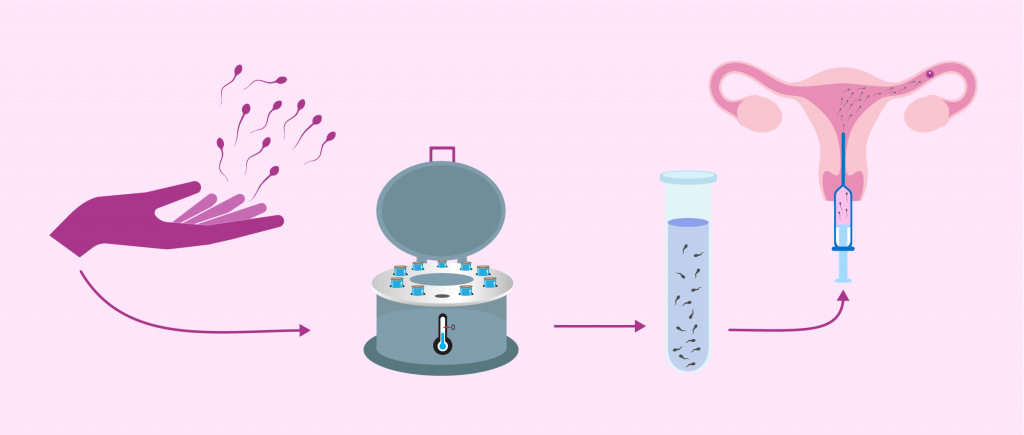
В день проведения искусственной инсеминации за 1,5-2 часа до нее мужчина сдает сперму путем мастурбации или, если нарушена эякуляторная функция, она извлекается с помощью пункции семенных желез или канатиков. Эякулят направляется на предварительную обработку для улучшения его качеств. Если инсеминация осуществляется с использованием донорского генетического материала, то перед процедурой его достают из криобанка и размораживают.
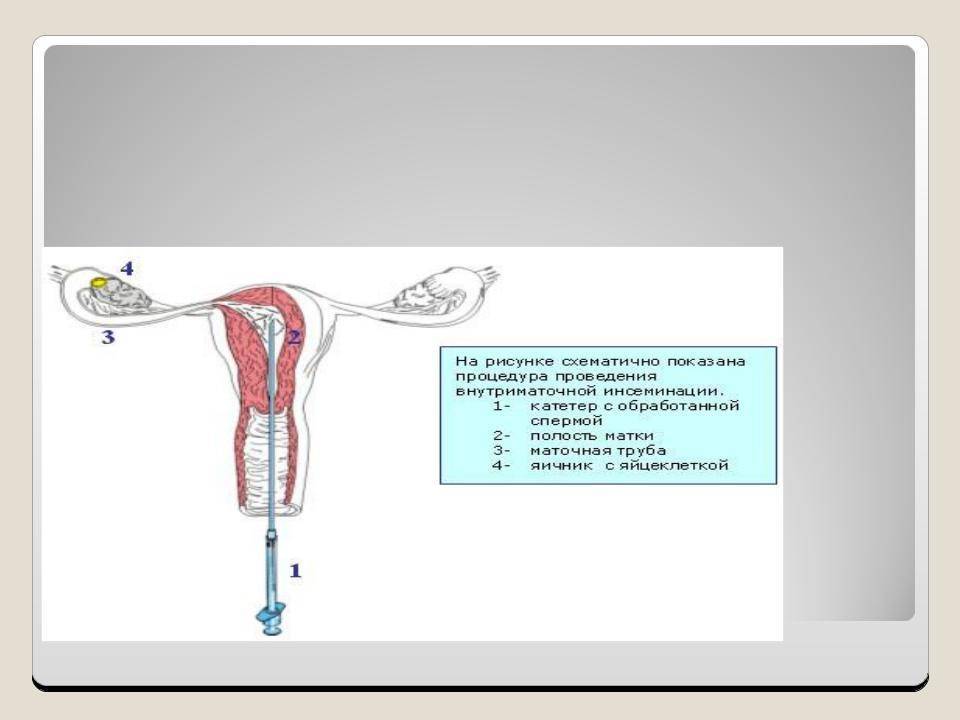
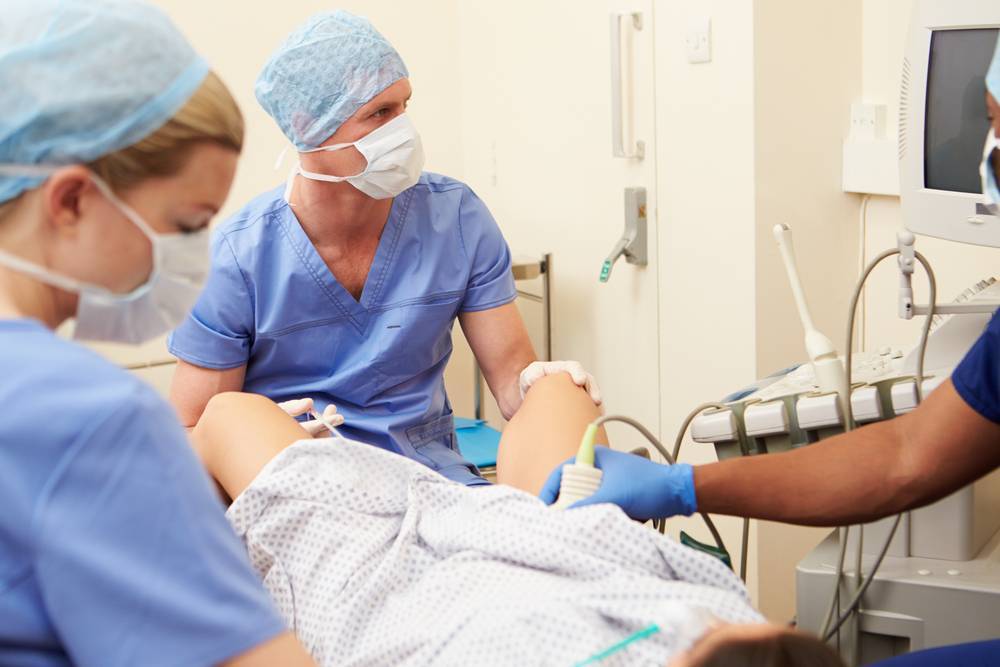
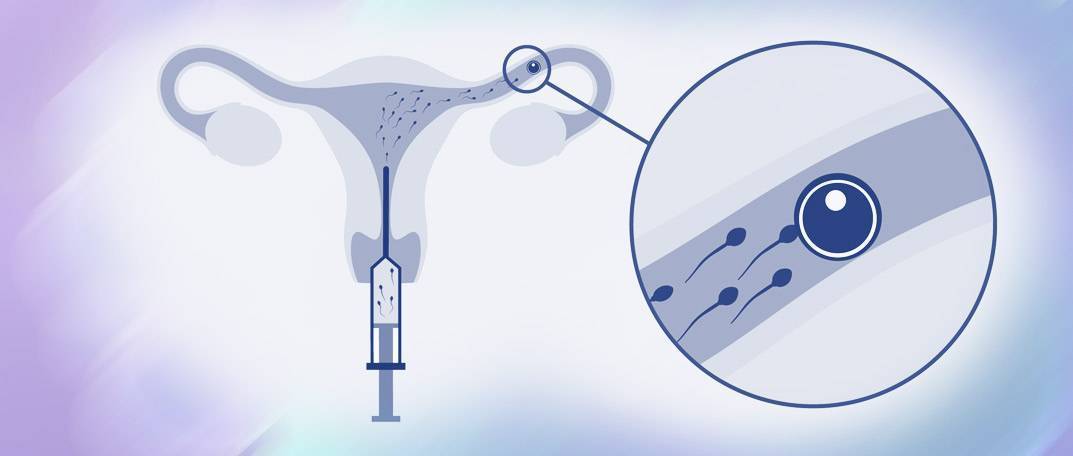
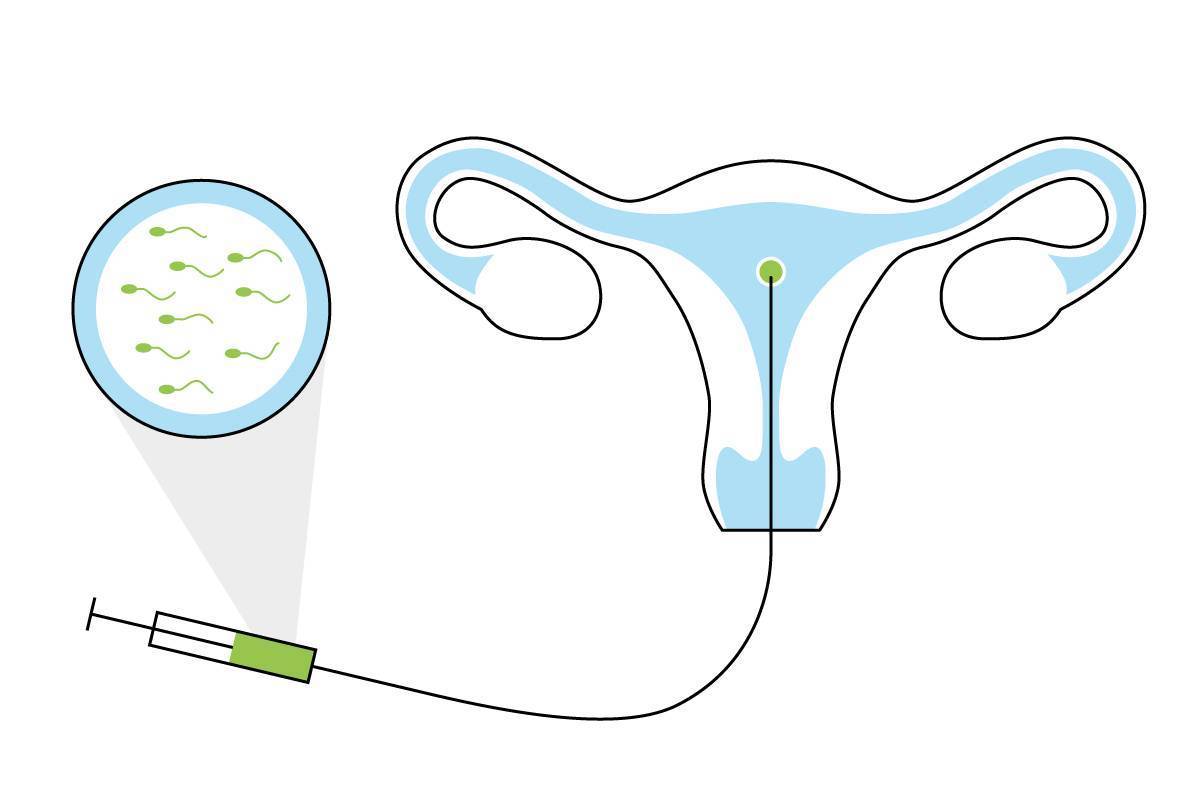
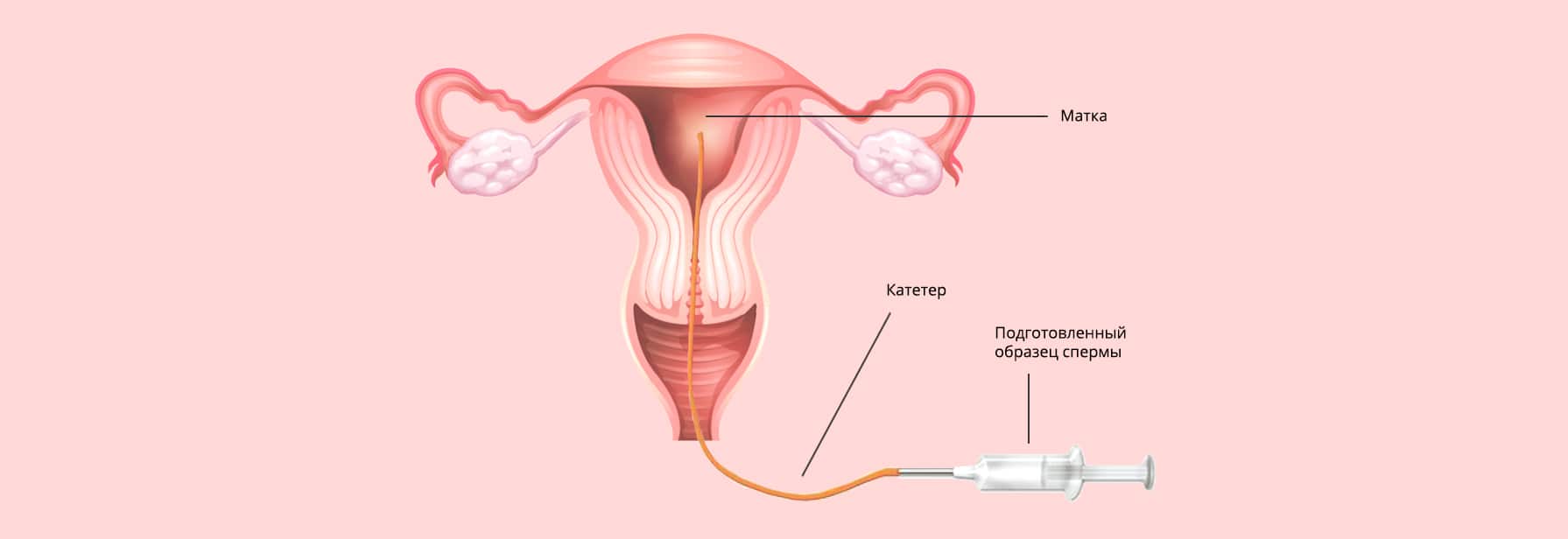
Сама инсеминация проходит в условиях клинического амбулатория без анестезии или под местным обезболиванием. Пациентка размещается на гинекологическом кресле, после чего ей трансвагинально в полость матки вводится катетер, через который подается подготовленная сперма. Процедура проходит безболезненно и не требует госпитализации, сразу после нее женщина может вернуться к привычной жизни. Через 2 недели после внутриматочной инсеминации женщина повторно сдает мочу и кровь на гормоны, а также проходит УЗИ матки – эти тесты необходимы для установления факта наступления беременности.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
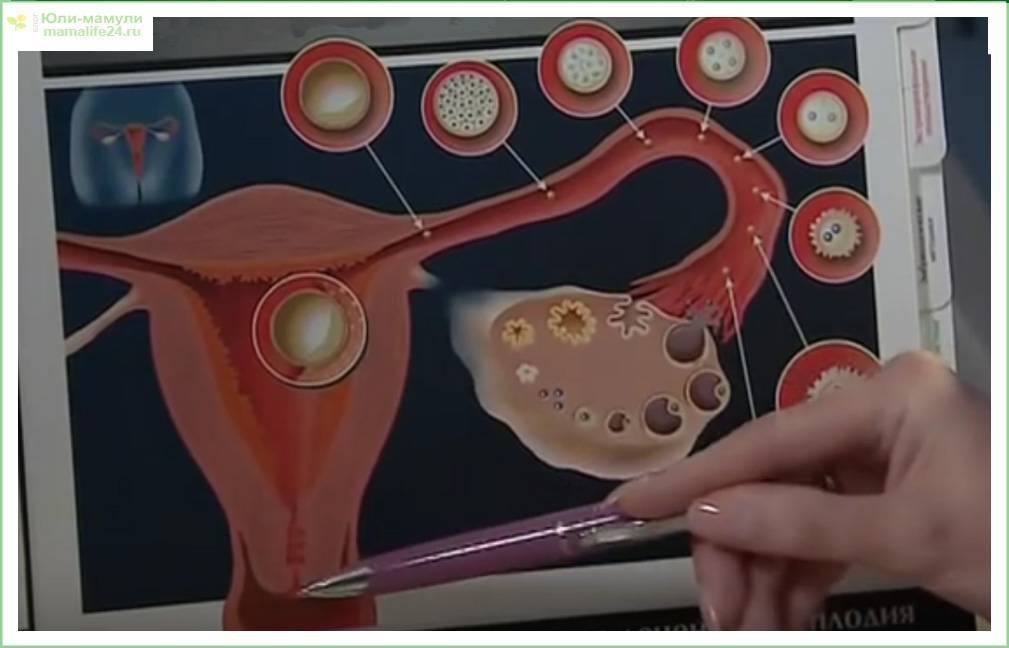
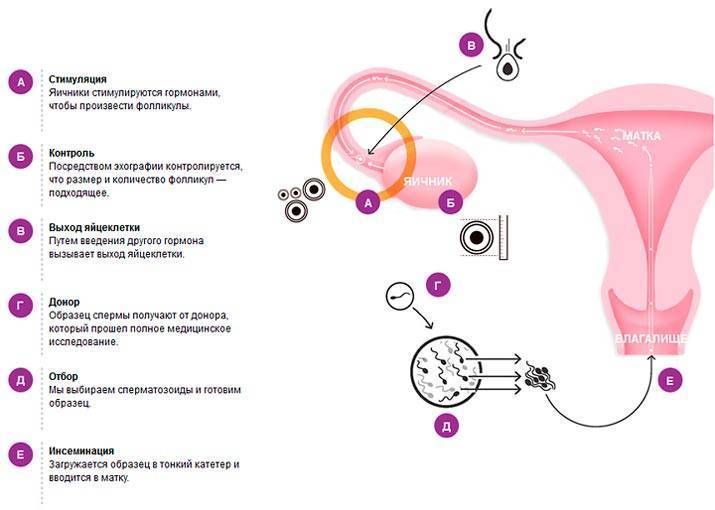
Стимуляция овуляции яичников
Стимуляция овуляции яичников также называется индукцией овуляции (ИО). Результатом успешной индукции является получение 2-3 фолликулов. К дальнейшему использованию пригодны только зрелые фолликулы.
Чтобы их получить, можно с помощью современных препаратов стимулировать образование и рост фолликул. Различные препараты, используемые для этих целей, имеют различный принцип действия. Так, одни воздействуют непосредственно на фолликулу, а другие просто стимулируют внутреннее содержание гормона. Препараты, стимулирующие фолликулу, называют прямыми и непрямыми индукторами овуляции. Они вводятся в организм женщины на 3-5 день менструального цикла и назначаются врачом для ежедневного применения. Во время всего периода индукции овуляции врач наблюдает за ростом фолликулов, а также толщиной их эндометрии. Как правило, наблюдение проводится с помощью УЗИ, через каждые 2-3 дня. Кроме УЗИ врач может назначить пациентке анализ крови, который сдается раз в 2-3 дня. С его помощью лечащий врач следит за уровнем эстрадиола.
Именно уровень эстрадиола и размер фолликулы указывают на степень её созревания. В среднем, фолликулы созревают в течение 10-15 дней, однако все это индивидуально, поэтому возможны небольшие отклонения от общепринятых норм. После того, как фолликула достигает нужного размера (16-18 мм), а уровень эстрадиола приходит в необходимую норму, пациентке делают укол ЧХГ, то есть вводят гормон, стимулирующий овуляцию. И искусственная овуляция происходит в течение 36-42 часов с момента введения ЧХГ.
Самые часто задаваемые вопросы об искусственной инсеменации
От чего зависит успешное проведение искусственной внутриматочной инсеменации?
Если вы обнаружили у себя один или несколько нижеперечисленных пунктов, тогда успешная инсеменация может быть под вопросом:
- Возраст женщины больше 38 лет;
- Низкое качество спермы;
- Наличие спаек в малом тазу у пациентки;
- Низкий овариальный резерв женщины;
- И, наконец, эндометриоз средней и тяжелой степени.
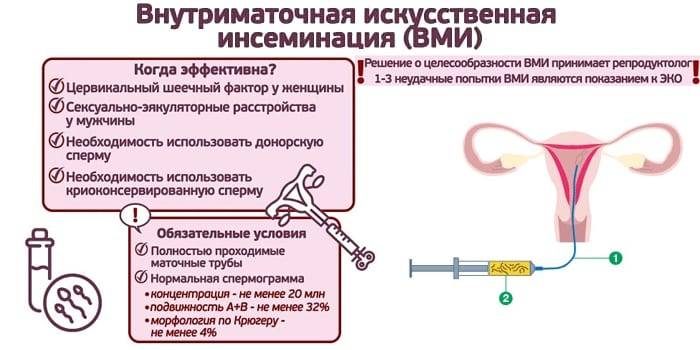
Подходящая для внутриматочной инсеменации сперма
Чтобы инсеменация прошла успешно, необходимо использовать сперму, содержащую не менее 10 млн. активных сперматозоидов, а также не менее 4 млн. сперматозоидов с нормальной морфологией в 1 мл.
Максимальное количество попыток ИИ
Максимальное количество попыток искусственной инсеменации не должно превышать более 6 манипуляций. Однако в исключительных случаях это количество увеличивается до 9 раз!
В целом, успешного результата можно достичь в течение первых трех попыток. И медики отмечают, что эффективность ИИ после третьей манипуляции значительно снижается.
Обследования перед ИИ
Стоит также отметить, что перед проведением первой ИИ, пациентка должна пройти обязательные подготовительные мероприятия:
- Терапевтический осмотр, направленный на выявление соматических заболеваний;
- Сдача анализов (бакпосевы, установление группы крови и резуса, реакция Вассермана, а также анализ на ВИЧ);
- При наличии показаний, прохождение посткоитального теста и анализа маточных труб;
- Исследования мочи на содержание 17-кетостероидов;
- Диагностика предполагаемого времени овуляции, кольпоскопия, а также определение цервикального числа.
Если все вышеуказанные исследования выявили противопоказания к ИИ, проводится соответствующее лечение, после которого инсеменация станет возможной.
Общая характеристика
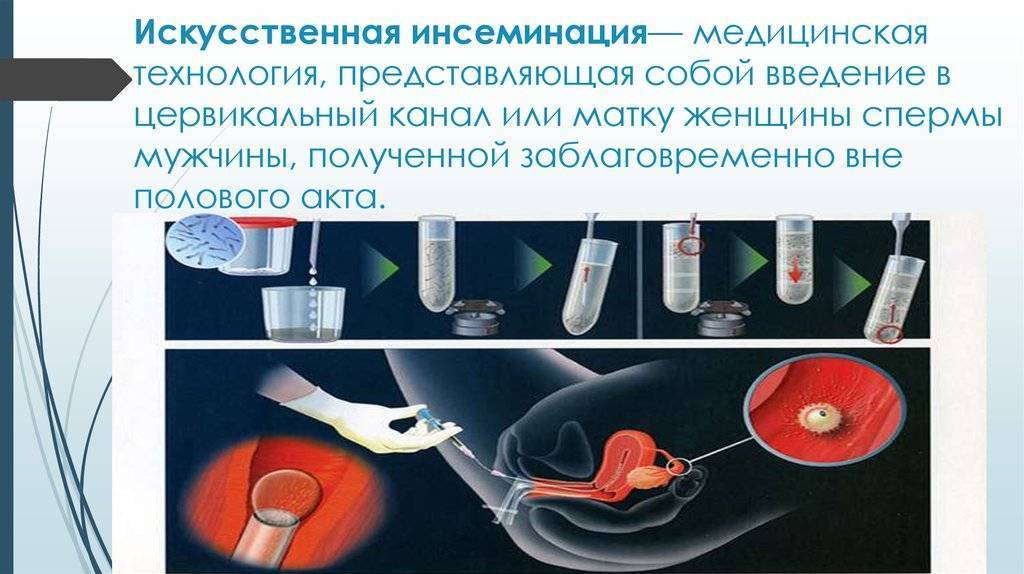
Искусственная инсеминация – одна из наиболее простых в исполнении и давно применяемая методика искусственного оплодотворения, заключающаяся во введении спермы в репродуктивные пути женщины. Процедура представляет собой введение обработанной спермы мужчины непосредственно в половые (репродуктивные) пути женщины. Как метод лечения бесплодия, инсеминация известна давно. В зависимости от того, куда именно вводится сперма мужа/партнера/донора, различают следующие виды инсеминации:
Внутривлагалищная инсеминация;
Внутриперитонеальная инсеминация;
Внутриматочная инсеминация.
Первые два способа представляют лишь исторический интерес и по ряду причин применяются редко. В наши дни применятся, в основном, внутриматочная инсеминация. Пациенты, вынужденные прибегать к этому методу, часто задают вопрос: сколько можно делать инсеминацию?
Длительная история применения инсеминации (в практике акушера-гинеколога она уже не первый десяток лет) – залог того, что методика отработана до мелочей, а доступность сделала её довольно популярной среди пациентов.

Противопоказания и возможные осложнения
ИИ, проведенная дома без предварительного обследования, недопустима при:
- воспалении матки и придатков;
- отсутствии маточных труб;
- окклюзии (непроходимости шейки матки и яйцеводов);
- опухолях детородных органов;
- обострении инфекционных заболеваний;
- отсутствии овуляции;
- нарушениях обмена веществ;
- недееспособности и психических патологиях у женщины.
Возможные осложнения после инсеминации:
- возникновение признаков воспаления половых органов;
- аллергия на стимулирующие овуляцию медикаменты;
- внематочная или многоплодная беременность.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии – врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии – нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Где делают искусственную инсеминацию?
Сделать искусственную инсеминацию можно в клиниках, занимающихся проблемами репродукции. Процедуру проводит врач-репродуктолог, при участии эмбриолога, которой занимается подготовкой спермы. Для проведения процедуры необходимо подписание официального договора с клиникой. Если женщина состоит в браке, то для проведения инсеминации спермой мужа или донора необходимо официальное согласие и жены и мужа. Иногда спрашивают, возможна ли искусственная инсеминация в домашних условиях? На многих сайтах даже даются рекомендации по проведению искусственной инсеминация в домашних условиях. Некоторые пары пробуют ввести сперму шприцом без иглы во влагалище поближе к шейке матке и такой способ многие называют – искусственная инсеминация в домашних условиях.
Клиник искусственной инсеминации и репродуктивных центров, где делают искусственную инсеминацию, достаточно много. Поиск клиники искусственной инсеминации можно осуществлять через интернет, набрав правильно в поисковике запрос, например: «искусственная инсеминация в Москве», «искусственная инсеминация в СПБ», «искусственная инсеминация Краснодар», «искусственная инсеминация в Воронеже или Нижнем Новгороде». На такой запрос вы получите список лечебных учреждений, где можно сделать искусственную инсеминацию в каждом конкретном городе или ближайшем городе от места проживания. Там же, набрав запрос «искусственная инсеминация, отзывы», вы найдете множественные отзывы об искусственной инсеминации в том или ином лечебном учреждении. Вы можете найти много информации об искусственной инсеминации, зайдя на форум этой тематики. Как правило, на форум об искусственной инсеминации пишут те, кто делал искусственную инсеминацию или кому помогла искусственная инсеминация, или же не помогла. Вы можете задать любой вопрос тому, кто делал искусственную инсеминацию и получить на него ответ. Часто на специализированных форумах присутствуют и врачи – специалисты этого профиля, которые дают консультации всем участникам форума, а также пишут свои впечатления и дают рекомендации тем, кому помогла искусственная инсеминация.
Заключение
Более высокая эффективность метода не должна служить призывом к пациентам во всех случаях ориентироваться на ЭКО. Статистика и знание основ физиологии помогает врачу-репродуктологу выработать тактику лечения оптимальную по стоимости и эффективности.
Трудности с выбором тактики возникают в том случае, когда нет абсолютных показаний к ЭКО (отсутствие труб, сниженная фертильность спермы и т.д.).
В таких случаях, на основании 40-летнего опыта работы репродуктологов мира в нашей клинике используется следующий алгоритм достижения беременности:
- Естественное зачатие, привязанное к моменту овуляции (по УЗИ), так называемое «Программированное зачатие».
Применяется при отсутствии видимых причин бесплодия (нормальая спермограмма, проходимые трубы, совместимость партнеров по данным пробы Курцрока-Миллера, нормальные анализы). Обычно 3-4 цикла.
- Естественное зачатие на фоне стимуляции яичников. Применяется при отсутствии беременности на фоне программированного зачатия. 1-2 цикла.
- Искусственное оплодотворение:
- ВМИ (со спермой мужа или донора) в течение 2-4 циклов;
- ЭКО (ИКСИ).
Естественно, сроки проведения разных этапов могут быть существенно сокращены в зависимости от сопутствующей патологии и возраста. Например, в возрасте женщины выше 35 лет рекомендуется сократить время достижения беременности без применения репродуктивных технологий до полугода.
Использование такого алгоритма помогает в оптимизации расходов пациентов, не снижая эффективности проводимых процедур.
Наша клиника – возможно, лучшая по лечению искусственного оплодотворения в Москве и по всей стране. Наши медики всегда учитывают интересы пациентов в первую очередь. Именно поэтому результаты лечения бесплодия у нас самые высокие на протяжении многих лет.