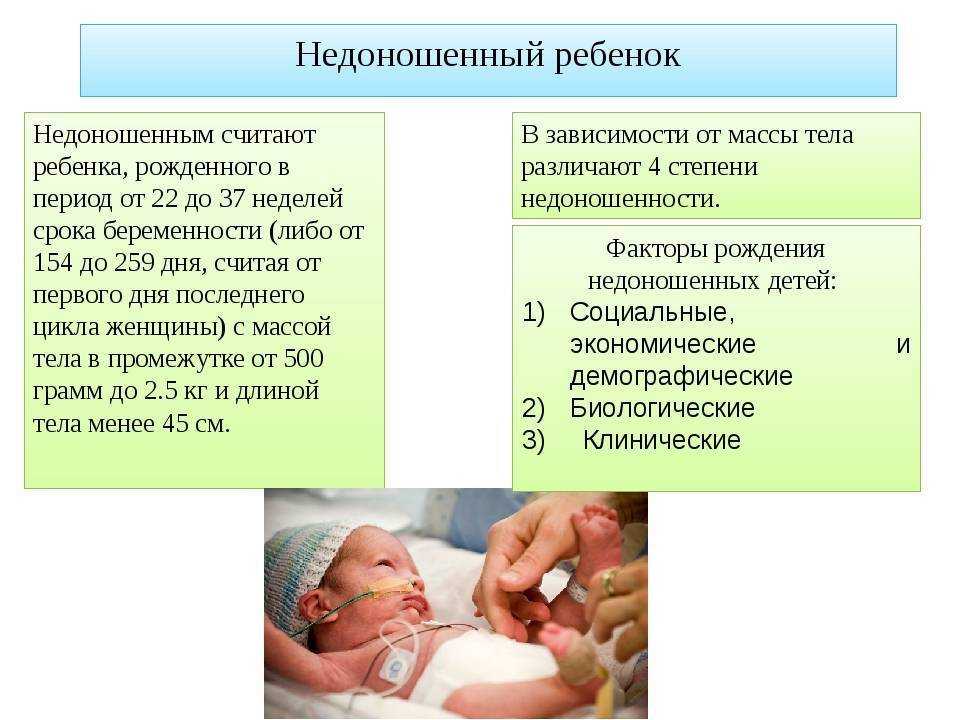
Татьяна, 24 года
«Мои роды проходили тяжело как с физической, так и с моральной точки зрения. Первые схватки были очень легкими. Я поступила в дородовое отделение в хороший роддом. Показатели – отличные, пробка – не отошла, раскрытие – на один палец, УЗИ и КТГ – идеальные. Затем дали таблетку Миропристона, которая подействовала через 8 часов. Целый день прошел в схватках, которые я не отмечала. Вечером выпила еще 1 таблетку. К 22 часам схватки стали сильнее. После осмотра оказалось, что раскрытие составляет всего 2,5 пальца, но врач без предупреждения проколола пузырь. Отошедшие воды были чистыми. Мне сделали клизму и велели сходить в душ.
В полночь вновь вернулась в родильный зал. Там мне сделали КТГ. Схватки были сильными, но раскрытие шло очень медленно. В 2 часа ночи оно так и оставалось 2 пальца. Я уже орать начала, пришла врач. В 4 утра матка раскрылась только на 4,5 пальца. У меня начался бред. Акушерка била меня по щеках, материла, теребила за руки и ноги. Я попросила, чтобы сделали обезболивание — в ягодицу вкололи какой-то анестетик. Укол не помог, зато началась рвота. Я поняла: что-то идет не так. Оказалось, что пуповина обвила шею ребенка. У меня почти не осталось сил, я стала вести себя неадекватно, а эта сволочь просто бросила меня в родилке умирать. При этом наговорила массу неприятных вещей и заверила в том, что я рожу мертвого малыша. Я мучилась до утра, пока другая акушерка через влагалище не распутала пуповину и вручную не раскрыла шейку матки до 7,5 пальцев. Роды принимала тоже она. Дважды я падала в обморок, а злая акушерка ругала меня, обзывала нецензурными словами и обливала водой. У меня уже не осталось сил тужиться, а головка все не проходила. Меня разрезали аж до ануса, разорвали шейку, сделали еще пару надрезов. Я с трудом родила головку, а затем и посиневшее тельце моей девочки. Девочку положили мне на живот. Она даже не кричала, а только через несколько секунд начала издавать звуки. По шкале Апгар – 7 баллов.
Чтобы передать то, что я ощутила в тот миг, не найдется слов ни в одном языке мира. Промежность зашили, а меня перевели в палату. Только там до меня дошло, что я могла потерять своего ребенка. Всю жизнь буду благодарна той акушерке за спасение дочки. Жалобу на другого врача составлять не стала – просто не хватило нервов. Но жаль, что именно из-за таких ужасных и невнимательных докторов многие бояться родов. Берегите себя и своих деток!».
Как общаться с врачами
Задавайте вопросы
Согласно исследованиям последних лет, около половины матерей недоношенных младенцев НЕ ЗНАЮТ диагнозов своих детей, еще 20% НЕ МОГУТ РАЗОБРАТЬСЯ в медицинских терминах и НЕ ПРОСЯТ у врача необходимых разъяснений.
Вы имеете право на полную информацию о состоянии здоровья ребенка, о том, какую помощь он должен получать, о прогнозе его дальнейшего развития. Лечащий врач обязан рассказать вам об этом в доступной форме и ответить на все вопросы — ваши и других членов семьи.
Спрашивайте не только о физическом, но и о психическом здоровье ребенка. Иногда незрелость организма становится причиной нарушений работы головного мозга — так называемой перинатальной энцефалопатии
Если вашему ребенку поставлен такой диагноз, поинтересуйтесь причиной и характером энцефалопатии: для понимания особенностей поведения и развития ребенка важно, какие именно отделы головного мозга страдают в результате заболевания
Зачем родителям «медицинская» информация?
Многие родители считают информацию такого рода излишней, полагая, что этими вопросами должны заниматься только специалисты. Это не так: чем полнее будет имеющаяся у вас информация, тем легче вам будет установить режим, организовать уход и развивающие занятия с ребенком после выписки из больницы. Вы сможете помочь другим членам семьи понять причины поведения малыша и научить их распознавать «тревожные» симптомы. Запас специальных знаний полезен также для того, чтобы оценивать достоинства и недостатки методов лечения ребенка, которые предлагают специалисты. Помните, что отказ от того или иного назначения — это ваше право. При наличии у ребенка страхового полиса вы сможете также самостоятельно выбрать медицинское учреждение и врача (в системе обязательного медицинского страхования).
Почему это происходит?
Ваш малыш поторопился появиться на свет и родился раньше положенного срока — что же делать? Прежде всего, не паниковать. По статистике ВОЗ, в цивилизованных странах 9 из 10 недоношенных детей выживают и впоследствии успешно развиваются. И не думайте, что это случилось только с вами: ежегодно раньше срока рождаются около 15 миллионов детей, то есть примерно 1 из 10.
Конечно, каждую женщину, ставшую мамой «ранней пташки», прежде всего, волнует, почему это произошло.
Причины недоношенности до конца не изучены, однако некоторые факторы увеличивают шанс преждевременных родов:
- Аборты и преждевременные роды в анамнезе;
- Многоплодная беременность;
- Инфекция во время ожидания малыша;
- Гестоз;
- Отслойка плаценты;
- Сахарный диабет у мамы;
- Гипертония и болезни сердца;
- Курение и прием алкоголя во время беременности;
- Плохое питание матери;
- Беременность в слишком юном или позднем возрасте.
Омраченные преждевременностью роды
Слезы счастья, море поздравлений, цветы, улыбки, первая встреча со своим малышом, первое прикладывание к груди сразу после родов… Однако это все, к сожалению, не про вас. Преждевременные роды, увы, вызывают совсем противоположные эмоции и оставляют далеко не позитивные воспоминания. Вы сто раз прокручиваете в памяти одно и то же: ваши переживания, страх перед неизвестностью и тишина… Тишина очень угнетает, особенно если малыш настолько слаб, что после рождения не закричал. Что делать? Единственно правильное решение – как можно меньше думать об этом и не вспоминать, ведь проблем и так хватает.
Вместе с мамой
Для недоношенного малыша особенно важно присутствие мамы. Сегодня во многих больницах оборудованы палаты «мать и дитя», где вы сможете круглосуточно быть вместе с ребенком, ухаживать за ним, кормить и поддерживать его во время различных процедур
Если такой возможности нет, постарайтесь по максимуму использовать разрешенные часы посещений: разговаривайте с малышом, берите его на руки (когда ситуация позволяет), пойте песни. Это поможет ребенку быстрее восстановиться.
Очень полезным считается метод «кенгуру» — контакт роженицы и малыша «кожа к коже». Для этого голенького ребенка кладут к маме на грудь, расположив его на животике в позе «лягушонка». Начать можно с 20 – 40 минут два раза в день, постепенно увеличивая продолжительность сеанса до нескольких часов. При этом необходимо контролировать температуру тела крохи: для сохранения тепла его нужно сверху прикрыть одеялом, а на головку надеть шапочку. Доказано, что метод кенгуру творит чудеса: у малыша нормализуются фазы сна и бодрствования, улучшается дыхание и кровообращение. Близость к маминой груди способствует развитию нормальных рефлексов новорожденного: сосательного, глотательного и поискового.
Особенности моторного развития недоношенных деток
Сразу хочется отметить, что часто психика малышей восстанавливается намного быстрее моторики
Поэтому вопросу развития двигательной функции и координации стоит уделять повышенное внимание
- С момента рождения до возраста 4,5-6 месяцев недоношенные малыши значительно отстают в развитии от доношенных деток.
- В период с 4,5 месяцев до полугода скорость моторного развития немного увеличивается. Если подключить к процессу реабилитации специалистов, темпы развития могут догнать доношенных детей.
- С 6 до 9 месяцев опять наблюдается снижение скорости развития недоношенных деток по сравнению с доношенными.
- После 9 месяцев, в наиболее благоприятном случае, происходит выравнивание в моторном отставании. Передвижение и равновесие нормализуется к возрасту 13-18 месяцев. Наблюдается неловкость и неуклюжесть в движениях, однако это проходит к 42 месяцам или раньше, если проводить специальные занятия и реабилитацию.
Недоношенные детки догоняют своих сверстников по моторному развитию к 20 месяцам, по речевому – к 2-м годам. Это приблизительные сроки – здесь все зависит от индивидуальных неврологических нарушений, которые появились в результате преждевременных родов.
МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
Первый этап выхаживания — «жизнь под колпаком»
Попав в отделение реанимации или палату интенсивной терапии новорожденных, можно не на шутку встревожиться, увидев:
- Кувезы (прозрачные «колпаки»).
- Много проводков, отходящих от ребенка.
- Медицинскую аппаратуру, которая время от времени издает тревожные сигналы.
Все это необходимо, чтобы помочь малышу адаптироваться к жизни вне утробы матери и оказать квалифицированную медицинскую помощь.
Тепловой режим
Первые дни или недели жизни недоношенный кроха обычно проводит в кувезе, который имеет четыре отверстия для проведения лечебных манипуляций.
Если кроха не может самостоятельно дышать, то его подключают к аппарату искусственной вентиляции легких. Когда малыш самостоятельно дышит, то в кувез при необходимости подается увлажненный кислород.
Согласно сроку гестации в кувезе создается оптимальная температура окружающей среды (дабы не допустить перегрева и/или переохлаждения) и влажность (чтобы не высохли слизистые оболочки). Такой режим особенно важен для глубоконедоношенного малыша.
Ребенок c умеренной степенью недоношенности обычно находится на специальном матрасе либо столике с подогревом. При тяжелом состоянии его также могут поместить в кувез.
Почему важно поддерживать оптимальный температурный режим?
Для выработки тепла необходимо, чтобы в организм крохи поступало больше энергии и кислорода.
Однако у незрелых детей к тканям плохо доставляется кислород, а углекислый газ трудно выводится из организма. Поэтому при переохлаждении развивается гипоксия (кислородное голодание) и ацидоз (увеличивается кислотность тканей), что ведет к ухудшению состояния ребенка.
Тогда как при оптимальной температуре окружающей среды понижается потребность незрелого организма в кислороде и энергии для выработки собственного тепла.
Питание
Недоношенные дети кормятся материнским молоком или искусственной молочной смесью.
Если ребенок глотает, но его состояние нестабильное, то для кормления используется шприц (удобнее), ложечка или чашечка. Затем при улучшении состояния малыша начинают постепенно прикладывать к маминой груди.
Ребенка с глубокой степенью недоношенности либо при тяжелом состоянии кормят с помощью зонда, который вводится в желудок через носовые ходы или ротовую полость.
Однако даже с материнским молоком малыш не обеспечивается всем необходимым. Поэтому недостающие калории и жидкость обязательно восполняются внутрь и/или вводятся внутривенно.
Подробнее о кормлении недоношенных детей — в нашем следующем материале: Недоношенные дети: особенности вскармливания.
Наблюдение
От малыша отходят многочисленные проводки — датчики, которые регистрируют температуру тела, насыщение кислородом крови, артериальное давление, пульс и другие показатели. Данные передаются на монитор. Если какой-то показатель отклоняется от нормы либо датчик открепляется от тела, то раздается тревожный сигнал.
Кроме того, проводятся лабораторные исследования: определяется гемоглобин крови, эритроциты, билирубин, кислотно-основное состояние и другие показатели.
Лечение
Ребенку при необходимости внутривенно вводятся лекарственные препараты с заданной скоростью при помощи линиамата, который представляет собой небольшой медицинский аппарат со шприцом (инфузионный насос).
Также детям внутривенно восполняется объем жидкости в зависимости от изменения массы тела, количества выделенной мочи и других показателей.
Глубоконедоношенным детям с синдромом дыхательных расстройств для созревания легочной ткани целесообразно вводить природный сурфактант (вещество, выстилающее альвеолы изнутри) в виде аэрозоля.
Как только ребенок перестает нуждаться в интенсивной терапии и искусственной вентиляции легких, то его переводят на следующий этап.
Прививки недоношенным детям
вакцины
Вакцины против инфекционных заболеваний
- Полиомиелит — вирусная инфекция, которая “любит” нервную систему, приводя к необратимому параличу мышц (отсутствию движений). В тяжелых случаях быстро наступает смерть от паралича дыхательных мышц. Заболевание неизлечимо. В группе риска — дети до пяти лет.
- Столбняк поражает нервную систему, приводя к возникновению судорог всех мышц, которые сокращаются несогласованно. Смерть может наступить от паралича дыхательных мышц.
- Дифтерия приводит к воспалению верхних дыхательных путей. Тяжесть течения болезни обусловлена воздействием крайне ядовитого дифтерийного токсина. В группе риска — дети в возрасте 3-7 лет.
- Коклюш вызывает воспаление верхних дыхательных путей и проявляется приступообразным спазматическим кашлем. Во время приступа возможна остановка дыхания. Наиболее восприимчивы не привитые дети до 5 лет.
- Гемофильная инфекция протекает тяжело у детей первых трех-четырех лет жизни, приводя к развитию менингита (воспаление оболочек мозга), отита (воспаление слухового прохода), пневмонии.
полиомиелита
- Живые ослабленные вирусы.
- Убитые вирусы (инактивированные).
Акушерка из 90-х
Когда за окном расцвело, боль стала практически невыносимой. Я разбудила соседку и попросила позвать врача.
- Почему вы сразу не позвали сестру, чтобы вам сделали еще один укол? — недоумевал врач.
- Все спали, не хотела будить, — сквозь зубы от боли, глядя на медсестру, прошептала я.
- Срочно в родовую, скоро родит, — дал распоряжение врач.
- Мне нельзя рожать, у меня еще срок не подошел, — попыталась возразить я.
В предродовой уже лежали 3 роженицы, я была 4-ой. Одним словом, аншлаг. Врачей на всех рожениц не хватало. Напомню, это был 1990 год. Время тотального дефицита на все, включая специалистов.
Не буду описывать интимные подробности родов, расскажу про отношение акушерки, которая в результате и приняла у меня роды.
Так как я была сильно напугана ситуацией с преждевременными родами, равнодушным отношением медицинского персонала, болью, то, возможно, не всегда правильно выполняла указания акушерки. Она же громко обсуждала мои роды с коллегой, как будто меня не было рядом.
- Ну посмотри, что она делает, ну кто так рожает, ну что за дура, — обращалась она к другой акушерке.
- Ты родишь мертвого ребенка, тужься давай! — тут же крикнула она мне в лицо.
Я заплакала и вскрикнула от ее слов и боли. И тут же получила от нее шлепок по щеке. Не знаю, возможно, она подумала, что у меня истерика, а таким образом она всегда приводила в чувство рожениц. Но мне было очень больно, страшно и обидно. Чтобы не видеть рождения мертвого ребенка, я закрыла глаза.
- Смотри, кто! — услышала я голос акушерки.
- Открой глаза, я тебе сказала! — продолжала возмущаться она. Я пересилила себя и открыла глаза. На руке у нее висел красный худенький человечек с большой, относительно маленького тельца, головой. И он шевелился! Живой!
- Живой! Мальчик, кажется, — прошептала я.
- Смотри внимательно, кто?! — опять скомандовала акушерка.
- Мальчик! — громко сказала я.
Малыша забрали и я увидела его только через неделю.
Вот мы и дома!
Кроху выпишут из больницы, как только он перестанет нуждаться в постоянном наблюдении врачей. Нужно соблюсти еще несколько условий: стабильный набор веса, нормальная терморегуляция (малыш должен удерживать температуру без дополнительного обогрева в течение 24 – 48 часов), способность самостоятельно питаться (грудным молоком или смесью). И главное, вы должны быть способны ухаживать за малышом без посторонней помощи.
Вот несколько общих рекомендаций, которые помогут в первые недели дома.
- Помните об особенностях терморегуляции недоношенных детей. В комнате не должно быть слишком жарко и слишком холодно. Оптимальная температура — 24 – 26 градусов. Помещение нужно регулярно проветривать, увлажнитель тоже не помешает;
- Постарайтесь создать в комнате у малыша мягкое освещение и избегать резкого шума, ведь его нервная система еще не дозрела;
- Первое время не стоит звать гостей: для малыша это дополнительный стресс и потенциальный источник инфекции;
- При купании нужно учитывать степень недоношенности: при умеренной мыть малыша в ванне можно с 7 – 10-го дня жизни, при глубокой — с 3 – 4-й недели. Чтобы не пересушить тонкую кожу крохи, используйте специальные увлажняющие средства и откажитесь от мыла;
- Прогулки с недоношенным малышом лучше планировать через неделю-две после выписки. Если же на улице не очень холодно, начинайте с 10 – 15 минут, постепенно увеличивая продолжительность «моциона» до часа-полутора в день.
Екатерина, 30 лет
«Я хотела рожать в перинатальном центре, собираясь заплатить довольно большую сумму. Но, к сожалению, все пошло совершенно не так. Ближе к ПДР я умудрилась заболеть и потому не смогла лечь туда в нужное время. И вот на 41 неделе врач из женской консультации направляет меня в отделение патологии для стимуляции родов. Именно с того момента и начались мои пытки.
В первый день стационара со мной вообще ничего делать не собирались – матка раскрылась лишь на 1 палец. На следующий день медсестра принесла какую-то таблетку, от которой меня тут же стало тошнить, а затем что-то вколола для того, что размягчить шейку. Вечером третьего дня во влагалище ввели специальный гель, благодаря которому процесс все-таки пошел. Начались невыносимые схватки, с которыми я промучилась до следующей ночи. Затем отошла пробка, а матка раскрылась на 4 пальца. Прежние сильные схватки сменились не такими интенсивными.
Позже меня перевели в предродовую палату и поставили 2 капельницы с окситоцином. Но и это не помогло! Раскрытие шло очень медленно, родовая деятельность была все такой же слабой, а рассудок уже помутнел от боли. Дополнила картину пересменка. Другая акушерка постоянно орала, что я неправильно лежу и могу раздавить ребенка, совершенно не уделяла мне внимания и вела себя по-хамски. Наконец начались потуги и после врачебного осмотра мне «разрешили» рожать. Однако в родзал при этом не спешили увозить. Представьте, я лежала в предродовой до тех пор, пока не появилась голова ребенка!!! Только после этого меня перенесли на каталку и повезли в родовую, где снова вкололи окситоцин. На то время с начала родов прошло уже около 20 часов. 6 из них малышка оставался без околоплодных вод. Плюс ко всему было диагностировано двойное обвитие пуповиной.
Дальше был настоящий ад. Меня привязали к креслу, акушерка все время орала, я изо всех сил пыталась тужиться, продолжая лежать под капельницей, что вовсе запрещено… Сил практически не осталось, эпизоотию никто не делал, внутри все было порвано. Впрочем, этих разрывов я не чувствовала – для меня весь процесс был одной огромной болью. Легче мне стало только после того, когда появилась моя дочка. Затем меня кое-как зашили и оставили лежать в коридоре на целых 2 часа. Ребенка принесли только через 4 часа. Ей тоже не очень повезло – во время родов врачи занесли стафилококк, поэтому глазки гноились, а кожа, оставшаяся без смазки, была сухой. Вот так прошли мои роды – поздние (на 42 неделе), болезненные и с зелеными водами. С тех пор прошло три года, но память то и дело подсовывает неприятные воспоминания. Одно могу сказать точно — детей я больше не планирую».
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ У НЕДОНОШЕННЫХ ДЕТЕЙ
1. Строгое соблюдение дозировок, кратности и сроков введения антибиотиков.
2. Тщательный выбор лекарственных средств при терапии недоношенных детей с желтухой.
3. Обеспечение оптимального питьевого режима.
4. Профилактика и лечение дисбактерноза.
5. Проведение заместительной иммунотерапии с учетом особенностей питания и иммунитета.
6
Медленное, очень осторожное внутривенное введение жидкостей (2—4 мл/час)
Прогнозирование рождения недоношенного ребенка. Прогнозирование риска преждевременного рождения ребенка включает анализ большого числа факторов и возможности их раннего выявления до наступления беременности или на ранних ее сроках. Это потребовало разработкипрогностических систем, основанных на оценке комбинации и информативной значимости отдельных факторов риска.
Многие стандартизированные системы оценки риска касаются не только преждевременных родов, но и широкого спектра неблагоприятных исходов беременности (Фролова О. Г., 1978).
Оценочная таблица, информативность применения которой подтверждена в проспективных исследованиях, представлена в табл. 4 (Creasy R.K. et al., 1980).
Оценка 10 баллов и больше соответствует высокому риску, б—9 баллов – умеренному, до 6 баллов – низкому риску.
Значение оценочно-прогностических таблиц заключается как в выявлении женщин с повышенной вероятностью преждевременных родов и установлении наблюдения за ними, так и в определении приоритетного направления профилактики недонашивания в каждом конкретном регионе.Поэтому более целесообразными следует признать системы, разработанные с учетом частоты преждевременных родов в данной популяции или территории.
Все предлагаемые формализованные системы оценивают риск преждевременных родов в баллах, как рекомендовано ВОЗ. Однако внедрение в практику этих систем с подсчетом риска в баллах оказалось пока недостаточно успешным, так как математическое баллирование не выявило преимуществ перед учетом опытными клиницистами нескольких наиболее значимых факторов (Chenoweth J.N. et al., 1983; Papiernik E., 1984).
В последние годы предпринимаются попытки разработки альтернативных по отношению к формализованным системам подходов к прогнозированию преждевременных родов. В их основе лежит установление таких показателей, которые более тесно связаны с процессами, происходящими в матке. Изучается возможность использования для прогнозирования недоношенности такого признака, как самопроизвольная антенатальная активность матки (которая, по данным специальных исследований, может повышаться за несколько недель до родов), а также характеристики релаксированной шейки матки.
Специалисты считают, что регистрация таких признаков позволит улучшить прогноз и уменьшить частоту недостаточно обоснованных серьезных вмешательств. Эти показатели и признаки уже включены в некоторые программы профилактики недоношенности.
Опасность преждевременных родов
Количество недоношенных новорожденных растет, и медицина научилась их выхаживать на экстремально ранних сроках. Однако такие малыши очень уязвимы в плане дальнейшего развития. Увеличение среднего возраста будущих мам, развитие вспомогательных репродуктивных технологий привело к тому, что все чаще детки рождаются раньше того срока, который отвела на это природа.
Развитие моторики у малышей зависит от работы отделов мозга, которые отвечают за правильную позу, осанку, координацию движений. Малыш, родившийся раньше срока, начинает самостоятельно передвигаться только после того, как его опорно-двигательный аппарат сформировался. А поскольку он развивался в утробе недостаточное время, ему нужно оказать комплексную помощь, которая включает не только медикаментозное лечение, но и реабилитацию двигательной системы.