Способы лечения
Начнем с того, что методы лечения осиплости голоса зависят от первопричины, которая вызвала появление неприятного симптома.
При вирусной этиологии в специальных препаратах для восстановления голоса нет необходимости, он восстановится в процессе лечения. Дополнительные рекомендации сводятся к тому, чтобы исключить пересыхания слизистой горла: давать больше питья ребенку и проветривать комнату, чтобы поддерживать определенный уровень температуры и влажности воздуха. В качестве основного лечения, как правило, назначаются:
- антисептические спреи для обработки горла;
- противовирусные препараты;
- жаропонижающие средства;
- антигистаминные средства для снятия отечности;
- лекарства и сиропы от кашля и т.д.
В случае аллергической составляющей, необходима консультация профильного специалиста – врача-аллерголога на предмет выявления аллергена. Врач определит причину, назначит антигистаминный препарат, и голосовая функция со временем восстановится.
Если причиной патологии стала бактериальная инфекция, наш специалист проведет тщательное обследование ребенка с обязательным взятием мазка с поверхности слизистой гортани, чтобы определить тип возбудителя заболевания. В зависимости от природы выявленного микроорганизма будет назначен соответствующий лечебный препарат.
В случае перенапряжения голоса следует обеспечить ребенку голосовой покой и ограничить его в разговорах, тогда голосовой аппарат быстрее придет в норму. Это тот самый случай, когда молчание – золото…
При возникновении новообразований в области горла не избежать консультации врача-онколога. Специалист определит характер образования и разъяснит необходимость оперативного вмешательства.
В случае попадания постороннего предмета в гортань лучше не предпринимать попыток извлечь его самостоятельно, дабы не усугубить ситуацию. Необходимо в экстренном порядке обратиться к лор-врачу, чтобы исключить продвижение предмета в дыхательные пути!
Причины покраснения
Назовем факторы, которые могут стать причиной красного горла у грудничка:
- ОРВИ. На фоне красного горла может появиться насморк, а также кашель.
- Осложнения после перенесенной инфекции вирусного характера.
- Гиперемия горла может говорить о ветряной оспе, кори или краснухе.
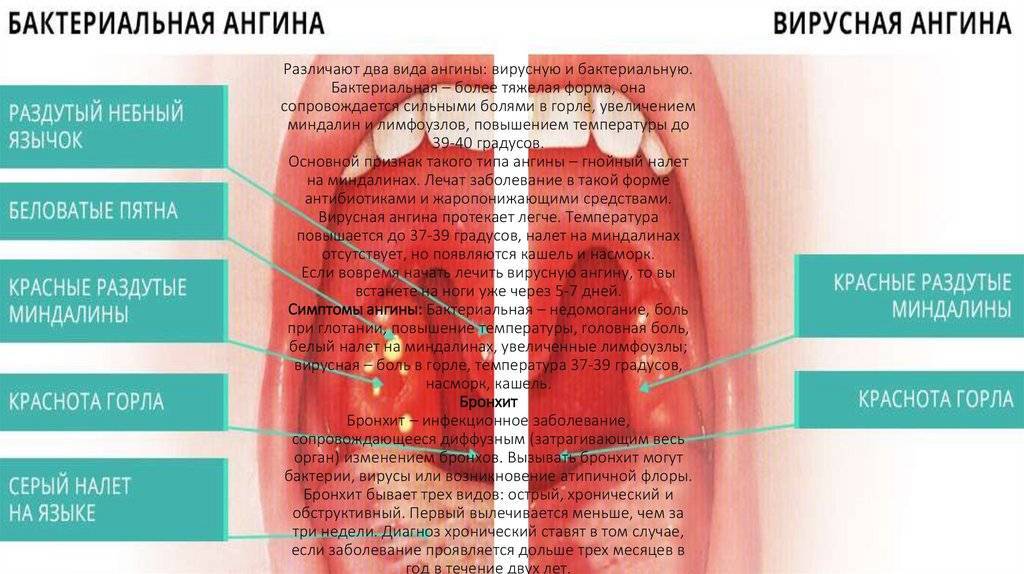
- Красное горло с повышенной температурой тела — это главные признаки ангины. Она может быть как бактериальной, так и грибковой. У самых маленьких обычно встречается первый тип.
- Скарлатина. Кроме красного горла и высокой температуры, это заболевание характеризуется сыпью на кожном покрове и пищевым отравлением. Малыш испытывает сильную боль во время глотания. Данный недуг требует немедленного обращения к доктору, к тому же он передается другим очень быстро.
- Прорезывание зубов. Во время этого процесса тоже может прорезаться горло. В этом случае никакой терапии не требуется. Единственное, что можно сделать — дать крохе жаропонижающее, если ещё есть и температура.
- Аллергическая реакция. Обычно аллергия встречается на продукты, медицинские препараты или загрязненный воздух.
- Красное горлышко может быть у малышей, которые часто и много плачут. Зачастую такой процесс сопровождается отсутствием аппетита, образованиями в области миндалин и повышенной температурой.
Проявления гипотонуса: родителям на заметку
Вялость ребенка нередко ошибочно воспринимается как спокойный характер, а повышенная болезненная сонливость — как здоровый крепкий сон
В таких случаях важно не пропустить патологию
Внимательные родители могут обнаружить сниженный тонус мышц по косвенным признакам:
В период бодрствования малыша следует обратить внимание на его активность, реакцию на внешние раздражители. Малая активность ребенка должна насторожить родителей.
Во время сна у младенцев с мышечным гипотонусом ручки и ножки распрямлены (специфический симптом патологии), ладошки широко раскрыты
Если мама раскрывает ребенку сжатый кулачок, ладонь остается раскрытой.
При кормлении грудничка мама должна обратить внимание, хорошо ли он берет грудь или соску, как долго ест. Заподозрить мышечную гипотонию можно в случаях, когда малыш медленно ест, во время кормления быстро устает.
Как правило, дети, страдающие сниженным мышечным тонусом, отстают в физическом развитии: они позже начинают удерживать голову, переворачиваться на живот, держать свои игрушки. Кроме того, малыши плохо прибавляют в весе.
Анатомия глотки
Глотка располагается позади носовой и ротовой полостей; начинается у основания черепа и доходит до нижнего края 6-го шейного позвонка, где воронкообразно сужаясь, переходит в пищевод.
Выделяют три отдела глотки:
- верхний – носоглотка
- средний – ротоглотка
- нижний – гортаноглотка
Носоглотка
В носоглотке имеется скопление лимфоидной ткани, которая образует глоточную миндалину – аденоиды. Также в носоглотке располагаются трубные миндалины, которые располагаются вокруг глоточных устьев слуховой трубы.
Этот отдел глотки визуализируется только с помощью инструментов или видеоэндоскопического исследования.
Ротоглотка
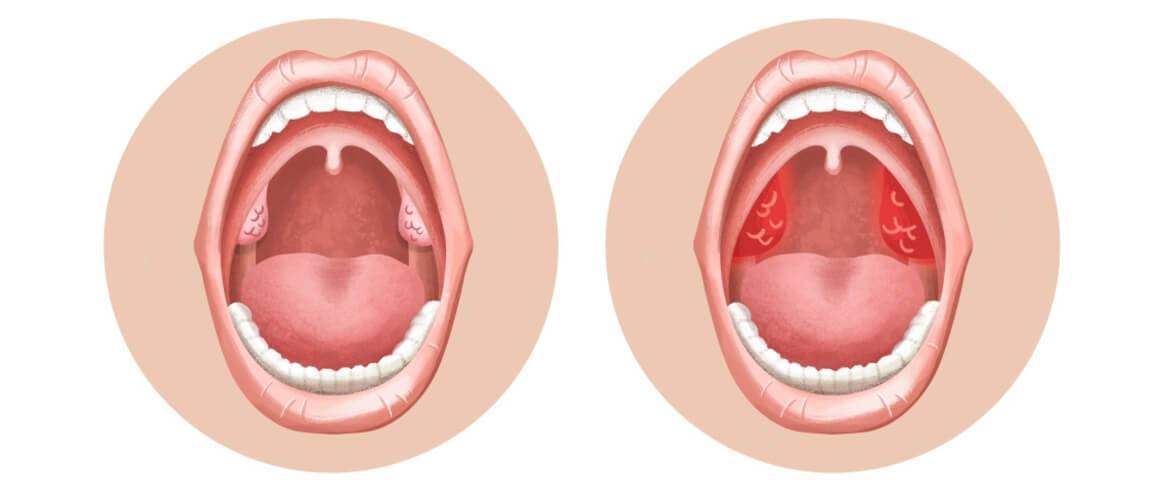
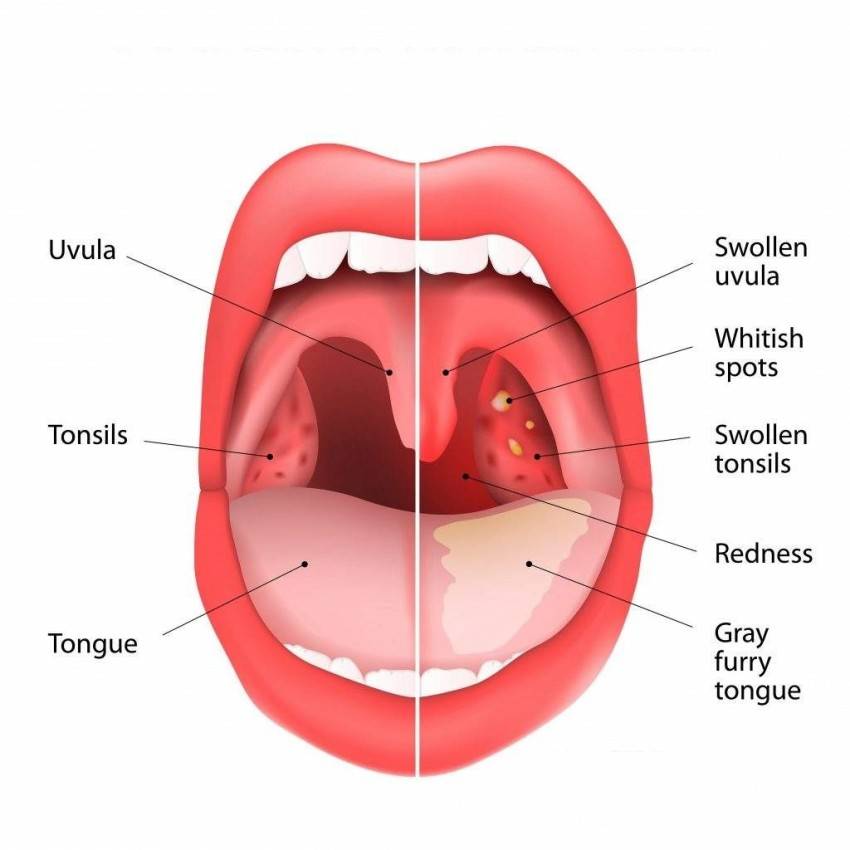
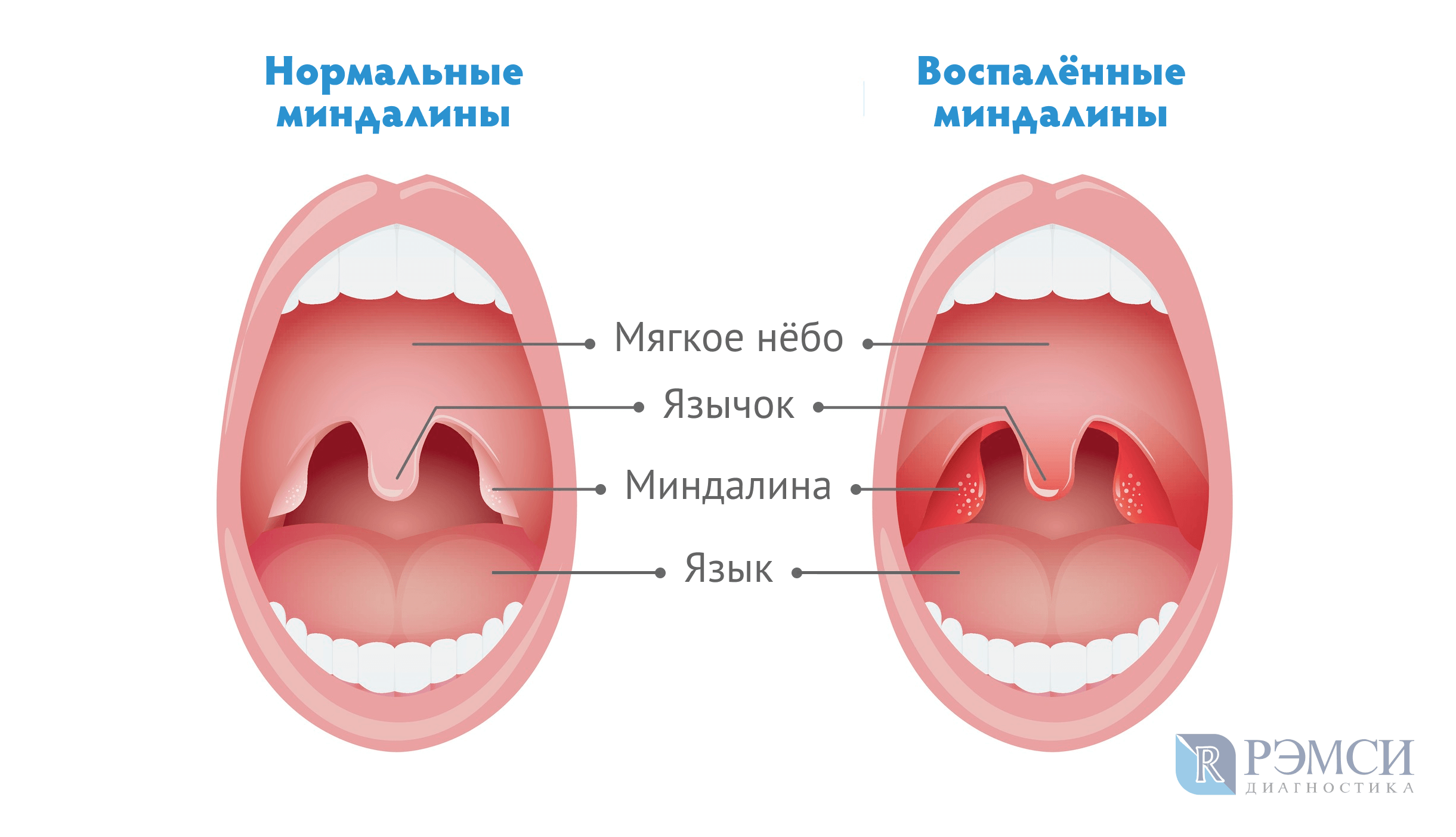
Ротоглотка – это именно та часть глотки, которая обращает на себя внимание при осмотре врачом оториноларингологом и доступна для осмотра самому пациенту. Она располагается позади ротовой полости и отграничена зевом
Зев – это отверстие, образованное сверху мягким небом и язычком, с боков – передними и задними дужками, а снизу – корнем языка. Между передними и задними небными дужками располагаются еще одни лимфоидные скопления – небные миндалины.
Небные миндалины, дужки, язычок в момент глотания подвергаются трению, за счет чего их слизистая оболочка может казаться более красной (гиперемирована), в отличие от всей полости рта, десен и др. Но это всего лишь физиологический фактор.
Слизистая оболочка задней стенки глотки содержит элементы лимфоидной ткани, визуально похожие на гранулы. Слизистая оболочка ротоглотки имеет густую сеть сосудистых, лимфатических капилляров с богатой чувствительной иннервацией, в связи с чем патологические процессы сопровождаются симптомами – болью и дискомфортом в горле, ощущениями сухости и др.
Гортаноглотка
Гортаноглотка начинается на уровне верхнего края надгортанника и переходит в начальную часть пищевода.
Эта часть также визуализируется только при помощи инструментальных и видеоэндоскопических методов. Пациенту эта область визуально недоступна.
Заболевания слизистой оболочки рта сопровождаются различными патоморфологическими изменениями. Воспаление относится к самым распространенным патологическим процессам слизистой оболочки рта и глотки и является проявлением защитной реакции организма на влияние патогенного фактора. Течение и исход воспалительного процесса зависит от реактивности организма, локализации, активности и длительности действия патогенного фактора.
Лечение острого ларингита 9
Лечение острого ларингита требует комплексного подхода.
Антибактериальная терапия
Применение антибактериальной терапии больным нетяжелой формой ларингита не требуется. При выраженных воспалительных явлениях, при осложненных формах острого ларингита, при развитии абсцесса, а также при обострениях хронического ларингита назначаются антибактериальные препараты широкого спектра действия (амоксициллин/клавулановая кислота, цефалоспорины III–IV поколений) или респираторные фторхинолоны.
Ингаляционная терапия
Показана больным любой формой ларингита, в том числе абсцедирующей.Ингаляции могут применяться в качестве монотерапии при неосложненных формах ларингита в качестве симптоматического лечения для увлажнения слизистой оболочки гортани, а также в комплексе с другими методами лечения при воспалительных заболеваниях гортани.В ингаляционной форме применяются лекарственные средства, обладающие антибактериальным, противогрибковым, противоотечным, муколитическим, противовоспалительным действием, а также способностью увлажнять слизистую оболочку.Основным преимуществом ингаляций является возможность достижения быстрого и эффективного лечебного действия с применением небольшой дозы лекарственного препарата при значительном снижении отрицательного системного эффекта. Во время ингаляции происходит быстрое всасывание лекарственных препаратов. Создается высокая концентрация лекарственного средства непосредственно в очаге воспаления.
Муколитические препараты
Прочие рекомендации по лечению:
- голосовой покой – рекомендуется разговаривать как можно меньше, избегать крика, громкой речи и шепота
- щадящая диета – не рекомендуется есть острую, соленую, слишком горячую или холодную пищу
- отказ от курения и алкоголя
При неэффективности лечения или проявлении осложнений показана госпитализация. При необходимости выполняется оперативное вмешательство.Показаниями к экстренной госпитализации являются осложнения острого ларинготрахеита:
- отёчный ларингит
- эпиглотит
- абсцессы надгортанника, осложнённые формы заболевания (инфильтративной и абсцедирующей)
- угроза развития стеноза гортани
После перенесенного заболевания восстановительный период длится 2 недели. При проведении хирургического вмешательства рекомендуется наблюдение у оториноларинголога в течение нескольких месяцев.
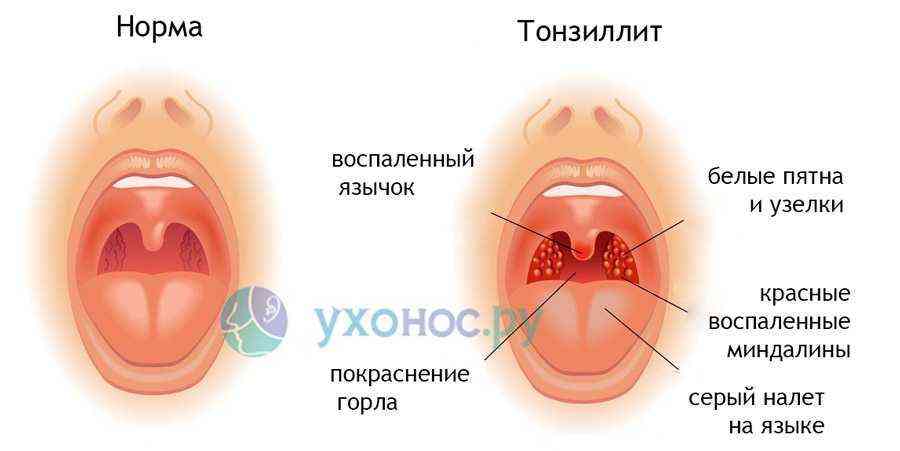
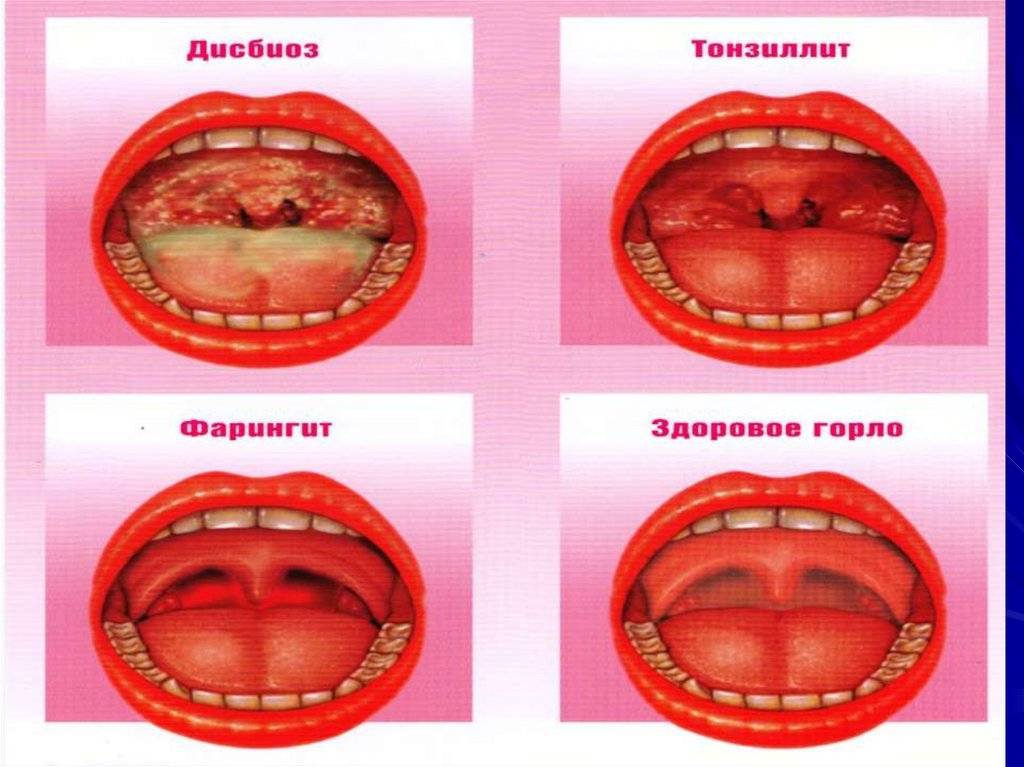
Симптомы тонзиллита.
Признак, объединяющий оба типа – это болевые ощущения в горле. Боль бывает как сильно выраженной, так и терпимой. Больной испытывает сильный дискомфорт во время еды при глотании.
Ангина протекает гораздо тяжелее, нежели хроническое заболевание, и сопровождается следующими симптомами:
- повышение температуры тела (до 40°С);
- очень сильная боль в горле;
- увеличенные лимфоузлы;
- скопления гноя на гландах (налёт, гнойнички);
- увеличенные гланды;
- головные боли;
- слабость.
Симптомы и лечение хронического тонзиллита несколько отличаются от проявлений ангины. При хроническом заболевании температура держится на уровне 37°С. Добавляются першение в горле, кашель, неприятный запах изо рта. На гландах присутствует белый налёт. Симптомы менее выражены, так как само течение болезни характеризуется ремиссиями и обострениями. Больной, страдающий хронической формой недуга, теряет работоспособность, быстро устаёт, теряет аппетит. Часто человека мучают бессонницы.
Причины увеличения лимфоузлов на шее у ребенка
Лимфоузлы тесно связаны с иммунной системой человека. Если они увеличились, это говорит о развитии патологии в организме. Когда поступает сигнал о попадании инфекции, начинает вырабатываться большое количество лимфоцитов и фагоцитов. Они перемещаются в лимфоузел, что и вызывает его увеличение. Причины возникновения шейного лимфаденита:
- Прорезывание зубов у детей грудного возраста. Организму ребенка непросто в этот период, узелки совместно с иммунной системой усиленно работают. Поводов для паники нет, со временем они придут в норму.
- Предшествующее возникновение инфицированных ран, абсцессов или фурункулов. При расположении в районе шеи они могут серьезно повлиять на работу лимфатической системы. Если иммунитет крепкий, организм справится самостоятельно, иначе без проведения терапии в узлах начинает скапливаться гной, распространяющийся вместе с лимфой по всему организму. Такое осложнение требует срочной медицинской помощи.
- Болезнетворные микробы, обитающие в глотке. При этом воспаляются заглоточные узлы. Расположены они в районе стыка края ушной раковины и нижней челюсти.
- Инфекции лица и рта, атипичные микобактерии. Чаще всего они вызывают воспаление узлов под челюстью с одной стороны – левой или правой.
- Воспаление гортани, дыхательных путей, кожные инфекционные заболевания. Их признаком являются увеличенные узелки по бокам или в задней части шеи.
- Простудные заболевания (аденовирусная инфекция, грипп, ОРВИ) провоцируют увеличение затылочных узлов (рекомендуем прочитать: как лечить аденовирусную инфекцию у детей в домашних условиях?). Такой вид лимфаденита является признаком хорошей работы иммунитета. Как правило, он проходит в течение 3-х недель, поэтому в лечении не нуждается.
- Мононуклеоз, вторичный сифилис, токсоплазмоз, другие острые вирусные инфекционные заболевания вызывают двустороннее воспаление надключичных лимфоузлов (рекомендуем прочитать: что это за болезнь мононуклеоз у детей, ее симптомы и причины). Если вы обнаружили такое у своего ребенка – это тревожный сигнал, требующий скорейшего обращения к врачу.
- Фелиноз, или болезнь кошачьих царапин. Часто встречается у владельцев кошек и собак. Возбудитель – бактерия бартонелла. Она проникает в кровоток через царапины, оставленные когтями животного. Ранка долго не заживает, а вокруг нее образуется покраснение. Заболевание не представляет опасности и часто проходит самостоятельно, без лечения.
Если лимфоузел увеличен с рождения, и при этом отсутствуют какие-либо жалобы – беспокоиться не стоит. Такой симптом исчезает за 1-2 года.
Лечение красного горла
Лечить горло грудничку необходимо только под присмотром педиатра. Кашель, насморк и покраснение гортани могут появиться как в результате простого переохлаждения, так и вследствие возникновения в детском организме инфекционных поражений.
Воспаление горла у новорожденных можно лечить при помощи большого количества разнообразных методов и целого ряда медикаментозных препаратов.
Ингаляции
Используя ингалятор (небулайзер) можно эффективно бороться с покраснением гортани у младенцев. Ингаляции помогаю очень быстро ликвидировать очаг воспаления благодаря прямому попаданию лекарственных средств на слизистые оболочки горла. Детям в возрасте до 3 месяцев можно использовать такие препараты, как Амбробене, Сода Буфер и другие.
Полоскание
Полосканием можно результативно лечить красное горло у грудничка. Эта процедура помогает эффективно очищать миндалины, убирая с них слизь, налет, микробы. Но месячного ребенка не попросишь прополоскать горло, поэтому этой категории пациентов целесообразно проводить орошение. Проводят данную процедуру после еды, при помощи пульверизатора.
Для орошения горла малыша можно применять такие растворы:
- солевой (1 ч. л. соли на 200 мл теплой воды (35–37 градусов));
- медовый (при отсутствии аллергических реакций);
- отвары лекарственных трав антисептического и противовоспалительного действия (ромашка, шалфей, эвкалипт и др.);
- масло хлорофиллипта;
- сок алоэ (особенно эффективно при остром тонзиллите).
Медикаментозное лечение
Осмотрев новорожденного малыша и установив диагноз, педиатр даст рекомендации, чем лечить горло грудничку. Лекарственные средства назначаются строго по возрастным категориям и являются эффективными лишь при верно диагностированном заболевании.
Лечить воспаленное горло у новорожденных малышей и грудничков до 6 месяцев рекомендуется растительными лекарственными средствами. Без назначения доктора категорически запрещено применение антибиотиков, противовирусных и противогрибковых препаратов.
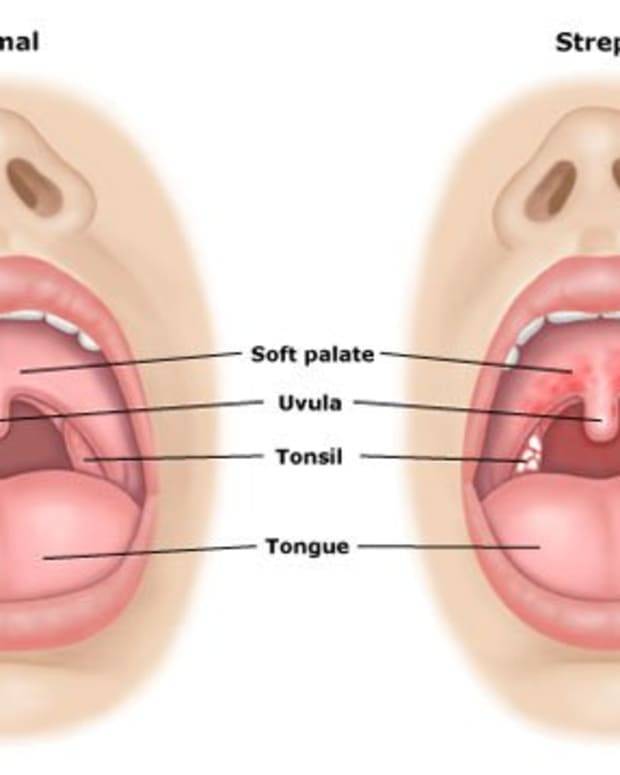
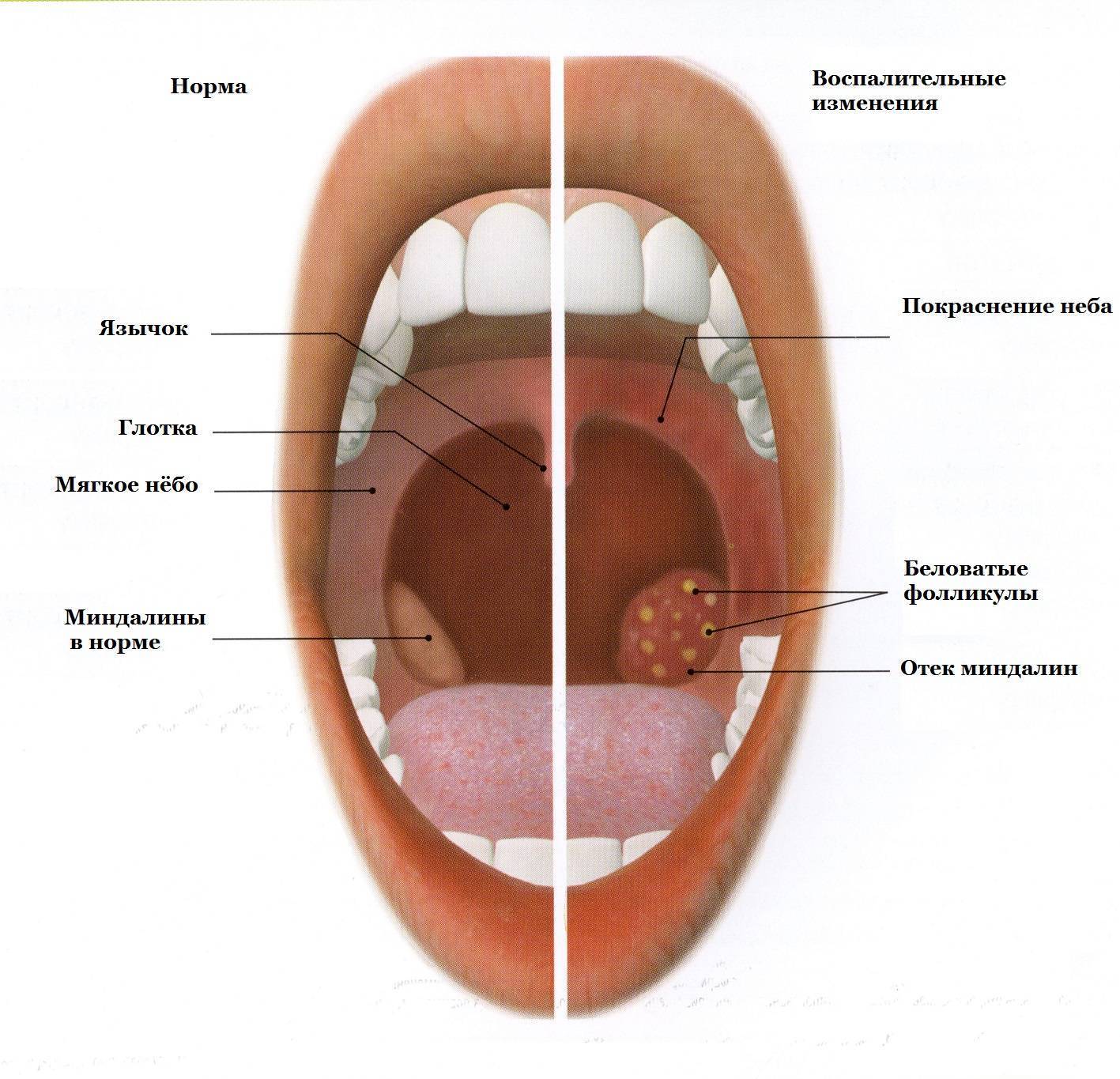
Как выглядит больное горло?
Признаки больного горла разнообразны и зависят от заболевания. Диагноз ставится на основе визуального осмотра, изучения жалоб больного, лабораторных исследований. Существуют отличительные признаки болезней горла, о которых нужно знать особенно родителям малышей. Эта информация необходима для принятия решения о срочной госпитализации или о посещении доктора в поликлинике.
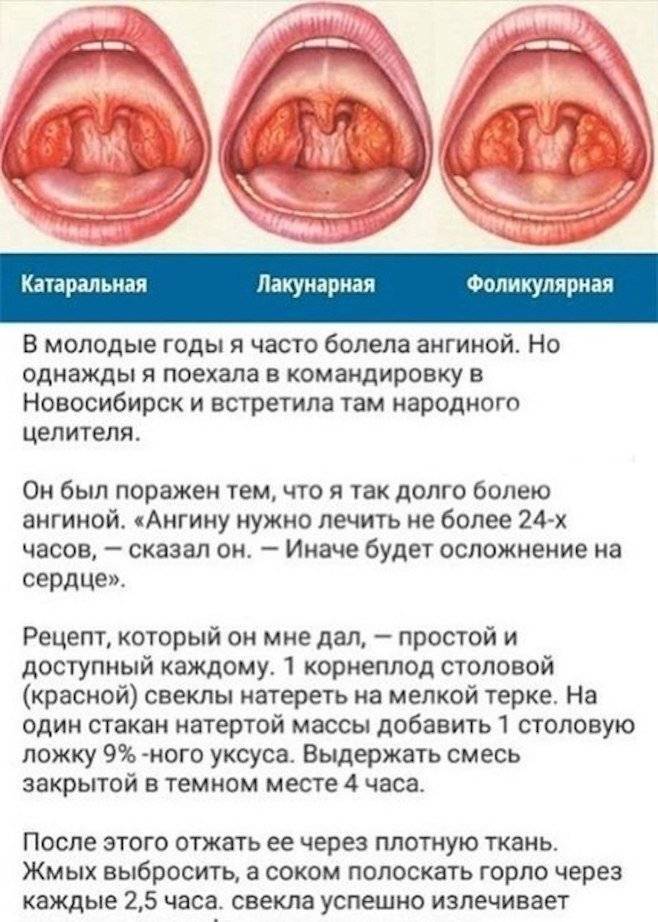
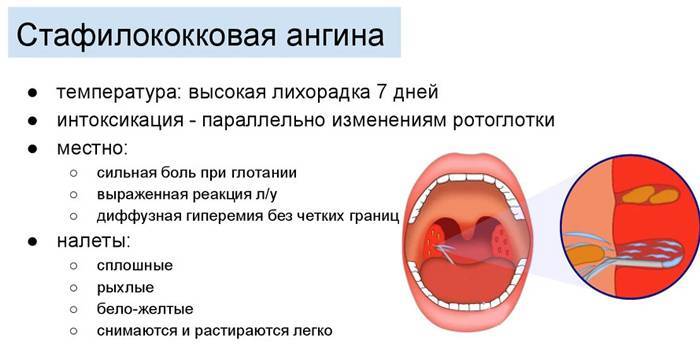
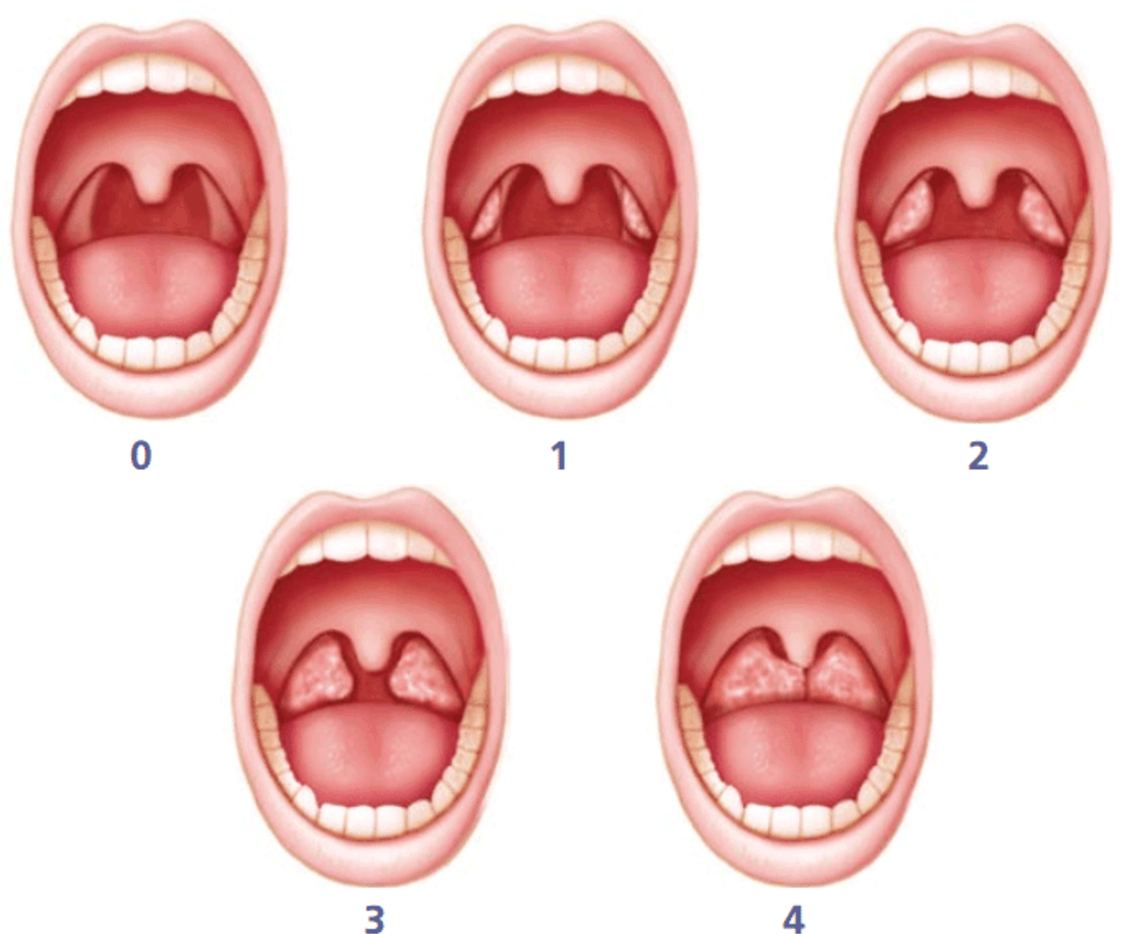
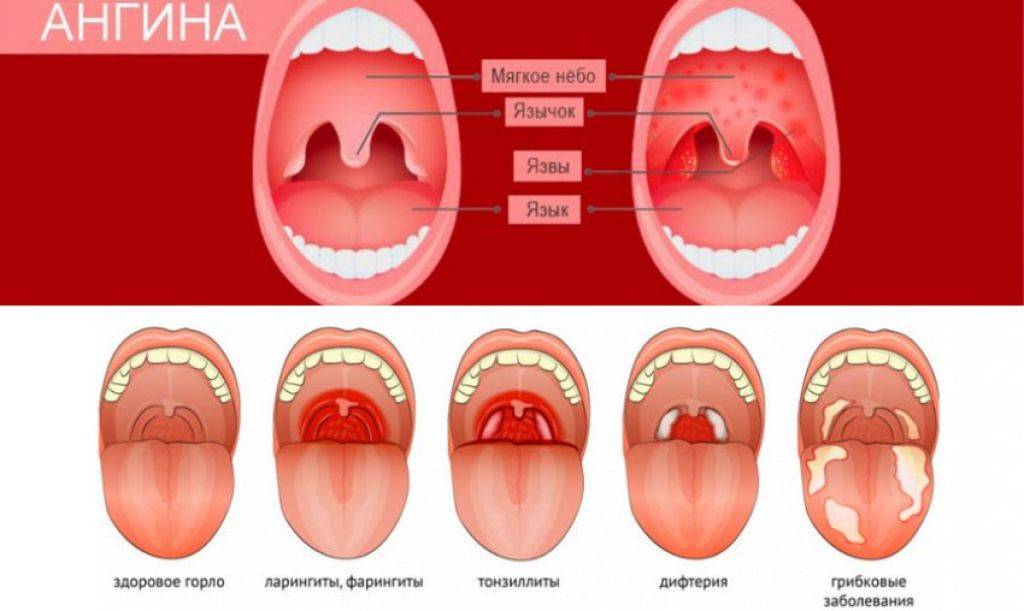
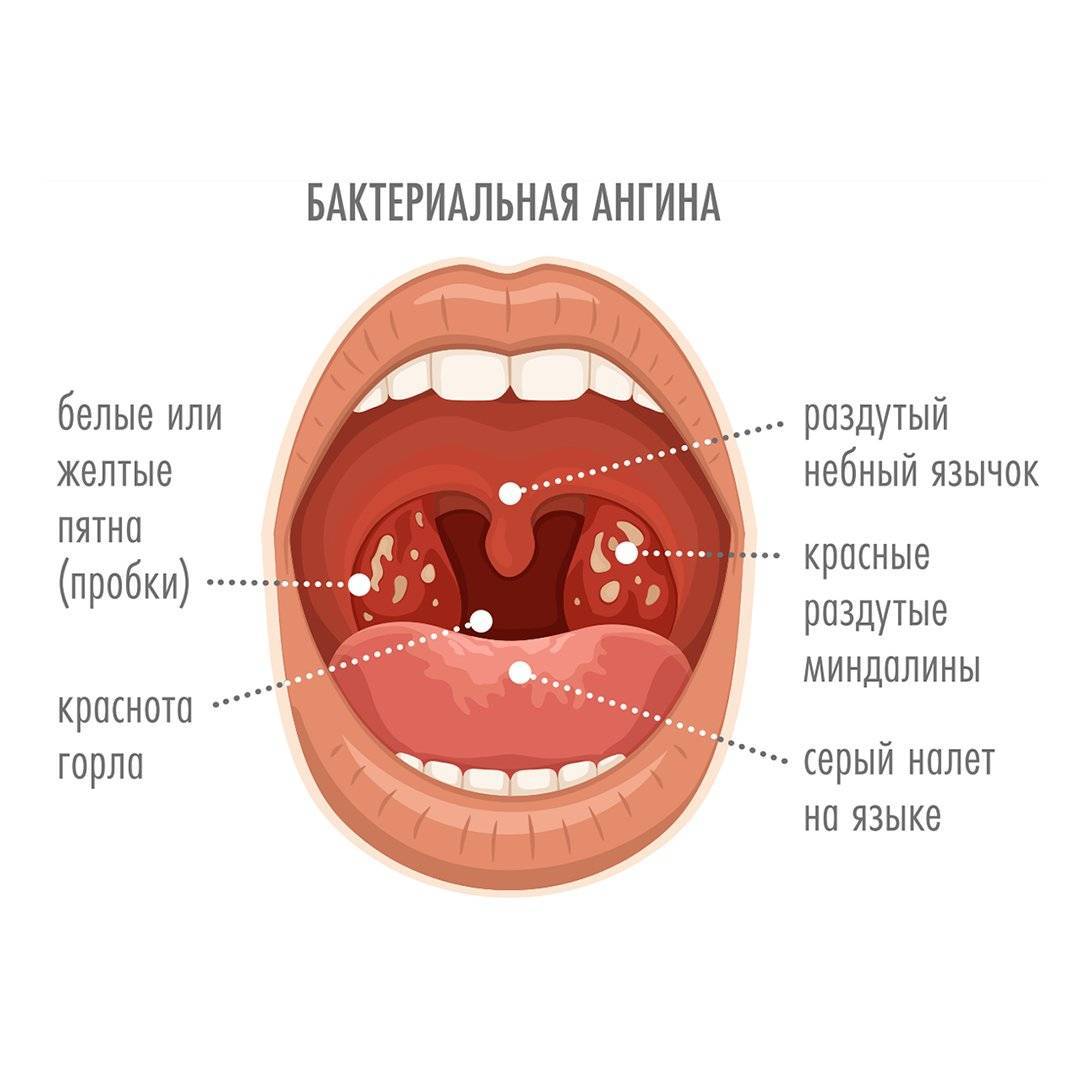
Ангина
Первыми признаками ангины является покраснение миндалин, затем появление налета. Могут присутствовать гнойные образования, некротические изменения. При воспалительном процессе увеличиваются лимфоузлы. Спутниками ангины являются выраженная интоксикация, повышенная температура тела. Фолликулярная ангина сопровождается рыхлым налетом гнойного характера на миндалинах. При некротической ангине присутствуют серые омертвевшие участки, поражаются нёбные дужки и основание языка. В случае развития грибковой ангины воспаление затрагивает миндалины, присутствует покраснение, рыхлость, налет желто-зеленого цвета.
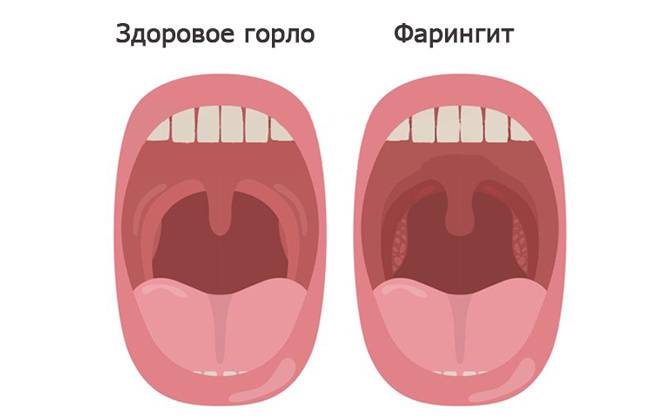
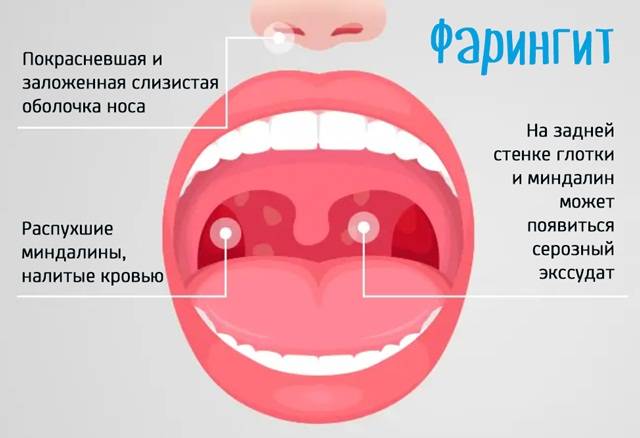
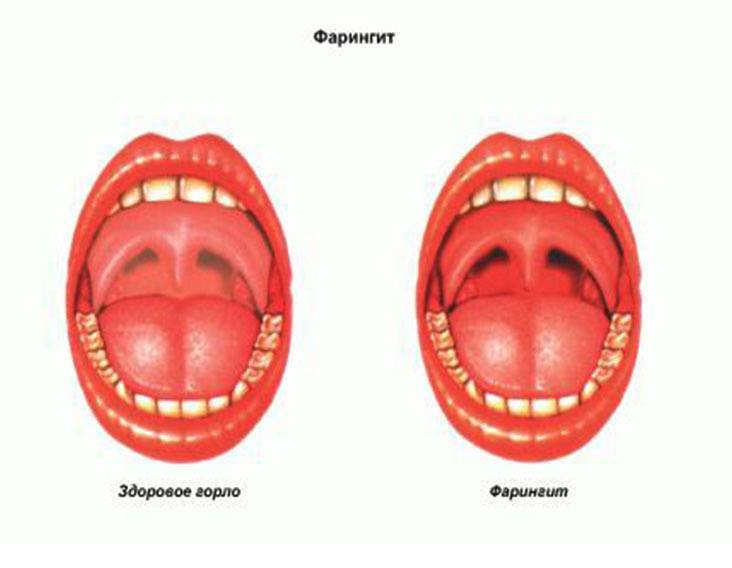
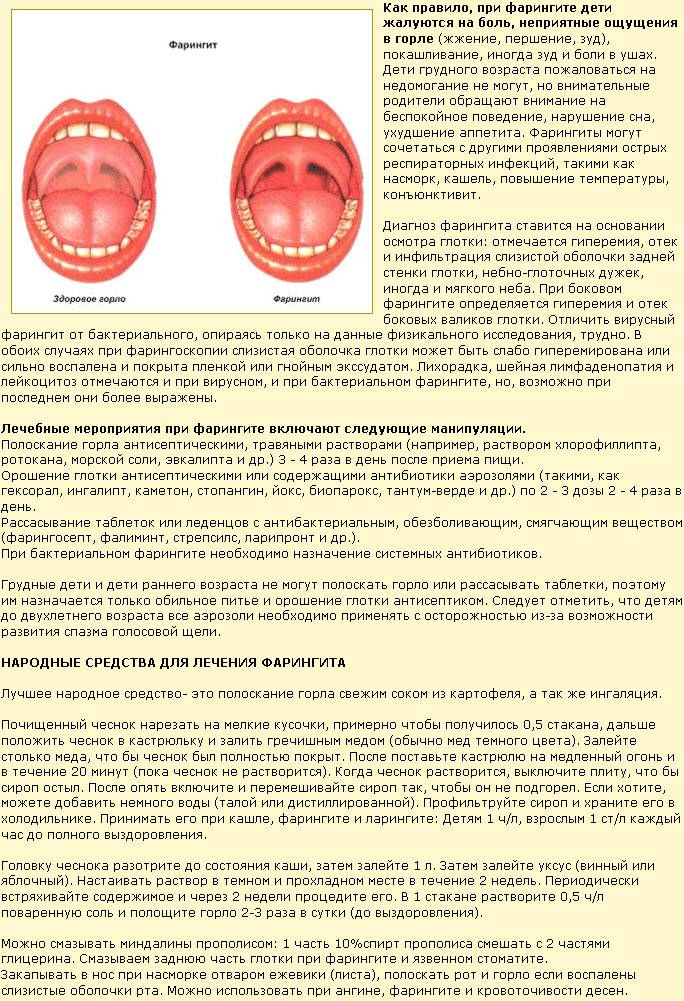
Фарингит
Заболевание вызывает поражение слизистой оболочки гортани. Часто появляется у детей в результате воздействия вирусов, грибков, аллергенов, бактерий. При катаральной форме наблюдается отечность гортани, покраснение. При гипертрофическом фарингите к перечисленным симптомам добавляется увеличение глоточных миндалин. При атрофической форме сосуды задней стенки гортани становятся более выраженными. В случае развития гранулезного фарингита образуются гранулы, сгустки слизи.
Кандидоз
Характеризуется выраженным грибковым налетом. Температура остается в норме, жалоб на боль в горле нет. Основным признаком является творожистый слой на нёбе и гортани, реже и на миндалинах. Состояние может сопровождаться отечностью, воспалением.
Аденоиды
Заболеванию наиболее подвержены дети. Признаки аденоидов – затрудненное носовое дыхание, ночной храп, ухудшение слуха. Самостоятельно довольно сложно оценить их состояние ввиду расположения в своде носоглотки. Увидеть изменения может врач с применением специального зеркала.
Дифтерия
Заболевание инфекционного происхождения, при котором поражается ротоглотка. Горло становится отечным, миндалины увеличены. Специфическим признаком является пленчатый налет серого цвета, покрывающий гортань и миндалины. Дифтерия протекает с повышением температуры до 39 градусов, воспалением лимфоузлов, отеком шеи.
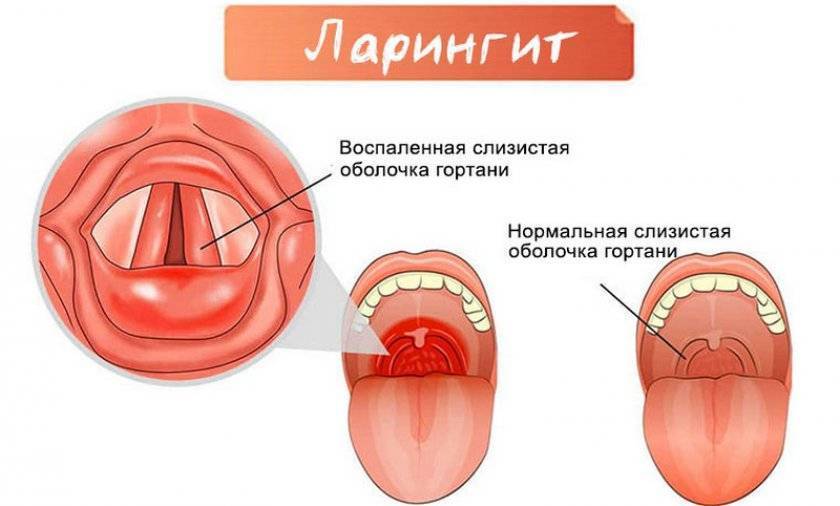
Ларингит
Заболевание сопровождается воспалительным процессом в слизистой гортани. Горло ярко-красное, есть отечность. Краснота переходит на поверхность надгортанника. При ларингите наблюдается увеличение сосудов, появление красных точек (в результате проникновения крови). У больного осипший голос, лающий кашель, увеличивающийся в ночное время.
Коклюш
Коклюш – это бактериальное заболевание, которое сопровождается интенсивным кашлем. Поражение гортани имеет механический характер, в результате постоянного кашля травмируется слизистая.
Скарлатина
Специфическим симптомом заболевания является насыщенный малиновый цвет языка. В первые дни заболевания присутствует белый налет и пузырьки, затем цвет меняется. Присутствует воспаление миндалин, на поверхности появляется сыпь. При тяжелом течении заболевания на поверхности языка и на горле могут появляться язвы.
Папилломатоз гортани
Вызван новообразованиями доброкачественного характера. Папилломы легко увидеть на участках гортани, иногда они возникают на миндалинах и губах.
Заболевания горла помимо визуальных симптомов имеют и другие проявления
Важно своевременно обратиться за врачебной помощью, особенно если речь идет о детях. Некоторые болезни горла могут быть смертельно опасны для ребенка
Врач с помощью визуального исследования и лабораторных анализов установит диагноз и составит план лечения.
Как лечить воспаленное горло у младенца?
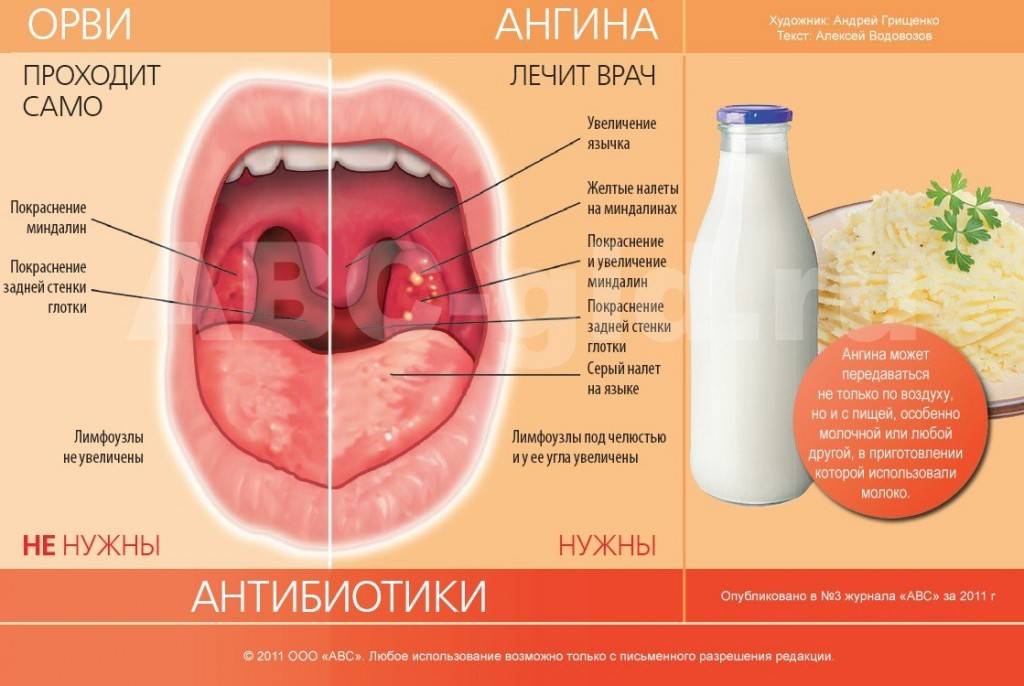
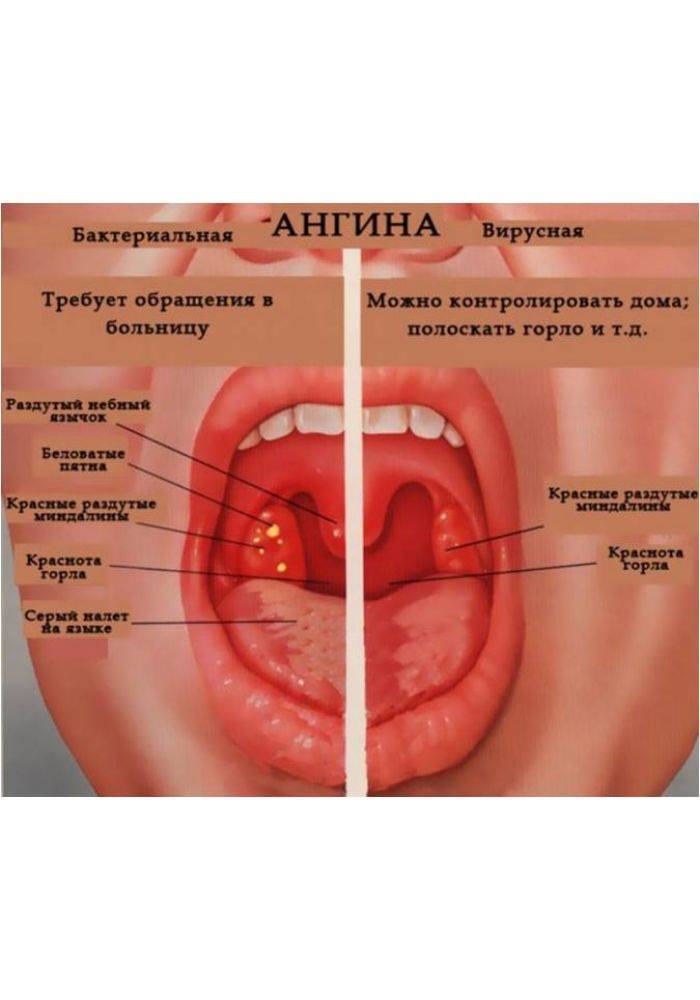
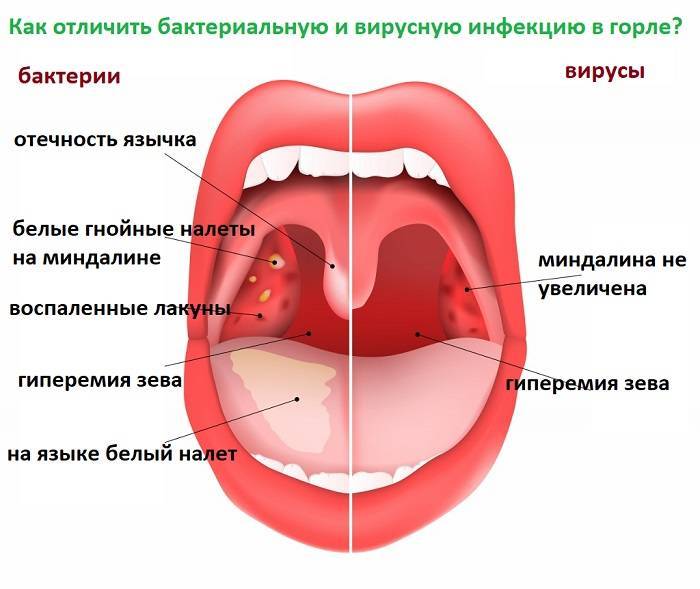
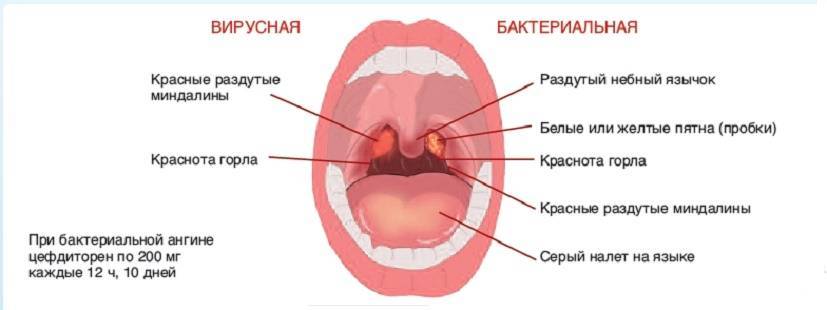
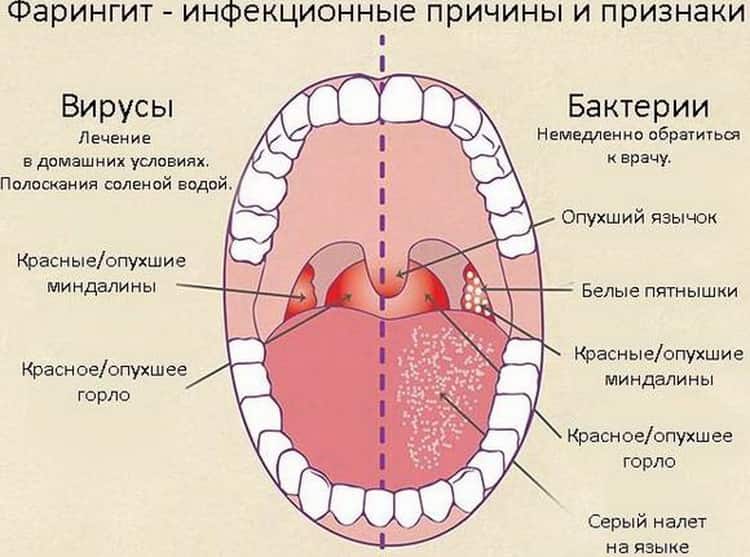
Молодые родители должны помнить, что вирусная инфекция сопровождается насморком, красным воспаленным горлом и температурой, а бактериальная инфекция обычно поражает только горло. ОРВИ вполне можно вылечить в домашних условиях, а вот бактериальные инфекции (в частности, ангина) чаще всего требуют консультации врача и госпитализации.
ЧИТАЕМ ТАКЖЕ: что делать, если у ребенка красное горло, но не болит?
Вирусная инфекция, как правило, подавляется медикаментами, но главное лекарство – иммунитет. Организм вырабатывает белок (интерферон) и борется сам. Какие-либо вспомогательные лекарства для младенца до 1 месяца могут назначаться только врачом и лишь при острых симптомах. При легких формах бактериальной инфекции достаточно создать комфортные условиях для ребенка.
Когда покраснение горла сопровождается насморком, первое, что следует сделать – прочистить нос. Эта мера позволит устранить микробы, предотвратить их размножение. Убирать нужно не только густые, но и сухие скопления. Лечить воспаление у грудного ребенка спреями нельзя, поэтому вливать раствор нужно пипеткой.
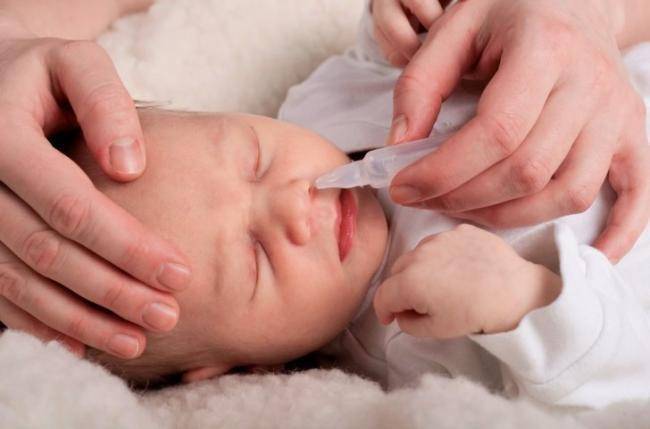 Насморк – это первое, что необходимо лечить при простуде грудничка, так как при заложенном носе лечение горла будет затруднительным
Насморк – это первое, что необходимо лечить при простуде грудничка, так как при заложенном носе лечение горла будет затруднительным
Воздух в спальне должен быть средней температуры от 18 до 20ºС и влажным в пределах 50-70%. Увлажнять воздух можно пульверизатором, развесить влажные полотенца, мыть пол. В холодное время добиться увлажнения воздуха открытым окном нельзя. Холодный воздух с улицы только высушит комнатный. Зимой влажность регулируется температурой батареи.
Вызывать потение теплой одеждой не рекомендуется. Лучшее лекарство от инфекции – вода. Необходимо давать новорожденному теплую воду и отвары. Младенцам подходит отвар изюма. Компот и чай рекомендованы детям постарше. Жидкость увлажняет пересыхающую слизистую, снимает болезненные ощущения.
Прекращать грудное вскармливание нет нужды, даже если малыш проявляет меньше энтузиазма, чем обычно. При этом нельзя его заставлять. Потеря веса при болезни вполне естественна, и будет восполнена через несколько дней после выздоровления. Успокоить ребенка поможет прикладывание к груди. Мамино присутствие само по себе лечебное.
 Больным деткам в период лечения особенно нужно полезное питание, поэтому кормление грудью прекращать не стоит
Больным деткам в период лечения особенно нужно полезное питание, поэтому кормление грудью прекращать не стоит
Рекомендации по медикаментам
Лечить красное горло у младенца до 1 месяца можно лишь ограниченным количеством медикаментов. При сильных болях можно растолочь Парацетамол или Ибупрофен и давать ребенку в небольших количествах. Можно смазать пустышку сиропом или раствором, разбавленным водой (Хлорофиллипт, Люголь или Мирамистин). Разрешается поить малыша ромашковым чаем (0,5 чайной ложки с теплой водой).
Бактериальные инфекции сопровождаются более сложными симптомами и чаще приводят к осложнениям. Могут понадобится антибиотики, которые принимаются лишь под наблюдением врача (цефтриаксон).
Разновидности пятен
Пятна на языке у ребенка могут быть разными, как по форме, так и по цвету. В зависимости от этого все пятнышки на слизистой язычка можно разделить на несколько групп.
Географический язык
В этом случае слизистая очень напоминает карту стран и континентов. Такое изменение может наблюдаться у детей всех возрастов, в том числе и новорожденных. Язычок выглядит неоднородным, на нем есть участки небольших залысин, которые соединяются между собой. Подобный вид слизистой наблюдается при таких патологиях:
При заболеваниях гормонального характера;
При глистной инвазии;
При болезнях пищеварительной системы.
Пятнышки при географическом языке могут быть разной формы и размера. Во многих случаях они вообще не являются признаком заболевания, и опасности для ребенка не несут.
Белые пятна
Белые пятнышки на слизистой в большинстве случаев вызваны грибками. В народе такая патология называется молочницей. Кандидоз развивается на фоне ослабленного иммунитета у детей разных возрастов. Такие пятна имеют творожистый вид, они могут покрывать не только поверхность язычка, но также щеки и небо. При грибковом поражении полости рта ребенок не может нормально кушать, он становится капризным и беспокойным.
В качестве первой помощи ротовую полость ребенка обрабатывают содовым раствором. Готовят такой раствор из расчета – 1 чайная ложка соды на стакан кипяченой воды.
Красные пятна
Такие пятнышки почти всегда свидетельствуют о воспалительном или инфекционном заболевании ротовой полости. Причиной пятен красного цвета может быть глоссит, стоматит, герпес и бактериальный дерматоз. Причиной такого явления может стать аллергическая реакция и употребление продуктов красного цвета.
Довольно часто появление таких пятен сопровождается болью и чувством жжения в языке. Из-за болевых ощущений ребенок может отказываться от приема пищи и капризничать. Иногда повышается температура тела.
В зависимости от причины могут назначаться антимикотические средства, антибиотики и противовирусные препараты. Участки воспаления рекомендуется обрабатывать антисептическими растворами типа Мирамистина или Фурацилина.
Темные пятна
Часто появляются на языке после потребления некоторых продуктов питания. Опасности они не несут и исчезают после полоскания ротовой полости или чистки языка щеткой.
Черные пятнышки могут появляться в результате продолжительного лечения антибактериальными препаратами. В этом случае лечение сводится к нормализации микрофлоры пищеварительных органов.
Очень редкой причиной темных пятен становятся глубокие дистрофические процессы, когда отмирают участки слизистой оболочки. Это состояние требует срочной помощи врача.
Желтые пятна
Возникают при проблемах с пищеварительным трактом у ребенка. Такие пятнышки плотно покрывают основание языка и остальную его поверхность. Налет состоит из отмершего эпителия и плохо поддается удалению. Такое явление почти всегда сопровождается неприятным запахом изо рта.
Для устранения проблемы следует пройти обследование и пролечить заболевания пищеварительного тракта. После лечения желтый налет быстро исчезает.
Синие пятна
Пятнышки синего цвета на язычке детей наблюдаются крайне редко. Они говорят о проблемах с сердечно-сосудистой системой. Чтобы устранить такое явление иногда необходимо просто нормализовать циркуляцию крови в сосудах.
Причиной синих пятнышек может стать гемангиома. В этом случае пятно чаще всего одно. Лечение в таком случае всегда хирургическое.
Другие пятна
В норме язык покрыт множеством вкусовых сосочков, которые придают слизистой бархатистый вид. При травмах языка, ожогах и некоторых воспалительных болезнях вкусовые сосочки отмирают, образовывая гладкие участки розового цвета.
Такие пятнышки не доставляют малышу дискомфорта, у него может лишь немного измениться вкус. Лечению такое состояние не поддается, так как вкусовые сосочки не восстанавливаются.
Увидев на язычке ребенка разные пятнышки, не стоит впадать в панику, но и оставлять без внимания такое явление нельзя. Кроху следует показать врачу, который правильно поставит диагноз и при необходимости назначит лечение.
С чем связана слабость сосательно-глотательного рефлекса?
Снижение рефлекса у грудничков обусловлено такими причинами:
- родовые травмы, гипоксия плода (в родах или внутриутробная), которые привели к поражению нервной системы;
- паралич или парез черепно-мозговых нервов (блуждающего, тройничного, лицевого, подъязычного и языкоглоточного);
- тяжелые заболевания внутренних органов, сопровождающиеся выраженной слабостью, вялостью, недомоганием;
- плоская форма сосков у матери;
- умственная отсталость;
- поражение слизистой оболочки полости рта (стоматит);
- заболевания, при которых нарушается дыхание через нос (ОРВИ, острый или хронический ринит любого происхождения).
Детки с ослабленным рефлексом вяло сосут грудь или соску бутылочки либо вообще отказываются от еды, быстро засыпают при кормлении. Таких малышей выписывают домой только тогда, когда они уже научатся хорошо сосать. В дальнейшем они должны наблюдаться у невролога, чтобы не пропустить неврологическую патологию.