Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
Диагноз
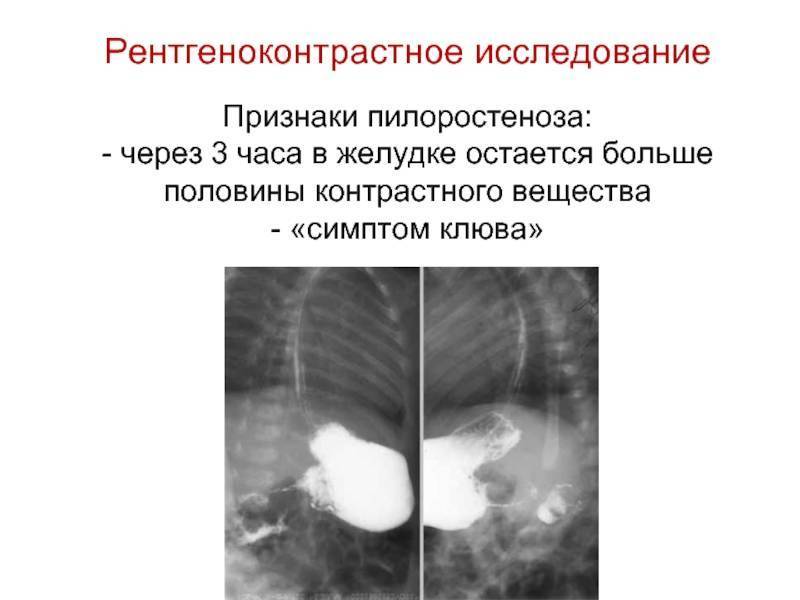
Диагноз устанавливают на основании характерного симптомокомплекса, результатов зондирования желудка, гастроскопии, рентгенол, данных и изучения моторной функции желудка. Важную роль в диагностике П. играет гастроскопия (см.), с помощью которой можно определить причину заболевания (язва, опухоль, рубец), а также точно установить диаметр суженного привратника.
Задача рентгенол, исследования сводится к обнаружению П., уточнению его происхождения и оценке степени компенсации стеноза. Для более плотного заполнения пилорического отдела контрастной массой необходимо прибегать к полипозиционному исследованию, в частности к латероскопии (см. Полипозиционное исследование). Облегчает диагностику и двойное контрастирование желудка — барием и воздухом. В целях дифференцирования органического сужения привратника и пилороспазма (см.) используют фармакол. пробы.
Сужение, вызванное злокачественной опухолью, имеет ригидный характер, контуры его неровные с дефектами наполнения. При П. другой этиологии контуры сужения гладкие, наблюдается изменчивость суженного участка на серийных снимках.
Рис. 2. Рентгенограмма желудка больного рубцовым стенозом привратника на почве язвенной болезни: желудок расширен, гипотоничен, содержит слизь (1), привратник резко сужен (2).
В фазе компенсации П. желудок нормальных размеров или несколько увеличен, эвакуация не задержана или длится 8—12 час., перистальтика его глубокая, усиленная. В фазе субкомпенсации желудок увеличен в размерах, натощак содержит жидкость, перистальтика ослаблена, опорожнение задерживается до 24 час. Декомпенсация проявляется расширением желудка, который содержит много жидкости, слизи, остатков пищи, гипотоничен, вследствие чего контрастная масса опускается на дно желудка, образуя фигуру чаши с горизонтальным уровнем (рис. 2). Перистальтика ослаблена, иногда видны волны антиперистальтики. При повторных исследованиях через 24 часа и более в желудке отмечается задержка контрастного вещества.
Общие характеристики одышки: что это такое
На протяжении всей жизни учащенное дыхание испытывает абсолютно каждый. Это нормально после физических упражнений, страха, но также дыхание учащается по разным физиологическим причинам или из-за заболеваний.
Детская одышка – это чрезмерное увеличение частоты дыхания по сравнению с возрастной нормой. Выражаться она может различными симптомами и факторами, поэтому 100% мамочка не может установить, что ее ребенок страдает именно от одышки. Основной вердикт индивидуально установить может только доктор. Когда у ребенка шелушится кожа, мама сразу же бежит за увлажняющим кремом. К сожалению, так же быстро справиться с одышкой невозможно.
Оценить степень сложности ситуации можно, если высчитать, сколько дыхательных движений за 60 секунд совершил ребенок. Определить это очень просто, ведь необходимо только посчитать, сколько вдохов сделал малыш за минуту. Такая величина считается искомой.
Стоит отметить, что нет определенной цифры, на которую нужно ровняться всем родителям и докторам. Частота вдохов зависит от возраста ребенка. Как правило, новорожденные дышат намного чаще старших детей.
Несколько случайных отзывов
08.10.2016Башкова Н.Н. (Усиков Егор)
Огромное спасибо за “добрые руки” доктору Рубанову Сергею Сергеевичу. Это действительно, как пишут другие, “доктор от Бога”. Огромное спасибо за его терпение, профессионализм, умение наладить контакт с несовершеннолетними детьми. Не всем это удается. Также большое спасибо его помощнице Светлане Алексеевне.
С большим уважением и благодарностью, Башкова Н.Н. (Усиков Егор).
11.04.2018Анонимно
Благодарим Рубанова Сергея Сергеевича, Шарова Александра Викторовича и их помощниц за лечение нашего ребенка, за внимание, чуткость, доброжелательность и главное – профессионализм! В результате травмы нашей дочери необходимо было удалить (под общим наркозом) несколько молочных зубов (ей на тот момент был 1 год и почти 5 месяцев). Сергей Сергеевич принял нас сразу же, как мы обратились с травмой, записал Лизу первой в очереди на ближайший операционный день
Врачи выполнили свою работу отлично (включая подготовительный и послеоперационный период)! Сергей Сергеевич сопровождал все лечение пояснениями – рассказывал, что происходит в данный момент, вместе с анестезиологом помогали отойти от наркоза (наркоз дочка перенесла хорошо). Мы рады, что в клинике Эдкарик детям могут оказать такую высоко квалифицированную помощь!
11.09.2020Лидия
Хочу сказать огромное спасибо доктору Даниловой Виктории Сергеевне за чуткое отношение к моей внучке! Мы теперь на удаление только к ней. Спасибо ещё раз.
25.07.2017Карина
Огромное спасибо Панфиловой Анне Геннадьевне, доктор от Бога, самая внимательная, заботится о своих маленьких пациентах. Очень долго искала педиатра для своих деток, т.к. к сожалению многие из наших врачей диагноз ставят наугад, полагаясь на интуицию, видимо, которая часто их подводит! Анна Геннадьевна первым делом назначила нужные анализы, поставила верный диагноз и назначила верное лечение, благодаря которому мы идем на поправку, я в восторге от нее, всем мамочкам рекомендую!
Смотреть все
Оставить отзыв
Классификация
Пилороспазм может быть:
- первичным, когда причина связана с самой мышцей привратника;
- вторичным, когда он является симптомом или следствием другой болезни.
В зависимости от способа выделения из желудка задержанной в нем пищи форма пилороспазма может быть:
- атонической: молоко вытекает из полости рта постепенно;
- спастической: желудок освобождается от пищи путем обильной рвоты.
Стадия болезни может быть:
- компенсированной: сфинктер значительно сужен, прохождение пищи в кишечник затруднено, но все-таки возможно;
- декомпенсированной: при полном смыкании мышцы сфинктера прохождение пищи в пищеварительный тракт исключено, развиваются гнилостные процессы застоявшейся пищи в желудке.
Методы постановки диагноза «стеноз привратника желудка»
Для точного диагноза применяют несколько методов:
- рентгенологический снимок (смотрят, увеличен ли желудок, сужен ли канал, уменьшена ли перистальтическая активность, за какое время проходит эвакуация пищи из желудка);
- эзофагогастродуоденоскопия (дает возможность выяснить, сужен или расширен желудок, нет ли деформации);
- узи (можно увидеть увеличенный желудок лишь на поздних стадиях);
- электрогастроэнтерография — изучение моторной функции (анализирует тонус, сокращения желудка, электрическая активность).
Лечить данное заболевание можно исключительно хирургическим способом. Лекарства должны воздействовать на организм в двух направлениях:
- лечить заболевание, корректируя состояние;
- готовить организм к операции.
Для облегчения состояния применяют противоязвенные препараты. В лечении используют средства, действие которых направлено против нарушений обмена веществ. Также занимаются восстановлением массы тела. Профилактика сводится к своевременному лечению язвенной болезни под контролем специалиста.
Причины и факторы риска стеноза привратника
Точные причины стеноза привратника неизвестны, однако известно, что определенный вклад в его развитие вносят генетические и экологические факторы.
Факторы риска
Факторы риска развития пилоростеноза включают в себя:
- Пол. Стеноз привратника чаще встречается у мальчиков, чем у девочек.
- Семейный анамнез. Исследования показали наличие семей с высоким риском пилоростеноза, а также высокий риск развития пилоростеноза у детей, рожденных от матери, у которой уже был ребенок с пилоростенозом.
- Раннее использование антибиотиков. Дети, в первые недели жизни получавшие определенные антибиотики, такие как эритромицин, имеют повышенный риск развития стеноза привратника. Кроме того, дети, рожденные от матерей, которым вводились некоторые антибиотики в конце беременности, также могут иметь повышенный риск развития стеноза привратника.
Пилоростеноз у детей
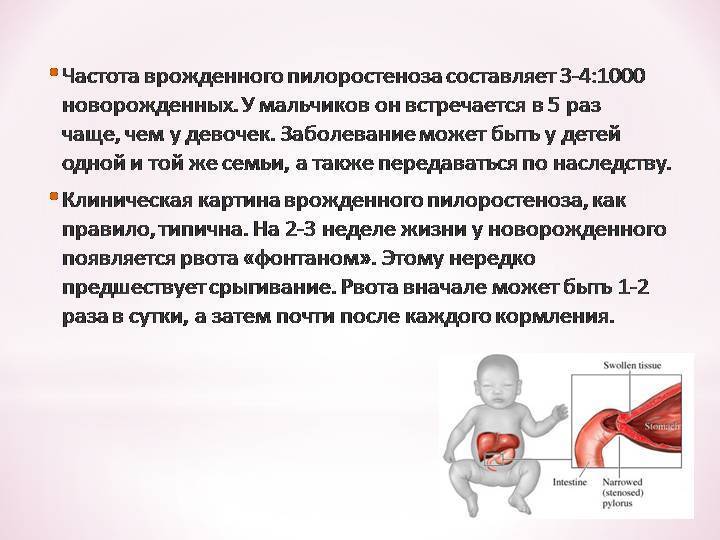
Избыточный рост мышечного слоя привратника во внутриутробном периоде приводит к тому, что пилорический отдел резко утолщается, приобретая хрящевидную плотность. При этом слизистая собирается в продольные складки и резко суживает просвет. Пилоростеноз у новорожденных мальчиков встречается в 87%. Время возникновения симптомов зависит от степени сужения привратника.
Наиболее характерным считается постепенное начало заболевания с усилением симптомов. Общее состояние ребенка в начале заболевания не страдает. Первое время малыш получает мало пищи, поэтому сужение преодолевается мышечной силой желудка. Родители не обращаются к врачу до 3-4 недели. С увеличением количества пищи, присоединением вторичного спазма и ослаблением силы желудка к проталкиванию пищи появляются признаки болезни — срыгивания и рвота. Вторичный спазм при стенозе способствует тому, что клиническая картина проявляется более ярко.
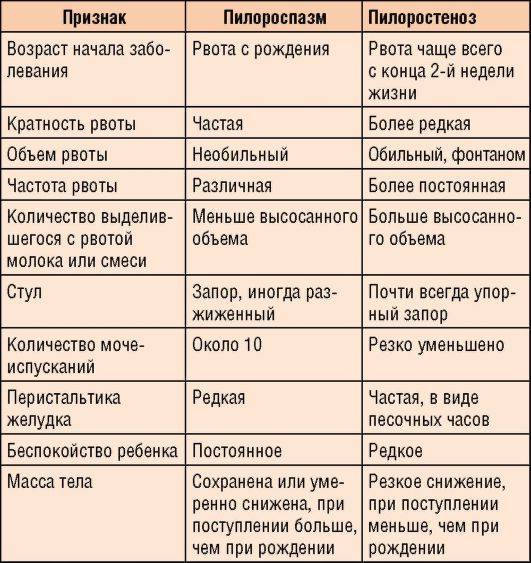
Рвота фонтаном становится постоянным симптомом и появляется после каждого кормления.
У 72% детей появление ее приходится на 2-4 неделю жизни, а у 7% — на первую неделю. При изучении анамнеза становится ясно, что у всех детей сначала отмечалось упорное срыгивание в первые дни после рождения и периодическая рвота. Со временем частота рвоты за сутки достигает 4-5 раз (меньше, чем число кормлений). Длительная рвота приводит к потере веса и развитию гипотрофии. Показателем тяжести заболевания считают ежедневную потерю веса — она выражается в процентах по отношению к весу при рождении. В тяжелых случаях заболевания нарушается водно-электролитный обмен и развивается метаболический алкалоз. Изменяется внешний вид ребенка — бросается в глаза резкое истощение, бледная морщинистая кожа и «состарившееся» лицо с морщинами. Ребенок беспокоен и имеет «сердитое» лицо.
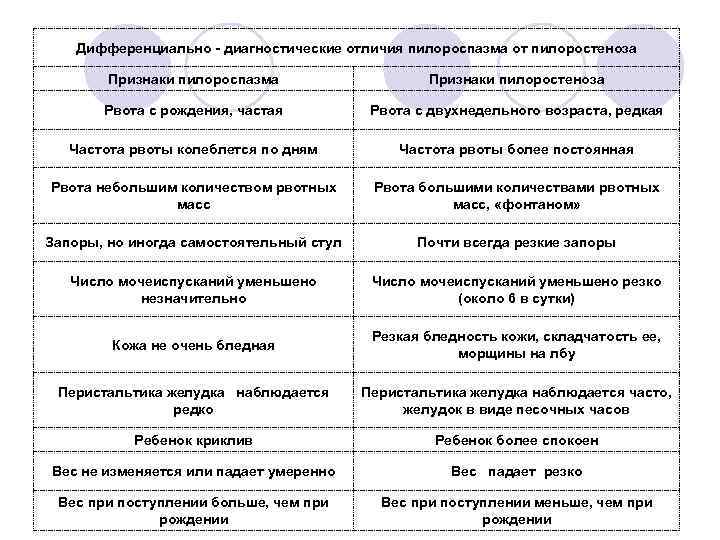
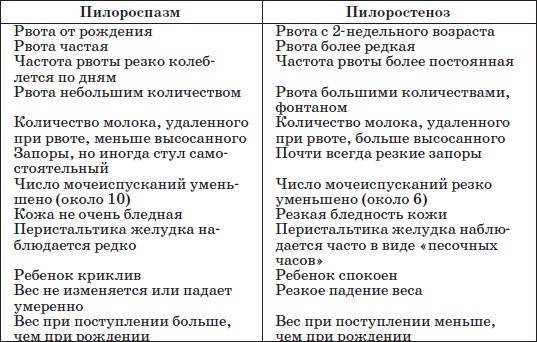
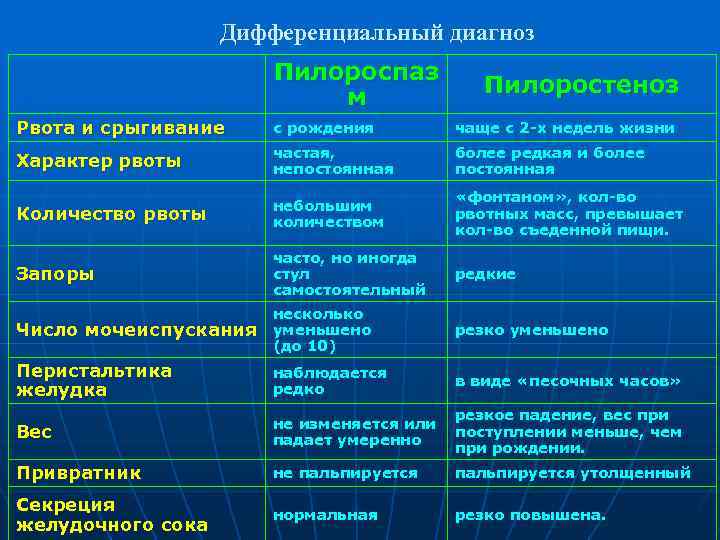
В отличие от пилороспазма, когда имеется непостоянная непроходимость привратника, которую можно устранить консервативным лечением, при пилоростенозе сужение привратника постоянное и устранить его можно только хирургическим путем.
Производители антирефлюксных смесей на камеди
Перечислим какие бывают антирефлюксные смеси на основе камеди.
Нутрилон Премиум Антирефлюкс
Эта смесь на основе камеди рожкового дерева может служить в качестве основного питания, потому что кроме натурального загустителя содержит еще и все необходимые компоненты, жиры, углеводы, витамины и минеральные вещества.
Особое отличие смеси от остальных – наличие в составе кислот Омега-3 и Омега-6 – эти полиненасыщенные жирные кислоты очень полезны для здоровья человека, а для маленького растущего организма – вдвойне. Они благотворно влияют на развитие мозга и становление зрения младенца.
В смеси больше казеина, чем сывороточных белков, а это дополнительно увеличивает эффект камеди в питании.
Если вы кормите грудью, антирефлюксная смесь Нутрилон может использоваться в дополнение к грудному молоку.
Нутрилак Премиум Антирефлюкс
Смесь на пребиотиках, что позволяет использовать ее не только как антирефлюксную, но также она помогает при запорах или коликах у младенца.
Производитель называет преимуществом своей смеси отсутствие в составе пальмового и рапсового масла, против которых много предубеждений. Подробнее о пальмовом масле читайте здесь, а о рапсовом здесь.
Антирефлюксная смесь Нутрилак также содержит все необходимое для роста и развития ребенка – нуклеотиды, жирные кислоты Омега-3 и Омега-6, не содержит ГМО.
Беллакт Антирефлюкс
Смесь не может быть использована как основное питание, только как лечебная добавка к основному. Питание назначается врачом.
Основное действие состава смеси направлено на нормализацию работы кишечника младенца, созданию здоровой микрофлоры, повышению усвояемости пищи.
Содержит Омега-3 и Омега-6, рыбий жир, таурин, холин, пребиотики, мальтодекстрин и комплекс масел – пальмовое, кукурузное, кокосовое, рапсовое.
Антирефлюксная смесь Беллакт также борется с коликами и запорами. Выпускается в двух видах – для детей от рождения до полугода и от 6 месяцев до года.
Бабушкино Лукошко Антирефлюкс
Среди своих конкурентов это питание отличается более низкой ценой, при этом не сильно отличаясь по составу.
В состав смеси входят кислоты Омега-3 и Омега-6, мальтодекстрин, комплекс масел – высокоолеиновое подсолнечное, кокосовое, рапсовое, соевое.
Как и другие смеси, эта содержит рыбий жир, таурин, холин и нуклеотиды.
Фрисо вом для детей со срыгиваниями, коликами и запорами
Обратите внимание – питание не имеет в названии маркировку «АР» или слово «Антирефлюкс», но тем не менее эта смесь также прописывается врачами для уменьшения срыгиваний у младенцев. Состав смеси близок к грудному молоку, пропорция белков и казеина – 60% и 40%, как и в женском грудном молоке
Состав смеси близок к грудному молоку, пропорция белков и казеина – 60% и 40%, как и в женском грудном молоке.
Смесь содержит пребиотики, тем самым устраняя не только срыгивания и запоры, но также и влияя на установление здоровой микрофлоры кишечника.
Эта смесь лечебная, она назначается врачом, обычно ее применяют в качестве дополнительного питания в течение трех месяцев. Эффект может наступить и раньше.
Антирефлюксная смесь Фрисовом содержит полиненасыщенные жирные кислоты, а также нуклеотиды и все полезные и необходимые для младенца вещества.
Хипп Антирефлюкс
Лечебная смесь Хипп Антирефлюкс для детей, склонных к срыгиваниям и запорам. Выпускается в двух видах – от рождения до полугода и от полугода до года.
Осторожно! Смесь не подходит для кормления младенцев с пищевой аллергией. Эффект от применения смеси наступает очень быстро – по отзывам мам – в течение пары дней
Эффект от применения смеси наступает очень быстро – по отзывам мам – в течение пары дней.
Особое отличие смеси – не содержит глютен и нуклеотиды.
Зато содержит лактобактерии, комплекс растительных масел и жирные кислоты.
Хумана Антирефлюкс
Смесь также борется с запорами, способствует нормализации работы кишечника.
Единственная и всех антирефлюксных смесей, эта содержит как камедь рожкового дерева, так и крахмал. Ее можно использовать в качестве основного питания, если малыш-искусственник и в качестве дополнения к грудному молоку, если малыш питается грудным молоком.
Не содержит глютен, кислоты Омега-6, красители и подсластители!
Антирефлюксная смесь Хумана может быть использована с рождения.
Вот и все на эту тему, теперь вы можете сами решить какая антирефлюксная смесь лучше, но помните, лучше всего это знает доктор!
Что провоцирует / Причины Гипотрофии у ребенка:
Выяснение причины гипотрофии у ребенка важно для назначения адекватного лечения. Проводят обследование
Бывают случаи, когда у ребенка сразу несколько болезней, и тогда они стремительно ухудшают состояние малыша.
Общие причины развития гипотрофии:
- органические заболевания
- неправильно построенный рацион
- недостаток питания
- особенности строения тела малыша
- понос, который держится на протяжении долгого времени и может протекать с расстройствами ЖКТ и мальабсорбцией
- преждевременные роды
- частые или хронические заболевания инфекциями
- плохое качество кормления новорожденного
- экологические факторы
Формы и степени ПМР у детей
Заболевание может быть первичным и вторичным. Причина ПМР первичного типа – врожденный дефект устья мочеточника либо стенки мочевого пузыря. Вторичное заболевание – это продолжение болезней мочевыводящей системы, например рецидивирующего цистита.
Также болезнь может быть постоянной или транзиторной. Постоянный ПМР присутствует всегда, а транзиторный появляется при других заболеваниях – остром простатите, цистите.
Степени ПМР
| Степень | Описание |
|---|---|
I | Рефлюкс малого объема мочи ограничен тазовым отделом мочеточника, который не расширен. Симптомов нет, риск осложнений минимален. |
II | Заброс мочи по всей протяженности мочеточника, но без его расширения. Моча не доходит до почек и чашечно-лоханочной системы. Ярко выраженных симптомов нет, появляется небольшой риск получения инфекции, рефлюкс быстро прогрессирует. |
III | Моча попадает в почки, но лоханки не расширяются. Почечная функция может быть снижена на 20 %. Мочеточник расширяется, моча застаивается в выделительной системе, что повышает риск инфекционного осложнения. Появляются средне выраженные симптомы. |
IV | Мочеточник существенно расширен, чашечно-лоханочная область деформирована, функция почек снижена на 50 %, вырабатывается меньше мочи. Выражена симптоматика, повышается температура тела, появляются отеки. Если ПМР двухсторонний, могут развиваться угрожающие жизни ребенка состояния. |
V | Сохраняются все признаки предыдущих степеней, почки сильно поражены, их паренхима истончена. Мочеточник приобретает коленообразные изгибы. Нарастают симптомы почечной недостаточности – тошнота, рвота, снижение мочевыделения, кожный зуд. |
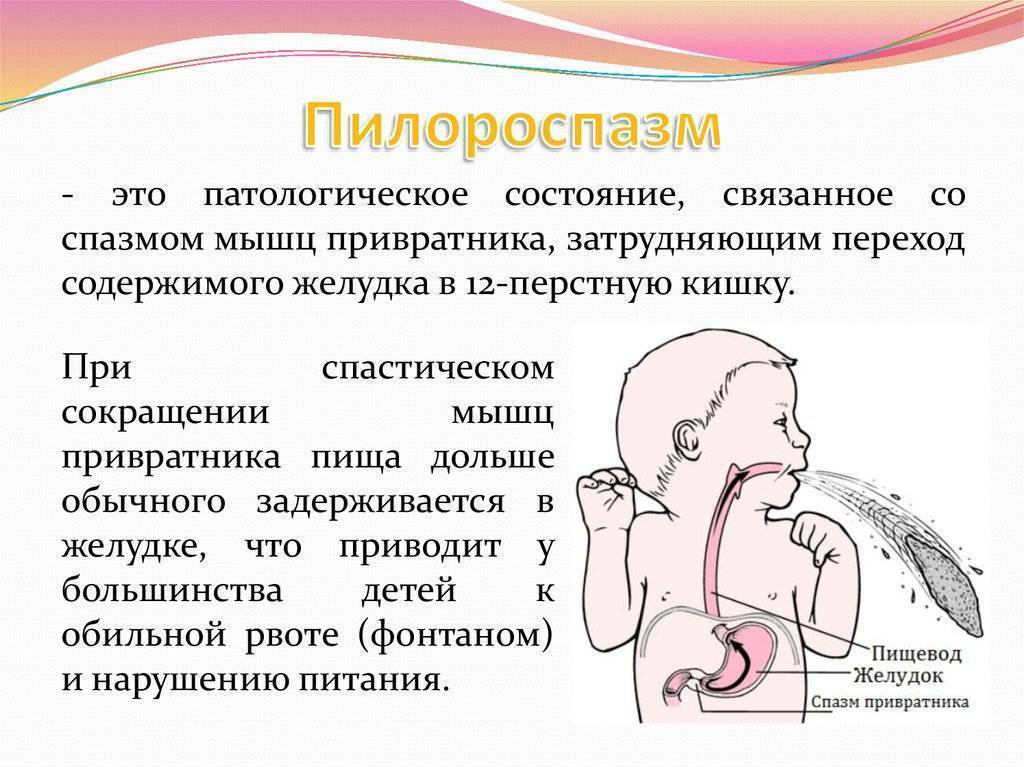
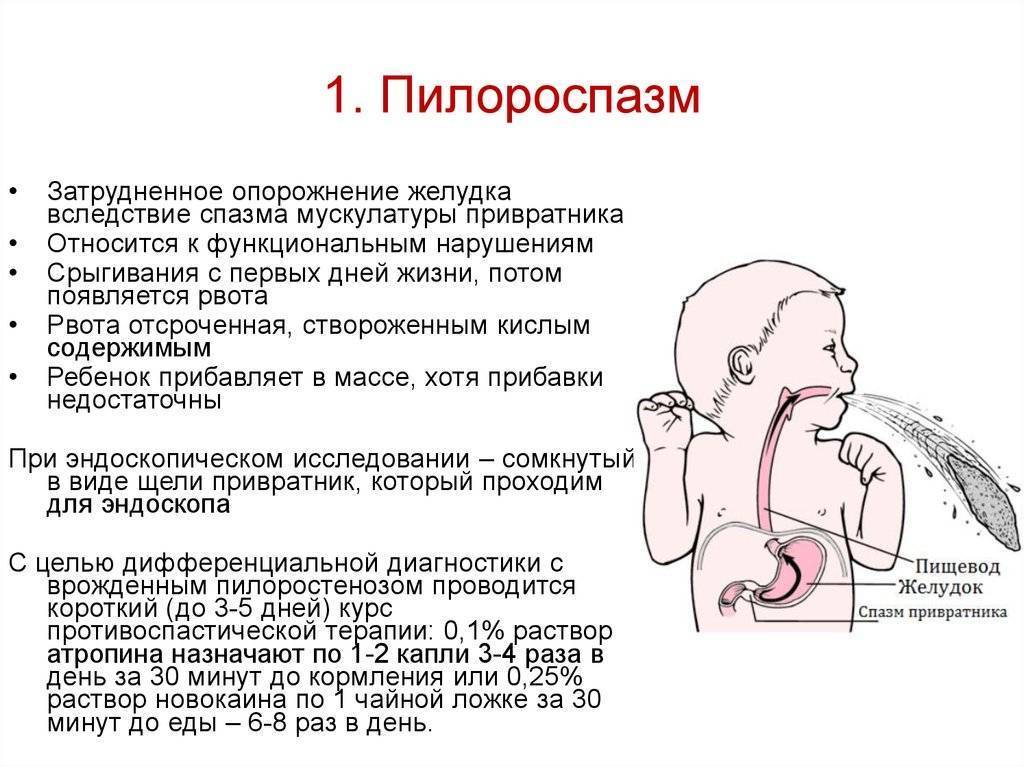
Пилороспазм у детей
Пилороспазм у детей обусловлен функциональными расстройствами нервно-мышечного аппарата привратниковой части желудка. Пилороспазм встречается преимущественно у возбудимых детей, перенесших внутриутробную гипоксию, родившихся в асфиксии, с признаками родовой травмы ц. н. с. При Пилороспазме отмечается слабое развитие мускулатуры кардиальной части желудка и более выраженное ее развитие в области привратника, что способствует легкому возникновению рвоты и срыгиваний.
Морфологические изменения стенок желудка при Пилороспазме скудны. Спастические сокращения привратника у детей грудного возраста приводят к гипертрофии мышечных волокон желудка с постепенным утолщением всей его мышечной оболочки. Гистологически обнаруживается обеднение нейронами нервных сплетений желудка.
Заболевание проявляется не сразу после рождения, а через 1—2 недели. Общее состояние детей при П. заметно не страдает, особенно в начале заболевания, вес (масса) тела чаще нарастает соответственно возрасту. При П. отмечается повышенная возбудимость, крикливость, чрезмерная двигательная активность ребенка. Ведущие симптомы Пилороспазма — рвота и срыгивания, к-рые не имеют строгой закономерности и не носят столь упорного характера, как при пилоростенозе. Рвота обычно возникает вскоре после приема пищи. Как правило, количество рвотных масс меньше объема принятой пищи. Рвотные массы не содержат патологических примесей, имеют кислый запах и чаще вид створоженного грудного молока. Особенно легко рвота и срыгивания при П. возникают при перекорме.
При П. стул остается нормальным, не бывает упорных запоров, перистальтика желудка не усилена, при пальпации живота привратник не прощупывается. В крови и моче изменений нет. Электролитный состав крови практически не изменен.
Диагноз ставится на основании данных анамнеза, клин, картины и рентгенол, исследования, а также данных гастроскопии (см.). При рентгенологическом исследовании желудка с контрастным веществом проходимость привратника не нарушена, расширения желудка нет, перистальтика имеет не сегментарный, как при пилоростенозе, а крупноволновый характер. Эвакуация контрастного вещества обычно нормальная и лишь у некоторых детей может быть замедленной до 9—12 час. При эндоскопии изменений слизистой оболочки желудка не отмечается, привратник легко проходим.
Дифференциальную диагностику проводят с пилоростенозом (см.), аэрофагией (см.), пороками развития, сопровождающимися желудочно-пищеводным рефлюксом (врожденный короткий пищевод, грыжа пищеводного отверстия диафрагмы, халазия кардии), сольтеряющей формой адрено-генитального синдрома (см.), различными формами врожденной высокой кишечной непроходимости (см. Непроходимость кишечника, у детей).
Лечение включает соблюдение кратности приема пищи с учетом возраста ребенка, назначение витаминов, особенно Вх; средств, снимающих спазм привратника; препаратов, уменьшающих беспокойство ребенка. Детей, к-рые легко срыгивают, следует после кормления класть на бок во избежание аспирации срыгиваемой жидкости. Показаны физиопроцедуры (УВЧ) на эпигастральную область.
Прогноз, как правило, хороший. Частота и интенсивность рвоты и срыгиваний в благоприятно протекающих случаях постепенно уменьшаются, ребенок прибавляет в весе, становится спокойнее и в течение 3—4 мес. выздоравливает.
Препарат Креон® при муковисцидозе
Узнать больше
Креон – ферментный препарат, разработанный специально для поддержания пищеварения и широко применяющийся при муковисцидозе1. Креон
– единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер2. Их размер не превышает 2 мм, который зафиксирован как рекомендованный в мировых и российских научных работах3,4,5. Маленький размер частиц позволяет препарату Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым справляться с неприятными симптомами. Благодаря минимикросферам Креон равномерно перемешивается с пищей в желудке и одновременно с каждой ее порцией попадает в кишечник, где уже происходит ключевой этап пищеварения и усвоения питательных веществ6. Креон разрешен детям с рождения, его капсулы удобны в применении: при необходимости их можно вскрывать и смешивать минимикросферы с пищей или соком, подбирая индивидуальную дозу6.
Также в линейке Креон есть специальная форма –
Креон Микро, выпущенная специально для лечения детей с муковисцидозом. Минимикросферы помещены во флакон россыпью, в комплекте идет мерная ложечка, которая позволяет удобно насыпать нужное количество препарата.
Подробнее о Креон Микро можно прочитать здесь.
Диагностика
Первичная диагностика включает в себя:
- опрос родителей малыша;
- осмотр ребенка, пальпация передней стенки брюшной полости;
- осмотр кожных покровов, контроль веса, уровня развития ребенка, согласно показателям нормы.
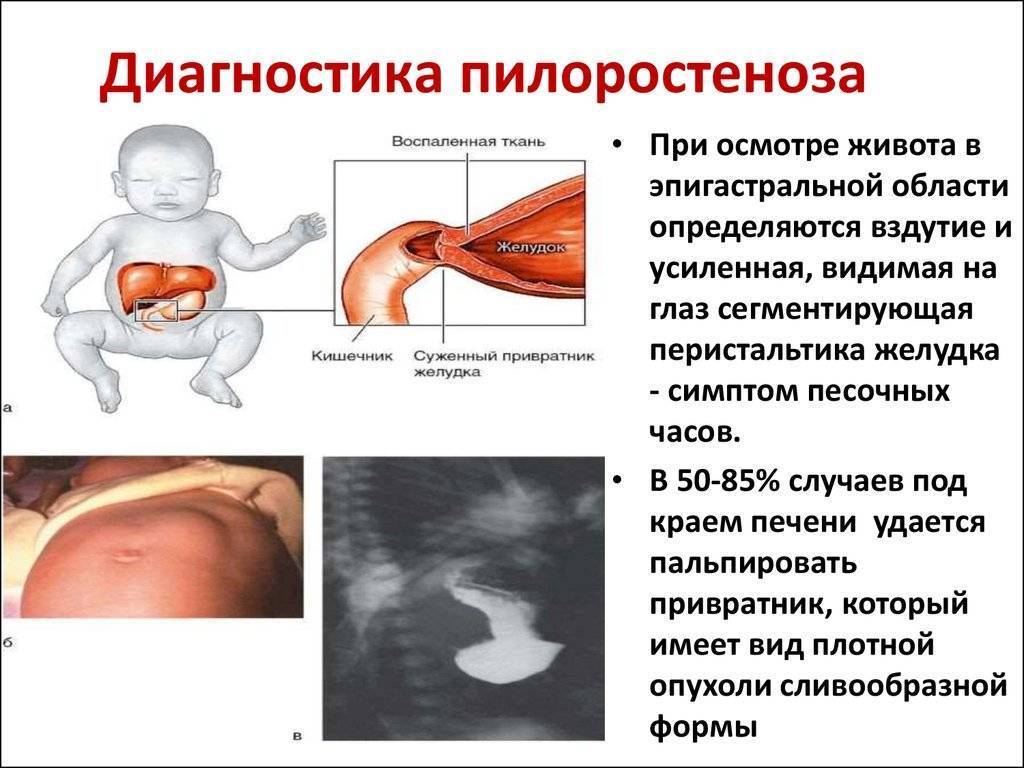
Основанием для постановки диагноза является лабораторное и инструментальное обследование малыша:
- анализ мочи, крови;
- УЗИ – позволяет определить размер привратника, изменение толщины его стенок;
- ФЭГДС – осмотр желудка, пищевода и двенадцатиперстной кишки эндоскопом;
- рентгенография – применяется в редких случаях, при неэффективности предыдущих методов исследования.
Такая диагностика позволяет подтвердить диагноз, отличить пилоростеноз от заболеваний со схожими симптомами, особенно от пилороспазма, кишечной непроходимости, грыжи пищевого отверстия диафрагмы.
Операции при пилоростенозе
Лапароскопия — основной метод лечения в детском возрасте, который представляет собой рассечение пилорических мышц. Это — минимально инвазивная операция, при которой через небольшой разрез в брюшную полость ребенка вводится камера, а затем инструмент, разрезающий внешние слои пилорических мышц.
В результате суженая область расширяется, и пища может беспрепятственно попадать в кишечник. Эта процедура выполняется очень быстро после постановки диагноза, иногда даже в тот же день. Результаты лечения с помощью этой процедуры очень успешны. Процедура сопряжена с низким риском осложнений, наиболее распространенными из которых являются кровотечение и инфекция. Рвота обычно прекращается в течение нескольких дней, а затем ребенок начинает есть больше еды, чтобы «наверстать упущенное». Большинство младенцев возвращаются домой через 48 часов после операции, а период восстановления составляет одну неделю.
Симптомы Пилоростеноза у детей:
Стадии пилоростеноза:
- компенсация
- субкомпенсация
- декомпенсация
Для данного заболевания характерно прогрессирование симптомов. После еды в эпигастральной области возникает стойкое ощущение переполнения. В начале болезни случается периодическая рвота съеденной пищей. Далее рвота становится более обильной, в рвотных массах четко просматривается еда, которую ребенок принимал накануне. В желудке сохраняется еда, которая не может из него выйти, начинаются процессы брожения и гниения.
Когда пилоростеноз прогрессирует, общее состояние ребенка становится всё хуже. Он теряет в весе, нет нормально прибавки, которая характерна месяцам или неделям его жизни. Организм обезвоживается, развивается гипокалиемический алкалоз, что приводит к гастрогенной тетании.
Осмотр показывает ненормальное похудение ребенка, есть симптомы обезвоживания: сухость языка, сниженная кожная эластичность. Если пилоростеноз имеет раковую природу, что иногда случается, то при осмотре выявляют признаки раковой интоксикации. На животе ребенка видны контуры резко растянутого желудка и перистальтическая волна.
Лечение стеноза привратника
При стенозе привратника лечение просто необходимо. Само по себе состояние не улучшится. Скорее всего, потребуется операция, называемая пилоромиотомией.
Если операция невозможна по состоянию здоровья, то лечение пилоростеноза следует проводить консервативно. Эта концепция терапии направлена на то, чтобы как можно меньше стимулировать мышцу привратника. Кроме того, пациенты получают небольшие порции пищи, до 12 раз в день. При этом необходимо спать с приподнятой верхней частью тела.
При медикаментозном лечении пилоростеноза назначаются спазмолитические препараты. Самый большой недостаток консервативного лечения: иногда оно длится несколько недель, что увеличивает риск недостаточного питания, который необходимо компенсировать. Таким образом, пилоромиотомия зарекомендовала себя как лучший способ лечения пилоростеноза.
Симптомы и признаки сращения больших и малых половых губ у ребенка
При полном слипании:
- Возникают трудности с мочеиспусканием. Ребенок сильно нервничает при возникновении позывов, сильно тужится на горшке, плачет, отказывается ходить в туалет.
- Застой мочи вызывает инфекции в уретре, которые проявляются:
- сыпью;
- покраснением и шелушением кожи в интимной зоне;
- выделениями.
Мама может самостоятельно осмотреть девочку. Для этого нужно развести большие половые губы. При синехии малые не «расклеиваются» и они соединены беловато-серой пленкой, похожей на перепонку. При попытках развести малые половые губы ребенок начинает плакать – ему больно.