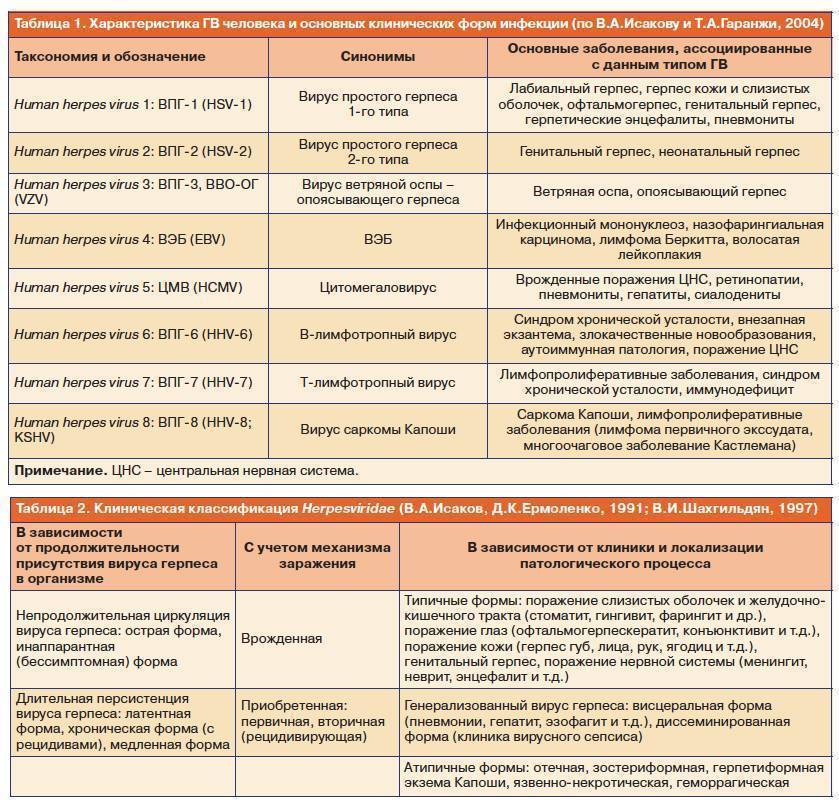
Какие симптомы появляются на первой неделе?
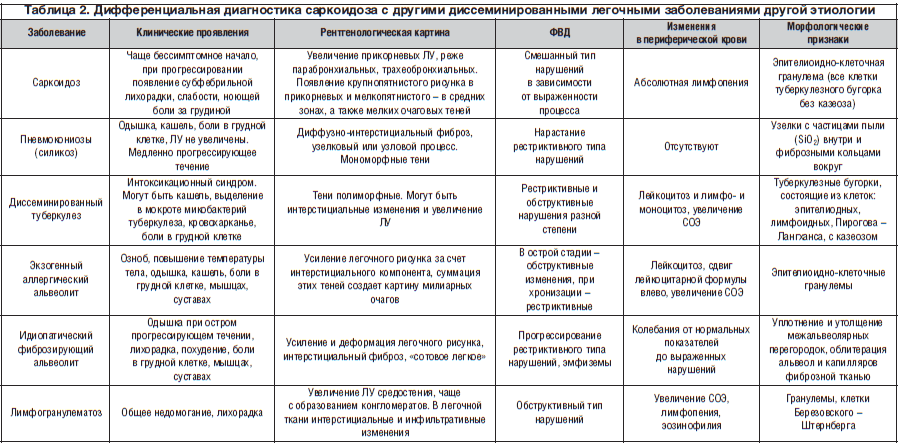
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности – от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом – симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском центре Международная клиника Медика24.
Профилактика
В большинстве ситуаций инфекционный мононуклеоз протекает благоприятно, и все же, как любая другая инфекция, данная патология оставляет развитие тяжелых последствий по типу менингоэнцефалита, обструктивных заболеваний дыхательных путей, а также патологического увеличения миндалин.
Редкими последствиями инфекционного мононуклеоза является развитие двусторонней интерстициальной инфильтрации легких, токсического гепатита, тромбоцитопении и разрыва селезенки, избежать которых можно соблюдая элементарные профилактические неспецифические мероприятия.
Ввиду того, что специфическая профилактика такого заболевания как инфекционный мононуклеоз не проводится, особое внимание для ее предотвращения следует уделять мероприятиям неспецифического значения. Наибольшей эффективностью в отношении профилактики инфекционного мононуклеоза обладают мероприятия, обеспечивающие формирование нормальной работы иммунного аппарата человека, что возможно при соблюдении здорового образа жизни, рационализации пищевого поведения людей различного возраста, использовании разнообразных закаливающих методик и периодическом применении иммуномодуляторов растительного происхождения
В качестве таких лекарственных средств следует использовать курсовый прием Иммунала, Иммунорма, которые помимо стимуляции иммунных реакций обуславливают активацию регенерации слизистых оболочек, обеспечивающих полноценную защиту органов дыхательной системы.
Неспецифическая профилактика инфекционного мононуклеоза у детей подразумевает минимизацию возможного близкого орального контакта с окружающими людьми, проведение адекватной схемы мероприятий санитарно-гигиенического профиля.
Разрешенные продукты
Диета при мононуклеозе у детей в период болезни и в восстановительный период должна быть щадящей и включать:
- Супы на овощных отварах или воде с добавлением различных круп, тонкой вермишели и небольшого количества овощей. Не допускается поджаривание лука и кореньев для заправки супов. Исключаются овощи с грубой клетчаткой, которые могут вызвать вздутие и нарушить пищеварение — белокочанная капуста, репа, редька, редис. Белокочанная капуста вводится не ранее, чем через 2 месяца после болезни, а остальные из перечисленных овощей исключаются надолго.
- Белковую пищу в виде паровых котлет, кнелей, фрикаделек, тефтелей из нежирного мяса и рыбы.
- Отварное мясо птицы и рыбу можно есть куском. При приготовлении удаляется кожа, видимый жир и хрящи. Возможны и другие варианты мясных и рыбных блюд, запеченных в духовке — голубцы с савойской капустой, фаршированные кабачки и перец. Эти изделия лучше готовить с молочно-сметанным соусом, избегая употребления томатной пасты или томатного соуса.
- Пшеничный хлеб (белый и серый) в подсушенном виде. Нельзя употреблять свежий хлеб и любую другую дрожжевую выпечку. Из мучных изделий можно рекомендовать бисквит, несдобное печенье (типа «мария»).
- Домашние яйца, приготовленные всмятку или паровой омлет. Если ребенок хорошо ест овощи, можно их добавить в омлет.
- Соусы домашнего приготовления на основе перепелиных яиц, сока лимона, сливочного масла, соли и 10% сливок. Все ингредиенты хорошо взбиваются и заправляются соком лимона и солью. Ценность этого соуса в том, что составляющие продукты не подвергаются обработке.
- Нежирные молочные продукты по предпочтению: кефир, молоко, ацидофилин, простокваша, йогурт. Все продукты только натуральные без красителей, подсластителей и усилителей вкуса. Молоко можно использовать для приготовления молочных каш. Нежирный творог в натуральном виде (с сухофруктами) и блюда из него (запеканки, суфле, ленивые вареники, сырники, приготовленные в духовке). Сметана в небольшом количестве, как приправа к блюдам.
- Каши (обычно гречневая, овсяная, рисовая, пшеничная), приготовленные на воде и молоке.
- Овощи преимущественно в отварном и тушеном виде. При нормальном состоянии печени разрешается салат из свежих овощей (очищенные грунтовые огурцы и помидоры). Обычно ребенка трудно заставить съесть листовую зелень. Исключаются из рациона: свежий репчатый и зеленый лук, чеснок.
- Сливочное и растительное масло — по 0,5 чайной ложки на порцию в готовые блюда.
- Некислые фрукты и ягоды в свежем виде, печеные яблоки с медом, яблочный мусс, различные компоты, кисель (только правильно приготовленный — сок ягод отжимается, отжимки провариваются, вводится разведенный крахмал, а в конце отжатый сок).
- Настой шиповника, вода без газа, овощные соки, соки из сладких фруктов и ягод, некрепкий чай, настой калины, отвар отрубей.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| инжир сушеный | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| лапша гречневая | 14,7 | 0,9 | 70,5 | 348 |
| хлеб с отрубями | 7,5 | 1,3 | 45,2 | 227 |
| хлебцы цельнозерновые | 10,1 | 2,3 | 57,1 | 295 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряженка | 2,8 | 4,0 | 4,2 | 67 |
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| куриная голень вареная | 27,0 | 5,6 | 0,0 | 158 |
| индейки филе отварное | 25,0 | 1,0 | – | 130 |
| яйца куриные вареные всмятку | 12,8 | 11,6 | 0,8 | 159 |
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| треска | 17,7 | 0,7 | – | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| вода | 0,0 | 0,0 | 0,0 | – |
| вода минеральная | 0,0 | 0,0 | 0,0 | – |
| чай зеленый | 0,0 | 0,0 | 0,0 | – |
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| сливовый сок | 0,8 | 0,0 | 9,6 | 39 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта |
Диета при мононуклеозе комаровский. Диета при мононуклеозе у детей
Рост заболевания у детей объясняется снижением иммунитета. Дети до одного года, как правило, не болеют, потому что имеют пассивный иммунитет, переданный матерью. Больше болеют дети дошкольного и школьного возраста, чаще мальчики.
Пик заболеваний отмечается на зимне-весенний период времени.Если проявились симптомы болезни: озноб, температура, увеличение лимфоузлов, сыпь и слабость стоит обратиться сначала к участковому или семейному врачу, а потом к инфекционисту.
Инкубационный период (отрезок времени от момента попадания микроба в организм до проявления симптомов болезни) при инфекционном мононуклеозе длится до 21 дня, период болезни до 2 месяцев. В разное время могут наблюдаться следующие симптомы:
- слабость,
- головная боль,
- головокружение,
- боль в мышцах и суставах,
- повышение температуры тела (простудоподобное состояние с интоксикацией),
- повышенное потоотделение (как следствие высокой температуры),
- боли в горле при глотании и характерные белые налеты на миндалинах (как при ангине),
- кашель,
- воспаление,
- увеличение и болезненность всех лимфоузлов,
- увеличение печени и/или селезёнки.
Как следствие всего вышеперечисленного, увеличение чувствительности к ОРВИ и прочим респираторным заболеваниям, частые поражения кожного покрова вирусом «простого герпеса» (вирус простого герпеса 1 типа), обычно в области верхней или нижней губы.
Лимфоузлы входят в состав лимфоидной ткани (ткани системы иммунитета). Также в нее входят миндалины, печень и селезенка.
Все эти лимфоидные органы поражаются при мононуклеозе. Лимфоузлы, находящиеся под нижней челюстью (подчелюстные), а также шейные, подмышечные и паховые лимфоузлы, можно прощупать пальцами.
В печени и селезенке увеличение лимфоузлов можно наблюдать с помощью УЗИ. Хотя, если увеличение значительное, его также можно определить путем пальпации.
Инфекционный мононуклеоз может иметь острое и хроническое течение. Также принято выделять типичные и атипичные формы заболевания. Типичный мононуклеоз, в свою очередь, делят по степени тяжести: легкая, среднетяжелая и тяжелая.
Атипичный мононуклеоз может протекать со стертой симптоматикой, бессимптомно или только с признаками поражения внутренних органов.
Если классифицировать заболевание в зависимости от наличия осложнений, то инфекционный мононуклеоз может быть неосложненным и осложненным.
Клинические проявления инфекционного мононуклеоза зависят от его течения, поэтому рассмотрим каждую форму заболевания отдельно.
Острый мононуклеоз
У детей симптомы острого мононуклеоза появляются резко. Инкубационный период заболевания заканчивается подъемом температуры тела до высоких цифр (38-39 °С).
При мононуклеозе у детей присутствуют следующие симптомы:
- лимфаденопатия, в первую очередь, шейных заушных лимфоузлов;
- боли в области увеличенных лимфоузлов;
- отек слизистой горла, что выражается затрудненным дыханием;
- гиперемия горла;
- боли в горле;
- заложенность носа;
- общая слабость;
- озноб;
- нарушение аппетита;
- боли в мышцах и суставах;
- белый налет на слизистых языка, неба, миндалинах и задней стенке глотки;
- спленомегалия (увеличение селезенки);
- гепатомегалия (увеличение печени);
- мелкая, красная и густая сыпь в области лица, шеи, груди или спины;
- отек век;
- светобоязнь и другие.
Отвечая на вопрос, сколько в данном случае опасен больной для окружающих, можно сказать, что выделение вируса во внешнею среду происходит во время инкубационного периода и в первые 5 дней разгара заболевания. То есть ребенок является заразным даже тогда, когда у него еще не проявляются симптомы инфекционного мононуклеоза.
Хронический мононуклеоз
Определить достоверно причину хронизации мононуклеоза специалистам пока не удалось.
Но можно выделить ряд факторов, которые этому способствуют:
- иммунодефицит;
- нездоровое питание;
- вредные привычки;
- малоподвижный образ жизни;
- частые психоэмоциональные потрясения;
- гормональные изменения во время полового созревания;
- умственное и физическое переутомление и другие.
Для хронического мононуклеоза у детей характерны симптомы острого течения заболевания, только их выраженность менее интенсивна.
Лихорадка при хроническом течении инфекции бывает редко, а селезенка и печень, если и гипертрофируются, то незначительно.
У детей наблюдается ухудшение общего состояния, которое выражается общей слабостью, сонливостью, быстрой утомляемостью, снижением активности и т. д. Также могут появиться нарушение стула в виде запора или поноса, тошнота, редко – рвота.
Алгоритм диагностики инфекционного мононуклеоза у детей состоит из нескольких шагов.
Субъективные методы диагностики:
- опрос больного;
- сбор анамнеза заболевания и жизни.
Диета при мононуклеозе у детей
Заболевание нельзя назвать быстротечным. Острая фаза длится от 2 до 3 недель, у некоторых — чуть дольше. Самочувствие ребенка, конечно, в это время будет не самым лучшим, а иногда и довольно тяжелым. Нужно набраться терпения, потому как инфекционный мононуклеоз проходит у всех детей без исключения.
В последние годы среди возбудителей вирусных инфекций у детей определенное место занимают герпес-вирусы. Это связано с их широким распространением и разнообразием. Герпес-вирусы длительно и бессимптомно циркулируют в организме при нормальном состоянии иммунной системы, но при иммуносупрессии способны вызывать тяжелые заболевания.
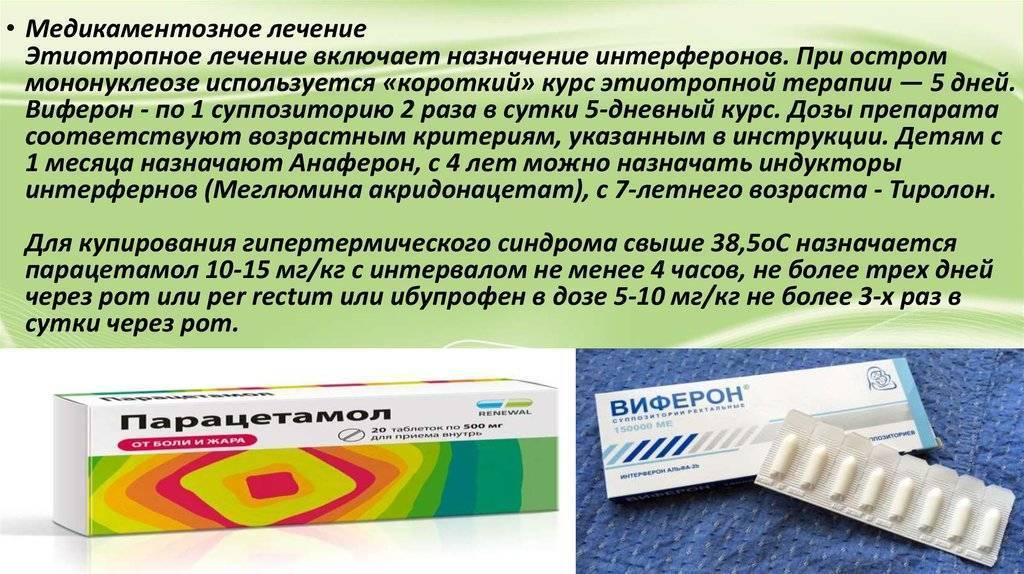
Неосложненный мононуклеоз не требует какого-либо специального лечения. Если ребенок чувствует себя неплохо, то ничего, кроме обильного питься, давать не надо.
Если состояние крохи неутешительное, то врач может назначить гормональные противовоспалительные препараты. Лекарства от мононуклеоза, как такового, не существует, поэтому лечение должно быть исключительно симптоматическим: болит горло — полоскать, не дышит нос — закапывать солевой раствор, увлажнять слизистые оболочки бронхов во избежание осложнений со стороны дыхательной системы.

К тому же с клинически доказанной эффективностью у противовирусных препаратов все обстоит довольно плачевно. По той же причине нет смысла давать ребенку гомеопатические препараты с заявленным противовирусным действием.
Вреда от них, конечно, не будет никакого, но и пользы тоже ждать не стоит. Лечение должно быть основано на создании благоприятных условий, способствующих скорейшему самостоятельному выздоровлению ребенка:. Во время лечения стоит придерживаться лечебной диеты, исключив из рациона ребенка все жирные, жареные, копченые и соленые продукты, а также острое, кислое и сладкое.
В острой стадии при затрудненном глотании лучше всего давать овощные супы, пюре, молочные каши-размазни, творог. В стадии выздоровления не обязательно всю еду превращать в пюре, но запрет на указанные выше продукты остается в силе. Почему происходит такая реакция, медицине на сегодняшний день неизвестно.
С уверенностью можно говорить только о том, что эта сыпь не будет являться ни аллергией на антибиотик, ни симптомом отдельного заболевания, ни осложнением.
Полезные продукты при мононуклеозе
Она просто появляется и потом проходит самостоятельно. Пугать это не должно. О факте заболевания инфекционным мононуклеозом родители должны сообщить в дошкольное учреждение, которое посещает чадо, или в школу. Но введения карантина этот недуг не требует. Просто в помещениях потребуется более частая влажная уборка.
Однажды справившись с инфекцией, снова заболеть этим недугом ребенок не сможет. Однако даже если больной выздоровел, необходимо пристально следить за его состоянием. Потому что мононуклеоз опасен своими возможными последствиями.
Восстановление после перенесенного инфекционного мононуклеоза — процесс довольно длительный, иммунитет сильно ослаблен. На ближайший год иногда на полгода лечащий педиатр отменяет такому ребенку все календарные прививки. Ребенку не рекомендуется длительно пребывание в тесных детских коллективах.
В течение года не рекомендуется гулять на солнце, посещать секции, где есть сильная физическая нагрузка. Поддерживать организм в процессе восстановления следует витаминными комплексами, разрешенными по возрасту.
Особенности течения заболевания
Ребенка после перенесенного заболевания следует показывать врачу чаще. Вирус обладает онкогенной активностью, то есть, может способствовать развитию онкологических опухолевых заболеваний. Если после болезни на протяжении долгого времени в анализах крови малыша продолжают находить те самые видоизмененные клетки-мононуклеары, ребенка обязательно нужно будет показать и поставить на учет к врачу-гематологу. К вирусу, вызывающему инфекционный мононуклеоз, после перенесенного заболевания вырабатывается стойкий пожизненный иммунитет.
Заболеть недугом вторично невозможно. Исключения составляют только ВИЧ-инфицированные, у них может быть сколько угодно эпизодов острого заболевания. Большинство родителей, чьи дети переболели этим недугом, утверждают, что самым длительным и мучительным периодом была именно диагностика, поскольку врачи не торопятся ставить точный диагноз. Многим пациентам, которых не направляют на лечение в инфекционную больницу из-за легкой стадии болезни, врачи рекомендовали прием противовирусных средств.
Лечение мононуклеоза
Больных с лёгким и среднетяжёлым течением болезни лечат на дому. При более тяжелом течении необходимо стационарное лечение. Необходимость постельного режима определяется выраженностью интоксикации.
Лечение мононуклеоза симптоматическое. Используются противовирусные, жаропонижающие, противовоспалительные препараты. На стадии выздоровления средства для повышения иммунитета. Местно применяют антисептические средства, обезболивающие спреи для обеззараживания и облегчения состояния пациента. Допускается использование растворов для полоскания зева. Если нет аллергии на продукты пчеловодства, применяют мед. Это средство укрепляет иммунитет, смягчает горло и борется с бактериями.
Инфекционный мононуклеоз часто осложняется бактериальной инфекцией – в таком случае назначаются антибактериальные препараты, избегая пенициллиновую группу антибиотиков.
Пациентам назначают специальную диету, которую необходимо соблюдать в течение полугода. Не разрешается ничего жирного, копченого, сладкого, горох, фасоль.
После выздоровления необходимо наблюдение инфекционистом на протяжении 6 месяцев. Перенесенное заболевание оставляет после себя стойкий иммунитет.
В условиях «ЛОР клиники №1» высококвалифицированные специалисты оториноларингологи проведут полный осмотр лор-органов с помощью эндоскопической техники. Назначат адекватное лечение, проведут диагностические мероприятия для постановки верного диагноза и при необходимости направят к другим профильным специалистам.
Диагностика мононуклеоза
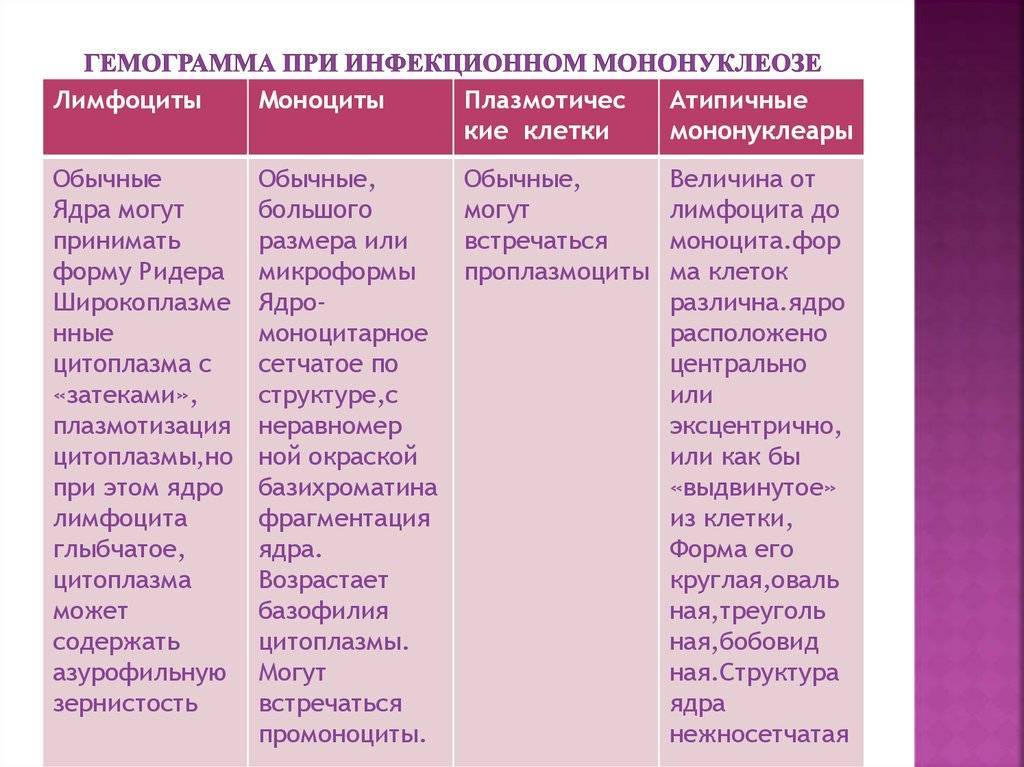
Для проведения диагностики заболевания врач после осмотра назначает лабораторные исследования. В первую очередь пациента отправляют сдавать кровь. По результату такого теста можно исключить иные патологии со схожими симптомами. На мононуклеоз указывает наличие в крови атипичных мононуклеаров и увеличенное количество лимфоцитов. Вирус мононуклеоза можно обнаружить в слюне. В скрытой форме вирус Эпштейна-Барра можно обнаружить в лимфоцитах группы Б и в слизистой рта и глотки. При получении положительного результата анализа можно говорить о наличии инфекции, о хронической форме заболевания или начале инфицирования. Отрицательный результат указывает на отсутствие инфекции, соответственно. ПЦР-диагностика позволяет найти ДНК вируса в сыворотке крови и в цельной. Постановке диагноза поможет выявление сывороточного иммуноглобулина М к VCA-антигенам. После выздоровления пациента иммуноглобулин М к VCA-антигенам исчезает. Переболев единожды мононуклеозом, организм человека сохраняет навсегда иммуноглобулин G к VCA-антигенам.
Чтобы следить за процессом развития мононуклеоза, нужно сдавать кровь на анализ каждые три дня
Это важно и потому, что начальная стадия ВИЧ может сопровождаться синдромом, подобным мононуклеозу
Особенности питания
В острой фазе болезни ребенок часто отказывается от еды и воды. На этом этапе нужно следить именно за количеством жидкости.
Обильное питье всегда показано при вирусных заболеваниях, так как вода помогает справиться с интоксикацией и лихорадочными симптомами.
Диету, рекомендованную при мононуклеозе у детей, нужно соблюдать даже после выздоровления. Некоторые врачи говорят, что желательно придерживаться ее в течение всей жизни, так как активизация вируса в клетках крови во взрослом возрасте грозит серьезными осложнениями.
Принципы диетического питания
Питание при инфекционном мононуклеозе у детей, а также в период восстановления после него подбирается таким образом, чтобы в организм поступало достаточное количество полезных веществ: витаминов, минералов, клетчатки, белков, жиров, углеводов. Не менее важна вода: обезвоживание замедляет регенерацию клеток и усвоение полезных питательных веществ.
Разрешенные продукты
Для коррекции обменных процессов и восстановления иммунитета при мононуклеозе организму нужно больше витаминов А, В, С, Р, а это означает потребность в пище, содержащей эти вещества в достаточных количествах.

Примерно так выглядит список продуктов, которые можно есть при лечении мононуклеоза детям:
- нежирная рыба, богатая насыщенными жирными кислотами, необходимыми детскому организму;
- постное мясо – много белка без избытка жира;
- разнообразные каши (гречка, рис, овсянка, пшено) – это медленные углеводы, дающие энергию ослабленному организму;
- молочные продукты (молоко, твердый сыр, сгущенка, нежирный творог и сметана);
- овощи, фрукты, зелень;
- яйца (лучше всего сырые или в виде омлета);
- макаронные изделия;
- сухарики или подсохший хлеб вместо свежего;
- варенье, мед;
- напитки, особенно натуральные: соки, отвары, кисели, морсы и т.п., главное – больше жидкости.
Все, что можно есть и пить при мононуклеозе детям, родители могут комбинировать или готовить различными способами. Такая диета не будет слишком однообразной, не приестся и не вызовет отторжения у ребенка.

Запрещенные продукты
Чтобы не свести к нулю эффект от диеты, следует придерживаться некоторых ограничений. При лечении мононуклеоза нежелательно употребление продуктов, вред от которых превышает пользу. Они нагружают иммунитет и замедляют метаболизм, не привнося в организм практически никаких полезных веществ. Примеры таких продуктов:
- жирное мясо, жирная рыба, сало;
- жирные бульоны и супы на их основе;
- рыбная икра;
- маринованные, соленые консервы;
- свежий хлеб и выпечка;
- бобы;
- кислые фрукты и овощи;
- жирные кондитерские изделия (торты, масляный крем, взбитые сливки и т. д.);
- шоколад;
- газированные напитки, особенно сладкие;
- мороженое.
Что провоцирует / Причины Инфекционного мононуклеоза:
Возбудитель инфекционного мононуклеоза- ДНК-геномный вирус рода Lymphocryptovirus подсемейства Gammaherpesvirinae семейства Herpesviridae. Вирус способен реплицироваться, в том числе в В-лимфоцитах; в отличие от других вирусов герпеса он не вызывает гибели клеток, а напротив, активирует их пролиферацию. Вирионы включают специфические антигены: капсидный (VCA), ядерный (EBNA), ранний (ЕА) и мембранный (МА) антигены. Каждый из них образуется в определённой последовательности и индуцирует синтез соответствующих антител. В крови больных инфекционным мононуклеозом сначала появляются антитела к капсидному антигену, позднее вырабатываются антитела к ЕА и МА. Возбудитель малоустойчив во внешней среде и быстро гибнет при высыхании, под действием высокой температуры и дезинфектантов.
Инфекционный мононуклеоз – только одна из форм инфекции вирусом Эпстайна-Барр, который также вызывает лимфому Бёркитта и носоглоточную карциному. Его роль в патогенезе ряда других патологических состояний недостаточно изучена.
Резервуар и источник инфекции – человек с манифестной или стёртой формой болезни, а также носитель возбудителя. Инфицированные лица выделяют вирус с последних дней инкубации и на протяжении 6-18 мес после первичной инфекции. В смывах из ротоглотки у 15-25% серопозитивных здоровых людей также обнаруживают вирус. Эпидемический процесс поддерживают лица, ранее перенёсшие инфекцию и на протяжении долгого времени выделяющие возбудитель со слюной.
Механизм передачи – аэрозольный, путь передачи – воздушно-капельный. Очень часто вирус выделяется со слюной, поэтому возможно заражение контактным путём (при поцелуях, половым путём, через руки, игрушки и предметы обихода). Возможна передача инфекции при переливаниях крови, а также во время родов.
Естественная восприимчивость людей высокая, однако, преобладают лёгкие и стёртые формы болезни. О наличии врождённого пассивного иммунитета может свидетельствовать крайне низкая заболеваемость детей первого года жизни. Иммунодефицитные состояния способствуют генерализации инфекции.
Основные эпидемиологические признаки. Заболевание распространено повсеместно; в основном регистрируют спорадические случаи, иногда – небольшие вспышки. Полиморфность клинической картины, довольно частые сложности диагностики болезни дают основания полагать, что уровень официально регистрируемой заболеваемости в Украине не отражает истинной широты распространения инфекции. Наиболее часто заболевают подростки, у девочек максимальную заболеваемость регистрируют в 14-16 лет, у мальчиков – в 16-18 лет. Поэтому иногда инфекционный мононуклеоз также называют болезнью «студентов». Лица старше 40 лет болеют редко, но у ВИЧ-инфицированных реактивация латентной инфекции возможна в любом возрасте. При заражении в раннем детском возрасте первичная инфекция протекает в виде респираторного заболевания, в более старших возрастах – бессимптомно. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза, поэтому клинически выраженные формы редко встречают среди взрослых. Заболевания регистрируют на протяжении всего года, несколько реже – в летние месяцы. Заражению способствуют скученность, пользование общим бельём, посудой, тесные бытовые контакты.
Диета
Доктор Комаровский считает, что назначение диеты при лечении болезни играет очень важную роль. Правильное питание, богатое витаминами, способствует укреплению иммунитета.

Диета при мононуклеозе должна включать в себя несколько основных принципов:
- Питание должно удовлетворять суточную потребность организма во всех питательных веществах. Во время инфекционного заболевания организм тратит вдвое больше питательных веществ, чтобы избавиться от микробов. Суточная калорийность рациона во время острого инфекционного заболевания должна быть увеличена в 1,5 раза (если сравнивать с базовой). Определяйте количество калорий согласно возрасту вашего малыша. Для расчета стоит взять показатель суточной калорийности, соответствующей возрасту вашего ребенка, и умножить на 1,5. Столько калорий ежедневно должно поступать в детский организм, чтобы он мог бороться с вирусной инфекцией.
- Все клетки иммунной системы нуждаются в белке. Это базовый строительный элемент для всех клеток, которые обеспечивают иммунитет. Включайте в рацион малыша как можно больше белковых продуктов. Отлично подойдут нежирные сорта мяса, птицы или рыбы. Можно употреблять в пищу также и растительный белок. Это фасоль, все виды бобовых, злаковые.
- Для обогащения рациона витаминами, микроэлементами и минералами обязательно включайте в меню ребенка овощные салаты и свежие фрукты. В своем составе они содержат много природных антисептиков, которые губительны для вирусов и бактерий. В них содержатся антиоксиданты, которые призваны восстанавливать и активизировать иммунитет. Комбинируйте различные фрукты и овощи между собой. Это позволит получить все необходимые полезные вещества даже без использования синтетических поливитаминных комплексов.
- Для обеспечения энергии в борьбе с микробами включайте в меню злаковые продукты. Отличным завтраком, который придаст силы и энергии на длительное время, станут каши, сваренные из цельных злаков. В них содержится много растительного белка, который является важным строительным элементом.
- Обязательно исключите из рациона сладкие и кондитерские изделия. Большое количество сахара способствует угнетению иммунной системы. Это также провоцирует рост и активное размножение вирусных клеток. Лучше замените вредные сладости на природные источники антиоксидантов — ягоды. Это прекрасная альтернатива вредным десертам. Ягоды в своем составе содержат огромное количество природных антиоксидантов, которые способствуют скорейшему выздоровлению и укреплению иммунитета.
- Для удаления токсинов, которые вирус вырабатывает в процессе своей жизнедеятельности, обязательно давайте ребенку достаточное количество воды. Малыш должен пить по потребности, но не менее 1,5 литров в сутки при инфекции. Это позволит вывести все токсичные вещества из организма и ускорить выздоровление после инфекции. В качестве жидкости можно использовать чистую кипяченую воду, компоты из сухофруктов или ягодные морсы. Полезны морсы из лесных ягод. В них содержится наибольшее количество полезных веществ.
При несвоевременном оказании медицинской помощи могут возникнуть осложнения болезни. Диетотерапия при инфекционном заболевании помогает организму быстро восстановиться, укрепляет иммунитет и устраняет все неблагоприятные симптомы, возникшие в результате болезни.