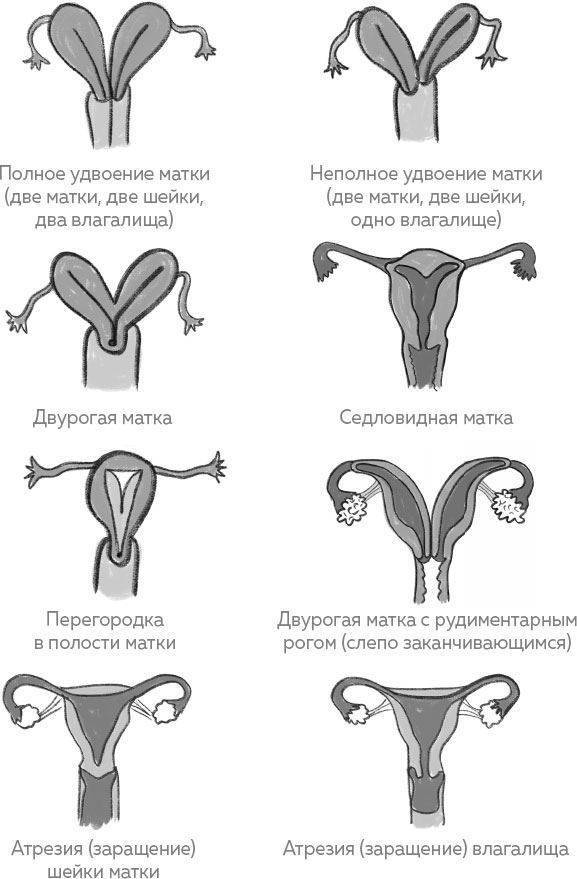
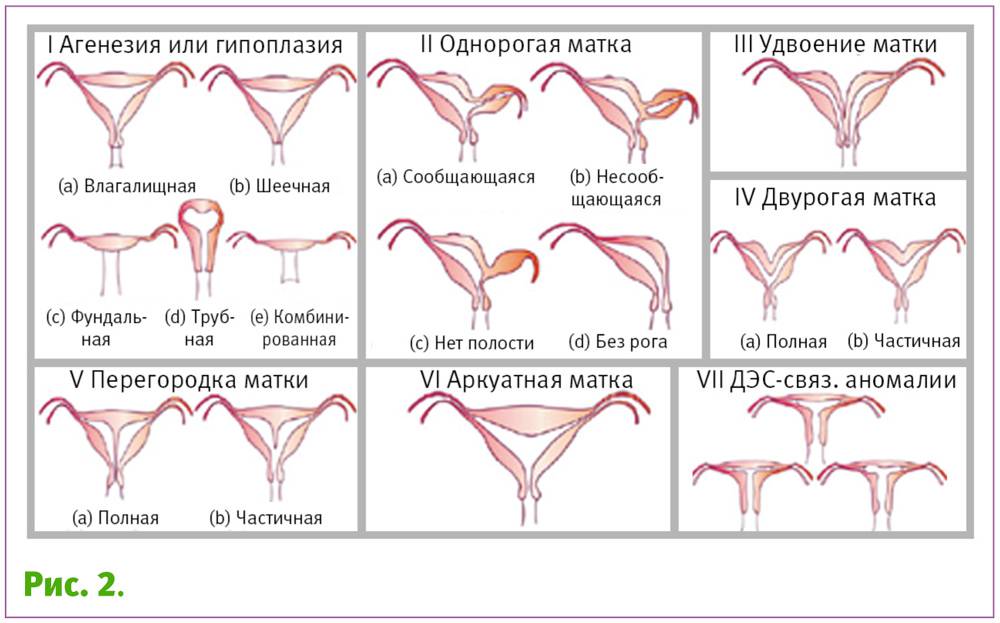
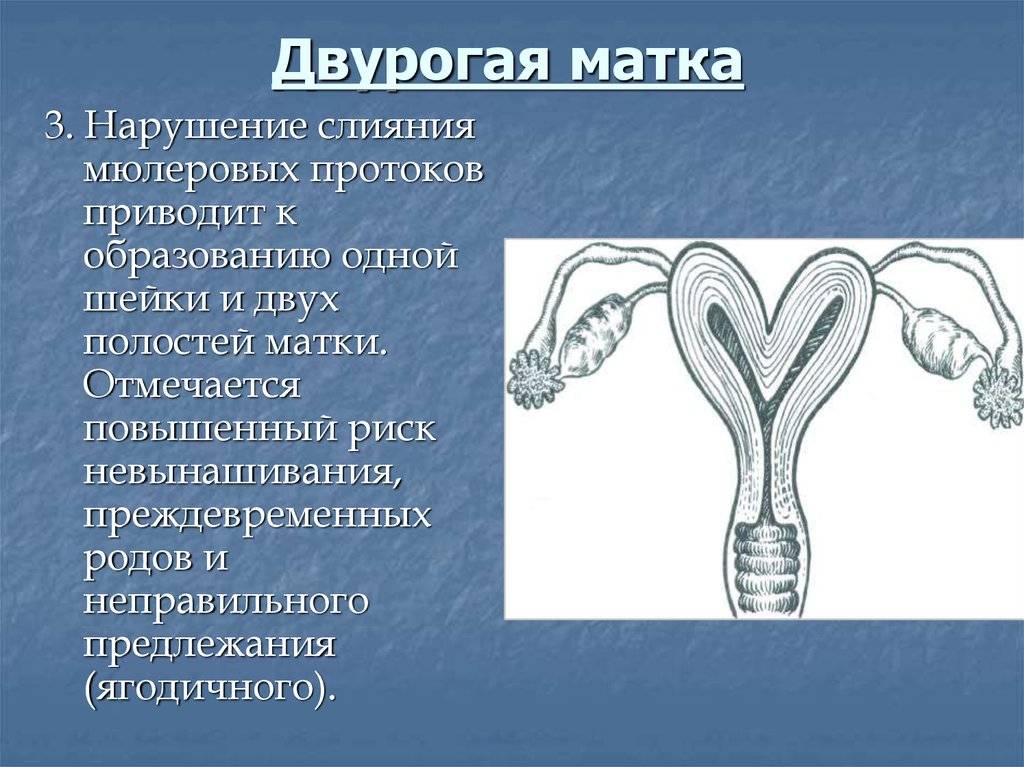
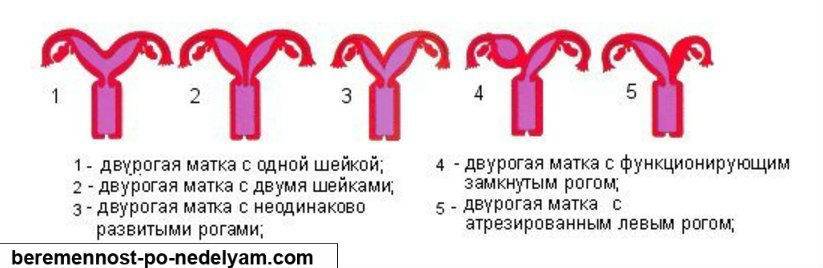
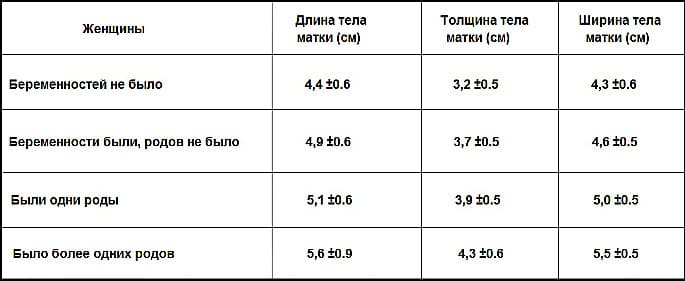
Диагностика двурогой матки
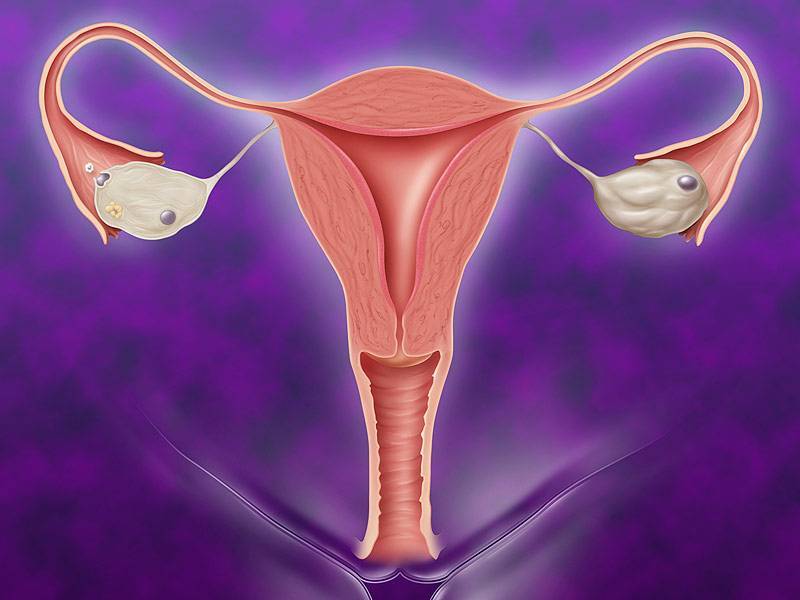
Наличие двурогой матки может быть заподозрено гинекологом при типичных жалобах – альгодисменорее, аномальных кровотечениях, привычных выкидышах, бесплодии. В ходе гинекологического исследования пациентки проводится уточняющее зондирование полости матки, позволяющее определить ее форму и наличие анатомической двурогой структуры.
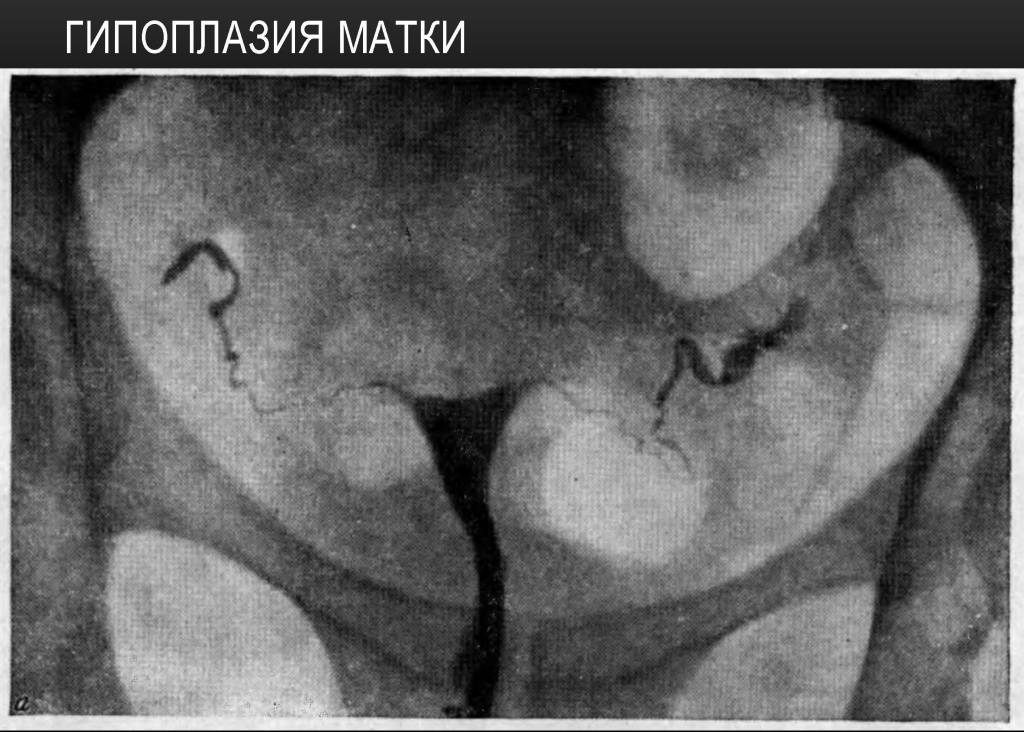
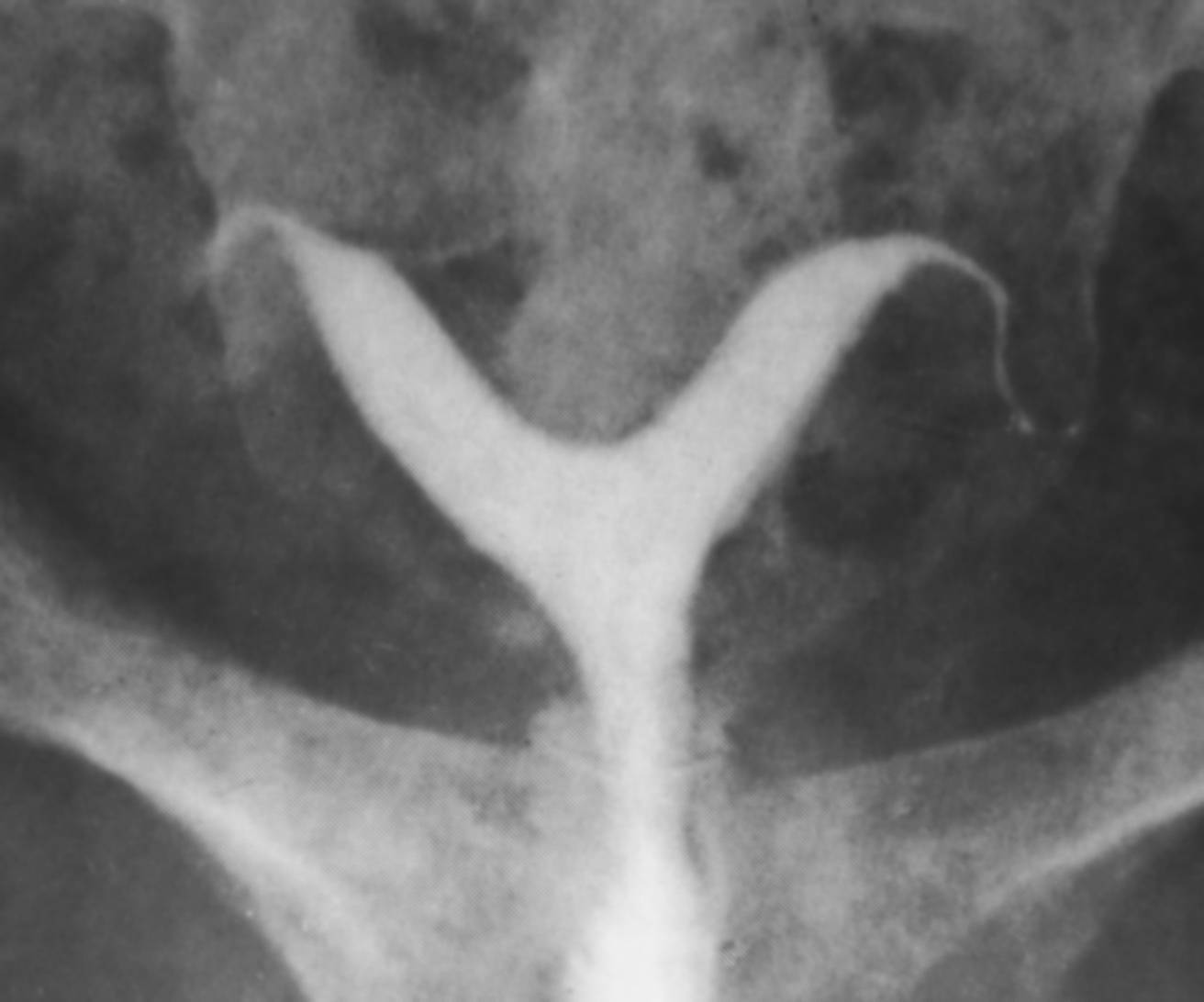
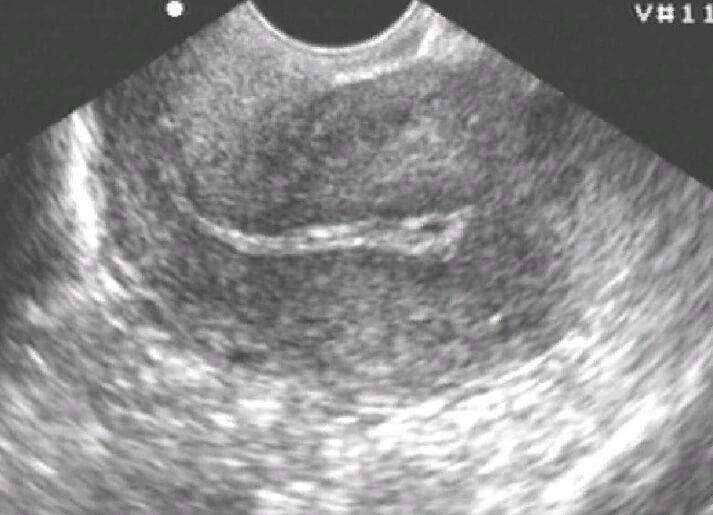
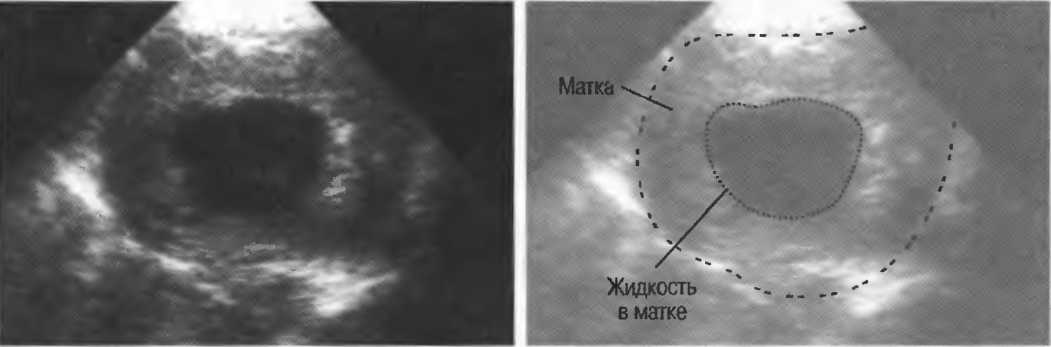
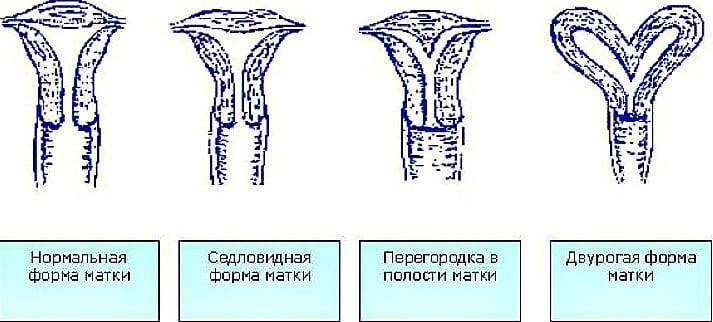
Двурогая матка обнаруживается при проведении УЗИ малого таза вагинальным или абдоминальным датчиком; подтверждению диагноза способствуют результаты УЗ-гистеросальпингоскопии, гистеросальпингографии, МРТ, гистероскопии и лапароскопии. На гистерограммах или томограммах при двурогой матке выявляется наличие двух устьев маточных труб; дно матки в разной степени в виде гребня вдается в полость матки. При обследовании пациенток проводится дифференциальная диагностика между внутриматочной перегородкой и двурогостью.
Прогноз
Прогноз заболевания зависит от степени выраженности патологии и точных соблюдений рекомендаций врача. При вопросе: «Можно ли забеременеть при детской матке» положительный ответ прозвучит лишь при 3 и 2 степени заболевания. Прогноз в отношении беременности при 3 степени патологии благоприятный, так как проводимое лечение относительно легко приводит размеры матки к нормальным, что позволяет зачать и выносить беременность. При 2 степени заболевания лечение длительное и не всегда заканчивается беременностью либо успешным ее завершением. Беременность при рудиментарной матке невозможна.
Но в случае нормально функционирующих яичников и продукции ими полноценных яйцеклеток (при невозможности выносить беременность) существует вариант ЭКО с последующим вынашиванием зародыша суррогатной матерью (даже при патологии 1 степени).
Причины недоразвития матки
Данное заболевание может быть врожденным, то есть, обусловлено факторами, воздействующими на материнский организм в период гестации, и приобретенным.
Врожденная матка маленьких размеров один из патогномичных признаков генитального инфантилизма, причинами которого выступают:
- хромосомные аномалии и генетические болезни;
- профессиональные вредности у матери в период вынашивания;
- вредные привычки (курение и алкоголь);
- фетоплацентарная недостаточность и задержка внутриутробного развития;
- перенесенные инфекции;
- прием лекарств.
Приобретенная гипоплазия матки развивается на фоне:
- расстройства регуляции гипоталамо-гипофизарной системы (инфекционного или токсического генеза, травмы);
- опухолевидные образования гипофиза, гипоталамуса;
- перенесенные инфекции с тяжелым течением;
- хроническая экстрагенитальная патология (сердечные пороки, болезни почек и печени, органов дыхания);
- эндокринные заболевания — сахарный диабет (см. симптомы сахарного диабета), болезни щитовидной железы (читайте о симптомах заболеваний щитовидной железы);
- аутоиммунные процессы;
- дисгормональные расстройства после тяжело перенесенных детских инфекций (свинка, краснуха) либо кисты и опухоли яичников;
- недоразвитие яичников (в подобном случае имеют место гипоплазия матки и яичников);
- дефицит веса (голодание, неполноценное и недостаточное питание, диеты для похудания);
- гипополивитаминоз;
- расстройства психики (депрессии, неврозы), стрессы;
- операции на яичниках (значительное повреждение железистой ткани яичника или удаление яичников);
- токсические факторы (употребление наркотиков и алкоголя, курение);
- чрезмерные физические нагрузки, занятия профессиональным спортом;
- частые простудные заболевания;
- умственные нагрузки;
- наследственная предрасположенность.
Как влияет проблема на беременность и роды?
Сложности с зачатием ребенка зачастую отмечаются, когда загиб матки вызван сопутствующими болезнями мочеполовой системы. Тогда бесплодие развивается как по причине изменения топографии органа, так и в результате образования спаек в малом тазу. В остальных ситуациях загиб редко приводит к бесплодию, за исключением случаев, когда он выражен очень сильно. Изменение расположения органа не влияет на процесс вынашивания ребенка и последующие роды.
Экспертное мнение врача
Онищенко И.Н.
акушер-гинеколог, специалист по ведению беременности.
Диагноз «загиб матки» ставится примерно каждой пятой женщине. В большинстве случаев это не мешает зачатию и вынашиванию плода, однако за счет аномального пространственного расположения органа проникновение в него сперматозоидов может быть затруднено. Чтобы добиться оплодотворения, половые контакты при загибах матки должны осуществляться в специальных позах (например, в коленно-локтевой). Оптимальная позиция определяется индивидуально в каждом конкретном случае. При этом учитывают степень ретрофлексии и положение матки в малом тазу.
Лечение патологии
Лечение заболевания у подростков в первую очередь начинается с коррекции питания, которое должно содержать нормы углеводов, белков, жиров и богато витаминами и микроэлементами
Особое внимание необходимо уделить психоэмоциональному состоянию ребенка (исключить стрессы и нервирующие ситуации)
При гипоплазии матки в основе лечения лежит гормонотерапия (может применяться как заместительная, так и стимулирующая). Гормональные препараты (эстрогены и прогестины) назначают в циклическом режиме с перерывом на менструации курсами по 3 – 4 месяца и с промежутками по 3 месяца. Стимулирующее лечение гормонами при заболевании 2 – 3 степени позволяет не только отрегулировать менструальный цикл, но и увеличить размеры матки. При патологии 1 степени лечение гормонами преследует заместительную цель, что способствует восстановлению цикла.
Также девушкам-подросткам назначаются курсы циклической витаминотерапии (группы В, Е, А, и С).
Дополнительные методы лечения
Из дополнительных методов, совместно с основным лечением, широко используют физиопроцедуры:
- электрорефлексотерапия (иглоукалывание, электропунктура);
- эндоназальный электрофорез с тиамином (стимулирует деятельность области гипоталамус-гипофиз, повышает выработку ФСГ и ЛГ);
- воротник по Щербаку;
- лечение парафином;
- озокеритотерапия;
- электростимуляция рецепторов экзоцервикса;
- абдоминальная декомпрессия;
- УВЧ-терапия;
- лазеро— и магнитотерапия;
- индуктотермия.
Эффективна бальнеотерапия и санаторно-курортное лечение (лечение грязями, ванны с морской водой и морские купания). Также назначается (но не подросткам) гинекологический массаж и занятия лечебной физкультурой.
Причины формирования двурогой матки
Формированию двурогой матки у плода женского пола может способствовать действие различных повреждающих факторов в первые месяцы вынашивания беременности, когда закладываются и развиваются органы ребенка. К таким тератогенным факторам относятся различного рода интоксикации (алкоголем, никотином, наркотиками, лекарствами, химическими агентами), авитаминозы, психические травмы в период беременности, эндокринные заболевания (сахарный диабет, тиреотоксикоз) или пороки сердца у матери.
Повреждающим воздействием на эмбрион обладают инфекционные агенты – возбудители кори, краснухи, гриппа, токсоплазмоза, сифилиса и др. заболеваний. Неблагоприятно на процессе органогенеза сказывается хроническая гипоксия плода, протекание беременности с токсикозом. Двурогая матка может сочетаться с некоторыми другими аномалиями, чаще всего — с пороками мочевыделительной системы.
Лечение двурогой матки
Хирургическая тактика при двурогой матке показана только в случае привычного невынашивания беременности (2-3-х выкидышей подряд) или бесплодия. Целью операции при двурогой матке является восстановление единой полноценной маточной полости. Чаще всего в оперативной гинекологии прибегают к экстирпации рудиментарного рога либо удалению перегородки, разделяющую полость (операции Томпсона, Штрассмана).
Стандартным вмешательством при двурогой матке служит операция Штрассманна, заключающаяся в лапаротомии, рассечении дна матки поперечным разрезом, иссечении срединной перегородки с последующим сшиванием оболочек матки. Помимо этого, хирургическая коррекция при двурогой матке может выполняться с использованием гистероскопической методики. После оперативного восстановления единой полости матки на 6-8 месяцев устанавливается ВМС.
После хирургической коррекции двурогой матки риск невынашивания беременности снижается с 90% до 30%. У женщин с недостаточным объемом полости матки или с сохраняющимся после хирургического лечения невынашиванием беременности материнство возможно, благодаря вспомогательным репродуктивным технологиям.
Отзывы об акушерах гинекологах медицинского центра “Север” доступны по ссылке.
Обращайтесь к нам и мы поможем Вам стать счастливыми родителями! Запись к акушерам гинекологам медцентра “Север” г. Александров на прием по телефону: 8 (49244) 9-32-49.
Последствия при двурогой матке
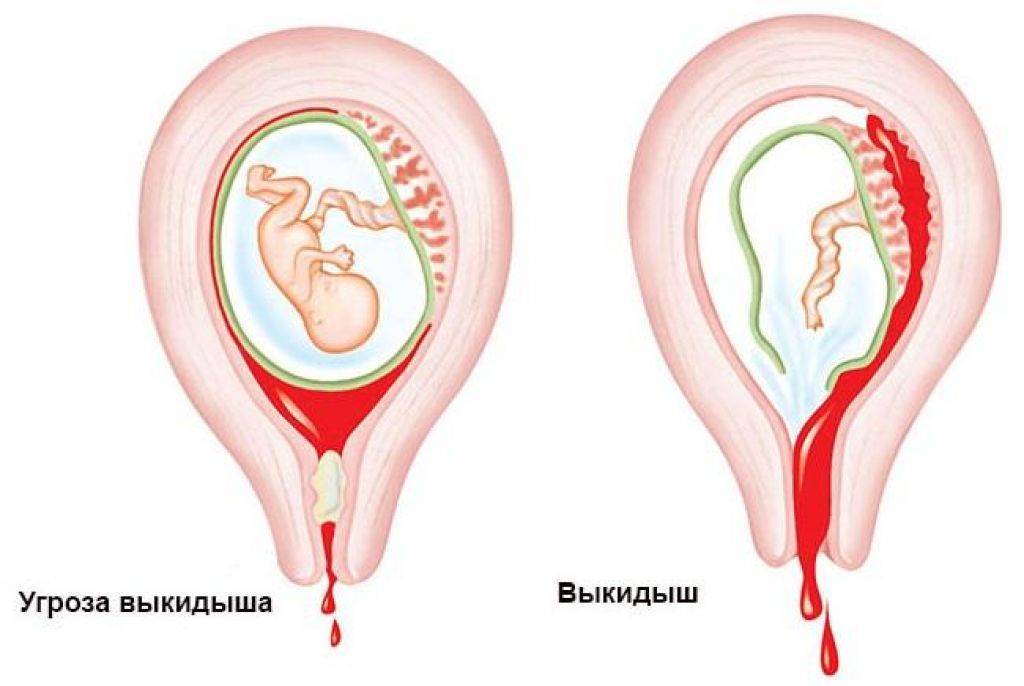
Наличие двурогой матки может не сопровождаться выраженными клиническими проявлениями. Иногда при двурогой матке отмечается альгодисменорея, маточные кровотечения. Нередко у женщин с двурогой маткой наблюдаются самопроизвольные аборты или бесплодие. Однако не исключено, что беременность и роды будут протекать без осложнений.
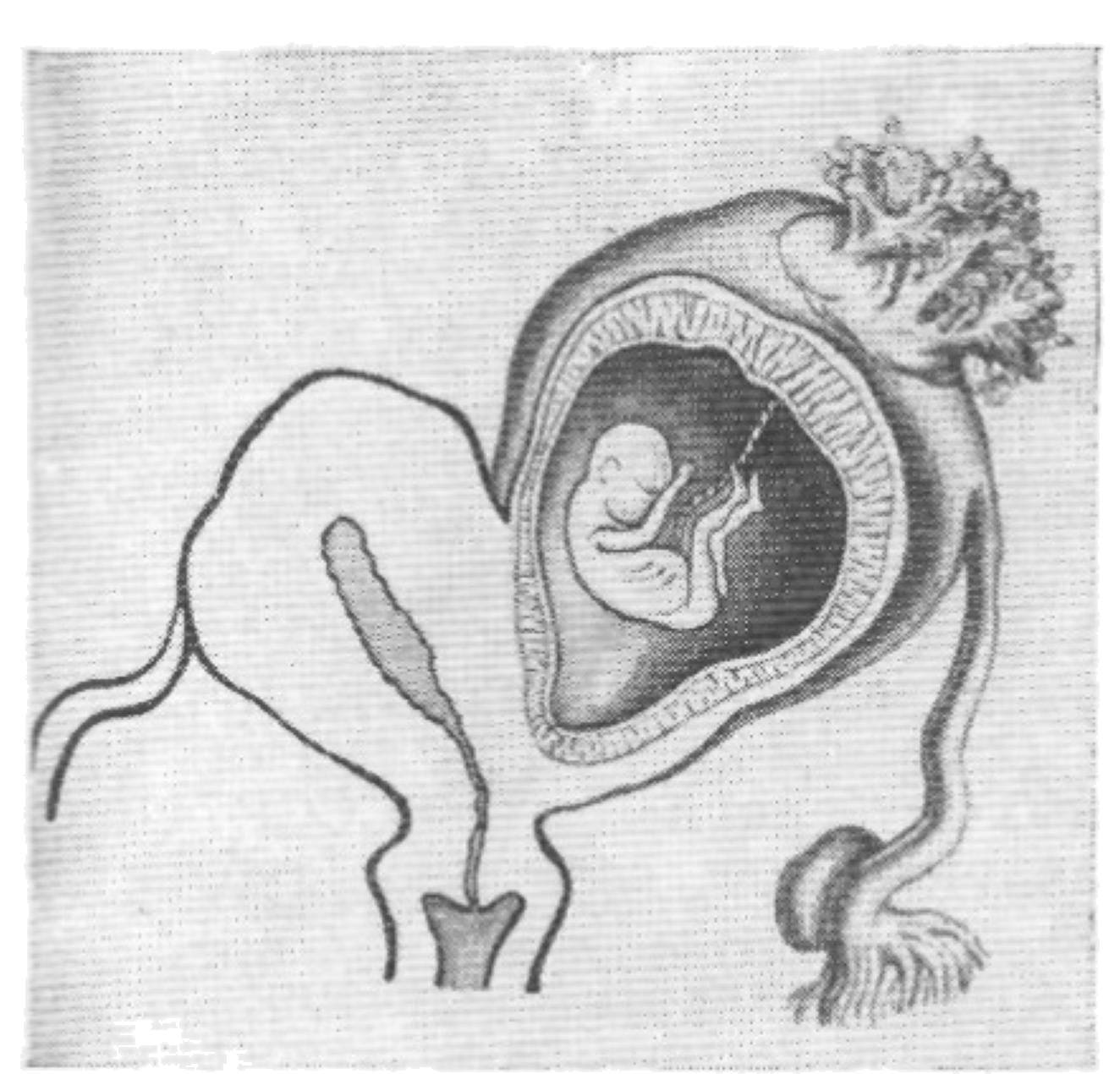
При двурогой матке беременность обычно развивается в одном из имеющихся рогов, в редких случаях – одновременно в обоих рогах. Беременность при двурогой матке часто сопряжена с рисками прерывания, что требует тщательного врачебного наблюдения. Самопроизвольные аборты при двурогой матке обычно случаются в I триместре, поскольку росту эмбриона препятствует недостаточное кровоснабжение и малый объем внутренней полости маточного рога.
Кроме того, при двурогой матке часто встречаются аномалии расположения плаценты (предлежание или низкое размещение), чреватые ее преждевременной отслойкой и кровотечениями. Наличие двурогой матки повышает вероятность истмико-цервикальной недостаточности, тазового предлежания плода, преждевременных родов и нарушения сократительной активности мускулатуры матки, послеродового кровотечения. При косом или поперечном положении плода показано выполнение кесарева сечения.
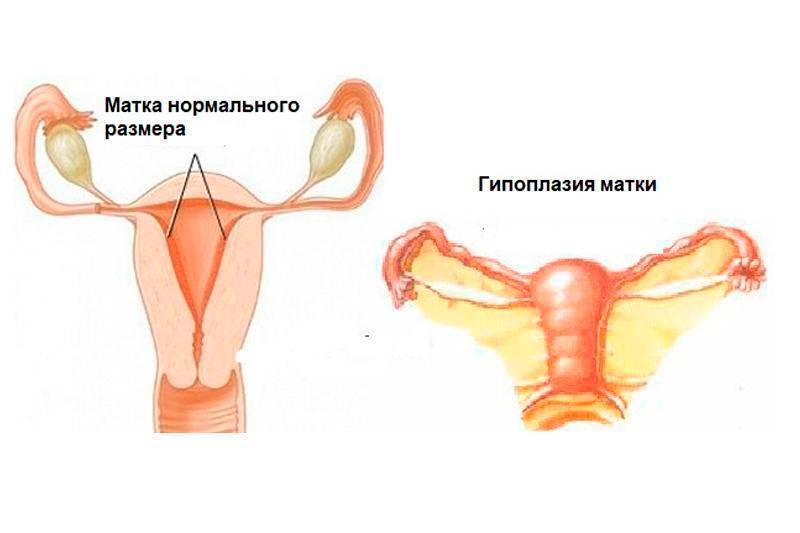
«Детская» матка: что это такое?
У новорожденной девочки длина матки не превышает 3-4 см. Ее рост начинается только в 7 лет, и к пубертатному периоду орган достигает «взрослых» размеров: длины около 8 см и массы 60 г. После первых родов габариты матки немного увеличиваются. Термином «детская матка» (в медицинской терминологии – гипоплазия матки) называется состояние, при котором орган у женщины остается недоразвитым.
Согласно статистике, эта патология диагностируется у 5% пациенток. Выделяют три ее формы:
- гипоплазия – размеры матки отклоняются от нормы максимум на 1 см;
- инфантилизм – длина органа не более 5,5 см;
- аплазия – длина матки составляет 3 см.
Как проходит лечение?
У подростков лечение “детской матки” можно проводить щадящими методами: коррекцией питания, контролем прихоэмоционального состояния и приемом витаминов. Если патология диагностирована у взрослой женщины, ей назначаются гормональные средства:
- таблетки, гели и пластыри с чистым эстрогеном;
- медикаменты с комбинацией эстрогена и прогестерона или оральные контрацептивы.
Комплексное лечение предполагает прохождение физиопроцедур (УВЧ, индуктотермию, гинекологический массаж и т. д.), прием отваров трав, санаторную терапию и занятия лечебной гимнастикой. У ряда пациенток наступление беременности возможно без лечения, но гормональная терапия требуется для снижения риска выкидыша. В редких случаях у женщин происходит нормализация гормонального фона без медицинского вмешательства после начала половой жизни.
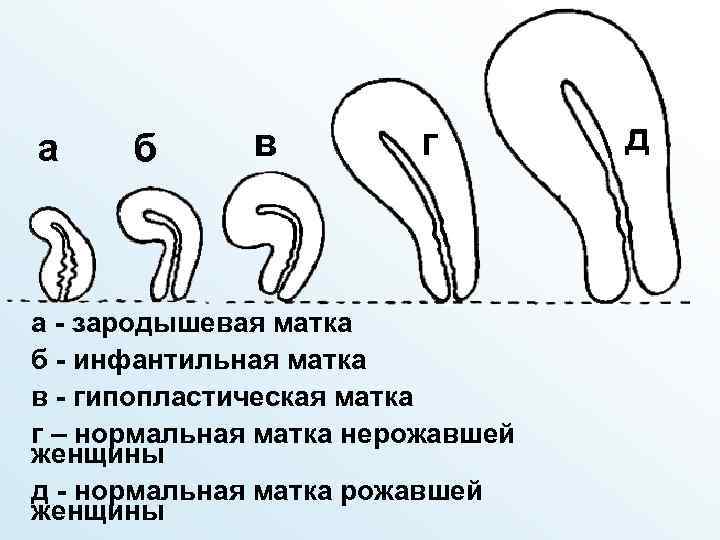
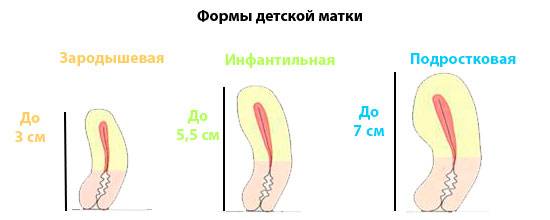
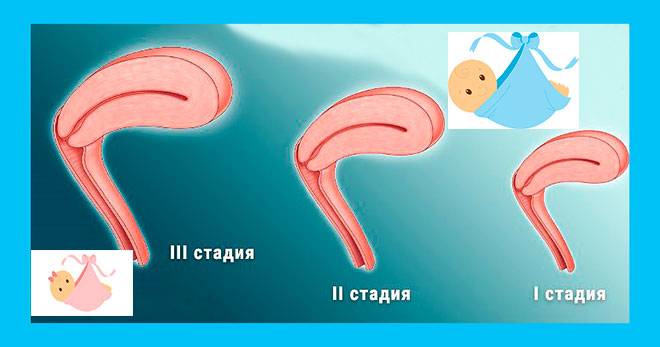
Недоразвитая матка и ее степени
Гипоплазией матки называют такую матку, когда она недоразвита, то есть к окончанию полового созревания не достигает размеров, соответствующих нормальным показателям, причем сам орган сформирован правильно, имеет тело, дно, шейку и маточные трубы. «Маленькая» матка часто встречается в сочетании с недоразвитием придатков, вагины и наружных половых органов, то есть выступает одним из симптомов генитального инфантилизма.
Степени недоразвития матки:
- I степень – размеры матки в длину, измеренную зондом не достигают 3,5 см, к тому же большую часть длины принадлежит шейке – такую матку называют рудиментарной или зародышевой;
- II степень – измеренная зондом, длина матки находится в границах 3,5 – 5,5 см, а пропорция шейки и тела равно 3/1 – подобное недоразвитие называют инфантильной или детской маткой.
- III степень – длина маточной полости по зонду равняется 5 – 7 см и соотношение шейки к матки в пределах нормы – 1/3, незначительное отставание размеров матки от нормы и называется гиполастичной или подростковой маткой.
Можно ли забеременеть при гипоплазии матки?
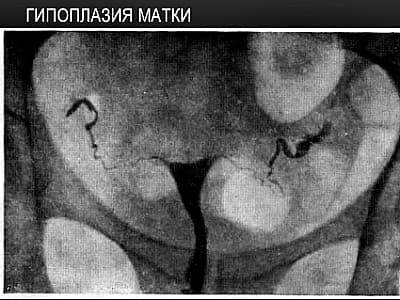 В случае наступления зачатия при детской матке есть риск развития внематочной беременности. Это становится возможным по причине утрудненного прохода зиготы по деформированным фаллопиевым трубам.
В случае наступления зачатия при детской матке есть риск развития внематочной беременности. Это становится возможным по причине утрудненного прохода зиготы по деформированным фаллопиевым трубам.
Плодное яйцо не успевает выйти в полость матки, крепление происходит в любом месте трубы. Но вероятность беременности и возможности родов в большинстве случаев определяется степенью патологии.
Практически при всех степенях заболевания характерным отличием является нарушение менструального цикла, который либо происходит в возрасте после 16-ти лет, либо не происходит вообще.
При третьей степени
 Гипоплазия третьей степени — это легкая форма инфантилизма при соотношении длины шейки матки относительно ее полости 3:1. Характеризуется относительным развитием органа, длина которого 3-5 см, сюда включены размеры большей длины шейки матки. У женщины незначительные и болезненные менструации, которые начинаются позже, нежели у сверстниц.
Гипоплазия третьей степени — это легкая форма инфантилизма при соотношении длины шейки матки относительно ее полости 3:1. Характеризуется относительным развитием органа, длина которого 3-5 см, сюда включены размеры большей длины шейки матки. У женщины незначительные и болезненные менструации, которые начинаются позже, нежели у сверстниц.
Беременность и роды возможны без вмешательств со стороны медицины, но нужен контроль со стороны гинеколога и эндокринолога на протяжении срока вынашивания. Нередко беременность заканчивается ранними родами на 7-м месяце.
К третьей степени относят также и подростковую матку, длина которой от 5,5 см до 7 см, а преобладание шейки относительно длины тела органа менее выражено: 1:3. При такой разновидности беременность возможна, обычно она не протекает с осложнениями.
При второй степени
 Гипоплазия второй степени формируется у женщин либо в утробе при генетических заболеваниях, либо развивается в детском возрасте на фоне сложных гинекологических инфекционных болезней. Размеры органа вместе с шейкой в пределах 5,5 см.
Гипоплазия второй степени формируется у женщин либо в утробе при генетических заболеваниях, либо развивается в детском возрасте на фоне сложных гинекологических инфекционных болезней. Размеры органа вместе с шейкой в пределах 5,5 см.
При таком размере беременность может произойти естественным путем, однако сохраняется риск внематочного крепления или выкидыша на ранних сроках. Если развитие плода происходит без контроля врачей, то существует риск преждевременных родов на сроке 5-6 месяца.
Развитие беременности при второй степени возможно, но для благополучного исхода необходимо пройти курс лечения и поддерживающей терапии на протяжении всей беременности.
При первой степени
При первой степени недоразвития матки беременность невозможна. К счастью, такой диагноз встречается очень редко и обусловлен сложными генетическими аномалиями, которые вызывают деформации не только матки, но и других органов. Такая патология в медицине определяется как зародышевая матка, длина которой до 3 см. При этом полость органа не сформирована, указанный размер приходится больше на шейку.
Диагноз недоразвитой матки ставится только 4% женщин во всем мире. Из этого количества только 1% — это сложные генетические врожденные аномалии первой степени.
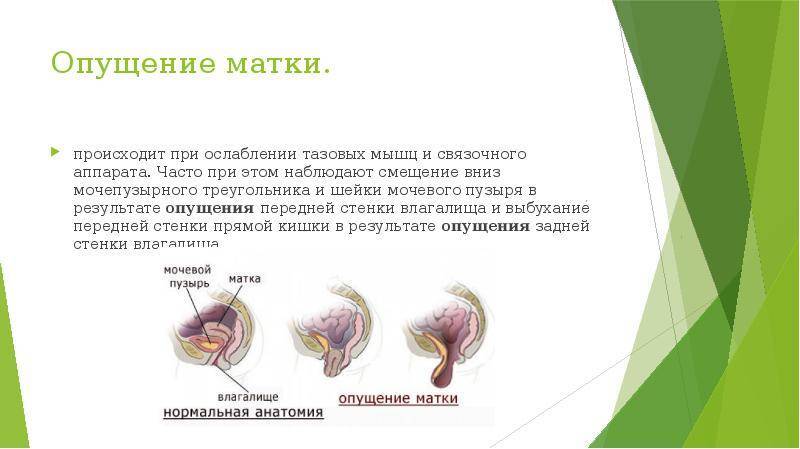
Степени опущения матки
Смещение матки может быть:
- 1 стадии. Характерно некоторое изменение положения стенок шейки матки и влагалища при натуживании. Изменяется длина влагалища – она становится меньше на треть за счет смещения наружного зева.
- 2 стадии. При натуживании видна шейка матки. Слизистая оболочка влагалища выступает наружу. Опускается прямая кишка, а также мочевой пузырь.
- 3 стадии. Уже без напряжения шейка матки постоянно находится внутри влагалища. Интимная связь затруднительна.
- 4 стадии. Выпадение матки, при котором орган вправляется, но часто смещается. Женщине трудно ходить и сидеть. В этом случае беременность не может наступить, однако патология редко фиксируется в репродуктивном возрасте.
Признаки интенсивные, не заметить их невозможно.
Лечение гипоплазии препаратами и народными средствами
К сожалению, гипоплазию 1 степени вылечить практически невозможно. Бессильны здесь как медицинские препараты, так и народная медицина.
Чтобы матка быстрее поддавалась лечению, обязательной есть витаминотерапия. Она может занять примерно 2 -3 месяца до назначения гормональных лекарств.
Для более быстрого выздоровления врач может посоветовать:
- Меньше нервничать
- Пересмотреть свой рацион, употреблять только здоровую пищу
- Вести активный образ жизни
- Полноценно отдыхать
- Отказаться от вредных привычек
- Курортно-санаторное лечение

Народные средства для лечения гипоплазии матки
Довольно часто женщины обращаются и к народной медицине. Из рецептов можно отметить следующие.
Компресс из глины:
- Для него можно использовать обыкновенную глину, очищенную от камушков. А можно и голубую
- Измельчить ее и развести водой, консистенция должна напоминать сметану
- Нанести на низ живота
- Укрыть полиэтиленом
- Снять через два часа
Отвар, сделанный из боровой матки:
- Столовую ложку боровой матки залить 250 мл воды, доведенной до кипения
- Поставить на маленький огонь на 10 минут
- Настаивать 4 часа
- Процедить
- Принимать 4 раза в течение дня по столовой ложке отвара
Настой, сделанный из боровой матки:
- 50 грамм боровой матки залить 0,5 л. водки
- Настаивать 30 дней
- Принимать 3 раза в день по 20 капель
Очень часто, для лечения гипоплазии матки, народными средствами используются успокаивающие травы и их сборы.
Симптомы гипоплазии

О диагнозе детская матка женщина узнает только после посещения гинеколога
Довольно часто у женщин, с подобным диагнозом, узкие бедра и маленькая грудь
Может отмечаться невысокий рост
Отсутствие полового влечения и удовлетворения, во время полового акта также свидетельствуют о возможности развития аномалии
Следует обратить внимание на свое здоровье и женщинам которые ощущают боль во время сексуальных отношений
Симптомом заболевания может быть сильный рост волос на руках
Симптомом гипоплазии матки есть нерегулярные менструации
При осмотре гинекологом, симптомами гипоплазии могут быть:
- Слабое оволосение в области половых органов
- Слишком узкое влагалище
- Форма шейки матки коническая
- Сама матка с сильным загибом
- Половые губы и яичники недоразвиты
Можно ли зачать ребенка и родить?
Женщины с “детской маткой” способны родить здорового малыша, но могут быть проблемы с зачатием и вынашиванием:
- При аплазии у женщины практически отсутствует полость матки – развита только ее шейка, и то непропорционально. Шансов на беременность нет.
- При инфантилизме можно забеременеть, но только после проведения терапии, прогноз которой индивидуален. Женщине нужно быть готовой к сильному токсикозу, возможности прерывания беременности на любом сроке и осложнениям при родах.
- Подростковая матка является наиболее благоприятной формой патологии для планирования беременности. При ее нормальной ширине и толщине, но небольшой длине проблем с зачатием и родами быть не должно. Однако риск осложнений при гипоплазии увеличивается – возможна недостаточность желтого тела или внематочная беременность.
Гипоплазия матки можно ли забеременеть без риска для жизни: практика
 Главная опасность для женщины при диагнозе «гипоплазия» – это внематочное крепление плодного яйца, которое в совокупности существующих причин приводит к удалению трубы.
Главная опасность для женщины при диагнозе «гипоплазия» – это внематочное крепление плодного яйца, которое в совокупности существующих причин приводит к удалению трубы.
Также сохраняется риск выкидышей, что отражается на общем состоянии женщины, в том числе психологическом.
Однако все эти риски можно предугадать, используя действенные варианты лечения:
- эндоназальная гальванизация (стимуляция работы гипоталамо-гипофизарной области);
- гормональная терапия, направленная на улучшение синтеза ЛГ и ФСГ;
- витаминотерапия;
- магнитотерапия;
- озокеритолечение;
- УВЧ-терапия;
- парафиновое и грязевое лечение;
- индуктотермия.
В практике акушерства и гинекологии, методы, применяемые для стабилизации состояния, помогают женщине родить и выносить здорового малыша. Главное — соблюдать рекомендации, не жалеть время и деньги на профилактические мероприятия.
Можно ли зачать ребенка и родить?
Женщины с «детской маткой» способны родить здорового малыша, но могут быть проблемы с зачатием и вынашиванием:
- При аплазии у женщины практически отсутствует полость матки – развита только ее шейка, и то непропорционально. Шансов на беременность нет.
- При инфантилизме можно забеременеть, но только после проведения терапии, прогноз которой индивидуален. Женщине нужно быть готовой к сильному токсикозу, возможности прерывания беременности на любом сроке и осложнениям при родах.
- Подростковая матка является наиболее благоприятной формой патологии для планирования беременности. При ее нормальной ширине и толщине, но небольшой длине проблем с зачатием и родами быть не должно. Однако риск осложнений при гипоплазии увеличивается – возможна недостаточность желтого тела или внематочная беременность.
Проблемы при родах
- Недоношенная беременность. Нормой считается, если двойня родилась на сроке 36 недель, тройня — 34 недели, четверня-пятерня — 28 недель и раньше. Минимальный срок, при котором младенцы выживают, составляет 22 недели.
- Преждевременный разрыв плаценты (25% многоплодных беременностей). Если своевременно провести предупредительные меры, этого можно избежать. Если же околоплодные воды отошли, но плацента сохранилось, женщину держат на медикаментах до определённого срока, когда малыши с высокой вероятностью родятся жизнеспособными.
- Слабость родовой деятельности. При вынашивании нескольких плодов матка растягивается, и эндометрий в месте прикрепления плаценты на некоторое время утрачивает способность к сокращению. Из-за этого родовая деятельность затягивается, женщина утомляется. Поэтому обычно беременной с многоплодием предлагают кесарево сечение либо вводят окситоцин, который стимулирует маточные сокращения и способствуют выталкиванию плодов из матки.
Послеродовое лечение опущения матки
Откладывать лечение надолго нельзя. Спустя 6-8 недель после рождения ребенка нужно прийти на прием к гинекологу.
Лечебный процесс зависит от степени смещения. Наибольшую результативность приносит лечение 1 и 2 стадии. Назначается консервативная терапия, предполагающая установку гинекологического кольца. Его размер, форма, материал подбирается индивидуально. Срок ношения от четырех месяцев. В этот период нельзя вести активную половую жизнь. Кроме того, назначается прием противовоспалительных средств, гормональных медикаментов.
Лечение 3 и 4 стадии только хирургическое. Существует несколько видов операции, корректирующих пролапс:
- Кольпорафия. Ушиваются стенки влагалища, и укорачивается шейка матки.
- Гистеропекия. Матка подшивается к передней стенке брюшины.
- TVT-операция. После процедуры сшивания стенок влагалища накладываются специальные сетки, препятствующие опущению органа.
- Сшивание маточных связок. После процедуры матка не сокращается и не растягивается, поэтому в дальнейшем повторная беременность невозможна.
Причины недоразвития матки
“Детская матка” может быть врожденным дефектом, обусловленным наследственностью, хромосомными аномалиями или внешним негативным воздействием на плод во время беременности.
На формирование систем эмбриона могут повлиять:
- работа матери на вредном производстве;
- курение, употребление наркотических веществ и алкоголя при беременности;
- прием некоторых препаратов;
- инфекции, перенесенные женщиной во время вынашивания плода;
- фетоплацентарная недостаточность;
- задержка развития плода.
Патология может быть приобретенной, развившись в детском или подростковом возрасте по ряду причин:
- гормональные сбои;
- частые вирусные или бактериальные болезни;
- дефицит витаминов;
- недостаточная масса тела;
- хронические болезни (нарушения работы почек, печени, сердца, аутоиммунные процессы);
- хирургические вмешательства;
- интоксикация организма вследствие курения или употребления алкоголя;
- физические и умственные перегрузки;
- стрессы;
- новообразования в гипофизе или гипоталамусе доброкачественного характера.

Разновидности загиба матки
В зависимости от расположения органа в полости малого таза выделяют несколько видов патологии:
- Загиб матки назад (ретрофлексия). Является самым распространенным и характеризуется чрезмерным отклонением органа в сторону прямой кишки.
- Загиб матки в сторону мочевого пузыря (антефлексия). Этот вариант не расценивается как патология, несмотря на то, что угол между маткой и влагалищем изменяется. Обычно антефлексия выявляется у нерожавших женщин и проходит после родов.
- Загиб матки в сторону яичника (латерофлексия). Орган может быть отклонен как влево, так и вправо.
Кроме того, матка может отклоняться вперед вместе с шейкой, а также поворачиваться вокруг своей оси.
Осложнения
У женщин с данным заболеванием часто развиваются следующие осложнения:
- бесплодие, как первичное, так и вторичное (подробнее о причинах бесплодия у женщин);
- привычное невынашивание;
- воспалительные процессы шейки и матки (цервициты и эндометриты), обусловленные низкой устойчивостью репродуктивной системы к инфекциям);
- осложненное течение родов (дискоординация и слабость родовых сил);
- тяжелые ранние токсикозы;
- преждевременные роды;
- трубная беременность (из-за извитости и удлинения фаллопиев труб);
- непроходимость маточных труб (читайте о лечении непроходимости труб);
- ранние послеродовые кровотечения.
Зачатие
Детородная функция напрямую зависит от нормального уровня гормонов женщины. Опущение матки часто сопровождается гормональным сбоем, что сводит на нет все старания забеременеть. Возможность зачать в таком случае появляется только после нескольких курсов гормональной терапии и интенсивных занятиях восстановительной гимнастикой. Да и после такого лечения потенциальным вынашиванием беременности при опущении матки становится более реальным.
Зачатие абсолютно невозможным, когда орган полностью опускается в вагинальный канал, делая сексуальные отношения невыполнимой задачей. Забеременеть невозможно и когда матка в процессе опущения приобрела тонус или сильно воспалилась. В таких случаях срочное лечение просто необходима для устранения симптомов опущения и дальнейшего его развития, в противном случае репродуктивная система не сможет выполнять свои прямые функции.
Степени гипоплазии матки: размеры
В зависимости от того какого размера недоразвитая матка, выделяют три степени гипоплазии матки:
- 1 степень формируется еще до рождения, в утробе матери. Такая матка длинной достигает не более 3 см. Практически вся ее длинна приходится только на шейку матки, сам орган не сформирован
- Матка, на второй степени гипоплазии, имеет такие размеры, как до начала полового созревания от 3 до 5,5 см. Такую матку еще называет детской. Шейка и тело матки соотносятся как 3:1
- 3 степень гипоплазии матки называется подростковой. Ее размеры соответствуют от 5,5 до 7 сантиметров. Шейка и тело матки соотносятся как 1:3, что практически отвечает норме
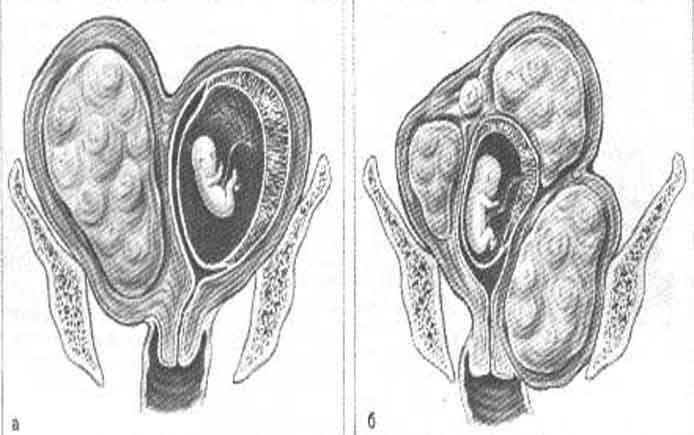
Как на ранних сроках определить многоплодную беременность: все методы
Существует несколько способов распознать многоплодие.
- Самым ранним показателем многоплодной беременности является анализ на ХГЧ-гормон. Хорионический гонадотропин — это гормон, выделяемый хорионом, оболочкой, защищающей эмбрион до образования плаценты. Через неделю после зачатия ХГЧ поступает в мочу женщины, благодаря чему она может воспользоваться тестом на беременность. Известные две полоски — это реакция на наличие в моче хорионического гонадотропина. При многоплодной беременности уровень гормона выше в 2-3 раза, и полоски на тесте будут ярче.
- Осмотр в кресле у гинеколога показывает расширенную матку, а также слишком большие размеры органа для срока беременности.
- Только УЗИ-исследование матки точно подтвердит наличие нескольких эмбрионов. При высоком показатели ХГЧ женщину направляют на УЗИ на 5 неделе, хотя обычно первое обследование проводится не раньше 9 недели. Подтвердить многоплодие можно уже на 2 месяце беременности. Эмбрионы выглядят как две (три, четыре) горошины чёрного цвета в полости матки (миомы и другие опухоли выглядят белыми пятнами).
- На 9-й неделе женщине делают плановое обследование, на котором определяют, есть ли у каждого плода своя плацента или они объединены общей.
Течение беременности
На протяжении первого триместра женщина испытывает некоторый дискомфорт. Во втором триместре по ходу роста матки симптомы минимизируются, а сама матка поднимается выше.
Опущение матки грозит наступлением преждевременных родов и прерыванием беременности. Для недопущения выкидыша устанавливается маточное кольцо. Конструкция поддерживает матку на нужном уровне, уменьшает давление плодного пузыря на шейку матки, предотвращая ее раскрытие. Устанавливает маточное кольцо гинеколог после осмотра, учитывая степень опущения и состояние женщины.
Во время беременности женщина должна несколько раз проходить обследование. По результатам обследования врач определяет оптимальный способ родоразрешения.
Беременной девушке необходимо соблюдать следующие рекомендации:
- Как можно меньше находиться в вертикальном положении.
- Не стоит поднимать тяжести, заниматься спортом.
- Запрещено заниматься активным сексом.
- Обязательно нужно носить специальный бандаж, распределяющий нагрузку на позвоночный столб и фиксирующий половые органы в нужном положении.
- Следует ежедневно выполнять упражнения Кегеля. Они укрепляют мышечную ткань тазового дна.
Опущение матки во время родов не прогрессирует, а лечение откладывается на послеродовой период.