Как избежать осложнения во время беременности
Гинекологи рекомендуют несколько правил, соблюдение которых снижает риски осложнений при беременности более, чем в половину.
- Избегайте упражнений на открытом воздухе во время жары и при повышенной влажности.
- Любые физические нагрузки возможны только в помещениях с хорошей циркуляцией воздуха и комфортной температурой.
- Лучший способ занятий — плавание. В воде тепло тела легко рассеивается.
- Пейте достаточно жидкости. Всегда носите бутылку с водой или разбавленными фруктовыми соками.
- Носите легкую одежду, которая дышит.
- Избегайте бани, сауны и горячих ванн.
- Ограничьте гидромассажные процедуры до нескольких минут.
- Отложите зарядку, если вы больны или разгорячены.
Врождённые патологии плода — трисомии
Такие патологии встречаются часто, но большинство эмбрионов с хромосомными аномалиями гибнут внутриутробно в результате спонтанных выкидышей. Трисомии имеют генетическую природу и возникают в момент зачатия.
Чтобы предупредить рождение малышей с тяжелыми патологиями, семейным парам, планирующим рождение ребёнка, рекомендуют пройти кариотипирование — изучение хромосомных наборов, позволяющее определить генетическую совместимость и возможность иметь здоровое потомство.
Кариотипирование имеет 99% достоверность, благодаря которой можно заранее узнать, имеют ли супруги предрасположенность к хромосомным мутациям.
На ранних сроках без специальных анализов обнаружить трисомию невозможно. С этой целью проводится перинатальный скрининг — серия анализов, определяющих врождённые аномалии плода. Первый скрининг проводится на сроке 11-13 недель и включает ультразвуковую диагностику и анализы крови на гормоны.
Скрининг проводится добровольно. Но процедуру настоятельно рекомендуется пройти женщинам из группы риска, которые:
- забеременели в возрасте старше 35 лет;
- имели замершие беременности;
- подвергались ионизированному или радиационному облучению;
- работают на предприятиях химической промышленности;
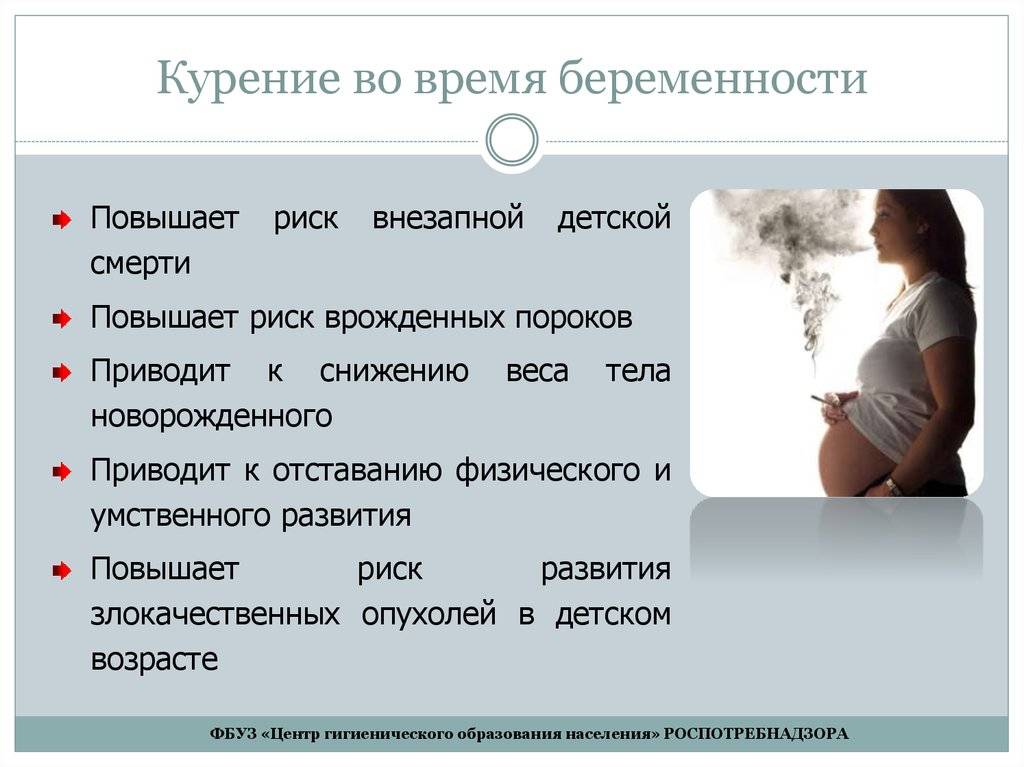
- имеют вредные привычки (курение, употребление алкоголя и наркотиков);
- неблагоприятная экологическая обстановка;
- возраст отца ребенка старше 50 лет.
УЗИ определяет:
- положение эмбриона в матке (исключение внематочной беременности);
- количество плодов (одноплодная или многоплодная беременность);
- форма конечностей, черепа, строение лица;
- сердцебиение;
- устанавливается копчико-теменной размер (высота плода от копчика до темечка);
- нормальное или патологическое строение головного мозга;
- толщина воротникового пространства:
- размер носовой кости:
- зрелость и функциональность плаценты.
Причины замершей беременности?
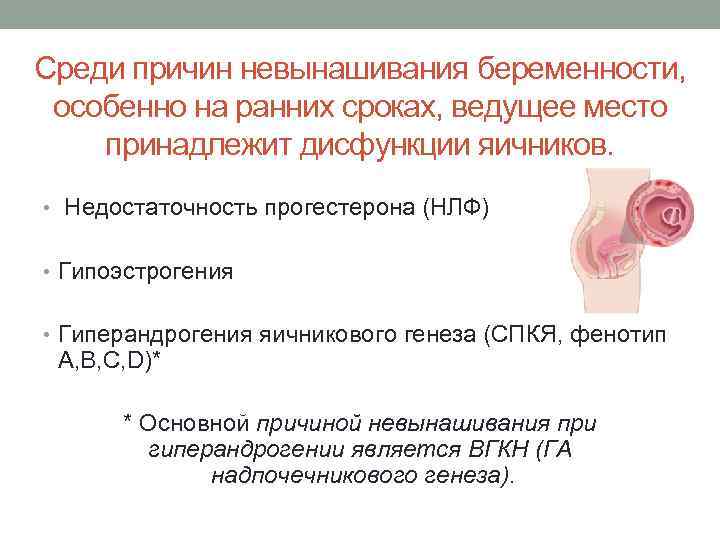
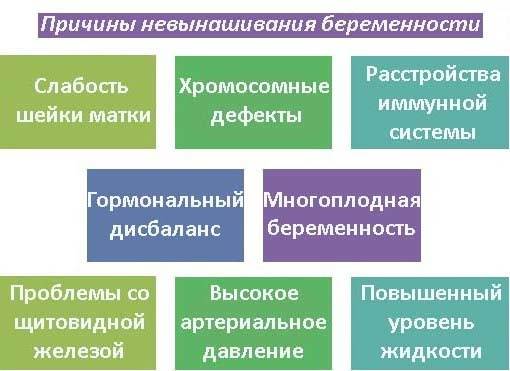
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.
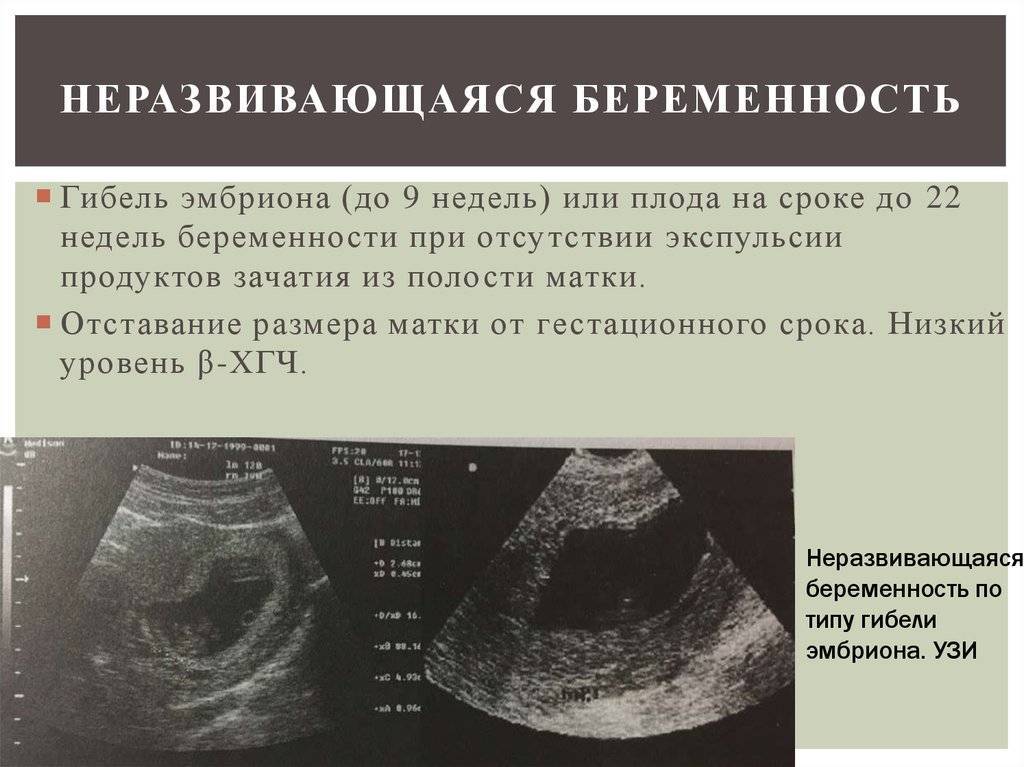
Диагностика неразвивающейся беременности
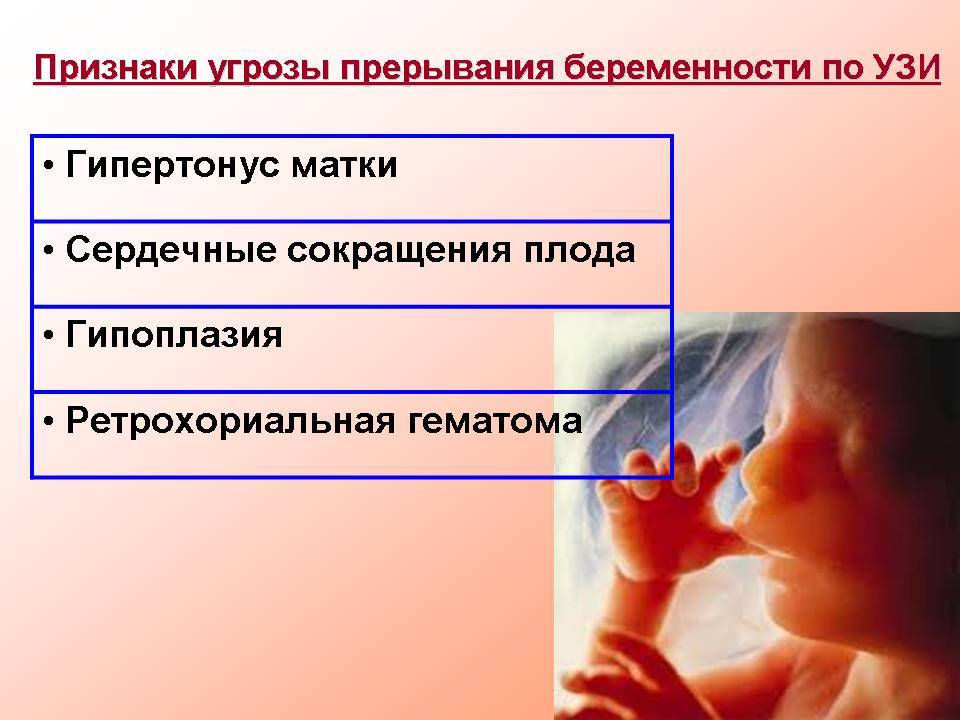
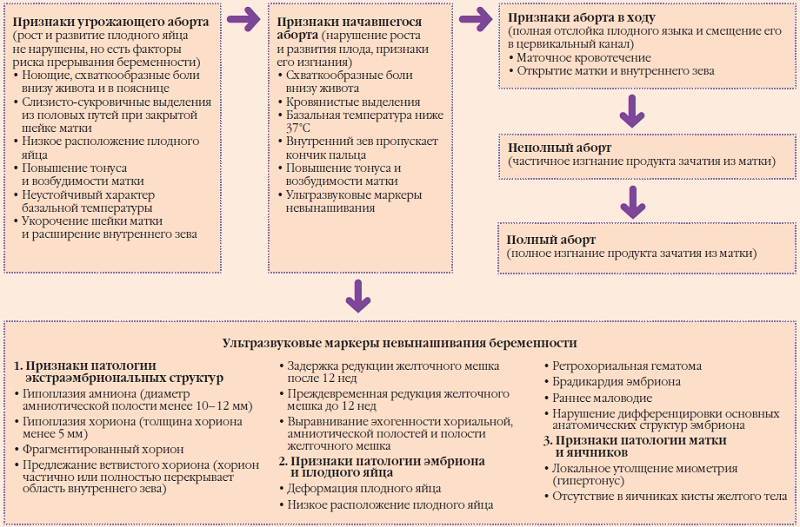
Заподозрить наличие патологии можно при наличии признаков неразвивающейся беременности. Косвенные признаки неразвивающейся беременности на ранних сроках – болезненные ощущения, мажущие кровяные выделения. Поэтому если вы определили у себя подобные симптомы, незамедлительно обратитесь к врачу.
Первоначально врач проводит гинекологический осмотр с целью определения размеров матки, если они не совпадают со сроком, то есть риски формирования неразвивающейся беременности. Для того, чтобы уточнить признаки неразвивающейся беременности на ранних сроках, гинеколог назначает дополнительные методы исследования: УЗИ и доплерографию.
По УЗИ можно выделить несколько симптомов неразвивающейся беременности, которые определяют на ранних этапах после гибели эмбриона: отсутствие плодного яйца (анэмбриония), плод очень маленького размера и без признаков сердцебиения, иногда определяется плод обыкновенных размеров, но без признаков жизнедеятельности, нередко определяют аномалии и пороки развития эмбриона, повреждения, несовместимые с жизнью.
Поздние УЗ симптомы неразвивающейся беременности, которые определяют после длительного нахождения погибшего плода в полости матки: строение плодного яйца сильно изменено, возможно появление множественных перетяжек и эхоструктур, очагов некроза, маловодие или многоплодие.
Респираторные и метаболические изменения
Из-за повышенного кровоснабжения и значительного расширения кровеносных сосудов, у беременных женщин увеличивается потребность в кислороде, переносимом с кровью, и ускоряется метаболизм (обмен веществ).
Дыхание и уровень кислорода в крови
У беременных количество воздуха, поступающего в легкие, увеличивается на 50%. Это достигается более глубоким вдохом и увеличением скорости дыхания. Но по мере роста плода, из-за давления матки на диафрагму, вдох может быть ограничен, что вызывает одышку или ощущение недостатка воздуха. Физические нагрузки усиливают эти симптомы.Исследования показывают, что беременные имеют более высокий уровень кислорода в крови. Даже в состоянии покоя его потребление повышено на 20%.
Скорость метаболизма
Во время беременности базальная скорость метаболизма (RMR) и количество энергии, которую организм расходует во время отдыха, значительно увеличивается. Этот параметр помогает оценить объем потребления энергии, необходимый для поддержания или увеличения веса. Изменения в показателях метаболизма объясняют необходимость увеличения потребления калорий во время беременности — тело беременной женщины медленно увеличивает энергетические потребности, чтобы пподпитывать развитие и рост плода.Метаболические показатели значительно увеличиваются на 15-й неделе беременности, достигая пика в третьем триместре. Повышенный уровень метаболизма опасен для беременных женщин с высоким риском развития гипогликемии (низкого уровня сахара в крови).
Изменения температуры тела
Повышение базальной температуры тела — один из первых симптомов беременности. Именно повышенная температура объясняет постоянную жажду у беременных. При недостаточном потреблении воды возникает гипертермия (перегрев) и обезвоживание.
При значительных физических нагрузках может возникнуть тепловой стресс. Увеличение температуры сердца у матери (гипертермия) наносит вред развитию ребенка. При обезвоживании уменьшается количество крови, поступающей к плоду, что приводит к ранним родам. При умеренных нагрузках организм беременных легко справляется с перегревом — уменьшить температуру помогают повышенный приток крови к коже и расширенные поры. Помочь себе можно, выбирая хлопковую и льняную легкую одежду и находясь в прохладных, хорошо проветриваемых помещениях.
Дегидратация
При нагрузках и находясь в жаре, женщины потеют. Из-за потери жидкости при потоотделении уменьшается приток крови к матке, мышцам и внутренним органам. Поскольку плод нуждается в постоянной поставке кислорода и питательных веществ, переносимых через кровь, недостаток жидкости может привести к трагическому исходу — слабому развитию ребенка, ранним родам и даже к замершей беременности.Особенно опасны перегрузки для женщин с гипертонией, спровоцированной беременностью. При гипертонии ограничивается объем крови, поступающей к матке.
Новая беременность после неразвивающейся беременности
Планировать новую беременность после неразвивающейся беременности рекомендуется не раньше, чем через 3 месяцев после лечения (оптимально 6 месяцев). Этот срок необходим для восстановления организма женщины для полноценной беременности после неразвивающейся беременности, если им пренебречь, то исход может быть неблагоприятным.
К тому же, приступать к планированию беременности после неразвивающейся беременности можно после пройденного курса лечения: восстановления гормонального фона, устранения нарушений иммунитета и инфекции и т.п. И перед наступлением новой беременности после неразвивающейся беременности супругам следует пройти полноценное медицинское обследование.
Бесплатный прием репродуктолога
по 28 февраля 2022Осталось 7 дней
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Развитие ребенка на разных этапах беременности
Беременность длится 40 недель, или 10 акушерских месяцев. Этот срок делится на три триместра, каждый их которых приносит определенные изменения. Развитие органов и систем будущего малыша происходит в строго заданном порядке. За весь период беременности зародыш трансформируется из одноклеточной зиготы в человека.
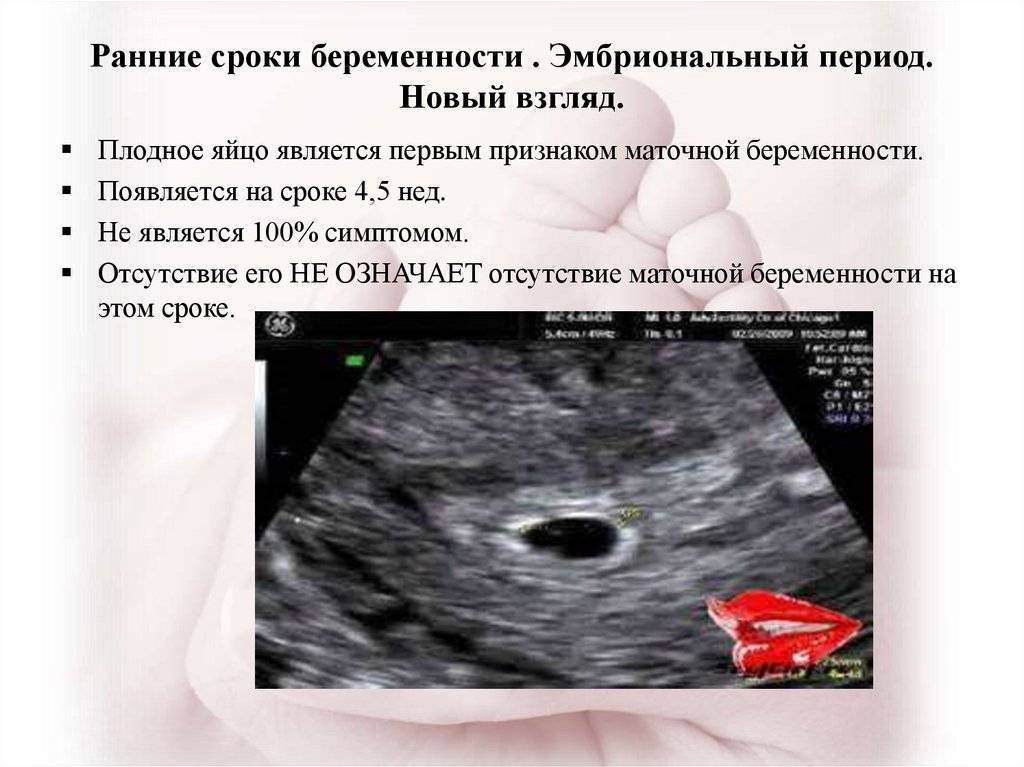
Ранние сроки гестации
На 2 неделе беременности зигота уже прикреплена к стенке матки. Вокруг будущего малыша формируется оболочка для его защиты и питания. Зарождаются клетки плаценты, пуповины и нервной трубки.
На 3 неделе зародыш приобретает С-образную форму и увеличивается в размерах до 1,26 мм. Возникает нервная хорда, клетки начинают группироваться для создания различных органов. На 21 день гестации начинает пульсировать будущее сердце.
На 4-5 неделе сердечко уже имеет две камеры. Формируются глазницы, закладываются желудок и сосуды. 5 неделя знаменует резкий скачок роста: размер эмбриона теперь составляет около 1 см. Исчезает хвостик, который имеется у всех живых существ на ранних этапах развития. Сердцебиение ребенка уже можно услышать на УЗИ. Появляются первые очертания лица.
На 6 неделе органы брюшной полости начинают перемещаться, стремясь занять нужное место в формирующемся организме. Развиваются конечности, которыми ребенок уже может слегка шевелить. Размеры головы превышают габариты туловища.
На 7 неделе активно развиваются головной мозг и кровеносная система. Сосудистая сеть становится более разветвленной, конечности укрепляются. На УЗИ хорошо видны пальчики.
На 8 неделе размер эмбриона составляет 4 см. Его тело приобретает более правильные пропорции, а на лице хорошо видны щеки, ноздри и веки.
В 9-10 недель длина эмбриона может достигать 7 см. Развивается желудочно-кишечный тракт, появляется тонкий кишечник. Ребенок может открывать и закрывать ротик, морщиться.
В 11 недель кожа ребенка покрывается первым пушком. Очертания лица все больше приближаются к человеческим: глаза становятся ближе друг к другу, формируются уши, надбровные дуги. Размер эмбриона — около 10 см.
На финальной 12 неделе первого триместра длина плода составляет 12 см, вес — около 50 г. Хорошо видна шея, начинают развиваться мышцы. Головной мозг еще не развит.
Второй триместр
В 13-14 недель кожа малыша еще недостаточно плотная: через нее видны сосуды и внутренние органы. Формируется костно-мышечная система, появляются ногти. В это время уже можно узнать пол ребенка.
На 15-16 неделе развиваются кора головного мозга и ЦНС. Возникает жировая прослойка, а рост малыша немного приостанавливается. Длина тела составляет около 20 см, вес — 210 г. Ребенок легко перемещается в утробе матери.
В 17-18 недель активно развивается дыхательная система. Ребенок различает свет и тьму в утробе матери. Развиваются нервные окончания, благодаря чему малыш ощущает свои ножки и ручки.
К 19-20 неделе рост плода достигает 28 см, масса — 0,5 кг. Развивается эндокринная система. Головной мозг продолжает свое формирование.
В 21-22 недели активно развивается сердечно-сосудистая система. Кожа уплотняется, в головном мозге появляются извилины.
В 23-24 недели сосуды уже достаточно сформированы для того, чтобы снабжать кислородом организм малыша. В этот период с ребенком уже можно разговаривать — он различает звуки.
В 25-26 недель малыш весит около 1 кг, рост — в среднем 36 см. На голове растут волосы, на веках — ресницы. Ребенок может различать цвета и вкусы. К концу второго триместра активизируется собственный иммунитет малыша.
Последний триместр
К третьему триместру малыш просыпается и засыпает по определенному режиму. Есть предположение, что в это время ему уже снятся сны. Ребенок различает мамин голос: его сердцебиение учащается, когда он слышит этот звук.
В возрасте 28-31 недель желудочно-кишечный тракт плода активно работает. После сна малыш потягивается. Он заметно вырос, и его перемещение в утробе матери затруднено. Рост ребенка составляет около 41 см, вес — 1,5 кг.
В 32-36 недель большинство детей занимает положение головой вниз, готовясь к рождению. Происходит совершенствование всех систем. К концу этого периода масса тела ребенка достигает 2,5 кг, рост — 47 см.
Ближе к предполагаемой дате родов органы и системы малыша готовы функционировать вне материнского тела. Кожа становится более гладкой, пушок (лануго) постепенно исчезает. Вес плода — 3-3,5 кг, рост — 49-55 см.
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
- Аускультация. Это прослушивание сердцебиения плода с помощью стетоскопа. Оно проводится снаружи через брюшную стенку матери. Это самый простой, но и наименее надежный способ диагностики, так как на показания влияет наличие у женщины жировой прослойки, а также двигательная активность плода.
- УЗИ. Ультразвуковое исследование позволяет не только услышать сердцебиение плода, но и визуализировать сам эмбрион. УЗИ может проводиться абдоминально (через брюшину) или трансвагинально (с введением датчика во влагалище). При этом врач получает данные о характере и интенсивности двигательной активности плода, частоте его дыхания и сокращений сердца.
- КТГ (кардиотокография). Это один из самых точных способов диагностировать брадикардию у плода на поздних сроках. Он заключается в записи пульса эмбриона и его сопоставлении с частотой сокращений матки матери. Оценка происходит по 10-бальной шкале: при 8-10 баллах патологии не выявляется, при 6-8 – диагностируется легкая аномалия, а при менее 6 баллах – тяжелая форма. Преимуществом КТГ является возможность использования этого метода при наличии у матери эндокринных и сердечно-сосудистых нарушений.
- ЭКГ (электрокардиография). Данный метод заключается в регистрации электрических импульсов сердца плода, часто в сочетании с записью сердечных шумов (фонокардиографией). Полученные данные в реальном времени отображаются в виде кардиограммы – линейных графиков на бумажной ленте. На брадикардию указывает наличии в них Р-зубца и увеличенных интервалов Т-Р и Т-Q.
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
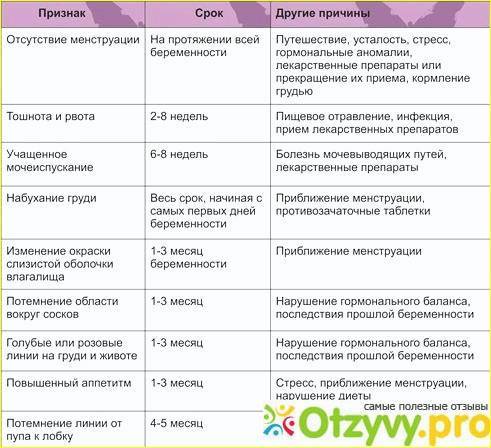
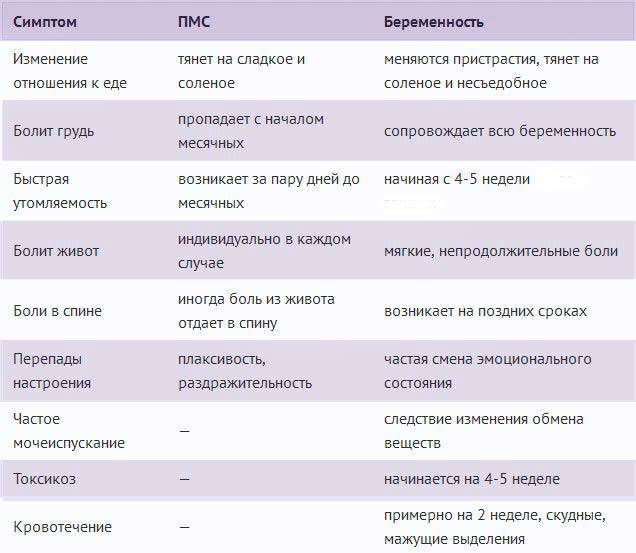
Признаки и симптомы
Симптомы замершей беременности в любом триместре одинаковые. Основными признаками, которые могут указывать на такую патологию, являются:
- выделения из влагалища с кровяными примесями;
- общая слабость, озноб, повышение температуры тела;
- тянущие боли в нижней части живота;
- прекращение набухания и болезненности молочных желез;
- резкое исчезновение проявлений токсикоза;
- отсутствие шевелений плода (при патологии во втором триместре).
Несмотря на существование характерных симптомов патологии, нередко прекращение развития плода остается незамеченным, так как базальная температура может оставаться в пределах 37 градусов, а уровень ХГЧ остается высоким еще несколько недель. В таком случае женщина узнает о проблеме лишь на очередном приеме у врача или плановом УЗИ.
Изменения в системе кровообращения
Одышка при подъеме по лестнице, головокружение после резкой смены положения, скачки артериального давления— распространенные проблемы во время беременности
Из-за быстрого расширения кровеносных сосудов и повышенной нагрузки на сердце и легкие, беременные женщины должны проявлять осторожность при физических нагрузках
Сердечный удар и объем крови во время беременности
Во втором триместре беременности сердце будущей матери, даже в состоянии покоя, работает с увеличением нагрузки на 40%. Органу приходится перекачивать при каждом сокращении гораздо больше крови, поэтому при беременности частота сердечных сокращений увеличивается на 15%.
Объем крови нарастает постепенно, начиная с 6 недель и заканчивая 32-34 неделями. В это время количество плазмы возрастает на 40-50%, а масса эритроцитов увеличивается на 20-30%, что создает потребность в увеличении потребления железа и фолиевой кислоты. Препараты, содержащие эти элементы, выписывает гинеколог. Предварительно нужно сдать анализы на иммуноглобулин, гемоглобин.
Кровяное давление
Гормоны беременности влияют на тонус (натяжение, упругость) кровеносных сосудов. Снижение тонуса приводит к головокружению и даже к кратковременной потере сознания (обморок). Это связано с тем, что при пониженном давлении в мозг и центральную нервную систему поступает недостаточно крови.Заниматься активными упражнениями в этом случае не безопасно. Это приведет к снижению притока крови к матке из-за повышенного притока крови к мышцам. Такие осложнения во время беременности не оказывают значительного воздействия на ребенка, но рисковать не стоит. Умеренная же гимнастика, напротив, полезна. Благодаря специальным занятиям улучшается кровоснабжение плаценты в состоянии покоя.Головокружение может наблюдаться в период от 24-х недель и при длительном лежании на спине. Такие проблемы вызывает многоплодная беременность или повышенное содержание околоплодной жидкости. Определяют причину на УЗИ, выявляющем индекс амниотической жидкости.
Органы, при лежании на спине, сжимают большой кровеносный сосуд — полую вену, ведущую кровь от нижней части тела к сердцу. Это приводит к резкому снижению артериального давления. Именно поэтому после первого триместра не рекомендуется делать упражнения лежа на спине. Снять головокружение можно, повернувшись на левый бок.
Какие анализы сдать после?
Перед тем, как забеременеть после замершей беременности, необходимо исключить вероятность повторения случившегося. Лечение должно соответствовать проблеме, которая вызвала патологию
Поэтому крайне важно пройти полное обследование, которое поможет определить, в чем причина замирания развития плода. По результатам обследования врачи назначают лечение в соответствии с обнаруженными заболеваниями
Проходить обследование рекомендуется после восстановления менструального цикла женщины (обычно это занимает порядка 30 дней после чистки). Но сдавать анализы следует обоим супругам. В полное обследование входит:
- генетическое обследование супругов;
- анализы на ТОRCH-инфекции;
- исследование гормонального фона;
- коагулограмма крови;
- УЗИ гинекологическое;
- спермограмма;
- иммунограмма.
Такого обследования обычно бывает достаточно для определения причин возникновения замершей беременности как на ранних, так и на поздних сроках. Лечащий врач может назначить дополнительные исследования при необходимости. Все эти обследования можно пройти в клинике ЭКО и лечения бесплодия академика В.И. Грищенко.
Замершая беременность не является приговором – в 90% случаев после возникновения такой патологии супруги в ближайшем будущем становятся счастливыми родителями здоровых малышей. Главное – пройти полное обследование и устранить причину патологии. А при необходимости можно пройти процедуру искусственного оплодотворения (ЭКО).
Что делают при замершей беременности разных типов
Протекание процесса зависит от классификации несостоявшегося выкидыша и типа замершей беременности, которая бывает:
- С анэмбрионией 1-го типа. В этом случае зародыш, находящейся в плодном яйце, на УЗИ не визуализируется. Размеры матки соответствуют 6-й неделе развития. При данной патологии прекращает развиваться как плодное яйцо, так и эмбрион. Пациентке на сроке до 6 недель прописывают препараты, стимулирующие маточную сократимость — вызывают выкидыш. Спустя 1-2 дня содержимое матки выходит самостоятельно.
- С анэмбрионией 2-го типа. Плодное яйцо продолжает развиваться, оно соответствует положенному сроку развития, однако эмбрион уже погиб и не растет. Женщине делают чистку, чтобы удалить остатки плодного яйца.
- Все виды замирания плода после 7 недель. После 7 недель беременности пациентке при любом типе замирания беременности назначают чистку. Также назначают курс антибиотиков для предотвращения развития эндометрита — воспаления эндометриального слоя в матке.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу