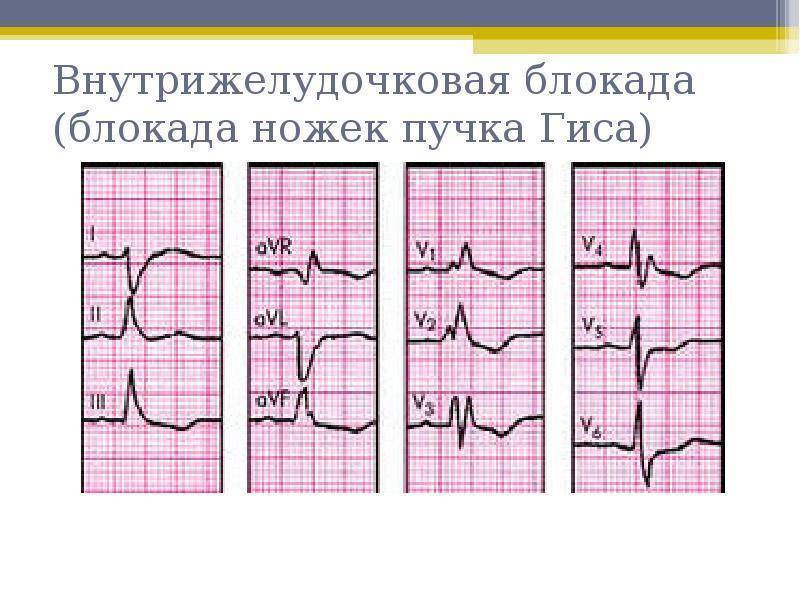
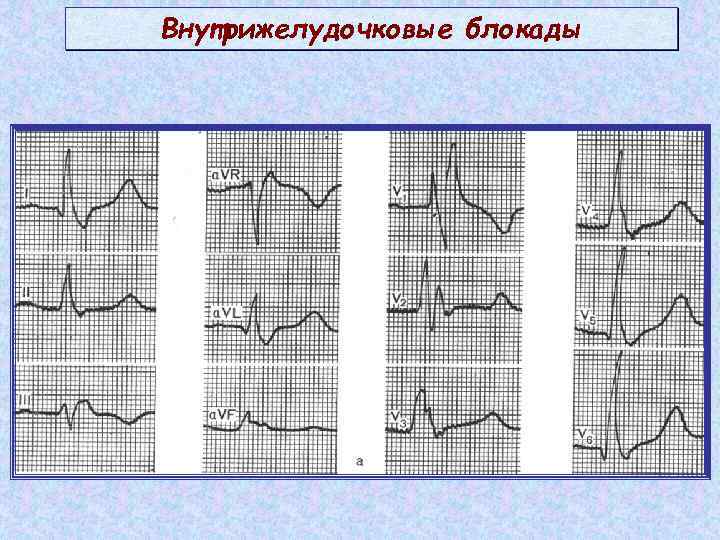
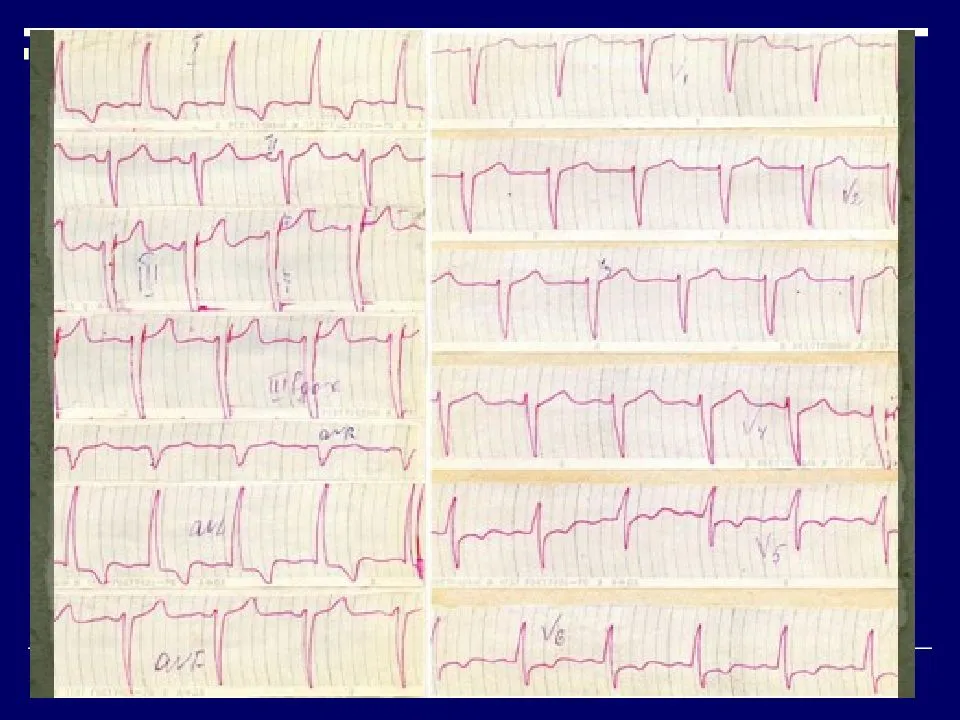
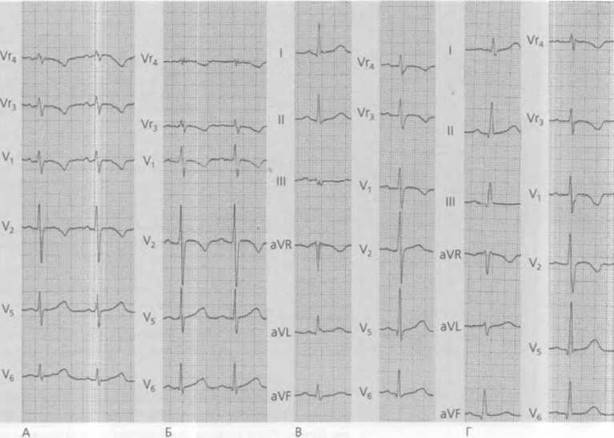
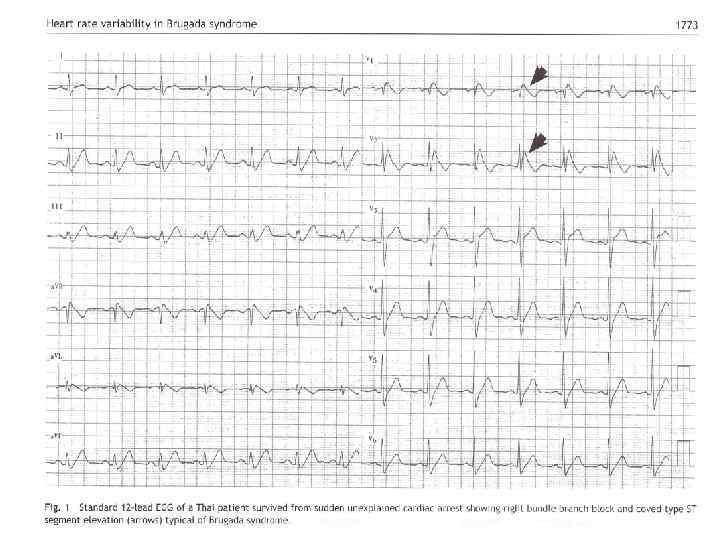
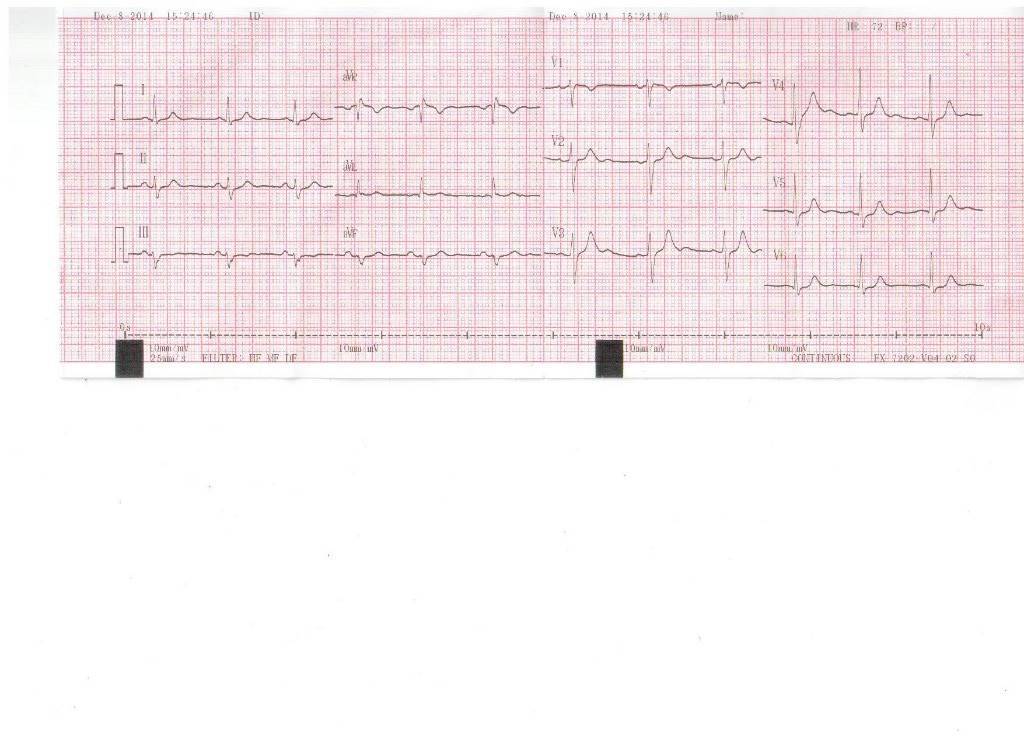
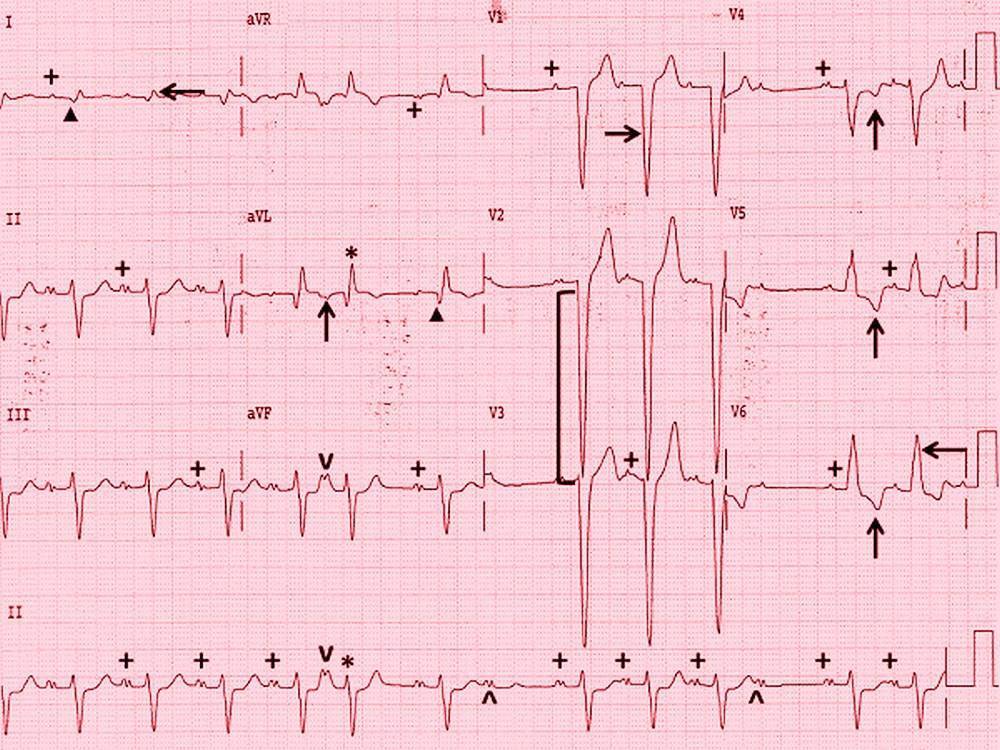
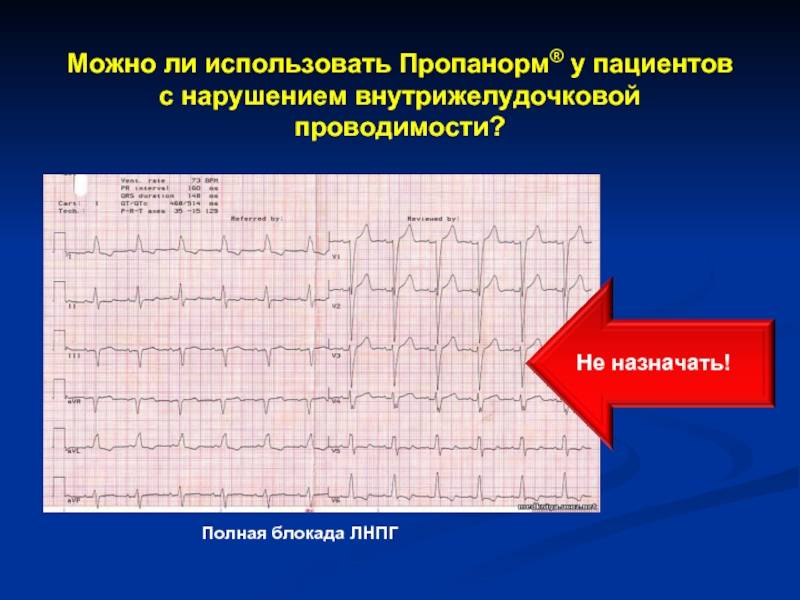
Типы нарушенной проводимости
В зависимости от возникших физиологических условий выделяют типы нарушения импульсной проводимости:
- создание препятствия в зоне между нормальной тканью миокарда и измененным участком;
- сохранение распространения при замедленной скорости в зоне патологии;
- вовлечение импульса в зону поражения с последующей блокадой;
- возможность прохождения только в одном направлении, прерывание обратного потока.
Одной из патологий ритма вследсвие последнего варианта является пароксизмальная тахикардия, при которой импульсы проходят только из желудочков в предсердия по дополнительному пучку Кента.
Нарушенная и расширенная форма желудочкового комплекса указывает на экстрасистолию или измененную проводимость
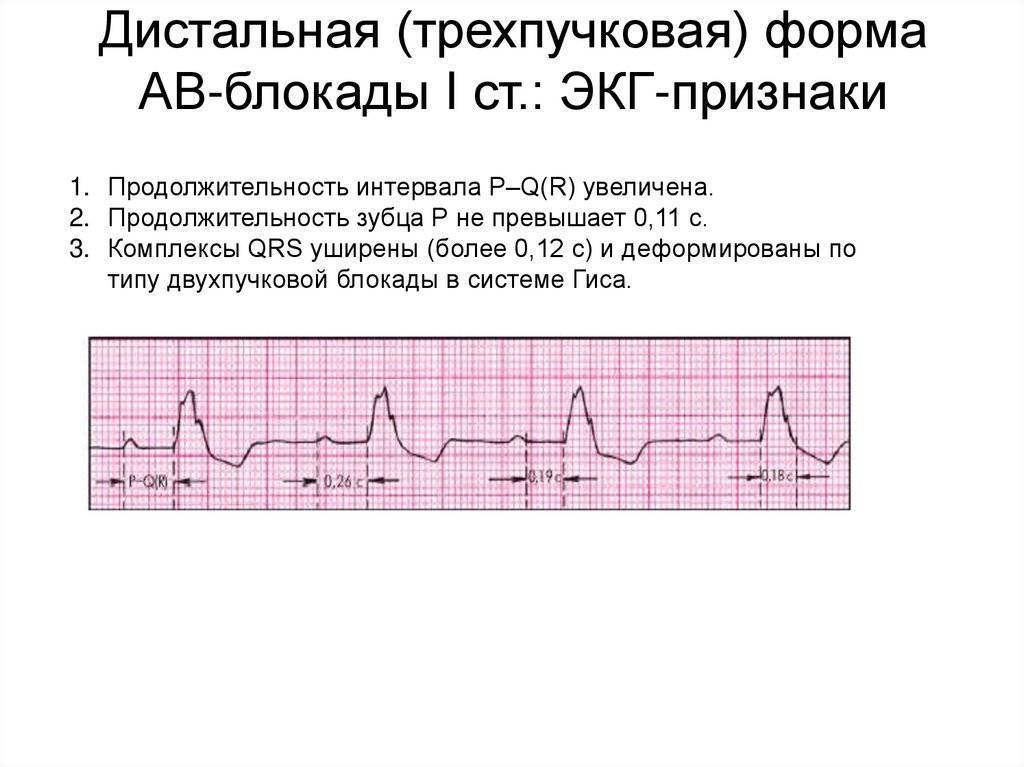
Особенности двухпучковой блокады правой ножки с левой передней ветвью
Механизм нарушения проводимости: препятствие расположено одновременно в правой ножке и левом переднем пучке (ветви). Первыми через неповрежденную левую заднюю ветвь возбуждаются задняя стенка и нижняя часть левого желудочка, по путям-анастомозам — передние и боковые. С большим опозданием, окольным путем импульсы доходят до правого желудочка. Это наиболее распространенный вариант внутрижелудочковых нарушений распространения возбуждения.
Причины:
- хроническая ишемическая болезнь;
- острый распространенный инфаркт миокарда с захватом межжелудочковой перегородки;
- сердечные пороки;
- диффузные склеротические, воспалительные и дегенеративные поражения желудочков при болезни Ленегра (дегенерация, кальциноз и склероз проводящей системы внутри желудочков), болезни Леви (фиброзные разрастания в межжелудочковой перегородке).
Проявления
Нередко симптомы этой болезни отсутствуют у человека полностью до появления серьезных сбоев в работе органа. Обычно нарушение проводимости внутри желудочков сердца выявляются в результате диагностики, и пациент узнает о заболевании впервые. При возникновении любого недомогания такого типа нужно немедленно обращаться к доктору, чтобы обнаружить патологию на ранней стадии.
- слабость, упадок сил и быстрая утомляемость появляется время от времени;
- слабый пульс;
- одышка, которая сопровождает больного все время;
- ощущение остановки сердцебиения;
- головокружение;
- резкая смена эмоционального фона;
- возникающие резко состояния беспокойства или тревожности;
- нарушения памяти, вплоть до провалов;
- человек может внезапно упасть при ходьбе, на ровном месте;
- обморок;
- боль в области сердца.
Что такое нарушение внутрижелудочковой проводимости сердца?
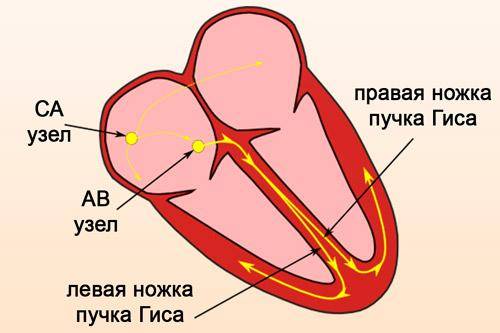
Работа сердца заключается в мышечных сокращениях миокарда. Внутри этой ткани находится множество пучков, проводящих нейронные сигналы. Одно из таких скоплений – синусовый узел в области правого предсердия, где и зарождаются первые импульсы.
Далее электрический поток опускается ниже к пучкам Тореля, Бахмана и Венкебаха, переходя в атриовентрикулярный узел. После этого нейронный сигнал через некоторое время переходит в пучок Гиса, состоящий из ствола и ножек. Благодаря его возбуждению сокращаются желудочки.
Импульсы тока в миокарде нужны для того, чтобы сердце перекачивало кровь. Если их не будет, или они начнут неправильно работать, нарушится функционирование сердца. На любом из участков прохождения нервного сигнала могут наблюдаться проблемы. Особо актуальной является внутрижелудочковая патология, так как она встречается чаще всего, особенно у детей.
Симптомы
Клиническая картина вариативна. В некоторых случаях отсутствует вовсе. Пациент не испытывает каких-либо трудностей в повседневной жизни, при осуществлении трудовых обязанностей.
Недостаточная проводимость — случайная находка. Есть и острые формы, которые текут агрессивно, часто заканчиваются летально.
Примерный перечень симптомов выглядит таким образом:
- Скачки артериального давления. То низкое, то высокое. Изменение цифр не обусловлено каким-либо внешним фактором, вроде физической активности или приема пище. Это спонтанный процесс. По мере прогрессирование развиваются частые кризы с высокими показателями тонометра. Эффект от лекарств минимален.
- Периферические отеки. Страдают нижние конечности, реже пальцы рук. Лицо.
- Одышка. После выраженной физической активности. При переходе процесса в критическую фазу (3 стадия и далее) наблюдается в состоянии покоя.
- Дискомфорт и боль в грудной клетке средней степени интенсивности. Выраженные приступы нехарактерны, хотя и такое возможно при параллельном течении стенокардии. Нитроглицерин эффекта не дает.
- Потемнение в глазах, шум в ушах, головная боль, туман в поле зрения, мерцание, вертиго, невозможность ориентироваться в пространстве, обмороки. Результат недостаточного кровообращения в церебральных структурах.
- Слабость, сонливость, снижение работоспособности. Уже со второй стадии. В некоторых случаях и на первой симптомы обнаруживаются.
- Брадикардия. Урежение частоты сердечных сокращений. До 50-60 ударов в минуту и ниже.
В острые периоды или моменты ухудшения также отмечается апатия, либо психомоторное возбуждение, страх, удушье, бледность кожного покрова, слизистых оболочек, цианоз носогубного треугольника.
В рамках развития сердечной недостаточности возможен асцит — увеличение живота за счет скопления жидкости.
Причины развития патологии
Все возможные причины сбоя можно разделить на две большие группы: кардиальные – вызванные патологией сердца и некардиальные – спровоцированные иными нарушениями.
Кардиальные факторы:
- пороки сердца;
- инфаркт миокарда;
- миокардит;
- ишемическая болезнь сердца;
- кардиомиопатии;
- атеросклероз коронарных сосудов;
- последствия перенесенных хирургических вмешательств (например, из-за протезирования клапанов, радиочастотной катетерной аблации).
Некардиальные факторы:
- вегетососудистая дистония;
- эндокринные проблемы: гипотиреоз, сахарное мочеизнурение;
- нарушения дыхательной системы с гипоксией тканей – бронхоспазмы, хронические воспаления;
- нерациональный прием медикаментов;
- артериальная гипертензия;
- алкогольное отравление;
- прием наркотиков;
- беременность.
Сбой прохождения сигнала не всегда указывает на патологию. Например, частичное нарушение проводимости по правой ножке пучка Гиса считают вариантом нормы, характерным для отдельных молодых людей.
Нарушение проводящей функции миокарда может быть постоянным и транзиторным. Временные «неполадки» выявляются на фоне физических нагрузок (например, на тренировках и соревнованиях). Если после отдыха ситуация нормализуется, нет повода для беспокойства. Но если проблема сохраняется, и на ЭКГ видны изменения, нужно пройти обследование у специалиста.
Что собой представляет заболевание
 Такая проблема в функционировании сердечной мышцы, как нарушение проводимости, может встречаться у детей самого разного возраста, начиная от грудных малышей — до более взрослых. В желудочках движутся так называемые пучки Гиса — импульсопроводящие дорожки. Если прохождение сигнала по ним затрудняется, говорят о данном заболевании.
Такая проблема в функционировании сердечной мышцы, как нарушение проводимости, может встречаться у детей самого разного возраста, начиная от грудных малышей — до более взрослых. В желудочках движутся так называемые пучки Гиса — импульсопроводящие дорожки. Если прохождение сигнала по ним затрудняется, говорят о данном заболевании.
Проблема может быть более или менее серьезной. Но без внимания заболевание точно оставлять нельзя. При обширной блокировке импульсов сердце ребенка попросту перестанет биться. Подобное развитие событий именуется полной блокадой.
В зависимости от типа блокады, классифицируют:
- Неполные. Проводимость сохраняется частично, частота импульса значительно снижена. Нужно проследить, чтобы нарушение локальной работы не отражалось негативно на организме.
- Полные. Импульсов нет, пучок совсем не выполняет своих функций.
По показателю устойчивости выделяют блокады:
- Интермиттирующие.
- Транзисторные.
- Постоянные.
Это серьезное расстройство, когда требуется своевременное начало лечения. Для выбора оптимальной терапии необходимо разобраться в причинах, которые его спровоцировали.
Варианты диагностики
Для определения блокировки на пучках Гиса распространено использование электрокардиографии, на основе выданных результатов подтверждается существование блокады, просматривается ее локализация. Рекомендовано проведение суточного мониторинга состояния сердца, подключенного к аппарату ЭКГ, таким образом отслеживается динамика сокращений на протяжении суток.
При наличии сопутствующих заболеваний сердца, жалоб на боли или другие органы, требуется проведение дополнительных обследований:
- Первичный осмотр пациента.
- Сдача общего анализа крови.
- Проведение биохимического анализа крови.
- Эхо-КС (УЗИ сердца).
- МРТ.
- МСКТ.
- Может назначаться рентген легких.
- Позитронно-эмиссионная томография.
- Анализы на уровень сахара и холестерина в крови.
- Фиброгастроскопия – патологии желудка часто связаны с нарушением проводимости.
- Проведение велоэргометрии – исследование при физических нагрузках помогает определить, как проводятся импульсы, и где возникает нарушение.
План обследования назначается пациентам в тех случаях, когда присутствует сопутствующая патология. Молодым людям, без жалоб на здоровье, рекомендуется ежегодное проведение ЭКГ.
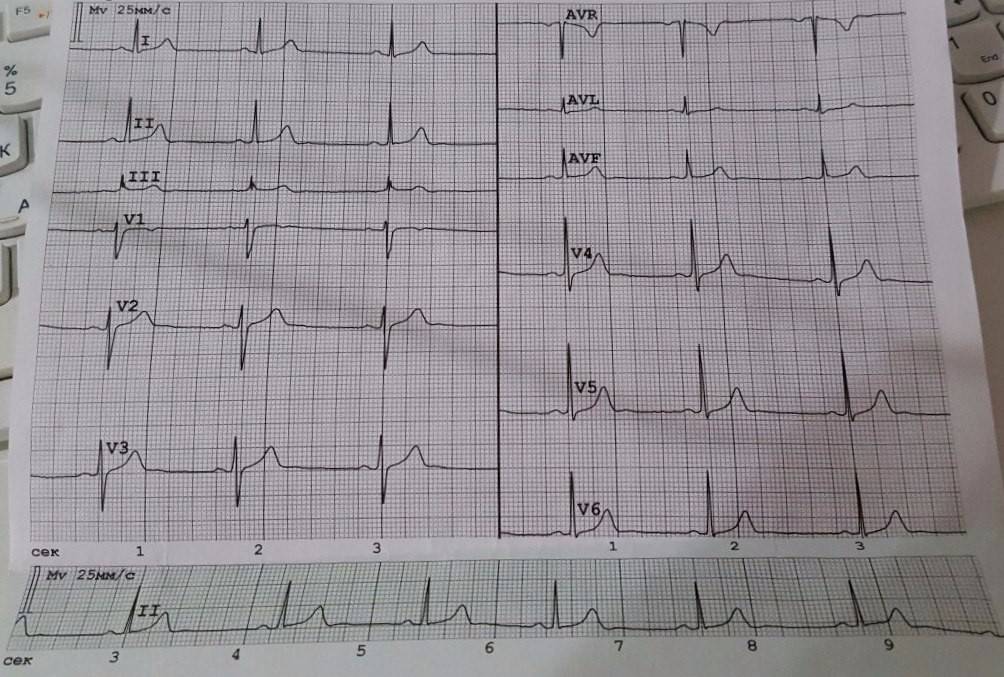
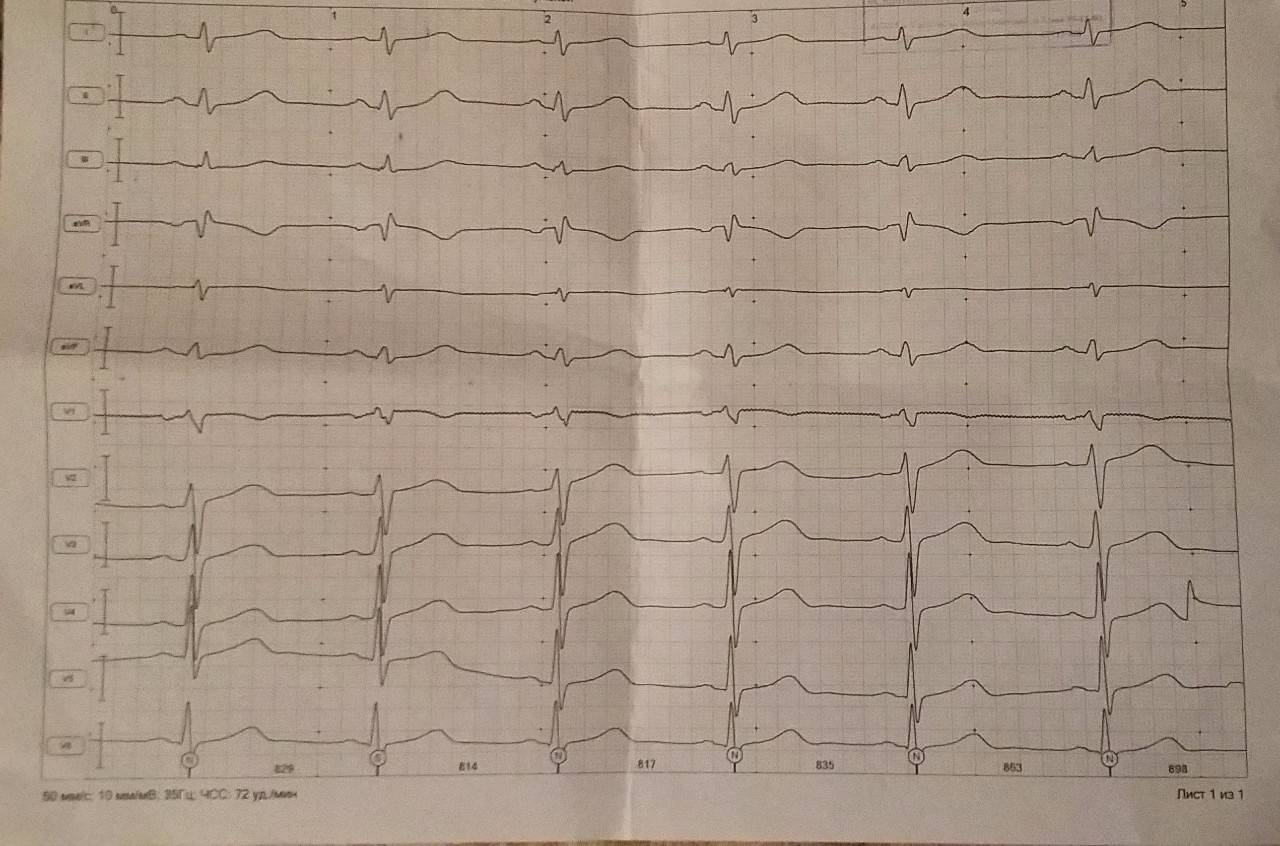
Признаки на ЭКГ
Обнаружение заболевания у пациента происходит после прохождения им электрокардиографии. При расшифровке, главным признаком, который указывает на существующую патологию, выступает комплекс QRS, характеризующий работу желудочков.
Благодаря ЭКГ выделяются основные сбои в ритме желудочков: торможение или прерывание проводимости, блокировка повторного вхождения импульса или ускорение проводимости. Каждая патология обладает своим механизмом развития и особенностями, просматриваемыми на электрокардиограмме.
Главные признаки развития патологии на электрокардиограмме:
- Изменения в комплексе QRS: в случае неполной блокады ширина составляет 0,1-0,12 с, если блокада полная, то увеличивается – 0,12 с и более.
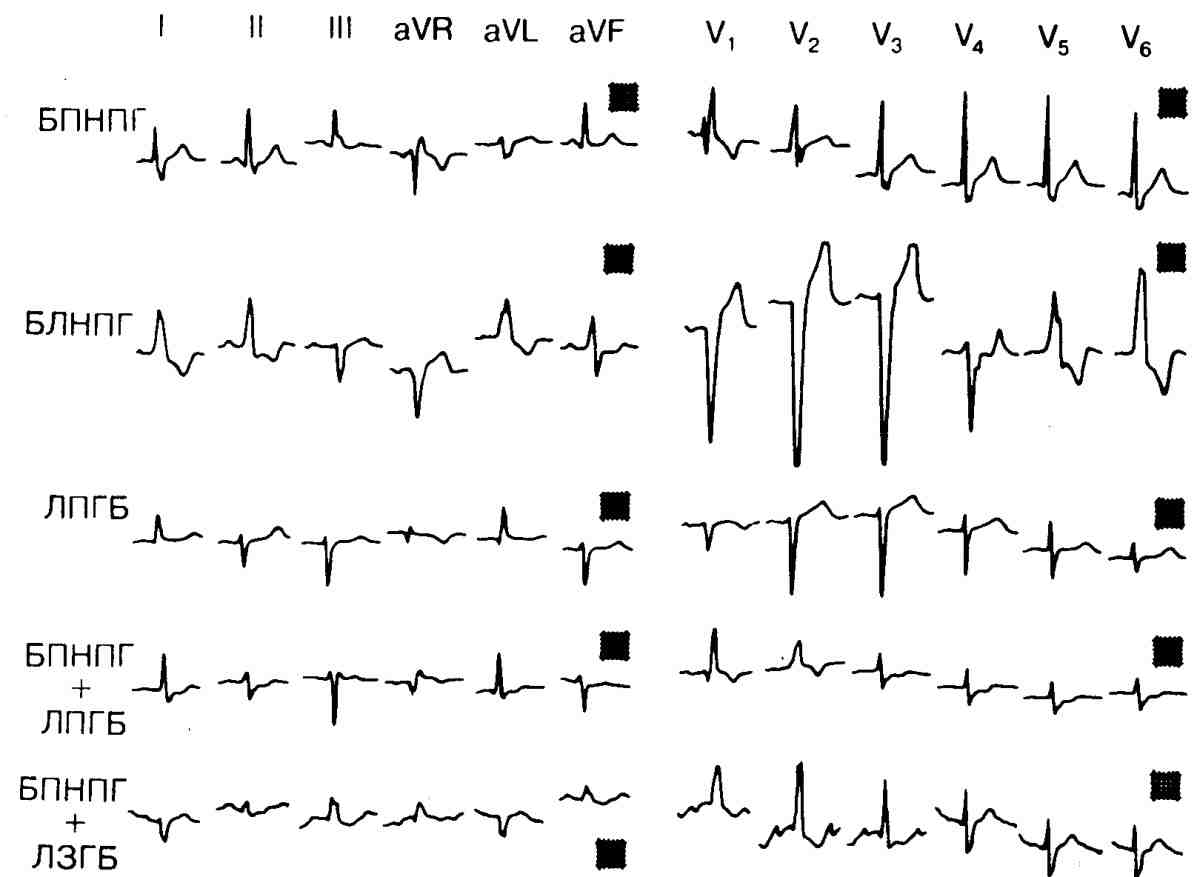
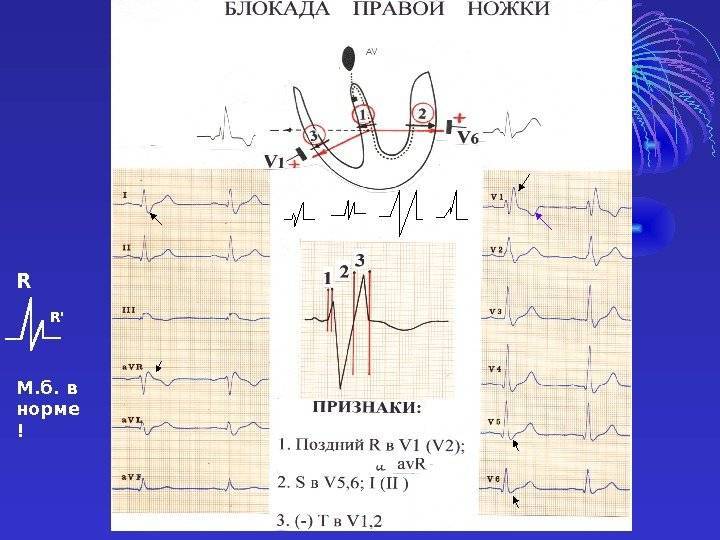
- Нарушения в правой ножке – зубец R в грудных отведениях расщеплен, сегмент ST и зубец T изменяют свое направление.
- Полная блокада левой ножки – в 5 и 6 грудном отведении расширяется зубец R, в 1-3 отведении зубцы R и S уменьшаются или вовсе отсутствуют.
- Блокада передней ветви левой ножки характеризуется отклонением электрической оси в левую сторону, в ширину комплексы QRS менее 0,1 с. Во 2 и 3 грудном отведении просматриваются увеличенные S и уменьшенные R зубцы.
- Нарушение в задней ветви характеризуется отклонением электрической оси вправо, комплексы QRS менее 0,1 с. Во 2 и 3 грудном отведении просматриваются увеличенные R и уменьшенные Q зубцы.Нарушение внутрижелудочковой проводимости на ЭКГ
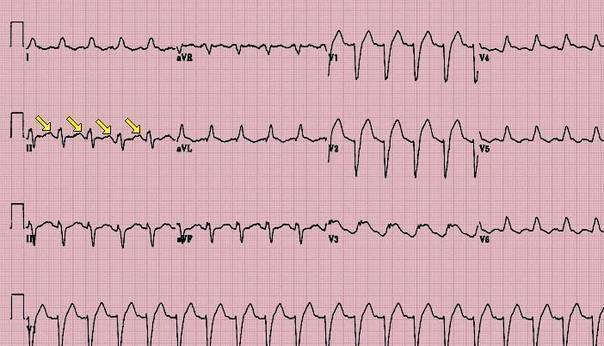
- При пароксизмальной тахикардии (ускоренном сокращении желудочков) видны изменения на ЭКГ – зубцы S или R направлены в одну сторону, электрическая ось наклонена в левую сторону, увеличены комплексы QRS до 0,14-0,16 с.
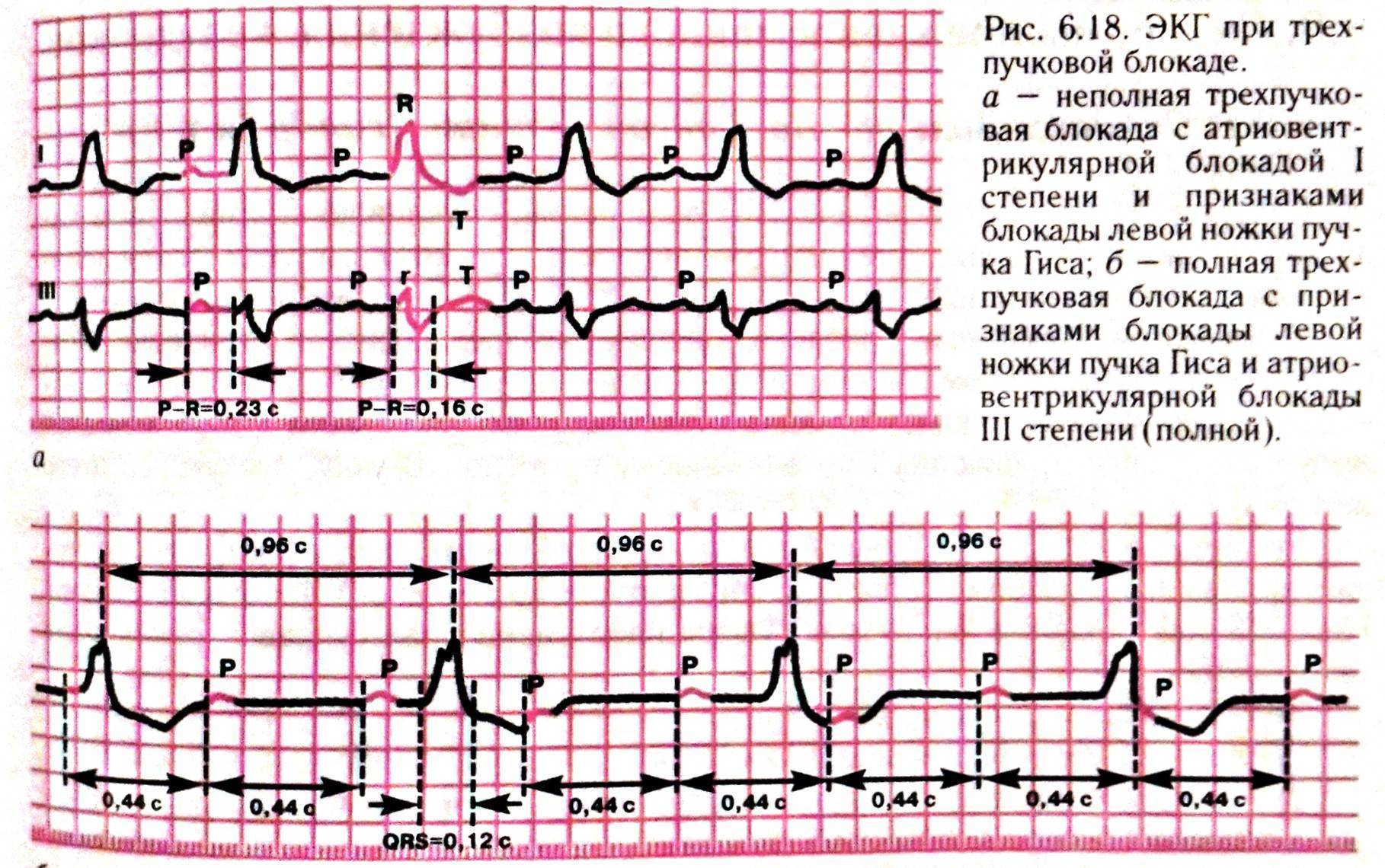
- Трехпучковая блокада отмечается различной продолжительностью интервалов PQ. Нередко происходит мерцание предсердий или полная остановка сокращений.
- Фибрилляция желудочков представлена в хаотичном ритме.
Важным показателем является время, за которое импульс проходит весь путь (от синосувого узла до желудочков). Норма прохождения одного импульса составляет 0,07-0,09 с.
Как отличить, норма или патология?
Итак, для того, чтобы понять, является ли нарушение внутрижелудочковой проводимости у конкретного пациента нормой или патологией, следует учитывать следующие нюансы:
Возраст
Как правило, неспецифические нарушения внутрижелудочковой проводимости могут появиться у лиц любого возраста. Но в молодом возрасте обычно серьезных причин для нарушений проводимости не бывает. То есть, чем моложе человек, тем более вероятность, что нарушения обусловлены функциональными особенностями, не требующими лечения.
Сопутствующая кардиологическая патология
В том случае, если у пациента имеются серьезные проблемы с сердцем, нарушения проводимости носят органический характер, то есть на пути следования электрического возбуждения имеются значимые преграды. Обычно это рубцовая деформация мышечных волокон (после перенесенных инфарктов, миокардитов) или гипертрофия мышечных волокон вследствие гипертонии, пороков сердца, ишемической болезни. Таким образом, локальное нарушение проводимости у пациентов с заболеваниями сердца в анамнезе всегда носят патологический характер и не могут быть расценены, как вариант нормы.
Особое внимание здесь следует уделить полной блокаде левой ножки пучка Гиса (ПБЛНПГ), при которой интерпретировать кардиограмму должным образом практически невозможно. При этой патологии желудочковые комплексы на ЭКГ настолько деформированы, что расценить ишемию и некроз (при инфаркте) крайне затруднительно
Вот почему внезапно возникшая ПБЛНП, особенно в совокупности с болевым синдромом в грудной клетке, должна быть расценена врачом, как подозрение на острый инфаркт миокарда, с соответствующим обследованием, согласно стандартам.
Преморбидный фон
У пациентов с некоторыми заболеваниями вероятность органического поражения сердца возрастает в разы. Так, при сахарном диабете, особенно, инсулин-зависимом, при ожирении, при гиперхолестеринемии значительно возрастает риск развития ишемической болезни сердца, гипертонии и инфаркта. Поэтому пациенты с перечисленными заболеваниями в совокупности с местными нарушениями внутрижелудочковой проводимости, требуют регулярного врачебного наблюдения, а при необходимости, и лечения.
Обратимые факторы
Сюда, в первую очередь, следует отнести прием некоторых лекарственных препаратов – сердечных гликозидов (дигоксин), антиаритмиков (бета-блокаторы, этацизин, соталол и др). Бывает так, что пациенту эти препараты показаны для регулярного приема, например, при синусовой тахикардии, при мерцательной аритмии, но в результате их приема страдает проведение импульса по желудочкам. В том случае, если прием препаратов отменить, нарушения внутрижелудочковой проводимости исчезают.
Неправильный образ жизни – курение, злоупотребление алкоголем оказывают крайне негативное влияние на проводящую систему сердца. У курильщиков часто встречаются неполная и полная блокады правой ножки пучка Гиса, не имеющие значимого влияния на сокращения сердца в целом.
Профессиональные занятия спортом непременно приводят к формированию гипертрофии сердечной мышцы – формируется так называемое «спортивное сердце». У профессиональных спортсменов частота сердечных сокращений редко бывает больше 55-60-ти ударов в минуту, и это обусловлено именно задержкой проведения импульсов по миокарду. Внутрижелудочковые блокады у спортсменов требуют лишь врачебного наблюдения, и патологией не считаются.
Нарушения внутрижелудочковой проводимости сердца в детском возрасте
У детей блокады носят врожденный характер, и при отсутствии врожденной кардиологической патологии терапии не требуют. Чаще всего нарушения проводимости обусловлены открытым овальным окном (в последние годы встречается очень часто), не оказывающим значимого влияния на работу сердца малыша. Тем не менее, ребёнка с нарушениями проводимости сердца, пусть даже и с частичными необходимо регулярно наблюдать у детского кардиолога с ежегодным выполнением ЭКГ и УЗИ сердца (Эхо-КС).
Давление
Артериальная гипертония (повышенное давление) – настолько распространенный недуг, что многие считают его… нормальным состоянием. Отсюда и статистика: только 9% людей, страдающих высоким давлением, держат его под контролем. А 20% гипертоников и вовсе считают себя здоровыми, поскольку у них болезнь протекает бессимптомно. Но риск получить инфаркт или инсульт от этого не меньше! Низкое давление (гипотония) хоть и менее опасно, чем высокое, но тоже доставляет массу проблем и грозит серьезными осложнениями.

Читайте в этой рубрике о причинах, симптомах, диагностике и лечении нарушений артериального давления, а также о том, как поддерживать его в норме.
Кроме того, вы узнаете:
- как «обмануть» наследственность, если оба родителя страдали гипертонией;
- какие препараты от давления не дают побочных эффектов;
- как помочь себе и близким при гипертоническом кризе;
- отчего повышается давление в молодом возрасте;
- как держать давление под контролем без лекарств, употребляя лечебные травы и определенные продукты.
К какому врачу обращаться для диагностики нарушений проводимости?
Если пациент обнаружил подобные симптомы, ему нужно обратиться к кардиологу, а лучше к аритмологу для дальнейшего обследования и решения вопроса о необходимости лечения.
Врач назначит дополнительные методы исследования:
- Мониторирование ЭКГ по Холтеру для более точной диагностики нарушений проводимости в разное время суток,
- Пробы ЭКГ с нагрузкой – тредмил – тест, велоэргометрия. Ходьба по беговой дорожке или вращение педалей на устойчивом велосипеде с наложенными электродами ЭКГ помогут точнее выявить связь нарушений проводимости с нагрузкой,
- УЗИ сердца (эхокардиография) визуализирует анатомические структуры сердца, выявляет заболевания сердца, а также позволяет оценить функции сократимости миокарда.
Немедленно вызывать скорую помощь нужно, если наблюдаются такие признаки:
- Редкий пульс менее 45 – 50 в минуту или частый пульс более 120 в минуту,
- Потеря сознания, предобморочное состояние,
- Боли в сердце,
- Холодный пот, слабость,
- Выраженная одышка.
К какому врачу обращаться для диагностики нарушений проводимости?
Если пациент обнаружил подобные симптомы, ему нужно обратиться к кардиологу, а лучше к аритмологу для дальнейшего обследования и решения вопроса о необходимости лечения.
Врач назначит дополнительные методы исследования:
- Мониторирование ЭКГ по Холтеру для более точной диагностики нарушений проводимости в разное время суток,
- Пробы ЭКГ с нагрузкой – тредмил – тест, велоэргометрия. Ходьба по беговой дорожке или вращение педалей на устойчивом велосипеде с наложенными электродами ЭКГ помогут точнее выявить связь нарушений проводимости с нагрузкой,
- УЗИ сердца (эхокардиография) визуализирует анатомические структуры сердца, выявляет заболевания сердца, а также позволяет оценить функции сократимости миокарда.
Немедленно вызывать скорую помощь нужно, если наблюдаются такие признаки:
- Редкий пульс менее 45 – 50 в минуту или частый пульс более 120 в минуту,
- Потеря сознания, предобморочное состояние,
- Боли в сердце,
- Холодный пот, слабость,
- Выраженная одышка.
Нужно ли лечить нарушение проводимости сердца?
Отдельного внимания заслуживает полная блокада левой ножки пучка Гиса. Выше уже упоминалось о том, что эта патология никогда не является вариантом нормы, в отличие от правой блокады, и всегда обусловлена органическими заболеваниями сердца (перенесенные миокардиты, инфаркты, гипертрофия миокарда при гипертонии и др). Тактика врача при первом выявлении ПБЛНПГ заключается в полноценном обследовании, а при сочетании с болевым синдромом в грудной клетке – пациента следует вести, как острый инфаркт миокарда.
***
Таким образом, определить, является ли нарушение внутрижелучковой проводимости вариантом нормы или патологией, можно только после интерпретации кардиограммы терапевтом или кардиологом. Но в том случае, если пациент ранее не отмечал никаких хронических заболеваний, а на данный момент его не беспокоят определенные жалобы, нарушение проводимости (кроме полной блокады ЛНПГ, двух- и трехпучковых блокад) можно расценивать, как индивидуальные особенности.
Симптомы местных и локальных нарушений на ЭКГ
Большинство блокад пучка Гиса обнаруживают только на ЭКГ без каких-либо симптомов или на фоне основных проявлений болезни, вызвавшей это отклонение. При неэффективном кровообращении появляется слабость, головокружение, обмороки. Они связаны с низким выбросом крови в артериальную сеть из-за несинхронного сокращения мышечных волокон.
Правый желудочек возбуждается сигналами, приходящими от левых отделов сердца. Это проявляется расширенным S, высокими, широкими R, желудочковый комплекс приобретает конфигурацию qRS, он удлинен до 0,11 секунд.
При полном поражении отсутствует движение сигналов по стволу или двум ветвям сразу. Распространение возбуждения на левый желудочек идет от правого по клеткам Пуркинье. Электрическая ось отклонена влево, QRS широкие и деформированные.
Передняя часть ножки отвечает за сокращение переднебоковой стенки. При блокаде импульсы подходят от задней стенки по направлению от верхушки сердца к основанию. При блокаде задней ветви волны возбуждения идут в обратном направлении. Характеризуется увеличением желудочковых комплексов на электрокардиограмме.
Заподозрить нарушение проведения по ПНПГ и передней части ЛНПГ можно по расширенному QRS, зазубрине S, негативных Т, смещению оси сердца в левую сторону. Если поражена правая ножка и задняя ветка левой, то на ЭКГ есть признаки блокады ПНПГ и отклонение оси вправо. Это сочетание часто встречается при распространенных повреждениях (обширный инфаркт, миокардит).
Если блокированы все три ветви, то волны проходят по менее разрушенной, присоединяется атриовентрикулярная блокада. При полной остановке сигналов предсердия функционируют в нормальном ритме, а желудочки сокращаются с собственной (идиовентрикулярной) периодичностью. На ЭКГ отмечается разная продолжительность интервалов РQ. Нередко полная трехпучковая блокада ведет к мерцанию предсердий или остановке сокращений.
Если результаты стандартной регистрации ЭКГ были недостаточно убедительными, то может быть использован чреспищеводный метод или мониторирование по Холтеру, ритмокардиография. Для обнаружения причины блокад проводимости пациентам назначают УЗИ сердца, МРТ, МСКТ, позитронно-эмиссионную томографию.
Смотрите на видео о нарушении проводимости сердца:
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
Читайте в этой рубрике:
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно лечения антиаритмическими препаратами, а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.
Нормальный ритм сердца
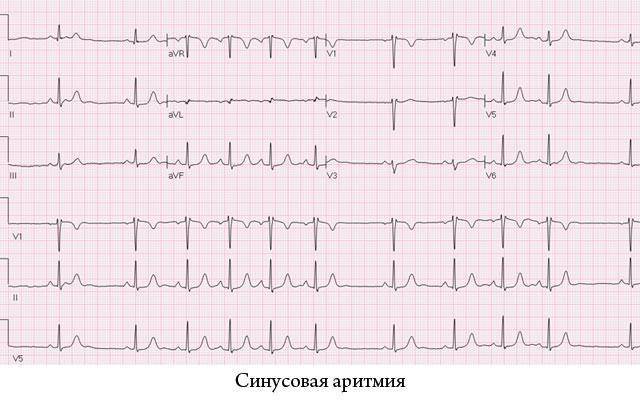
Частота сердечных сокращений, возникающих под влиянием СП-узла, в покое у взрослых составляет 60-100 в минуту. Более низкая частота (синусовая брадикардия) может встречаться у молодых людей, особенно спортсменов, и во время сна. Более частый ритм (синусовая тахикардия) возникает при физической нагрузке, во время болезни или эмоционального напряжения вследствие воздействия симпатической нервной системы и циркулирующих катехоламинов. В норме существуют выраженные колебания частоты сердечного ритма с наименьшей ЧСС рано утром, перед пробуждением. Нормальным также бывает небольшое увеличение ЧСС во время вдоха и снижение во время выдоха (дыхательная аритмия); это связано с изменением тонуса блуждающего нерва, что часто встречается у молодых здоровых людей. С возрастом эти изменения уменьшаются, но не исчезают совсем. Абсолютная правильность синусового ритма бывает патологической и возникает у больных с автономной денервацией (например, при тяжелом сахарном диабете) или при тяжелой сердечной недостаточности.
В основном электрическая активность сердца отображается на электрокардиограмме, хотя сама по себе деполяризация СА-, АВ-узлов и системы Гиса-Пуркинье не вовлекает достаточный объем ткани, чтобы быть отчетливо замеченной. Зубец Р отражает деполяризацию предсердии, комплекс QRS-деполяризацию желудочков, а зубец – реполяризацию желудочков. Интервал PR (от начала зубца Р до начала комплекса QRS) отражает время от начала активации предсердий до начала активации желудочков. Большая часть этого интервала отражает замедление проведения импульса через АВ-узел. Интервал R-R (промежуток между двумя комплексами R) – показатель ритма желудочков. Интервал (от начала комплекса до конца зубца R) отражает длительность реполяризации желудочков. В норме длительность интервала несколько больше у женщин, также он удлиняется при замедлении ритма. Интервал изменяется (QTk) в зависимости от частоты сердечных сокращений.
Симптомы и проявления
Отдельных признаков, которые определенно указывают на нарушение проводимости, не выделено. Нередко протекание болезни бессимптомное.
Некоторые больные переносят признаки легко, поскольку картина размытая. У отдельной группы людей наблюдается значительное ухудшение самочувствия. Проявление симптомов напрямую зависит от месторасположения нарушений.
Патология чаще выявляется по следующей группе симптомов:

- Возникновение одышки при малейших физических нагрузках.
- Головокружение, которое появляется из-за ухудшения кровоснабжения головного мозга.
- Болевой дискомфорт в области груди, он наблюдается на фоне ухудшения работы сердца.
- Отечность конечностей, она нередко сопровождается посинением кожного покрова.
- Сильная слабость, вплоть до обморочного состояния.
- Проявление холодного пота.
- Резкое снижение частоты сердечных сокращений (менее 50 ударов в минуту).
- Чувство недостатка воздуха, удушье.
Синоатриальная блокада обычно проявляет себя болью в грудной клетке, недостатком воздуха, редким пульсом. Нарушения внутрипредсердной проводимости часто протекают бессимптомно либо проявляются отечностью и одышкой. АВ-замедление выявляется сильной брадикардией, нередки обмороки.
Нарушения пучков Гиса сопровождается общим недомоганием, снижением частоты сокращений сердечной мышцы.
Причины развития патологии
Все возможные причины сбоя можно разделить на две большие группы: кардиальные – вызванные патологией сердца и некардиальные – спровоцированные иными нарушениями.
Кардиальные факторы:
- пороки сердца;
- инфаркт миокарда;
- миокардит;
- ишемическая болезнь сердца;
- кардиомиопатии;
- атеросклероз коронарных сосудов;
- последствия перенесенных хирургических вмешательств (например, из-за протезирования клапанов, радиочастотной катетерной аблации).
Некардиальные факторы:
- вегетососудистая дистония;
- эндокринные проблемы: гипотиреоз, сахарное мочеизнурение;
- нарушения дыхательной системы с гипоксией тканей – бронхоспазмы, хронические воспаления;
- нерациональный прием медикаментов;
- артериальная гипертензия;
- алкогольное отравление;
- прием наркотиков;
- беременность.
Сбой прохождения сигнала не всегда указывает на патологию. Например, частичное нарушение проводимости по правой ножке пучка Гиса считают вариантом нормы, характерным для отдельных молодых людей.
Нарушение проводящей функции миокарда может быть постоянным и транзиторным. Временные «неполадки» выявляются на фоне физических нагрузок (например, на тренировках и соревнованиях). Если после отдыха ситуация нормализуется, нет повода для беспокойства. Но если проблема сохраняется, и на ЭКГ видны изменения, нужно пройти обследование у специалиста.
Клинический случай
Пациентка М., 65 лет, поступила в терапевтическое отделение. На момент осмотра жалуется на одышку при физической нагрузке, частые приступы головокружения, общую слабость. Неоднократно были потери сознания.
При опросе удалось выяснить, что подобные симптомы беспокоят ее больше года. На протяжении 14 месяцев отмечается выраженная слабость, головные боли, головокружение. В течение полугода бывали потери сознания – примерно один раз в неделю. В последний месяц обмороки случаются практически ежедневно. Пациентка теряет сознание на одну минуту, затем отмечается общая слабость.
При дообследовании были обнаружены изменения на ЭКГ. Проведено УЗИ, допплерография, выявлена левожелудочковая недостаточность, клапанный стеноз. Диагноз: Ишемическая болезнь сердца; нарушение ритма по типу двухпучковой блокады и приступы МАС; сердечная недостаточность I ст.
Пациентке установили электрокардиостимулятор, состояние улучшилось, и она была выписана.
По характеру нарушений различают:
- Неполная блокада. Импульсопроведение замедленное, но оно сохранено. Возбуждение миокарда происходит за счет неповрежденных ветвей. Такое состояние бывает у здоровых, но может и указывать на патологию. Изменения обычно обнаруживаются случайно на ЭКГ. Жалоб у больных нет, иногда присутствует общая слабость, повышенная утомляемость.
- Полная блокада. Импульсы не достигают нижних отделов желудочков. Высока вероятность остановки сердца на фоне брадикардии. Такое состояние сопровождается явной клинической симптоматикой.
По типу нарушений выделяют:
- Очаговые изменения – наблюдаются в отдельных участках миокарда ближе к волокнам Пуркинье, импульс частично проходит по желудочкам.
- Арборизационные изменения – передача сигнала сохранена на всех участках проводящей системы, кроме ее концевых отделов.
Симптомы: что чаще всего беспокоит человека
Сбой внутрижелудочковой проводимости не имеет специфических симптомов. Нередко это состояние остается нераспознанным долгое время. Пациент ни на что не жалуется, и проблема выявляется случайно – при диспансеризации, прохождении медосмотра перед началом работы или учебы, службы в армии, перед операцией и т. п.
Возможные признаки патологии:
- ощущение «замирания» в груди;
- перебои в работе сердца – появление внеочередных сокращений;
- замедление пульса;
- одышка;
- ощущение нехватки воздуха;
- головокружение;
- беспокойство, тревожность.
При прогрессировании процесса развивается синдром Морганьи-Адамса-Стокса (МАС). В начале приступа больной бледнеет и теряет сознание. После улучшения состояния сохраняется покраснение кожи. Такие эпизоды длятся 1–2 минуты и вызваны недостаточным кровоснабжением головного мозга на фоне резкого снижения сердечного выброса. Неврологических осложнений обычно не наблюдается.
Внесердечные причины
Прочие факторы также играют роль, хотя и не связаны с сердцем напрямую. Они корректируются проще, присутствует возможность полного искоренения нарушения проводимости:
Проведенная кардиоверсия. Назначается пациентам с пароксизмальными тахикардиями, и прочими аритмиями. Процедура заключается в наложении электродов и пропускании заряда через сердце.
Побочным эффектом выступает замедление проводимости уже по причине дисфункции синусового узла. Коррекция медикаментозными способами.
Это обратимое состояние. Острый период требует реанимации, но возникает такое явление относительно редко.
- Сдавливание шеи на уровне каротидного синуса. В результате ношения одежды с тугим воротником, галстука, украшений. Процесс также обратим, но возможны угрожающие острые варианты состояния. Ночная остановка дыхания или апноэ. Развивается у пациентов с ЛОР проблемами, тучных людей, при сильном храпе. Сердечные патологии у такой категории лиц — доказанный факт. Нужно как можно скорее скорректировать состояние.
- Инсульт, поражающий субарахноидальное пространство. Нарушение кардиальной деятельности — чисто рефлекторный акт, связанный с дисфункцией парасимпатической области вегетативной нервной системы. Требует срочной медицинской помощи. Обязательное условие развития отклонений — кровотечение. Тот же эффект наблюдается при черепно-мозговых травмах с образованием гематомы.
- Длительное или неправильное применение некоторых лекарственных средств. Особенно опасны сердечные гликозиды, антагонисты кальция, бета-блокаторы, нейролептики, анксиолитики (транквилизаторы), нормотимики, психотропные препараты вообще, опиоидные, наркотические анальгетики, кортикостероиды в неадекватно большой дозировке и прочие. Требуется коррекция схемы терапии или замена препаратов.
- Чрезмерное количество калия в организме. Сказывается избыточное потребление. С пищей набрать такую концентрацию сложно, скорее всего, пациент принимает препараты вроде Аспаркама.
- Избыток кальция в кровеносном русле. Результат вымывания минеральной соли из костей. Наблюдается при раковых заболеваниях, длительной иммобилизации. Остеопорозе. Пищевой фактор роли не играет.
- Интоксикация солями тяжелых металлов, продуктами распада опухоли (при раке, особенно запущенном).
- Рост внутричерепоного давления (гипертензия, обусловленная нарушением оттока ликвора).
Факторы учитываются в системе. Диагностика ставит точку в вопросе. Крайне редко причина не обнаруживается. Тогда говорят об идиопатической форме. В будущем возможен пересмотр.
Проявления
Нередко симптомы этой болезни отсутствуют у человека полностью до появления серьезных сбоев в работе органа. Обычно нарушение проводимости внутри желудочков сердца выявляются в результате диагностики, и пациент узнает о заболевании впервые. При возникновении любого недомогания такого типа нужно немедленно обращаться к доктору, чтобы обнаружить патологию на ранней стадии.
Признаки:
- слабость, упадок сил и быстрая утомляемость появляется время от времени;
- слабый пульс;
- одышка, которая сопровождает больного все время;
- ощущение остановки сердцебиения;
- головокружение;
- резкая смена эмоционального фона;
- возникающие резко состояния беспокойства или тревожности;
- нарушения памяти, вплоть до провалов;
- человек может внезапно упасть при ходьбе, на ровном месте;
- обморок;
- боль в области сердца.
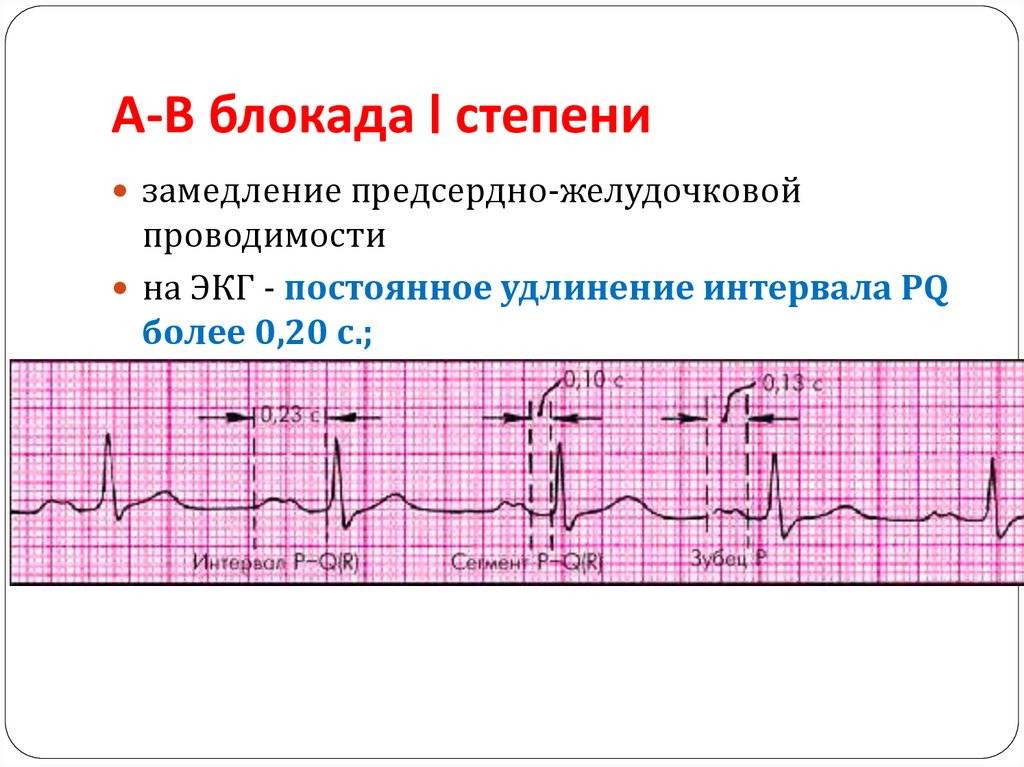
Нарушение проводимости по атриовентрикулярному узлу
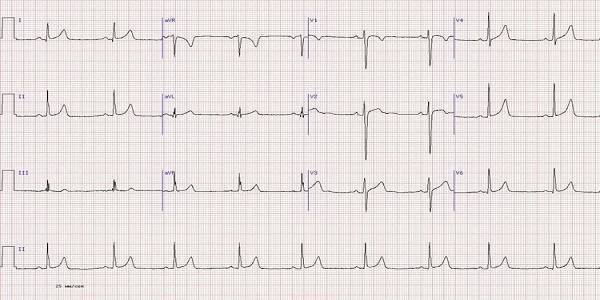
АВ-блокада 1 и 2 степени означает, что проведение возбуждения к желудочкам от предсердий осуществляется с задержкой, но импульсы все же достигают желудочков. Полная блокада 3 степени свидетельствует о том, что ни один импульс к желудочкам не проходит, и они сокращаются отдельно от предсердий. Это опасное состояние, так как 17% всех случаев внезапной сердечной смерти обусловлены блокадой 3 степени.
Причины:
- Как правило, атриовентрикулярная блокада развивается при пороках, ишемической болезни сердца, в остром периоде инфаркта миокарда, при миокардите (воспалительном поражении миокарда), кардиосклерозе (замещение нормальной сердечной мышцы рубцовой тканью вследствие инфаркта миокарда, миокардита),
- Причиной такой блокады может служить токсическое действие на сердце некоторых гормонов при их избытке – тиреоидит, гипертиреоз, феохромоцитома (опухоль надпочечников),
- При отсутствии терапии причинного заболевания наблюдается прогрессирование блокады.
Симптомы:
- Блокада 1 и 2 степени может не выражаться симптомами, если имеется незначительное урежение пульса (50 – 55 в минуту),
- При блокаде 3 степени, а также, если наблюдается значительная брадикардия (менее 40 в минуту) развиваются приступы Морганьи – Эдемса – Стокса (приступы МЭС) – внезапная слабость, холодный пот, предобморочное состояние и потеря сознания на несколько секунд. Возможны судороги вследствие обеднения кровотока в сосудах головного мозга. Приступ требует оказания неотложной помощи, так как может вызвать полную остановку сердца и летальный исход.
На ЭКГ изображено выпадение желудочковых комплексов при нормальной частоте сокращений предсердий (количество зубцов Р больше, чем комплексов QRS)