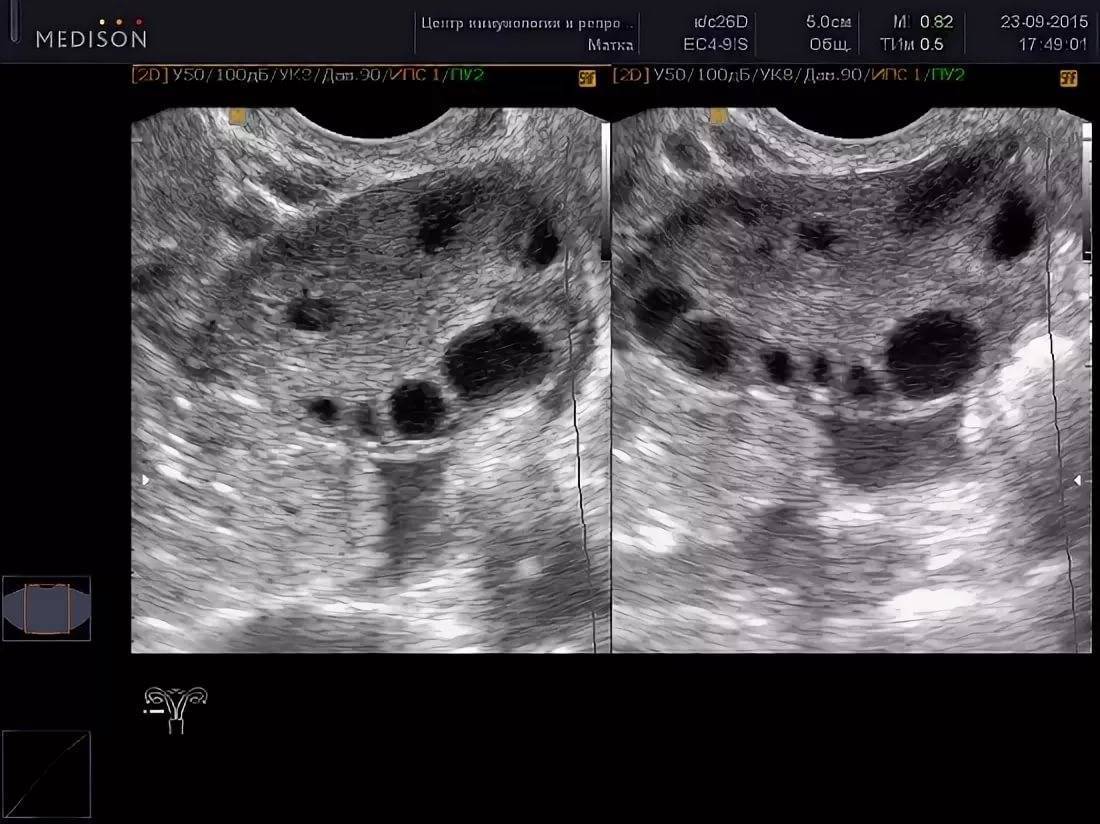
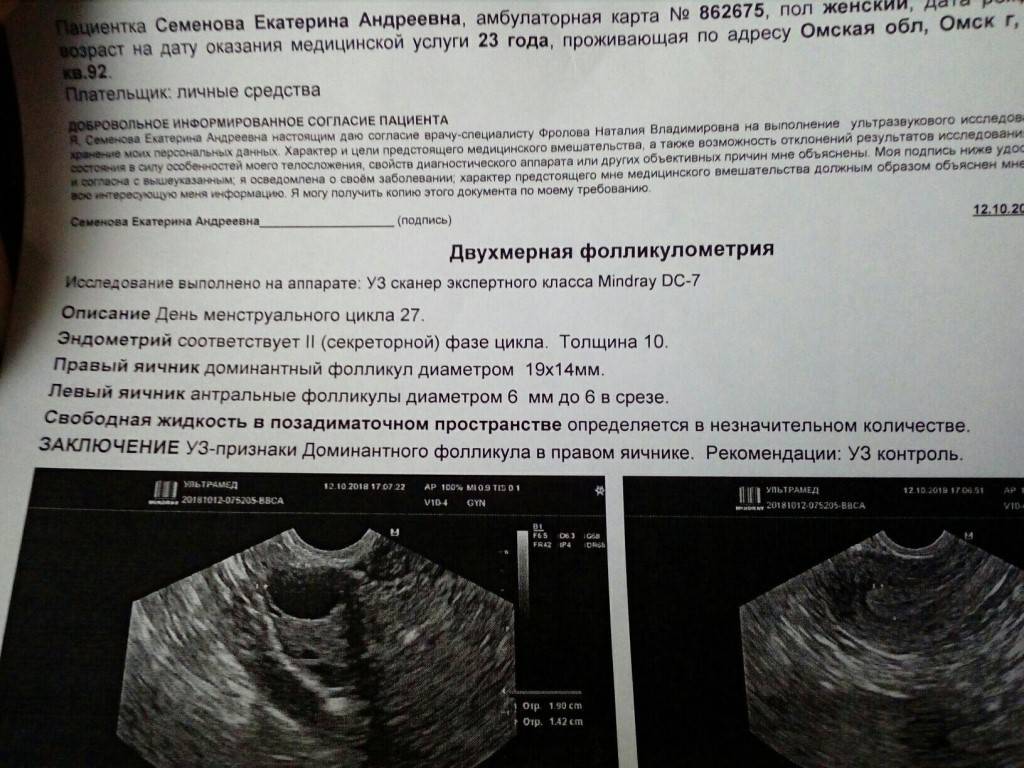
Расшифровка результатов
Сразу после проведения УЗИ врач приступает к расшифровке его результатов. В норме фолликул должен выглядеть как везикулярное эхонегативное образование. Как правило, первое УЗИ показывает наличие у пациентки нескольких маленьких фолликулов. Нормальный рост фолликула составляет 2-3 миллиметра в день. Перед входом в яйцеклетку размер фолликула должен равняться 1,8-2,3 см. Когда исчезает везикулярная структура фолликула, появляется кистозное образование и свободная жидкость в пространстве за маткой, диагностируется факт овуляции. В этом случае можно сделать вывод о том, что репродуктивная система женщины готова к зачатию. Когда овуляция отсутствует, врачу предстоит разобраться в возможных причинах данного отклонения:
- Заращение фолликула (атрезия) – внезапное прекращение роста доминантного фолликула после достижения размера 1,8 см с дальнейшим уменьшением достигнуто размера.
- Персистенция – нормальное развитие фолликула, но при этом отсутствие факта его разрыва и выхода из него яйцеклетки. В такой ситуации чаще всего диагностируют гормональный сбой, то есть отсутствие факта выброса гормона прогестерона.
- Киста фолликула. Данное состояние является следствием персистенции. Рост фолликула не останавливается, в нём происходит скопление жидкости. Киста фолликула диагностируется, когда его размер выходит за рамки 2,5 см.
- Лютеинизация – преждевременное формирование жёлтого тела в яичнике.
УЗИ может показать и полное отсутствие факта формирования фолликула. Такое состояние называют ановуляция, при которой наступление беременности невозможно.
Как выглядит фолликулярная киста на УЗИ?
Фолликулярная киста на УЗИ выглядит как небольшая опухоль с жидким компонентом, которая образуется в тканях яичника, но не имеет собственной гистологической капсулы. Важный вопрос: «Как отличить фолликул от кисты на УЗИ?» Здесь всё зависит от индивидуальных особенностей организма пациентки. Необходимо оценить структуру фолликула, его размер. При размере фолликула 27-28 мм и более может диагностироваться киста, но при этом динамическое наблюдение – фолликулометрию – нужно продолжать. Отличить фолликул от кисты на УЗИ, как показывает практика, бывает довольно сложно. Необходимо обращаться к опытным диагностам, работающим с современным, многофункциональным УЗ-оборудованием.
ДИАГНОСТИКА И ЛЕЧЕНИЕ.
При ановуляции без клинических признаков ПКЯ убедиться в реальном отсутствии этого синдрома помогают в основном гормональные исследования. Вопреки прежним представлениям, типичная картина при УЗИ недостаточна для установления диагноза (у пациенток с СПКЯ визуализируются мелкие кисты в яичниках или фолликулы на разных стадиях развития).
До сих пор нет единого мнения о тактике ведения пациенток с данной патологией. К лечению следует подходить индивидуально, учитывая результаты определения уровней тестостерона, андростендиона, ДГЭАС, эстрадиола, ЛГ, ФСГ и пролактина в первую половину цикла. При подозрении на надпочечниковую патологию определяют также содержание кортизола и 17-ОН-прогестерона.
При СПКЯ обычно имеет место повышенный уровень андрогенов и эстрогенов, а также инверсия отношения ЛГ/ФСГ. Лечение должно быть направлено на “разрыв” сложившегося порочного круга с тем, чтобы обеспечить возможность овуляции.
Читайте более подробно об алгоритме обследования при бесплодии.
Как определить резерв яичников
Женщины, планирующие ребенка, могут оценить вероятность зачатия, сделав несколько тестов:
- Анализ ФСГ;
- Анализ АМН;
- УЗИ яичников;
- Анализы на гормоны: эстрадиол, прогестерон, ингибин В.
Анализ ФСГ (фолликулярный стимулирующий гормон)
Тест, определяющий уровни фолликулостимулирующего гормона (также называемого фолликулостимулирующим гормоном), вырабатываемого гипофизом. Именно благодаря ФСГ созревают фолликулы.
 ФСГ тест
ФСГ тест
Этот гормон обнаружен не только в организме женщин, но и у мужчин, поэтому анализ ФСГ для диагностики бесплодия проводится у обоих полов. Тест ФСГ у женщин включает взятие крови на 3-й день цикла.
Результаты уровня ФСГ интерпретируют так:
- менее 3 мМЕ / мл — гипофизарная недостаточность;
- 3-9 мМЕ / мл — удовлетворительный резерв яичников;
- 9-12 мМЕ / мл — низкий запас яичников;
- 12-18 мМЕ / мл — запас значительно снижен — яичники практически истощены;
- выше 18 мМЕ / мл — истощенный запас яичников.
У женщин, в дополнение к диагностике бесплодия, ФСГ может также помочь диагностировать заболевания яичников, такие как синдром поликистозных яичников или другие гормональные нарушения, а также определить, вступила ли женщина в менопаузу.
Анализ АМН (концентрация антимюллеровских гормонов в сыворотке)
AMH — анализ концентрации антимюллеровских гормонов в сыворотке крови. Этот гормон вырабатывается фолликулами, окружающими яйцеклетку, и чем меньше яйцеклеток, тем ниже его концентрация. Тест проводится на любой стадии цикла.
Интерпретация результатов уровня AMH:
- выше 3,0 нг / мл — высокий уровень гормонов, что может свидетельствовать о синдроме поликистозных яичников;
- выше 1,0 нг / мл — нормальный уровень;
- менее 1,0 нг / мл — низкий уровень, который может указывать на низкий резерв яичников, включая менопаузу.
УЗИ яичников с подсчетом антральных фолликулов
Ультразвуковое исследование, определяющее количество антральных фолликулов, которые готовых расти под воздействием природных гонадотропинов, вырабатываемых гипофизом, или гормонов, вводимых во время лечения. Если таких пузырьков меньше 4, есть небольшая вероятность, что вы забеременеете.
 УЗИ яичников
УЗИ яичников
Анализы на гормоны: эстрадиол, прогестерон, ингибин В
- Эстрадиол. Если тест на концентрацию эстрадиола на 3-й день цикла показывает концентрацию E2 <75 пг / мл, это означает низкий запас яичников или наличие кист.
- Прогестерон. Если тест на концентрацию прогестерона во второй фазе цикла составляет ≤3 нг / мл, это означает отсутствие овуляции.
- Ингибин B. Это гормон, вырабатываемый зернистыми клетками, расположенными в фолликуле. Результат ниже 45 пг / м (нг / л) на 3-й день менструального цикла указывает на низкий резерв яичников или менопаузу. У женщин в постменопаузе результат будет уже <10 пг / мл (нг / л).
 Анализы на гормоны
Анализы на гормоны
Оценка результатов фолликулометрии
Фолликулометрия позволяет проследить развитие фолликулов, желтого тела и изменение эндометрия, а также подтвердить овуляцию.
Признаки овуляции:
- Выявление доминантного фолликула;
- Его исчезновение и формирование желтого тела;
- Появление свободной жидкости в брюшной полости за маткой.
Но, к сожалению, не все процессы могут протекать нормально, в таких случаях процедура выявляет:
- Регрессию фолликула: Во время подобного состояния доминантный фолликул подвергается обратному развитию. УЗ признаки патологии: уменьшение размеров доминантного фолликула, отсутствие желтого тела и свободной жидкости;
- Персистенцию фолликула: Это состояние означает полноценное формирование доминантного фолликула. Но овуляция не наступает. УЗ признаки: определение доминантного фолликула на протяжении всего цикла, отсутствие жидкости и желтого тела;
- Наличие фолликулярной кисты: Если не возникает овуляции, фолликул может трансформироваться в фолликулярную кисту. УЗ признаки: увеличение размеров доминантного фолликула, нет жидкости и желтого тела, сохранение кисты на протяжении нескольких менструальных циклов;
- Формирование ранней лютеиновой фазы: Овуляция не происходит, но формируется желтое тело и начинается синтез прогестерона, который вызывает сморщивание фолликула. УЗ признаки: уменьшение размеров доминантного фолликула, нет свободной жидкости;
- Другие нарушения. Чаще всего вышеперечисленные состояния свидетельствуют о гормональных расстройствах, хотя на основании одной фолликулометрии нельзя ставить точный диагноз, ведь в норме у здоровой женщины бывает несколько ановуляторных циклов в течение года, поэтому процедуру повторяют.
Для записи на фолликулометрию в «Центр ЭКО» в Волгограде позвоните нам по номеру +7 (8442) 59-15-68, мы на связи круглосуточно
АМЕНОРЕЯ МОЖЕТ БЫТЬ ПЕРВИЧНОЙ И ВТОРИЧНОЙ.
Первичная аменорея – отсутствие менструаций к 16-летнему возрасту (в 35-40% случаев ее причиной служит первичная яичниковая недостаточность или дисгенезия мочеполовых органов). Женщины с первичной аменореей редко обращаются к гинекологу по поводу бесплодия, т.к. в большинстве случаев это нарушение имеет генетические причины и диагностируется еще в детском возрасте.
Примером могут быть такие заболевания как: Синдром Тернера с классическим кариотипом ХО; дисгенезия мюллеровых протоков (недоразвитие маточных труб, матки и/или влагалища) – Синдром Рокитанского-Кюстера-Хаузера (с аплазией влагалища, рудиментарной маткой и нормальными маточными трубами), функция яичников не страдает, поэтому уровни гонадотропинов и половых стероидов остаются нормальными.
Вторичная аменорея – это не менее чем четырехмесячное отсутствие менструаций у женщин, в анамнезе которых был хотя бы один менструальный цикл. Встречается гораздо чаще. Основной причиной вторичной аменореи может быть – беременность. Это следует иметь ввиду, при обследовании любой женщины с аменореей. Изредка вторичная аменорея развивается из-за внутриматочных спаек – синдром Ашермана, приводящих к облитерации полости матки, как следствие инфицированного аборта или неспецифического/туберкулезного эндометриоза (с-м можно заподозрить при нормальных уровнях эстрадиола и прогестерона в лютеиновой фазе или при сохранении аменореи после гормональной стимуляции). В остальных случаях причиной вторичной аменореи служит нарушение функции гипоталамуса и гипофиза или яичниковая недостаточность.
Фолликулометрия: цели и задачи
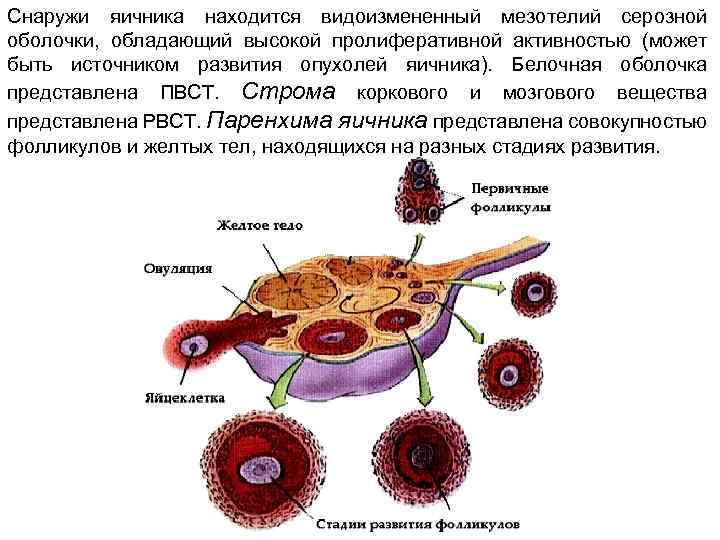
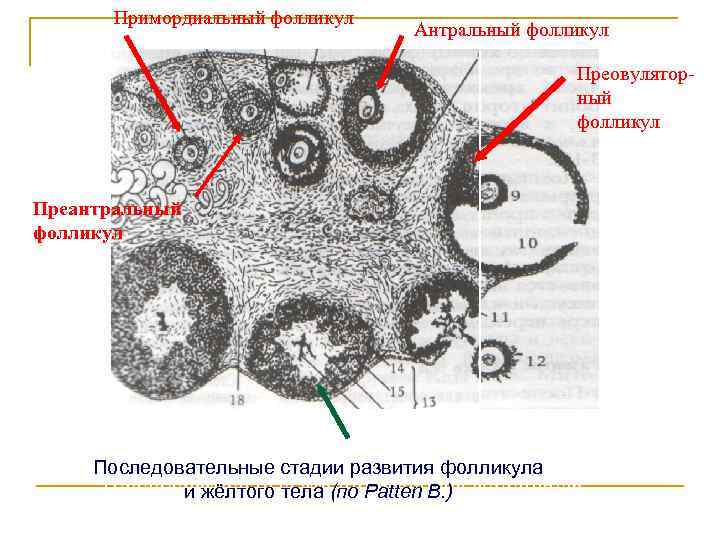
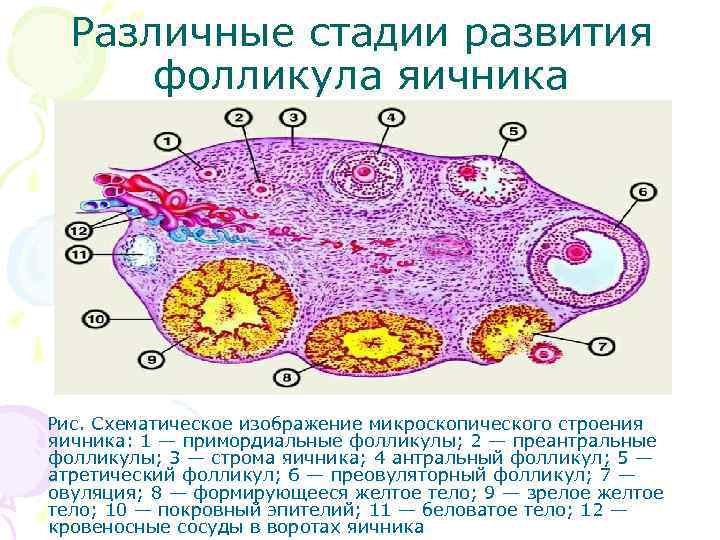
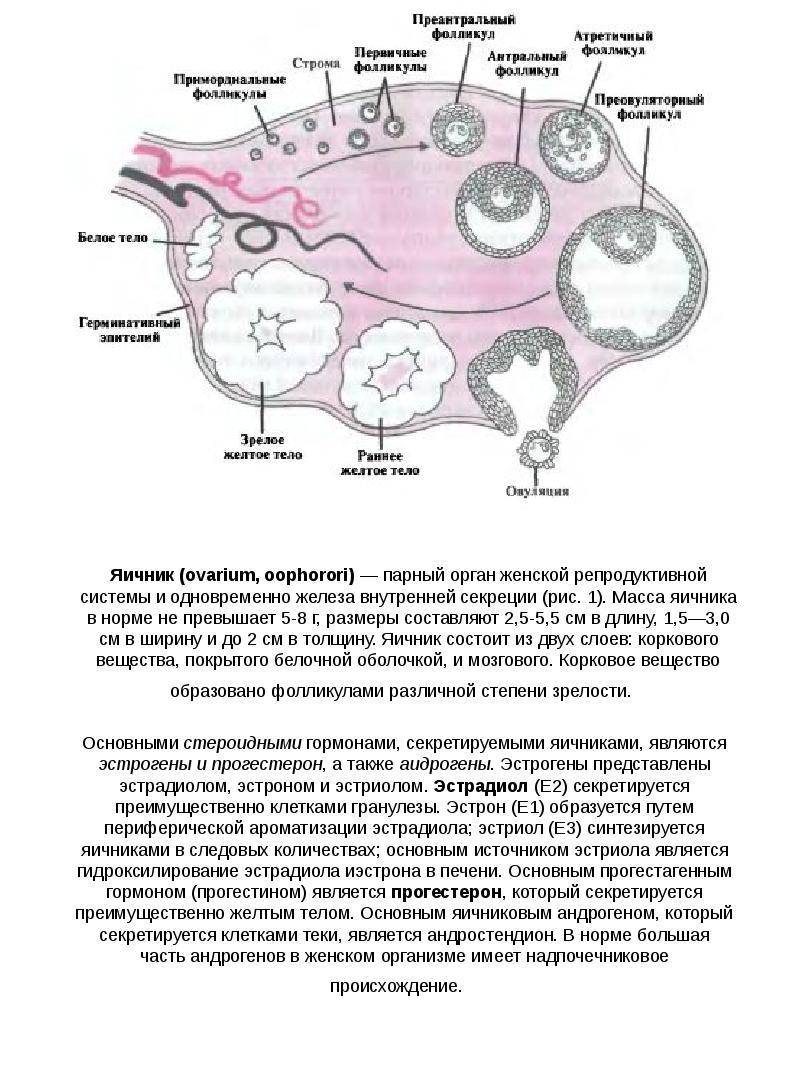
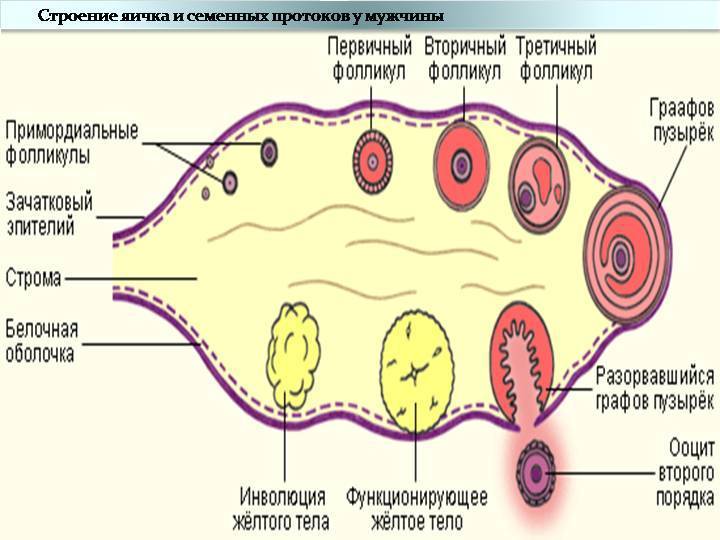
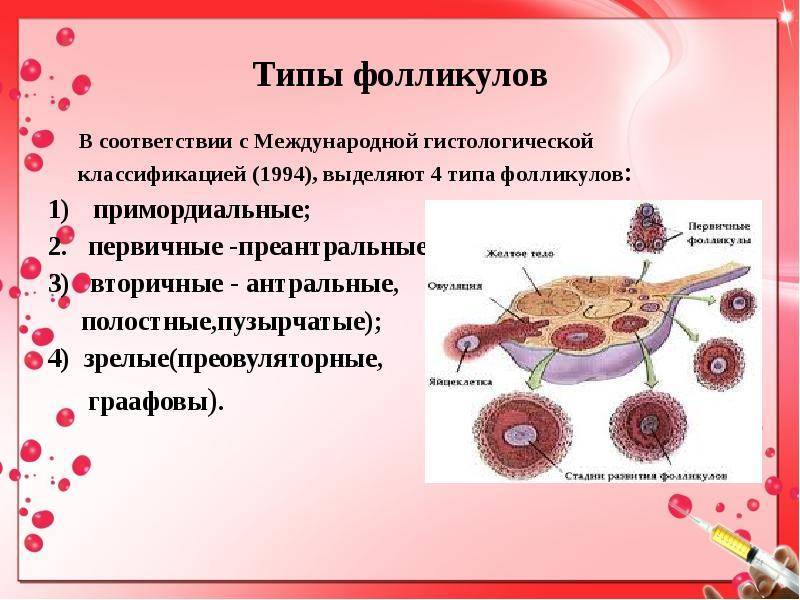
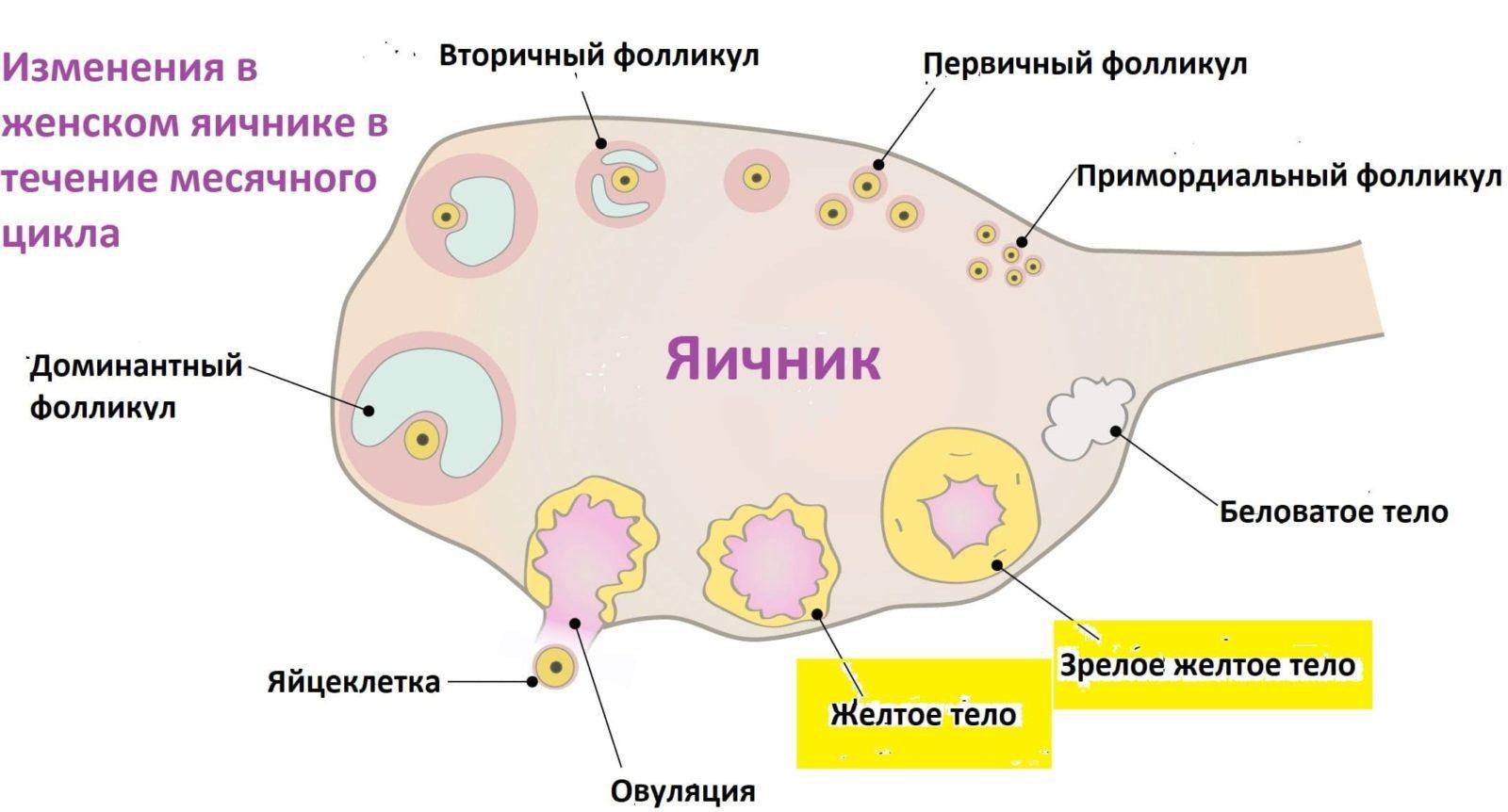
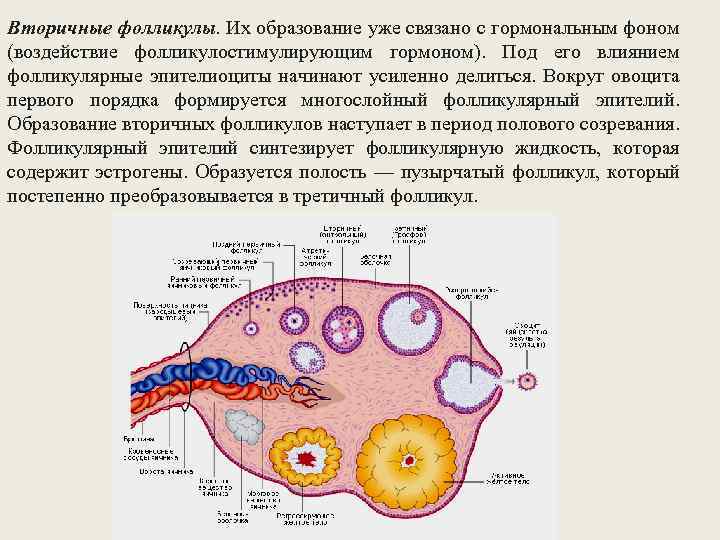
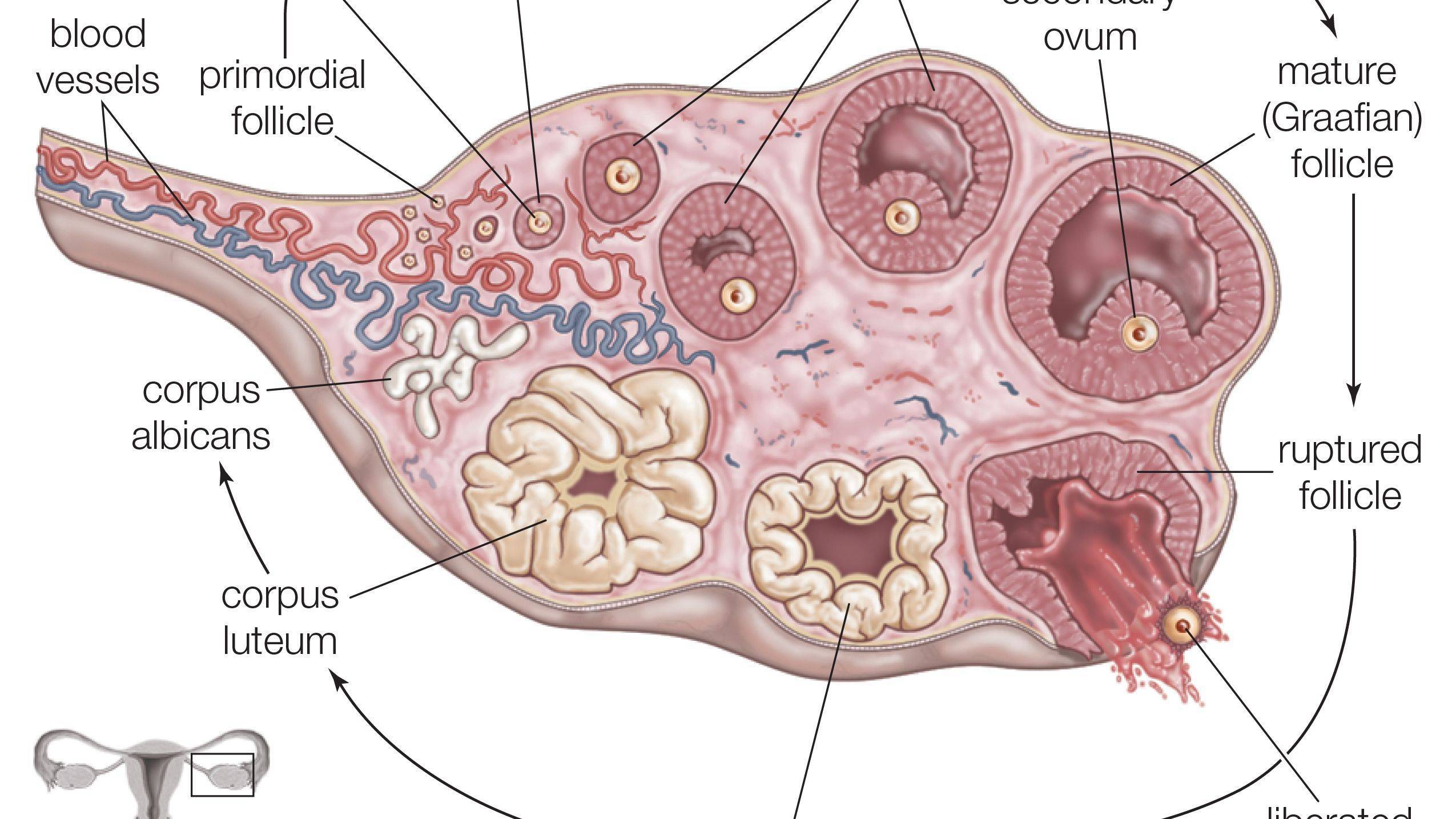
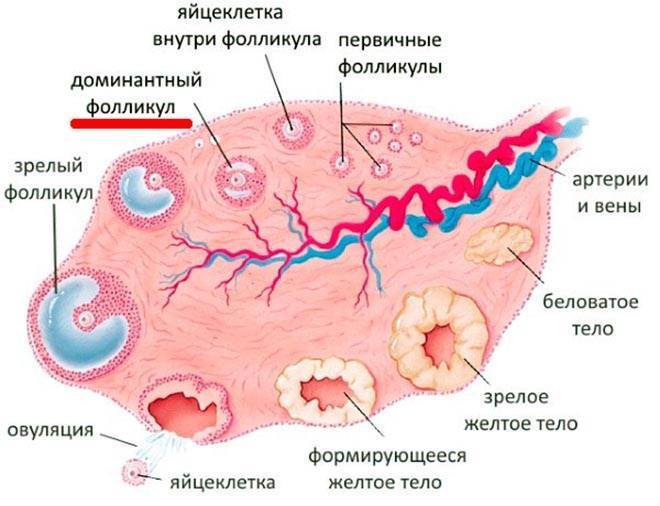
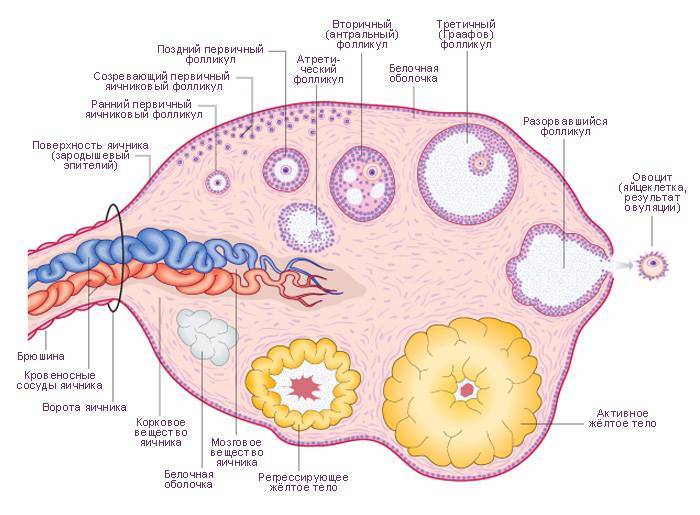
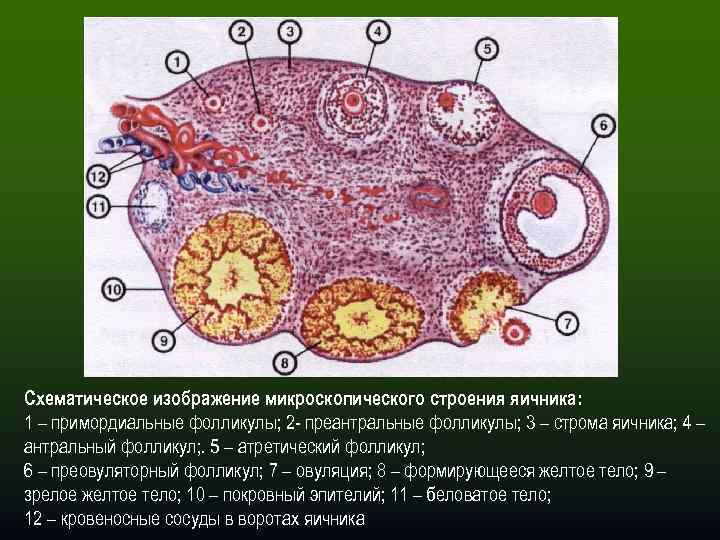
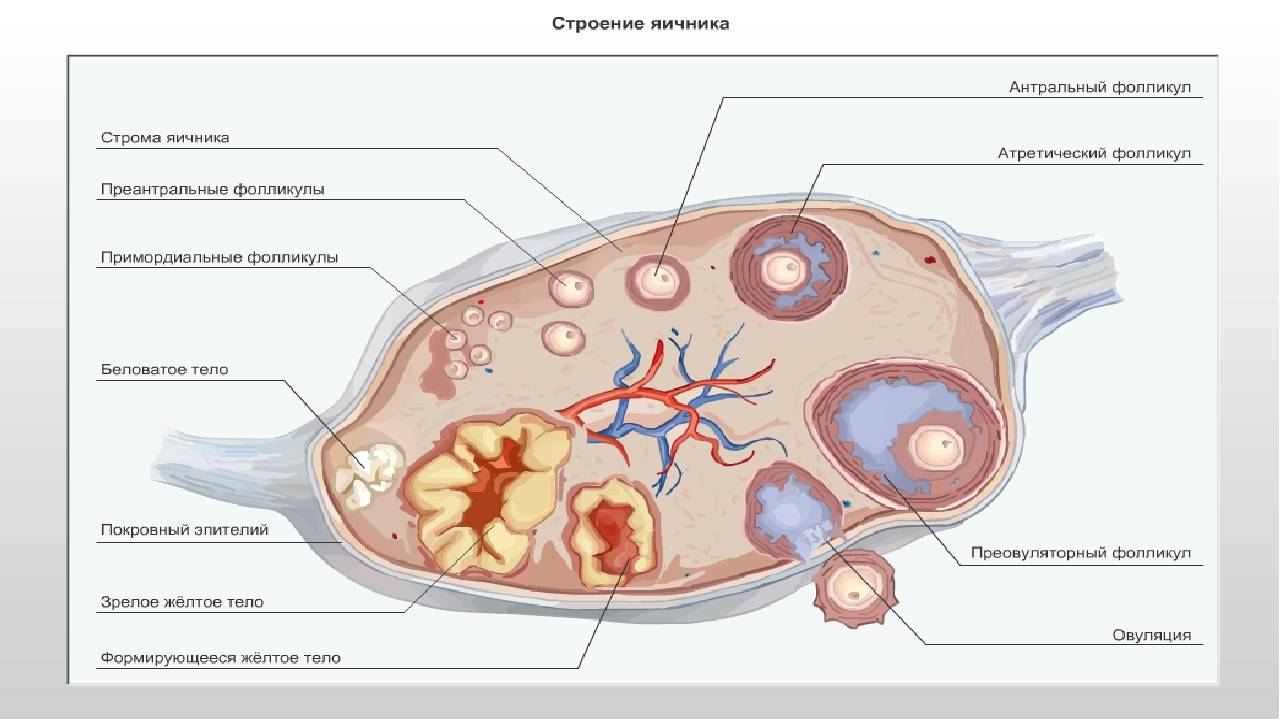
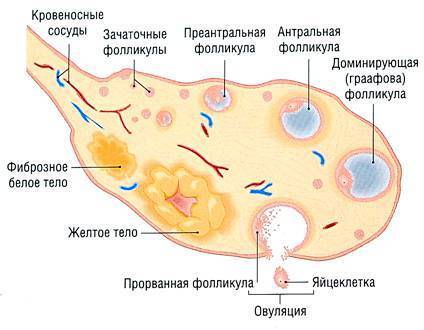
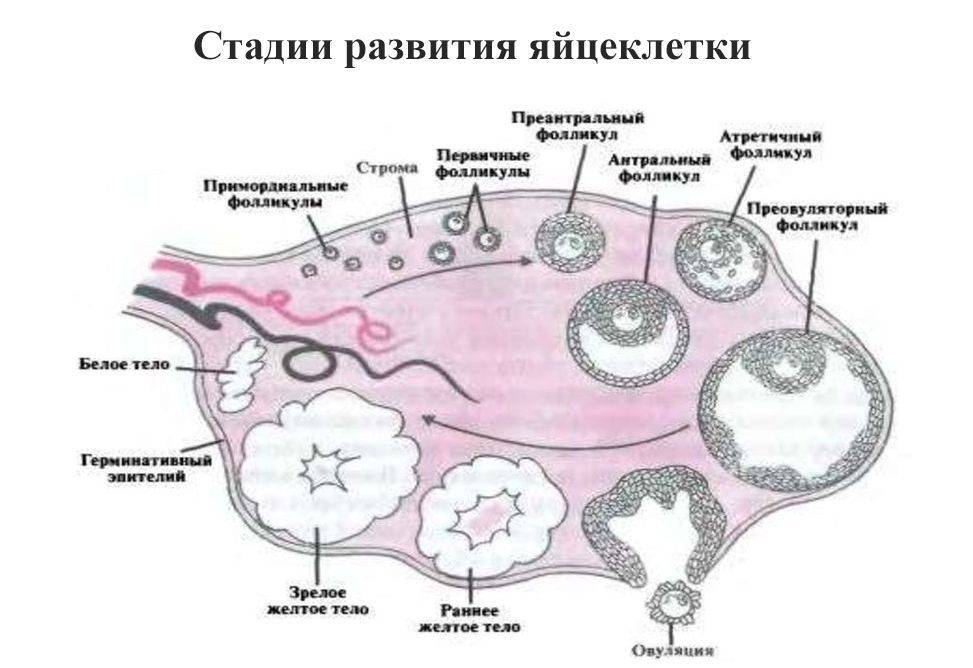
Женская репродуктивная система довольна сложна, в ее основе лежит фолликулярный аппарат, который представляет собой незрелые фолликулы. Еще во внутриутробном периоде в организме девочки закладывается несколько миллионов фолликулов, но к половому созреванию их остается примерно 500 000. В процессе каждого менструального цикла к овуляции готовятся сразу несколько фолликулов, но под влиянием гормонального фона один становится доминантным (не исключается появление нескольких доминантных фолликулов).
Именно в нем созревает яйцеклетка, которая выходит в брюшную полость из яичника, улавливается ворсинками маточных труб и продвигается в полость матки, где встречается со сперматозоидами. Процесс выхода созревшей яйцеклетки из фолликула и яичника называется овуляция. В области лопнувшего доминантного фолликула формируется желтое тело (лютеиновое) – временная эндокринная железа, функционирующая до наступления месячных или до 12-16 недели беременности (до появления плаценты).
Некоторые циклы могут протекать без созревания яйцеклетки, они называются «ановуляторными», с возрастом их частота увеличивается. Они могут быть связаны с приемом лекарственных препаратов, гормональными нарушениями, болезнями половых органов, врожденными аномалиями, с воздействием различных неблагоприятных факторов. Во время такого цикла беременность невозможна, поэтому необходимо выявить причину отсутствия овуляции и устранить ее для восстановления способности к зачатию ребенка.
Для этого назначают разные диагностические процедуры, одной из которых является фолликулометрия. Именно она позволяет оценить функциональность яичников и созревание фолликулов, подтвердить наличие доминантного фолликула, выявить овуляцию, желтое тело, а также определить толщину эндометрия, полноценность менструального цикла, причины его нерегулярности, некоторые заболевания репродуктивных органов (кисты, миому и т.п.). Фолликулометрия обязательно назначается для контроля работы яичников после их стимуляции для выполнения вспомогательных методов оплодотворения (ЭКО, ИКСИ и других).
Основным недостатком процедуры является необходимость постоянного контроля изменений в половой системе. Стоит отметить, что процедура не может выявить воспалительные изменения в половых органах и брюшной полости, спаечные процессы, с ее помощью невозможно дать оценку проходимости маточных труб. Поэтому, помимо фолликулометрии, врачи назначают дополнительные процедуры.
Результаты мониторинга
В первую декаду стандартного менструального цикла на мониторе УЗИ можно увидеть доминантный фолликул, диаметр которого 12-15 мм. Он выделяется на фоне остальных, поскольку значительно больше их в размерах. Исследуют и эндометрий. Его толщина в процессе овуляции может достигать 10-12 мм. Признаки завершенного процесса овуляции:
- присутствие зрелого фолликула перед новой овуляцией;
- постепенное уменьшение или исчезновение доминантного фолликула, с разрушением его стенок;
- вместо зрелого фолликула образуется желтое тело;
- после плановой овуляции в дугласовом пространстве брюшной полости образуется свободная жидкость.
Мультифолликулярность и поликистоз
Поликистоз может стать следствием мультифолликулярности, но никак не ее синонимом, а, во-вторых, никакого отношения к кистам он не имеет. По данным многих исследований, примерно каждое третье-четвертое УЗИ выясняет у обследуемых женщин мультифолликулярные яичники – отсюда понятно, что данное состояние не является редким и каким-то очень особенным. В то время как диагноз «поликистоз яичников» имеют около 3-4% женщин.
Различие между этими двумя диагнозами состоит в следующем:
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-ОН прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.
Причины мультифолликулярных яичников
Причин такого состояния может быть несколько. Среди основных:
- мультифолликулярность заложена на генетическом уровне;
- эндокринные заболевания, в частности, нарушение работы щитовидной железы;
- резкое изменение веса (женщина похудела или наоборот страдает ожирением);
- повышение уровня пролактина (чаще всего это происходит в период кормления грудью);
- прием гормонльных контрацептивов;
- половое созревание (данное состояние часто сопутствует подростковому возрасту);
- стрессы;
- нередко подобного рода изменения яичников происходят у совершенно здоровых женщин в первую неделю менструального цикла.
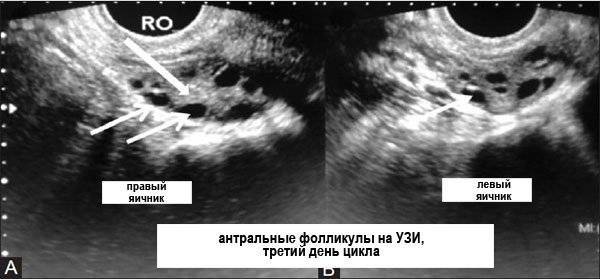
Как происходит подсчет антральных фолликулов?
Определение количества антральных фолликулов осуществляется на 2-3 день цикла в ходе трансвагинального ультразвукового исследования. Такой способ УЗИ в данной ситуации является наиболее достоверным. При подсчете учитываются только те клетки, которые хорошо видны на мониторе аппарата. Данная процедура выполняется в любом медицинском учреждении, специализирующемся на восстановлении репродуктивного здоровья женщины.
Помимо ультразвукового исследования рекомендуется:
- сдать кровь на анализ для определения концентрации половых гормонов;
- установить размеры яичников с целью исключения патологических процессов;
- исключить новообразования в матке и яичниках, патологическое разрастание эндометрия.
Что происходит в организме женщины?
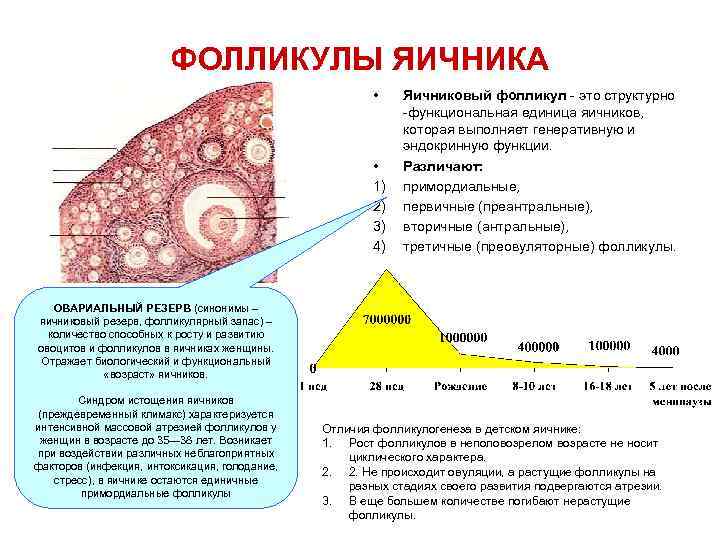
Фолликулярный аппарат состоит из сотен несозревших фолликулов. Они формируются, когда женщина еще пребывает в утробе матери. В это время их количество исчисляется тысячами, но к моменту появления ребенка на свет их остается не более 500 штук.
К овуляции изначально готовится сразу несколько фолликулов. В дальнейшем меняющийся гормональный фон выдвигает на роль создателя яйцеклетки один доминантный фолликул (в редких случаях – несколько). Из яичника он попадает в брюшную полость, захватывается ворсинками маточных труб, проталкивается ими дальше в полость навстречу сперматозоиду. Выход из яичника зрелой яйцеклетки называется овуляцией. Фолликул лопается и преобразуется в желтое тело, которое находится в организме до начала менструации либо, в случае беременности, до развития плаценты.
Если в результате исследования врач диагностировал обедненность фолликулярного аппарата, то это значит, что количество зреющих в яичниках фолликулов слишком мало для наступления беременности. Следует установить причину возникшей патологии и устранить ее, либо женщине придется пройти курс лечения.
Негативно влияют на жизнедеятельность фолликулов:
- Сбои в работе эндокринной и половой систем.
- Патологии врожденного характера.
- Прием лекарственных препаратов.
Формула овуляции
Знать, когда происходит овуляция, важно для решения двух вопросов: если женщина хочет забеременеть или если женщина выбирает календарный метод предохранения от беременности. Фертильный период — период, когда может произойти оплодотворение — длится примерно шесть дней: пять дней до овуляции и день овуляции
Наиболее высокая вероятность зачатия в течение двух дней накануне и в день овуляции.
Вычислять день овуляции математически имеет смысл, если у вас очень четкий и стабильный менструальный цикл. Длина первой фазы цикла варьируется. Вторая фаза более стабильна и составляет 14 дней. Соответственно, чтобы вычислить день овуляции, надо из длины цикла вычесть 14. В идеальном 28-дневном цикле овуляция приходится ровно на середину: 28-14 = 14. В коротком цикле она будет наступать раньше: например, при длине цикла 24 дня, овуляция придется примерно на 10-й день. В длинном — позже: 33-14 = 19. Для женщин, у которых менструальный цикл колеблется на несколько дней, формула усложняется: нужно учитывать продолжительность и самого короткого и самого длинного цикла, вычислить среднее. И все равно цифра будет лишь приблизительная.
Женщина может определить дни, благоприятные для зачатия, если обратит внимание на изменения, которые происходят с ней в определенные дни цикла. Наиболее заметны эти изменения в слизистой матки и шейке матки
Специфика проведения фолликулометрии
Фолликулометрия – метод контроля за работой женских репродуктивных органов на протяжении менструального цикла. С помощью исследования можно установить овуляторность цикла.
Фолликулометрия позволяет оценить состояние слизистой оболочки матки, проконтролировать процесс роста и развития клеток эндометрия.
Исследование проводится с помощью УЗ-датчика и является эффективной заменой традиционных способов вычисления овуляции с помощью измерения базальной температуры тела и других способов.
Назначается женщинам при сбоях менструального цикла и сложностями с зачатием.
УЗИ при определении уровня фолликулов: нормы и отклонения в расшифровке
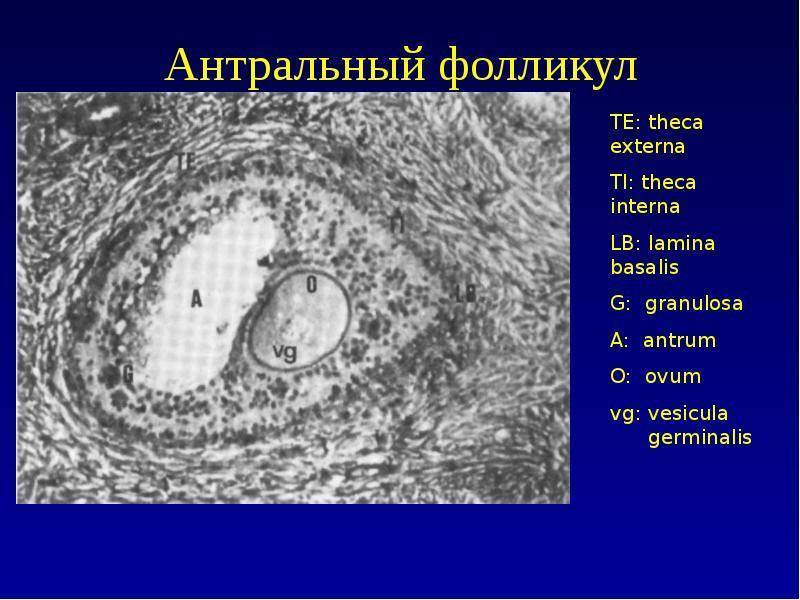
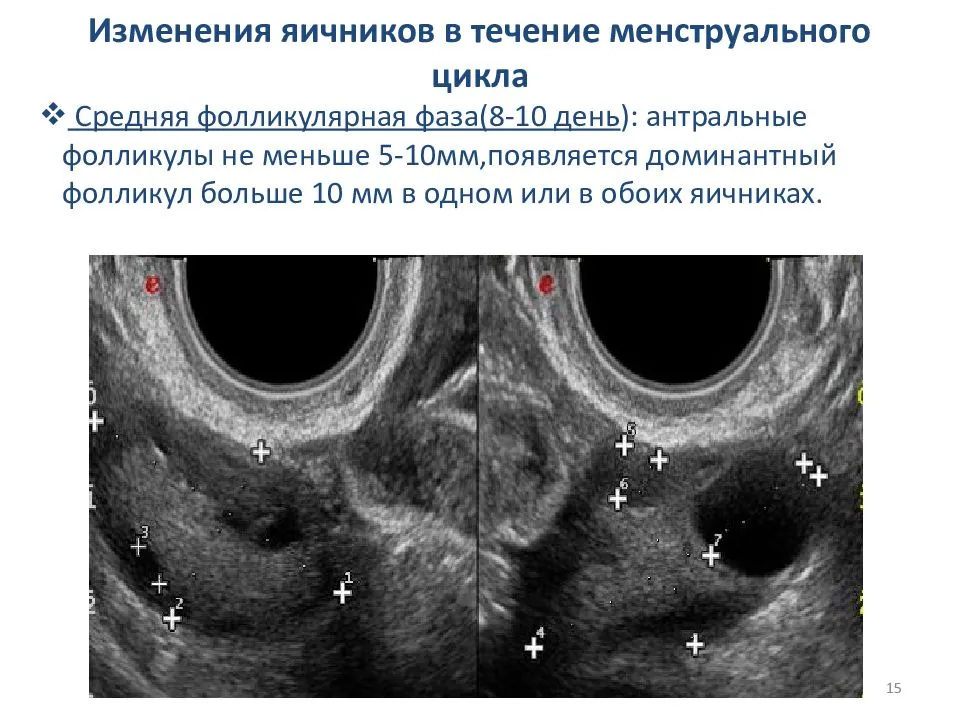
Ультразвуковое исследование позволяет узнать уровень овариального запаса и посмотреть, как работают яичники. Для этого подсчитывается число (пул) антральных (созревающих) фолликулов. Впоследствии из них выделится один-два доминантых, которые выпустят созревшую яйцеклетку. Остальные рассосутся.
В яичнике здоровой женщины во время скрининга, проведенного в начале менструального цикла, обнаруживается 5-10 антральных фолликулов. Их увеличение свыше 15, особенно в сочетании с высоким уровнем антимюллерова гормона обычно возникает на фоне гормонотерапии, назначаемой для стимуляции овуляции.
Большое количество крупных яйцеклеток в яичниках наблюдается при поликистозе. Яичник становится похож на виноградную гроздь, состоящую из мелких кист. В нем содержится множество фолликулов, которые не могут полностью дозреть до доминантных, чтобы выпустить яйцеклетку. Забеременеть при такой патологии тяжело.
Уменьшение количества антральных фолликулов говорит об общем истощении их запаса. Организм, не обладающий нужным количеством половых клеток, включает « режим экономии» и не разбрасывается яйцеклетками.
Судить о количестве оставшихся фолликулов можно по размеру яичника, определяемого на 2–5-й день цикла. Поскольку орган имеет форму, близкую к яйцеобразной (овоидной) , его объем рассчитывается по формуле:
V = 0,5236×L×W×T, где L — длина яичника, W — его ширина, а Т — толщина.
Почему истощается овариальный резерв
Девочка рождается с определенным запасом яйцеклеток (ооцитов), заключенных в фолликулы. В начале ее жизни яичниковая ткань содержит из 5-7 млн штук таких клеток. Но постепенно часть яйцеклеток рассасывается, и к наступлению первой менструации их остается 350-500 тыс.
Дальше этот запас будет постепенно растрачиваться. Неверно думать, что за менструальный цикл тратиться всего одна женская клетка. На самом деле одновременно начинают расти сразу несколько ооцитов, из которых овулируют один-два, редко — больше, а остальные погибают. Так что 300 тысяч – это немного.
Поэтому к 35 годам, когда женщина получит образование, сделает карьеру и обзаведется собственным жильем, яйцеклеток может остаться меньше, чем нужно.
Снижают овариальный резерв:
- Естественные процессы увядания. У одних они протекают быстрее, а у других – медленнее. У кого-то запас яйцеклеток сохраняется и в 50 лет, в этом случае возможна беременность в начальной стадии климакса, а кто-то не может забеременеть в более молодом возрасте. Такое состояние называют ранним климаксом.
- Неблагоприятные условия труда и жизни. Проживание в экологически неблагополучных областях и работа на вредном производстве.
- Операции и воспалительные процессы, влияющие на репродуктивное здоровье и курение.
- Наследственная предрасположенность. В семьях, где у мамы наблюдался преждевременный климакс, у дочери запас яйцеклеток исчерпывается быстрее.
Показания к проверке на овариальный резерв
- Бесплодие вне зависимости от возраста, ведь запас яйцеклеток может иссякнуть, когда женщина молода.
- Желание узнать, на какое время можно отложить рождение детей.
- Перенесенные операции, особенно резекция яичника или его части. Вместе с удаленной тканью пропадает и часть фолликулов поэтому их резерв истощается быстрее.
- Нарушения функции яичников и воспалительные процессы половой сферы. Отсутствие беременности, которое женщины списывают на болезни, часто оказываются следствием истощения запаса яйцеклеток в плохо работающих яичниках.
- Вредные условия труда, перенесенная лучевая и химиотерапия.
- Намерение прибегнуть к ЭКО. Если яйцеклеток в организме недостаточно, не стоит тратить время на безуспешные подсадки, а сразу подыскать женщину-донора половых клеток.
Чтобы выяснить, как чувствуют себя яичники, женщине проводят скрининг со сдачей анализов и УЗИ с подсчетом количества оставшихся фолликулов.

Как сохранить запас яйцеклеток в организме
Чтобы не расходовать впустую яйцеклетки, нужно отключить овуляцию, принимая контрацептивные таблетки, тормозящие развитие фолликулов. Этим способом активно пользуются женщины в западных странах, где сроки материнства сдвинулись давно.
Прием противозачаточных таблеток сохранит фолликулы, снизит вероятность образования кист яичника и поможет избежать нежелательной беременности.
Из-за увеличения возраста материнства, становится популярной услуга криозаморозки яйцеклеток, которые предлагается женщине сдать «про запас». Но лучше не тянуть и обзаводиться потомством в рекомендуемом медициной возрасте до 35 лет. При разморозке замороженных половых клеток, нет никаких гарантий того, что они останутся жизнеспособными.