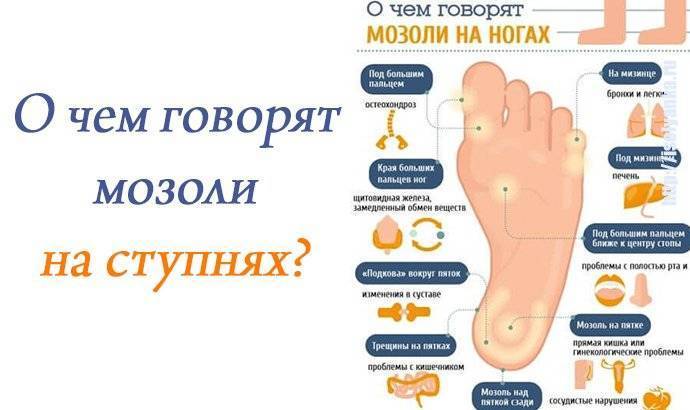
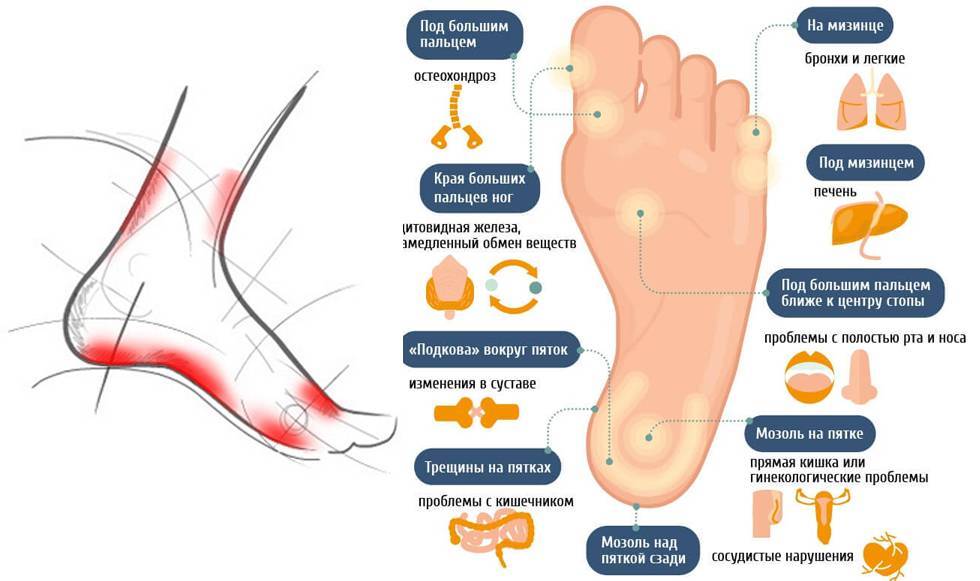
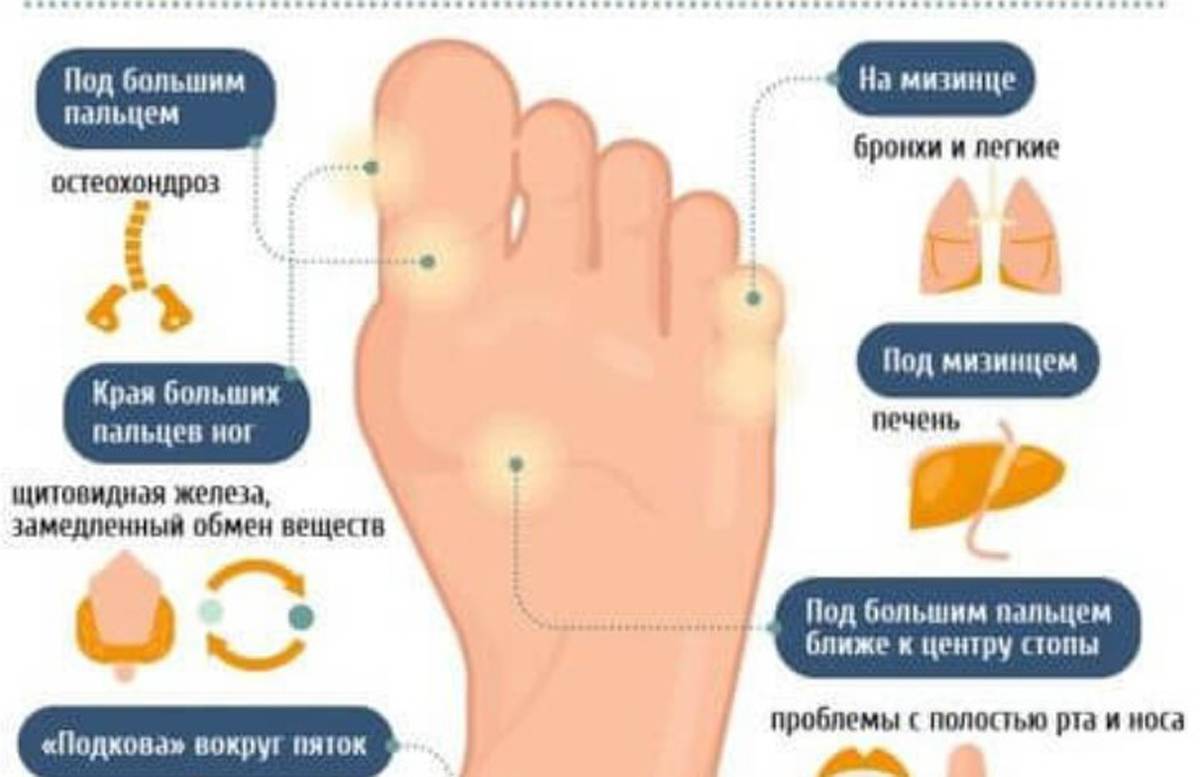
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Травматологи-ортопеды «Семейного доктора» произведут диагностику заболевания (выявят степень плоскостопия) и назначат индивидуальный курс лечения. Чем раньше Вы обратитесь к врачу, тем меньшей деформации подвергнется Ваша стопа. При плоскостопии I-й степени еще возможна коррекция, дальше – только торможение деформации.
Медикаментозная терапия
Целью медикаментозной терапии при плоскостопии является снятие боли.
Физиотерапия
Для снятия боли также используются физиотерапевтические процедуры – массаж, магнитотерапия, фонофорез, электрофорез.
Лечебная физкультура
Ведущую роль в курсе лечения играет лечебная гимнастика, которой необходимо заниматься ежедневно. Комплекс лечебных упражнений подбирается лечащим врачом в зависимости от формы и положения стопы, возраста пациента и других индивидуальных особенностей. Такие специальные упражнения необходимо сочетать с обычными упражнениями для укрепления мышц голеней и стоп.
Хирургическое лечение
При высокой степени плоскостопия может потребоваться операция (исправление деформации стопы хирургическим методом).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
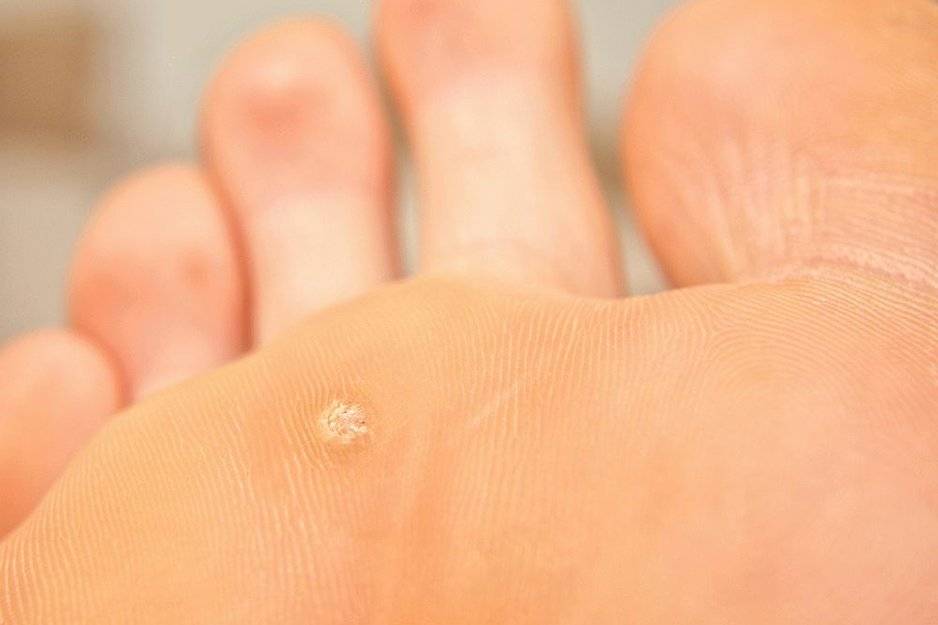
От чего появляются бородавки
Бытует распространённое мнение, что прикосновение к лягушке вызывает появление бородавок. Это заблуждение. Возбудитель заболевания, следствием которого становится образование бородавок — папилломавирусная инфекция. Согласно статистическим данным этой инфекцией вызваны около 20% всех раковых заболеваний.
Риск заражения ВПЧ значительно повышается:
- при использовании предметов чужих предметов личной гигиены и предметов общего пользования;
- в общественных местах (бассейн, баня и т.д.), особенно при хождении там босиком;
- при наличии повреждений кожи;
- при повышенной потливости рук и ног;
- при контакте с заражённым человеком (рукопожатие, половой контакт и т.д.);
- при ходьбе в тесной дискомфортной обуви, провоцирующей трение кожи стопы;
- при пользовании нестерильными инструментами (в косметологическом салоне и т.д.).
Инфекция может находиться в организме человека от 3 до 6 месяцев, никак себя не проявляя. Её «активатор» и косвенный виновником появления бородавок — ослабление иммунитета.
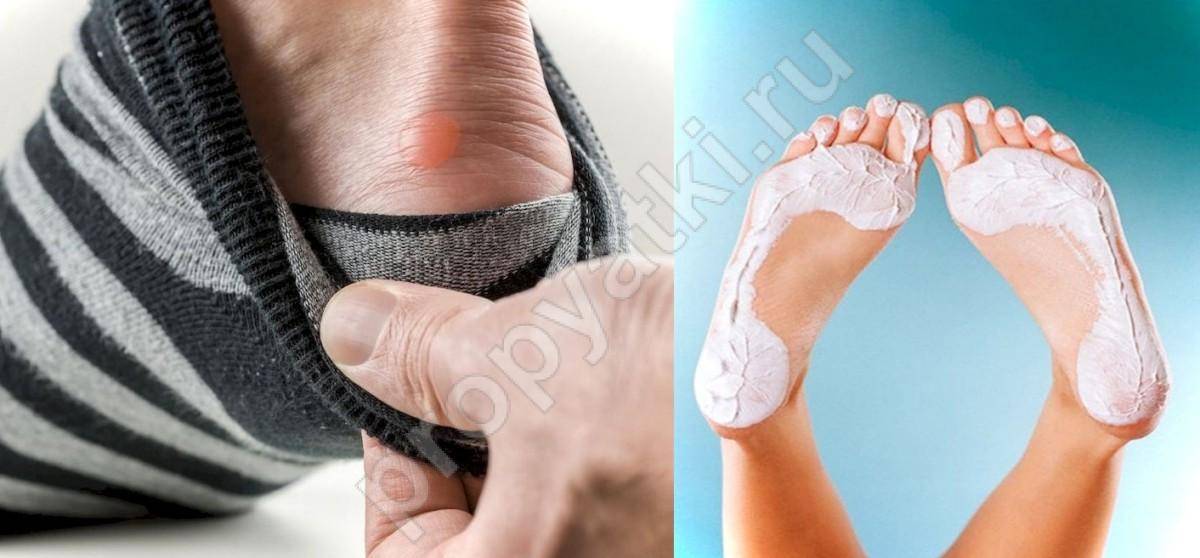
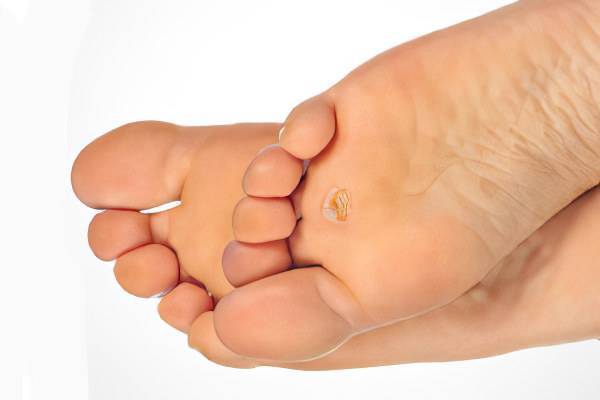
Как вылечить водяную мозоль
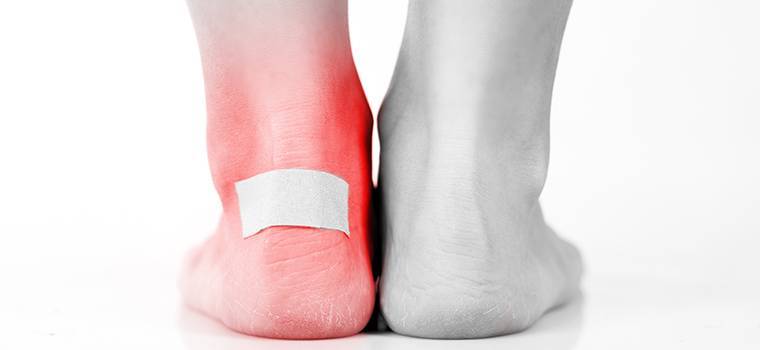
Что делать, если образовалась водяная мозоль на ноге? Небольшие водянки быстро проходят сами. Для защиты от травмирования 1-2 дня воспаленный участок рекомендуется закрывать бактерицидным пластырем и не носить тесную обувь.
лечения
Можно ли прокалывать воспаленную мозоль самостоятельно? Для того чтобы избежать инфицирования раны, все манипуляции следует проводить чистыми руками и стерильной иглой. Если обеспечить стерильность и тщательную обработку поверхностей не представляется возможным, вскрывать водянку лучше в кабинете врача.
- Обработать мозоль и окружающие кожные покровы антисептическим раствором (спиртом, зеленкой, перекисью водорода, йодом).
- Взять стерильную иголку от шприца для инъекций. Если такой иглы нет, можно обычную булавку прокалить над огнем или продезинфицировать в медицинском спирте.
- Иглу вводят в водяную мозоль параллельно поверхности кожи (сбоку пузыря). Не рекомендовано прокалывать водяные пузыри на ногах в центральной части т.к. это может травмировать дно мозоли.
- Для хорошего оттока жидкости необходимо сделать 2-3 прокола, сохранив при этом целостность стенок пузыря.
- Когда проколы сделаны, водяной пузырь медленно прижимают к поверхности кожи стерильным бинтом или марлей, чтобы выдавить всю имеющуюся в полости жидкость.
- На водянку накладывают бактерицидный пластырь. Стенки освободившегося пузыря закрывают воспаленную кожу внутри мозоли, защищая рану от инфицирования.
- Пластырь или повязку на мозоли необходимо менять 2 раза в день и снимать на ночь.
Бывают случаи, когда спустя несколько дней водяная мозоль снова наполняется межклеточной жидкостью. Тогда прокол следует повторить.
Нагноение водяного пузыря
Если в мозоли было нагноение, необходимо:
- вскрыть водяную мозоль и удалить инфицированные стенки пузыря;
- обработать рану антисептиком;
- наложить на мокнущую рану мазь-антибиотик;
- закрыть пораженный участок кожи марлевой подушечкой с пластырем.
Воспалительный процесс и нагноение в водяной мозоли, которые сопровождаются повышением температуры тела и разрастанием области покраснения, локализуют амбулаторно, в хирургическом кабинете. Специалист очистит область раны, при необходимости наложит повязку с дренированием и назначит антибактериальную терапию.
Лечение водяной мозоли народными средствами
- Проверенным народным методом лечения водяных пузырей на ногах и руках являются солевые ванночки. Теплый соляной раствор (1 чайная ложка на 1 л воды) или крепкий раствор марганцовки хорошо дезинфицируют и размягчают мозоль, ускоряя заживление.
- Еще одним эффективным средством считается сок алоэ. Мякоть алоэ – это природный антисептик, который снимает воспалительный процесс и ускоряет заживление. На водяной пузырь накладывают разрезанный вдоль поверхности лист растения или пропитанный в соке алоэ тампон. Такой компресс фиксируют повязкой и меняют каждые 4-6 часов. Для лечения небольшой мозоли можно использовать обычный подорожник. Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют.
- Хорошим антисептическим и размягчающим действием обладает лимон. При водяных пузырях рекомендуется накладывать аппликацию из перетертой мякоти и корки лимона на поврежденный участок кожи и держать до 5-ти минут. Достаточно будет 2-х компрессов в течение суток, чтобы на следующий день боль прошла и мозоль уменьшилась.
Если водяной пузырь лопнул сам
Из-за чрезмерного сдавливания или механического повреждения водяная мозоль может лопнуть. Самопроизвольное вскрытие сопровождается болезненным дискомфортом и жжением. Открытую рану следует продезинфицировать и закрыть бактерицидным пластырем. Если спустя несколько дней вокруг мозоли увеличилась зона покраснения и заметно нагноение, такая симптоматика свидетельствует об инфицировании лопнувшей мозоли и требует незамедлительного обращения к специалисту.

Симптомы плоскостопия
Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
- ваша обувь обычно стаптывается и изнашивается с внутренней стороны;
- при ходьбе ноги быстро устают;
- при работе «на ногах» ноги устают и к концу дня отекают. Обычно отечность наблюдается в районе лодыжек. Могут быть судороги;
- вы обнаруживаете, что вам нужна обувь на размер больше, словно нога выросла. Или прежняя обувь становится слишком узкой.
Стадия предболезни
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
Перемежающееся плоскостопие
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
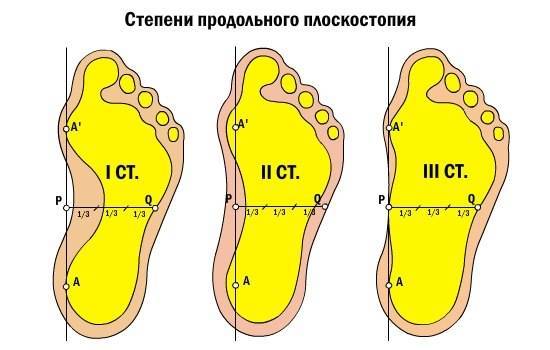
Плоскостопие I-й степени
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
Плоскостопие II-й степени
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.
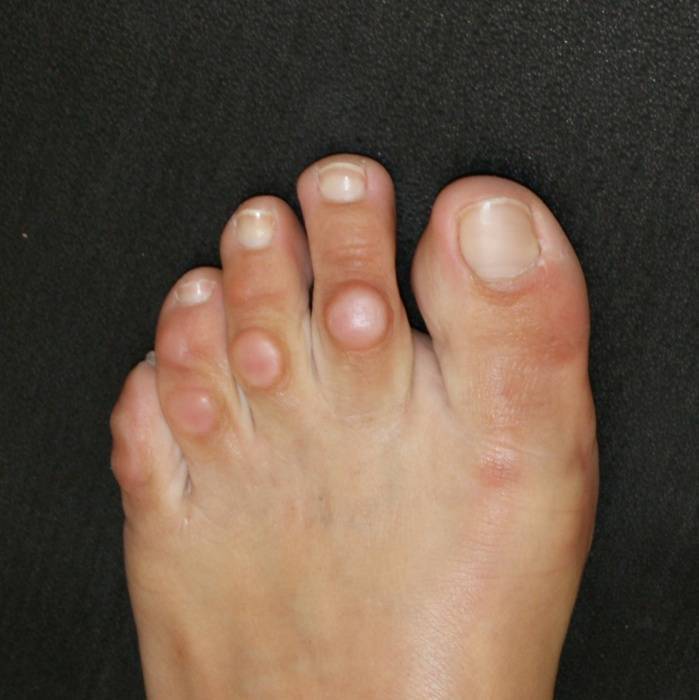
Поперечное плоскостопие
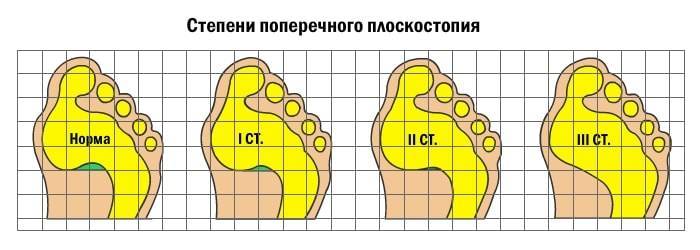
Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
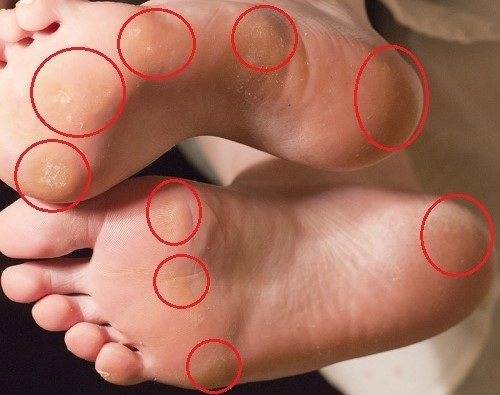
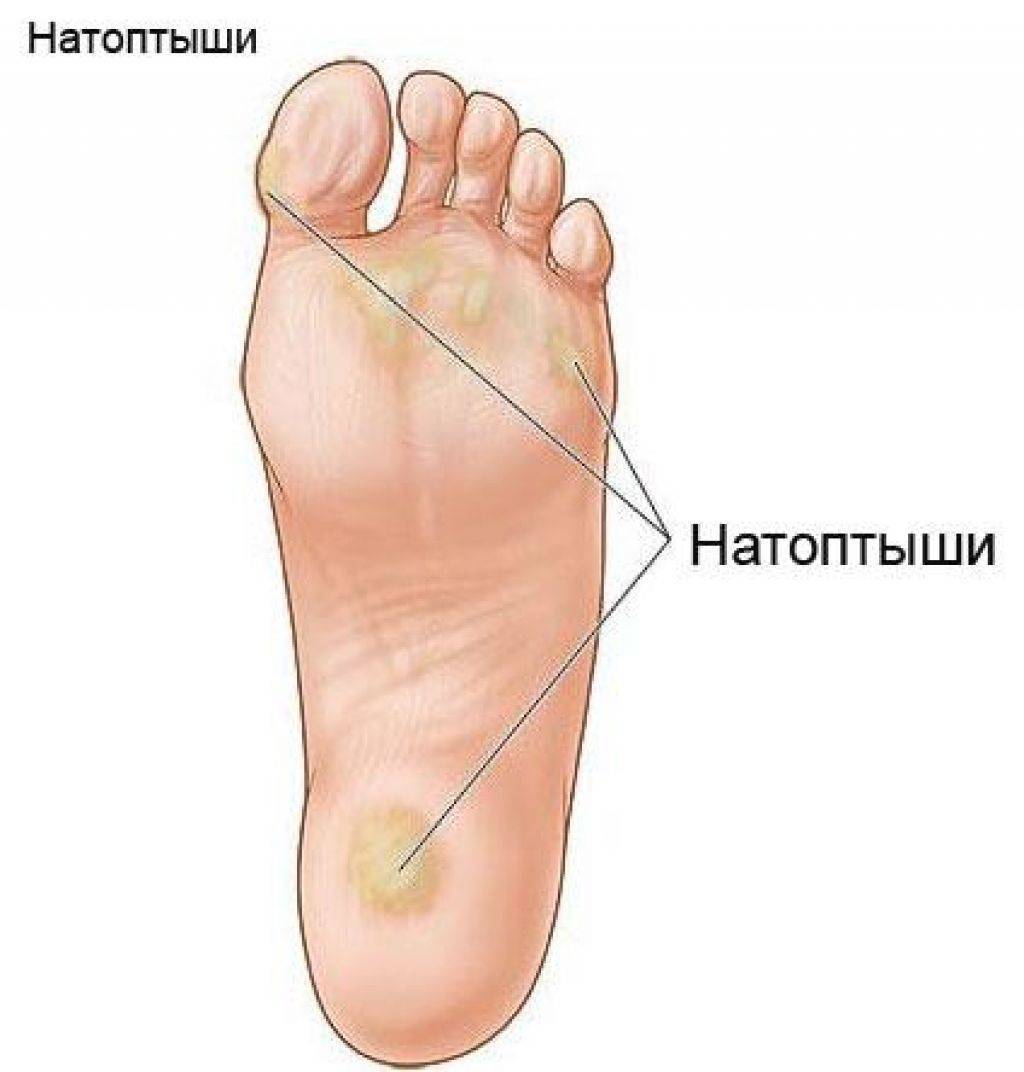
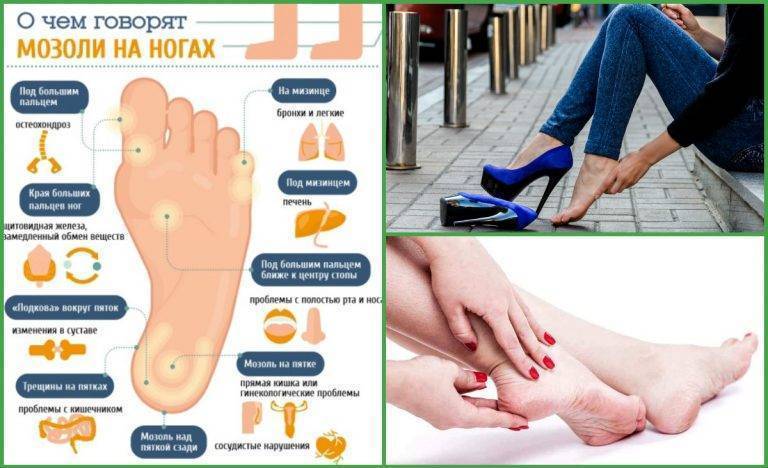
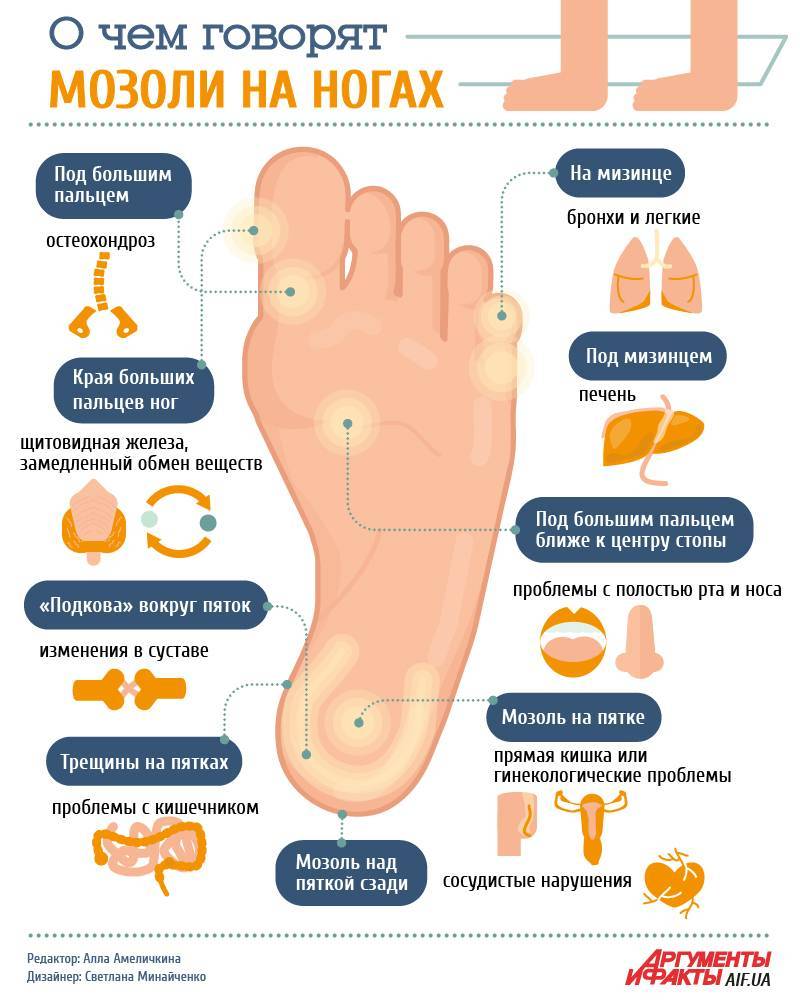
Разновидности мозолей
Существует несколько разновидностей мозолей, образующихся на стопе:
- Влажные (их еще называют мокрыми или водянистыми) – пузырь с прозрачной жидкостью, которая при повреждении капилляров может приобретать красный цвет. Обычно появляется из-за того, что ребенок натер ногу. Находящаяся под кожей жидкость защищает травмированные ткани от инфицирования. При надавливании или ходьбе водянка может причинять болезненные ощущения. Когда она лопается, появляется ранка.
- Сухие – бугристый нарост с желтоватым оттенком, жесткий на ощупь. Новообразование похоже на шишку и состоит из ороговевших слоев эпидермиса. Такие мозоли часто остаются без внимания, поскольку не болят при ходьбе.
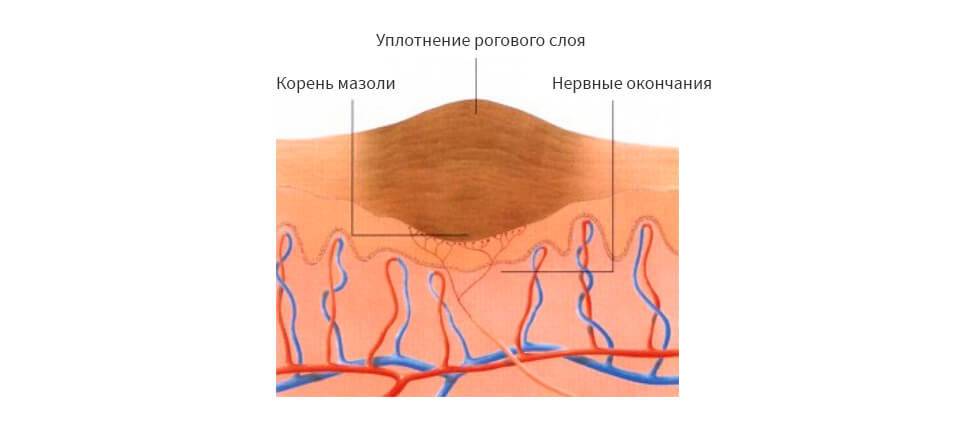
- Стержневые – уплотнение, внешне напоминающее подошвенную бородавку или сухую мозоль. Имеет темную точку в центре – корень, который уходит вглубь кожных покровов и доставляет боль во время ходьбы. Появляется между большим и вторым пальцами стопы, четвертым пальцем и мизинцем, реже – в центре пятки.
Детей чаще беспокоят влажные мозоли; сухие и стержневые образуются гораздо реже. Они обычно расположены в области пятки, на подушечке возле большого пальца, на мизинце или под ним.
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06
Противопоказания
Медицинский педикюр имеет ряд противопоказаний:
- беременность;
- гемофилия (нарушение свертываемости крови);
- инфекционные заболевания;
- онкологические образования в зоне ступней.
В запущенных состояниях медицинский педикюр не оказывает заметного эффекта. В этих случаях проблему решает хирург.
…
Медицинский педикюр бессилен в следующих ситуациях:
- повреждение все поверхности ногтя грибком – в этом случае высокий риск повреждения ногтевого ложа при использовании аппаратных методик;
- гнойные выделения из мозоли;
- деформация основания большого пальца.
При этих симптомах можно сразу обращаться за помощью к хирургу.
Симптомы водяной мозоли
- болевые ощущения;
- пораженная кожа;
- заполнение пораженного участка жидкостью;
- болевые ощущения при надавливании на участок;
- боль во время формирования мозолевого пузыря и после его вскрытия;
- дискомфорт при походке.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению Водяного мозоля
9.8
Ортопед
Хирург
Травматолог
Королев Вячеслав Николаевич
Медцентр Медквадрат на Воротынской
г. Москва, ул. Воротынская, д. 4
Планерная
4.6 км
8 (499) 519-35-25
9.6
Хирург
Проктолог
Эндоскопист
Врач первой категории
Хадиев (Абд Аль-Хади) Мохаммад Сулейманович
Стаж 13
лет
Медицинский центр Оранж клиник
г. Москва, Новоясеневский проспект, д. 13, корп. 2
Ясенево
530 м
8 (499) 519-39-67
8.8
Флеболог
Хирург
Проктолог
Врач высшей категории
Юматов Андрей Владимирович
Стаж 14
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
8 (495) 185-01-01
10
Флеболог
Хирург
Проктолог
Колопроктолог
Врач высшей категории
Доцент
Агаджанов Вадим Гамлетович
Стаж 22
года
Кандидат медицинских наук
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
8 (499) 519-36-54
8.9
Хирург
Колопроктолог
Врач первой категории
Бязрова Зарина Анатольевна
Стаж 10
лет
Столичная Медицинская Клиника на Сретенке
г. Москва, ул. Сретенка, д. 9
Сретенский бульвар
410 м
8 (499) 519-34-80
8.7
Хирург
Врач первой категории
Русяев Евгений Дмитриевич
Стаж 46
лет
Медицинский дом на Братиславской 18
г. Москва, Братиславская, д. 18
Братиславская
840 м
8 (495) 185-01-01
9.4
Уролог
Хирург
УЗИ-специалист
Врач первой категории
Любчик Янина Геннадиевна
Стаж 19
лет
Добромед на Речном вокзале
г. Москва, ул. Ляпидевского, д. 14, стр.1а
Речной вокзал
1.5 км
8 (495) 185-01-01
9.4
Флеболог
Хирург
Врач высшей категории
Леонтян Сергей Валерьевич
Стаж 18
лет
Московский доктор в Чертаново
г. Москва, Балаклавский пр-т, д. 5
Чертановская
150 м
8 (495) 185-01-01
10
Онколог
Хирург
Колопроктолог
Врач высшей категории
Шептак Эдуард Андреевич
Стаж 24
года
Кандидат медицинских наук
Медицинский центр Медэлит на Молодежной
г. Москва, Рублёвское ш., д. 83, корп. 1
Молодежная
1.2 км
8 (499) 519-36-23
9.7
Флеболог
Хирург
Сосудистый хирург
Врач высшей категории
Доцент
Тааев Багама Курбанович
Стаж 13
лет
Кандидат медицинских наук
Медицинский дом на Кронштадском бульваре 13
г. Москва, Кронштадтский бульвар, д.13/2К1
Водный стадион
550 м
8 (495) 185-01-01
Чем отличается медицинский педикюр от классического?
Классический педикюр – аппаратный способ приведения стопы в порядок со снятием ороговевшего слоя. При выраженных проблемах требуется не только эстетика, но и терапевтический характер процедуры:
- хроническое или единичное врастание ногтя;
- гиперкератоз;
- стержневые мозоли со сложной структурой, затрагивающей глубокие слои дермы;
- глубокие трещины;
- повышенная потливость ног;
- травмы или деформация ногтевой пластины;
- деформация пальцев;
- язвы при диабете;
- онихомикоз.
Все заболевания имеют сложный патогенез и требуют комплексного подхода в лечении. Рекомендуется перед началом процедур убедиться в квалификации специалиста: предлагать услуги медицинского педикюра может только подолог – врач с профильным образованием.
Особенности педикюра:
направлен на лечение заболевания, а не на косметическую маскировку проблемы;
используется множество фрез, которые отличаются формой и зернистостью абразивной поверхности;
бескровное и безопасное устранение большинства проблем стопы;
скорректировать направление роста ногтевой пластины можно специальными скобами и пластинами;
выполняется удаление корней бородавок, стержневых мозолей, папиллом;
аппаратные процедуры проходят без повреждения кожных покровов, что важно для пожилых людей, пациентов с сахарным диабетом;
улучшается кровообращение в ногах.
Квалификация подолога позволяет лечить широкий спектр заболеваний стопы и диагностировать патологии, которые в дальнейшем потребуют вмешательства узкопрофилированных врачей.
Лазерное удаление бородавок
На сегодняшний день лазерная хирургия – один из лучших способов избавиться от бородавок. Это безболезненная и безопасная процедура, которая может использоваться в зонах с максимальной чувствительностью. Лазерное удаление новообразований очень эффективное: вероятность рецидива минимальна. На это оказывает значительное влияние степень тяжести заболевания.
Удаление бородавок происходит путём послойного прижигания поражённого участка, благодаря чему врач контролирует глубину воздействия. Одновременно лазерный луч прижигает кровеносные сосуды, предотвращая тем самым возникновение кровотечения в месте воздействия.
Распространены три метода лазерной коагуляции:
- Углекислотный (CO2) – лазер. Процедуры с применением такого лазера более болезненны. Хотя CO2-лазер герметизирует кровеносные сосуды, он также убивает ткань бородавки. В этом процессе есть вероятность повреждения здоровых тканей. Заживление раны обычно занимает больше времени, не исключено образование рубца. Эффективность составляет около 70%.
- Эрбиевый лазер. Для него характерна более короткая волна. Вероятность образования шрамов после заживления значительно снижается.
- Импульсный лазер на красителях. Такой лазер более эффективно уплотняет кровеносные сосуды, питающие бородавку. Он не повреждает большую часть здоровой ткани, как это делает CO2-лазер. Кроме того, это единственный тип лазера, одобренный для использования на детях. Результативность данного метода лечения составляет около 95%.
| Преимущества | Недостатки |
| Минимальная вероятность образования рубца (зависит от степени запущенности патологии) | Высокая стоимость |
| Быстрое заживление тканей | |
| Высокая результативность метода | |
| Минимальное повреждение здоровых тканей | |
| Быстрота процедуры |
Удаление бородавки выполняется под местной анестезией. На месте прижигания остаётся корочка, которая отпадает в течение 14 дней. После процедуры пациент быстро возвращается к привычному образу жизни при условии соблюдения всех рекомендаций врача.
Старческие (возрастные кератомы, себорейные кератозы) бородавки
Старческие бородавки – один из наиболее распространённых поражений кожи, которые появляются в пожилом возрасте как общий признак старения кожи. Несмотря на своё название, они не вызваны вирусом папилломы человека.
Себорейные кератозы чрезвычайно распространены. По статистике, более 90% населения в возрасте старше 60 лет имеют один или несколько из них. Они одинаково часто встречаются как у мужчин, так и у женщин. Нередки случаи, когда заболевание поражало людей в возрасте 30-40 лет, а также молодёжь до 20 лет.
Кератомы и кератозы могут появляться на любом участке тела, включая кожу головы, лица и половые органы. Исключение – ладони, подошвы стоп и слизистые оболочки. Редко, когда у человека образуется лишь один нарост. С течением времени возрастные кератомы становятся всё более многочисленными. Многие люди наследуют тенденцию к развитию очень большого количества этих новообразований. У некоторых из них могут быть сотни бородавчатых новообразований разбросанных по телу.
На ранних стадиях старческие бородавки выглядят как слегка приподнятые светло-коричневые пятна или папулы. Они могут оставаться как очень плоскими и внешне напоминать веснушки, так и постепенно сгущаться, и развить грубую, бородавчатую поверхность, подобно опухоли на коже. В большинстве случаев они медленно темнеют и могут в конечном итоге стать чёрными.
Эти изменения цвета безвредны. Многие старческие бородавки сохраняют розоватый цвет. Типичными для них являются небольшие кератиновые пробки, которые можно увидеть на поверхности бородавки.
Кератозы обычно имеют круглую или овальную форму. Некоторые себорейные бородавки имеют неправильную форму. Их размер может варьироваться от одного до нескольких сантиметров в диаметре.
Причина возрастных кератом неизвестна. Они, как правило, считаются дегенеративными по своей природе, появляются в большом количестве в процессе старения кожи. Предполагается, что ультрафиолетовое облучение увеличивает вероятность их развития.
Выделяют пять традиционных форм возрастных бородавок:
- Пятнистая, или в народе «веснушки-смертушки». Образуются в виде многочисленных скоплений на руках и лице. Такие наросты округлые с неровным контуром и гладкой или слегка шероховатой поверхностью. Имеет несколько вариантов окраса: светло-коричневый, коричнево-бурый или розовато-желтый цвет;
- Папулёзная, или узелковая. Наросты более крупного размера, имеют склонность к разрастанию. Типичным для них считается серый или жёлтый окрас. Поверхность бородавки покрыта роговыми наслоениями;
- Классическая кератома. Представляет собой совокупность бляшек, плотно соединённых между собой. Для неё характерен зубчатый контур, медный или розоватый цвет. По мере роста срединная часть бородавки западает;
- Кожный рог. Является видоизменением кератомы. Выражается в виде скопления плотных ороговевших тёмно-коричневых бляшек до 1,5 см.
Неблагоприятная реакция на некоторые лекарственные средства и многие химиотерапевтические препараты может способствовать образованию раздраженных себорейных кератозов – воспаленных, красных и корковых поражений. Это приводит к возникновению экзематозного дерматита вокруг нароста. Дерматит может также вызвать появление новых себорейных кератозов.
Возрастные кератомы всегда доброкачественны. Это означает, что они не распространяются, и не перерождаются в злокачественную форму. Главная проблема заключается в косметическом дефекте, особенно если они развиваются на лице.
Известны редкие случаи рака кожи, который называется меланомой, развивающейся в себорейной бородавке. Неизвестно, является ли это просто совпадением или представляет собой истинное изменение клеток в себорейной бородавке. Большое количество очагов возрастных кератом может быть признаком ракового заболевания внутренних органов.
Обычно себорейные кератозы лечатся по косметическим причинам или потому, что они становятся зудящими и раздражающими. Если наросты, особенно большие и бородавчатые, травмируются (трутся об одежду, задеваются чем-либо), они могут кровоточить или воспаляться.
Диагностика заболевания обычно проводится путём клинического обследования. Этот вид бородавок трудно отличить от рака кожи без гистологического исследования. Поэтому очень тёмные повреждения, которые каким-то образом изменились или которые быстро растут, требуют биопсии, чтобы подтвердить диагноз и исключить возможность онкологии. Более темные повреждения также должны быть проверены врачом, чтобы убедиться, что они не являются меланомой.
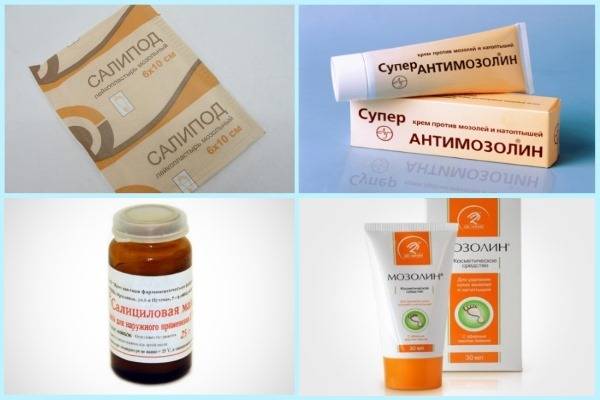
Лечение мозолей со стержнем
Это плотный ороговевший нарост на ступне или пальцах ног, который имеет шляпку и стержень, уходящий вглубь кожи. Такой вид мозоли очень сложно поддается лечению. Изначально к ней нужно прикладывать пластырь с салициловой кислотой
Важно следить за тем, чтобы пропитанная лекарством часть пластыря касалась только ороговевшей кожи
Вместо салициловой кислоты можно использовать антимозольную мазь, но применять ее тоже нужно очень осторожно, чтобы она не затрагивала здоровую кожу. Если стержневая мозоль сильно запущена, то доктор может назначить кардинальные методы лечения
Детям доктора в основном назначают криодеструкцию, при проведении которой мозоль вместе со стержнем выходит из лунки. Подобная методика совершенно безболезненна, что позволяет успешно применять ее для лечения детей
Если стержневая мозоль сильно запущена, то доктор может назначить кардинальные методы лечения. Детям доктора в основном назначают криодеструкцию, при проведении которой мозоль вместе со стержнем выходит из лунки. Подобная методика совершенно безболезненна, что позволяет успешно применять ее для лечения детей.
Особенности лечения мозолей у деток
При появлении у ребенка на ноге мозоли следует обратиться к врачу-дерматологу для исключения других кожных заболеваний. После подтверждения диагноза назначается лечение в зависимости от возраста малыша и того, натер он мозоль на пальце или пятке. Специалисты во избежание осложнений не советуют заниматься самолечением.
Лечение мокрой или водяной мозоли
Ребенок по неосторожности может повредить образовавшийся в результате трения кожи стопы волдырь, и инфекция попадет в открытую ранку. По этой причине вскрывать мокрую мозоль, мешающую при ходьбе, должен хирург
После процедуры вскрытия и удаления содержимого волдыря на поврежденный участок накладывается марля, смоченная антисептическим раствором. Врач дает родителям ребенка рекомендации по поводу частоты ее замены и ускорения заживления раны.
Если мокрая мозоль имеет небольшие размеры и не мешает малышу ходить, лечить ее можно в домашних условиях. Для этого нужно просто заклеить волдырь бактерицидным пластырем. Прокалывать его запрещено. После того как наполненный жидкостью пузырь лопнет сам, его необходимо обработать антисептическим средством, а ранку намазать заживляющей мазью, например, “Бепантеном” либо “Пантенолом”. Кожу, оставшуюся после вскрытия волдыря, нельзя трогать — так заживление будет происходить быстрее и без осложнений.
Методы терапии при сухой мозоли
Образование сухих мозолей у детей требует более длительного и сложного лечения. В терапию обязательно включают процедуры по размягчению наростов. Для этого используются размягчающие ванночки с солью. Делать их нужно следующим образом. В теплой соленой воде ежедневно на протяжении 7 дней малыш распаривает ножки около 15 минут. После этого насухо вытертые ступни ребенка следует помазать жирным увлажняющим кремом.
Наряду с этой процедурой, хороший эффект оказывают специальные пластыри от сухих мозолей
Однако применять их нужно с особой осторожностью. Содержащаяся в них салициловая кислота способна повредить здоровые кожные покровы, поэтому клеить пластырь необходимо крайне аккуратно и только на ороговевший участок кожи

Консервативные методы лечения и удаление стержневого образования
На ранних стадиях избавиться от мозолей со стержнем на стопах у малышей помогают медикаментозные способы. Для удаления таких образований применяют пластыри и мази с активными компонентами, имеющими кератолитическое действие. Они направлены на разрыхление и устранение ороговевших клеток. Основным веществом, используемым в таких средствах, является салициловая кислота с содержанием других компонентов, ускоряющих процесс разрушения стержня мозоли, купирующих очаги воспаления и обеззараживающие пораженный участок кожи.
Также при лечении стержневой мозоли у ребенка используются препараты с уксусной, молочной и бензойной кислотами. Терапию должен назначать врач. Запрещено в домашних условиях делать какие-либо примочки и использовать лекарственные средства без предварительной консультации со специалистом!
Если стержневая мозоль у малыша находится в запущенном состоянии, для избавления от нее прибегают к кардинальным мерам. Одним из таких методов является криодеструкция — заморозка азотом. Эта процедура совершенно безболезненна и эффективна, после нее шишка на ступне с глубоким стержнем исчезает без следа.
Лазерная терапия для лечения стержневых мозолей у малышей не применяется из-за негативного влияния излучения.
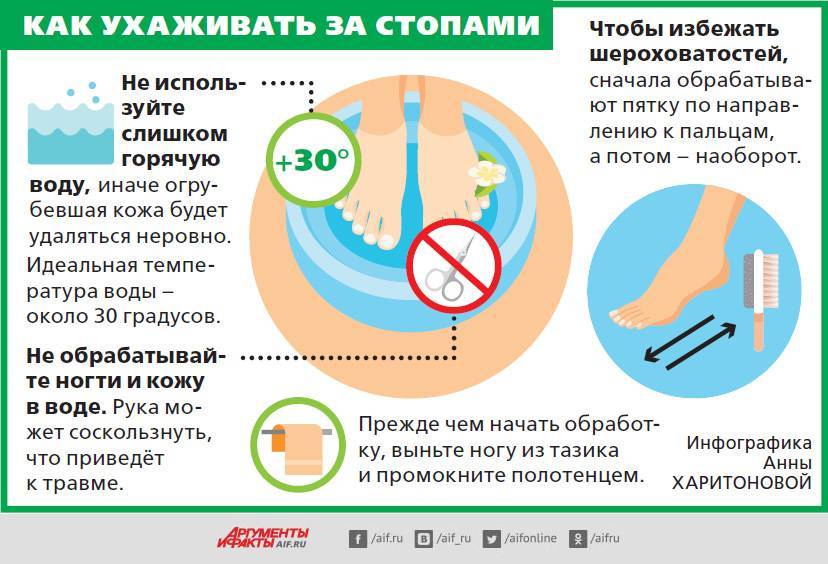
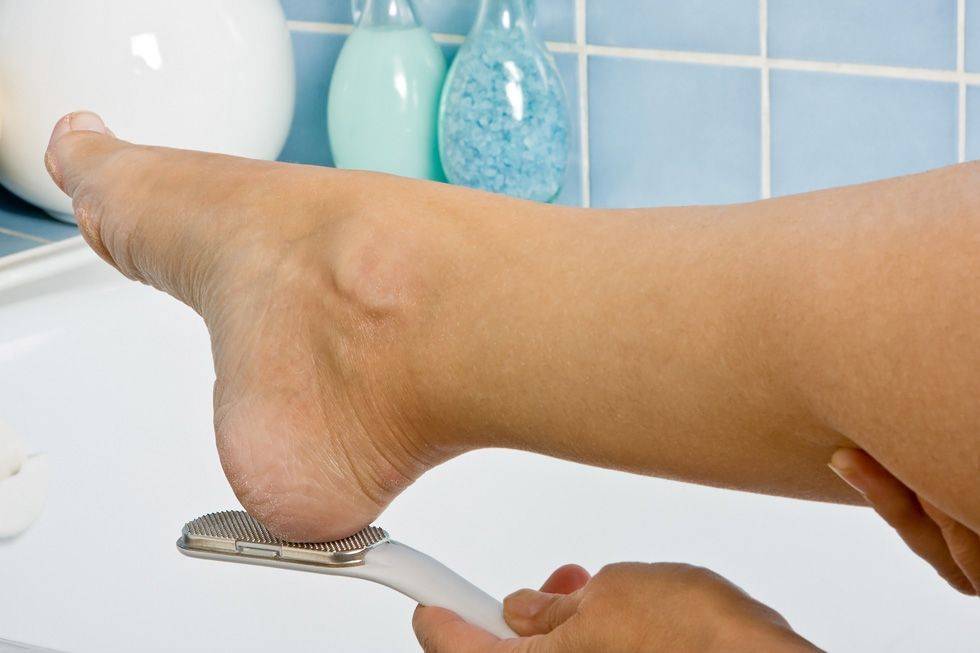
Гиперкератоз, сухость и шелушение
Гиперкератоз – утолщение рогового слоя. На стопах формируется слой от 1 до 10 мм. Утолщение усугубляется появлением трещин, хроническим формированием мозолей и натоптышей.
Избыточный вес, неправильная гигиена и использование обуви из синтетических материалов являются основными провоцирующими факторами гиперкератоза, среди других причин:
- генетический фактор;
- возрастные изменения в организме;
- грибковая инфекция;
- неправильный уход за кожей стоп;
- нарушения в работе эндокринной системы.
Удалить последствия гиперкератоза можно в косметологическом кабинете. Мастер педикюра использует комбинированную методику, которая включает в себя применение размягчителей и аппаратную обработку.
Максимальный эффект при снятии огрубевшей кожи достигается при использовании фрез с абразивностью 100-280 грит. Мастер постепенно снижает абразивность, используя разные насадки.
Рекомендации:
- использование удобной обуви;
- регулярный уход за стопами с помощью увлажняющих кремов;
- использование носков и обуви из натуральных материалов;
- регулярное посещение подолога.
Для борьбы с сухостью и шелушением кожи используют средства на основе мочевины. В косметологических кабинетах предлагается процедура – холодная парафинотерапия. Хороший эффект достигается при использовании восковых аппликаций и питательных масок.
Важно не только устранить косметический дефект, но и выявить причины его появления, обеспечить должную профилактику. При необходимости подолог даст рекомендации, направит на консультации к узкопрофильным специалистам для выявления причины дефекта.
Шишки на ногах: способы лечения
Итак, чтобы понять, как избавиться от шишек на ногах, и составить соответствующий план лечебных мероприятий, необходимо учитывать стадию данного недуга. На начальных этапах развития заболевания наиболее эффективным считается устранение дефекта при помощи народных средств и лекарственных препаратов. При наличии более тяжелой стадии патологии успешные результаты показывает методика УВТ, а также проводится операция на шишке на ногах.
Обе вышеуказанные процедуры можно провести
в клинике «Здоровье Плюс». При этом вы можете рассчитывать на применение
современного оборудования, присутствие в штате высококвалифицированных
сотрудников и доступные цены.
Нитевидные (акрохорды) бородавки
Нитевидные бородавки, также известные как лицевые, – самый необычный тип таких новообразований. Они представляют собой тонкие, длинные, кистевидные ростки, которые обычно встречаются на веках и прилегающих областях, на шее, около губ и носа, реже – на ногах, в паховых складках, под молочными железами и в подмышечных впадинах.
Типичный окрас акрохорды – телесный, из-за чего человек не сразу их замечает. Иногда могут приобретать жёлтый, коричневый или розовый цвет. Обычно они достигают длины от 5 до 10 мм, крайне редко – нескольких сантиметров. В зависимости от серьёзности вируса акрохорды образуются поодиночке или в виде множественного скопления. Этот отличительный тип нитевидных бородавок обычно диагностируется визуально.
Нитевидные бородавки образуются, когда штамм вируса папилломы человека заставляет верхний слой кожи расти слишком быстро. На стадии зарождения нарост выглядит как желтоватая шишечка. По мере роста она вытягивается, трансформируясь в удлинённое образование на ножке. На ощупь бородавка имеет эластичную и плотную структуру.
«Мишенью» могут стать люди абсолютно любого возраста, но зачастую этим заболеванием страдают пожилые пациенты. По статистике, около 50% населения планеты старше 50 лет имеют лицевые бородавки.
Инфицирование вирусом часто происходит через трещины и ссадины на лице, поэтому люди с сухой кожей находятся в зоне высокого риска. Также возникновению, росту и распространению лицевых бородавок способствуют различные гормональные изменения (беременность, ожирение, климакс, дисфункция яичников, сахарный диабет и т.д.).
Несмотря на высокую контагиозность (заразность) и непривлекательность по внешнему виду, этот тип бородавок доброкачественный, безболезненный и часто хорошо реагирует на лечение.
При их появлении в чувствительных областях, например, складках кожи, или местах, часто подверженных давлению и травмированию, могут возникать некоторые симптомы:
- зуд;
- кровотечение;
- болезненность;
- раздражение.
Этот тип бородавок практически никогда не перерождается в злокачественную форму. Однако, если травмировать акрохорду, велик риск развития воспалительного процесса. В отличие от многих других подобных новообразований, нитевидный тип самостоятельно не исчезает. При срыве бородавки на её месте вырастает новая. Иногда наблюдается ороговение нароста и его трансформация в кожный рог.
Лицевые папилломы заразны и могут распространяться путём совместного использования полотенец или косметики для лица. Прикосновение к акрохордам ставит человека под угрозу распространения их на другие части тела. Бородавки будут увеличиваться по размеру и количеству, если они не будут удалены.
Локализация и безобразный внешний вид делает лицевые наросты причиной эмоционального стресса и смущения для многих людей, иногда влияя на их самооценку и уверенность в себе.





![Как избавиться от шишек на ногах [на пальце, пятке, под кожей]](https://tacon.ru/wp-content/uploads/8/a/6/8a6016be01f52b3874f5bafd0cf46ed1.jpeg)