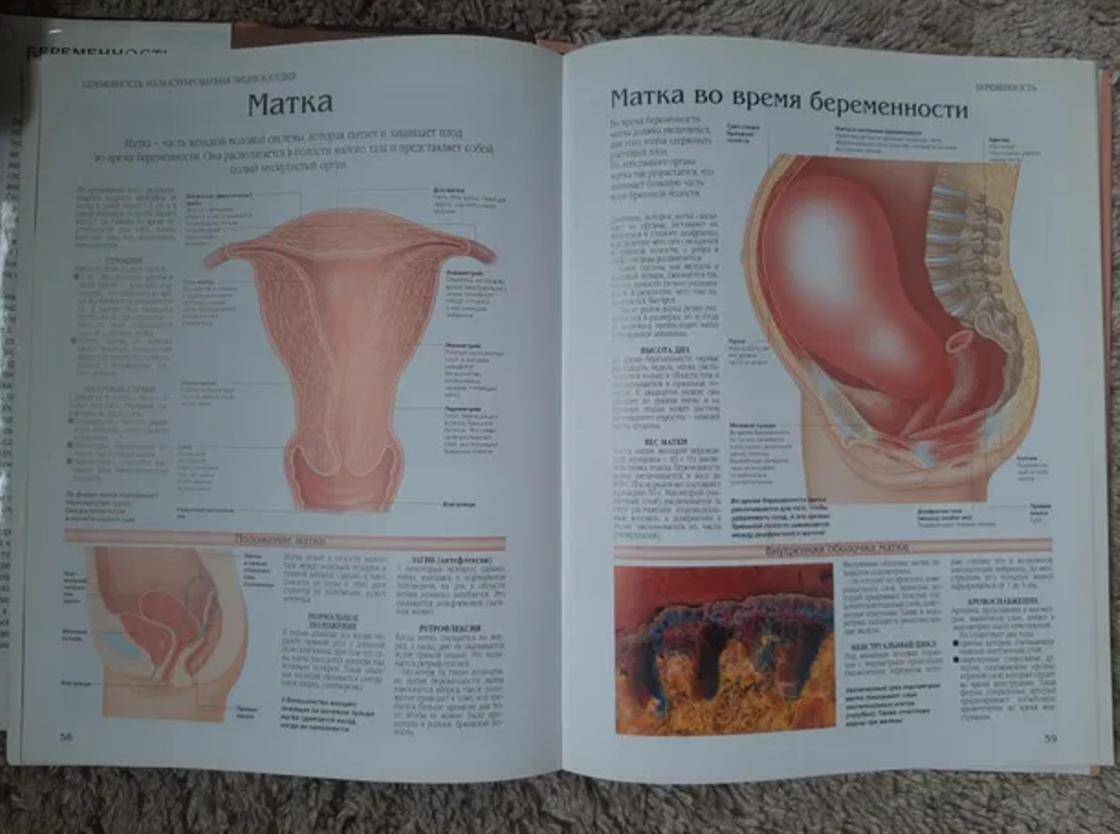
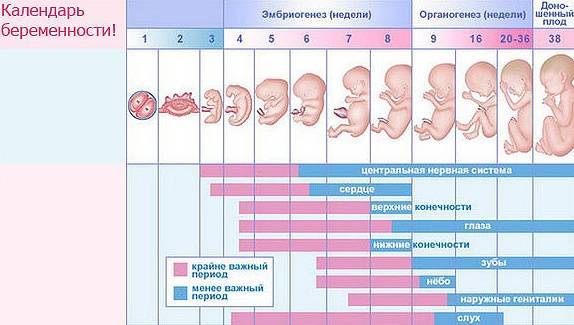
Питание и витамины
На 39-й неделе беременности женщина по-прежнему ощущает снижение аппетита, в сравнении с предыдущими неделями. Это нормальное состояние, которое говорит о приближающихся родах. Гормональный фон женщины изменился, плод требует меньше полезных веществ, тело избавляется от лишнего веса и стремится организовать наилучшие условия для рождения малыша
На этом сроке важно прислушиваться к подсказкам организма, следовать некоторым рекомендациям:
- готовить и есть простую, легкоусвояемую пищу;
- при отсутствии желания есть какой-либо продукт, не заставлять себя;
- снизить количество мяса в рационе, заменив его на овощи и фрукты;
- по возможности минимизировать количество экзотических фруктов, особенно имеющих интенсивный красный или оранжевый цвет;
- продолжать следовать принципу дробного питания. Разделять пищу на небольшие порции, есть 5-6 раз в день, через 2,5-3 часа;
- заканчивать есть до ощущения насыщения, избегать переедания;
- соблюдать питьевой режим. В день необходимо выпивать не менее 1 литра жидкости, если гинекологом не назначено иного. Предпочтение отдавать чистой воде;
- следить за количеством употребляемой соли, стараться свести ее к минимуму.
Прием поливитаминных комплексов на этом сроке, в большинстве случаев, не рекомендован. Плод завершил этап внутриутробного развития, ему не нужно большое количество питательных веществ. Все излишки полезных элементов накапливаются в его теле, способствуя активному набору массы. Чем больше плод, тем выше вероятность возникновения нежелательных осложнений во время родов. Оптимально, если малыш будет весить не более 4,5 кг. Если к 39-й неделе беременности гинеколог не отменил прием витаминов, следует напрямую спросить его о необходимости продолжения приема БАДов.
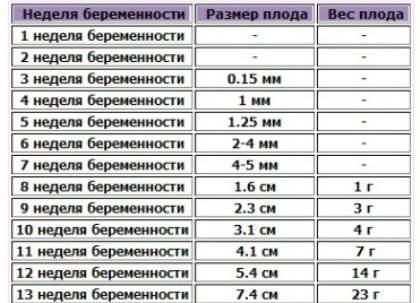
Первое УЗИ: на 10-14 неделе (плановое, скрининговое)
Главные задачи первого планового УЗИ:
- Определение специального параметра — толщины воротниковой зоны (область между мягкими тканями, покрывающими позвоночник и внутреннюю поверхность кожи, заполненная жидкостью). Измерение этого показателя позволяет выявить развитие хромосомных патологий — синдрома Дауна и др.;
- Измерение копчико-теменного размера. Показатель определяет размеры плода и точный гестационный срок;
- Диагностика сердечной деятельности плода – основной показатель жизнеспособности;
- Выявление многоплодия;
- Оценка наличия и развития органов ребенка;
- Определение предполагаемой даты родов;
- Установление соответствия размеров плода гестационному возрасту.
Также первое обследование позволяет оценить расположение плаценты и определить состояние и тонус матки. Зачастую первое плановое УЗИ – это знаменательное событие для пары, поскольку они впервые могут увидеть своего будущего ребенка.
Особенности второй беременности
Каждая новая беременность — это ребенок с уникальным набором генов, физиологическими особенностями и другими биологическими характеристиками, которые активно влияют на процесс вынашивания и родов.
Что влияет на протекание беременности:
- Наследственность со стороны родителей женщины;
- Наследственный фактор со стороны отца ребенка (особенно в случае разных отцов у детей);
- Условия жизни беременной женщины;
- Крупный плод;
- Время года;
- Прием лекарств, режим питания и т.д.
Из-за чего, даже если условия будущей мамы не меняются, сама беременность может отличаться.
Но, главные различия начинают проявляться только с начала подготовительного периода к родам.
Например, при вторых родах может не быть «тренировочных» безболезненных схваток, а сразу начнутся родовые болезненные схватки, которые приводят к расширению шейки матки и последующему рождению ребенка.
Для второй беременности, также не всегда характерно опускание живота перед родами, как у первородящих женщин.
Да и начинаться они могут совсем не так, как в первый раз, из-за физиологических различий шейки матки, родового канала, особенностей плода и т.д.
Поэтому здесь никаких закономерностей нет, а значит, если первые роды прошли достаточно сложно или легко, не стоит переживать или рассчитывать на то, что подобное случиться и в следующий раз.
Каждая женщина, вне зависимости от того, это первые или вторые роды, должна понимать, что выбирая частные родильные дома в Киеве, в столь ответственный период жизни, как для себя, так и малыша, важно обратить внимание на самое основное — стандарты медицинской, эпидемиологической, психологической и физической безопасности той клиники, где собирается рожать. Ведь в данном случае, выбор можно сделать всего один раз, а значит, стоит задуматься, где, как и с кем, ваш малыш сможет легко и безопасно появиться на свет
Ведь в данном случае, выбор можно сделать всего один раз, а значит, стоит задуматься, где, как и с кем, ваш малыш сможет легко и безопасно появиться на свет.
Можно ли предотвратить развитие токсикоза?
Визит к гинекологу
Как избежать токсикоза при беременности? Ответ на данный вопрос волнует каждую женщину в положении, которая уже однажды сталкивалась с неприятными симптомами токсикоза.
Нет четких действий, которые могли бы полностью исключить развитие этого состояния, однако существуют правила, соблюдая которые, беременная сможет максимально предотвратить ранний токсикоз:
- ведение здорового образа жизни – питание по режиму, отказ от фаст-фуда и вредных привычек;
- здоровый полноценный сон не менее 8 часов;
- длительные прогулки на свежем воздухе;
- благоприятная обстановка в семье, исключение стрессов;
- употребление в пищу только качественных продуктов, свежеприготовленных – беременность не время для экзотики, типа сырой рыбы и прочего.
Прогулки – это здорово!
Предотвратить развитие гестоза можно еще на этапе планирования беременности, выявив и пролечив хронические патологии. Важным аспектом и залогом благополучной беременности является ранняя постановка на учет в женскую консультацию и четкое соблюдение всех рекомендаций врача.
В качестве заключения следует отметить, что токсикоз на ранних сроках не является болезнью, и это состояние необходимо пережить. В ваших силах следовать рекомендациям, приведенным выше, чтобы максимально уменьшить проявления данного состояния и уметь находить положительные стороны нового положения. Прекращение токсикоза при беременности, как правило, наблюдается к 12 неделе, и тогда вы сможете наслаждаться своим состоянием и с нетерпением ждать встречи с будущим ребенком.
Возможные осложнения и поводы для обращения к врачу
У многих женщин на поздних сроках болит и ноет низ живота как при месячных, часто появляются изжога и боли в пояснице. Одним из осложнений является и тошнота на 39 неделе беременности. Это является результатом давления матки на кишечник и желудок, а также следствием неправильного питания будущей мамы.

Иногда такие же симптомы возникают при наличии инфекции мочеполовой системы. Причины, по которым нельзя откладывать визит к врачу:
- появление нехарактерных выделений с плохим запахом или примесями крови;
- слишком сильная активность ребенка;
- отсутствие шевелений длительное время;
- неоднократная тошнота и рвота;
- отхождение околоплодных вод;
- кровотечение.
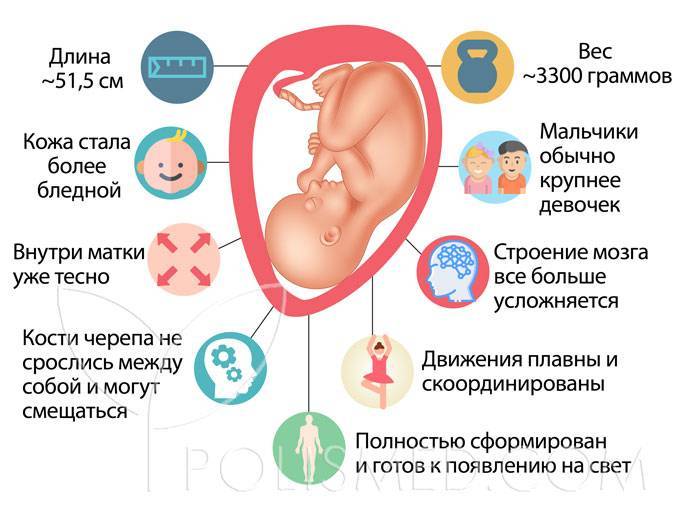
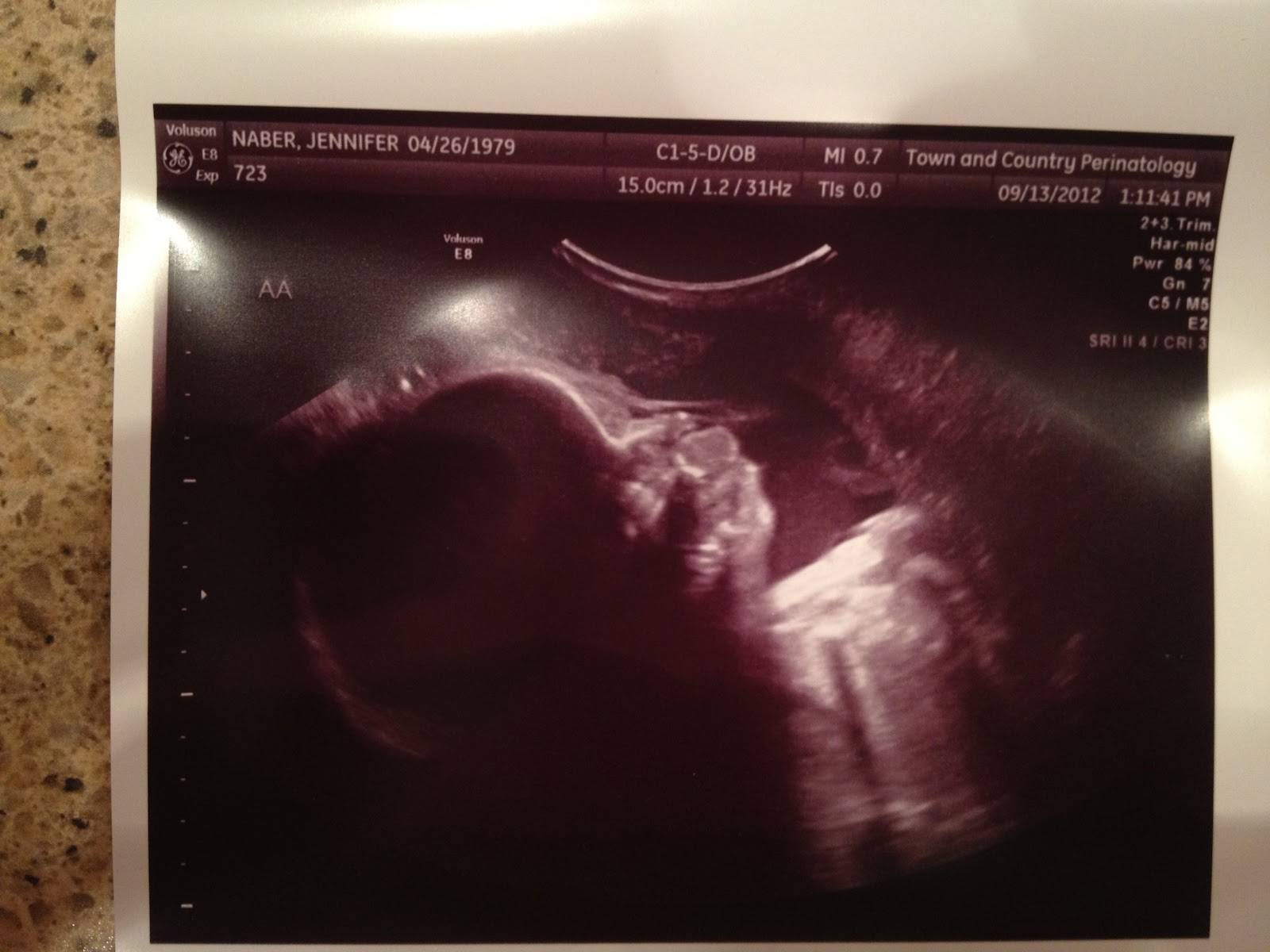
Будущий ребенок на 39 неделе беременности
Средняя длина плода на 39 неделе беременности – 50 см и вес 3000 – 3500 г. Кожа бледно-розового цвета, развита подкожная основа, пушковые волосы почти отсутствуют, длина волос на головке достигает 2 см.
Глаза фокусируются на расстоянии 20-30 см, то есть на расстоянии до материнского лица во время кормления. Имеется чувствительность по контрастности и остроте, рефракция и аккомодация, объемное, биполярное, цветное зрение, определение дистанции и глубины, реакция на мелькание и движение.
Созревание различных отделов ЦНС идет неравномерно. К 38 – 39 неделям морфологически вполне развиты лишь нервные клетки спинного мозга и глиальная ткань. Зрелой к моменту рождения является часть лицевого нерва, реализующая управление сосанием. Полное структурное и функциональное развитие ЦНС завершается в постнатальном периоде. Структура коры большого мозга достигает высокой дифференцировки уже к концу антенатального периода развития, что связано с ее интенсивным функционированием.
Предвестники родов на 39 неделе беременности
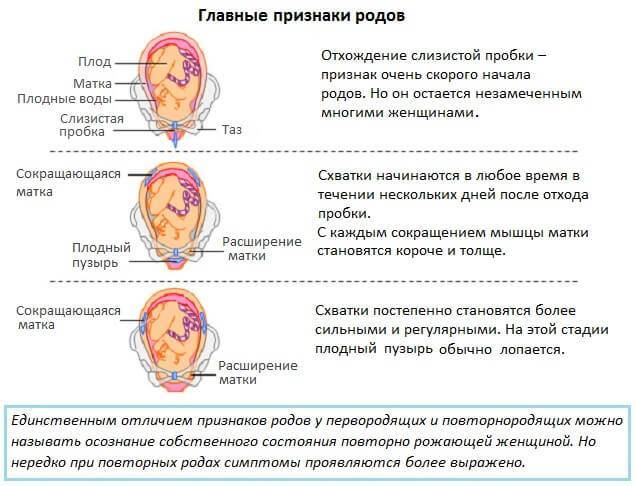
С предвестниками родов будущая мама, скорее всего уже познакомилась, если же нет, напомним их:
- Опущение живота (живот начинает немного отвисать вниз).
- Выход комка слизи из влагалища – это слизистая пробка, которая «закупоривала» шейку матки на протяжении всей беременности и оберегала кроху от внешнего мира.
- Частые тренировочные схватки.
- Выделение молозива. Оно могло и раньше выделяться, но не так обильно.
- Желание «свить гнездышко для своего птенчика».
- Понос, тошнота.
- Уменьшение массы тела.
Появление любого из указанных симптомов не означает, что необходимо немедленно ехать в роддом. Это лишь свидетельство того, что очень скоро (возможно и через несколько дней) начнутся роды, поэтому будущей маме желательно внимательно прислушиваться к своему телу.
Какая температура при беременности считается нормальной?
Дело в том, что в первом триместре беременности меняется гормональный фон в организме женщины. Особую роль в этом играет повышение продукции желтым телом прогестерона – гормона, который отвечает за нормальное течение беременности и развитие ребенка. К числу многих эффектов действия прогестерона относится влияние на центр терморегуляции и снижение процесса теплоотдачи. В результате, температура при беременности на ранних сроках может незначительно повышаться.
Температура тела ниже 37,5 С является вариантом нормы и не должна вызывать беспокойства при отсутствии других симптомов. Многие женщины при планировании беременности также измеряют базальную температуру тела. Это температура, измеряемая утром, сразу после пробуждения ректально либо вагинально. У небеременной женщины базальная температура меняется в течении менструального цикла, но с наступлением беременности она обязательно повышается и находится в пределах 37–37,5°C. Это также не должно пугать будущих мамочек
Также следует обращать внимание на то, как долго держится температура тела при беременности. С началом второго триместра на смену прогестерону приходит гормон эстроген
Его уровень начинает постепенно увеличиваться, а температурные показатели со временем становятся более низкими. Если после 13 недели беременности вы понимаете, что температура не нормализовалась, то лучше сообщить об этом своему акушеру-гинекологу.
Будущая мама на 39 неделе беременности
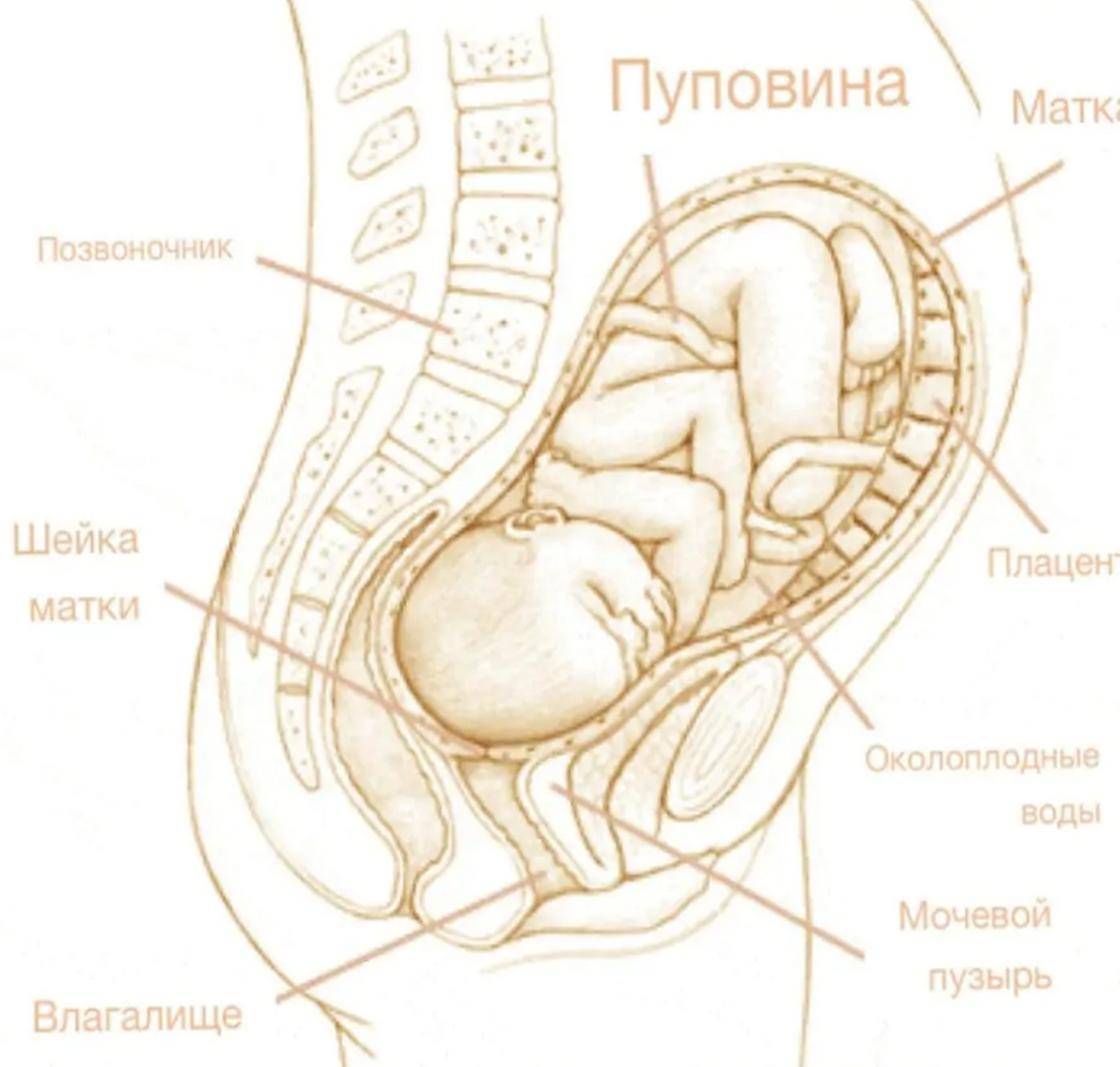
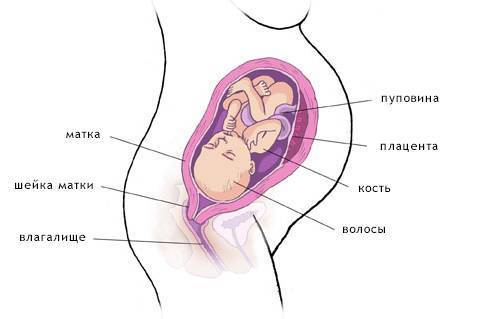
Снижение дна матки на 39 неделе беременности является симптомом вхождения передней части плода, обычно головки, в верхнюю часть родового канала, образованного костями таза. В просторечии это явление обычно характеризуют как опускание живота. Дно матки снижается в результате входа головки плода в таз матери. Снижение обычно происходит за 2 или 4 недели до родов. У рожавших женщин это явление почти не замечается до самых родов.
При снижении дна матки уменьшается давление на легкие и желудок, в результате этого беременная женщина лучше себя чувствует. С другой стороны, усиливается давление на мочевой пузырь, суставы таза, а также область промежности. В результате снижения дна матки у женщины может нарушиться равновесие, а при давлении головки ребенка на дно таза может ощущаться сильная, колющая боль.
Женщина может не заметить снижение дна матки, если ее ребенок лежал всегда низко, если она никогда не чувствовала трудности при дыхании или не испытывала чувства тошноты после еды. Подтвердить снижение дна матки и установку головки ваш врач может двумя способами. Можно почувствовать головку в тазе во время внутреннего обследования или прощупать ее снаружи через живот. Если головка установлена, то она почти неподвижна.
Перемещение головки через канал таза можно оценить и измерить. Полная установка головки означает то, что головка плода снизилась до уровня седалищных костей (выступающие костные ростки по обеим сторонам таза). Ребенок, который только начинает снижаться, может быть на высоте 4-5 см. Но высота головки не является единственным фактором, свидетельствующим о наступлении родов.
Перед родами головка плода должна установиться в костном тазе, что обеспечит ей легкое прохождение через канал таза. Но случается, что головки детей, которые не вошли во вход таза в начале родов, проходят потом гладко через канал таза. Это особенно касается женщин, ранее рожавших.
Определить срок беременности и дату родов поможет калькулятор беременности »»
триместр беременности | ||||||||
1 | 2 | 3 | ||||||
месяц беременности | ||||||||
неделя беременности | ||||||||
39 |
« 38 неделя беременности
40 неделя беременности »
УЗИ на 3 неделе беременности
УЗ-исследование в этот период необходимо для подтверждения беременности. Сейчас процессы эмбриогенеза только закладываются, однако на УЗИ уже можно увидеть плодное яйцо, закрепленное на стенке матки.
На 3 неделе исследование может быть назначено в отдельных случаях:
- диагностика внематочной беременности;
- пузырный занос – редкая патология плодного яйца, характеризующаяся отсутствием эмбриона при наличии всех симптомов беременности. Причина – структура, необходимая для прикрепления плодного яйца в матке (трофобласт), перерождается в огромное количество мелких пузырьков;
- сомнения по поводу беременности — признаки беременности нечеткие.
Факторы риска
Если в 38 недель беременности у вас резко возросла отечность, началась диарея, рвота, появились головокружения, головная боль или нарушения зрения, это могут быть признаки преэклампсии — серьезного осложнения гестоза. Такое состояние опасно для здоровья матери и ребенка, поэтому во многих случаях требует проведения экстренного родоразрешения.
Также следует обратиться к врачу, если на 37 – 38-й неделе беременности вы заметили кровянистые выделения из влагалища или подтекание околоплодных вод. Опасен для крохи и генитальный герпес. Выявление этого заболевания служит показанием для кесарева сечения.
В 38 недель беременности нежелательны простуда и грипп — и не столько для ребенка (вероятность его инфицирования сейчас минимальна), сколько для вас, потому что эти болезни осложняют течение родов. Поэтому следует избегать большого скопления людей, добавить в свой рацион лук и чеснок, фрукты и овощи, принимать витаминный комплекс, рекомендованный врачом.
Шевеления, размеры и состояние плода
Так как малыш уже вырос и в матке практически нет места, у него уже не получается так активно двигаться. Теперь он может только толкать маму в живот, переворачиваться внутри и легонько двигаться. Даже в тесноте кроха активничает и показывает маме шевеления. С помощью движений он улучшает координацию и понемногу наращивает мышечную силу
В последнем триместре особенно важно следить за активностью: в день плод должен проявлять себя от 10 до 12 раз. При излишней активности немедленно сообщите об этом врачу – это может свидетельствовать о том, что ему не хватает кислорода или что он запутался в пуповине
Все что следует знать о малыше на этом сроке:
- все органы и организм готовы к работе;
- все еще идет развитие и продолжается совершенствование систем;
- ЦНС развивается неравномерно. В поджелудочной началась выработка ферментов, которые необходимы для расщепления пищи, попадающей в желудок. Полезные бактерии появятся только после первой пробы молозива – а пока он стерилен;
- сразу после рождения младенец опорожняется меконием.
Всю беременность полезные компоненты попадали в организм малютки через плаценту, но на этом сроке она уже стареет – заканчивается срок ее службы. Пуповина отрезается только по завершении ее пульсации. И только после этого рождается детское место – это завершающий этап родов.
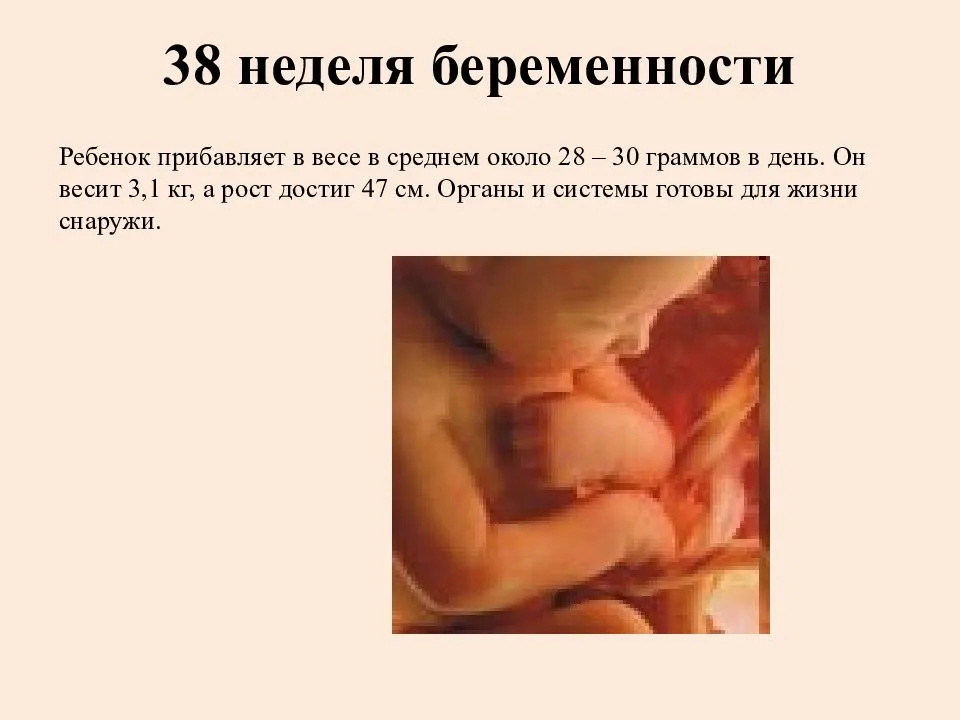
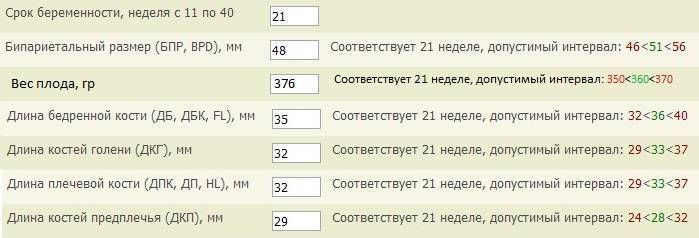
Согласно календарю беременности на 38 неделе вы уже не полнеете, а вот ребенок, который весит 3300 грамм и имеет рост в 50 сантиметров, все еще растет.
Присоединяйтесь к Nestle Baby&Me
Беременность не только меняет жизнь будущей мамы, но и вызывает множество сомнений. Мы поможем разобраться со всеми страхами и найти ответы на самые важные вопросы о материнстве.
Стадии и виды токсикоза
Чаще всего проявления токсикоза на ранних сроках беременности умеренные, не оказывают сильного влияния на здоровье будущей матери и ребенка
Но женщине важно следить за изменениями в самочувствии
С учетом выраженности симптомов выделяют несколько степеней токсикоза¹:
1. За день у женщины может быть до 5 приступов тошноты, которые не всегда заканчиваются рвотой. Иногда может отмечаться потеря веса (до 3 кг).
2. Количество приступов тошноты и/или рвоты увеличивается до 10 раз в сутки, часто не зависит от приема пищи. Самочувствие женщины ухудшается при употреблении некоторых продуктов, от резких запахов, во время поездки в транспорте. При появлении подобных симптомов необходим врачебный контроль и оценка изменения массы тела беременной (в большинстве случаев отмечается потеря веса более 5 кг). Если женщина не набирает вес, а худеет, это может быть вызвано недостатком питательных веществ в рационе.
Основное проявление токсикоза умеренной степени — неприятный запах при дыхании, это связано с дефицитом воды и глюкозы.
Характерно снижение артериального давления, повышение частоты сердечных сокращений. Желательно обратиться за консультацией к врачу.
При токсикозе самочувствие ухудшается от резких запахов. Фото: benzoix / Depositphotos
3. Частота суточных приступов рвоты возрастает до 25 и более. Состояние беременной оценивается как тяжелое и даже критическое, наступает обезвоживание. Ощущается сильная слабость, повышается частота сердечных сокращений. За несколько недель женщина может потерять в весе 10 кг и более. После проведения лабораторных исследований может диагностироваться нарушение работы печени и почек, которые не справляются с возросшей нагрузкой. Описанное состояние становится поводом для госпитализации в стационар.
Важно!
При длительной рвоте, которая может быть опасна для жизни, специалисты оценивают необходимость прерывания беременности.
Тяжесть рвоты при беременности определяется по шкале Motherisk OUQE-24:
- Суточное количество рвоты/позывов к ней.
- Наличие и длительность тошноты, болей в желудке.
- Количество позывов к рвоте, которые не приносят облегчения.
| Ответы на вопросы | Количество баллов | ||
| 1 | 2 | 3 | |
| нет | нет | нет | 1 |
| несколько раз | до 1 часа | несколько раз | 2 |
| 3–4 раза | 2–3 часа | 3–4 раза | 3 |
| 5–6 раз | 3–4 часа | 5–6 часов | 4 |
| 7 и более раз | свыше 6 часов | более 7 раз | 5 |
С учетом состояния и данных таблицы врач определяет степень тяжести рвоты при беременности:
- Легкая (6 и менее баллов).
- Умеренная (7–12 баллов).
- Тяжелая (13–15 баллов).
Легкая степень считается безвредной для женского организма. Умеренная степень также не представляет угрозы — при нормальном течении неприятная симптоматика проходит к началу 14-й недели. Опасной для беременной и плода является тяжелая степень токсикоза, при которой организм сильно обезвоживается и истощается.
Гестоз может вызывать следующие проблемы со здоровьем:
- Водянка. Формируется из-за задержки жидкости и проявляется стойкими отеками (скрытыми или явными).
- Нефропатия. Помимо отечности у беременной повышается артериальное давление и диагностируется белок в моче.
- Преэклампсия. К вышеописанным симптомам добавляются головные боли, тошнота, рвота. Могут возникать нарушения памяти, сонливость или бессонница, вялость, безразличие, связанные с нарушениями мозгового кровообращения. Артериальное давление — 160/110 мм.рт.ст. и выше, белок в моче — от 5 г, выделение мочи снижается и составляет менее 500 мл.
- Эклампсия. Тяжелая стадия гестоза. У беременной присутствуют практически все описанные выше симптомы, появляются приступы судорог.
Рисунок 2. Проявления преэклампсии. Изображение: VectorMine / Depositphotos
Поздний токсикоз, возникающий как самостоятельное проявление, а не на фоне каких-либо других болезней, называется чистым гестозом. Если у беременной есть проблемы со здоровьем (патологии почек, печени, эндокринной системы, ожирение), говорят о сочетанном гестозе.
Что провоцирует преждевременные роды
Преждевременными считаются роды до 37 недели беременности. Обычно появление ребенка на свет раньше положенного времени – результат сбоя в организме женщины. Что может вызвать подобный сбой:
- инфекция половых органов, острая или хроническая;
- общая инфекция организма, воспалительный процесс;
- нарушение работы кровеносной системы;
- сбой в гормональной системе;
- травмы или ослабление матки;
- слишком юный или пожилой возраст матери;
- искусственное оплодотворение (ЭКО);
- наследственность;
- тяжелая физическая работа, стресс;
- другие причины.
Все факторы риска известны врачам-гинекологам. Если у женщины есть риск преждевременных родов, ее наблюдают более тщательно, а иногда даже госпитализируют – это называется «положить на сохранение». Если врач не предупреждает о возможном риске, значит, беременности ничего не угрожает, и будущая мать может не волноваться. Достаточно соблюдать несложные рекомендации – не перетруждаться, чаще бывать на свежем воздухе, питаться свежими и полезными продуктами, – и ждать запланированной даты.
Можно и нельзя
На 39-й неделе беременной стоит продолжать придерживаться основных правил безопасности, чтобы избежать нежелательных осложнений. Роды могут начаться в любой момент, но не стоит расслабляться. Идеально, если поведение будущей мамы будет способствовать началу родовой деятельности в тот момент, когда ее тело и малыш полностью к этому готовы. Беременной стоит продолжать:
- внимательно относиться к рекомендациям гинеколога;
- своевременно сдавать анализы и проводить необходимые исследования;
- избегать алкоголя, курения (даже пассивного), наркотических веществ;
- стараться не заболеть: избегая мест массового скопления людей, общения с простуженными знакомыми;
- избегать контакта с бытовой и строительной химией;
- соблюдать режим дня и питания;
- тщательно следить за гигиеной тела;
- сохранять порядок и чистоту в доме;
- ежедневно проветривать помещения, в которых находится беременная;
- каждый день гулять на улице, желательно вблизи водоема или в парке;
- сохранять хорошее настроение, бороться с появляющимися страхами.
Конечно, не стоит забывать, что движения и физические нагрузки должны быть легкими, безопасными. Стоит стараться:
- двигаться плавно, без резких движений;
- избегать работы требующей держать высоко руки;
- не наклоняться надолго, поднимаясь, опираться на окружающие предметы;
- не поднимать, не носить, не передвигать тяжести;
- активно просить близких помогать выполнять домашнюю работу.
Секс
На 39-й неделе беременности интимная жизнь не запрещена, но большинство гинекологов сходятся во мнении, что лучше ее избегать. В мужской сперме содержится вещество, способствующее размягчению шейки матки. Половой акт может началу родовой деятельности раньше, чем задумано природой.
39-я неделя — срок когда ваш малыш может появиться на свет. С этой недели стоит относиться к своим ощущениям очень внимательно, а при возникновении вопросов по самочувствию, отправляться в роддом. Следует помнить, что каждая женщина уникальна, а начало родового процесса не всегда сопровождается схватками. В некоторых случаях, только следование собственному внутреннему голосу заставляет женщину отправиться в роддом вовремя. Слушайте свое тело, и оно подскажет, что час Х наступил.
Если статья понравилась, пожалуйста, поделитесь ссылкой на нее
Советы для снижения риска возникновения разрывов в родах
Профилактикой разрывов и акушерских травм в родах являются следующие мероприятия.
Формирование некрупного плода.
В течение беременности будущей маме важно набрать не более 15 кг. Можно пройти тест толерантности к глюкозе для исключения гестационного диабета, который приводит к высокой массе плода
С 38 недели и далее необходимо контролировать прибавку массы тела и предполагаемую массу ребенка, следя за своим питанием. При первых родах женщина должна подойти к концу срока вынашивания с весом младенца не более 3600 г. При повторных родах вес ребенка не должен быть значительно больше, чем при первых. Тогда риск возникновения разрывов будет значительно ниже.
Не приобретайте сомнительных средств.
Не существует технологий, которые могли бы профилактировать разрывы в родах на этапе беременности. Различные кремы, шарики и т.д. — это всего лишь коммерческий маркетинг. Доказательств эффективности этих средств нет.
Посоветуйтесь с врачом.
Перед родами желательно пройти осмотр у акушера для определения высоты стояния промежности. При высокой и ригидной промежности риск разрывов действительно высок. Тогда врач, принимающий роды, сможет составить план поведения во втором периоде родов, поможет выбрать правильную позицию (возможно, вертикальные роды или роды на боку и т.д.).
Без спешки.
Отсутствие спешки при родоразрешении – еще одно условие отсутствия разрывов. Если роды идут физиологически, сердцебиение ребенка не страдает, не возникают требующие неотложной помощи ситуации, следует дождаться максимального опущения и становления головки в родовые пути, и только тогда начинать тужиться.
Вопрос профилактики разрывов должен решаться только непосредственно с ведущим беременность врачом-акушером.
Разрешенные лекарства
классификации FDAПрименение при беременности и грудном вскармливании
- Жаропонижающие препараты – средства с активными веществами парацетамолом (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловой кислотой (Аспирин, Ацетилсалициловая кислота и т.д.). Согласно данным последних исследований, ацетилсалициловая кислота признана безопасной на любых сроках беременности, хотя ранее считалось, что ее нельзя применять в третьем триместре гестации.
- Средства для купирования сухого кашля без отхождения мокроты – препараты, содержащие активное вещество декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие препараты (для выведения мокроты из бронхов и легких) – средства, содержащие активные вещества гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – используют местные формы (капли в нос и спреи) с активными веществами псевдоэфедрином, фенилэфрином (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолином или оксиметазолином (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – антигистаминные средства с любыми активными веществами, которые относятся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие препараты (для купирования различных болей) – средства с активным веществом дротаверином (Но-Шпа, Дротаверин), папаверином (Папаверин) или магнезия (магния сульфат).
- Антацидные препараты (для купирования изжоги) – средства с активным веществом магния-алюминия гидроксидом (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель).
- Противогрибковые препараты (для лечения кандидоза/молочницы) – используют местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – используют местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксевазин, Эскузан.
- Слабительные средства (от запоров) – сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (для прекращения поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – можно принимать внутрь и вводить инъекционно препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Гипотензивные препараты (для снижения артериального давления) – средства с активными веществами метилдопой (Метилдопа, Допегит), метопрололом (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенололом (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. Нифедипин – это препарат для быстрого снижения артериального давления, поэтому его применяют эпизодически, разово, время от времени. А препараты с метилдопой, атенололом и метопрололом применяют для поддержания давления в пределах нормы, и поэтому их принимают длительно, курсами. Всем женщинам для курсового применения всегда в первую очередь назначают препараты с метилдопой, которые наиболее безопасны. И только если метилдопа оказывается неэффективной, то подбирают препарат с атенололом или метопрололом, которые, хотя и безопасны, но все же хуже для плода по сравнению с метилдопой.
- Противовирусные препараты (для лечения гриппа и ОРВИ) – средства с активными веществами осельтамивиром (Тамифлю) или занамивиром (Реленза). Препараты относятся к группе С, поэтому применять их можно только под контролем врача.
- Противоотечные препараты (для купирования отеков) – любой аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Рекомендации для беременной
Беременная вовсю готовится к родам. Как правило, уже собрана сумка в роддом, главное — не забыть положить в нее:
- документы (обменную карту, паспорт и страховой полис — при необходимости);
- вещи для роженицы и новорожденного;
- комплект для малыша на выписку;
- предметы первой необходимости (гигиенические средства, подгузники, пеленки).
Детская комната или уголок уже должны быть подготовлены. Если все главные дела выполнены, можно расслабиться и спокойно ждать наступления родов. В этот период не запрещены прогулки на свежем воздухе и по магазинам, а также посещение родственников или знакомых. Главное, чтобы кто-либо из членов семьи всегда сопровождал беременную.
Какая температура при беременности должна вас насторожить?
Во-первых, это высокая, более 37,5°C, температура, даже если это происходит в первом триместре беременности. Чаще всего причинами этого могут быть ОРВИ, ангина и заболевания, вызванные различными инфекциями. Иммунитет женщины во время беременности особенно уязвим, чем с радостью пользуются всевозможные вирусы и бактерии и активно начинают атаковать «слабые места» беременной. Это объясняется тем, что природа позаботилась о малыше и предусмотрела механизмы угнетения активности маминой иммунной системы, чтобы не вызвать преждевременное отторжение «чужеродного» тела из материнского организма. Кстати, в этом также виноваты эффекты действия прогестерона. Учитывая эпидемию коронавирусной болезни, повышенная температура тела при беременности и ухудшение самочувствия женщины – это повод известить своего акушера-гинеколога и семейного врача и пройти соответствующие дообследования. Также повышение температуры тела у будущей мамы в некоторых случаях является следствием банального перегрева – достаточно прогуляться по городу пару часов под палящим солнцем или опрометчиво пойти на пляж, и к вечеру столбик термометра может подскочить даже до 38 градусов. Но такая температура быстро спадает и не сопровождается характерными для воспаления симптомами. Чрезмерные физические нагрузки также являются частыми причинами гипертермии, поэтому старайтесь избегать этих факторов.
Во-вторых, температура при беременности, которая сопровождается любыми другими симптомами, является неблагоприятным признаком.Головная боль, тошнота, диарея, рвота, боли при мочеиспускании, кровянистые выделения из половых путей, боль в животе, изменение характера движений плода и другие симптомы, беспокоящие женщину и сопровождающиеся температурой, являются патологией и достаточным основанием для визита к врачу. В некоторых случаях лучше сделать это немедленно, ведь это могут быть состояния, требующие срочного лечения и госпитализации в соответствующее профильное отделение. Следует помнить, что такие острые заболевания как пиелонефрит, аппендицит, цистит также встречаются во время беременности
Особенно важно заметить их симптомы вовремя, поскольку такие острые состояние у беременных могут иметь стертую клиническую картину, что усложняет их диагностику.
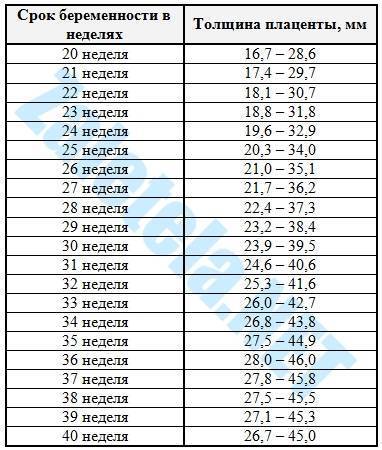
Плацента на 39 неделе беременности
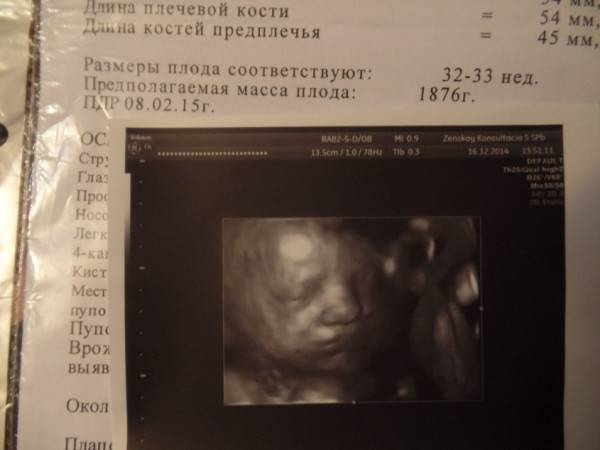
На 39 неделе плацента начинает стареть – уменьшается ее толщина, в тканях появляются отложения кальция, ухудшается кровоток в сосудах. Конечно же, эти изменения влияют на кровоснабжение и обеспечение малыша всеми необходимыми веществами, но не критично. Врачи считают, что такая стрессовая тренировка даже полезна крохе перед родами, в ходе которых обязательно присутствуют периоды, когда плод начинает страдать от нехватки кислорода. Однако случается, что детское место начинает стареть преждевременно и к 39 неделе практически полностью утрачивают все свои функциональные возможности. В таких условиях малыш перестает набирать вес и постоянно находится в состоянии кислородного голодания.
Определить, что крохе плохо внутри матки, можно с помощью КТГ и доплерографии. Кроме того, и акушер-гинеколог, прослушав сердечко плода, и будущая мама, следящая за шевелениями своего ребеночка, могут заподозрить неладное. Поэтому не стоит игнорировать походы в женскую консультацию и слежение за двигательной активностью малыша на последних неделях беременности.
Есть еще один важный момент – старение плаценты приводит к тому, что она перестает выполнять свою барьерную функцию. Теперь к малышу могут попасть возбудители инфекций, токсины, вредные химические соединения и т.д. Поэтому будущая мама не должна забывать о бдительности ни на минуту:
- никакого самолечения;
- никакого посещения людных мест, где можно что-то «подцепить»;
- никаких экспериментов с пищей;
- никаких генеральных уборок с применением сильной бытовой химии и ремонтов в доме.
Тревожные признаки
здоровья
- Кровянистые выделения из влагалища в любом количестве и любого характера (цвета, запаха, консистенции и т.д.);
- Обильные жидкие выделения из влагалища (они могут быть похожи на непроизвольно выделившуюся мочу);
- Часто появляющаяся головная боль, которая сочетается с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Внезапный сильный отек лица или рук;
- Повышение температуры тела выше 38oС;
- Зуд и/или жжение во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, которая не уменьшается с течением времени и в состоянии полного покоя;
- Сильный удар в живот любого происхождения (например, падение на живот, удар в живот рукой или предметом);
- Появление более 4 – 5 схваток в течение одного часа;
- Отсутствие шевелений или менее 10 шевелений плода в течение последних 12 часов.