Озноб при родах
Часто женщина во время родовспоможения может ощущать неприятный озноб. Однако это никак не последствия холода в помещении. Медики утверждают, что причина кроется в резком повышении или снижении артериального давления. И да, у тех беременных, у которых имеется несовместимость крови с будущим ребенком (так называемый резус-конфликт), тоже может быть подобное состояние. Только причина здесь в незначительном повышении температуры тела роженицы.
Отхождение околоплодных вод
Некоторые уверены, что о начале родовой деятельности сигнализирует отхождение околоплодных вод. На самом деле это не так, потому что плодный пузырь не всегда лопается под воздействием давления рождающегося малютки. В таком случае обычно осуществляется искусственное отхождение вод – прокол околоплодного пузыря. Правда, в последнее время подобное в акушерстве не приветствуется, потому что влияет на скорость родов. Считается, что роды после прокола проходят намного быстрее, что чревато осложнениями и разрывами.
Читай также: О беременности подробно: как выглядят околоплодные воды
Воды могут отходить в несколько этапов
Не всегда околоплодные воды «выливаются» за раз, иногда случается, что они отходят в несколько заходов. Чаще всего такое происходит с первородками – женщинами, которые станут мамами впервые.
Без околоплодных вод плод в матке может жить до суток
Существует миф, что если отошли воды, то нужно срочно вызывать роды у будущей мамы. Согласно же заявлениям иностранных акушеров без риска для жизни плод может существовать в «безводном» пространстве матки около 24 часов. И он не задыхается, потому что плацента продолжает работать и к крохе через пуповину поступает насыщенная кислородом амниотическая жидкость.
Роды могут как ускоряться, так и замеляться
Родовая деятельность может проходить в различном темпе: на одном этапе они могут ускориться, затем немного замедлиться, а потом – ускориться вдвойне. Это нормальное явление.
Самостоятельного выхода плаценты может и не быть
Обычно после завершения второго этапа родов, во время которого кроха появляется на свет и попадает на грудь к маме, наступает третий этап – отделение плаценты вместе с пуповиной и плодными оболочками (все это называется «послед»). Чаще всего послед отходит самостоятельно в течение 10-15 минут, но иногда, если по истечению получаса плацента так и не вышла, требуется вмешательство акушера-гинеколога, который вытаскивает ее самостоятельно. Кстати, при родах с помощью кесарева сечения некоторые хирурги после извлечению плаценты с пуповиной приподымают ее выше уровня ребеночка, чтобы плацентарная кровь поступила к нему в максимальном объеме.
Читай также: 5 самых популярных вопросов о плаценте и пуповине
Рождение в «рубашке»
Ты, наверное, слышала, что некоторых везунчиков по жизни называют «рожденными в рубашке». Рубашкой или сорочкой в древности называли околоплодный пузырь. Если кроха рождался укутанным в него, то говорили, что он родился в рубашке.
Выработка бета-эндорфинов
Во время родовой деятельности в организме женщины вырабатывается определенный вид гормонов – бета-эндорфины. Их задача – обезболить родовой процесс женщины. Кроме того, некоторая их часть попадает в молозиво, первую еду крохи, что позволяет малютке ощутить спокойствие и не бояться большого окружающего мира
Именно так важно в первые минуты после родов дать малышу грудь и получить первую свою еду в виде молозива
Не все мамы испытывают материнское чувство сразу после родов
Еще один удивительный факт: иногда случается, что молодая мама не испытывает той радости встречи со своим долгожданным малышом, который только-только родился. И то, как мама пускает слезу умиления во время первого прикладывания к груди – чаще всего лишь красивая картинка на экране. Доктора и психологи уверяют, что в этом нет ничего странного.
Читай также: Самая важная потребность младенца — вся правда о бондинге
Дело в том, роженице приходится пережить сильный стресс, страх, боль, отчаянье, гормональную бурю. Все это в комплексе оказывает непосредственное влияние на женские чувства, эмоциональность и восприятие мира. Спустя пару часов, как только молодая мама немного отдохнет и успокоится, она посмотрит на младенца совершенно другими глазами.
Когда именно врач принимает решение ввести гель для стимуляции родовой деятельности?
Обычно акушер-гинеколог руководствуется не желанием самой женщины «побыстрее родить», а дожидается клинических проявлений, которые демонстрируют, что родовую деятельность необходимо ускорить.
Причинами для этого могут быть:
- очевидные проблемы в процессе уже начавшихся родов (замедление и затихание схваток);
- полное отсутствие схваток при уже отошедших околоплодных водах;
- явное отсутствие прогресса к раскрытию шейки матки.
Акушеры, применяющие в клинической практике гель для стимуляции, утверждают, что препарат, как правило, дает быстрый эффект (у некоторых он может наступить уже через 10 минут после введения), а побочные эффекты случаются с пациентками довольно редко. И все же женщине следует знать, что гель должен вводить опытный специалист, поскольку превышение вводимой дозы или его неграмотное применение способно привести к побочным эффектам, а именно:
- к головной боли и головокружению;
- к диарее;
- к тошноте и рвоте;
- к отслойке плаценты;
- к лейкоцитозу (резкому повышению числа лейкоцитов в крови);
- к гипертонусу матки, при резком сокращении стенок которой может произойти их разрыв.
Разумеется, стимуляцию родовой деятельности современные врачи проводят не только с помощью геля. Но даже считая гелевые препараты одними из самых безопасных для беременной и плода, в некоторых случаях гинекологи могут оказаться от применения геля для стимуляции родов.
Что лучше естественные роды или стимуляция в роддоме?
Естественные роды лучше
Раньше женщины рожали естественным путем. Многие терпели схватки, которые могли продлиться до 2-х суток. Медработники и врачи не вмешивались в этот процесс, а только наблюдали за самочувствием мамы и ребенка. Сейчас все проще, можно сделать медикаментозную или катетерную стимуляцию, и женщина рожает без длительных мучений.
Но что лучше естественные роды или стимуляция в роддоме? Давайте разбираться вместе:
Болевой порог
- При естественных родах, матка раскрывается, срабатывают болевые рецепторы, которые подают в мозг сигналы о невыносимой боли, выделяется эндорфин. Он помогает притупить боль.
- При стимуляции, мозг не понимает, что необходимы эндорфины, поэтому боль будет очень сильной и невыносимой. Часто роженицы просят делать анестезию.
Движение
- Во время естественного процесса, роженица выбирает комфортную для нее позу.
- При стимуляции, роженица наблюдается доктором и находится под капельницей, поэтому движения ограничиваются.
Рефлекс выталкивания
- Родовой процесс в организме, который проходит обычно, создает все условия для продвижения малыша, выделяется адреналин.
- Искусственно вызванная родовая деятельность, проходит без рефлексов, поэтому без помощи квалифицированного врача не обойтись.
Защита малыша
- Окситоцин во время родов должен попадать в плаценту, тем самым оберегая малыша от кислородного голодания.
- Во время стимуляции не вырабатывается этот гормон, большие шансы получения ребенком гипоксии.
Как видите, естественные роды лучше, чем стимуляция. Хотя врачи утверждают, что если здоровье будущей мамы и ребенка позволяет, то можно ускорить процесс, чтобы не мучить ни женщину, ни ребенка. Даже естественная стимуляция стоит после нормальных обычных родов, потому что, хоть она и считается безопасной, все равно это активизация неестественных для организма процессов.
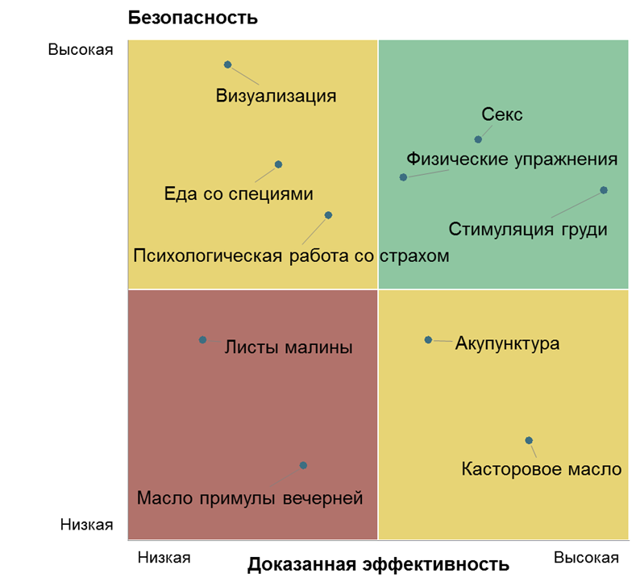
Естественные способы стимуляции родов: обзор методов
Естественные способы стимуляции родов
Естественная стимуляция родов исключает любые медицинские действия. Именно поэтому многие мамочки предпочитают именно эти способы для появления долгожданного малыша в установленный срок.
Обязательно рядом должен находиться тот, кто будет контролировать процесс и оказывать поддержку будущей маме. Вот обзор проверенных методов, которые действительно помогают:
Ходьба
- Размеренная ходьба стимулирует раскрытие шейки матки.
- Во время движения ребенок начинает давить на матку, что стимулирует ее раскрытие.
Половой акт
- Если раньше он был запрещен в последние месяцы беременности, то теперь это является естественной стимуляцией родов.
- В сперме содержится простагландин, который делает пульсацию матки интенсивнее.
Физические нагрузки
- Подъем штанги, естественно, исключен.
- Посильные нагрузки в виде домашних дел или неспешного похода по лестницам, помогут приблизить заветный час.
- Зарядка и танец живота так же не противоречат медицинским рекомендациям.
Стимуляция сосков при помощи массажа
Это увеличивает уровень окситоцина в крови, что приводит к скорейшему раскрытию шейки матки.
Акупунктура
- Выполняйте массаж специальных точек на руках: между большим и указательным пальцем, в области крестца, у основания ногтя мизинца.
- Считается, что эти точки связаны с женскими половыми органами.
Касторовое масло
- Касторка обладает расслабляющим эффектом.
- Шейка матки раскроется гораздо быстрее.
- Тем более это средство позволит очистить кишечник перед родами.
Ламинарии
- Небольшое количество вводится в шейку матки.
- Ламинарии там разбухают и выполняют растяжение цервикального канала.
- Такой метод практикуется женщинами уже ни один век.
Главное помнить, что роды — это естественный процесс, который заканчивается появлением малыша. Естественная стимуляция позволяет не рисковать жизнью ни будущей мамы, ни ребенка.
Роды не могут начаться, нужна стимуляция
Будущих мам, находясь на 38-40 неделе беременности, часто интересует: можно ли стимулировать роды самостоятельно в домашних условиях без применения медикаментов и вмешательства врачей? Можно! Для этого подойдут естественные методы стимуляции родовой деятельности. Если же способ не сработал, врачи используют искусственную стимуляцию родов.
Искусственное вскрытие плодного пузыря – безболезненный, но неприятный способ стимуляции родов. Метод является одним из самых популярных видов вызывания родовой деятельности без применения медикаментозных средств и заключается в проколе околоплодного пузыря, что влечет за собой отхождение вод.
Окситоцин – способ стимуляции родов. Препарат является искусственным аналогом гормона, вызывающего схватки. Вводится роженице внутривенно до достижения регулярности схваток.
Половое сношение. Мужская сперма содержит в себе простагландины. Количества гормона в ней не так велико, как в медикаментозных препаратах, однако при нормально протекающей беременности такого содержания гормона будет вполне достаточно для своевременного начала родов. Во время полового акта в организме женщины вырабатывается окситоцин, который вызывает начало схваток.
Отделение плодного яйца — на данный момент немного устарелый способ. Им активно пользовались для стимуляции родовой деятельности несколько десятилетий назад. Сейчас же метод применяют редко, так как процедура сама по себе болезненная, к тому же может вызвать кровотечение у роженицы.
Стимуляция сосков. Этот метод на фоне возбуждения женщины вызывает прилив окситоцина в кровь. Основным неудобством этого способа считается длительность проведения. Массаж сосков нужно делать 3 раза в день по 15-20 минут в среднем. Не каждая женщина это выдержит, особенно сложно придется обладательницам чувствительной груди.
Физическая нагрузка. Долгие пешие прогулки, мытье полов или ходьба по лестнице – распространенные способы вызвать родовую деятельность. Во время длительных и активных движений будущей мамы на поздних сроках беременности малыш начинает давить на шейку матки. Часто это и провоцирует начало схваток.
Дополнительные терапевтические меры. Массаж определенных зон – еще один из способов стимуляции родов. Многие женщины выбирают этот способ, ведь он и полезен, и приятен. Однако, как показывает практика, данный метод менее эффективен в стимулировании родовой деятельности, чем остальные.
Применение трав, вызывающих схватки. Для этого метода готовится отвар, состоящий из пряных трав – корицы, имбиря, гвоздики. Готовым настоем пропитываются тампоны и вводятся во влагалище. Использовать подобный способ можно лишь при зрелом зеве. В обратном случае интенсивные сокращения матки, вызванные травами, приведут к кислородному голоданию малыша.
Стимулирующая ванна. Спровоцировать начало схваток может помочь теплая ванна с добавлением ароматических масел. Для проведения процедуры в воду температурой не более 40 градусов добавляют смесь из 250 мл сливок и 5 капель эфирных масел (гвоздика, имбирь, корица). Принимать ванну нужно 30 минут.
Касторовое масло. Касторка вызывает спазмы кишечника, что влечет за собой сокращения матки. Для стимуляции родовой деятельности касторовое масло в чистом или разбавленном виде принимают внутрь. За один раз нужно выпить 50 мл средства. Через полчаса начинается сильная диарея. Это и вызывает начало схваток.
Стимуляция родов в домашних условиях
Своевременная стимуляция родовой деятельности дома избавит роженицу от последующего медикаментозного вмешательства в больнице. Не все естественные методы сразу помогут вызвать схватки. Организм каждой женщины индивидуален. Попробуйте на себе несколько способов стимуляции, дабы понять, какой метод подойдет именно вам.
Стимуляция родов в роддоме
Искусственное стимулирование родовой деятельности действует в 100% случаев. Но такие методы небезопасны как для роженицы, так и для малыша. Однако не стоит бояться искусственной стимуляции родовой деятельности. Иногда только она может спасти жизнь вам и вашему ребенку. Перед проведением подобной процедуры стоит рассмотреть всевозможные методы, взвесить за и против, ну и, конечно же, посоветоваться с врачом.
Почему роды откладываются? Причины для стимуляции
В норме родовой процесс начинается на 38 неделе беременности, иногда — на 1-2 недели позже. Но иногда организм затягивает беременность, и роды откладываются на одну-две недели.
Причинами перенашивания плода могут быть:
- патологии или нарушения, развившиеся в центральной нервной системе женщины;
- ожирение у беременной;
- эндокринологические патологии у беременной;
- поздняя беременность, если возраст будущей матери составляет +35 лет.
Гинекологи считают, что откладывание родовой деятельности после 41-й недели несет в себе потенциальные риски для ребенка, поэтому, немного подождав, врачи предлагают прибегнуть к стимуляции.
Для этого прибегают к различным методам:
- делают амниотомию (вскрытие околоплодного пузыря);
- внутривенно вводят препараты, содержащие окситоцин;
- вводят гормональные препараты, способные вызвать родовую деятельность;
- применяют гель для стимуляции родов.
Именно гель для стимуляции родов современные акушеры-гинекологи считают наиболее безопасным средством, по сравнению с другими методами.
Как уже было сказано, стимуляцию родовой деятельности врач может применять не только для того, чтобы простимулировать ее начало. Но и в случае, если роды уже начались, но схватки нарастают слишком слабо, из-за чего шейка матки раскрывается медленно и недостаточно. В подобных ситуациях возможно применение геля во время родов.
Страх перед болью
Боль в той или иной степени сопровождает практически все роды. Но сведения о том, что это страшная боль, которую невозможно выдержать, неверны.
Из-за чего возникает боль? Боль обусловлена раздражением нервных окончаний и нервных сплетений в матке и шейке матки — это объективные причины ее возникновения. Однако в организме существуют защитные механизмы, снижающие болевые ощущения: в процессе родов выделяются «гормоны радости» — эндорфины. Кроме того, в течение беременности происходит частичная денервация матки — в ней уменьшается количество нервных волокон, проводящих болевую чувствительность.
Возникает вопрос: почему, несмотря на это, боль все же ощущается? Во многом это обусловлено именно страхом. Страх уменьшает болевой порог, то есть для того чтобы женщина начала ощущать боль, требуется меньшее количество болевых импульсов. Страх всегда сопровождается увеличением выделения биологически активных веществ — адреналина, норадреналина, дофамина, серотонина, которые многократно усиливают боль. Конечно, совершенно безболезненные роды вряд ли возможны. Но функция этой боли — не навредить женщине, а помочь ей контролировать процесс родов. Если с течением времени схватки становятся более сильными и длительными, а болевые ощущения нарастают — значит, все идет как положено, и вскоре вы встретитесь со своим малышом. Нужно научиться «доверять» боли, а не бояться ее. Помните, что физиологическая боль в родах бывает небольшой или средней интенсивности, особенно если вы расслаблены и позитивно относитесь к происходящему с вами.
Существуют способы самообезболивания в родах (самомассаж, дыхание, аутотренинг). Им можно обучиться во время беременности — в специальных школах и на курсах для беременных, с помощью литературы. Способы самообезболивания значительно облегчают боль
Особенно важно «наблюдать» за болью в потугах. Часто акушерка говорит женщине, что нужно сделать себе как можно больнее. На самом деле направлять усилия нужно в точку максимальной боли, эта боль помогает вам понять, что вы тужитесь правильно, что ваши усилия не напрасны
На самом деле направлять усилия нужно в точку максимальной боли, эта боль помогает вам понять, что вы тужитесь правильно, что ваши усилия не напрасны.
Активное участие женщины в родах необходимо. Во-первых, чем больше женщина сосредоточена на том, как ей правильно вести себя в родах, тем меньше у нее остается времени на то, чтобы концентрироваться на боли. Во-вторых, активное участие женщины способствует благоприятному исходу родов.
Что же означает термин «активная позиция в родах»? Это значит, что, во-первых, женщина должна контролировать схватки — их частоту и длительность. Во-вторых, женщине следует выбрать удобное положение. Не стоит все время лежать — полезно и походить, и постоять, а если вы лежите, то не сжиматься, а, наоборот, развести ноги и расслабиться. Положение можно и нужно периодически менять. В-третьих, в процессе родов полезно заниматься аутотренингом, напоминая себе о том, что роды — это самое счастливое событие в жизни, вот-вот вы встретитесь с вашим долгожданным малышом.
Стоит помнить и об ответственности. Вы можете и должны влиять на то, что происходит с вами и вашим ребенком. Медицинский персонал может вам помочь, но не сможет родить за вас. Кроме того, оказать вам помощь смогут, только если вы слушаете, что вам говорят, доверяете вашему врачу и акушерке
Особенно это важно в процессе потуг: в этот момент роженице фактически диктуют, что, когда и как нужно делать. Помните, что нельзя просто ждать, пока все закончится, ведь и продолжительность, и исход родов прежде всего зависят от вас
Что провоцирует преждевременные роды
Преждевременными считаются роды до 37 недели беременности. Обычно появление ребенка на свет раньше положенного времени – результат сбоя в организме женщины. Что может вызвать подобный сбой:
- инфекция половых органов, острая или хроническая;
- общая инфекция организма, воспалительный процесс;
- нарушение работы кровеносной системы;
- сбой в гормональной системе;
- травмы или ослабление матки;
- слишком юный или пожилой возраст матери;
- искусственное оплодотворение (ЭКО);
- наследственность;
- тяжелая физическая работа, стресс;
- другие причины.
Все факторы риска известны врачам-гинекологам. Если у женщины есть риск преждевременных родов, ее наблюдают более тщательно, а иногда даже госпитализируют – это называется «положить на сохранение». Если врач не предупреждает о возможном риске, значит, беременности ничего не угрожает, и будущая мать может не волноваться. Достаточно соблюдать несложные рекомендации – не перетруждаться, чаще бывать на свежем воздухе, питаться свежими и полезными продуктами, – и ждать запланированной даты.
Эпизиотомия: когда и зачем ее делают
Так называется небольшой надрез в области промежности и задней стенки влагалища, чтобы головка малыша могла появиться на свет. Это достаточно распространенная процедура, и до родов врач не может сказать, понадобится ли она. Перечислим случаи, когда доктор может решить, что ее нужно делать:
- Если есть признаки, что связки промежности недостаточно эластичны и существует угроза разрывов. Тогда 2 – 3-сантиметровый разрез — меньшее из зол, потому что разрыв может быть длиннее и заживляться не так быстро.
- Если есть опасение, что головка малыша может быть травмирована. Так может оказаться, если голова ребенка по размеру намного больше входа во влагалище или если малыш во время родов двигается тазом вперед.
- Если роды проходят стремительно.
- В случае если заметен отек промежности — такое бывает, когда схватки недостаточно сильные или если они длятся гораздо дольше ожидаемого.
- Когда женщине не удается пережидать потуги и ткани вынужденно расширяются слишком быстро.
- Если состояние женщины требует более быстрого появления малыша на свет (например, высокое давление, сильная близорукость или другие факторы).
- Когда врачу нужно наложить специальные инструменты, чтобы помочь малышу родиться: это могут быть акушерские щипцы или вакуум-экстрактор. Опытный специалист сможет оценить, действительно ли это необходимо, безопасно ли это для ребенка и какой способ правильнее.
Мышцы промежности могут быть недостаточно гибкими в следующих случаях:
- Если это первые роды женщины, которая старше 35 лет;
- Если промежность расположена высоко, то есть расстояние между задним проходом и влагалищем больше 7 – 8 см;
- В случае если на промежности есть рубцы;
- Когда акушер недостаточно защитил промежность при выведении головки и плечиков ребенка.
Как делают эпизиотомию.
Анестезия при этой процедуре обычно не применяется, но женщина не чувствует боли, потому что сейчас в этих тканях недостаточное кровоснабжение и отсутствует чувствительность.
Разрез чаще всего выполняют, когда головка показывается наружу; делают это ножницами.
После рождения малыша врач наложит швы с анестезией с использованием хирургической нити, которая рассасывается сама, так что снимать швы не нужно.
Что можно сделать, чтобы уменьшить риск эпизиотомии:
- Следует делать массаж промежности 2 – 3 раза в неделю, начиная примерно с 36-й недели беременности — желательно с применением специального масла. Техника проста: нужно неглубоко ввести пальцы во влагалище и надавливать по направлению к анусу.
- Полезны и упражнения Кегеля — сокращение интимных мышц и мышц ануса в различном темпе. Почитайте о них в специальном материале (https://agulife.ru/calendopedia/kak-vosstanovitsya-posle-rodov).
- Постараться быть спокойной и терпеливой во время родов, насколько у вас это получится.
Как вводится гель для стимуляции родов
Обычно акушеры-гинекологи вводят гель во влагалище при помощи шприца: при этом женщине необходимо сохранять горизонтальное положение на протяжении получаса, чтобы гель не вытек и начал свое действие на шейку матки. После введения геля в дозировке примерно 1 мг гинеколог периодически наблюдает за процессом раскрытия шейки матки. Однако, если на протяжении 6 часов раскрытия так и не последовало, гель вводится еще раз. При этом максимальная доза вводимого препарата не может превысить 3 мг. Поскольку гель для стимуляции родов применяется интравагинально (то есть внутрь влагалища), то его влияние на плод сведено к минимуму.
Противопоказания к применению геля для стимуляции
В каких же случаях врач предпочитает отказаться от применения геля для стимуляции родов?
В первую очередь, если существуют определенные риски для здоровья матери и плода:
- развитие гипоксии (кислородного голодания) у плода;
- развитие аспирационного синдрома (если существует риск попадания геля в дыхательные пути плода).
Противопоказаниями для введения геля являются следующие состояния:
- узкий таз (анатомическое сужение таза) у беременной, а именно — нессответствие размеров головки плода параметрам таза: это явление наблюдается примерно у 3% женщин;
- если положение плода в матке не является нормой;
- при кардиологических нарушениях у плода;
- если использование основных компонентов геля опасно для здоровья будущей матери.
Роды после стимуляции
Как пройдет рождение вашего ребенка, с точностью спрогнозировать не может никто. И это не зависит от того, применялась ли стимуляция родовой деятельности. Тем не менее, «медицинское» ускорение развития событий во время родов накладывает свой отпечаток на сам процесс, который по законам природы должен бы проходить без всяческого вмешательства и ускорения.
В частности, существуют данные (и опыт рожениц, прошедших через искусственную стимуляцию, это подтверждает), что роды с медикаментозной стимуляцией проходят более дискомфортно для роженицы, поскольку боль вследствие применения лекарств усиливается и ощущается острее. Тем не менее, практика также доказывает, что затягиванию родового процесса, помимо прочего, способствует и страх роженицы перед болью. А потому необходимо успокоиться, научиться расслабляться и совладать с болью. Помните, что во время родов болевой порог женщины снижается, и она в состоянии выдержать любую боль без риска для жизни — это предусмотрено природой. Думайте о ребеночке: ему сейчас крайне необходима ваша поддержка и помощь. Не забывайте, что для него роды также являются серьезным испытанием, которое он проходит достойно!
И не расстраивайтесь, если роды придется стимулировать: это осуществляется исключительно в интересах ребенка. Хотя, конечно, лучше заранее поговорить со своим врачом, чтобы к медикаментозной стимуляции (если вдруг) прибегали только в случае крайней необходимости по строгим показаниям (увы, в последнее время роды стимулируют все чаще).
Впрочем, если женщина истинно перенашивает беременность, то она может попробовать вызвать схватки самостоятельно — еще дома, пока позволяет время.