Причины появления прозрачных выделений из носа
У новорожденных и грудничков, периодически возникает выделение прозрачного секрета из носовых ходов. Прозрачные выделения редко формируются на фоне тяжелых состояний. Основными причинами для появления водянистого отделяемого являются:
- аллергия,
- прорезывание зубов,
- адаптация к условиям окружающей среды,
- сухой воздух в помещениях,
- вирусные инфекции.
Наибольшую опасность для здоровья ребенка представляют инфекции. Жизнедеятельность патогенной микрофлоры может привести к обширным поражениям дыхательных путей и легких.
Аллергические реакции
Аллергическая реакция — распространенная причина прозрачных соплей у ребенка. Пик симптоматики приходится на конец апреля — начало мая, период цветения самоопыляемых растений. Ключевыми признаками аллергии становятся:
- систематическое истечение прозрачной слизи из носа,
- отечность век и покраснение глаз,
- образование очагов высыпаний на кожных покровах,
- приступы зуда.
В отдельных случаях развивается отек слизистой оболочки дыхательных путей, который провоцирует заложенность носа и затрудненное дыхание. Мамам и папам следует обратиться к детскому аллергологу: осмотр малыша врачом позволит установить причину развития атипичной реакции организма на отдельные вещества. Симптомы станут менее выраженными после исключения контакта ребенка с аллергеном. При необходимости, назначаются антигистаминные препараты.
Формирование временного прикуса
Появление первых зубов у младенца может вызывать избыточное выделение слизи из полости носа . Причиной этого становится наличие общих каналов кровоснабжения носоглотки и мягких тканей полости рта. Прилив крови к деснам сопровождается увеличением кровотока в прилежащих органах, что способствует ускоренной выработке слизи в полости носа малыша. Родителям следует вовремя удалять сопли из носа малыша для предотвращения заложенности.
Адаптация к окружающей среде после рождения
Водянистое отделяемое из дыхательных путей может стать реакцией детского организма на жизненные условия, существенно отличающиеся от внутриутробных. Новорожденные впервые сталкиваются с атмосферой, солнечным или искусственным светом, микрофлорой естественных родовых путей.
Сухой воздух
Недостаточная влажность в помещении может привести к образованию избыточных водянистых выделений в полости носа малыша. Их задача — предотвращение повреждения мягких тканей. Груднички не обладают навыком сморкания, что приводит к накоплению жидкости и затруднению носового дыхания.
Вирусные инфекции
Прозрачные сопли у ребенка, возникающие на фоне инфекционных поражений, представляют наибольшую опасность. При отсутствии лечения изменятся консистенция и цвет отделяемого. На поздних стадиях респираторных заболеваний слизь обретает бело-желтый или зеленоватый цвет, становится более густой, что свидетельствует о присоединении бактериальной инфекции.
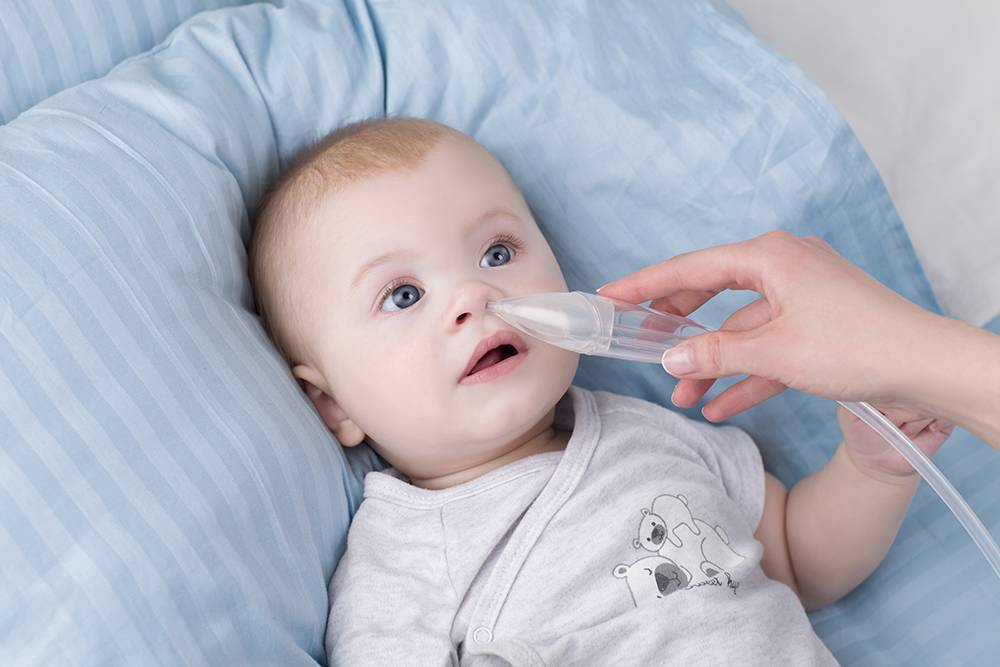
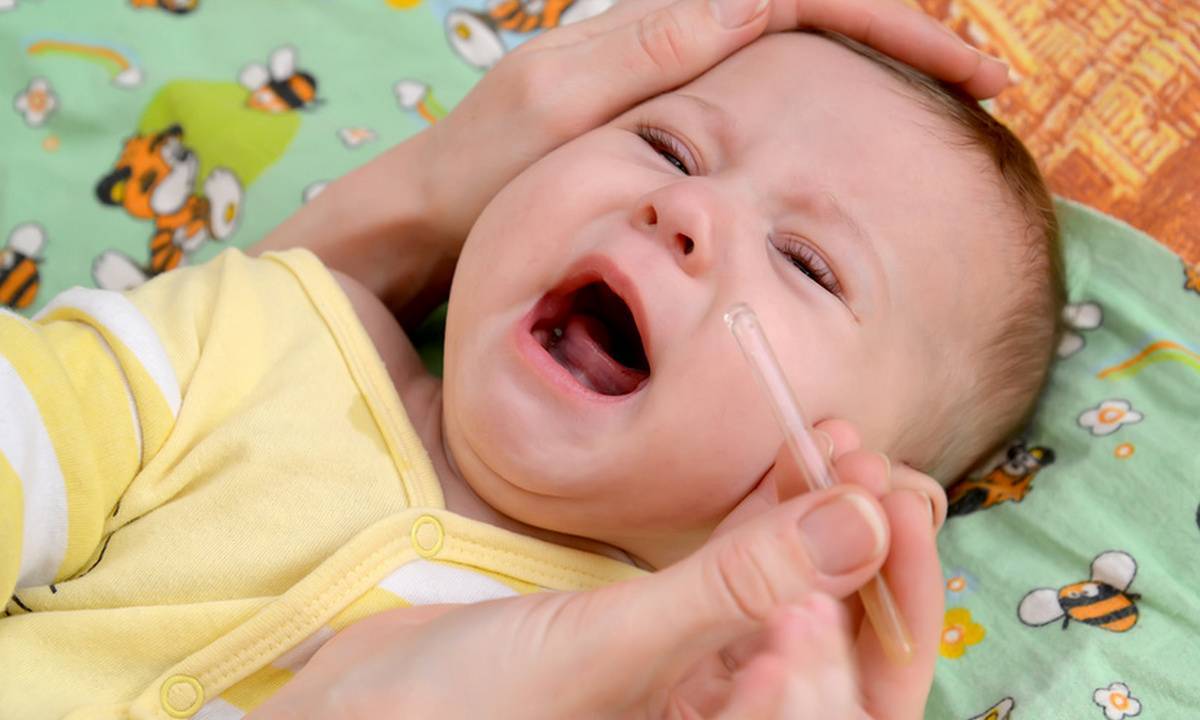
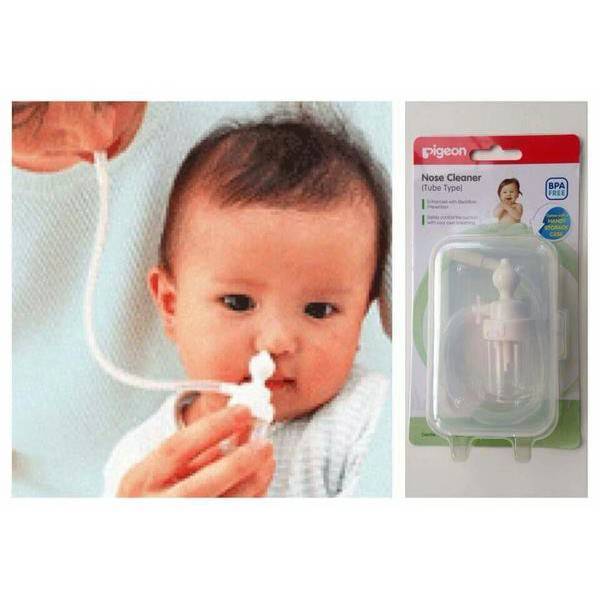
Промывание и очистка носа физраствором
Процедура промывания носа физраствором легко осуществима в домашних условиях. Промывать нос ребенку можно купленным раствором или приготовить его дома самостоятельно. Он должен быть комнатной температуры.
Особенности промывания носа детям до года и после двух лет
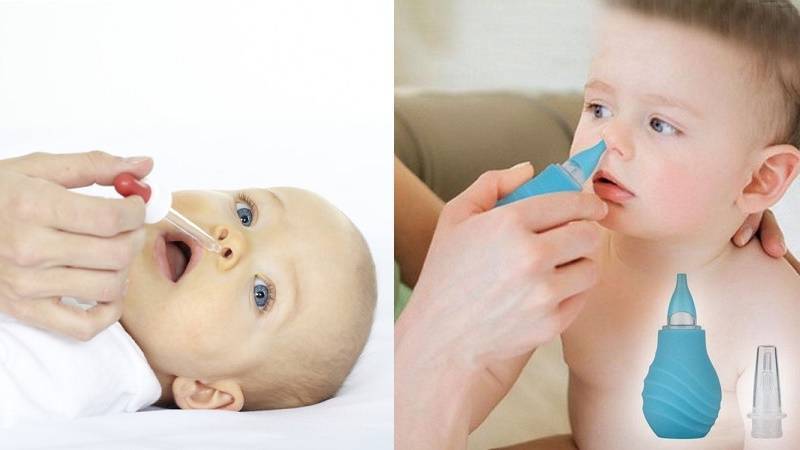
Важно принять правильное положение, для этого голова должна быть наклонена набок. В верхнюю ноздрю, при помощи пипетки или груши, вводится несколько капель физиологического раствора (или аквамарис, это тоже самое), от 2 до 5, в зависимости от возраста ребенка
Следует оставаться в таком положении на протяжении хотя-бы 2–3 минут. За это время носовая полость очистится.
Процедура промывания проводится не позже, чем за час до сна. Промывать нос следует не более пяти раз в день, чтобы не вызвать дополнительное раздражение слизистой и не нарушить ее поверхность. Для детей до года количество раз не должно превышать трех.
Первое что нужно сделать – очистить насколько возможно носовой проход ватными жгутиками. Далее закапать 2–3 капли в верхнюю ноздрю, одновременно делая круговые массажные движения. Затем процедуру повторить со второй ноздрей.
Промыть нос грудничку можно с помощью пипетки, в силу их физиологических особенностей. После введения раствора грудничок должен оставаться в лежачем положении в течение нескольких минут. Далее следует усадить малыша или подержать на руках в вертикальном положении.
Из передних отделов носа слизь сместится к задним отделам. Завершить процедуру нужно очищением. Тут существует два варианта. Первый – когда ребенок избавляется от мокроты самостоятельно, что называется «отчихивает». Это самый физиологичный вариант.
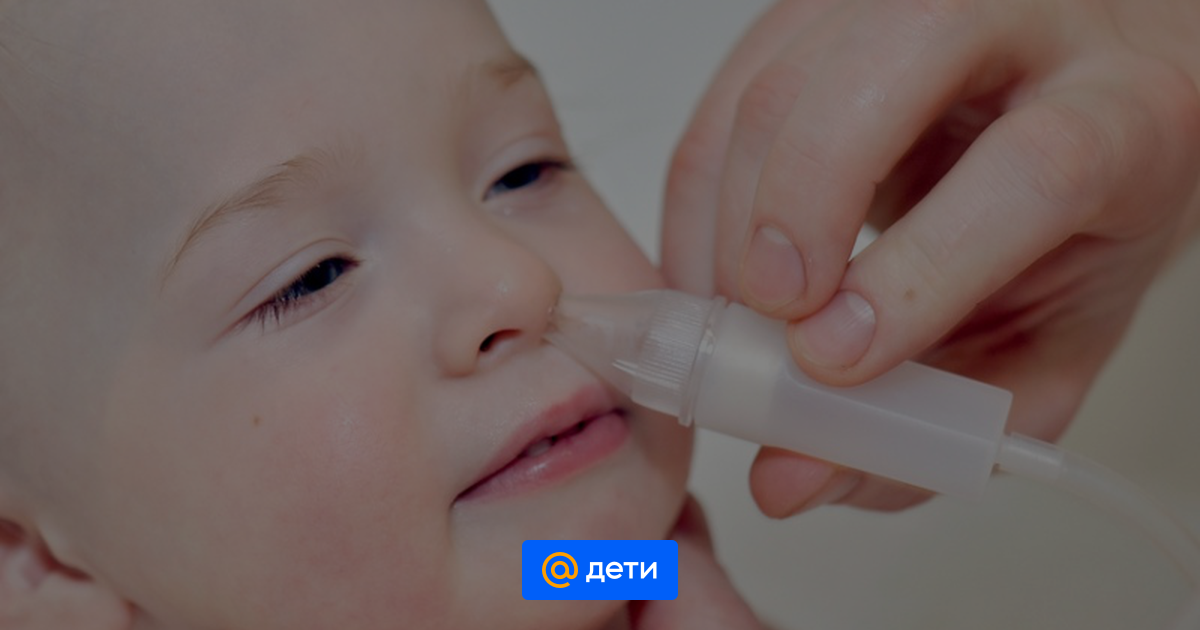
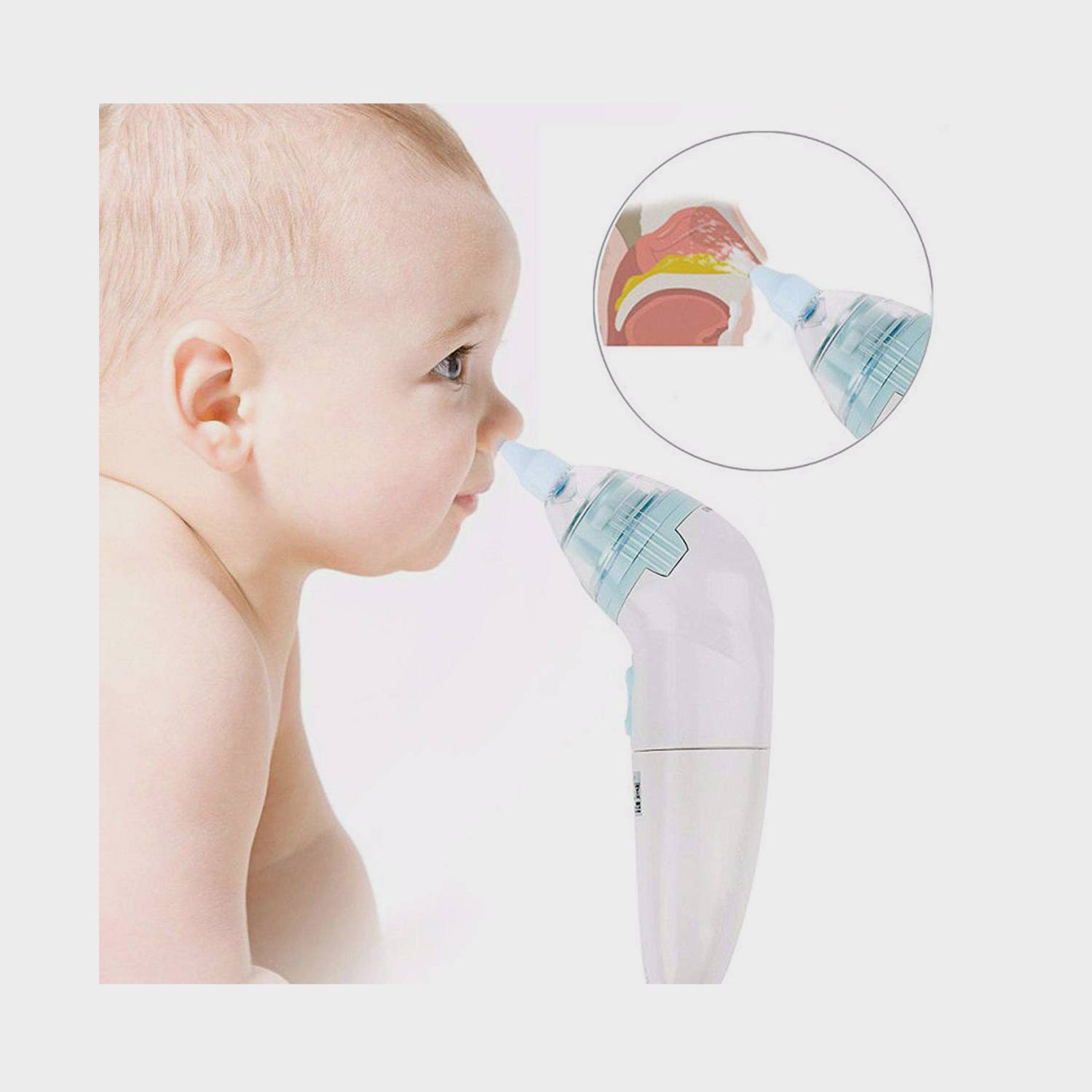
Если по каким-то причинам самоочищение не возможно, понадобится назальный аспиратор. Один наконечник аспиратора вводится малышу в носовой проход, другой мама берет в рот и при помощи всасывающих движений освобождает носик от слизи. Аналогично повторяется со второй ноздрей.
С детьми после двух лет будет удобнее проводить промывание физраствором сидя, например, в ванной комнате. Носовой проход, также, следует очистить ватными жгутиками или палочками. Закапать нос при помощи пипетки или груши, держа голову наклоненной вбок. Повторить весь процесс аналогично со второй ноздрей. Оптимально ввести по 5–7 капель в каждую ноздрю. Если ребенок уже может высморкаться сам – отлично, если нет, придется воспользоваться аспиратором.
Противопоказания к промыванию носа
Несмотря на высокую безопасность процедуры промывания носа физраствором, противопоказания имеют место, требуется консультация лечащего врача. Так, подобный вид терапии запрещен детям с разной степенью искривления носовой перегородки. Родителям нужно чаще пробовать и учится, чтобы правильно промыть нос ребенку.
Игнорирование этого факта может повлечь за собой задержку жидкости и усугубить воспалительный процесс. Абсолютно не допустима процедура в случае наличия полипов в носовой полости. Промывание носа исключается, если у малыша есть предрасположенность к воспалительным процессам уха и носовым кровотечениям.
Зеленые сопли у ребенка
Зеленые сопли у ребенка требуют особого внимания. Так как при неправильном лечении они могут грозить развитием серьезных последствий.
Родители должны знать, почему сопли зеленого цвета появились у ребенка. Чаще всего это бактериальная инфекция на фоне ОРВИ.
Как правило, насморк у ребенка протекает тяжелее и может вызывать осложнения.
Основными осложнениями зеленых соплей являются:
- отит;
- бронхит;
- гайморит;
- ларингит;
- трахеит.
Высокий риск осложнений связан с более узкими носовыми ходами ребенка и близостью слухового прохода. Таким образом, инфекция может попадать в слуховой проход и вызывать отит.
У детей сопли могут стекать по задней стенке глотки, приводя к охриплости и кашлю.
Лечение ринита у детей должно начинаться как можно раньше, особенно это касается малышей до 1 года.
Лечение
Особенности
Промывание носовых ходов
Для промывания носа детям используются растворы морской воды. Но существует особенность. Детям до 2 лет назначаются только капли, потому что спреи ввиду физиологических особенностей, могут спровоцировать распространение инфекции. Наиболее часто назначаемые средства: • Аквалор; • Аквамарис
Детям рекомендуется использование аспираторов.
Сосудосуживающие капли
Сосудосуживающие капли у детей используют с осторожностью, строго следуя дозировке. Детям рекомендуется применение назальных капель: • Називин; • Нафтизин
Использовать такие препараты нельзя больше недели.
Антибактериальные препараты
При легком течении воспалительного процесса назначаются местные антибиотики. К ним относятся: • Полидекса; • Изофра. По показаниям также назначаются антибиотики для приема внутрь: • Супракс; • Сумамед.
Местные противовоспалительные средства
Такие препараты уменьшают воспаление, отек, подсушивают слизистую оболочку. К ним относятся: • Протаргол; • Деринат (выпускается в каплях).
Муколитики
Эти средства нужны для уменьшения отечности. К ним относятся: • Синупрет; • Умка–лор. Назначаются в возрастной дозировке.
Ингаляции
Для лечения используются паровые ингаляции с добавлением лекарственных трав. Можно делать ингаляции с шалфеем, ромашкой и эвкалиптом. А заложенность носа можно устранить с помощью эфирных масел. Хорошее средство от зеленых соплей – ингаляционные пластыри, которые крепятся на одежду.
Какой ринит бывает при ковиде
Главное отличие насморка при ковиде от насморка при ОРВИ – в скудности выделений. Если при простуде нос «течет», то заболевшие коронавирусом отмечают, что выделения из носа присутствуют, но они не такие обильные, как при обычном насморке.
Наблюдая характерный обильный насморк и заложенность носа, высока вероятность — это простуда. Однако если этим признакам сопутствуют боль в мышцах, усталость, сухой непроходящий кашель, тошнота и лихорадка, то высок риск коронавирусной инфекции, а значит необходимо временно изолироваться себя от окружающих и вызвать врача. Точный диагноз можно поставить после анализа.
Развитие ринита: стадии и формы заболевания
Детский насморк длиться от недели до 10 дней и проходит три стадии развития:
- Стадия раздражения длится несколько часов, и характеризуется сужением сосудов и сухостью слизистой, но выделения из носа пока отсутствуют. Также отмечается озноб, головная боль и общая слабость.
- Катаральная стадия продолжается 2-3 дня. В процессе данного этапа сосуды слизистой носа расширяются, за счет чего появляется заложенность носа и ушей, беспокоят прозрачные выделения из носа.
- Стадия бактериального воспаления наступает на 4-5 день. В результате присоединения бактериальной флоры выделения из носа становятся более густыми и приобретают слизисто-гнойный характер.
При своевременном адекватном лечении со временем заложенность носа исчезает и самочувствие ребенка улучшается. Если насморк длится свыше указанного срока, мы можем говорить о таком явлении, как затяжной насморк. В данном случае осложнить течение насморка могут как физиологические особенности строения носа, например, искривление носовой перегородки, так и неправильное лечение. По характеру протекания ринит бывает:
- Острый. Продолжительность данной фазы может составлять до двух суток и проявляться частым чиханием, зудом и заложенностью носа, иногда повышением температуры тела. Сначала выделения прозрачные и водянистые, со временем секрет сгущается.
- Хронический. Наступает как вполне логичное осложнение предыдущей формы, при отсутствии правильного лечения, либо при игнорировании реальных симптомов. Характеризуется гипертрофией или наоборот, атрофией слизистых оболочек.Постоянно заложенный нос, отсутствие обоняния и образование сухих корочек в носу – отличительные признаки хронического ринита.
Причины сухого навязчивого кашля
Чаще всего причиной кашля выступают острые респираторные заболевания, но нельзя исключать, что симптом вызван другими патологиями. Давайте рассмотрим возможные причины сухого навязчивого кашля:
- Простуда. Для ранних ее стадий характерен сухой и раздражающий кашель, однако он вскоре начинается выделяться мокрота.
- Ларингит. Особенностью этой болезни является воспаление слизистой горла, появляется сухой, так называемый «лающий» кашель.
- Трахеит. При трахеите, слизистая трахеи подвергается воспалению и раздражаются бронхи, что влечет за собой возникновение сухого кашля и боли в грудной клетке.
- Плеврит. Иногда при воспаление плевры все же образовывается мокрота, но поскольку раздражаются бронхи наблюдается гулкий кашель.
- Пневмония. На поздних этапах заболевания могут образовываться гнойные выделения.
- Бронхит. При бронхите сухой кашель наблюдается лишь в начале, сменяющийся обильной мокротой.
- Коклюш. Болезнь, поражающая преимущественно детей, но болеть ею могут и взрослые, у которых ослаблен иммунитет, страдают истощением и т.п. Сухой кашель настолько сильный, что может вызывать рвоту.
- Ложный круп. Заболевание, которое переносят дети возрастом до 3-ех лет. Также сопровождается сухим навязчивым кашлем.
- Корь. Навязчивый кашель может выступать и симптомом кори с появлением на коже соответствующих высыпаний.
- Туберкулез. Самая серьезная причина сухого кашля – туберкулез. Хотя могут наблюдаться разные типы кашля, в любом случае он длиться больше месяца и сопровождаться повышенной температурой в районе 37-37,2 градусов.
- Лор-заболевания. К ним относятся синусит, гайморит, ринит, гайморит. Поскольку бронхи не воспаляются, слизь не образовывается и больной страдает сухим кашлем.
- Аллергия. Навязчивый кашель может стать и следствием аллергической реакции на пыль, разного рода химические вещества, определенные растения и т.п.
- Бронхиальная астма. При этом комплексном заболевании навязчивый кашель выступает следствием реакции на некие аллергены.
- Паразитарные инвазии. Редко, но все же бывают случаи, что кашель вызван проникновением личинок аскаридов в бронхи путем кровообращения.
- Рабочий кашель. Не стоит забывать, что ряд профессий, при которых идет нагрузка на голосовой аппарат или связанные с работой с веществами, вредными для здоровья, могут быть причиной кашля.
- Медикаменты. Некоторые препараты раздражают дыхательные пути.
- Болезни сердечно-сосудистой системы. Также основой кашля могут быть кардиозаболевания, из-за чего его называют «сердечным».
- Курение. Ни для кого не секрет, что сухим навязчивым кашлем особенно страдают курильщики, а симптом так и называется – «кашель курильщика».
Как видим, причин, вызывающих навязчивый сухой кашель довольно много. Кашель, который не связан с физиологией или вышеупомянутыми заболеваниями называется психогенным кашлем.
ТОП-7 ошибок, которые допускают родители при лечении насморка
Как правило, ничем не осложненный детский насморк проходит в течении недели. Затягивание сроков обычно происходит по нескольким причинам:
- Не правильно подобранные лекарства. При выборе лечебных препаратов родителям необходимо выявить причину выделений.
- Злоупотребление сосудосуживающими каплями. При использовании таких препаратов свыше 3–5 дней ребенок рискует получить медикаментозный ринит и атрофические изменения слизистой.
- Народные методы лечения. Такие средства как сок лука, лимона, свеклы и т. д. агрессивно воздействуют на слизистую оболочку носа и могут усугубить ситуацию.
- Очень сухой воздух в помещении. Если влажность воздуха составляет 15-20%, поверхность носа становится более уязвимой к инфекциям, местный иммунитет снижается. Норма – не ниже 40%.
- Игнорирование простудных симптомов. Если ребенок простудился, а лечение было не своевременным и неадекватным, болезнь неминуемо перейдет в хроническую форму.
- Скрытые патологии. Усугубить ситуацию может наличие скрытых лор-патологий: полипов, искривления носовой перегородки и т.д. Самостоятельно их выявить не возможно.
- Ребенок неправильно сморкается. Слишком вялое сморкание оставляет слизь в полости носа, а чересчур активное – перенаправляет секрет в пазухи носа и грозит развитием синусита.
Что нельзя использовать для лечения зеленых соплей?
Не нужно, если у грудничка зеленые сопли, использовать для их лечения глазные капли, такие как раствор сульфацила натрия. Глазные капли не созданы для того, чтобы капать их в нос!
Противовирусные средства, препараты на основе серебра и цинка, фитопрепараты также не доказали свою эффективность в крупных исследованиях по сравнению с плацебо (препараты-пустышки). При этом они могут стать причиной негативных последствий, таких как, например, аллергические реакции — что гораздо хуже, чем зеленые сопли, которые пройдут в самое ближайшее время.
Источники:
- https://www.healthychildren.org/English/health-issues/conditions/ear-nose-throat/Pages/Reasons-Why-Your-Child-Has-a-Runny-Nose.aspx
- https://www.healthychildren.org/English/health-issues/conditions/ear-nose-throat/Pages/The-Difference-Between-Sinusitis-and-a-Cold.aspx
Педиатрия по Нельсону, Т.4, М., 2009\стр.452
Почему сопли густеют?
К сгущению назальной слизи всегда приводят две причины:
- недостаток влаги в организме (характерно для холодного времени года, когда воздух сухой и ребенок меньше пьет);
- воспаление придаточных пазух носа не гнойного характера.
Синусы (придаточные пазухи носа) облицованы тонкой мембраной, производящей слизь, которая обычно «подметается» волосковыми клетками и стекает через небольшие отверстия в полость носа.
Когда эта «дренажная система» блокируется от набухания, обычно это происходит из-за воспаления, вызванного переохлаждением, инфекцией или аллергией, железы в пазухах продолжают продуцировать слизь, обеспечивая идеальную среду для размножения бактерий.
Иммунная система начинает воспалительный ответ, который заключается в притоке белых кровяных клеток (лейкоцитов) к воспаленной области для борьбы с «патогенными захватчиками». В результате гибнут и те и другие провоцируя нарастание количества слизи и как следствие — ее сгущение. Белый цвет получается именно в результате сгущения и высыхания прозрачных соплей.
Характерный симптом при этом — ощущение давления на лице или боль в лба и скул, которая усиливается при наклоне головы.
Особые указания по применению препарата Назонекс
Применение препарата у детей младшего возраста должно проводиться с помощью взрослых.
Назонекс нельзя применять при наличии местной инфекции с вовлечением в процесс слизистой оболочки полости носа
В связи с тем, что ГКС замедляют заживление ран, препарат не следует назначать больным, которые недавно перенесли оперативные вмешательства или травму носа до полного заживления ран.
Назонекс следует назначать с осторожностью или не назначать вовсе больным с активной или латентной туберкулезной инфекцией, а также при нелеченных грибковых, бактериальных, системных вирусных инфекциях, при офтальмологических инфекциях, вызванных вирусом простого герпеса.
После 12-месячного лечения Назонексом не возникало атрофии слизистой оболочки полости носа; кроме того, при применении мометазона фуроата отмечена тенденция к нормализации гистологической картины при исследовании биоптатов слизистой оболочки полости носа. Тем не менее больные, которые используют Назонекс на протяжении нескольких месяцев и дольше, должны проходить периодический осмотр с целью выявления возможных изменений слизистой оболочки полости носа
В случае развития локальной грибковой инфекции носа или глотки может понадобиться прекращение терапии Назонексом и проведение специальной терапии. Раздражение слизистой оболочки полости носа и глотки, которое сохраняется в течении продолжительного времени, также может быть показанием к прекращению лечения Назонексом.
При длительном лечении Назонексом признаков угнетения гипоталамо-гипофизарно-надпочечниковой системы не отмечено. Больные, которые переходят на лечение Назонексом после продолжительной системной терапии ГКС, должны находиться под врачебным наблюдением. Отмена системных ГКС у таких больных может привести к недостаточности функции коры надпочечников, что может требовать проведения соответствующих мер. В период перехода от лечения ГКС системного действия к лечению Назонексом у некоторых больных могут возникнуть симптомы отмены ГКС (артралгия, миалгия, повышенная утомляемость и депрессия). Изменение терапии может также выявить аллергические заболевания, которые ранее маскировались применением системной терапией ГКС (аллергический конъюнктивит, экзема и др.)
Больные, которые получают терапию ГКС, имеют потенциально сниженную иммунологическую реактивность и должны быть предупреждены о повышенном риске заражения в случае контакта с больными некоторыми инфекционными заболеваниями (например ветряной оспой, корью), а также о необходимости консультации врача, если подобный контакт произошел.
Следует предупредить пациентов о необходимости немедленного обращения к врачу в случае возникновения признаков или симптомов тяжелой бактериальной инфекции, таких как повышение температуры тела, сильная односторонняя боль в области лица или зубная боль, орбитальная или периорбитальная припухлость/отек, или ухудшение состояния после начального улучшения.Дети. При проведении плацебо-контролируемых клинических исследований у детей, у которых Назонекс применялся в суточной дозе 100 мкг в течение 1 года, задержки роста не отмечалось.
Не исследована безопасность и эффективность Назонекса при лечении назальных полипов у детей и подростков в возрасте до 18 лет, симптомов риносинусита — у детей в возрасте до 12 лет, сезонного или круглогодичного аллергического ринита — у детей в возрасте до 2 лет.Применение в период беременности и кормления грудью. Специальные исследования действия препарата в период беременности не проводились. После интраназального назначения препарата в максимальной терапевтической дозе мометазон не определяется в плазме крови даже в минимальной концентрации. Следовательно, можно ожидать, что влияние препарата на плод будет несущественным, а потенциальная токсичность относительно репродуктивной функции — очень низкой. Тем не менее, как и другие ГКС для интраназального применения, Назонекс следует назначать в период беременности или кормления грудью только в том случае, если ожидаемые преимущества его назначения оправдывают потенциальный риск для матери, плода или грудного ребенка. Дети, матери которых в период беременности получали ГКС, должны быть обследованы для выявления возможной гипофункции надпочечников.
Стадии насморка и характер носового секрета
По мере развития насморка секрет, выделяемый из носа, тоже видоизменяется согласно его стадиям:
- Первая стадия – сухое раздражение полости носа. В этот период отмечается ощущение жжения и щекотания в носу, ухудшение общего самочувствия, возможно повышение температуры тела, при этом носовые выделения пока отсутствуют.
- Второй этап – обильное выделение носового секрета и нарастание гиперемии и отека полости носа, вплоть до полного блокирования носовых ходов. Отделяемое из носа совершенно прозрачное и имеет водянистую консистенцию, ввиду чего очень раздражает область входа в нос, образуя трещины и раздражение кожи.
- Третий этап – характер отделяемой слизи меняется: сначала она мутнеет и густеет, затем желтеет, после чего отделяемое приобретает вид вязкого слизисто-гнойного секрета, которое отходит с большим трудом. В этот период может попеременно закладывать ту или иную половину носа, отечность слизистой постепенно снижается. Со временем количество выделений уменьшается и проходимость носовых ходов восстанавливается.
Средняя продолжительность острого насморка составляет 8-12 дней. Однако, при затяжном течении может длиться до 3 недель, если ситуацию осложняет слабый иммунитет, искривление носовой перегородки или наличие хронического очага инфекции в организме.
Таким образом, носовой секрет бывает трех видов: водянистый, слизистый и гнойный. Однако, не всё так просто, как кажется… Выделения могут иметь различный цвет, и красноречиво свидетельствовать об определенных проблемах.
Средства для приема внутрь и физиотерапия
Не всегда с ринитом можно справиться наружными средствами. В ряде случаев приходится подключать системную терапию. Требуется прием антибиотиков, если у ребенка:
- не спадает температура;
- все проводимое лечение оказывается неэффективным;
- появляется кашель, требуется прием антибиотиков.
Назначаются лекарства в таблетках, суспензии – в зависимости от возраста ребенка. Антибиотики подбирает врач по состоянию ребенка. Чаще всего используются Амоксиклав или Флемоклав.
Такие препараты легко справляются с бактериями, но оказывают ряд побочек (нарушают работу ЖКТ). Менее вреден для кишечника Сумамед, который разрешен детям с рождения.
Когда слизь стекает по задней стенке глотки, рекомендуют лекарство Синупрет. Его характеристики таковы:
- содержит только растительные компоненты;
- имеет удобную форму капель для разведения водой;
быстро уменьшает отек, разжижает слизь, снижает ее количество.
При хроническом рините потребуется физиотерапия – УВЧ, магнитотерапия, УФО, тубус-кварц. За 5-10 процедур окончательно уходит воспаление, слизистая носа восстанавливается.
Отличие ОРЗ от ОРВИ, простуды и гриппа
Можно выделить несколько ключевых различий:
Разные возбудители – вирус гриппа, риновирусные инфекции и т. д
Идентифицировать причину болезни очень важно для правильного лечения и отсутствия осложнений.
Разная клиническая картина:
грипп – это внезапное начало, резкий скачок температуры тела, симптомы интоксикации (головные и мышечные боли, озноб, ломота в теле, адинамия, сухой кашель на фоне болей за грудиной), воспаления слизистой оболочки, выстилающей верхние дыхательные пути;
первое проявление ОРЗ, ОРВИ – воспаление слизистой верхних дыхательных путей (насморк, боль в горле, бронхиты, влажный кашель) – и только потом поднимается температура (редко выше 38°).
ОРВИ – это те ОРЗ, этиология которых – респираторные вирусы, за исключением вируса гриппа.
Простуда вызывается чаще всего переохлаждением, по симптомам схожа с вирусом. В целом общее обозначение простуды – это ОРЗ, но она может поражать разные органы, в связи с чем выделяют такие виды ОРЗ, как тонзиллит, ларингит, бронхит, ринит, бронхиолит, назофарингит.
В отличие от ОРЗ, ОРВИ имеет инкубационный период от 1 до 10-ти дней, грипп же проявляется у детей через 12 часов после заражения.