Показания к применению анестезии в спину
Общая анестезия применяется при серьезных хирургических вмешательствах, при больших объемах стоматологического лечения (установка нескольких имплантатов, множественное удаление зубов и т.д.). В таких случаях местную анестезию не применяют из-за небольшой продолжительности эффекта.
Другими показаниями к проведению общей анестезии может стать:
- аллергия на местноанестезирующие средства;
- возникновение рвотного рефлекса при проведении стоматологического лечения;
- наличие панического страха перед стоматологическим лечением.
Что касается местной спинальной анестезии, то ее назначают при проведении операций в области ниже пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям спинального метода обезболивания относятся:
- необходимость снижения болевой чувствительности при операциях на нижних конечностях и промежности;
- необходимость уменьшения риска удушья либо тромбоза глубоких вен при операциях на нижних конечностях (например, при переломе шейки бедра у пожилого пациента);
- наличие острых и хронических заболеваний легких;
- ишиас седалищного нерва;
- корешковый синдром (в поясничном, грудном и шейном отделах позвоночника)
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (это облегчает работу хирурга);
- необходимость расслабления гладкой мускулатуры в стенках кровеносных сосудов у людей с умеренной сердечной недостаточностью (исключение – пациенты с артериальной гипертензией или стенозом сердечных клапанов).
Часто спинальная анестезия применяется при кесаревом сечении, ручном отделении плаценты, оперативном изгнании плода естественным путем. При данном типе обезболивания вероятность воздействия препаратов на младенца сводится к минимуму. Кроме того, спинальная анестезия позволяет женщине остаться в сознании, услышать первый крик ребенка, а сразу после родов перейти в общую палату.
Часто спинальную анестезию применяют при кесаревом сечении
Случается и так, что спинальной анестезии не удается полностью избавить роженицу от боли при кесаревом сечении. В таком случае пациентка переводится на общий наркоз.
Видео: “Различия между спинальной и эпидуральной анестезии”
Обезболивание без медикаментов
Итак, если у женщины все в порядке со здоровьем и нет никаких осложнений в процессе родовой деятельности, то можно попробовать избежать болезненных ощущений при помощи различных физиологических методов: массажа, водных процедур, гимнастики и специального дыхания.
Все процессы в организме взаимосвязаны: если женщина боится, то возникает спазм мускулатуры, провоцирующий возникновение кислородной недостаточности в кровеносных сосудах и острую боль. Напряжение лицевых мышц вызывает ответный спазм маточных и задержку раскрытия шейки матки. Исходя из этих данных, при возникновении схваток нужно расслабиться и успокоиться, чувствуя, что боль уходит с каждой минутой.
Конечно, сразу освоить такую технику нелегко, поэтому во время беременности надо обязательно посещать специальные курсы для будущих матерей, на которых обучают правильной тактике дыхания на разных этапах родов, показывают основные техники расслабления и упражнения для облегчения боли. Такие курсы можно и нужно посещать с партнером, так как многие упражнения построены на совместной работе.
Для физических упражнений не нужны никакие специальные приспособления, надо просто прислушиваться к себе и чаще менять позы, так как двигательная активность облегчает течение родов и уменьшает боли. Если врачом не назначен постельный режим, нужно больше ходить, лежать желательно только на боку. Сидеть нежелательно, так как при этом создается давление на промежность.
Очень многим женщинам помогают водные процедуры, но их можно проводить, только если не отошли воды, так как очень велик риск занести инфекцию. Теплая ванна с гидромассажем отлично снимает напряжение и помогает расслабиться, но при процедуре обязательно должен присутствовать либо партнер, либо кто-нибудь из медицинского персонала. Можно пользоваться и душевой кабиной, направляя струи воды на спину и низ живота. Вода должна быть температурой около тридцати шести градусов, чтобы не вызвать кровотечения.
Ароматерапия, самогипноз и другие техники, включая массаж, также достаточно эффективны для снятия сильных болевых ощущений. При желании, можно прибегнуть к самым разным техникам, чтобы минимизировать боль, но перед их применением обязательно надо поговорить с врачом, ведущим роды.
Достоинства метода
- Быстрое наступление эффекта потери чувствительности и блокировки нервных импульсов.
- Успешно применяется при кесаревом сечении или для облегчения схваток при родах. Благодаря безопасному воздействию на организм пациента роженица может не волноваться за здоровье малыша.
- В организм больного попадает намного меньшая доза лекарственного средства по сравнению с иными разновидностями наркоза.
- Благодаря использованию тонкой иглы при введении препарата риск внутренних повреждений сводится к минимуму.
- Данная методика обезболивания предполагает максимально расслабленное состояние мышц, что в значительной степени помогает хирургу при операции.
- Происходит минимальная интоксикация организма при введении препарата, так как процент попадания анестетика в кровь носит единичные случаи.
- Обезболивающий эффект не затрагивает органы дыхания, соответственно, автоматически исключаются проблемы, связанные с легкими, как это бывает при общем наркозе.
- Пациент остается в сознании, что способствует моментальному устранению осложнений, так как между медиками и больным сохраняется прямой контакт во время всего процесса оперативного вмешательства.
- Минимальный риск осложнений после проведения пункции благодаря простоте методики ввода анестетика.
Спинальная анестезия имеет массу преимуществ
Возможные проблемы
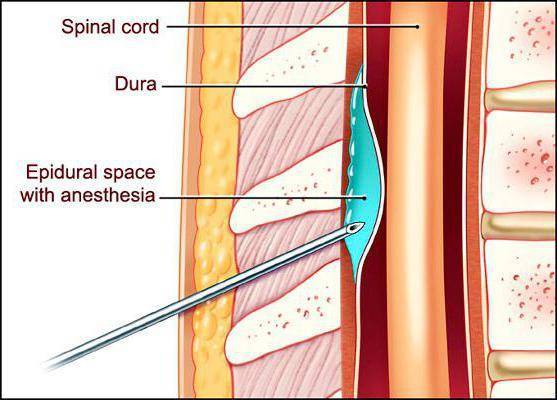
Но не стоит забывать, что не всегда безболезненно и без последствий проходит эпидуральная анестезия. Противопоказания, осложнения, которые бывают, надо выяснять перед тем, как ложиться на операционный стол. Надо понимать, что техника выполнения такой анестезии сложна, поэтому квалификация врача имеет решающее значение. Наиболее опасным считается возникновение глубокого коллапса после проведения спинномозгового или эпидурального обезболивания. Чаще всего это состояние возникает при повреждении твердой мозговой оболочки. Из-за этого наступает блокада симпатической иннервации, как следствие, уменьшается тонус сосудов, развивается тяжелая гипотензия. Однако это состояние может развиться и при правильном выполнении анестезии в тех случаях, когда вводят большую долю анестетика, рассчитывая на обезболивание широкой области.
Но проблемы могут развиться и в послеоперационном периоде. К ним относят:
— начало воспалительного гнойного процесса в канале спинного мозга (причиной, как правило, становится нарушение правил антисептики);
— головная боль и дискомфорт в районе спины;
— парез нижних конечностей, тазовых органов (может развиться из-за повреждения иглой корешков спинного мозга).
Если пациентам делают анестезию с использованием «Морфина», то за ними надо следить более внимательно. Ведь иногда к депрессии дыхания приводит такая эпидуральная анестезия. Противопоказания для использования этого метода отдельно не выделяют. Но стоит помнить, что риск угнетения дыхательной функции увеличивается при повышении дозы морфина.
Каковы возможные осложнения?
Часто встречаются при использовании эпидуральной анестезии:
- неадекватное обезболивание: случаи с неудавшимся наркозом, при котором не происходит блокада нужных нервных окончаний из-за неправильно выбранной дозы и по ряду других причин; случается подобное в 5-17% процедур;
- повреждение сосудов;
- обрыв катетера;
- аллергические проявления;
- введение не предназначенных растворов;
- гематомы;
- токсическое заражение, проявляющееся воспалением либо в месте введения катетера, либо внутри эпидуральной области; часто присоединяется лихорадка и болевой синдром;
- необратимое нарушение чувствительности ниже области проведения процедуры по причине повреждения прикорневых волокон спинного мозга;
- упорная головная боль из-за непланируемой пункции спинномозговой оболочки.
При спинальной анестезии:
- тошнота, головные боли;
- гипотония, особенно у людей, страдающих сосудистыми нарушениями;
- боли в месте проведения процедуры;
- неврологические изменения (мышечная слабость, покалывания, нарушения чувствительности);
- спинальный блок, произошедший от введения чрезмерной дозы препарата, может привести к прекращению сердечной деятельности и требует реанимационных мероприятий;
- попадание анестетика в кровь, что может привести к судорогам;
- менингит, вследствие заражения спинномозговой жидкости не стерильными инструментами.
Но при соблюдении медперсоналом необходимых правил проведения операции и абсолютной стерильности вероятность развития тяжелых осложнений сводится на нет, а легкие – проходят в течение 24 часов после манипуляции.
Преимущества и недостатки метода
Частичное, или как его еще называют регионарное, обезболивание переносится пациенткой лучше, чем общий наркоз.
Преимущества эпидурального введения анестезии:
- минимальное влияние анестетика на ребенка;
- сохранение полного сознания при процедуре, что упрощает мониторинг состояния пациентки и позволяет быстро провести интубацию, если потребуется;
- исключено воздействие на верхние дыхательные пути, как это происходит при масочном наркозе;
- негативное воздействие на сердечно-сосудистую систему сведено к минимуму.
Возможные последствия эпидуральной анестезии при кесаревом сечении, такие как: ощущение дискомфорта в месте укола, головная боль, тошнота, слабость, также являются недостатками процедуры.
Нужно учитывать, что после инъекции обезболивающего препарата в область позвоночника снижается артериальное давление. Это может стать причиной недостаточного снабжения плода кислородом в период действия анестезии. Кроме того, при недостаточной квалификации врача, выполняющего инъекцию, есть риск неполного обезболивания или инфицирования места прокола.
Виды общей анестезии
Общую анестезию разделяют по разным признакам, но во все виды классификации мы углубляться не будем, а лишь назовём и характеризуем основные виды анестезии, применяемые в практике.
Наркоз с искусственной вентиляцией лёгких
На больших операциях на внутренних органах, расположенных выше диафрагмы, которая отделяет полость грудной клетки от брюшной, как правило, применяется наркоз с искусственной вентиляцией лёгких , а, при операциях на сердце, и с искусственным кровообращением. Препараты для наркоза могут вводиться как внутривенно, так и с вдыхаемым воздухом, или же и тем, и другим способом.
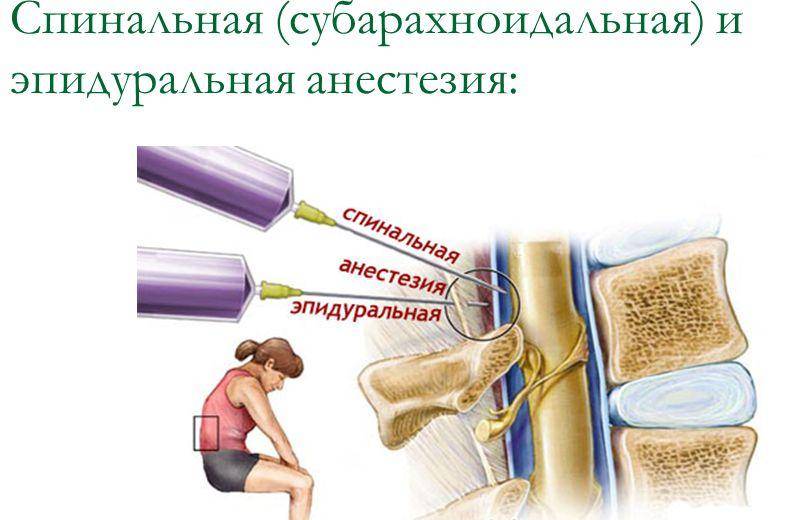
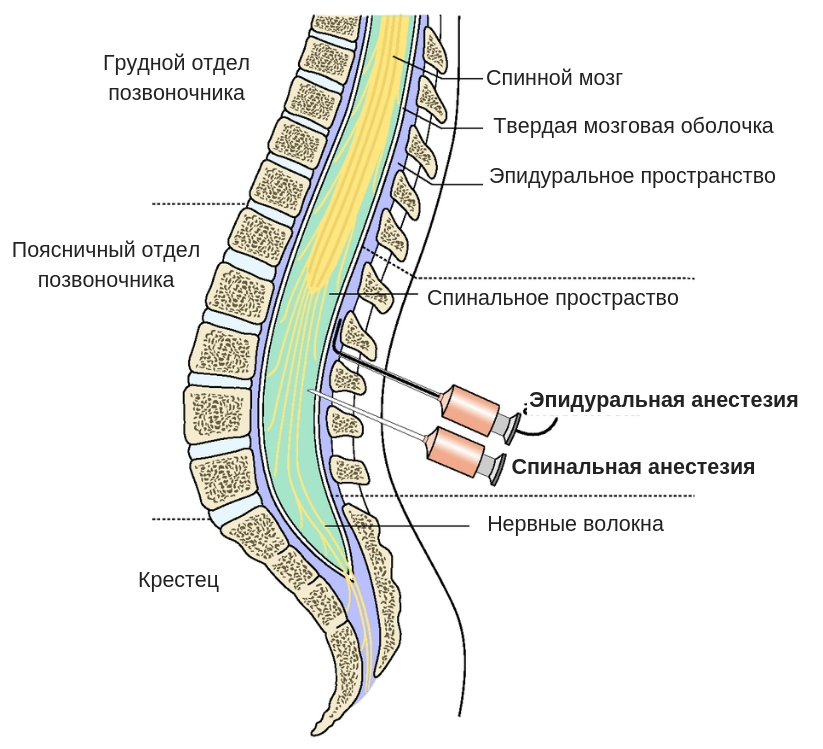
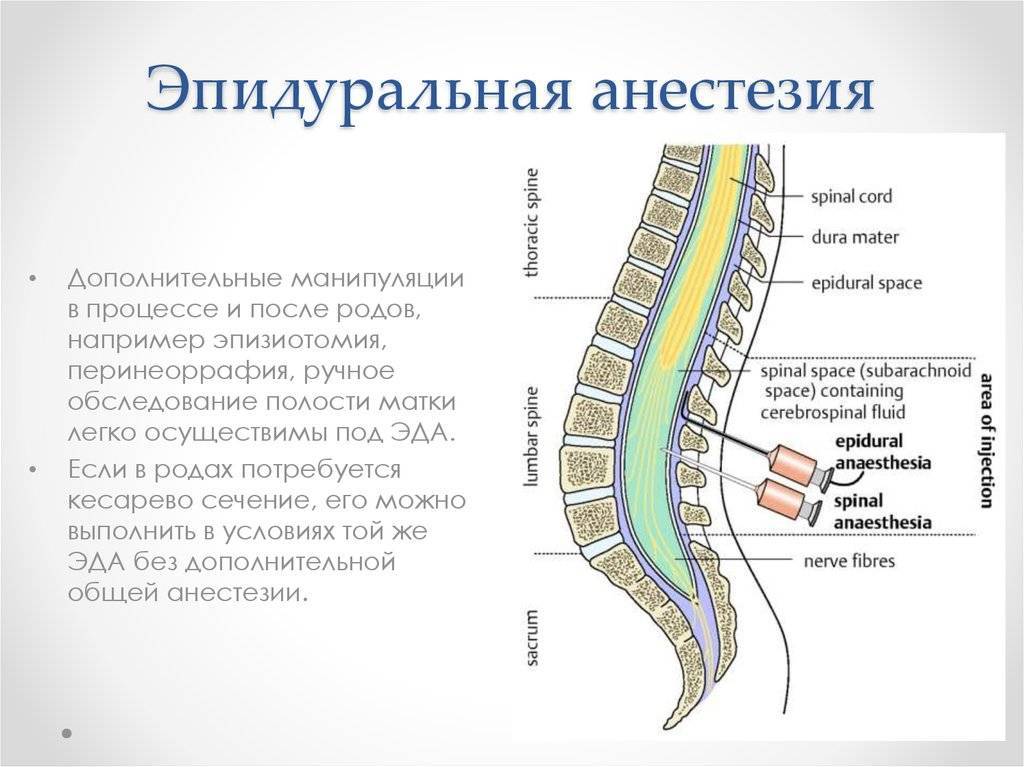
Спинальная и эпидуральная анестезии
Иногда такой наркоз подкрепляют ещё спинальной (субдуральной) или же эпидуральной анестезией, которые, в свою очередь, могут использоваться самостоятельно. При спинальной анестезии препарат вводится под твёрдую мозговую оболочку в жидкость, омывающую спинной мозг на уровне его сегментов, ответственных за чувствительность в зоне операции. На срок действия анестетика эти сегменты и все те, которые находятся ниже их, становятся нечувствительными к боли, а анестезированные части тела – неподвижными. При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции, могут быть и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков.
Продленная эпидуральная анестезия
Эпидуральная анестезия может быть ещё и продлённой. В этом случае над твёрдой мозговой оболочкой ставится тонкий катетер (трубка) который выводится наружу. Его приклеивают к спине пациента и добавляют туда обезболивающие препараты: такое послеоперационное обезболивание является самым эффективным.
Для таких видов обезболивания требуется очень небольшое количество препарата из группы местных анестетиков. До недавнего времени применяли лидокаин, но сейчас предложены препараты, действующие более длительно и эффективно в меньших дозах.
Во время такой анестезии врач может предложить пациенту поспать или состояние седации, чтобы человек не скучал всё то время, пока идёт операция.
Другие виды анестезии
Реже встречаются следующие виды анестезии:
- сакральная – как вид эпидуральной,
- проводниковая – когда анестетик вводится рядом с нервным стволом,
- внутривенная – на самостоятельном дыхании – такую часто используют при обезболивании абортов;
- и совсем экзотические: плевральная, торакальная, ректальная, внутрикостная и т п.
Показания и противопоказания к применению спинномозговой и перидуральной анестезии
Поскольку действие спинномозговой анестезии довольно мощное, применять ее следует только по определенным показаниям. К таким показаниям относится необходимость проведения операции:
- на органах брюшной полости;
- гинекологического и урологического характера;
- на нижних конечностях (варикоз, тромбофлебит);
- кесарева сечения;
- проктологического типа;
- в области грудной клетки.
Противопоказаниями к введению спинномозговой анестезии является отказ пациента от такой манипуляции и отсутствие специального мониторингового оборудования, позволяющего следить за состоянием пациентки (роженицы). Абсолютными противопоказаниями являются:
- предварительное лечение антикоагулянтами;
- высокое внутричерепное давление;
- аллергия на медикаменты;
- гиповолемический шок;
- заболевания сердечно-сосудистой системы;
- инфекционные процессы в зоне предполагаемого оперативного вмешательства.
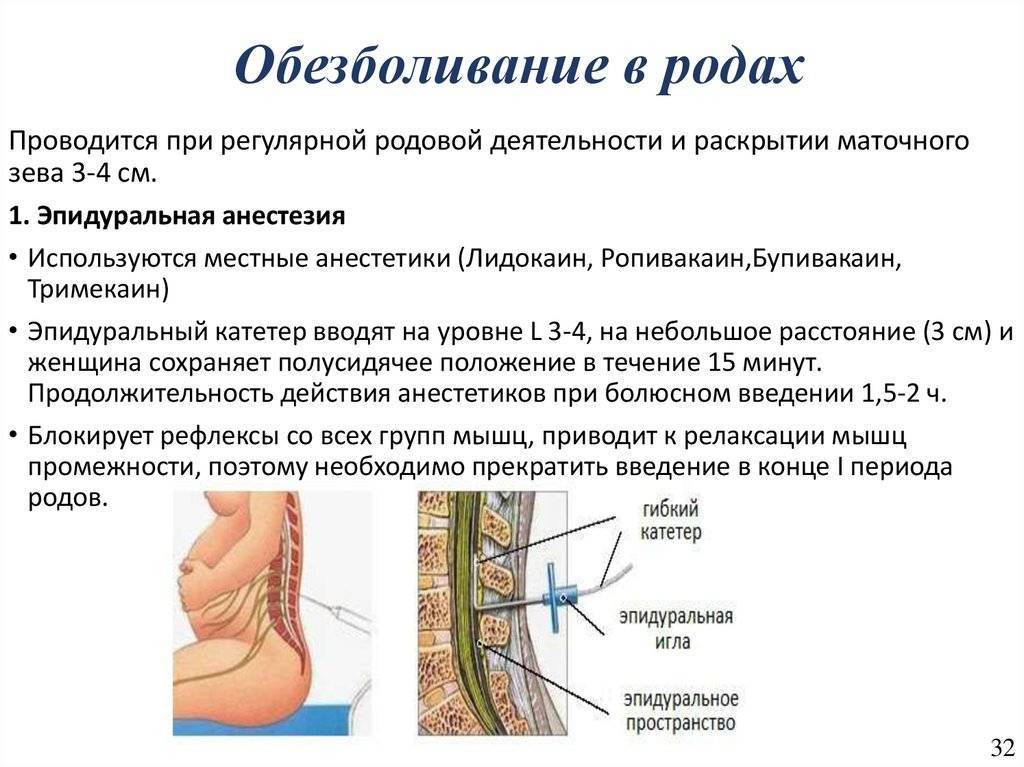
Такой вид регионарной анестезии, как перидуральная, считается одним из самых щадящих в медицине. Несмотря на это, перидуральный вид обезболивания также применяют по показаниям:
- обезболивание процесса родов;
- оперирование сосудов и суставов на ногах;
- дополнительная анестезии при сложных операциях на брюшине или в области грудной клетки.
Кроме абсолютных противопоказаний к использованию анестезии существуют также и относительные. В качестве последних выделяют:
- психические нарушения;
- прием гепарина;
- потеря сознания;
- заболевания нервной системы.
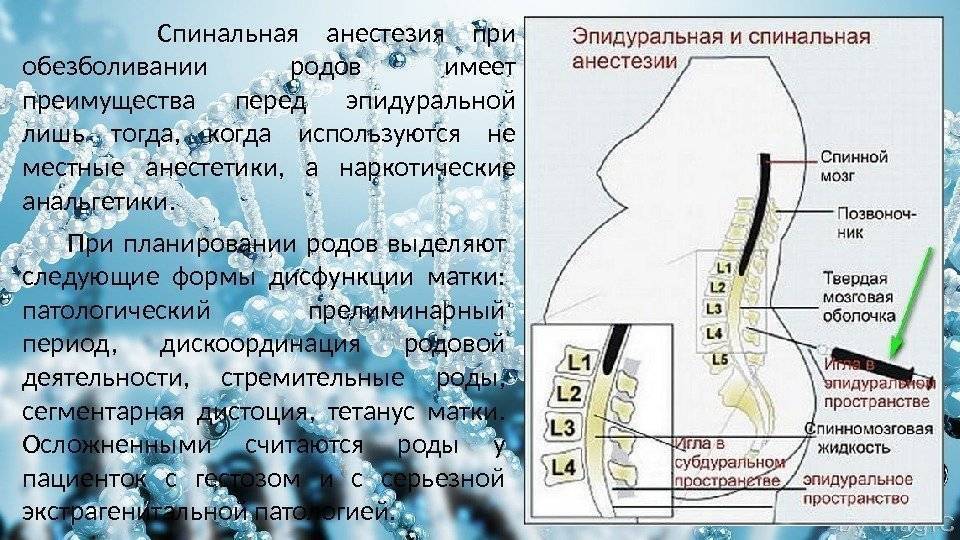
Когда ставят эпидуральную анестезию при родах?
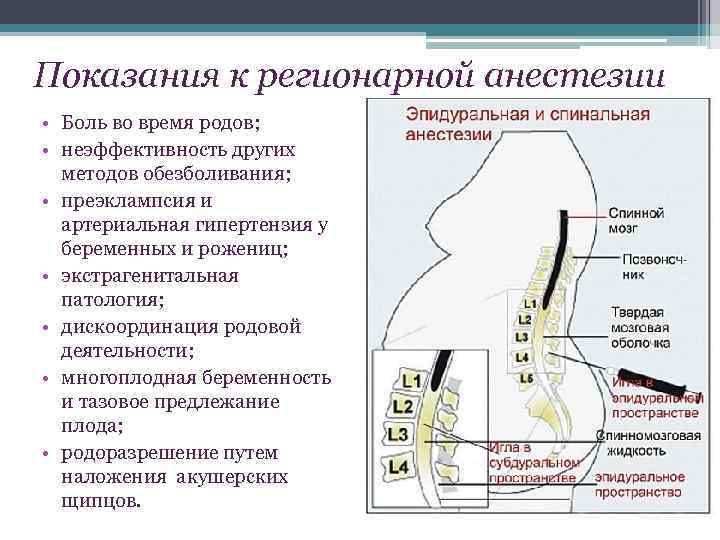
По данным Всемирной организации здравоохранения, 25–30% рожениц оценивают боль при естественных родах как невыносимую. Согласно законодательству РФ, а именно статье 19 Федерального Закона № 323 «Об основах охраны здоровья граждан в Российской Федерации», каждый пациент имеет право на облегчение боли. Таким образом, при отсутствии медицинских противопоказаний желание женщины на обезболивание во время родов является достаточным показанием для применения эпидуральной анестезии и других современных методов обезболивания. Помимо этого существуют общепринятые показания и противопоказания для проведения регионарных методов анестезии. Абсолютные показания для проведения эпидуральной анестезии в родах — это:
- Повышение артериального давления любой этиологии (преэклампсия, гипертоническая болезнь, симптоматические артериальные гипертензии).
- Наличие соматических заболеваний: пороки сердца (не все), заболевания органов дыхания — бронхиальная астма, заболевания почек — гломерулонефрит, снижение зрения высокой степени, повышение внутричерепного давления.
- Наличие текущего или перенесенного венозного или артериального тромбоза.
- Юные роженицы моложе 18 лет.
- Внутриутробная гибель плода, где главным аспектом является психологическое состояние женщины.

Последствия от отсутствия эпидуральной анестезии после родов для мамы и малыша в вышеуказанных клинических ситуациях могут быть очень серьезными.
Относительными показаниями для проведения эпидуральной анестезии являются:
- Аномалии родовой деятельности, а именно дискоординированная родовая деятельность.
- Преждевременные роды (роды при сроке беременности ранее 37, но позднее 22 недель).
- Крупный плод.
- Операция кесарева сечения.
Эпидуральная анестезия при родах обеспечивает минимальную лекарственную нагрузку на плод и новорожденного, что является огромным плюсом при преждевременных родах, когда нервная система малыша особенно уязвима. Снижается уровень гормонов стресса в крови матери, предотвращается нарушение фетоплацентарного кровотока и нарушение транспорта кислорода к ребенку при избыточных сокращениях матки. Также, по статистическим данным, отмечается снижение травм родовых путей (разрывов шейки матки, влагалища и промежности) за счет расслабления мышц и более мягкого, плавного течения родового процесса. При максимальном соблюдении технологии обезболивания не происходит ухудшения состояния плода и новорожденного, не увеличивается частота оперативного родоразрешения, риск неврологических последствий минимален.

Используемые медикаменты
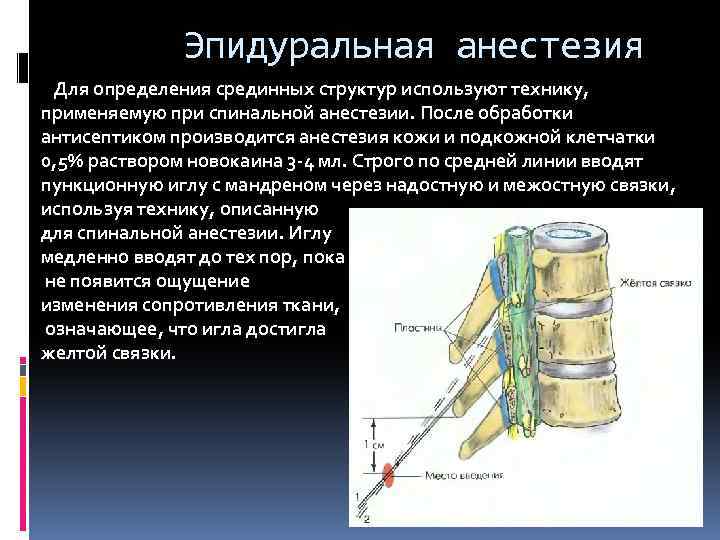
Чтобы свести к минимуму возможные осложнения при перидуральной анестезии, важно правильно подобрать дозу анестетика и грамотно осуществить саму процедуру проведения пункции. Для проведения обезболивания используют очищенные растворы анестетиков, которые не содержат консервантов
В некоторых случаях для перидуральной анестезии применяется средство «Лидокаин». Но также используют такие препараты, как «Ропивакаин», «Бупивакаин». Под контролем высококвалифицированного опытного врача и при наличии показаний к ним могут быть добавлены медикаменты, относящиеся к опиатам. Это могут быть такие медикаменты как «Морфин», «Промедол». Но дозировка этих средств минимальна. Ее даже нельзя сравнить с той, которая используется при общем наркозе.
При введении анестетика в эпидуральную область последний распространяется по ней в различных направлениях. Он проходит вверх, вниз и в паравертебральную клетчатку через межпозвоночные боковые отверстия. При этом, выясняя, какая должна быть кон для перидуральной анестезии, надо помнить, что зона обезболивания будет зависеть от количества раствора, интенсивности введения и дозировки. Помимо названного, также могут использовать средства «Ксикаин», «Тримекаин», «Маркаин». Для полного обезболивания могут использовать порядка 25-30 мл растворов указанных анестетиков. Но это количество считается максимальным.
Противопоказания к эпидуральной анестезии
Определенной категории женщин не делают эпидуральную анестезию, если у нее есть противопоказания. К их числу относятся:
- вегето-сосудистая дистония у беременной женщины;
- деформированный позвоночник, что осложняет процесс прокола;
- на коже в зоне, где будет осуществляться прокол, есть высыпания;
- проблемы с кровью (плохая свертываемость, заражение);
- кровотечение;
- индивидуальная непереносимость компонентов наркоза;
- женщина находится в бессознательном состоянии;
- сердечные или сосудистые заболевания;
- не делают эпидуральную анестезию при грыже позвоночника поясничного отдела.
Чтобы избежать негативных последствий после эпидуральной анестезии, вам нужно взвесить все за и против этой процедуры. Об этом мы расскажем подробнее вам далее.
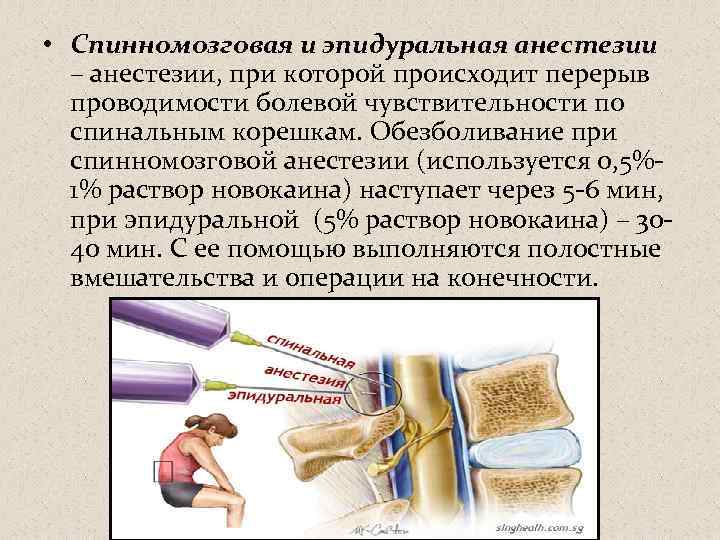
Что представляет спинальная анестезия?
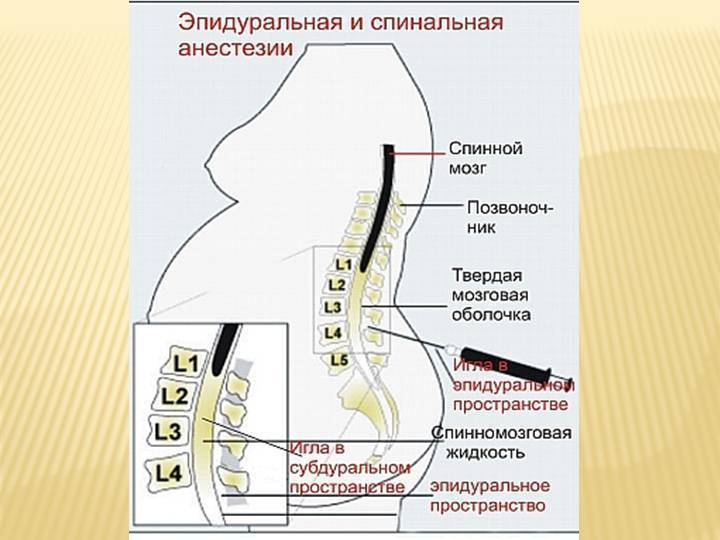
В случае применения этого вида анестезии иглу подбирают длиннее и тоньше и вводят ее на большую глубину. Происходит подобное потому, что спинальная (субарахноидальная) область позвоночника находится за эпидуральной, в непосредственной близости к стволу спинного мозга, т.е. дальше от поверхности. Заполнено это узкое пространство ликвором. Обезболивание наступает гораздо быстрее, как правило, на 10-минутном отрезке времени.
При данных видах обезболивающего воздействия механизм обусловлен разностью анатомических особенностей этих зон позвоночника. Дело в том, что спинной мозг – это букет из нервных волокон, пронизывающих сам позвоночник. В каждом его отделе находятся нервы, отвечающие за определенную область: грудную, шейную или поясничную. На этом и построен принцип обезболивания.
Первой анатомической зоной, через которую проходят нервы прежде, чем войти в спинной мозг, является эпидуральная. Это узкое пространство, заполненное не только нервными окончаниями и жиром, но и кровеносными сосудами. Когда в это место вводится анестетик, то происходит блокада именно нервных групп, а не спинного мозга.
Далее следует спинномозговое пространство, заполненное ликвором, находящееся в непосредственной близости к стволу головного мозга. Поэтому при спинальной анестезии блокируются нужные нервы на выбранном участке спинного мозга. При этом он полностью отключается в обезболенной области. Чаще всего этот вид наркоза производится в поясничных отделах.
Если судить о схожести процедур, то в обоих случаях:
- расслабляются мышцы, исчезают болевые симптомы и дискомфорт;
- сходные ощущения во время проведения процедуры;
- сидячее положение тела или лежа на боку.
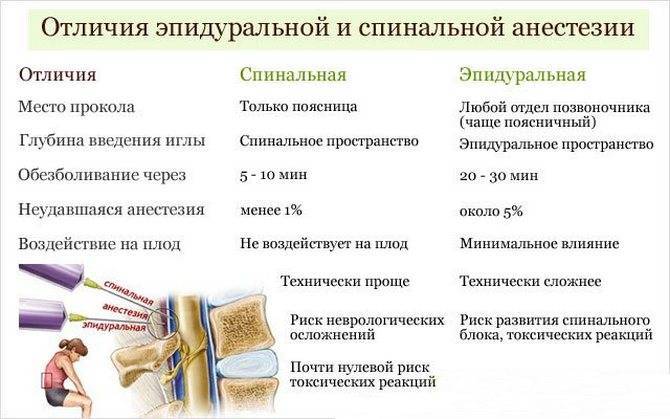
Но имеются и различия. Это:
- области введения препаратов, соответственно, и пути воздействия на организм;
- глубина прокола: эпидуральная зона – неглубоко, спинальная – наоборот;
- толщина инъекционной иглы: в первом случае – гораздо толще;
- место введения медикамента: эпидуральное воздействие – на любом участке, нужном для проведения операции; спинальное – предпочтительно поясничный отдел;
- время ожидания эффекта: до получаса – эпидуральная, около 10 минут – спинальный наркоз;
- побочные реакции.
В остальных случаях можно применять эпидуральный наркоз. Так как значительное снижение артериальное давления во время этих манипуляций является частым побочным эффектом, то пациентам с нарушением в работе сердечно-сосудистой системы лучше постепенно привыкать к анестезии, дав возможность медработникам в случае надобности стабилизировать его состояние. Поэтому для таких групп больных лучше применить более медленную эпидуральную анестезию.
Эпидуральная или спинальная: что лучше
Лучше обойтись без любого вида наркоза, тогда и мучительного выбора не будет, и последствий. Но порой жизнь вносит свои коррективы, и выбирать все же приходится.
Если есть выбор избежать общего наркоза, использовав местный, так и надо сделать. Какой именно выбрать, должен решать непосредственно врач. Только он знает, состояние пациента, все нюансы его здоровья, ситуацию, при который требуется анестезия.
Если это естественные роды, то сейчас проводится в большинстве случаев эпидуралка, спинальная возможна при кесаревом или противопоказаниях к эпидуральной.
Оба средства призваны убирать болевой синдром, расслаблять мышцы. Поэтому, какой бы метод не был выбран, он справится со своей «работой».
До сих пор в медицине нет четкого видения, какой метод лучше. Все очень индивидуально, как с точки зрения пациента, так и врача.
Обезболивание родов
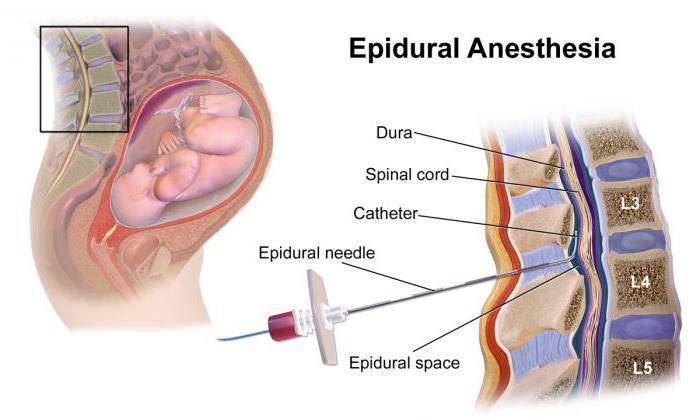
Все больше женщин используют эпидуральную либо спинальную анестезию, чтобы не ощущать болезненные схватки. При введении анестетика болевые ощущения пропадают, но при этом сознание сохраняется в полном объеме. Перидуральная анестезия в родах часто используется в развитых странах. По статистике, ее применяют около 70% рожающих женщин. Этот вид анестезии позволяет обезболить весь процесс родов. При этом на плод это никак не влияет.
Несмотря на то что роды являются естественным физиологическим процессом, который не требует посторонних вмешательств, все чаще женщины настаивают на том, чтобы им делали анестезию. Хотя во время родов в организме вырабатывается ударная доза эндорфинов. Они способствуют естественному обезболиванию, ведь эти гормоны способны обеспечить эмоциональный подъем, подавить чувство страха и боли.
Правда, механизм выработки эндорфинов зависит от состояния и настроя женщины. Например, затяжные роды с сильной болью негативно влияют как на саму роженицу, так и на нерожденного малыша. Помимо этого, у женщины может повыситься давление, начаться упадок сил, возникнуть нарушения работы главной мышцы – сердца. В таких случаях обезболивание является необходимым.
Но только в плановом порядке может быть проведена эпидуральная анестезия. Противопоказания к ее проведению встречаются достаточно часто. Но в экстренных случаях ее не используют еще и потому, что ее действие не наступает мгновенно. С момента начала введения анестетиков и до полного обезболивания может пройти полчаса.
Спинальная анестезия
Спинальная анестезия – один из популярных методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. Происходит блокада всех видов чувствительности (в 1 очередь болевые сигналы), для чего вводится анестетик в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Спинной мозг не затрагивается, так как используется очень тонкая игла, вводимая в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
Рисунок 6. В субарахноидальное пространство введён местный анестетик, он распространился вверх и блокирует нервы, свободно «плавающие» в ликворе.
В зависимости от вида вводимого местного анестетика при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. При таком обезболивании выполняются операции:
– липофилинг голеней;
– липосакция в области ног;
– липосакция талии;
– подтяжка ягодиц;
– эндопретезирование ягодиц и др.
Преимущества спинальной анестезии:
(а) тратится меньше времени на проведение;
(б) быстрее развивается сегментарная блокада;
(в) высокое качество обезболивания по сравнению с другими методами для перечисленных операций.
Опасности местной анестезии
Если взглянуть на анестезиологический монитор (аппарат слежения за пациентом во время операции), то можно увидеть, как подскакивают давление и пульс человека, попавшего в операционную, как они увеличиваются после того, как хирург делает местную анестезию. Мало того, что сами уколы болезненны, препараты, которые местную анестезию вызывают, достаточно токсичны, при попадании в кровь они могут вызвать осложнения, в стоматологические препараты ещё и добавляют адреналин, который однозначно вызывает сужение сосудов – для того и добавляют, — поднимает артериальное давление, потребность миокарда в кислороде и учащение сердцебиения.
Так что местная анестезия не менее, а иногда и более агрессивна, чем анестезия общая.
Что такое спинальная анестезия
Под спинальной анестезией понимается регионарный метод обезболивания, обеспечивающий полное отсутствие ощущений в нижней половине тела и служащий отличной альтернативой общей анестезии. В ходе данной процедуры в спину вводится обезболивающее средство, которое «выключает» проводящие боль нервы.
К преимуществам такого обезболивания относится:
- уменьшение количества крови, теряемой в ходе операции;
- снижение риска развития осложнений, таких как тромбоэмболия легочной артерии и образование тромбов;
- уменьшение негативного влияния на легкие и сердце;
- отсутствие рвоты, чувства тошноты, слабости;
- отсутствие боли в конце операции;
- возможность общаться с хирургом и анестезиологом как во время оперативного вмешательства, так и после него;
- отсутствие жестких ограничений по употреблению пищи и напитков в послеоперационном периоде.
Принцип действия
Спинальная анестезия подразумевает введение местного анестетика в спинальное пространство, что приводит к блокаде участка спинного мозга, расположенного рядом. Иными словами, механизм действия такого обезболивания заключается в блокаде не конечных участков нервов (эпидуральная анестезия), а спинного мозга.
Обратите внимание чем отличается спинальная от эпидуральной анастезии
Как правило, спинальную анестезию проводят на уровне поясничного отдела, что приводит к «выключению» спинного мозга от поясницы и ниже – участка спинного мозга, сформированного нервами живота, промежности и нижних конечностей.
Видео: “Что такое спинальная анестезия?”