Диагностические методы
Методы диагностики ДМЖП:
- Сбор анамнеза. Опрос родителей насчет наследственных заболеваний, наличие сердечных патологий у родственников, течение беременности, принимаемые в первом триместре препараты и перенесенные болезни и т. д.
- Врачебный осмотр. Состоит из измерения пульса, аускультации сердца (прослушивания шумов), осмотра цвета кожных покровов и изменения формы грудной клетки, пальпации в области сердца. При ДМЖП этот метод в большинстве случаев уже позволяет поставить диагноз.
- Эхокардиография. Дефект отображается в виде разрыва эхосигнала в межжелудочковой перегородке со сбросом, выявленным в режиме непрерывно-волнового и цветного допплера.
- МРТ. Проводится при недостаточности сведений ЭхоКГ или смазанности результата.
- Катетеризация сердечных полостей. Позволяет проверить гемодинамику малого круга кровообращения, количество, размер и размещение дефектов, наличие сопутствующих аномалий.
- Рентгенография. Применяется для диагностики больших ДМЖП и легочной гипертензии. Малые дефекты не отображаются.
- ЭКГ. Диагностируются как малые, так и крупные дефекты по отклонению оси.
- Лабораторная диагностика. Общий анализ крови берется для определения уровня гемоглобина. Делается при необходимости хирургического вмешательства.
Способы лечения
Существуют следующие способы лечения:
- Консервативный. Медикаментозная терапия диуретиками и сердечными гликозидами, применение ингибиторов синтеза АПФ, уменьшающих сброс крови через ДМЖП. Лечение сопутствующих заболеваний (анемии, инфекционных процессов).
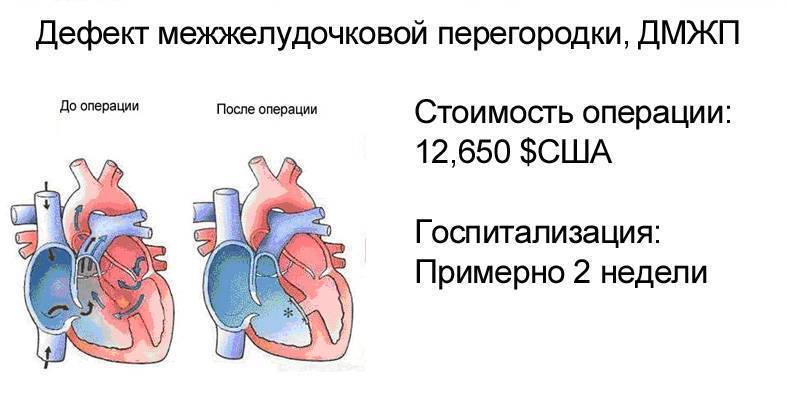
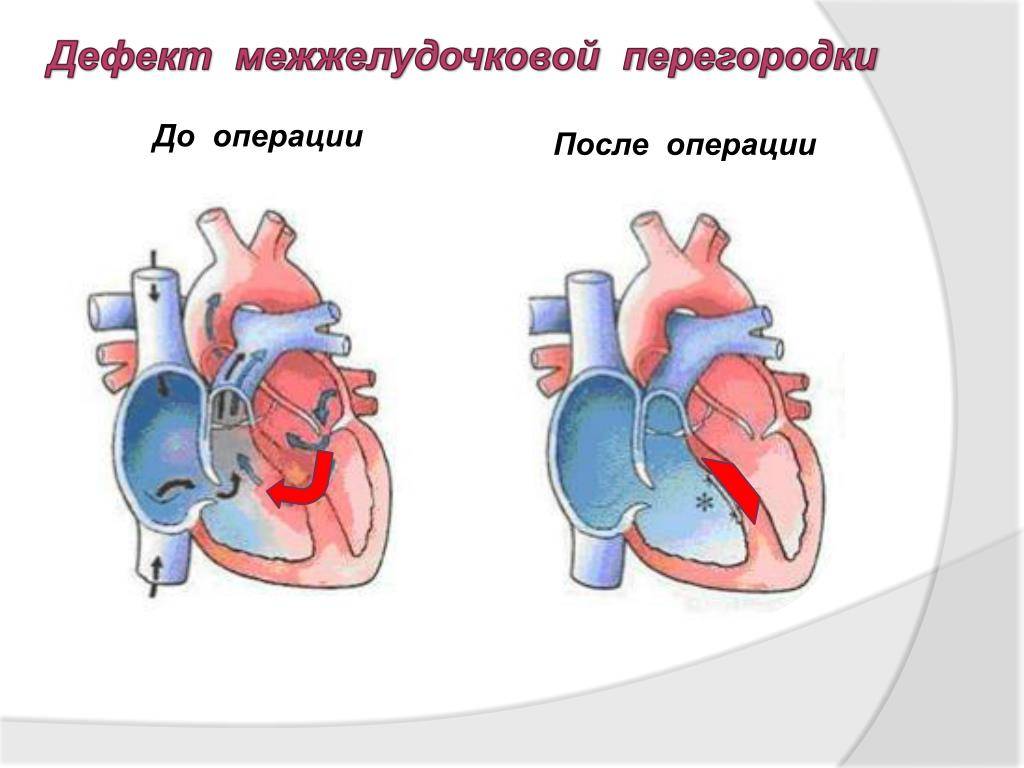
- Хирургический. Рекомендуется больным с ДМЖП, если имеются клинические признаки перегрузки ЛЖ. Операция проводится путем зашивания дефекта или установки заплатки из биоматериала.
- Эндоваскулярные вмешательства. Закрытие дефекта с помощью катетера.
- Реабилитация. Восстановительное лечение с ограничением физической нагрузки в течение года. Особенно необходимо после операции.
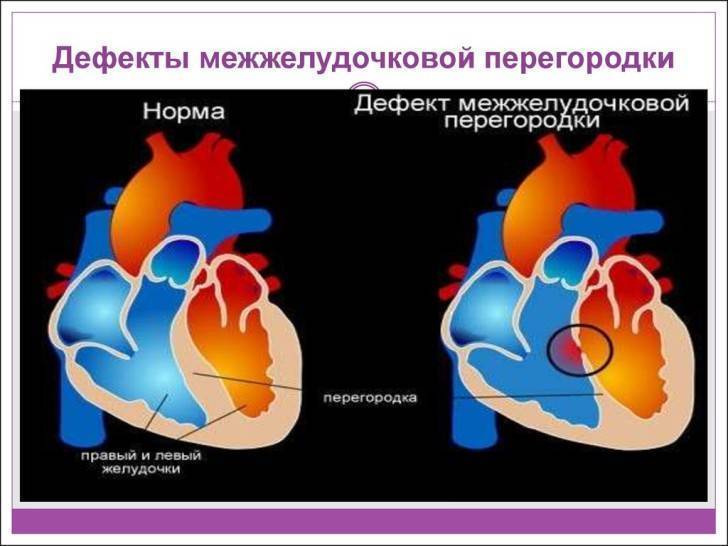
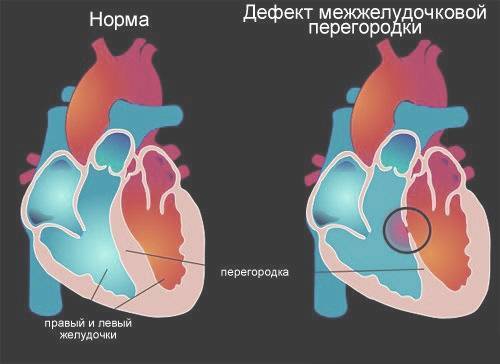
Особенности кровообращения при врожденном пороке сердца ДМЖП
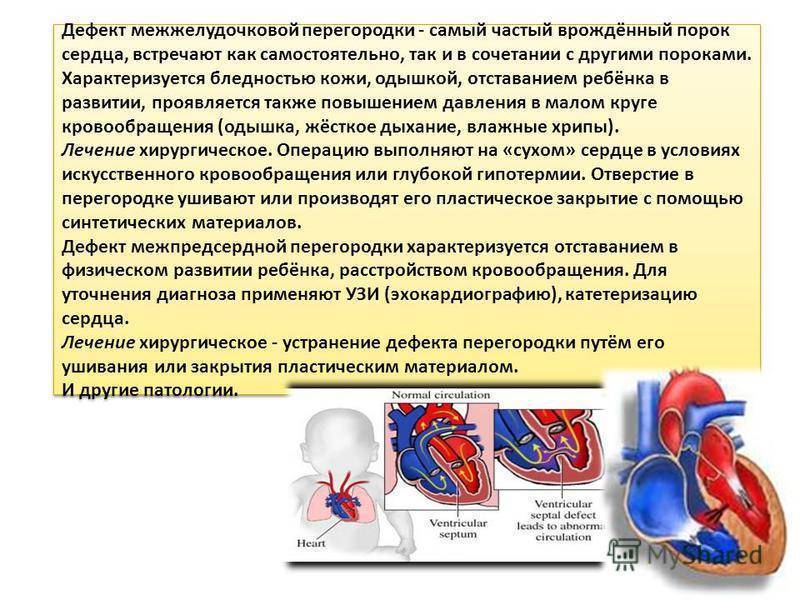
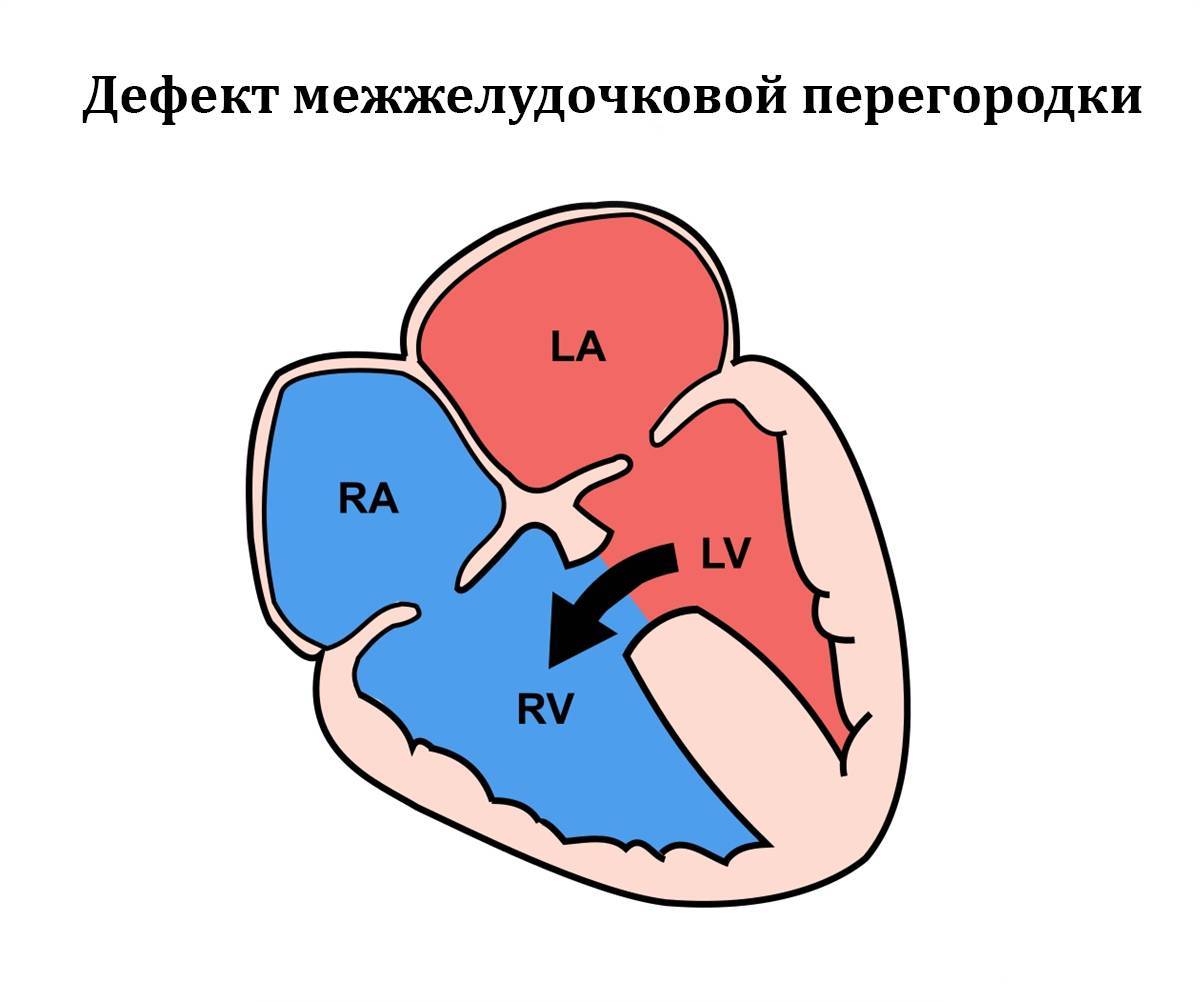
Дефект межжелудочковой перегородки сердца относится к группе «белых» пороков. Нарушение кровообращения, связанное с аномальным перемещением крови из большого круга кровообращения в малый, вызывает синюшность кожи лица и тела.
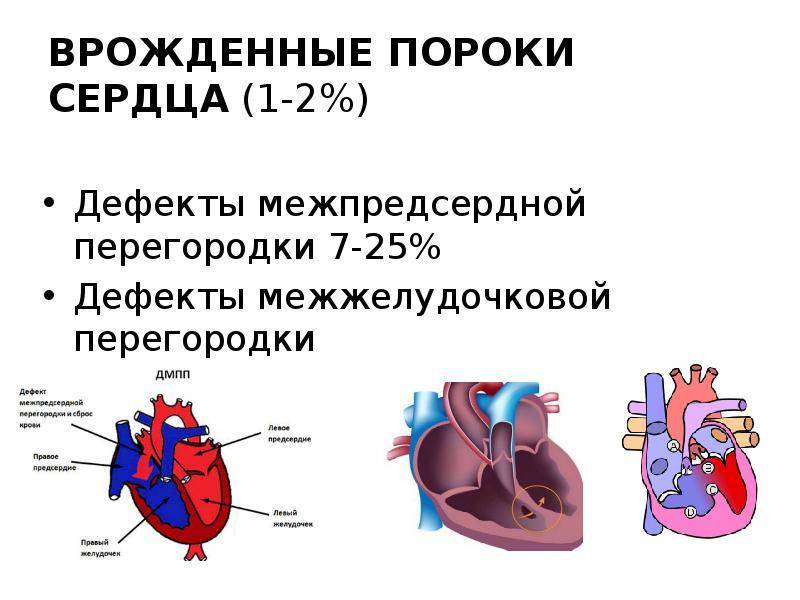
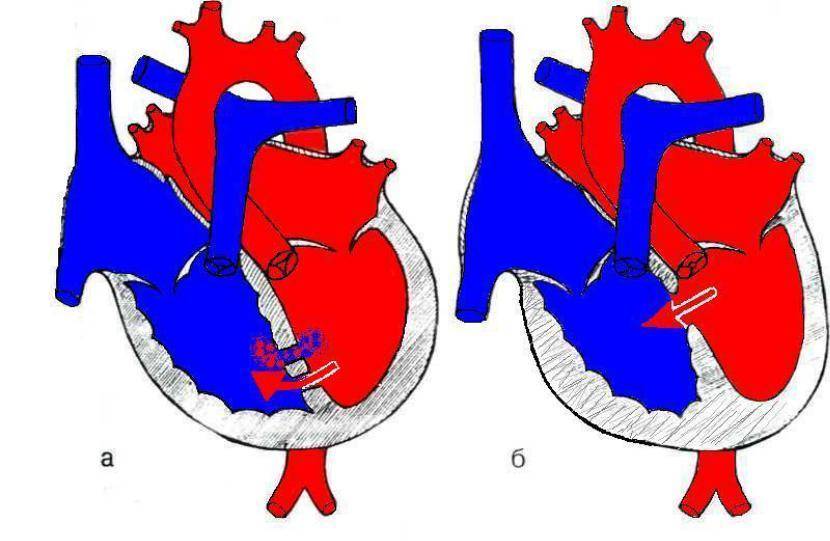
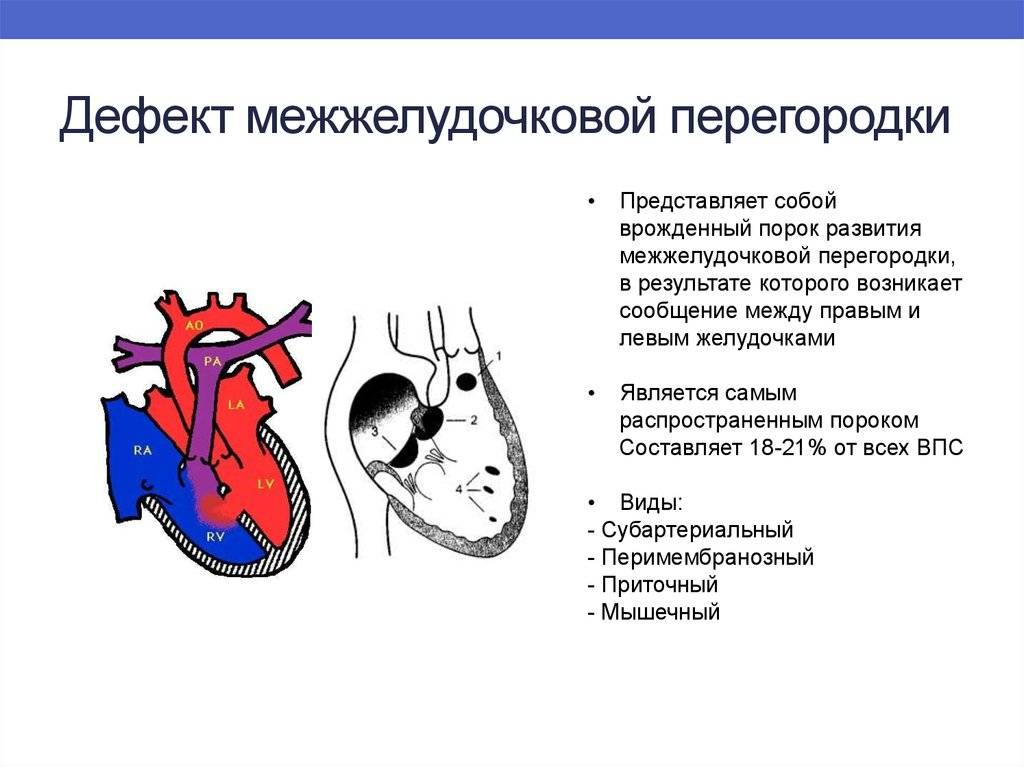
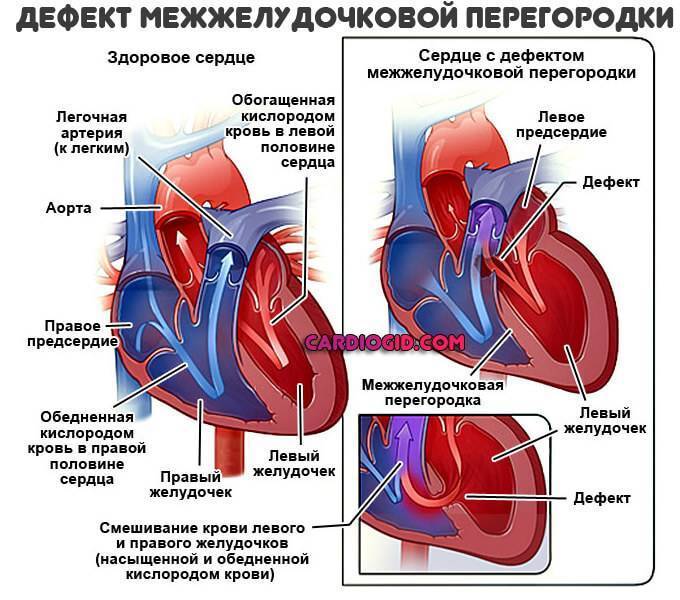
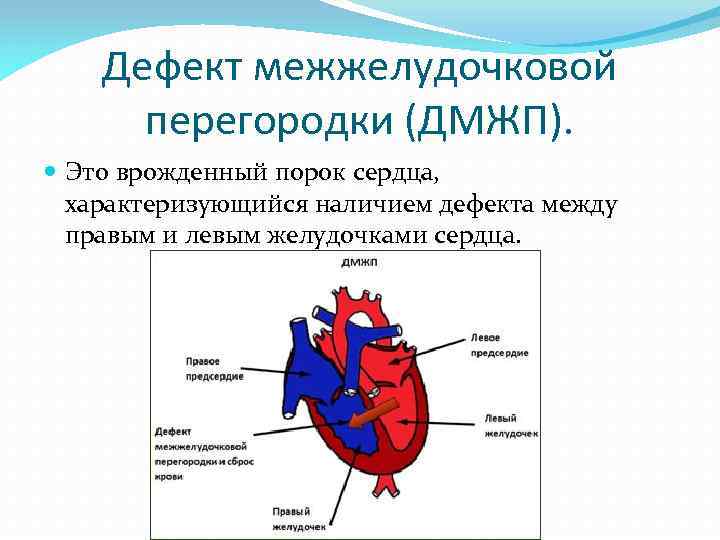
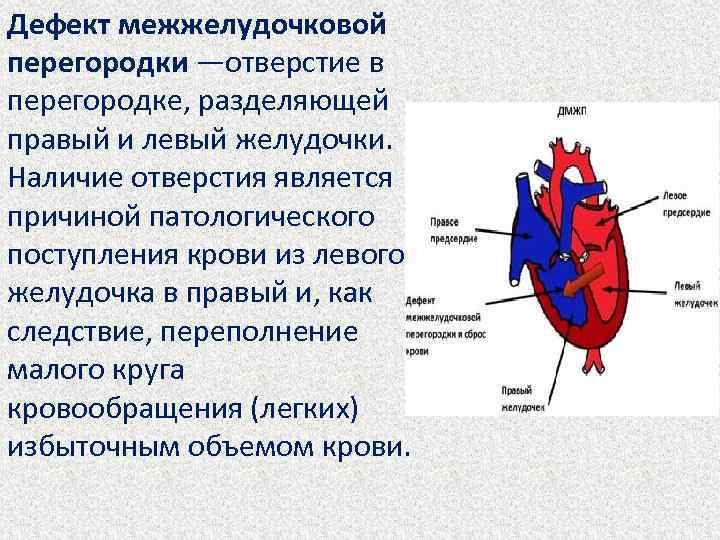
Особенностью врожденного порока сердца ДМЖП является наличие отверстия в перегородке, которая разделяет левый и правый желудочки сердца. Левый желудочек в норме нагнетает обогащенную кислородом кровь в аорту и ко всем органам тела по большому кругу кровообращения. Правый желудочек направляет кровь в легкие для очистки от углекислого газа и насыщения ее кислородом.
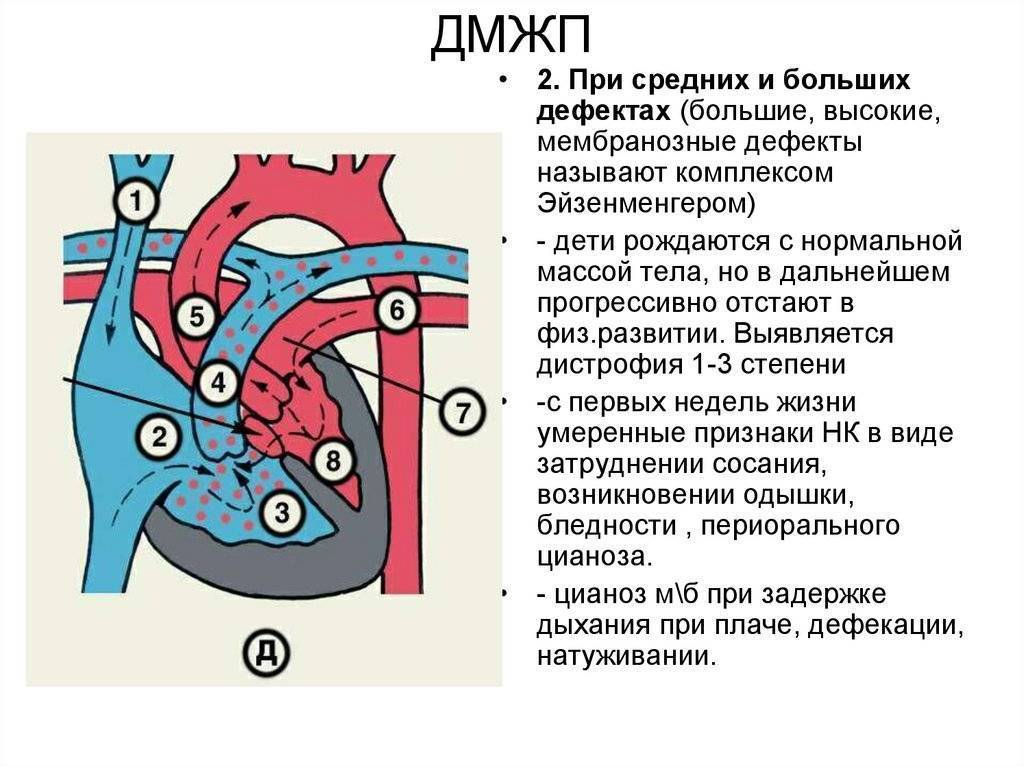
Через имеющийся при ВПС дефекте межжелудочковой перегородки происходит ненормальное поступление крови из левого желудочка в правый, что вызывает резкую его перегрузку.
Повышение давления в легочных сосудах приводит к их уплотнению и обратному забрасыванию бедной кислородом крови из правого в левый желудочек.
В результате при дефекте межжелудочковой перегородки у новорожденных в органы поступает недостаточно насыщенная кислородом кровь, и происходит их голодание.
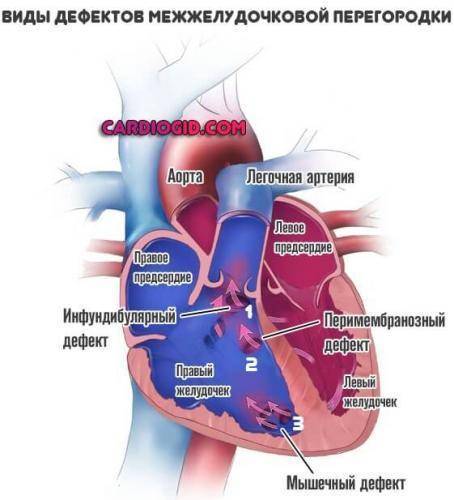
Классификация дефектов
Типизация проводится в зависимости от локализации и тяжести патологического процесса. По первому критерию выделяют три разновидности нарушения:
- Перимембранозный ДМЖП. Встречается наиболее часто. В плане распространенности на него приходится до 85% всех ситуаций. Образуется в верхней части перегородки, под аортальным клапаном.
- Мышечный. Затрагивает мышечную часть межжелудочковой перегородки, удален от клапанов.
- Инфундибулярный. Образуется под клапаном легочной артерии или аорты.
Принципиальной разницы в тактике терапии нет. Единственное, нужно точно знать, где находится нарушение, чтобы проработать щадящий, экономичный доступ.
Размеры дефекта оценивают по отношению к диаметру аортального отверстия:
| Малый | Умеренный | Большой |
|---|---|---|
| Менее 1/3 диаметра (1-3 мм) | 1/2–1/3 диаметра | Равен диаметру или превышает его |
Способ типизации — эхокардиография (ЭХОкг). Степень отклонения выставляется не по размерам окна, а по силе признаков.
Классификации используются специалистами для раннего выявления нарушений, определения характера процесса и выработки эффективной тактики лечения.
Врождённые дефекты сердца
Пять наиболее встречаемых дефектов — это тетрада Фалло, дефект межжелудочковой перегородки, транспозиция магистральных сосудов, коарктация аорты, гипоплазия левых камер.
Оптимальным сроком для проведения ультразвуковой диагностики сердца плода считается период 24-26 недель беременности. Именно в это время анатомические структуры сердца максимально визуализируются, а на более ранних сроках можно увидеть только явные и глобальные пороки сердца.
Наиболее информативен ультразвуковой осмотр 4-камерного среза сердца. После которого при любом отклонении от нормы женщина отправляется на более детальное обследование плода с использованием допплеровской эхокардиографии. Также проводится кариотипирование, потому что в 30% случаев аномалии являются результатом хромосомных нарушений.
Прогнозы и профилактические меры
Прогнозы в большинстве случает благоприятные. После самопроизвольного затягивания просветов в перегородке, проведения хирургических вмешательств и прочих процедур, закончившихся устранением дефекта, рекомендуется:
- обеспечение надлежащего ухода за ребенком с ДМЖП;
- соблюдение рекомендаций врача по питанию и приему необходимых препаратов;
- ограничение посещения многолюдным мест во избежание инфекционных заболеваний;
- обследование в региональных центрах лечения врожденных пороков сердца при самозатягивании раз в три года, при хирургическом и других вмешательствах – 1 раз в год.
Уход за ребенком после операции на сердце
Берегите ребенка от инфекцийУход за рубцомГрудинаПрием препаратов, которые выписал врачмерить температуруСообщайте врачу о таких симптомах:
- повышение температуры выше 38°С;
- шов припух и из него начнет вытекать жидкость;
- боль в груди;
- бледность или синеватый оттенок кожи;
- припухлость лица, вокруг глаз или другие отеки;
- одышка, усталость, отказ от игр;
- тошнота, рвота;
- головокружение, потеря сознания.
Общение с врачами
- Анализ мочи первый месяц придется сдавать каждые десять дней. А следующие полгода 2 раза в месяц.
- Электрокардиограмму, фонокрадиограмму, эхокардиографию необходимо будет делать 1 раз в три месяца первые полгода. В дальнейшем два раза в год.
- Через некоторое время желательно съездить с ребенком в специальный санаторий на 1-3 месяца.
- Прививки придется отложить на полгода.
- В общей сложности ребенок будет оставаться на учете у кардиологов на протяжении 5 лет.
Питание
- Свежие фрукты и соки.
- Свежие и приготовленные овощи.
- Блюда из мяса, вареного, запеченного или тушеного.
- Молочные продукты: молоко, творог, йогурты, сметана. Особенно полезна будет творожная запеканка с сухофруктами.
- Яйца вареные или в виде омлета.
- Различные супы и блюда из круп.
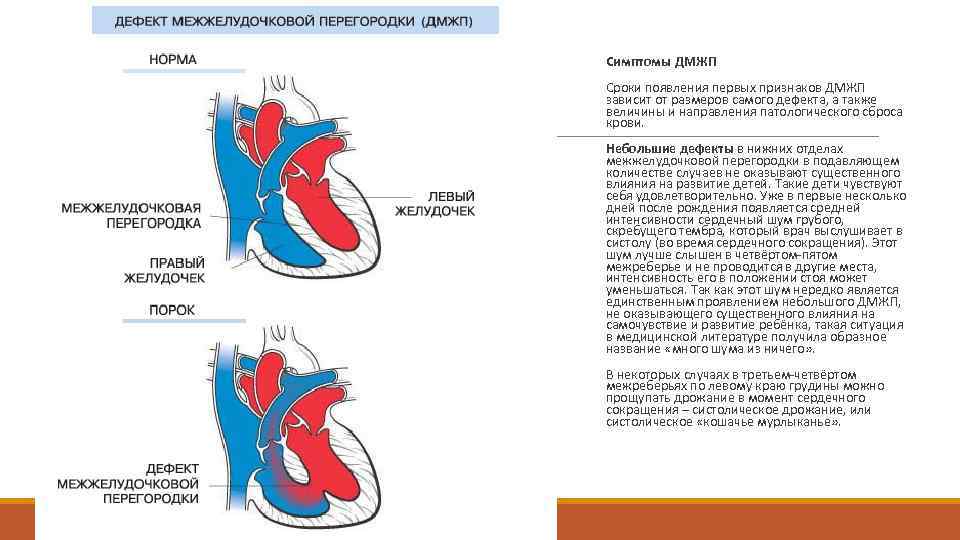
Симптомы и внешние признаки
- Мелкие дефекты – меньше 1/4 диаметра аорты или меньше 1 см. симптомы могут появиться и в 6 месяцев и во взрослом возрасте.
- Средние дефекты – меньше 1/2 диаметра аорты. Болезнь проявляется на 1-3 месяце жизни.
- Крупные дефекты – диаметр равен диаметру аорты. Болезнь проявляется с первых дней.
- Первая стадия – застой крови в сосудах. Накопление жидкости в ткани легких, частые бронхиты и пневмонии.
- Вторая стадия – спазмирование сосудов. Фаза временного улучшения, сосуды сужаются, но давление в них увеличивается 30 до 70 мм рт. ст. Считается лучшим периодом для операции.
- Третья стадия – склерозирование сосудов. Развивается, если вовремя не была проведена операция. Давление в правом желудочке и сосудах легких от 70 до 120 мм рт. ст.
Самочувствие ребенка
- синюшный оттенок кожи при рождении;
- одышка;
- малыш быстро утомляется и не может нормально сосать грудь;
- беспокойство и плаксивость из-за голода;
- нарушения сна;
- плохая прибавка в весе;
- ранние пневмонии, которые плохо поддаются лечению.
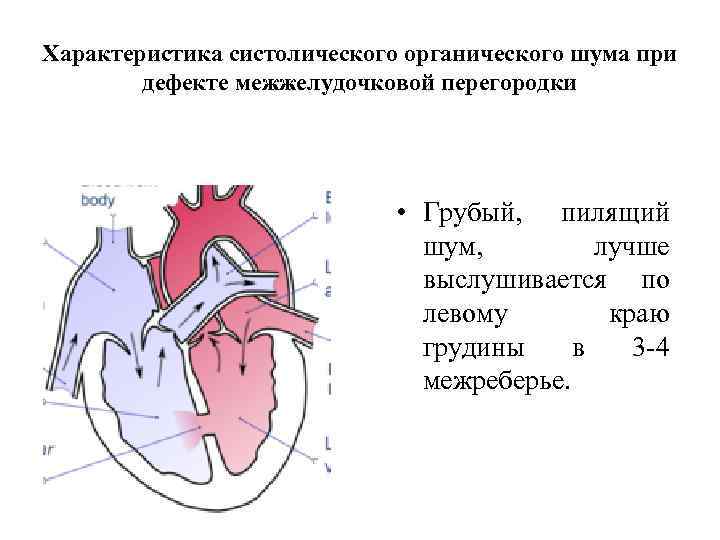
Объективные признаки
- возвышение грудной клетки в районе сердца – сердечный горб;
- во время сокращения желудочков (систолы) прощупывается дрожание, которое создает поток крови, проходя через отверстие в межжелудочковой перегородке;
- при прослушивании стетоскопом слышен шум, который вызван недостаточностью клапанов легочной артерии;
- в легких слышны свистящие хрипы и жесткое дыхание, связанные с выходом жидкости из сосудов в ткань легких;
- при простукивании выявляется увеличение размера сердца;
- увеличение печени и селезенки связанно с застоем крови в этих органах;
- в третей стадии характерно появление синеватого оттенка кожи (цианоза). Сначала на пальцах и вокруг рта, а потом по всему телу. Этот симптом появляется из-за того, что кровь недостаточно обогащается кислородом в легких и клетки тела испытывают кислородное голодание;
- на третьей стадии грудная клетка вздута, имеет вид бочки.
Преимущества эндоваскулярной операции
Это относительно молодой метод лечения – эндоваскулярные операции на сердце стали возможны в 21 веке. Эндоваскулярным называют лечение, которое не требует хирургического полостного вмешательства. Операцию выполняют с помощью специального устройства, которое называется окклюдер.
Эндоваскулярное лечение подходит большей части пациентов с дефектом межжелудочковой перегородки. Операцию можно проводить для детей, если они достигли веса в 5 кг – у тех, кто меньше, недостаточный просвет сосудов. Если позволяет состояние пациента, то процедуру лучше провести как можно быстрее. Для детей рекомендованный интервал – от 1 года до 3.
Для проведения манипуляций требуется рентгенооперационная – это стерильное помещение, оснащенное специальным оборудованием для контроля над манипуляциями хирурга. Окклюдер – это устройство, которое раскрывается и выполняет функцию заплатки. Его помещают в катетер, который проводят к сердцу через крупный сосуд. Таким образом, не требуется никаких разрезов или повреждений. Достаточно одного прокола в месте введения катетера – обычно это бедро или верхняя конечность. Правильно установленный окклюдер перекрывает патологический сброс крови из одного желудочка в другой. Если он установлен неправильно или смещается после операции, достаточно повторить все манипуляции снова и установить его в нужное положение.
Прогнозы для жизни
Если у новорожденного выявлен порок небольшого размера, то волноваться не стоит, ведь 60% патологий до возраста пятнадцати лет устраняются самостоятельно без лечения. Если ДМЖП определен средних размеров, то прогнозы на самостоятельное закрытие порока составляют только 10%. Устраняется патология за счет тканевой структуры соседнего клапана. Таким образом, при росте сердечной мышцы происходит уменьшение влияния на кровообращение дефекта.
Но, стоит заметить, что для сердечных дефектов больших размеров прогноз менее утешителен. Поскольку без своевременного оперативного лечения, каждый десятый младенец умирает. Если патология выявлена уже во взрослом возрасте, то длительность жизни не более сорока лет.
Аневризма межпредсердной перегородки (АМПП)
Аневризма межпредсердной перегородки – еще один врожденный порок развития. Достаточно часто это состояние наблюдается у вполне здоровых детей: с возрастом образование самостоятельно исчезает. Однако, аневризма межпредсердной перегородки представляет существенную опасность в тех ситуациях, когда она сочетается с другими врожденными пороками сердца, а также не исчезает самостоятельно.
Аневризма межпредсердной перегородки по своей сути представляет выпячивание стенки предсердия в одну из сторон. Наиболее часто аневризма выпячивается в сторону открытого овального окна (или того места, где оно располагалось). Это связано с тем, что сердечная мышца в этом месте еще недостаточно прочная и легко деформируется под воздействием внешних факторов. Овальное окно – это необходимость для ребенка в период внутриутробного развития, так как кровеносная система функционирует особым образом. Легочное дыхание у ребенка в утробе матери отсутствует, поэтому овальное окно способствует равномерному распределению крови в правом и левом предсердии, большом и малом круге кровообращения. Так органы ребенка получают достаточное питание и кислород. Однако, после рождения большой и малый круг должны быть изолированы друг от друга. Это необходимо для того, чтобы венозная и артериальная кровь не смешивались.
Однако, во врачебной практике нередки случаи, когда овальное окно остается открытым длительное время (более 12 месяцев). Давление тока крови приводит к тому, что стенка миокарда деформируется и выпячивается. Аневризма образуется в «слабом» месте, именно по этой причине она чаще всего образуется в сочетании с другими сердечными пороками.
Аневризма межпредсердной перегородки классифицируется в зависимости от направления выпячивания:
- аневризма межпредсердной перегородки с выпячиванием в правое предсердие;
- аневризма межпредсердной перегородки с выпячиванием в левое предсердие;
- аневризма межпредсердной перегородки с S-образным выпячиванием (разные части перегородки выбухают в разные предсердия).
Прогноз считается благоприятным в том случае, если не происходит перераспределения тока крови в предсердиях. Если же в легочном стволе нарастает кровяное давление, то развивается легочная гипертензия.
Наиболее частыми причинами развития патологии являются:
- инфекционные заражения матери во время беременности;
- плохая экологическая обстановка;
- стрессы матери во время беременности;
- авитаминоз во время беременности;
- гипоксия плода.
Возможно ли развитие аневризмы межпредсердной перегородки у взрослых? Да, это одно из главных отличий этой патологии от других врожденных пороков сердца. Однако, это состояние все же крайне редко развивается у взрослых: только после перенесенного обширного инфаркта миокарда.
При отсутствии сочетания АМПП с другими пороками сердца существенные нарушения умственного и физического развития отсутствуют, а клинические симптомы выражены слабо. А вот при сочетании этой патологии с другими пороками могут наблюдаться такие проявления, как:
- тахикардия (повышение частоты сердечных сокращений);
- акроцианоз (синюшность кожи в носогубном треугольнике);
- одышка (у младенцев может наблюдаться при кормлении грудью);
- плаксивость, беспокойство младенца;
- нарушения сна.
В более старшем возрасте могут наблюдаться такие проявления, как:
- увеличение частоты сердечных сокращений;
- боль в груди в области сердца;
- повышенная утомляемость;
- ощущение слабости;
- головокружение;
- потеря аппетита;
- сонливость и др.
Основным способом выявления патологии у ребенка является УЗИ сердца. Альтернативное название манипуляции – ЭХО-кардиография. Данная процедура абсолютно безболезненна и безопасна, поэтому является методикой выбора при диагностике многих врожденных патологий сердца. Для того чтобы увеличить информативность исследования, необходимо использовать современные аппараты УЗИ, а прием должны вести опытные специалисты, которые способны заметить даже небольшие нарушения гемодинамики. Такой подход позволяет обеспечить достоверную диагностику патологий даже у самых маленьких пациентов.
Нетяжелые формы аневризмы межпредсердной перегородки чаще всего не требуют специального лечения. Однако, ребенок все же нуждается в регулярном наблюдении специалиста: следует посещать кардиолога не реже 1 раза в 12 месяцев, а также регулярно проходить УЗИ сердца.
Кроме того, детям рекомендуются легкие, незначительные физические нагрузки, а также психоэмоциональный покой. Ребенку необходимо обеспечить полноценное, рациональное питание, а также необходимый (по возрасту) сон. Кроме того, для детей с АМПП очень полезны сеансы психотерапии и аутотренинги.
Когда следует обратиться к врачу?
ДМЖП, несмотря на то, что он может не беспокоить маленького пациента и не проявляться симптоматично, все равно требует обязательного наблюдения у специалиста. Сердечный порок – это такая патология, при которой ухудшение клинической картины может произойти в любую минуту.
Чтобы не упустить момент возникновения тревожной симптоматики, родителям все время следует наблюдать за поведением малыша и фиксировать нетипичные признаки. Стоит отправиться на консультацию к кардиологу, если:
- ребенок много времени спит;
- очень капризный, не имея на то весомой причины;
- отмечаются проблемы с набором веса;
- отстает в развитии.
Чем опасен дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки у ребенка вызывает резкую перегрузку сердечной мышцы и травму легочных сосудов.
Постоянное повышение давления в кровеносной системе легких вызывает склероз, утолщение артерий, повышение массы правого желудочка.
В результате смешивания бедной и богатой кислородом крови возникает постоянное кислородное голодание тканей ребенка, больше всего страдают наиболее чувствительные органы: головной мозг, почки, сердце.
Родители должны четко осознавать чем опасен дефект межжелудочковой перегородки для понимания важности правильного лечения
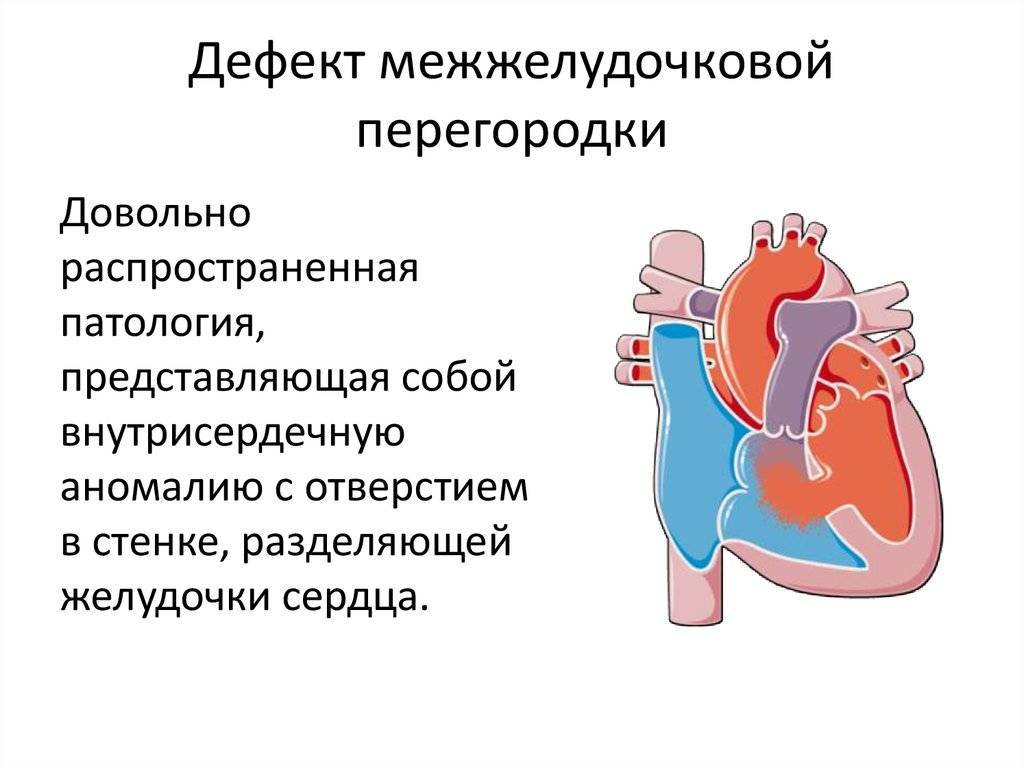
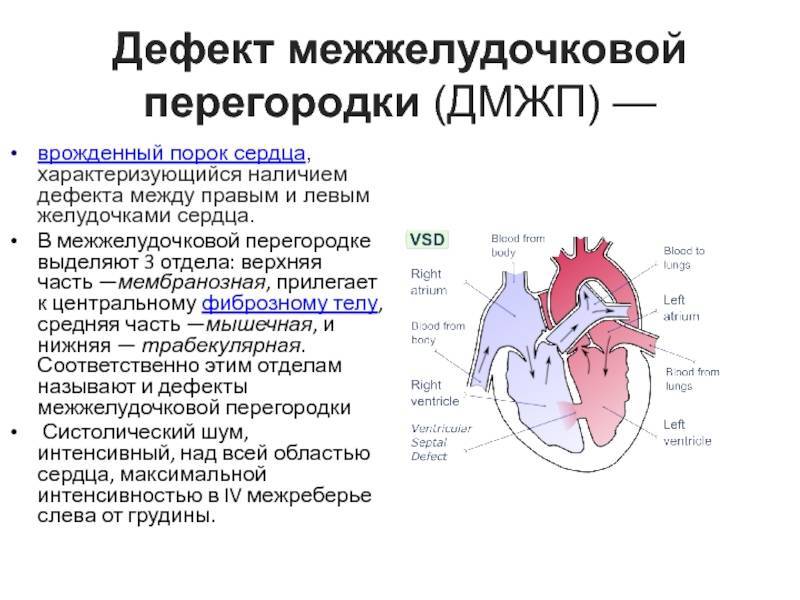
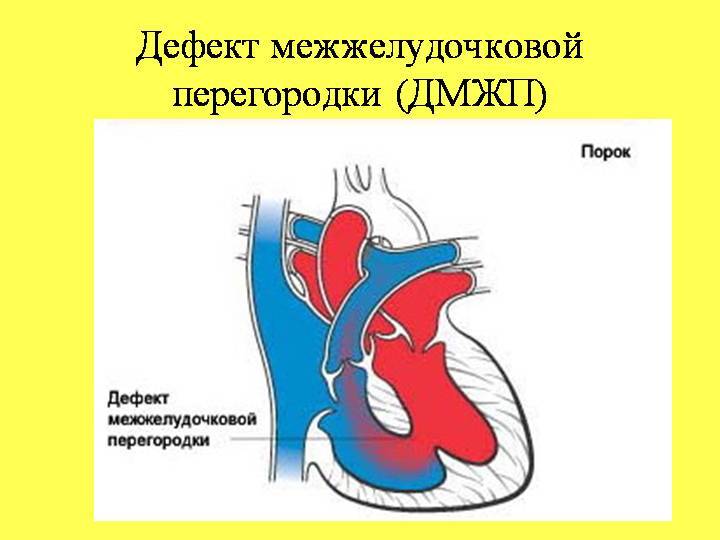
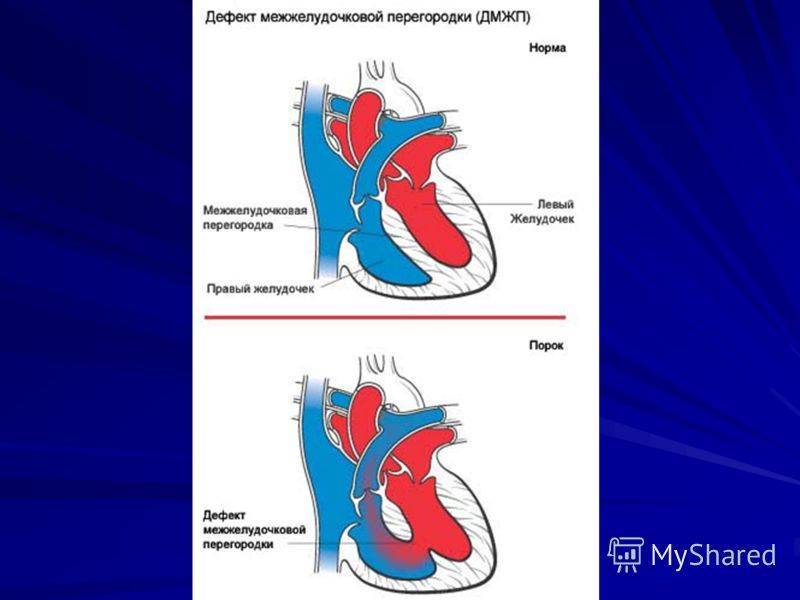
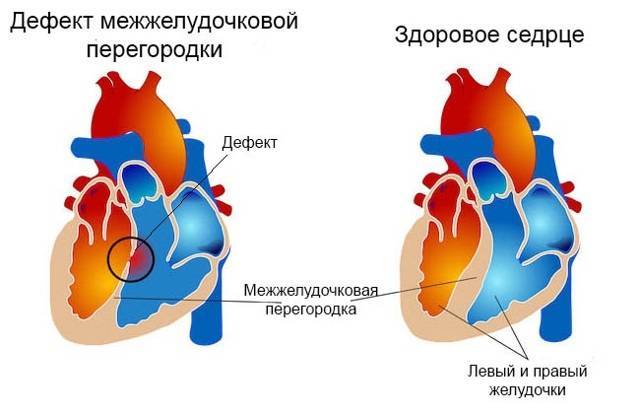
Понятие
Дефект межжелудочковой перегородки (ДМЖП) может представлять собой отверстие размером 2-5 мм, при котором больной не ощущает дискомфорта, при этом не присутствует явная симптоматика заболевания. Если же его диаметр превышает 10-15 мм, требуется срочное оперативное вмешательство. При полном отсутствии перегородки наступает летальный исход.
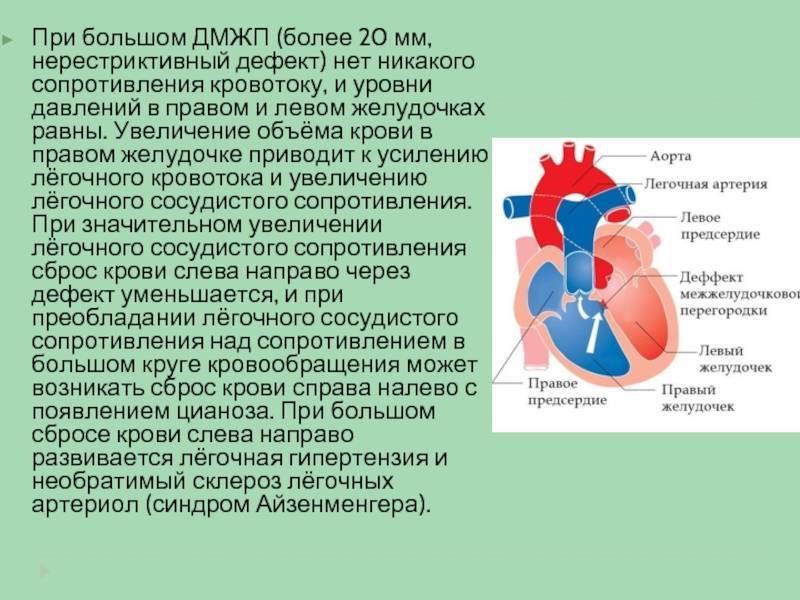
ДМЖП характеризуется тем, что при сокращении мышцы давление в левой части сердца гораздо выше по сравнению с правой. В результате этого кровь смешивается, что приводит к возрастанию нагрузки на сосуды легких. Избыток богатой кислородом крови поступает в малый круг кровообращения, в то время как в большом обогащенная кровь присутствует в недостаточном количестве. Это может способствовать тому, что будет наблюдаться легочная гипертензия, недостаточность правого желудочка, склеротическая динамика сосудов легких.
Как правило, развивается дефект межжелудочковой перегородки у плода. Он может возникнуть и в процессе жизни, но подобный случай отмечается гораздо реже. У детей его наблюдают при небольшом размере в случае проведения эхокардиографии. Обычно происходит самостоятельное закрытие этого дефекта к годовалому возрасту или немного позже. До этого момента ребенок должен наблюдаться у педиатра с целью предотвращения перехода патологии в активную форму. Если врожденный дефект межжелудочковой перегородки сердца не исчезает до 3-летнего возраста, то его устраняют только проведением операции.
Классификация недуга
ДМЖП у новорожденного (может встречаться у детей старшего возраста) определяется, как самостоятельный недуг либо же, как часть сердечно-сосудистого заболевания. Классифицируется порок в первую очередь по размерам, которые соотносятся с аортальным отверстием, таким образом, бывают следующие:
- маленькие пороки. Их размеры не превышают одного сантиметра, к примеру, это может быть недуг Толочинова-Роже;
- большие пороки. Определяются размерами свыше одного сантиметра.
Если классифицировать по локализации аортального отверстия, то выделяют несколько типов ДМЖП.
| Тип порока | Краткая характеристика |
|---|---|
| Мышечный | Отверстие находится непосредственно в мышечной области. Если диагностированы незначительные размеры, то патология устранится самостоятельно |
| Мембранозный | Локализация порока находится в верхнем участке перегородки. Чаще всего определяется патология небольших размеров, которая с возрастом ребенка самопроизвольно купируется |
| Надгребный | Определен, как самый тяжкий сердечный порок, поскольку локализуется отверстие на границе выводящих сосудов сердечных желудочков. Крайне редко самостоятельно купируется |
Причины возникновения и факторы риска
Сердце, как остальные органы человека, формируется с третьей по десятую недели после зачатия, поэтому возникновение врожденного порока спровоцировано в стадии планирования или в начале беременности.
Нет прямых факторов, которые являются первопричиной патологии, но существует ряд причин, негативно сказывающихся на здоровье будущего ребенка и становящихся поводом для развития ДМЖП.
Главные из них:
- Наследственный фактор. Если в роду уже были врожденные патологии сердца, возможность возникновения порока у новорожденного значительно повышается. Таким беременным могут назначать препараты, способствующие развитию сердечной деятельности плода, что служит профилактикой ВПС ДМЖП.
- Вирусные инфекции. Инфекционные заболевания, такие как грипп, корь, краснуха и т. д., которыми переболела будущая мама в течение 2-х первых месяцев после зачатия. Краснуха, перенесенная беременной в первом триместре, настолько влияет на плод, что является показанием для прерывания беременности.
- Вредные привычки. Курение и алкоголь негативно сказываются на формирование органов ребенка, в том числе сердца.
- Наркотические вещества. Наркомания либо токсикомания — один из главных факторов, вызывающих отклонения. Наркотики могут приниматься матерью осознанно, но возможно их попадание в организм с лекарственными препаратами. Например, кодеин добавляется в таблетки от кашля, анальгетики (Пенталгин-Н, Солпадеин, Нурофен Плюс, Коделак).
- Прием лекарств. Есть медикаменты, применение которых категорически запрещено, так как они провоцируют пороки сердца и другие патологии. Это сильные антидепрессанты, гормональные контрацептивы, лекарства от гипертонии, кодеиносодержащие препараты, некоторые анальгетики (Ацетилсалициловая кислота и медикаменты с ней в составе, Анальгин).
- Окружение. Загрязненный воздух промышленных городов, тяжелые условия труда, перенапряжение, стрессовые ситуации – эти факторы сказываются на здоровье и мамы, и малыша.
- Болезни. Общие хронические и острые заболевания (сахарный диабет, неврологические болезни, проблемы сердечно-сосудистой системы и т. д.) провоцируют различные патологии внутренних органов.
- Недостаток полезных веществ. Авитаминоз, недостаток минералов компенсируются за счет внутренних органов как у мамы, так и у ребенка.
Причины и разновидности
Патологическое отверстие формируется еще в ходе эмбрионального развития – поэтому заболевание и называется врожденный порок сердца.
Существует ряд факторов, которые могут спровоцировать рождение ребенка с пороком сердца:
- Инфекционные болезни. Особенно опасны для развития ребенка такие болезни, как краснуха, корь и ветрянка. К счастью, сейчас для женщин, которые не смогли переболеть до родов, существует вакцина.
- Курение, употребление алкоголя, прием наркотиков.
- Некоторые лекарственные препараты, например, литийсодержащие, могут спровоцировать развитие порока сердца.
- Наличие генетической предрасположенности: по статистике, один случай из двадцати объясняется наследственностью.
Если дефект небольшой, то симптомы выражены не так явно, как при крупном. Большие множественные отверстия считаются самой тяжелой формой заболевания. Если дефект состоит из мышц, то есть вероятность, что он самостоятельно затянется в течение первого года жизни – это происходит из-за общего развития мышечной стенки сердца. В остальных случаях ожидать самовыздоровления не стоит – поэтому операцию проводят как можно раньше, если это позволяет состояние ребенка.
Показания
- наличие отверстия в перегородке между желудочками сердца;
- патологический заброс крови в правый желудочек;
- повышенная нагрузка на правый желудочек;
- выраженная симптоматика.
Противопоказания
- особое расположение отверстия – близко к клапанам сердца;
- наличие некоторых других заболеваний сердца;
- непоправимые изменения в легких;
- нарушение свертываемости крови;
- острые инфекционные и воспалительные заболевания.