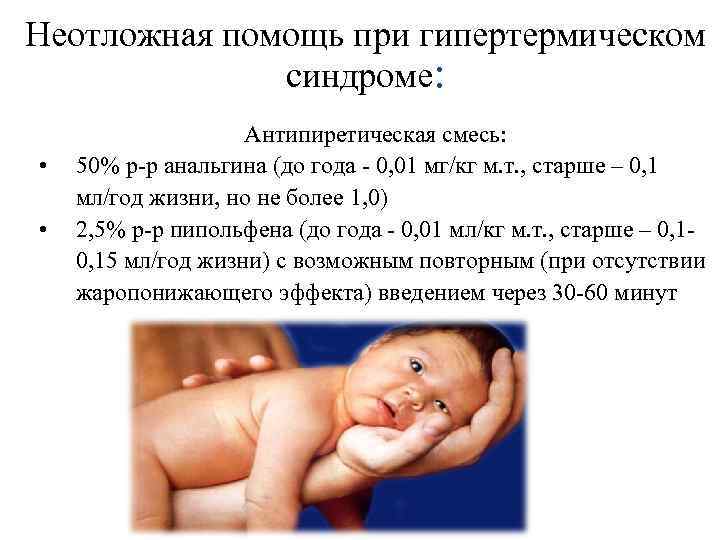
Какую температуру у детей принято считать повышенной
Понятие «нормальная температура» у детей условно. На ее показатели влияют возраст, физическая активность и эмоциональное состояние, температура и влажность окружающей среды. Так, например, у младенцев первых месяцев жизни нормальной считается температура до 37,5°С (измеренная в подмышечной области), а у детей до трех лет верхняя граница нормы — температура 37,3°С.¹
На показатели термометра также влияет место измерения температуры. У детей ее могут измерять в четырех местах:
- в прямой кишке (ректальная);
- во рту (оральная);
- в ухе (тимпаническая);
- в подмышечной области (аксиллярная).
Для большинства родителей привычное место измерения температуры у ребенка — подмышечная впадина. При этом кожа под мышкой должна быть сухая. Чтобы измерить температуру, ручку ребенка нужно прижать к грудной клетке, поместив термометр подмышку.
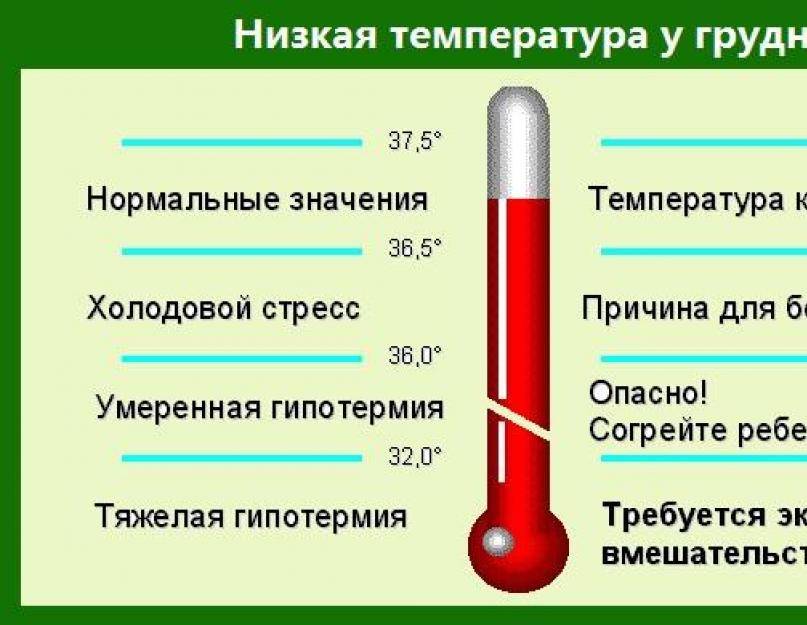
Нормальной у ребенка считается аксиллярная температура в пределах 35,8–37,0°С. Если температуру измеряют в прямой кишке или в ухе, то она обычно больше аксиллярной на 0,5–0,6°С. Температура во рту должна измеряться не ранее, чем через 30 минут после еды. Она больше аксиллярной на 0,2–0,3°С.
Для оценки температуры у детей используют ртутные, галинстановые, электронные и инфракрасные градусники. У каждого вида термометров есть свои преимущества и недостатки. Выбор зависит от возраста ребенка и предпочтений родителей. Подробнее о градусниках можно прочитать тут.
Для детей до трех месяцев надежный критерий оценки температуры — показание ректального электронного градусника при измерении в течение 30–60 секунд.
Таким образом, повышенной температурой у ребенка можно считать:
- выше 37,2°С — при аксиллярном измерении;
- более 38,0°С — при измерении в прямой кишке или ухе;
- более 37,8°С — при измерении во рту.
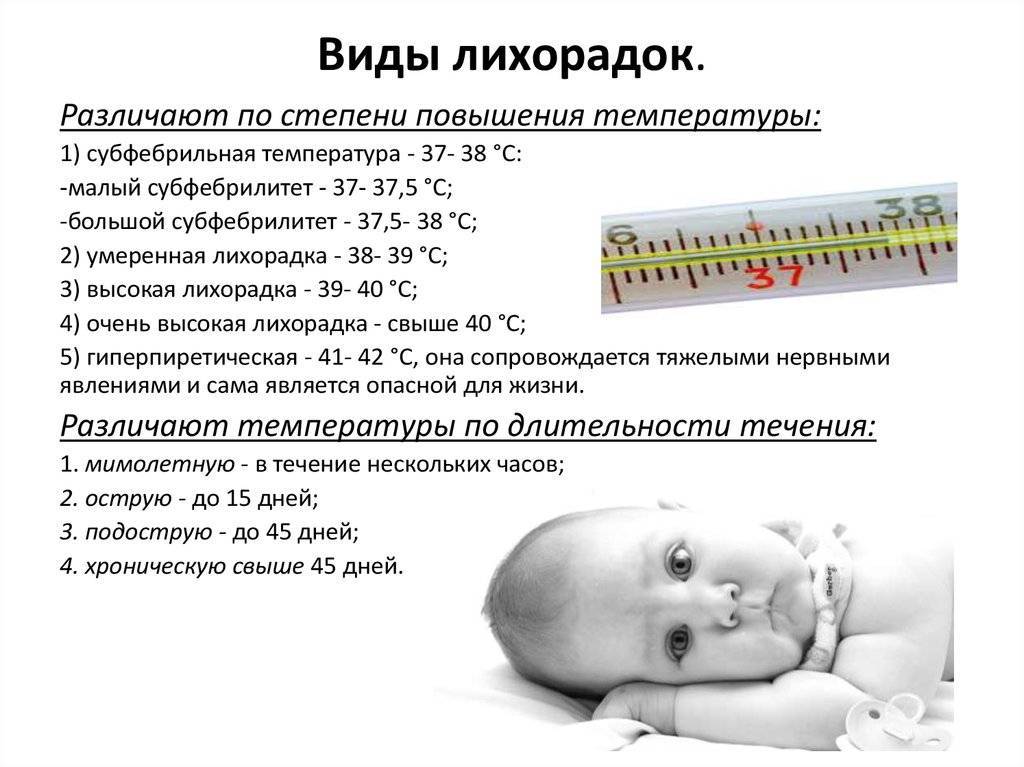
В зависимости от степени повышения температуры различают:
- субфебрильную — колебания в пределах 37,1–38,0°С;
- умеренную фебрильную — 38,1–39,0°С;
- высокую фебрильную — 39,1–41,0°С;
- гиперпиретическую — выше 41,0°С.
Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
Способы снижения температуры
Если у ребёнка повысилась температура, рекомендуется придерживаться таких требований:
- соблюдение постельного режима;
- регулярное проветривание помещения, где находится больной;
- использование не слишком тёплой одежды из натуральной ткани;
- частое употребление жидкости в небольшом количестве для повышения частоты мочеиспускания, чтобы ускорить выведение болезнетворных микроорганизмов.
Снижение температурных показателей у детей во избежание развития негативных последствий рекомендуется выполнять в таких случаях:
- Если показатели повысились более 38 градусов, малыш плохо себя чувствует, у него сильно болит голова.
- Если температурные показатели превышают 38 градусов и в прошлом наблюдались фебрильные судороги.
- При наличии сопутствующих заболеваний, при которых затронута центральная и периферическая нервные системы (эпилепсии, ДЦП).
- При наличии выраженных признаков отравления организма (одышки, тяжёлого дыхания).
“Сбить” температуру можно разными способами: физическими и медикаментозными.
При выборе физических способов устранения лихорадкинужно:
- Обтирать тело с помощью вафельного полотенца, смоченного в воде, подогретой до 37-38 градусов. Использовать при обтирании воду с уксусом или спиртом в детском возрасте врачи не рекомендуют, так как это способствует усилению интоксикации.
- Прикладывать холод к зонам, где расположены крупные сосуды.
- Сделать клизму, используя для этого прохладную воду.
Если подобные процедуры проведены правильно, ребёнок не должен ощущать дискомфорт.
Медикаментозных способов по устранению лихорадки в детском возрасте мало.По большей части лекарства, оказывающие жаропонижающее действие – это медикаменты из группы НПВП (нестероидные противовоспалительные препараты).
Для снижения температуры у детей показано использование Парацетамола, причем его можно давать малышам, достигшим месячного возраста. Данный препарат при соблюдении указанной возрастной дозировки в редких случаях провоцирует негативные реакции.
Также сбить температуру можно Ибупрофеном, который относится к группе НПВП. Это лекарство можно давать детям старше 3-месячного возраста.
Кроме того, есть медикаменты, состав которых входит Парацетамол в сочетании с Ибупрофеном, но их не стоит применять часто. Использовать комбинированные средства рекомендуется в том случае, когда монотерапия не принесла должных результатов.
К тому же не стоит забывать, что перед началом использования медикаментозных средств для устранения лихорадки необходимо проконсультироваться с врачом.
Симптомы коронавируса у детей
В клиническом течении заболевания есть заметные различия со взрослыми пациентами. Педиатры отмечают, что существует явная закономерность между возрастом ребенка, наличием и интенсивностью тех или иных проявлений респираторного заболевания.
Многочисленные наблюдения позволили выделить такие клинические особенности ковида в педиатрической практике:
- частое бессимптомное или атипичное течение заболевания;
- меньшая распространенность кашля и боли в горле (только у 40-50%) детей;
- вовлечение в процесс ЖКТ с развитием легкой диареи, тошноты, спазмов в животе;
- ко-инфекции с гриппом, парагриппом, респираторно-синцитиальным вирусом;
- “ковидные пальцы”, которые внешне похожи на легкую степень обморожения.
У детей при коронавирусе редко встречается затруднение дыхания, головные и мышечные боли, заложенность и выделения из носа.
Первые признаки ковида
У малышей 2-5 лет в большинстве случаев нет никаких симптомов вируса или они настолько незначительные, что родители не всегда их замечают. Возможна повышенная капризность или плаксивость, небольшая слабость и подавленность, резкие изменения настроения.
У деток 5-7 лет патология начинается как типичное ОРЗ. Ребенок может жаловаться на боли в горле, начинается сухое покашливание, иногда поднимается температура до субфебрильных значений.
Для детей 8-12 лет более характерно типичное течение коронавирусной инфекции — боли в горле, повышенная утомляемость. Подъем температуры у них бывает чаще, чем у малышей.
Температура при коронавирусе у детей
Если у взрослых лихорадка является типичным симптомом, то у детей коронавирус проявляется повышенной температурой тела только в 50% случаев. Для КОВИД-19 характерно незначительное изменение показателей градусника (до 37-37,5 градусов, максимум — 38 градусов).
Лихорадка более 38 и плохое самочувствие ребенка при коронавирусе — признак присоединения бактериальной инфекции, поэтому нужно срочно обращаться к врачу.
Симптомы коронавируса у подростков
У детей старше 12 лет чаще встречается классическая клиническая картина коронавирусной инфекции. У них возможно развитие интенсивного сухого кашля и болей в горле, чаще поднимается температура тела. В отличие от пациентов младших возрастных групп, у подростков может возникать классическое недомогание, головные и мышечные боли, слабость.
Как правильно измерить температуру
- 1. Воспользоваться обычным стеклянным ртутным термометром. И хотя этот способ считается не модным сегодня, он показывает самые точные цифры.
- 2. Ушной термометр – хороший прибор для совсем маленьких деток, так как получить результат можно буквально за несколько секунд, а контакта с кожей при этом не требуется.
- 3. Цифровые не такие точные, как классические, однако они особенно нравятся родителям всех возрастов.
- 4. Лобные чаще всего встречаются в больших клиниках. В домашней практике – большая редкость.
- 5. Термометр – соска станет идеальным помощником для мам и пап, если ребёнку ещё не исполнилось и года.